Чем лечат гломерулонефрит в стационаре
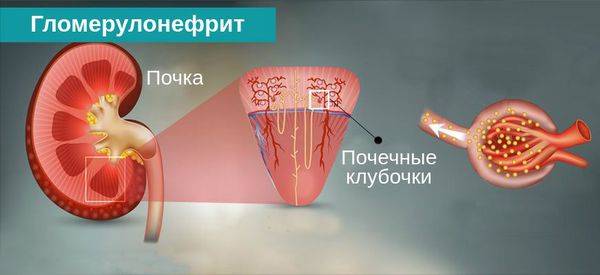
Гломерулонефрит
Что такое гломерулонефрит?
Гломерулонефрит — воспалительное поражение почечной ткани иммуноаллергического генеза с преимущественным вовлечением в процесс клубочкового аппарата. Воспаление чаще всего возникает после острого тонзиллита, вирусных инфекций, пневмонии. Возможно развитие болезни после введения различных иммунных препаратов (после вакцинации). Часто гломерулонефрит сопровождает системные соединительно-тканные патологии (например, системную красную волчанку).
Гломерулонефрит, как правило, возникает у пациентов младше 40 лет, считается самой распространенной среди приобретенных почечных болезней. Патология приводит к инвалидизации 1% маленьких пациентов и 10% взрослых. Коварство болезни заключается в нарушении стабильности фильтрационного механизма почек и постепенном развитии почечной недостаточности, что проявляется отеками, скачками артериального давления и признаками общей интоксикации. Такие пациенты в последующем нуждаются в гемодиализе или трансплантации почек.
Симптомы гломерулонефрита
Гломерулонефрит проявляется спустя 2-3 недели после перенесенного инфекционного заболевания. Симптомы зависят от формы развития. Возможно агрессивное течение болезни с яркой клинической картиной (острый гломерулонефрит) или слабовыраженная симптоматика и даже бессимптомное развитие (при хронической форме).
Признаками гломерулонефрита считаются следующие симптомы:
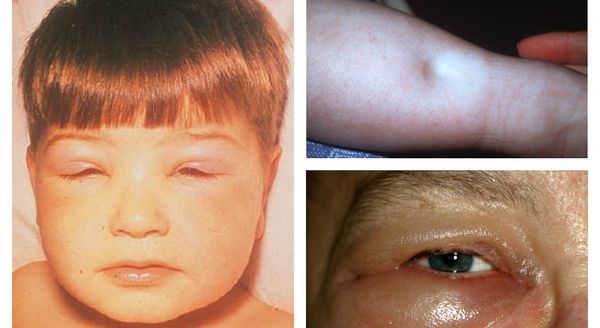
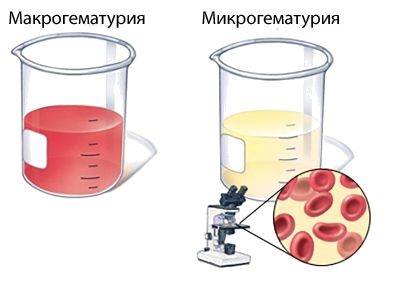
Характерным признаком гломерулонефрита считается гематурия. Кровь может попадать в урину в микроскопических количествах (в 85% случаев), при этом обнаружить форменные элементы можно только с помощью микроскопа, но отмечается некоторое потемнение мочи. Примерно у 10-15% пациентов наблюдается макрогематурия – моча приобретает грязно-розовый, бурый, почти черный цвет. Отеки, сопровождающие гломерулонефрит, не всегда удается заметить невооруженным глазом. Задержку до 3 л жидкости в мышцах и подкожной клетчатке заметить не так уж легко. У тучных людей обычно обнаруживается только некоторое увеличение объема конечностей.
У большей половины пациентов наблюдается повышение артериального давления. Для детей высока вероятность развития сердечно-сосудистых заболеваний. На фоне нарушений кровообращения возможны расстройства в работе нервной системы – раздражительность, нервозность, головная боль и т.д.
Хронический гломерулонефрит протекает с обострениями. Его признаки соответствуют проявлениям острой формы. Вероятность рецидива высока в осенне-зимний период. Как правило, патология проявляется спустя 2-3 дня после воздействия провоцирующего фактора (встречи с инфекционным агентом, переохлаждения).
Причины гломерулонефрита
Спровоцировать гломерулонефрит способны инфекции. Вероятность развития патологии повышает переохлаждение больного или длительное нахождения в условиях прохлады и высокой влажности. Выделяют особые нефритогенные штаммы вирусов и бактерий. В результате исследований было установлено, что при вспышках таких инфекций в детских коллективах признаки нарушений в работе почек обнаруживались у 3-15% инфицированных, а изменения в составе мочи у 50% окружающих их людей (детей или взрослых, которые занимались уходом). Это свидетельствует о возможности бессимптомного течения заболевания.
Наиболее опасным провокатором болезни считается стрептококковая инфекция. Гломерулонефрит может развиться, как осложнение стрептококковой пневмонии, ангины, тонзиллита, стрептодермии. Реже он выступает следствием кори, ветрянки, токсоплазмоза, других ОРВИ. Прослеживается связь гломерулонефрита и заболеваний, вызванных золотистым стафилококком.
В основе развития болезни лежит неадекватный иммунный ответ и выработка антител к собственным тканям организма. По этой причине гломерулонефрит может быть вызван системными заболеваниями сосудов, иммунными патологиями. Предрасположенность к заболеванию может быть обусловлена генетически. В некоторых случаях патология возникает на фоне отравлений химическими веществами, употребления лекарственных препаратов с нефротоксическими свойствами.
Что такое гломерулонефрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Болгарова О. Г., педиатра со стажем в 11 лет.
Определение болезни. Причины заболевания
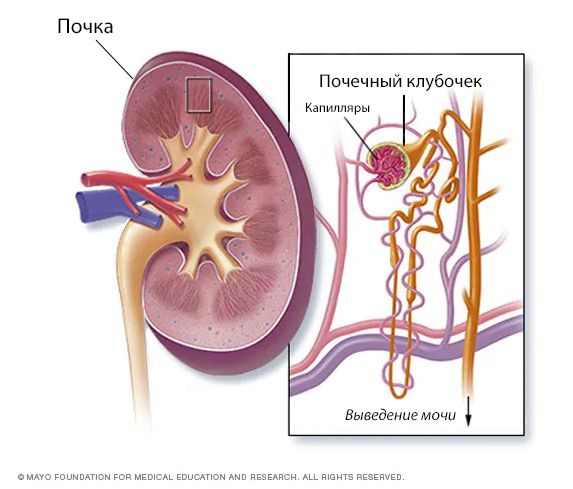
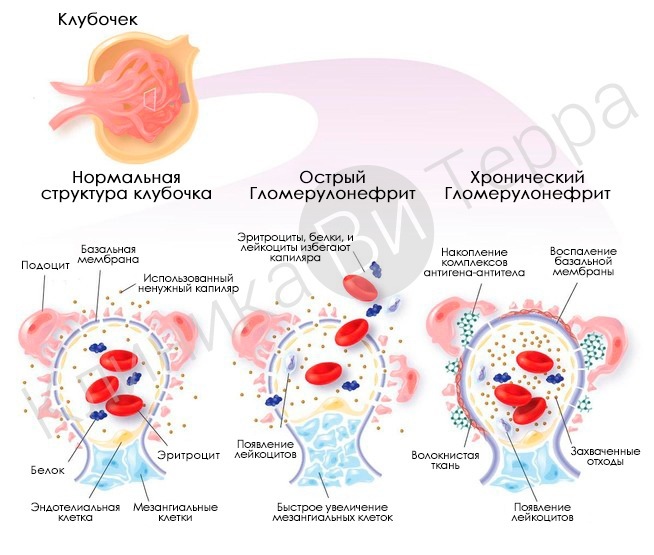
Гломерулонефрит — это двустороннее диффузное иммунное воспалительное заболевание почек, при котором в первую очередь поражаются их клубочки — гломерулы.
Хронический гломерулонефрит включает в себя группу различных заболеваний почек, отличных по своей причине, морфологической структуре и подходам к лечению, но объединённых первичным поражением гломерулов. [3]
В России заболеваемость хроническим гломерулонефритом достигает 13–50 случаев на 10 000 населения. Данные патологии чаще наблюдаются у мужчин. Они могут развиться в любом возрасте, однако наиболее часто возникают у детей 3–7 лет и взрослых 20–40 лет. [17]
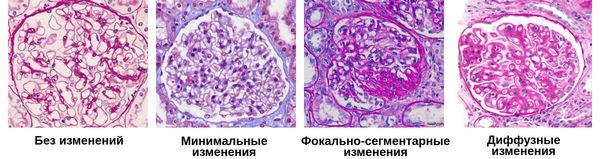
На заболеваемость гломерулонефритом влияют популяционные, климатические и социально-экономические факторы. Так, фокально-сегментарный гломерулосклероз чаще встречается у афроамериканцев, ИГА-нефропатия более распространена на азиатском континенте, инфекционно-зависимые гломерулонефриты — в тропиках и развивающихся странах. [16]
Причины возникновения хронического гломерулонефрита зачастую неизвестны. В развитии части болезней установлена роль бактериальной и вирусой инфекции, в частности вирусов гепатита В и С, ВИЧ-инфекции, вирусов кори и Эпштейна — Барра. По существу, каждая редкая и новая инфекция может вызвать гломерулонефрит. [3] Также на появление хронического гломерулонефрита оказывают влияние лекарственные препараты, опухоли и другие внешние и внутренние факторы. [2]
Симптомы хронического гломерулонефрита
Первые клинические проявления хронического гломерулонефрита могут быть скудными, поэтому зачастую болезнь подкрадывается незаметно. В этом случае заподозрить заболевание можно только по изменению состава мочи: появление в ней белка (протеинурия) и изменение мочевого осадка — появление эритроцитов и лейкоцитов в моче.
Иногда болезнь дебютирует как острый нефрит. В таком случае она проявляется несколькими синдромами:
Сочетание нефротического и нефритического синдрома является наиболее неблагоприятным вариантом.
Помимо данных проявлений для гломерулонефрита характерны следующие симптомы:
Все формы хронического гломерулонефрита способны периодически обостряться, при этом клиническая картина напоминает или полностью повторяет проявления острой формы заболевания. При подостром или быстро прогрессирующем гломерулонефрите функции почек снижаются на 50% меньше чем за три месяца.
Патогенез хронического гломерулонефрита
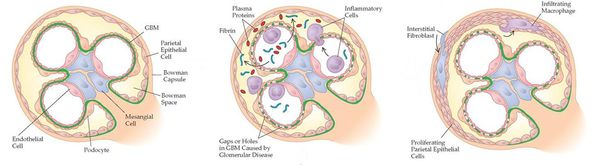
Инфекционные и другие стимулы способствуют появлению иммунного ответа с формированием и отложением антител и/или иммунных комплексов в клубочках почек (или их образованием сразу в клубочках), а также усилению клеточно-опосредованной иммунной реакции. В ответ на возникающие иммунные нарушения в почечных клубочках развиваются изменения, претерпевающие ряд стадий. Сегодня с достаточной уверенностью можно говорить о конкретных механизмах только некоторых из них.
Начало иммуновоспалительного процесса связано с активацией медиаторов тканевого повреждения, прежде всего с активацией хемотаксических факторов, способствующих миграции лейкоцитов. Одновременно активируются факторы коагуляции (сгущения), в результате чего образуются депозиты фибрина и происходит выброс факторов роста и цитокинов — гормоноподобных веществ, вырабатываемых клетками иммунной системы.
На первых этапах заболевания иммунное воспаление преобладает. Поэтому чем раньше начато иммуносупрессивное лечение, тем лучше прогноз заболевания. При стихании воспалительного процесса на первый план выходят неиммунные механизмы прогрессирования болезни:
При дальнейшем прогрессировании заболевания происходят вторичные изменения: процесс распространяется на другие структуры почки — канальцы и интерстиций (вид соединительной ткани).
Исход воспаления — фиброз и склероз почечной ткани, т. е. потеря почечной функции.
Классификация и стадии развития хронического гломерулонефрита
По причинам возникновения гломерулонефриты делятся на две группы:
По клиническим проявлениям выделяют пять форм заболевания:
По морфологическим изменениям выделяют три хронических гломерулонефритов:
Осложнения хронического гломерулонефрита
Гломерулонефрит может осложниться инфекцией, в том числе связанной с иммунодепрессивной терапией (пиелонефрит, туберкулёз), нарушениями фосфорнокальциевого гомеостаза и остеопорозом. Причиной тому — острый воспалительный процесс или же осложнения иммунносупрессивной терапии.
Осложнения нефротической формы хронического гломерулонефрита:
Нефротический криз возникает внезапно. Его развитие может спровоцировать активная диуретическая терапия. К характерным проявлениям относятся интенсивные боли в животе, перитонитоподобный синдром, повышенная температура тела. В дальнейшем это осложнение может привести к развитию гиповолемического шока и смерти. [15]
Частые осложнения гипертонической форм связаны с гипертрофией миокарда левого желудочка (сердечная астма, отёк лёгких). Также может возникнуть острая сердечная недостаточность. [1]
Диагностика хронического гломерулонефрита
Для диагностики гломерулонефритов прежде нужно исключить целый ряд заболеваний со схожими симптомами:
Лабораторное или визуальное наличие крови в моче требует исключения других урологических проблем, опухолей, феномена сдавления левой почечной вены у детей, наследственных заболеваний почек — болезни тонких мембран, синдрома Альпорта (наследственного нефрита).
Для дифференциальной диагностики с системными заболеваниями необходимо исследовать их маркеры в крови:
При обострении любой формы хронического нефрита скорость оседания эритроцитов увеличивается, а также уровень иммунологических показателей, сиаловых кислот, фибрина и серомукоида в крови. При развитии хронической почечной недостаточности независимо от формы хронического нефрита уровень креатинина и мочевины в крови увеличивается. [1] [11]
Основные аспекты диагностики гломерулонефритов:
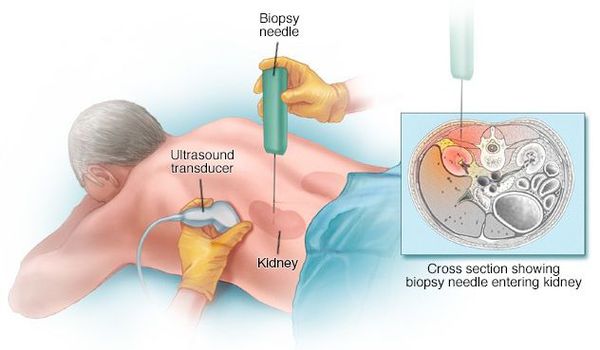
Постановка диагноза многих гломерулярных заболеваний невозможна без пункционной биопсии почки.
Показания к биопсии:
Противопоказания к биопсии:
Биопсию проводит опытный нефролог или хирург в условиях стационара. Сама процедура длится примерно 15-20 минут. Осложнения при биопсии возникают редко, кровотечение возможно всего в 5-10% случаев. [5]
Проведение биопсии почки и верификация морфологического варианта поражения почек показаны даже в тех случаях, когда имеется связь макро- гематурии с ангиной и напрашивается диагноз «острый гломерулонефрит». Исследования показали, что под маской острого «постстрептококкового» гломерулонефрита могут скрываться такие тяжёлые поражения почек, как экстракапиллярный гломерулонефрит, исход и прогноз которого зависят от своевременного начала лечения. [6]
Лечение хронического гломерулонефрита
Лечение хронических гломерулонефритов сводится к трём целям:
Этиотропная терапия проводится только при выявленной причине хронического гломерулонефрита, например, при лептоспирозе, БГСА-инфекции, вирусных гепатитах, ВИЧ-инфекции и других). В подобных случаях применяются антибиотики и противовирусные препараты.
Иммуносупрессивная терапия включает применение следующих лекарств:
Однако ГКС имеют множество побочных эффектов. Поэтому их стараются назначать коротким курсом в больших дозах, постепенно переходя на поддерживающую терапию минимальными дозам.
У пациентов со стероидрезистентным фокально-сегментарным гломерулосклерозом и непереносимостью циклоспорина предлагается применение другого цитостатика — микофенолата мофетила в комбинации с высокими дозами дексаметазона. [2]
Одна из методик лечения резистентных к стандартной терапии форм является пульс-терапия — высокодозное введение лекарств коротким курсом. [12] Такой способ эффективно купирует обострения гломерулонефритов и относительно хорошо переносится пациентами.
Как правило, пульс-терапия проводится с использованием метилпреднизолонома, циклофосфамида или обоих препаратов:
В последние десятилетия для торможения прогрессирования хронического гломерулонефрита применяется нефропротективная стратегия лечения. Так как при стихании иммунно-воспалительного процесса на первый план выходят неиммунные факторы прогрессирования заболевания (прежде всего гемодинамические), а также обменные (гиперлипидемия, дислипидемия, гиперурикемия) и коагуляционные, применяются ингибиторы АПФ и блокаторы рецепторов ангиотензина. Эти препараты восстанавливают системную и внутриклубочковую микроциркуляцию, обладают противовоспалительным и цитопротективным действием (защита клеток от вредных факторов). Они применяются для лечения всех форм гломерулонефритов и замедляют прогрессирование болезни. При некоторых формах латентных и гематурических вариантов заболевания, когда не показано иммуносупрессивное лечение, они являются препаратами выбора.
Плазмаферез (способ очищения крови) применяется для лечения быстро прогрессирующего гломерулонефрита, а также нефритов, протекающих на фоне системных заболеваний.
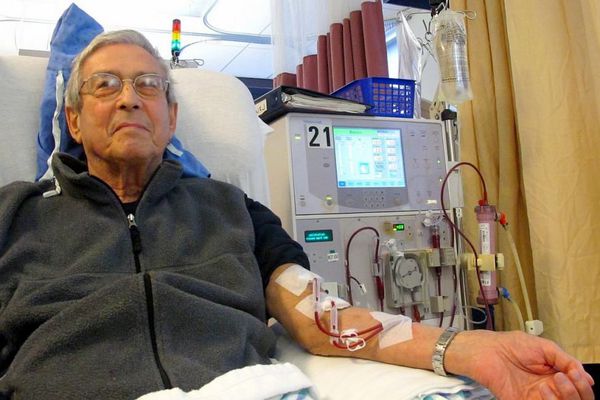
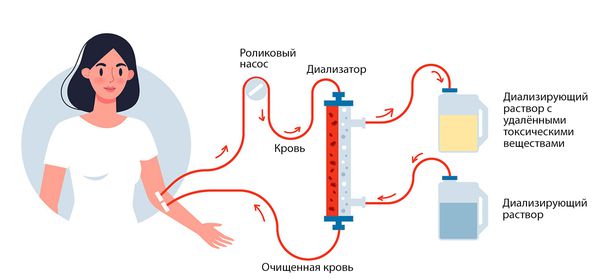
Гемосорбция и гемодиализ (способы внепочечного очищения крови) относятся к методам заместительной почечной терапии. К ним прибегают во время острого периода почечной недостаточности.
Посиндромная терапия диуретиками, антикоагулянтами, дезагрегантами, антигипертензивными препаратами, статинами, гиперлипидемическими и другими средствами проводится по показаниям. Также уделяется внимание устранению очагов хронической инфекции, лечению кариеса, профилактике вирусных инфекций, на фоне которых чаще всего возникают обострения заболевания.
При лечении нефротического синдрома у детей показана инициальная терапия в течение 4-6 недель, а также приём преднизолона, доза которого со временем снижается до поддерживающей. При благоприятном течении болезни преднизолон постепенно отменяют. В случае выявления стероидзависимости (когда на фоне снижения дозы преднизолона возникает рецидив заболевания) используются алкилирующие препараты — циклофосфамид или хлорамбуцил, а также применяется левамизол, микофенолат мофетил или такролимус.
Прогноз. Профилактика
Течение хронического гломерулонефрита зависит от причины заболевания и морфологической формы. Наиболее неблагоприятным является подострый быстро прогрессирующий вариант.
Без лечения все формы гломерулонефрита заканчиваются хронической почечной недостаточностью, разница заключается лишь в срок её наступления. А осложенения ухудшают и без того тяжёлый прогноз заболевания.
Смерть при гломерулонефрите может наступить в результате развития отёка легких, нефротического синдрома, инсульта, острой почечной недостаточности, гиповолемического шока и венозных тромбозов. Летальность при хроническом гломерулонефрите на III-V стадиях хронической болезни почек связана с сердечно-сосудистыми патологиями. [17]
Всем пациентам с хроническим гломерулонефритом важно помнить о следующих мерах профилактики обострения заболевания:
Что такое гломерулонефрит острый (нефритический синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Застело Е. С., детского нефролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Острый гломерулонефрит (Acute glomerulonephritis) — это группа заболеваний почек, которые отличаются по своей структуре, подходам к лечению и причинам, но все они в первую очередь приводят к повреждению почечных клубочков. Клубочками, или гломерулами, называют пучки кровеносных сосудов с мелкими порами, через которые в почках фильтруется кровь.
При развитии болезни в моче внезапно появляется кровь и выявляется белок, повышается артериальное давление, возникают отёки и может временно нарушиться работа почек.
Распространённость
Причины острого гломерулонефрита
Острый гломерулонефрит зачастую возникает после перенесённой инфекции, вызванной бета-гемолитическим стрептококком группы А (БГСА).
К болезням почек могут приводить следующие штаммы:
Помимо стрептококка, к развитию острого гломерулонефрита могут приводить:
Симптомы острого гломерулонефрита
С первых дней болезни уменьшается объём выделяемой мочи (диурез). При лечении он восстанавливается через 4–7 дней, после чего исчезают отёки и нормализуется артериальное давление (гипертония обычно наиболее выражена в разгар заболевания [16] ). Однако ещё в течение полугода отдельные симптомы могут сохраняться.
Острый постстрептококковый гломерулонефрит может протекать в двух формах:
Циклическое течение
Болезнь начинается остро: состояние резко ухудшается, появляется выраженная слабость, тошнота, рвота и повышается температура.
Затем развивается нефритический синдром:
Пациент, как правило, вспоминает, что этим симптомам предшествовала ангина, тонзиллит, скарлатина или другая бактериальная инфекция. Скрытый период после ангины и обострения хронического тонзиллита составляет 2–4 недели, после стрептодермии — 8–12 недель.
Ациклическое течение
Снижается диурез, появляется гематурия, но внепочечные симптомы не возникают, поэтому заболевание обычно переносится легче. Предугадать, как будет развиваться гломерулонефрит, невозможно — течение болезни зависит от состояния иммунной системы.
Патогенез острого гломерулонефрита
К иммунным механизмам развития гломерулонефрита относятся:
Рассмотрим эти механизмы более подробно на примере острого постстрептококкового гломерулонефрита (ОПСГН). Антиген нефритогенного, т. е. опасного для почек штамма, откладывается в клубочках, что запускает иммунные реакции.
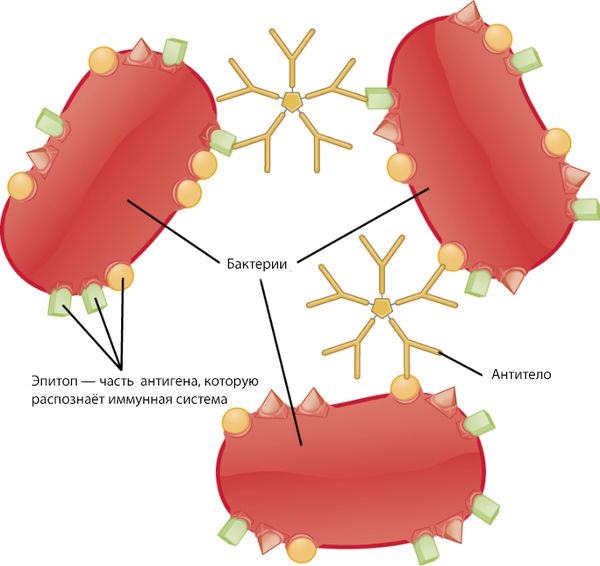
Иммунная система состоит из гуморального и клеточного иммунитета. Клетки гуморального иммунитета — это B-лимфоциты, которые первыми встречают антигены. К антигенам относятся, например, вещества, которые содержатся в микроорганизмах или выделяются ими. Эти вещества организм рассматривает как чужеродные или потенциально опасные и начинает вырабатывать против них антитела. При остром гломерулонефрите клетки гуморального иммунитета вырабатывают нефритогенные антистрептококковые антитела. Эти антитела связываются с антигенами и образуются иммунные комплексы.
Повреждённые клетки вырабатывают провоспалительные цитокины: IL-1, IL-6, TNF-a, из-за чего клубочки пропитываются лейкоцитами и моноцитами, а макрофаги вызывают отёк тканей.
Классификация и стадии развития острого гломерулонефрита
По характеру течения гломерулонефрит бывает:
По этиологическому фактору:
По морфологической картине:
Морфологические данные выявляются при биопсии почек. Их интерпретацией занимаются морфолог и клиницист.
Осложнения острого гломерулонефрита
Заболевание опасно следующими осложнениями:
Диагностика острого гломерулонефрита
При подозрении на острый гломерулонефрит проводится лабораторная и инструментальная диагностика.
Лабораторная диагностика
Инструментальная диагностика
Дифференциальная диагностика острого и хронического гломерулонефритов
Лечение острого гломерулонефрита
При лечении острого гломерулонефрита применяют немедикаментозную, антибактериальную, симптоматическую и иммуносупрессивную терапию. В тяжёлых случаях может потребоваться заместительная терапия.
Лечение может проходить как амбулаторно, так и в больнице.
Показания к госпитализации:
Немедикаментозная терапия
Антибактериальная терапия
Симптоматическая терапия
Иммуносупрессивная терапия
При быстром развитии заболевания, сильных отёках и артериальном давлении выше 130/90 мм рт. ст. назначаются глюкокортикостероиды.
Заместительная почечная терапия
Основные методы заместительной терапии:
Прогноз. Профилактика
Большинство пациентов полностью выздоравливают в течение 1–2 лет. В это период нужно соблюдать диету, терапия показана только при ухудшении клинических и лабораторных показателей.
Критический период после перенесённого острого гломерулонефрита составляет 1,5–2 месяца. В это время часто возникают рецидивы. Если симптомы сохраняются более полугода, такое течение называется затяжным. Симптомы, которые не проходят более года, указывают на развитие хронического гломерулонефрита.
Профилактика острого гломерулонефрита
Чтобы предотвратить развитие гломерулонефрита, нужно своевременно выявлять и лечить хронические заболевания. Для этого рекомендуется раз в год проходить осмотр у стоматолога, оториноларинголога и гинеколога.
Хронический гломерулонефрит
Общая информация
Краткое описание
Дата разработки протокола: 2013 года.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
12. Исследование крови на АNA, anti-ds-DNA, p-,c-ANCA, ВИЧ
9. Осмотр ревматолога, инфекциониста.
Оценка наличия и степени выраженности отеков (от минимальных периферических до полостных и анасарки), выявление сыпи, суставного синдрома, ежедневное измерение веса, объема принятой жидкости (внутрь и парентерально) и выделенной мочи. Выявление очагов инфекций.
Дифференциальный диагноз
Дифференциальный диагноз
Лечение
Иммуносупрессивная терапия монотерапию кортикостероидами, а при быстропрогрессирующем течении и находке полулуний при нефробиопсии требует проведения комбинированной иммуноспурессивной терапии кортикостероиды в дебюте в виде пульс-терапии 15мг/кг веса в/в капельно №3, затем внутрь в дозе 1мг/кг/сут 60 дней, затем 0,6мг/кг/сут 60 дней, затем 0,3мг/кг/сут 60дней + циклофосфамид 0,5мг/м2, в/в капельно ежемесячно в течение 6 месяцев. Во второй линии вместо циклофосфамида возможно применение микофеноловой кислоты или микофенолата мофетил Мофетила микофенолат. (не забывать тератогенное действие и при планировании беременности отказаться от данной группы препаратов). 30.
Лечение первичного заболевания (гепатиты В и С). При МПГН 1 типа используют длительное лечение преднизолоном в альтернирующем режиме (30-60 мг/м2 / 48 час). В некоторых исследованиях показана эффективность лечение микофенолатом мофетил Мофетила микофенолат. 38.
− Обычно нет необходимости коррекции гиперлипидемии у стероидчувсвиетльынх пациентов, так как она купируется после наступления ремиссии.
3. Артериальная гипертензия: иАПФ, блокаторы кальциевых каналов, β-блокаторы [18].
5. Побочные эффекты кортикостероидов: повышенный аппетит, задержка роста, риск инфекций, гипертензия, деминерализация костей, повышение глюкозы крови, катаракта.
Индикаторы эффективности лечения: достижение ремиссии нефротического синдрома (купирование отеков, исчезновение протеинурии), уменьшение/отмена преднизолона, замедление прогрессирования хронической болезни почек (стабильный уровень креатинина).
Достижения и проблемы лечения гломерулонефрита
Последняя четверть прошедшего века принесла с собой ряд важных достижений в лечении прогрессирующих почечных заболеваний, в том числе гломерулонефрита, остающегося одной из главных причин хронической почечной недостаточности (ХПН). Это касается
Последняя четверть прошедшего века принесла с собой ряд важных достижений в лечении прогрессирующих почечных заболеваний, в том числе гломерулонефрита, остающегося одной из главных причин хронической почечной недостаточности (ХПН). Это касается методов воздействия на начальные иммунно-воспалительные механизмы повреждения почечной ткани и еще в большей степени — на механизмы дальнейшего прогрессирования (развития склероза), так называемые неиммунные, часто уже не связанные с начальными путями повреждения. В связи с этим было создано новое направление в нефрологии, получившее название ренопротективной терапии.
Особенность этого периода — внедрение новых требований к качеству результатов исследований, касающихся разработки и оценки новых направлений и методов лечения (это характерно и для других областей медицины — кардиологии, гепатологии, онкологии, гематологии и т. д.), создание так называемой доказательной медицины (evidence-based medicine) — медицины, основанной на доказательствах. Суть этого подхода — организация исследований в соответствии с принципами клинической эпидемиологии. В ходе таких исследований, проводимых с использованием методов математической статистики, планируются и осуществляются клинические и экспериментальные работы, в первую очередь — контролируемые клинические исследования, посвященные роли этиологических и патогенетических факторов или эффективности лекарственной терапии.
Этот подход позволил отобрать и обобщить наиболее убедительные данные, касающиеся иммунодепрессивной и «неиммунной» (ренопротективной) терапии различных клинико-морфологических вариантов гломерулонефрита, а также дать научно обоснованные рекомендации.
Сегодня уже частично выявлены клинические и морфологические признаки, определяющие неблагоприятный прогноз, среди них быстрое развитие ХПН или тяжелые осложнения основных проявлений гломерулонефрита — нефротический синдром и артериальная гипертензия. Это позволило определить, каким пациентам в первую очередь следует проводить иммунодепрессивную терапию активными (агрессивными) методами.
Хотя арсенал иммунодепрессивных препаратов, применяемых для лечения гломерулонефрита, с начала 70-х годов практически не изменился (это по-прежнему глюкокортикоиды и две группы цитостатических препаратов: алкилирующие соединения — циклофосфамид и хлорбутин — и антиметаболиты — азатиоприн), появились новые методы и схемы их применения — так называемая ударная или пульс-терапия (pulse-therapy) — периодическое внутривенное введение сверхвысоких доз глюкокортикоидов или циклофосфамида. Одно из преимуществ этих методов — снижение частоты тяжелых осложнений, характерных для длительной пероральной терапии этими препаратами (гиперкортицизм, инфекции, токсическое повреждение гонад и т. д.).
Новые возможности лечения резистентных к иммунодепрессантам или стероидозависимых форм гломерулонефрита появились благодаря созданию циклоспорина — первого препарата из нового поколения так называемых селективных иммунодепрессантов, действующих в отличие от традиционных неселективных только на строго ограниченные звенья (точки) и молекулярные механизмы в сложных многоэтапных процессах клеточной активации, формирования и реализации иммунного ответа и воспаления. Основная область применения циклоспорина — лечение трех морфологических вариантов гломерулонефрита — «минимальных изменений» (липоидный нефроз), фокально-сегментарного гломерулосклероза и мембранозной нефропатии.
Минимальные изменения. Это заболевание исключительно редко приводит к развитию ХПН, тем не менее пациенты с таким диагнозом подвержены высокому риску тяжелых осложнений нефротического синдрома, которые могут стать причиной смерти. Это — гипергидратация (с анасаркой, водянкой полостей, отеком мозга и легких), тромбозы, белковая дистрофия, инфекции
(в том числе пневмококковый перитонит), от которых больные в прошлом нередко погибали, и, наконец, особое осложнение тяжелого нефротического синдрома — так называемый нефротический (или кининовый) криз у больных с выраженной гипоальбуминемией (с альбумином сыворотки менее 1,9 — 1,5 г%). Нефротический криз заканчивается быстронарастающей гиповолемией, приводящей к коллапсу (часто летальному) и развитию острой почечной недостаточности. Последняя также может быть следствием отека интерстиция почек, нередкого при любом тяжелом нефротическом (отечном) синдроме. Именно тяжестью и опасностью этих осложнений и обусловлена необходимость быстрой ликвидации (достижения ремиссии) нефротического синдрома.
Одна из главных проблем лечения «минимальных изменений» — единственной формы нефрита, высокочувствительной к глюкокортикоидам и столь же склонной к рецидивированию и стероидной зависимости (до 2/3 случаев у детей) — достижение длительной стойкой ремиссии нефротического синдрома. Стероидная зависимость (развитие рецидива при всякой попытке отмены, а иногда даже снижения дозы глюкокортикоидов) ведет к тяжелым проявлениям стероидной токсичности: у взрослых — к ожирению, остеопорозу, тромбозам, диабету, инфекциям, стероидной гипертонии, а у детей помимо того — к инфантилизму, задержке роста и полового созревания.
У детей «минимальные изменения» представляют собой самый распространенный вариант гломерулонефрита (до 80 — 85% случаев), что явилось основанием для проведения ряда крупных контролируемых клинических испытаний, в ходе которых были получены данные, позволяющие сформулировать четкие лечебные рекомендации. Накопленный опыт и клинические испытания позволили предложить, что существует несколько путей достижения стойкой ремиссии у этих больных. При частом рецидивировании снизить частоту обострений позволяет лечение алкилирующими препаратами в течение 8 недель. При стероидной зависимости стойкая ремиссия может быть получена после 8 — 12 недель лечения циклофосфамидом. При истинной стероидной резистентности вызвать ремиссию и восстановить чувствительность к стероидам позволяет терапия циклоспорином.
Фокально-сегментарный гломеруло-склероз (ФСГС). Разработке методов лечения этой формы нефрита в последнее 10-летие уделялось особое внимание, что позволило несколько изменить традиционное представление о неизбежно плохом прогнозе у этих больных.
ФСГС встречается не так уж редко — 7 — 20% случаев, в половине из них проявляется нефротическим синдромом (в том числе в сочетании с артериальной гипертензией и гематурией), который при отсутствии лечения у 2/3 больных приводит к развитию ХПН. Такой же исход ожидает больных, не ответивших на лечение. Отличительная особенность ФСГС — высокая частота (до 50%) рецидивов болезни в пересаженной, донорской почке, что еще раз подчеркивает необходимость достижения ремиссии уже в самом начале заболевания.
В прошлом (в 70-е годы) в результате первых попыток оценить возможности лечения ФСГС это заболевание стали классифицировать как форму нефрита, плохо поддающуюся терапии. И даже сейчас, несмотря на определенные достижения, ФСГС по-прежнему рассматривается как один из наиболее резистентных к лечению и прогностически неблагоприятных вариантов гломерулонефрита.
Результаты большого числа клинических исследований 1980 — 1990-х годов, которые включают и контролируемые клинические испытания, позволили сформулировать ряд требований к лечению больных ФСГС.
Наши собственные исследования подтверждают необходимость длительной терапии большими дозами иммунодепрессантов у пациентов с ФСГС: назначение высоких кумулятивных доз различных иммунодепрессантов (кортикостероидов, циклофосфамида, азатиоприна) сопровождалось увеличением частоты ремиссий (Шилов Е. М., Тареева И. Е. и др. // Терапевтический архив, 2000, № 6, в печати). Важно подчеркнуть, что высокие кумулятивные дозы иммунодепрессантов позволяли достичь ремиссии даже у больных с факторами резистентности к лечению (выраженной гематурией, высокой морфологической активностью почечного воспалительного процесса и склеротическими изменениями). В ходе ретроспективного исследования, в котором приняли участие 72 пациента с первичным ФСГС, было получено еще одно подтверждение преимуществ применения с самого начала болезни комбинированной терапии кортикостероидами и цитостатическими препаратами. Положительный ответ (полные или частичные ремиссии) при лечении только кортикостероидами наблюдался у 32% больных, а при комбинированном лечении — у 72% пациентов. Еще более впечатляющими оказались отдаленные результаты лечения: «почечная выживаемость» больных (креатинин
Гломерулонефрит
Терминология
Таким образом, гломерулонефриты существенно отличаются от других воспалительных процессов в почках, – прежде всего, от пиелонефрита, который представляет собой острую или хроническую бактериальную инфекцию и локализуется, в основном, в зоне почечной лоханки (об анатомическом строении и функциях почек см. материал «Почки. Норма и патология»).
По типу течения гломерулонефриты также делятся на острые и хронические, причем хроническая форма встречается до четырех раз чаще острой, будучи лидирующей причиной ХПН (хроническая почечная недостаточность) и ранней инвалидизации в этой связи. Среди заболевающих острым гломерулонефритом значительную долю составляют дети младше трех лет. В целом же, в статистических выборках лиц, страдающих гломерулонефритами всех форм и типов течения, преобладают мужчины наиболее активной возрастной категории (20-40 лет); в общей гендерной структуре заболеваемости мужской пол превалирует в 2-3 раза. Согласно современным эпидемиологическим оценкам, частота встречаемости хронического гломерулонефрита варьирует в пределах 4-9 случаев на 100 000 человек общей популяции, хотя высказываются также мнения о том, что эти данные могут оказаться существенно заниженными из-за недостаточной обращаемости населения и сложности объективной диагностики гломерулонефрита, особенно на латентном и малосимптомном этапах.
Причины
В отношении гломерулонефритов употребляются термины «аутоиммунный», «иммуноопосредованный», «иммуноаллергический», «инфекционно-аллергический» и т.п. Тем самым подразумевается, что защитная система организма в силу каких-то провоцирующих факторов начинает воспринимать собственные клетки как чужеродные – и атакует их, вызывая воспаление, фиброзную дегенерацию и другие прогрессирующие последствия, все более тяжелые для атакуемых тканей и организма в целом, – что в случае гломерулонефрита требует на поздних этапах либо регулярного жизнесохраняющего гемодиализа (внешняя фильтрация в аппарате «искусственная почка»), либо трансплантации донорского органа в связи с полной несостоятельностью обеих собственных почек.
При гломерулонефрите аутоагрессивные иммунные комплексы попадают с кровью в систему клубочковой ультрафильтрации, что самым пагубным образом сказывается на целостности и функциональном статусе фильтрующих мембран: в кровь начинают поступать соединения, которых в норме там быть не должно, тогда как подлежащие обратному захвату полезные вещества, напротив, задерживаются и накапливаются в почках (либо выводятся с мочой). В результате развивается каскадный биохимический дисбаланс, который проявляется нарушениями регуляции артериального давления (артериальная гипертензия), недостаточным выведением жидкости из организма (отечность, смещение водно-солевого баланса), задержкой конечных, токсичных для организма продуктов обмена веществ – в целом, характерным для почечной недостаточности симптомокомплексом.
Обилие сравнительно самостоятельных клинических форм гломерулонефрита связано с тем, что запуск деструктивного аутоиммунного процесса может быть спровоцирован различными триггерами. В одних случаях гломерулонефрит выступает как первичный аутоиммунный процесс, в других развивается на фоне имеющегося аутоиммунного заболевания (системная красная волчанка, аутоиммунные васкулиты, синдром Гудпасчера и др.).
Однако чаще всего гломерулонефрит оказывается аутоиммунным «продолжением» и осложнением перенесенной инфекции, будь то бактериальная (обычно стрептококковая, реже стафилококковая), вирусная, протозойная инвазия. В этом случае реагирование иммунной системы, первоначально нацеленной на эрадикацию патогена, может извратиться и переключиться на собственные ткани. Гломерулонефрит такого генеза манифестирует, как правило, спустя 1-3 недели после острой фазы инфекции.
Значительную роль в этиопатогенезе гломерулонефритов играют систематические или хронические интоксикации, в т.ч. алкогольные и медикаментозные. Кроме того, гломерулонефрит может развиться на фоне онкозаболевания или одного из хромосомных синдромов, включающих аномалию или патологию почек.
К факторам риска относятся травмы поясничной области, переохлаждения, экологические и профессиональные вредности.
Следует особо отметить, что гломерулонефрит не является, строго говоря, изолированным заболеванием фильтрующих клубочков: в той или иной степени иммуновоспалительный процесс распространяется и на канальцевую систему, и на интерстициальную, межуточную строму (пространственная основа из соединительной ткани; каркас, содержащий паренхиматозные клетки органа), – что также относится к факторам, обусловливающим полиморфизм гломерулонефритов.
Симптоматика
Классическая для гломерулонефрита триада включает стойкую гипертонию, отечность (особенно утренние отеки лица с постепенной редукцией в течение дня) и олигурию (уменьшение объема суточного мочеиспускания). Прочие симптомы широко варьируют в зависимости от нюансов конкретного случая.
Так, острый гломерулонефрит в детском возрасте протекает, как правило, более бурно, чем у взрослых, и исходом чаще становится полное выздоровление. В начальной фазе отмечается высокая (иногда очень высокая) температура, симптомы лихорадки (слабость, общее недомогание, головная боль, озноб, тошнота и отсутствие аппетита, бледность кожных покровов), а также более специфические проявления: отекают веки, больного беспокоит боль в пояснице.
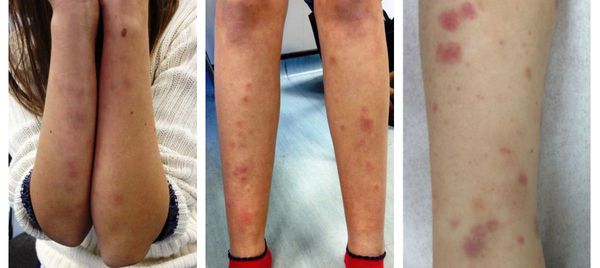
Подавляющее большинство случаев (примерно 85%) сопровождается микрогематурией – присутствием примеси крови в моче, что может быть установлено только лабораторным анализом; однако встречается и макрогематурия, когда удельное содержание крови в моче настолько значительно, что последняя меняет цвет на розовый, коричнево-красный или даже черный.
При бурном дебюте, своевременной диагностике и быстром начале адекватного лечения острый гломерулонефрит, как правило, удается излечить за 2-3 месяца (из которых на купирование основной симптоматики уходит первые 15-20 дней, остальное время занимает поддерживающая терапия, профилактика рецидивов и реабилитация). Торпидное течение и «смазанная», неявно выраженная симптоматика менее благоприятны в прогностическом плане, поскольку в этом случае гораздо выше вероятность хронизации процесса.
Обострения хронического гломерулонефрита, в целом, аналогичны клинике острого. Во всех случаях хроническое течение носит характер чередования ремиссий и рецидивов (наиболее частым провокатором выступает, опять же, стрептококковая инфекция либо ОРВИ, перенесенная осенью или весной). По доминирующему клиническому синдрому различают несколько основных форм хронического гломерулонефрита: гипертонический, нефротический (доминируют симптомы мочевыделительной дисфункции), гематурический, смешанный и латентный (наиболее благоприятный во всех отношениях).
Возможные осложнения гломерулонефритов весьма и весьма тяжелы: острая почечная и/или сердечная недостаточность (риск развития составляет 1-3%); геморрагический инсульт, обусловленный выраженной артериальной гипертензией; те или иные неврологические синдромы; жизнеугрожающая интоксикация при уремии – насыщении крови продуктами метаболизма (мочевина, креатинин, другие азотистые и кетоновые соединения) на фоне выраженной почечной несостоятельности, что может вылиться в тяжелое поражение ЦНС, вплоть до уремической комы с летальным исходом.
Диагностика
Диагноз устанавливается клинически, с учетом анамнеза (перенесенные инфекции, имеющиеся аутоиммунные заболевания, аллергические реакции и т.д.) и динамики состояния. Решающее значение имеют лабораторные исследования: клинические и биохимические анализы мочи и крови, иммунологический анализ, уродинамические пробы и т.д. Из инструментальных методов наиболее информативными в данном случае являются УЗИ почек и ультразвуковая допплерография почечных сосудов, компьютерная томография, рентгенография; в ряде случаев показана и необходима биопсия с последующим гистологическим анализом отобранного материала.
Лечение
Острый гломерулонефрит является однозначным показанием к стационированию больного. Лечение осуществляется в постельном режиме, под постоянным наблюдением и контролем основных показателей. Назначают особую диету, иммунокорректоры (при необходимости – гормонсодержащие) или, в тяжелых случаях, иммуносупрессоры, а также антибиотики, противовоспалительные препараты, средства стимуляции выведения избыточной жидкости и устранения отечности. Следует отметить, что в отношении большинства нефрологических заболеваний, в том числе гломерулонефрита, выраженным эффектом обладает санаторно-курортное лечение.
Обострения хронического гломерулонефрита, как показано выше, клинически сходны с симптоматикой острого гломерулонефрита – и лечатся практически теми же схемами (с учетом стадии заболевания, выраженности проявлений, степени почечной недостаточности и индивидуальных особенностей). В тяжелых, далеко зашедших случаях, когда большинство нефронов уже разрушено и не функционирует, ставится вопрос о гемодиализе или пересадке почки.
Гломерулонефрит: лечение
Одной из причин развития почечной недостаточности является острый гломерулонефрит. Наиболее часто заболевание встречается у детей дошкольного и школьного возраста. Это связано с неокрепшей иммунной системой, которая не может противостоять инфекции. Контактируя с больными детьми в детском саду или школе, ребенок подвергается риску заражения.
Одной из причин развития почечной недостаточности является острый гломерулонефрит. Наиболее часто заболевание встречается у детей дошкольного и школьного возраста. Это связано с неокрепшей иммунной системой, которая не может противостоять инфекции. Контактируя с больными детьми в детском саду или школе, ребенок подвергается риску заражения. Гломерулонефрит встречается и у взрослых людей. Толчком к развитию болезни могут послужить такие неблагоприятные факторы как сырость или переохлаждение организма. К предрасполагающим факторам относят наследственную предрасположенность к аллергии и экссудативно – катаральный диатез.
Причины заболевания
Существует несколько основных факторов, которые могут привести к гломерунефриту:
Симптомы заболевания
В процессе развития болезни происходит поражение сосудов почечных клубочков (гломерул), что приводит к нарушению нормального функционирования органа. Основными симптомами заболевания являются:
Диагностика заболевания
Наша клиника обладает всем необходимым оборудованием для проведения диагностики организма и выявления заболевания на ранних стадиях его развития. При подозрении на гломерулонефрит мы проводим следующие лабораторные исследования:
Правильно поставленный диагноз – это гарантия эффективности проведенного курса лечения и, как следствие, скорейшего выздоровления.
Лечение современными методами
Лечение гломерулонефрита включает в себя:
Консервативное лечение
Специалисты нашей клиники проводят политику бережного отношения к здоровью пациента. По возможности мы предлагаем консервативное лечение гломерулонефрита, которое включает в себя:
Тяжелая терапия, связанная с использованием гормональных препаратов используется в крайних случаях.
Акустическая стимуляция почек на аппарате Интрафон-3
Мы используем в своей работе новейшее оборудование для лечения ряда заболеваний. Аппарат Интрафон – 3 активно используется специалистами нашей клиники для лечения гломерулонефрита.
Принцип действия основан на облучении акустическими волнами пораженного органа. При проведении процедуры ощущается легкая вибрация. В результате улучшается кровообращение и наблюдается положительная динамика в самочувствии. Функции почек восстанавливаются до 30% при начальной стадии заболевания, и до 20-25% при тяжелых формах протекания болезни.
Физиотерапевтическое лечение
Физиотерапевтическое лечение включает в себя следующие методы:
Медикаментозная терапия
Данная форма лечения наиболее эффективна при соблюдении диеты и постельного режима. Курс лечения назначается врачом после тщательного исследования. Прием препаратов желательно производить под наблюдением медицинского персонала нашей клиники.
Последствия и осложнения заболевания, если не лечить
Гломерулонефрит – это опасное заболевание, которое требует незамедлительного лечения. При ненадлежащем уходе за больным возможны осложнения:
Обращаясь в нашу многопрофильную клинику, вы получаете квалифицированную медицинскую помощь и начинаете сотрудничать с командой профессионалов.