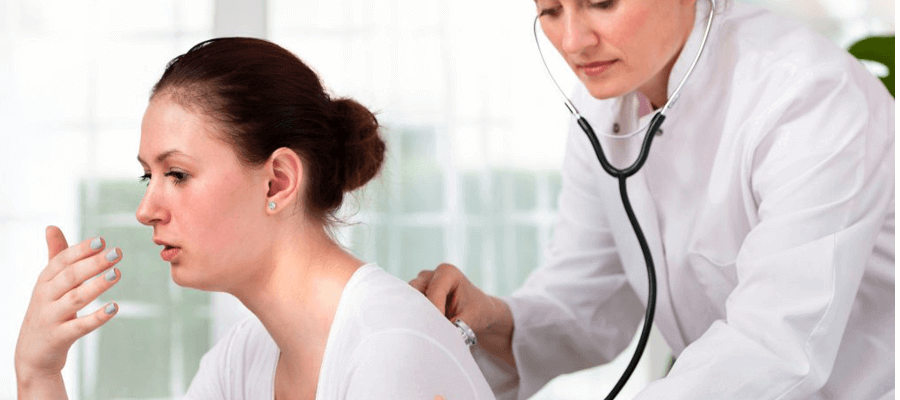
Чем лечат хрипы в легких у детей
Кашель с хрипами
Кашель – один из самых частых симптомов, сопровождающих заболевания органов дыхания, аллергические реакции и даже нарушения работы верхних отделов пищеварительной системы. В зависимости от того, чем вызван кашель, он может различаться по частоте и интенсивности приступов, объему и консистенции выделений, а также иметь различные сопутствующие симптомы. Один из них – хрипы. Этот признак может быть достаточно «красноречивым» и свидетельствовать о скоплении в бронхах слизи, сужении просвета дыхательных путей и других нежелательных состояниях. Поэтому кашель с хрипом – повод обратиться к врачу при первой же возможности.
Чем различаются обычный кашель и кашель с хрипами?
Обычный кашель. Сильные, резкие выдохи вызваны раздражением рецепторов, расположенных на всей поверхности слизистой оболочки дыхательных путей. Благодаря кашлю просвет органов дыхания освобождается от скопления слизи, инородных частиц и всего, что препятствует прохождению воздуха.
Но при заболеваниях дыхательных путей характеристики кашля могу меняться:
Кашель с хрипами. При таком кашле, вне зависимости от его продолжительности или интенсивности, при вдохе и/или выдохе слышны отчетливые хрипы в груди. Этот звук – результат прохождения воздуха через суженный просвет дыхательных путей или через скопление слизи. При этом хрипы могут быть сухими (при ларингите, трахеите, бронхите) или влажными (при заболеваниях, сопровождающихся скоплениями мокроты в органах дыхания, и при трении стенок бронхов о легкие).
Сами по себе хрипы могут быть свистящими, басовыми, звучными, незвучными. Они могут проявляться только при эпизодах кашля или даже вне них. Сочетание всех характеристик кашля дает врачу представление о том, с каким заболеванием он имеет дело.
При каких заболеваниях бывает кашель с хрипами?
Перечень заболеваний, при которых развивается кашель и хрипы в груди, достаточно объемен. Но к наиболее распространенным причинам появления этого симптома можно отнести следующие:
По сути, любое инфекционное или воспалительное заболевание дыхательных путей может вызвать кашель с хрипами, если лечение не проведено своевременно. Это приводит к ухудшению выведения слизи, ее загущению и образованию механического препятствия для вдыхаемого и выдыхаемого воздуха. Сироп и пастилки от кашля Доктор МОМ ® способствуют снятию воспаления и облегчению кашля. Раннее начало лечения позволяет избежать ряда осложнений и ускорить выздоровление.
Когда нужно срочно обратиться к врачу?
Кашель и хрипы при дыхании могут говорить о начале тяжелого заболевания. При наличии таких симптомов очень важно обратиться за квалифицированной помощью к врачу. Особенно это важно, если кашель с хрипами сопровождается одним или несколькими из следующих симптомов:
Учитывая то, что хрипы во время кашля могут быть симптомами самых разнообразных заболеваний, следует в любом случае обратиться к врачу. Только квалифицированный специалист может поставить точный диагноз и рекомендовать, чем лечить выявленное заболевание.
Как лечить кашель с хрипами?
Что делать при кашле с хрипами, как уже было сказано выше, зависит от заболевания, вызвавшего этот симптом. После комплексного обследования и постановки диагноза врач может назначить несколько препаратов из различных лекарственных групп.
Антибиотики. Назначаются при заболеваниях, вызванных болезнетворными бактериями. Антибактериальные препараты угнетают жизнедеятельность этих микроорганизмов и вызывают их гибель, но должны подбираться только врачом и исключительно с учетом чувствительности микробов к тем или иным препаратам. Антигистаминные. Эта группа лекарственных средств назначается при кашле и других респираторных, кожных или желудочно-кишечных симптомах, вызванных аллергией. Также антигистамины могут входить в комплекс средств, назначаемых при ОРВИ. Бронхорасширяющие. Эта группа препаратов рекомендована при кашле с хрипами, которые вызваны сужением просвета бронхов. Они помогают нормализовать дыхание, устранить одышку, восстановить функцию выведения мокроты из бронхов. Эта группа лекарственных средств имеет различные механизмы действия, поэтому конкретный препарат должен подбираться лечащим врачом на основании особенностей ситуации. Муколитические. Эти средства разжижают мокроту и препятствуют ее оседанию на стенках бронхов. Это облегчает выведение как собственно слизи, так и болезнетворных микроорганизмов, токсичных продуктов их жизнедеятельности. Сироп и растительные пастилки от кашля Доктор МОМ ® обладают выраженным муколитическим и бронхолитическим эффектами, которые основаны на действии комплекса лекарственных растений. Жаропонижающие. Они могут рекомендоваться при повышенной температуре тела. Важен комплексный подход к лечению кашля с хрипами любого происхождения, так как он является лишь одним из симптомов болезни.
Препараты Доктор МОМ ® при лечении кашля с хрипами
Чем лечат хрипы в легких у детей
При воспалении легких эти показатели намного больше.
Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные.
По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь.
Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие:
— он болеет гриппом или другой вирусной инфекцией уже 3-5 дней, а состояние его не улучшается или после незначительного улучшения температура поднялась снова;
— жаропонижающие средства малоэффективны, они сбивают температура лишь на 30-40 минут ;
— у него частое и шумное дыхание, одышка;
— он часто кашляет, попытки сделать глубокий вдох каждый раз заканчиваются кашлем;
— он слабый, постоянно спит и ничего не хочет кушать;
— кожа у него стала бледной, а губы приобрели синюшный оттенок;
— он жалуется на боль в животе и тошноту.
Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза «пневмония» терапевты используют результаты анализа крови на С реактивный белок.
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить.
Многие родители спрашивают врачей: «А можно ли лечить пневмонию ребенка дома?», так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений.
Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм «экономит» силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1.
В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание.
В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение.
Хрипы у детей. Причины, симптомы и лечение
1. Общие сведения
Большинство медицинских профессий разделены на «взрослый» и «детский» профили. В отношении одних специальностей (хирургия, кардиология и т.д.) такое деление закреплено де-юре в номенклатурных перечнях; другие же, к которым относится и оториноларингология, разделены де-факто, – так сказать, самой природой, то есть различиями ЛОР-сферы у детей и взрослых.
Можно назвать по меньшей мере три таких различия, которые вынуждают родителей искать не просто квалифицированного, а именно «детского» оториноларинголога. Во-первых, все без исключения ЛОР-органы у детей анатомически инфантильны и продолжают развиваться до семи-, двенадцати-, пятнадцатилетнего возраста (в зависимости от конкретной структуры). Во-вторых, незрелой, нестабильной и, образно говоря, «необстрелянной» является иммунная система, что обусловливает высокую частоту и специфику протекания т.н. детских инфекций.
В-третьих, дети далеко не всегда могут четко и внятно вербализовать жалобы, ответить на вопросы, выполнить инструкцию врача (впрочем, некоторые взрослые также не справляются), а с самыми маленькими пациентами такой контакт невозможен в принципе. Поэтому врачу действительно необходим большой опыт общения именно с детской, – столь сложной! – категорией пациентов.
Известно, что ЛОР-патология является самой распространенной причиной обращения к педиатру; в общем ее объеме лидируют заболевания органов дыхания, а среди симптомов этих заболеваний – хрипы. Поэтому проблема «хрипы у детей» является, без преувеличения, актуальнейшей.
Собирательным термином «хрипы» обозначают широкий спектр акустических явлений, отличающих нормальное дыхание от аномального, болезненно измененного. Разнообразие таких звуковых эффектов составляет отдельную проблему, так как на одном полюсе упомянутого «широкого спектра» находятся совершенно безобидные призвуки, обусловленные, например, присохшей к носовой перегородке корочкой, а на другом – тревожные симптомы быстро прогрессирующей и очень опасной обструкции дыхательных путей.
2. Причины
Непосредственной причиной появления хрипов можно считать любое изменение конфигурации воздухоносных путей, в результате чего поток вдыхаемого и/или выдыхаемого воздуха становится турбулентным (завихренным, неравномерным).
3. Симптомы и диагностика
Прежде всего подчеркнем, что квалифицировать характер хрипов и предположить их наиболее вероятную причину может только врач: никакие советы, никакие описания, – даже подробнейшие, – не заменят медицинского образования и клинической практики. Достаточно сказать, что в некоторых случаях не громкое и затрудненное, а, наоборот, бесшумное дыхание, отсутствие аускультируемых шумов в определенной зоне является значительно более опасным симптомом, нежели громкий ночной храп или осиплый голос.
Различают хрипы сухие, влажные (мелко-, средне- и крупнопузырчатые), крепитирующие (хрустящие), плеврально-трескучие и т.п.
Существенную разницу составляют хрипы инспираторные (на вдохе) и экспираторные (на выдохе). Так называемое жесткое дыхание (одинаковая громкость вдоха и выдоха, чего не бывает в норме) кардинально отличается от дыхания стридорозного, свистящего, – которое чаще всего сигнализирует об обструкции (сужении, блокировании, частичной закупорке) трахеобронхиального участка. Хрипы при пневмонии или плеврите акустически отличаются от хрипов при астме или аденоидах, – и т.д., и т.п.
Все это относится к компетенции врача, производящего диагностическую аускультацию, – выслушивание с помощью фонендоскопа.
В компетенцию (и обязанности) родителей входит совсем другое. Необходимо обратить внимание на ряд дополнительных симптомов, прежде чем вызывать «Скорую» или спокойно ложиться спать: то и другое может оказаться нелепой ошибкой, однако цена будет разной.
Хорошо еще, если единственным последствием этой ошибки окажется объективно ненужный, лишний выезд бригады неотложной помощи, и без того перегруженной вызовами. Однако в некоторых случаях ситуация складывается совершенно иначе: вместо того, чтобы бить в телефонный набат и немедленно доставить ребенка в ближайшую больницу (на собственном автомобиле, на Скорой, на такси, на руках, на чем угодно), родители предпочитают обратиться к методам из цикла «подышать над картошкой», «растереть уксусом», «заварить травки», «поставить горчичник» или совершать иные подобные действия, которые можно было бы саркастически высмеивать, если бы такая «тактика» порой не заканчивалась смертью ребенка.
При подобных обстоятельствах медицинская помощь должна оказываться в неотложном порядке.
4. Лечение
Как показано выше, спектр возможных причин настолько широк, что описать все варианты терапевтического ответа абсолютно нереально (ситуация может разрешиться как спонтанным однократным чиханием, так и объемным хирургическим вмешательством по экстренному протоколу, а также любыми промежуточными вариантами). В данном случае гораздо важнее сказать о доврачебной помощи.
Воздух в помещении при всех без исключения симптомах должен быть чистым, свежим и прохладным. Нет ни единой болезни, которая требовала бы затхлой неподвижной атмосферы с пониженным содержанием кислорода, нагретой до температуры финской бани и насыщенной всеми известными науке микроорганизмами.
Одежда не должна затруднять дыхание. Любые действия родителей должны подчиняться логике и быть осмысленными (пусть даже эти действия окажутся не вполне грамотными, это намного безопасней поступков «наугад», в панике, в ступоре, в истерике и пр). Если причина развившегося состояния неизвестна, ранее не диагностирована, непонятна; если у вас нет четких врачебных предписаний на этот случай, – то никаких медикаментов до прибытия врача ребенку давать не сто́ит.
Бронхит у детей — симптомы, лечение обструктивного бронхита
Обструктивный бронхит — сужение просвета бронхов на фоне воспалительного процесса, сопровождается спазмом и нарушением прохождения воздуха. Заболевание часто возникает у детей из-за особенностей анатомического строения, сопровождается сильным кашлем, хрипами, тяжелым дыханием.
Болезнь диагностируют в разном возрасте, но чаще всего патология возникает у детей до 5 лет. В группу риска входят дети с иммунодефицитными состояниями, склонностью к аллергии или заболеваниям органов дыхательной системы.
В 85% случаев причиной обструкции бронхов является заражение респираторно-синцитиальный вирусом.
Реже обструктивный бронхит вызывают микоплазмы и хламидии пневмонии, условно-патогенные микроорганизмы, которые начинают активно размножаться при ослаблении иммунитета.
Обострение обструктивного бронхита часто происходит при заражении паразитами, при наличии очагов хронической инфекции в организме — кариозные зубы, воспаленные миндалины.
При наличии факторов риска ребенок должен находиться под постоянным наблюдением педиатра.
Как проявляется обструктивный бронхит у детей
На начальном этапе обструкция бронхов проявляется в виде повышения температурных показателей. Появляется насморк, периодическое покашливание, нос заложен. Нередко наблюдаются диспепсические нарушения — отрыжка или частое срыгивание, расстройство стула, урчание в животе.
Обструктивный бронхит чаще всего развивается внезапно, приступы надрывистого кашля возникают перед или во время сна. Дыхание становится хриплым, сложно сделать вдох. Затем появляется одышка, ребенок становится беспокойным. Кожные покровы бледнеют, приобретают мраморный оттенок, синеет область носогубного треугольника.
Продолжительность обструкции бронхов — 5-7 дней, затем воспалительный процесс начинает уменьшаться.
В редких случаях обструкция развивается медленно, негативные симптомы нарастают постепенно в течении 2-3 дней. При этом температурные показатели могут быть в пределах нормы.
Виды обструктивного бронхита
У детей выделяют 3 формы обструктивного бронхита — бронхиолит, острую и рецидивирующую форму заболевания.
Бронхиолит преимущественно возникает у детей до двух лет на фоне риновирусной или респираторно-синцитиальной инфекции. Отличается медленным развитием, на начальном этапе симптомы схожи в ОРВИ. Но затем состояние стремительно ухудшается, развивается сердечная и дыхательная недостаточность.
Основные признаки бронхиолита — влажные хрипы, дыхание 70-80 раз в минуту, поверхностное, вдох затрудненный, сильно раздуваются крылья носа, частые приступы кашля. При тяжелом течении появляется тахикардия, увеличивается печень.
Острый обструктивный бронхит возникает у детей 3-5 лет, реже — в более старшем возрасте. Возбудители — вирусы парагриппа 3 типа, гриппа, аденовирусы, атипичные патогены. Заболевание развивается стремительно или постепенно. При остром течении температура повышается до 38 и более градусов, появляются характерные признаки ОРВИ. Дыхание постепенно увеличивается до 40-60 вдохов в минуту, в дыхании активно участвуют шейные и плечевые мышцы, при вдохе слышны свистящие хрипы, выдох длинный, затрудненный.
Рецидивирующий обструктивный бронхит — следствие бронхолегочной дисплазии, обструктивного бронхиолита. Заболевание может проявиться в первый год жизни или позже. Возбудители — вирусы герпеса или микоплазмы, смешанные инфекции. Болезнь развивается постепенно, температура не выше субфебрильных отметок, нос заложен, насморк, периодическое покашливание. Одышка выражена слабо, частота дыхания увеличена незначительно. Общее самочувствие ребенка нормальное.
Рецидивирующий бронхит диагностируют, если ребенок болеет 3-6 раз в год. Непрерывно рецидивирующий бронхит — обострения возникают чаще 6 раз за год.
К какому врачу обратиться
При подозрении на обструктивный бронхит необходимо посетить педиатра, детского пульмонолога или ЛОРа.
Диагностика начинается в внешнего осмотра и физикального исследования. Врач оценивает окрас кожных покровов, частоту и характер дыхания. При простукивании слышен приглушенный легочный звук. При аускультации отмечают затрудненный и удлиненный вдох, сухие свистящие хрипы, тахикардию.
Лабораторные и инструментальные методы диагностики:
Лечение обструктивного бронхита у детей
Лечение бронхита преимущественно проводят амбулаторно. Госпитализация необходима детям до года и недоношенным младенцам, при тяжелой форме обструкции, при наличии рахита, перинатальной энцефалопатии.
Группы препаратов и методы лечения:
Для улучшения отхождения мокроты необходимо пить больше теплой жидкости, 2-3 раза в день делать перкуссионный массаж грудной клетки, вибромассаж. Показан полупостельный режим. Комнату нужно чаще проветривать, увлажнять воздух в помещении.
Заниматься самолечением, применять народные средства или согревающие процедуры без назначения врача опасно.
Частое осложнение обструктивного бронхита — пневмония. При воспалении легких нарастают признаки интоксикации — вялость, сонливость, отсутствие аппетита, температура 38-39 градусов. Лечение проводят в стационаре, обязательно проводят антибактериальную терапию.
Хрипы у детей. Это страшно?
Заболевания дыхательных путей – это наиболее частая причина обращения к врачу, особенно у детей раннего возраста. Хрипы могут отмечаться как при заболеваниях как верхних, так и нижних дыхательных путей. Механизм их возникновения лежит в сужении дыхательных путей из-за воспалительного отека слизистой, обилия слизи и/или спазма бронхов. Воздух, проходя через суженные дыхательные пути приводит к возникновению различных звуков, которые называются одним словом – хрипы.Хрипы бывают разные и по их характеру врач может установить диагноз часто даже не прибегая к другим методам обследования, в других ситуациях могут понадобиться рентгенография грудной клетки, иногда и бронхоскопия, компьютерная томография и др. исследования.
Если хрипы выслушиваются на вдохе – это чаще всего указывает на проблему в верхних дыхательных путях (ринит, назофарингит, ларингит, инородное тело), на выдохе – в нижних дыхательных путях (бронхит, бронхиолит, астма, муковисцидоз, сдавление дыхательных путей опухолью, инородное тело). Иногда хрипы могут быть вызваны пороками развития дыхательных путей. Если хрипы сочетаются с наличием срыгиваний и рвоты, плохим аппетитом и плохой прибавкой веса надо исключать гастроэзофагальный рефлюкс (заброс содержимого желудка из желудка в пищевод).
Родители часто используют слово “хрипы” для описания шумного дыхания, в том числе храпа, носового сопения, часто пугает вибрация грудной клетки, ощущаемая при касании ладонью грудной клетки малыша.
Когда врач после выслушивания ребенка произносит слово «хрипы» – это пугает абсолютно всех родителей. Однако следует помнить, что не все хрипы, которые слышите Вы или врач, представляют опасность. К примеру, самые громкие хрипы можно выслушать у ребенка с обычным насморком. Хрипы при бронхите обычно исчезают после откашливания, или выслушиваются в другом месте. Поэтому, если Вы ходите к разным врачам в разное время, один из которых не выслушал хрипы, не спешите обвинять врача, это могут быть особенности заболевания. Врачи знают, что тишину над легкими иногда следует бояться больше самых громких хрипов, т.к. это может указывать на смертельно опасное состояние. Хрипы, выслушивающиеся в одном и том же месте грудной клетки и не исчезающие после откашливания, смене положения ребенка могут указывать на воспаление легких (пневмония).
Любые необычные звуки, связанные с дыханием, требуют консультации врача. Но в одних случаях это нужно делать срочно и немедленно, в других – это можно сделать в плановом порядке.
Если вы подозреваете, что хрипы могут быть вызваны КОВИД-ом, рекомендуем записаться на ПЦР тест в медицинском центре Унилик.
Давайте попробуем разобраться, когда же следует бояться, если вы слышите у Вашего ребенка хрипы при дыхании.
Первое – оцените вид и состояние ребенка. Если «хрипящий» ребенок носится по квартире и выглядит здоровым, скорее всего у него проблема в верхних дыхательных путях и Ваша задача увлажнить, выгулять, отпоить, отсморкать. Затягивается более 3-5 дней или Вы очень волнуетесь – покажитесь врачу в плановом порядке.
Второе – понаблюдайте есть ли у ребенка признаки усиления работы дыхания: втяжение межреберных мышц, надключичных или подключичных ямок при дыхании, раздувание крыльев носа, вынужденное положение ребенка и т.п. Это можно описать одним выражением «затрудненное дыхание». В этой ситуации ребенок нуждается в срочном осмотре врача. Что Вы можете сделать до этого – успокоить, освободить от стесняющей одежды, дать доступ свежего воздуха, дать жаропонижающее в случае повышенной температуры.
Третье – оцените, есть ли признаки снижения количества кислорода в крови: синева кожных покровов (вначале появляется вокруг рта и при отсутствии опыта ее можно не заметить), пот на лице, учащение дыхания (более 60 в 1 мин у ребенка до 2 мес, более 50 у ребенка 2-12 мес, более 40 у детейс 1-5 лет и более 30 у остальных), беспокойство ребенка.
Сочетание шумного дыхания и признаков второй и третьей группы указывают на серьезное заболевание у ребенка, требующее немедленной госпитализации и неотложной медицинской помощи, особенно если заболевание развилось остро и быстро прогрессирует.
Если же признаков нарушения работы дыхания нет, ребенка надо лечить под контролем врача, внимательно наблюдая и выполняя рекомендации.
Знайте, одним из показаний для госпитализации является Ваша паника, неуверенность и попытки переложить всю ответственность на врача. Вопросы типа «А с ним точно ничего не случится?», «А вы гарантируете, что это лечение будет эффективным?», 5-й звонок за день с сообщением, что температура вновь «подскочила» до 37,5 и т.п. значительно уменьшают желание врача лечить Вас в домашних условиях.
Заболевание у детей, особенно раннего возраста может развиваться непредсказуемо. Невозможно предугадать и предотвратить у ребенка, осмотренного в первые сутки заболевания в связи с тем, что «сопелька потекла из правой ноздри», развитие на 3-й день бронхиолита с хрипами и дыхательной недостаточностью, требующее лечения в реанимационном отделении. Но это не значит, что врач чего-то не доглядел, так может протекать заболевание у некоторых детей. Не должны все дети лечиться в больнице с первого дня заболевания по принципу «как бы чего не вышло». Для этого и необходимы повторные осмотры (наблюдение в динамике) и доверие. Доверие заключается в том, что если назначен только солевой раствор в нос, прогулки, питье и вибромассаж – это не означает, что лечение не проводится. Наша задача – обеспечить условия, выздоровеет ребенок сам. Как показывает практика, часто благие пожелания улучшить кашель и уменьшить хрипы у маленьких детей с обычным острым вирусным респираторным заболеванием (ОРЗ) оборачиваются ухудшением. Ребенок не может откашливать, поэтому все муколитики, увеличивая количество мокроты часто приводят к сужению дыхательных путей и нарушению дыхания. Ингаляции декасана и «Боржоми» часто вызывают спазм дыхательных путей (обструкция), таким же действием обладают мази для растирания с эфирными маслами, горчичники и родительское курение. Все противовирусные средства не показали своей эффективности (кроме озельтамивира при гриппе и ацикловира при тяжелой герпесвирусной инфекции). Антибиотики, назначенные в первые дни вирусного заболевания увеличивают риск осложнений. Поэтому следует помнить, что большинство ОРЗ, протекающих в виде назофарингита и трахеобронхита не требуют медикаментов, кроме жаропонижающих.
Есть строго определенное лечение, если хрипы вызваны крупом (особая форма ларингита у маленьких детей), обструктивным бронхитом, астмой или пневмонией. Кому-то нужно вещество, расширяющее бронхи (бронходилататор), кому-то гормон (кортикостероид), кому-то антибиотик. Не пытайтесь определить сами. Если Ваш ребенок страдает астмой или муковисцидозом, Вы получите четкие рекомендации по лечению, включая дозы и длительность применения всех препаратов и будете сами контролировать лечение. Во всех остальных случаях при каждом остро возникшем заболевании нужна консультация врача. Однако не всегда она должна быть немедленной. Если проблема в верхних дыхательных путях Вы можете начать сами – питье, увлажнение воздуха, солевой раствор в нос, вибромассаж, много чая, воды, компота.
Пусть заболевания у Ваших детей будут нечастыми и легкими!
Раковская Л.А. – врач педиатр высшей категории, к.мед.н., доцент кафедры педиатрии Харьковского национального университета имени В.Н. Каразина, руководитель детской клиники “HELP for kids”, Вице Президент общественной организации «Восточно-украинская Академия педиатрии»
Хрипы у детей. Это страшно?
Заболевания дыхательных путей – это наиболее частая причина обращения к врачу, особенно у детей раннего возраста. Хрипы могут отмечаться как при заболеваниях как верхних, так и нижних дыхательных путей. Механизм их возникновения лежит в сужении дыхательных путей из-за воспалительного отека слизистой, обилия слизи и/или спазма бронхов. Воздух, проходя через суженные дыхательные пути приводит к возникновению различных звуков, которые называются одним словом – хрипы.Хрипы бывают разные и по их характеру врач может установить диагноз часто даже не прибегая к другим методам обследования, в других ситуациях могут понадобиться рентгенография грудной клетки, иногда и бронхоскопия, компьютерная томография и др. исследования.
Если хрипы выслушиваются на вдохе – это чаще всего указывает на проблему в верхних дыхательных путях (ринит, назофарингит, ларингит, инородное тело), на выдохе – в нижних дыхательных путях (бронхит, бронхиолит, астма, муковисцидоз, сдавление дыхательных путей опухолью, инородное тело). Иногда хрипы могут быть вызваны пороками развития дыхательных путей. Если хрипы сочетаются с наличием срыгиваний и рвоты, плохим аппетитом и плохой прибавкой веса надо исключать гастроэзофагальный рефлюкс (заброс содержимого желудка из желудка в пищевод).
Родители часто используют слово “хрипы” для описания шумного дыхания, в том числе храпа, носового сопения, часто пугает вибрация грудной клетки, ощущаемая при касании ладонью грудной клетки малыша.
Когда врач после выслушивания ребенка произносит слово «хрипы» – это пугает абсолютно всех родителей. Однако следует помнить, что не все хрипы, которые слышите Вы или врач, представляют опасность. К примеру, самые громкие хрипы можно выслушать у ребенка с обычным насморком. Хрипы при бронхите обычно исчезают после откашливания, или выслушиваются в другом месте. Поэтому, если Вы ходите к разным врачам в разное время, один из которых не выслушал хрипы, не спешите обвинять врача, это могут быть особенности заболевания. Врачи знают, что тишину над легкими иногда следует бояться больше самых громких хрипов, т.к. это может указывать на смертельно опасное состояние. Хрипы, выслушивающиеся в одном и том же месте грудной клетки и не исчезающие после откашливания, смене положения ребенка могут указывать на воспаление легких (пневмония).
Любые необычные звуки, связанные с дыханием, требуют консультации врача. Но в одних случаях это нужно делать срочно и немедленно, в других – это можно сделать в плановом порядке.
Если вы подозреваете, что хрипы могут быть вызваны КОВИД-ом, рекомендуем записаться на ПЦР тест в медицинском центре Унилик.
Давайте попробуем разобраться, когда же следует бояться, если вы слышите у Вашего ребенка хрипы при дыхании.
Первое – оцените вид и состояние ребенка. Если «хрипящий» ребенок носится по квартире и выглядит здоровым, скорее всего у него проблема в верхних дыхательных путях и Ваша задача увлажнить, выгулять, отпоить, отсморкать. Затягивается более 3-5 дней или Вы очень волнуетесь – покажитесь врачу в плановом порядке.
Второе – понаблюдайте есть ли у ребенка признаки усиления работы дыхания: втяжение межреберных мышц, надключичных или подключичных ямок при дыхании, раздувание крыльев носа, вынужденное положение ребенка и т.п. Это можно описать одним выражением «затрудненное дыхание». В этой ситуации ребенок нуждается в срочном осмотре врача. Что Вы можете сделать до этого – успокоить, освободить от стесняющей одежды, дать доступ свежего воздуха, дать жаропонижающее в случае повышенной температуры.
Третье – оцените, есть ли признаки снижения количества кислорода в крови: синева кожных покровов (вначале появляется вокруг рта и при отсутствии опыта ее можно не заметить), пот на лице, учащение дыхания (более 60 в 1 мин у ребенка до 2 мес, более 50 у ребенка 2-12 мес, более 40 у детейс 1-5 лет и более 30 у остальных), беспокойство ребенка.
Сочетание шумного дыхания и признаков второй и третьей группы указывают на серьезное заболевание у ребенка, требующее немедленной госпитализации и неотложной медицинской помощи, особенно если заболевание развилось остро и быстро прогрессирует.
Если же признаков нарушения работы дыхания нет, ребенка надо лечить под контролем врача, внимательно наблюдая и выполняя рекомендации.
Знайте, одним из показаний для госпитализации является Ваша паника, неуверенность и попытки переложить всю ответственность на врача. Вопросы типа «А с ним точно ничего не случится?», «А вы гарантируете, что это лечение будет эффективным?», 5-й звонок за день с сообщением, что температура вновь «подскочила» до 37,5 и т.п. значительно уменьшают желание врача лечить Вас в домашних условиях.
Заболевание у детей, особенно раннего возраста может развиваться непредсказуемо. Невозможно предугадать и предотвратить у ребенка, осмотренного в первые сутки заболевания в связи с тем, что «сопелька потекла из правой ноздри», развитие на 3-й день бронхиолита с хрипами и дыхательной недостаточностью, требующее лечения в реанимационном отделении. Но это не значит, что врач чего-то не доглядел, так может протекать заболевание у некоторых детей. Не должны все дети лечиться в больнице с первого дня заболевания по принципу «как бы чего не вышло». Для этого и необходимы повторные осмотры (наблюдение в динамике) и доверие. Доверие заключается в том, что если назначен только солевой раствор в нос, прогулки, питье и вибромассаж – это не означает, что лечение не проводится. Наша задача – обеспечить условия, выздоровеет ребенок сам. Как показывает практика, часто благие пожелания улучшить кашель и уменьшить хрипы у маленьких детей с обычным острым вирусным респираторным заболеванием (ОРЗ) оборачиваются ухудшением. Ребенок не может откашливать, поэтому все муколитики, увеличивая количество мокроты часто приводят к сужению дыхательных путей и нарушению дыхания. Ингаляции декасана и «Боржоми» часто вызывают спазм дыхательных путей (обструкция), таким же действием обладают мази для растирания с эфирными маслами, горчичники и родительское курение. Все противовирусные средства не показали своей эффективности (кроме озельтамивира при гриппе и ацикловира при тяжелой герпесвирусной инфекции). Антибиотики, назначенные в первые дни вирусного заболевания увеличивают риск осложнений. Поэтому следует помнить, что большинство ОРЗ, протекающих в виде назофарингита и трахеобронхита не требуют медикаментов, кроме жаропонижающих.
Есть строго определенное лечение, если хрипы вызваны крупом (особая форма ларингита у маленьких детей), обструктивным бронхитом, астмой или пневмонией. Кому-то нужно вещество, расширяющее бронхи (бронходилататор), кому-то гормон (кортикостероид), кому-то антибиотик. Не пытайтесь определить сами. Если Ваш ребенок страдает астмой или муковисцидозом, Вы получите четкие рекомендации по лечению, включая дозы и длительность применения всех препаратов и будете сами контролировать лечение. Во всех остальных случаях при каждом остро возникшем заболевании нужна консультация врача. Однако не всегда она должна быть немедленной. Если проблема в верхних дыхательных путях Вы можете начать сами – питье, увлажнение воздуха, солевой раствор в нос, вибромассаж, много чая, воды, компота.
Пусть заболевания у Ваших детей будут нечастыми и легкими!
Раковская Л.А. – врач педиатр высшей категории, к.мед.н., доцент кафедры педиатрии Харьковского национального университета имени В.Н. Каразина, руководитель детской клиники “HELP for kids”, Вице Президент общественной организации «Восточно-украинская Академия педиатрии»
Бронхит у детей
Бронхит — это воспаление слизистой оболочки стенок бронхов, своего рода трубок, предназначенных для переноса воздуха из вышележащих частей дыхательного тракта (нос, гортань, трахея) в конечные (альвеолы), где непосредственно происходит газообмен, насыщение крови кислородом.
Бронхи ветвятся, начиная от двух крупных главных бронхов (по одному на легкое), заканчивая мельчайшими бронхиолами (воспаление бронхиол — бронхиолит).
Бронхит бывает острым, хроническим, рецидивирующим (повторяющимся) и обструктивным.
Как проявляется бронхит?
Основной симптом бронхита — кашель. Также может быть повышение температуры, сопутствующий насморк, заложенность носа, боль и першение в горле и другие симптомы обыкновенной ОРВИ. Строго говоря, простой бронхит — это и есть разновидность ОРВИ.
Подавляющее большинство бронхитов являются острыми (т. е. кашель длится не более 2–4 недель). Термины «рецидивирующий» и «хронический» мало применимы к детям, в большинстве случаев они лишь маскируют истинную причину: бронхиальную астму, бактериальный затяжной бронхит, муковисцидоз, первичную цилиарную дискинезию, интерстициальные заболевания легких и т. д.
В большинстве современных англоязычных источников острый бронхит никак не выделяется среди других «простудных» болезней и описывается в контексте ОРВИ, поскольку чаще всего вызывается теми же респираторными вирусами (респираторно-синцитиальным вирусом, риновирусом, вирусами парагриппа, гриппа и т. д.). Разница лишь в основной локализации воспалительного процесса при ОРВИ: воспаление в носу и горле — ринофарингит, воспаление в гортани и голосовых складках — ларингит, в бронхах — бронхит. Традиция рассматривать бронхит как серьезное осложнение ОРВИ, требующее большой тревоги и обязательной антибиотикотерапии, имеет не больше оснований, чем автоматическое назначение антибиотиков на третий день лихорадки.
Диагностика бронхита
Бронхит — клинический диагноз, то есть врач ставит его только на основании опроса и осмотра пациента. Наличие типичных жалоб (насморк, кашель, недомогание, повышение температуры) и типичных хрипов при выслушивании легких стетоскопом, а также отсутствие других причин, объясняющих эти симптомы, — необходимое и достаточное условие постановки диагноза бронхит. Хрипы при бронхите симметрично рассеяны по всей поверхности легких, а не локализованы лишь в одном участке (как это бывает, например, при долевой пневмонии). Хрипы бывают сухими (возникают при прохождении воздуха по суженным отечным бронхам без мокроты) и влажными (возникают при прохождении воздуха по бронхам, в которых скапливается мокрота). Нередко одновременно имеются и те и другие хрипы либо в первые дни болезни выслушиваются сухие, затем, по мере естественного течения заболевания, они переходят во влажные.
Лечение бронхита
Бронхит, как и остальные формы ОРВИ, является типичным самопроходящим заболеванием. В большинстве случаев не требуется никакого медикаментозного лечения. Важно создать ребенку благоприятные условия для выздоровления: достаточное питье, поддержание оптимального микроклимата (температуры и влажности) в помещении, применение жаропонижающих препаратов при необходимости. И конечно же, стоит оградить ребенка от табачного дыма.
Стоит отметить, что кашель у детей, особенно раннего возраста, гораздо менее эффективен в плане откашливания мокроты, они еще попросту не научились кашлять «правильно». К счастью, не только кашель выводит мокроту, у людей есть особая система мукоцилиарного клиренса — крохотных микроресничек, ритмично двигающихся и подталкивающих слизь по дыхательным путям все выше и выше. Адекватное поступление жидкости в организм и нормальный микроклимат помогают ребенку быстрее вывести всю образовавшуюся при воспалении мокроту и облегчают выздоровление.
Против вирусов, которые вызывают ОРВИ и бронхиты, не существует эффективного лечения. Препараты, которые в нашей стране называются «противовирусными» или «иммуномодулирующими», в контексте лечения ОРВИ не имеют доказанной эффективности, не применяются в развитых странах. Врачи клиники Рассвет не рекомендуют их прием при бронхите. То же самое можно сказать о «муколитиках» и «отхаркивающих» препаратах, применяемых при влажном кашле. Они многократно проверялись в независимых исследованиях и не показали эффективности при кашле у детей (группа, получавшая плацебо, выздоравливала в среднем в те же сроки, что и группа, получавшая лекарственный препарат). Считается даже, что до возраста 5 лет такие препараты могут ухудшать течение кашля, так как они увеличивают объем мокроты, а маленькие дети крайне неэффективно откашливают ее. Противокашлевые препараты (применяются против сухого кашля) имеют более чем скромные доказательства эффективности, но все же могут быть назначены при надсадном кашле, если родители увидят от них хоть незначительное облегчение.
То есть искоренить саму причину бронхита или воздействовать на патогенез болезни мы не можем, приходится ждать, пока иммунитет сам сделает свое дело. Но есть и хорошая новость: организм ребенка вполне способен справляться с респираторными вирусами, это заложено природой. Бронхит — неприятная, но не опасная болезнь.
Кашель — очень тревожащий родителей симптом, он постоянно на слуху, напоминает о том, что ребенок болен, но самого ребенка в большинстве случаев он беспокоит гораздо меньше, чем его родителей (если беспокоит вообще).
Отдельно следует сказать о бронхите, сопровождающемся бронхообструктивным синдромом — чрезмерным сужением просвета бронхов, вызванным не только воспалительным отеком стенки бронха и скоплением мокроты в его просвете, но и спазмом гладкой мускулатуры в бронхах. В России его обычно называют «обструктивным бронхитом», на западе вирус-индуцированными хрипами, вирус-индуцированной астмой, или просто wheezing («свистящее дыхание»). При этом виде бронхита возникают особые хрипы, их называют «свистящими» или «музыкальными», причем в некоторых случаях они настолько громкие, что услышать их можно даже без стетоскопа, просто изо рта ребенка в тихой комнате либо почувствовать вибрацию грудной клетки ребенка своими ладонями. Обструктивный бронхит может приводить к дыхательной недостаточности и это единственный бронхит, на течение которого мы можем эффективно воздействовать лекарственными препаратами (бронхолитиками, ингаляционными стероидами и некоторыми другими). Если бронхиальная обструкция приводит к тяжелой дыхательной недостаточности, может возникнуть необходимость госпитализации ребенка в стационар, для активного лечения.
В некоторых случаях может потребоваться применение антибиотиков. На вирусную инфекцию антибиотики не действуют, но обструкция бронхов может развиваться при некоторых бактериальных возбудителях, кроме этого вирусный бронхит может сопровождаться бактериальными осложнениями. На необходимость антибиотиков могут указывать «вторая волна» лихорадки, отсутствие улучшения в течение длительного времени, ухудшение состояния, появление дополнительных симптомов (например, боль в ухе), воспалительные изменения в анализах крови. В таких ситуациях всегда стоит показать ребенка доктору и решить вопрос о необходимости антибактериальной терапии.
В каких случаях бронхит у ребенка требует особого внимания?
Если кашель и хрипы возникли у ребенка с серьезным пороком сердца или у недоношенного ребенка в возрасте до 2 лет, если жизнь заставила вас «без гугла» понимать значение терминов «бронхолегочная дисплазия», «острый респираторный дистресс-синдром», если ваш ребенок изначально имеет серьезные заболевания легких.
Если интенсивный кашель у ребенка держится более 4 недель, если ребенок регулярно болеет тяжелыми бронхитами, если свистящие хрипы в легких — регулярные спутники его простудных болезней, или хрипы возникают вне зависимости от того, заболел ребенок ОРВИ или нет, если обычные простудные заболевания регулярно требуют обоснованной антибактериальной терапии — во всех этих случаях бронхит может представлять серьезную опасность, требует повышенного внимания и, наверняка, консультации пульмонолога.
Профилактика бронхита
В целом, профилактика такая же, как и у обычных ОРВИ, — неспецифическая: проветривание, мытье рук, социальное дистанцирование и т. д. Все это стало широко известно с распространением Covid-19. Специфических препаратов для профилактики острых респираторных вирусных инфекций не существует, как и препаратов для «укрепления иммунитета». Единственным исключением является вакцина против гриппа, но вирус гриппа — лишь один из многих возбудителей бронхита.
Вакцинация против пневмококковой инфекции может защитить от бактериальных осложнений бронхита, вызванных Streptococcus pneumoniаe.
Моноклональные антитела против респираторно-синцитиального вируса (Синагис, паливизумаб) могут быть использованы у детей, находящихся в группе риска по тяжелому течению бронхиолита (недоношенные дети до 6 месяцев, родившиеся на 35 неделе и ранее). Однако этот метод подходит лишь некоторым группам детей.
Таким образом, обнаружение хрипов в легких ребенка и постановка диагноза бронхит не должны вызывать ужас у родителей, если ребенок не относится к группам риска. Собственные силы иммунитета ребенка и несложный уход за ним родителями в большинстве случаев обеспечат полное выздоровление за 1–3 недели. Реже могут потребоваться лекарственные препараты или даже госпитализация, однако прогноз при бронхите благоприятен почти всегда.
Статьи по пульмонологии
Кашель – симптом, который знаком всем
Он сопровождает и обычную простуду, и серьезные заболевания, среди которых: болезни легких, сердца и даже желудка.
Большинство людей предпочитает лечить кашель самостоятельно. Но не все знают, что лечить надо не сам кашель, а заболевание, которое привело к его возникновению. Немного анатомии Человек делает около 20 000 вдохов в день. При этом в дыхательные пути поступает примерно 8000 литров воздуха.
Дыхательные пути подразделяют на верхние и нижние:
верхние дыхательные пути
нижние дыхательные пути
В норме в дыхательных путях за сутки образуется около 2 литров слизи, которая способствует естественному очищению дыхательных путей. Слизистая оболочка бронхов устроена таким образом, что слизь при помощи специальных ресничек поднимается вверх, в глотку, и затем проглатывается. А из верхних дыхательных путей (нос и носоглотка) слизь свободно стекает вниз и тоже сглатывается.
Если происходит нарушение слизистой оболочки (например, у курильщиков отсутствуют реснички в слизистой бронхов) или какие-либо факторы вызывают сгущение слизи, то она не может свободно выводиться и застаивается. Все это приводит к раздражению т.н. кашлевых рецепторов (специальных клеток, которые участвуют в возникновении кашлевого рефлекса). Оказывается, что кашлевые рецепторы имеются не только в дыхательных путях, но даже в сердце и желудке. Т.е. заболевания не только дыхательных путей будут сопровождаться кашлем.
Так, кашель, возникающий вследствие тяжелой аритмии, помогает не потерять сознание заболевшему и даже способствует восстановлению нормального ритма сердечных сокращений. Какой бывает кашель? Кашель может быть постоянный и короткий, лающий и беззвучный. А еще кашель разделяют на влажный (врачи называют его «продуктивный») и сухой («непродуктивный»).
При влажном кашле происходит выделение мокроты. Она может быть жидкой или густой, слизистой (прозрачной) или гнойной (желтой, зеленой). Если мокрота окрашена в красный или коричневый цвет, содержит прожилки или сгустки крови, то этот симптом носит название кровохарканье. Количество и характер мокроты дает врачу информацию о том, какова причина кашля. Например, густая зеленого цвета мокрота говорит о сильном воспалении, которое должно лечиться антибиотиками.
Заболевания верхних дыхательных путей
Наиболее частой причиной кашля является знакомое всем острое респираторное заболевание (ОРЗ). Кашель, как правило, сухой, сопровождается болями и першением в горле. Насморк при ОРЗ тоже может быть причиной кашля за счет стекания слизи по задней стенке глотки.
Бронхиальная астма
Примерно в 10% случаев единственным проявлением бронхиальной астмы является кашель.
При обострении бронхиальной астмы происходит сужение просвета бронхов, что затрудняет прохождение воздуха преимущественно на выдохе и приводит к появлению кашля, свистящего дыхания или приступам удушья. Характерным для кашля является его возникновение в ночные и ранние утренние часы.
Воспалительные заболевания бронхов и легких: бронхит и пневмония
К раздражению кашлевых рецепторов при бронхите и пневмонии приводит воспаление и наличие мокроты в дыхательных путях. При этих заболеваниях кашель очень редко бывает сухим и всегда сопровождается повышением температуры тела.
Кашель курильщика
Для курильщиков характерен кашель в утренние часы с отхождением густой мокроты и частые покашливания на протяжении всего дня.Если курение не привело к развитию хронического заболевания, то достаточно отказаться о вредной привычки, чтобы кашель сам по себе сошел на нет.
Гастро-эзофагеальная рефлюксная болезнь
Это заболевание приводит к расслаблению клапана, который отделяет пищевод от желудка. А рефлюкс – это заброс пищи из желудка обратно в пищевод. Провоцировать попадание содержимого желудка в пищевод может обильная еда, наклоны туловища и даже пение. Кислота, содержащаяся в желудочном соке, раздражает пищевод и может приводить не только к изжоге, но и к кашлю. Иногда кашель является единственным признаком, что с вашим желудком не все в порядке.
Кашель из-за приема лекарств
Прием ряда лекарств способен приводить к такому побочному эффекту, как кашель. Причины такого действия лекарственных средств еще не достаточно изучены. Распознать, что к развитию кашля привел прием препаратов, помогает то, что до назначения лекарства кашля не было. Кашель беспокоит преимущественно в дневное время, сухой, чаще – это небольшое, но изнуряющее покашливание. Через 3-7 дней после отмены препарата кашель пропадает. Кашель при опухолях Некоторыеопухоли легких длительное время могут проявляться лишь кашлем: сухим или с отделением небольшого количества светлой мокроты. Изменений на рентгенограммах легких при этом не выявляется. Только обращение к врачу и проведение специальных методов исследования помогает поставить диагноз на ранней стадии.
Кроме того, кашель может приводить к головной боли, рвоте, нарушению сна, недержанию мочи и кала у пожилого ослабленного пациента. Хронический кашель может приводить к формированию или увеличению уже имеющихся грыж (диафрагмальных, паховых, мошоночных и др.). Хронический кашель может явиться причиной депрессии, осложняющей взаимоотношения пациента с окружающими, что в конечном итоге существенно ухудшает качество жизни. Какие исследования необходимо выполнить.
Для того чтобы избежать грозных осложнений и своевременно поставить диагноз необходимо обратиться к врачу.
В зависимости от характеристик кашля, его длительности, на основании результатов осмотра врач назначит обследование. Как правило, это клинический анализ крови, флюорография и исследование функции внешнего дыхания. Если результаты этих исследований не помогают определиться с диагнозом или уже при осмотре можно заподозрить, что их будет недостаточно, врач назначает более сложные исследования (например, бронхоскопию, компьютерную томографию, сцинтиграфию легких) и консультации узких специалистов. Вряд ли можно найти человека, который никогда не кашлял. И, конечно же, нет необходимости каждый раз обращаться к врачу при первых признаках легкого першения в горле или небольшом кашле. Эти расстройства являются преходящими. Однако следует помнить, что только врач может достоверно распознать причину кашля и назначить необходимое лечение.
Доктор, послушайте меня! или что же там слышно?
Как же часто звучат сетования пациентов после осмотра у врача: «Он меня даже не послушал…».
И это печально, что врача, готового выслушать и имеющего на это время в рамках приема, нужно еще поискать. А вот аускультация или прослушивание органов грудной клетки (легких и сердца) много времени не занимает и является обязательной манипуляцией для врача-терапевта. Вам интересно, что слышит врач в свои «уши», именуемые стетоскопом и зачем ему всё это надо?
Дыхание и хрипы
Всё, что врач выслушивает над поверхностью легких, он разделяет на звуки дыхания и звуки хрипов. Дыхание может быть нормальным (везикулярным) и патологическим (жестким, бронхиальным, ослабленным и т.д.). Хрипов в легких в норме не должно быть.
Жестко и не очень
А начнем мы все-таки с дыхания. Без него на хрипы перейти довольно сложно. В норме никаких подзвучек и спецэффектов в легких прослушиваться не должно. «Здоровым» считается так называемое везикулярное дыхание. Оно так называется, потому что возникает в результате колебаний стенок легочных альвеол (везикул) во время вдоха. Естественно, не весь объем легких заполняется одномоментно, поэтому мы имеем растянутый по времени и нарастающий по интенсивности звук.
Как только в легких или бронхах начинаются какие-нибудь неприятности, это немедленно отражается на характере дыхания. Например, когда при бронхитах (воспаление слизистой + бронхоспазм) затрудняется прохождение воздуха по мелким бронхам, в стетоскоп можно услышать так называемое жесткое дыхание, когда и вдох, и выдох слышны очень хорошо, полностью.
Различных патологических дыханий еще много, но о них как-нибудь в следующий раз. Нужно лишь усвоить, что ВСЕГДА есть какое-то основное дыхание, а уже на него наслаиваются различные дополнительные звуковые эффекты, даже если по интенсивности они покрывают основное дыхание как Красноярский край Швейцарию.
Хрипим помаленьку
Хрипы возникают на фоне патологического процесса в трахее, бронхах или легких. Делятся они на сухие и влажные, причем деление это не условное, механизмы их возникновения существенно различаются.
Начнем с сухих хрипов.
В результате получаем три механизма возникновения сухих хрипов:
Дальше всё просто: чем крупнее бронх задействован, тем ниже будет звук хрипов. Если сузились мелкие бронхи, мы услышим свистящие хрипы, если «струны» вязкой мокроты оказались в крупнокалиберном бронхе, будут слышны басовые жужжащие хрипы. Сухие хрипы обычно очень хорошо слышны не только самому пациенту, но и окружающим его людям, даже безо всяких стетоскопов.
Из всего сказанного следует еще один вывод: сухие хрипы будут хорошо слышны как на вдохе, так и на выдохе.
Переходим к влажным хрипам.
Влажные хрипы лучше слышны на вдохе, поскольку на вдохе скорость движения воздуха по бронхам побольше будет.
Влажные хрипы делят по пузырчатости. В зависимости от калибра бронхов, можно расслышать мелкопузырчатые, среднепузырчатые и крупнопузырчатые влажные хрипы. Они возникают, соответственно, в бронхиолах и мелких бронхах, бронхах среднего калибра и бронхах главного калибра. Чем крупнее пузырчатость, тем громче хрипы. Крупнопузырчатые, например, очень неплохо слышны на расстоянии.
Например, при пневмонии можно услышать мелкопузырчатые влажные хрипы.
Вот она, родимая, на фоне не упоминавшегося мной бронхиального дыхания. Но его особенность вы и так услышите.
А вот при бронхоэктатической болезни или при наличии в легком полости с жидкостью (абсцесс, каверна), которая соединяется с бронхом, можно услышать средне- и крупнопузырчатые хрипы. Пузырьки при таких хрипах лопаются ощутимо реже, но ощутимо громче и эффектнее.
Дыхание с завихрениями и трениями
Шеф, а я вас слышу
Еще раз подчеркну, что в норме бронхиальное дыхание не должно выслушиваться над другими участками легких. Если оно появилось еще где-то, значит в легких проблемы. Чаще всего, связанные с уплотнением легочной ткани (при таких условиях звуки проводятся куда лучше, чем по воздушным легким).
В зависимости от выраженности процесса бронхиальное дыхание может накладываться на везикулярное, а может и полностью его вытеснять. Что может вызвать уплотнение легочной ткани? Пневмония, прежде всего. Особенно массивная, долевая, например.
Кроме пневмонии уплотнение легочной ткани может вызывать туберкулез, инфаркт легкого, компрессионный ателектаз легкого (спадение легочной ткани и поджатие легкого к его корню), пневмосклероз (когда ткань легкого замещается соединительной тканью).
Справедливости ради следует заметить, что бронхиальное дыхание редко можно услышать над всей поверхностью легких. Чаще всего оно прекрасно слышно над очагом уплотнения, а если уходить в сторону, его громкость падает по экспоненте. Этот факт помогает врачу с определенной долей вероятности сказать, где именно локализуется проблема.
Уже не один раз упоминавшиеся старые профессора предлагали взять пустую бутылку из-под шампанского и подуть над ее горлышком. Звук получается практически один в один как при амфорическом дыхании.
Х-х-х-х-холодно!
Достаточно редко, к счастью, встречаются нарушения иннервации дыхательных мышц. При такой патологии они срабатывают не все одновременно, а по очереди, ступенчато. В результате мы получаем ступенчатый же вдох. Выдох у нас пассивный, мышцы там особенно не нужны, поэтому вторая фаза дыхания обычно не изменена.
Такой тип дыхания называется саккодированным.
Поэтому пациентов рекомендуется осматривать в более-менее теплом помещении. И греть в руках головку фонендоскопа перед тем, как приложить ее к коже больного. У опытных терапевтов это уже на уровне автоматизма: опрашиваешь человека, а в руке греется стетоскоп.
Еще один вариант – люди, которые при виде доктора начинают жутко волноваться. И мы снова слышим саккодированное дыхание. Опять же, если пациент порыдает перед приходом врача, то некоторое время у него опять же будет наблюдаться саккодированное дыхание. И опять же причина вовсе не в болезни, это лишь последствия плача.
Шумелка мышь
рвота и прочие прелести), либо на поверхности плевры может откладываться фибрин, возникать спайки и рубцы (туберкулез, рак и т.п.).
В результате скольжение листков плевры становится уже не таким легким и беззаботным. И не таким бесшумным.
Чаще всего шум трения плевры слышен в местах наибольшей амплитуды дыхательных движений, то есть снизу по бокам. Намного реже (при туберкулезе) его можно засечь в области верхушек легких
Бронхит у беременных женщин
Беременность – самый прекрасный и незабываемый период в жизни женщины. Однако очень часто этот чудесный период омрачают различные заболевания.
Так например, в холодное время года чаще всего возникает простуда, которая может вылиться в бронхит. Для женщины это весьма опасно. Ведь болезнь может повлиять как на здоровье беременной, так и на здоровье ее ребенка.
Кашель, основной признак бронхита, в начале заболевания сухой, без отделения мокроты. Порой он усиливается до такой степени, что сопровождается упорной головной болью. Через 2-3 дня от начала заболевания появляется небольшое количество вязкой мокроты, кашель становится менее мучительным, самочувствие улучшается. Даже после выздоровления кашель может сохраняться в виде подкашливания до 1 месяца.
Бронхит может быть острым и хроническим.
Всем знакома ОРВИ (острая респираторная вирусная инфекция), которая поражает верхние дыхательные пути и протекает в виде насморка и болей в горле. Однако во время беременности в органах дыхания женщины происходят физиологические изменения, которые создают благоприятные условия для затяжного течения острого бронхита. Среди этих изменений: набухание слизистой оболочки бронхов, более высокое положение диафрагмы. Вследствие этого дышать становится тяжелее, ведь легкие будто зажаты снаружи, а просвет бронхов сужен. Это создает благоприятные условия для того, чтобы вирусы из верхних дыхательных путей приникли ниже, в трахею и бронхи.
Симптомы бронхита очень похожи на симптомы обычной ОРВИ. Заподозрить, что развился именно бронхит можно по тому, что кашель не связан с болями в горле, сопровождается саднением за грудиной, сопровождается ощущением хрипов в груди. Различить ОРВИ, поражающее верхние дыхательные пути, и бронхит сможет врач после того, как прослушает дыхание.
Острый бронхит протекает, как правило, легко. В первые 2-3 дня повышается температура тела до 37-38 гр. С, появляется сухой кашель. Через 2-3 дня с кашлем начинает отходить прозрачная мокрота, облегчается дыхание. Через 7-10 дней кашель начинает стихать, самочувствие полностью нормализуется. Однако возможно, как мы уже писали, присоединение микробной флоры, что утяжеляет и удлиняет течение заболевания. Мокрота при этом становится мутной, зеленой. Кашель становится более мучительным, т.к. такую мокроту сложнее откашлять. Возможен повторный подъем температуры тела. С бронхитом, который вызван бактериями бороться сложнее и даже может потребоваться госпитализация. Вопрос о методах лечения и том, где лечиться решает только врач.
Основной причиной хронического бронхита является длительное воздействие на слизистую оболочку бронхов вредных газов (табачный дым, выхлопные газы транспорта в крупных городах, производственные загрязнения) и часто повторяющихся инфекций. О бронхите в хронической форме можно говорить, если кашель беспокоит больше 3 месяцев в году на протяжении не менее двух лет.
Эта форма бронхита медленно, но неуклонно прогрессирует. Симптомы заболевания с течением времени становятся более выраженными и не проходят даже между обострениями. На ранних стадиях кашель возникает в утренние часы, т.о. способствуя очищению бронхов от скопившейся за ночь мокроты. Как правило, кашель усиливается с наступлением холодов и ослабевает летом. Постепенно кашель становится постоянным и беспокоит не только днем, но и в ночные часы. А через 10-15 лет от начала заболевания появляются осложнения бронхита, которые проявляются одышкой.
Выше мы уже описали изменения, происходящие в дыхательных путях у беременной женщины. Поскольку во время беременности тяжелее дышать, то и откашливать мокроту становится тяжелее. Она как бы «застаивается» в бронхах и создает благоприятную среду для размножения микробов. Во время беременности иммунная защита ослабевает и организм плохо сопротивляется проникновению и размножению микробов. Поэтому именно во время беременности хронический бронхит наиболее часто обостряется, а обострения протекают тяжелее и нередко требует госпитализации.
Вероятность обострения хронического бронхита во время беременности составляет 40%. В послеродовом периоде обострение бронхита возникает у 15% женщин.
Хронический обструктивный бронхит.
Обострения такого бронхита во время беременности в любом случае требует госпитализации.
Влияние на беременность
На течение беременности острый бронхит существенного влияния не оказывает, но возможно внутриутробное инфицирование плода. Наибольшую потенциальную опасность представляют, прежде всего, вирусные инфекции (вирус гриппа, респираторно-синцитиальный вирус). Проникая через плаценту, вирусы могут привести к преждевременному прерыванию беременности, к порокам развития и внутриутробной гибели плода. Кроме того, вирусная инфекция способствует повышенной кровопотери в родах или при прерывании беременности.
Хронический бронхит во время беременности может приводить к ухудшению насыщения крови кислородом (гипоксии), что не лучшим образом сказывается на течении беременности и состоянии плода. Из-за этого заболевания в 25% случаев возникает кислородное голодание у плода, а в 18% случаев беременность заканчивается преждевременными родами.
При длительном течении хронического бронхита и частых его обострениях велик риск рождения ребенка с низкой массой тела. При этом не исключается также внутриутробное инфицирование и более высокая частота послеродовых гнойно-воспалительных осложнений.
Диагностика
Диагноз острого бронхита и обострения хронического ставится после осмотра врачом. Если врач заподозрил пневмонию, то он порекомендует выполнить флюрографическое исследование легких. А в диагностике самого бронхита это исследование бесполезно.
В клиническом анализе крови может не быть изменений, а могут быть отклонения характерные для ОРВИ.
А вот для обструктивного бронхита будет обязательным ежедневный контроль пикфлоуметрии. Пикфлоуметрия выполняется самостоятельно в домашних условиях. Его проведению обучает пульмонолог, который установил диагноз обструктивного бронхита.
Лечение
Отхаркивающие препараты, усиливающие выведение мокроты:
Препараты разжижающие мокроту применяются во 2 и 3 триместрах:
Для подавления приступов сухого мучительного кашля во 2 и 3 триместре применяют слизистый отвар корня алтея и глаувента.
Для снятия симптомов бронхиальной обструкции во время беременности можно применять эуфиллин. Если до беременности Вы пользовались ингаятором, то на этапе планирования Вам необходимо уточнить безопасные для Вас дозы и нет ли необходимости поменять ингалятор. Большинство бронхолитиков (вентолин, беротек) разрешены для применения на всех сроках под наблюдением врача.
В большинстве случаев острый бронхит и в ряде случаев обострение хронического удается ликвидировать без применения антибактериальных препаратов. Однако, при осложненном и затяжном течении бронхита, которое сопровождается развитием гнойных процессов, возникает необходимость их применения. В этом случае, в I триместре беременности назначают препараты пенициллинового ряда (пенициллин, ампициллин).Со II триместра могут применяться полусинтетические пенициллины (ампициллин, оксациллин, ампиокс, амоксиклав), цефалоспорины (цефалексин, цефаклор, цефиксим, кефзол), сульфаниламидные препараты, но не длительного действия (сульфален, сульфадиметоксин), т.к. последние могут негативно повлиять на центральную нервную систему. Такие антибиотики, как стрептомицин, фторхинолоны (офлоксацин, левофлоксацин, ципрофлоксацин и др.), левомицетин (хлорамфеникол) и тетрациклиновые производные, противопоказаны на всем протяжении беременности и после родов, поскольку стрептомицин нарушает функцию равновесия и слуха плода, левомицетин угнетает кроветворение у плода, а тетрациклины нарушают формирование молочных зубов.
Профилактика
Если вы страдаете хроническим бронхитом, то позаботьтесь о себе и будущем ребенке еще до беременности. Для профилактики обострения бронхита во время бере¬менности необходимо обследование и лечении воспалительных заболеваний придаточных пазух носа, санация полости рта.
В период эпидемии гриппа профилактические мероприятия будут заключаться в ограничении контактов беременной с окружающими, ношении защитных масок, применении оксолиновой мази. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности используют вакцинацию от гриппа. Профилактическое лечение ремантадином, амантадином, ингибиторами нейраминидазы (озельтамивир) беременным и кормящим родильницам не проводят.