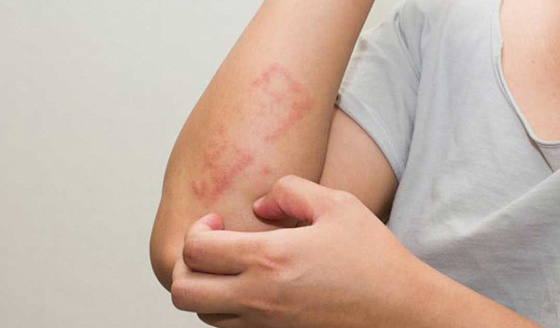
Чем лечат псориатический артрит
Псориатический артрит
Псориатический артрит относится к хроническим системным прогрессирующим заболеваниям. Он ассоциировано с псориазом. Относится к группе серонегативных спондилоартропатий, которые сопровождаются синовиитом различной степени выраженности. При этом заболевании имеет место пролиферация синовиальной оболочки в сочетании с суставным выпотом. В Юсуповской больнице созданы все условия для лечения больных псориатическим артритом:
Характерная для псориатического артрита клиническая картина формируется за счёт развития эрозивного артрита, повторного поглощения костной ткани, множественных энтезитов (боли в областях прикрепления связок и сухожилий к костям) и спондилоартрита. Псориатический артрит развивается в возрасте 20-50 лет. Для псориатического артрита характерно торпидное, резистентное к проводимой терапии течение. У 30% пациентов развивается инвалидность.
Полиморфизм псориатических изменений кожи в сочетании с разнообразными формами поражения позвоночника, суставов и зачастую внутренних органов явился причиной разнообразной терминологии, которой пользуются врачи: псориатическая артропатия, псориатическая болезнь. При постановке диагноза врачи Юсуповской больницы учитывают, что по МКБ-10 патология имеет определение «псориатический артрит» (код L 40.5).
Симптомы псориатического артрита
Существуют следующие клинико-анатомические варианты суставного синдрома псориатического артрита:
Минимальная степень активности псориатического артрита характеризуется незначительными болями при движении. Утренняя скованность или отсутствует, или не превышает 30 минут. У пациентов температура тела в пределах физиологической нормы, скорость оседания эритроцитов не превышает 20 мм/час.
Для умеренной степени активности псориатического артрита характерно наличие болевого синдрома в покое и при движении. Утренняя скованность достигает трёх часов. В области суставов может образоваться умеренный экссудативный отёк. Температура тела субфебрильная, скорость оседания эритроцитов достигает 40 мм/час. В анализе крови может отмечаться лейкоцитоз (увеличение количества лейкоцитов) и палочкоядерный сдвиг.
Максимальная активность псориатического артрита характеризуется сильными болями в покое и при движении. Продолжительность утреней скованности больше трёх часов. В тканях около суставов отмечается стойкий отёк. Температура повышается до высоких цифр, биохимические лабораторные показатели значительно превышены.
Клинико-анатомический вариант поражения суставов ревматологи Юсуповской больницы устанавливают по преобладанию одного из симптомокомплексов в клинической картине заболевания. При дистальном варианте течения патологического процесса преобладают изолированные поражения дистальных межфаланговых суставов. Для олигоартрической локализации процесса характерно ассиметричное поражение суставов. Патологический процесс локализуется в крупных суставах, чаще коленных.
При полиартрическом варианте процесс симметрично поражаются как крупные, так и мелкие суставы. Для остеолитического варианта псориатического поражения суставов характерна костная резорбция (рассасывание и растворение): внутрисуставная, акральный остеолиз, истинная костная атрофия. Спондилоартрический вариант характеризуется развитием сакроилеита (воспаление крестцово-подвздошного сустава) и анкилозирующего спондилоартрита (хронического системного заболевания суставов с преимущественной локализацией процесса в крестцово-подвздошных сочленениях, суставах позвоночника и мягких тканях, расположенных около позвонков).
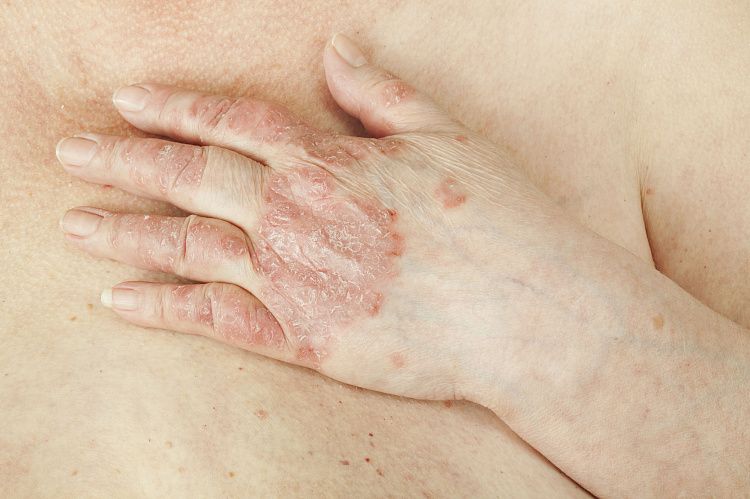
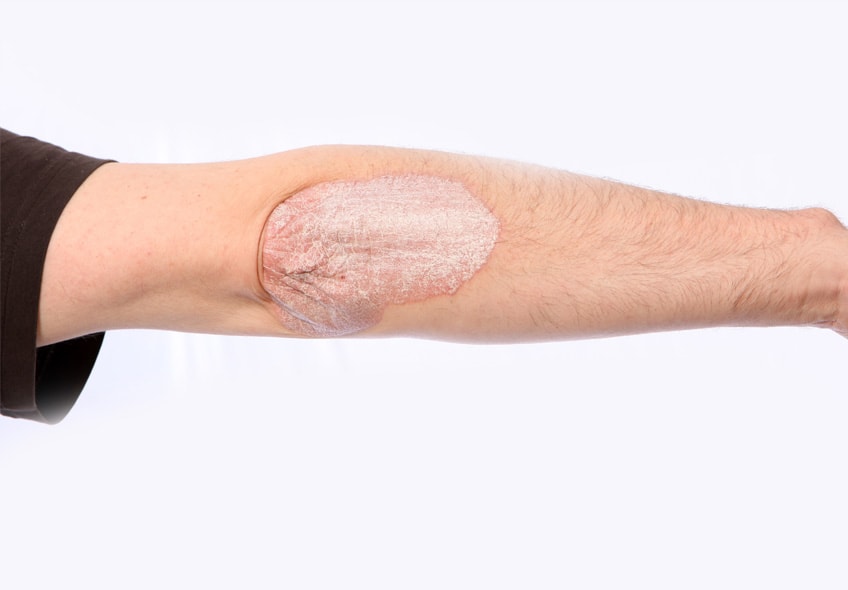
Когда у пациента есть псориаз, псориатический артрит, на фото можно увидеть кожные проявления заболевания. Существуют следующие атипичные варианты течения острого псориатического артрита:
При псориатическом артрите могут регистрироваться различные состояния, имеющие общий механизм развития. Наиболее часто наблюдаются ишемическая болезнь сердца, артериальная гипертензия, ожирение и сахарный диабет.
Диагностика псориатического артрита
Для диагностики псориатического артрита ревматологи Юсуповской больницы проводят комплексное обследование пациента, которое включает биохимические анализы крови, рентгенологические исследования позвоночника и суставов. Для заболевания характерны следующие рентгенологические признаки:
Диагноз «псориатический артрит» выставляют при наличии следующих диагностических признаков:
Псориатический артрит исключают при отсутствии псориаза, серопозитивности по ревматоидному фактору, наличии ревматоидных узелков, тофусов, тесной связи суставного синдрома с кишечной и урогенитальной инфекцией. Врачи Юсуповской больницы проводят дифференциальную диагностику псориатического артрита с болезнью Бехтерева, подагрой, реактивным артритом, недифференцированной спондилоартропатией.
Лечение псориатического артрита
Ревматологи Юсуповской больницы проводят комплексную терапию псориатического артрита, так как при отсутствии адекватного лечения могут деформироваться суставы и пациент станет инвалидом. Основные цели лечения при псориатическом артрите следующие:
Несмотря на то, что в настоящее время отсутствуют лекарственные средства, позволяющие полностью излечиться от псориатического артрита, современные препараты снимают симптомы заболевания, позволяют управлять болезнью. В качестве лекарственных средств, модифицирующих симптомы заболевания, используют нестероидные противовоспалительные препараты (нимесулид, мелоксикам, диклофенак, целекоксиб), глюкокортикоиды (преднизолон, триамцинолон, бетаметазон). К препаратам выбора, которые модифицируют болезнь, относятся циклоспорин, метотрексат, лефлуномид, сульфасалазин.
Пациентам рекомендуют в период ремиссии или минимальной выраженности псориатического артрита санаторно-курортное лечение (Сочи, Пятигорск, Мацеста, Кемери, Кисловодск, Талги). Лучший эффект наблюдается после лечения на курортах Мёртвого моря. Эффективна бальнеотерапия (радоновые, сероводородные, сульфидные ванны). При неосторожном использовании бальнеотерапии возможно обострение суставного синдрома.
Врачи рекомендуют пациентам с псориатическим артритом в период ремиссии вести подвижный образ жизни, ежедневно заниматься лечебной физкультурой. Специалисты клиники реабилитации Юсуповской больницы разрабатывают индивидуальный комплекс упражнений для каждого пациента. Диета при псориатическом артрите предполагает полный отказ от следующих продуктов:
В рацион не стоит включать овощи и фрукты с повышенным содержанием кислоты (томаты, кислые сорта яблок, вишню). Полезно употреблять крупы из злаков (овса, гречихи, пшена), бобовые культуры, свежие овощи. В меню включают кисломолочные продукты (творог, кефир, ряженку, простоквашу).
Когда у пациента диагностирован псориатический артрит, прогноз для жизни благоприятный. Современное течение псориатического артрита проявляет тенденцию к более раннему началу заболевания с мало предсказуемым течением и склонностью к формированию форм, которые приводят к инвалидности. Улучшить прогноз течения болезни позволяет систематический врачебный контроль и целенаправленная терапия с контролем лабораторных показателей. Поэтому при появлении первых признаков псориатического артрита звоните по телефону контакт центра Юсуповской больницы. Вас запишут на приём к ревматологу в удобное вам время.
Клиническая ревматологическая больница №25
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 670-3090, тел. отд.платных услуг: 670-30-80
Псориатичекий артрит
Клинические признаки и симптомы псориатического артрита
Начало артрита чаще всего незаметное, постепенное, но может быть и «острым».
Можно выделить пять типов поражения суставов при ПА, которые не исключают друг друга и могут сочетаться:
Классическим типом считается воспаление дистальных межфаланговых суставов кистей и стоп, поражение обычно множественное, но в начале заболевания возможно развитие асимметричного моноолигоартрита. В частности, описаны случаи изолированного артрита дистальных суставов больших пальцев стоп. Пальпация суставов при ПА умеренно болезненная, припухлость обычно плотная, как правило, выходит за пределы сустава. Кожа над пораженными суставами синюшная или багровосинюшная. Изменение формы концевых суставов одновременно со своеобразной окраской кожных покровов создает картину «редискообразной» дефигурации пальца. Артрит дистальных межфаланговых суставов, как правило, сочетается с трофическими изменениями ногтей.
Лабораторные данные неспецифичны. В общем анализе крови определяется ускорение СОЭ, коррелирующее с активностью артрита.
Наиболее значимыми в дифференциальной диагностике являются рентгенологические изменения.
Как лечить псориатический артрит?
Лечение псориатического артрита имеет схожие принципы с терапией ревматоидного.
1. Нестероидные противовоспалительные препараты (НПВП).
Монотерапия НПВП показана только при относительно благоприятных вариантах ПА (олигоартрит, поражение дистальных межфаланговых суставов). При неэффективности НПВП показано назначение базисных противовоспалительных препаратов. В некоторых случаях НПВП приводят к обострению кожного псориаза.
2. Глюкокортикоиды (ГК).
3. Базисные противовоспалительные препараты (БПВП).
4. Генно-инженерные биологические препараты (ГИБП)
В настоящее время разрабатываются всё новые и новые биологические препараты, которые обладают более выраженным лечебным потенциалом, но в тоже время могут вызывать тяжелые побочные реакции, что требует особого контроле перед назначением этих препаратов.
Наиболее частым для лечения псориатического артрита в России в последнее десятилетии являлся инфликсимаб (ремикейд), который эффективен у наиболее тяжелых пациентов, резистентных к стандартной терапии.
Подробности о работе врача ревматолога и процедуру обращения можно уточнить на страницах «Пациентам» и «Порядок обращения».
Как лечить псориатический артрит
Псориатический артрит — воспаление суставов, которое возникает на фоне псориаза. Артрит этого типа не всегда развивается на фоне основного заболевания и поражает только 30% пациентов с псориазом. К провоцирующим факторам, которые могут запустить механизм заболевания, относятся нарушения работы нервной системы, перенесенные травмы и серьезные инфекции, период менопаузы у женщин и нездоровый образ жизни.
Воспаление сустава может протекать в следующих формах:
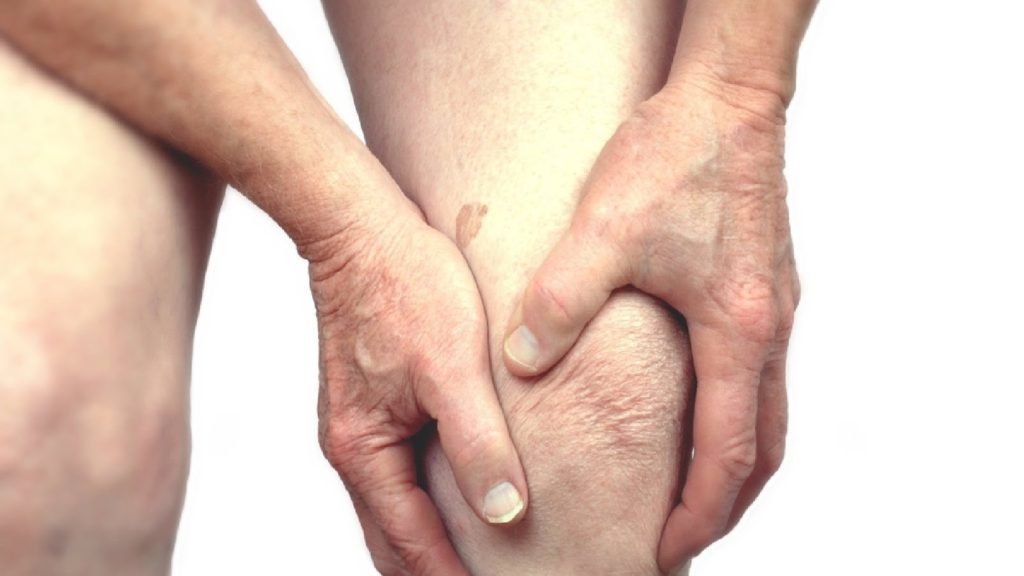
Псориатический артрит дает о себе знать отёчностью сустава и припухлостью мягких тканей вокруг него, утолщением и укорочением пальцев. На начальных стадиях болезни боль появляется только при пальпации поражённых суставов, а по мере её прогрессирования становится постоянной.
Способы и методы лечения
Медикаментозная терапия
При псориатическом воспалении суставов врач назначает следующие медикаменты:
Физиотерапия
Применение физиотерапевтических методов лечения при псориатическом артрите ограничено. Как правило, только при обострении заболевания в холодное время года пациенту рекомендуют проходить сеансы ультрафиолетового облучения кожи и поражённых суставов.
Хирургическое вмешательство
Операция нужна, когда консервативные методы лечения не помогают снять боль в суставах. В таком случае хирург проводит операцию и корректирует деформацию сустава, устраняет образовавшиеся анкилозы.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Лечение в клиниках ЦМРТ
Лечение псориатического артрита проводят в медицинских центрах сети ЦМРТ. Если вы заметили воспаление и болезненные ощущения в суставах, обратитесь к нам. Записаться к врачу можно по телефону и через форму на сайте.
Чем лечат псориатический артрит
Псориатический артрит развивается примерно у трети больных псориазом. Поэтому все пациенты с псориазом должны проходить скрининг на наличие псориатического артрита не реже 1 раза в год с помощью самоопросника.
Основные проявления псориатического артрита
Причина развития псориатического артрита и псориаза пока неизвестна. Провоцирующими факторами часто являются перенесенные травмы, стрессы и инфекционные заболевания. Отмечена генетическая предрасположенность к развитию псориаза и псориатического артрита.
Симптомы
Как правило, кожные проявления псориаза предшествуют развитию псориатического артрита (часто за много лет), реже артрит и псориаз развиваются одновременно. У некоторых пациентов артрит возникает раньше, чем псориаз. Приблизительно в 80% случаев происходит псориатическое поражение ногтей.
Основными симптомами псориатического артрита являются боль, скованность и припухлость суставов кистей и стоп, воспаление пальцев по типу «сосиски» с отеком и багрово-синюшной окраской кожи, боли в пятках при ходьбе, боли и скованность в шее и нижней части спины во второй половине ночи и по утрам, уменьшающиеся после просыпания и физической разминки.
Диагностика
Псориатический артрит и псориаз – хронические заболевания, которые сопровождают пациента всю жизнь, однако, эти болезни можно держать под контролем с помощью современных методов терапии, которыми всецело владеют специалисты лаборатории псориатического артрита.
Методы лекарственной терапии, которые мы применяем научно обоснованы и включены в Федеральные клинические рекомендации. Сейчас достигнут значительный прогресс в лечении ПсА и псориаза, разработаны современные высокотехнологичные лекарственные средства направленного действия, которые позволяют управлять болезнью, полностью снимая практически все симптомы. Чем раньше Вы будете проконсультированы специалистами, тем лучше прогноз заболевания в будущем.
В случае, если пациент согласен и отсутствуют противопоказания, врач может предложить пациенту участие в российских и международных клинических исследованиях новейших инновационных лекарственных препаратов для лечения псориатического артрита и псориаза, которые в скором времени войдут в клиническую практику. Участие в клиническом исследовании – это способ получить новейшую терапию под контролем специалистов.
Если у Вас псориатический артрит и псориаз и Вы хотите получить квалифицированную медицинскую помощь на уровне российских и международных стандартов, записывайтесь на прием к специалистам лаборатории спондилоартритов и псориатического артрита.
Запишитесь на приём к специалисту:
Псориатический артрит
Общая информация
Краткое описание
Псориатический артрит (ПсА) – хроническое воспалительное заболевание суставов, позвоночника и энтезисов из группы серонегативных спондилоартритов, обычно ассоциированное с псориазом.
Соотношение кодов МКБ-10 и МКБ-9:[1,2,4,6]
| Код | МКБ-10 | Код | МКБ-9 | ||
| М 07 | Псориатический артрит | М07 | Псориатические и энтеропатические артропатии. | ||
| М07.0 | Дистальная межфаланговая псориатическая артропатия (L40.5+). | ||||
| М07.1 | Мутилирующий артрит (L40.5+). | ||||
| М07.2 | Псориатический спондилит (L40.5+). | ||||
| М07.3 | Другие псориатические артропатии (L40.5+). | ||||
| М07 | Псориатические и энтеропатические артропатии. | ||||
Дата разработки протокола: 2016 год (пересмотренный с 2013 года).
Пользователи протокола: врачи общей практики, ревматологи, терапевты, дерматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Выделяют 5 основных клинических вариантов ПсА:
· артрит дистальных межфаланговых суставов кистей рук и стоп;
· ассиметричный моно/олигоартрит;
· мутилирующий артрит (остеолиз суставных поверхностей с развитием укорочения пальцев кистей и/или стоп);
· симметричный полиартрит («ревматоидоподобный» вариант);
· псориатический спондилоартрит изолированный или в сочетании с периферическим артритом.
По степени функциональной недостаточности суставов (ФНС):
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ[1-4,6,7,10]
Диагностические критерии:
Таблица – 1. Критерии псориатического артрита CASPAR, 2006 г.
(пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит, энтезит) и 3 и более баллов из следующих 5 категорий)
| Псориаз: · псориаз в момент осмотра; · псориаз в анамнезе; · семейный анамнез псориаза. | Баллы 2 1 1 |
| Псориатическая дистрофия ногтей: · точечные вдавления, онихолизис, гиперкератоз | 1 |
| Отрицательный РФ (кроме латекс теста) | 1 |
| Дактилит: · припухлость всего пальца в момент осмотра; · дактилит в анамнезе | 1 1 |
| Рентгенологические признаки внесуставной костной пролиферации по типу краевых разрастаний (кроме остеофитов) на рентге ограммах кистей и стоп | 1 |
Диагностический алгоритм:
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [1-3,7,9-12]
Диагностические критерии:
Жалобы: см. амбулаторный уровень.
Анамнез: см. амбулаторный уровень.
Физикальное обследование: см. амбулаторный уровень.
Лабораторные исследования: см. амбулаторный уровень.
Инструментальные исследования: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
Лабораторные исследования:
· общий анализ крови 24 параметра;
· общий анализ мочи;
· биохимический анализ крови (БАК) (креатинин, АЛаТ, АСаТ, общий и прямой билирубин, глюкоза, СРБ, РФ);
· при первичном установлении диагноза: мочевая кислота, постановка реакции Райта и Хаддельсона в сыворотке крови на бруцеллез;
· антитела к циклическому цитруллинированному пептиду (АЦЦП) – для дифференциальной диагностики с ревматоидным артритом (РА);
· ПЦР, ИФА: Антитела классов IgM, IgA к инфекционным агентам (к Chlamydia trachomatis, Yersinia enterocolotica, Treponema pallidum, Trichomonas vaginalis и т.д.) – для дифференциальной диагностики;
· реакция микропреципитации с кардиолипиновым антигеном на сифилис;
· ИФА – определение антигена и антител к ВИЧ;
· диагностическая флюорография или рентгенография обзорная органов грудной клетки;
· рентгенография кистей (стоп);
· ЭКГ;
· рентгенография таза и позвоночника – для выявления спондилита, сакроилиита;
· компьютерная томография, магниторезонансная терапия – для верификации диагноза, контроля эффективности терапии.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Реактивный артрит | Поражение суставов, Поражение крестцово-подвздошных сочленении. | ИФА на моче-половую инфекцию, кишечную инфекцию Рентгенография суставов и ИСС | Отсутствие псориатических бляшек на коже, положительные исследования на моче-половые инфекции или на кишечные инфекции |
| Ревматоидный артрит | Поражение суставов | РФ, АЦЦП, рентгенография суставов кистей. | Симметричный артрит суставов кистей, утренняя скованность. На рентгенограмме кистей; эпифизарный остеопороз, сужение суставной щели, узуры |
| Подагра | Поражение суставов | Анализ крови на мочевую кислоту | Преимущественно мужчины, наличие острого артрита (чаще всего моноартрит I плюснефалангового сустава стопы) в анамнезе, гиперурикемия. |
| Анкилозирующий спондилоартрит | Поражение суставов при периферической форме Поражение крестцово-подвздошных сочленении. | HLA B27, Рентгенография ИСС. | постепенное начало болезни, боли преимущественно в спине воспалительного характера, наличие утренней скованности, 2 х сторонний сакроилиит |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Адалимумаб (Adalimumab) |
| Ацеклофенак (Atseklofenak) |
| Бетаметазон (Betamethasone) |
| Голимумаб (Golimumab) |
| Диклофенак (Diclofenac) |
| Инфликсимаб (Infliximab) |
| Кетопрофен (Ketoprofen) |
| Лефлуномид (Leflunomide) |
| Мелоксикам (Meloxicam) |
| Метилпреднизолон (Methylprednisolone) |
| Метотрексат (Methotrexate) |
| Преднизолон (Prednisolone) |
| Сульфасалазин (Sulfasalazine) |
| Устекинумаб (Ustekinumab) |
| Фолиевая кислота (Folic acid) |
| Циклоспорин (Cyclosporine) |
| Этанерцепт (Etanercept) |
| Эторикоксиб (Etorikoksib) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ[1-4,6,7,10]
Тактика лечения [1-5,7,9-12,26]:
Немедикаментозное лечение:
· избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс, курение и приём алкоголя);
· лечебная физкультура;
· физиотерапия (тепловые или холодовые процедуры, ультразвук, лазеротерапия, криотерапия, иглорефлексотерапия);
· санаторно-курортное лечение с использованием сероводородных и радоновых ванн.
Медикаментозное лечение
Ведение пациента с ПсА должно основываться на общих решениях между информированным пациентом и его врачом. Для лечения ПсА применяют НПВП, внутрисуставные ГКС, базисные противовоспалительные препараты, генно-инженерные биологические препараты (ГИБП). НПВП применяются у больных ПсА для уменьшения симптомов артрита, энтезита, дактилита, спондилита. Системное лечение ГКС не проводится в связи с высоким риском обострения/утяжеления псориаза. При моно-олигоартрите, дактилите, теносиновите, энтезите проводят локальное введение ГКС. У больных активным ПсА и факторами неблагоприятного прогноза следует назначать как можно раньше БПВП. У больных активным ПсА и псориазом препаратом выбора является метотрексат. На фоне лечения метотрексатом обязателен прием фолиевой кислоты через 24 часа после метотрексата. При наличии противопоказаний или плохой переносимости следует назначить другие БПВП. Ингибиторы ФНО-альфа рекомендуются больным ПсА с активным артритом, не достигших ремиссии или минимальной степени активности заболевания на фоне лечения метотрексатом или другими БПВП в течение 3-6 месяцев, а также при наличии или появления эрозий суставов, несмотря на прием БПВП. При ПсА все ингибиторы ФНО-альфа высокоэффективны, задерживают рентгенологическое прогрессирование эрозий суставов, улучшают качество жизни. Ингибиторы ФНО-альфа используют как в режиме монотерапии, так и в сочетании с метотрексатом.
Перечень основных лекарственных средств:
| Лекарственное средство (международное непатентованное название) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | Уровень доказательности |
| Глюкокортикостероидная терапия: | ||||||
| преднизолон | Синтетический глюкокортикостероидный гормональный препарат | внутрь | 5 мг | 1-2 раз в сутки | 1,5-2 месяца | УД – А[21-22, 24-25] |
| метилпреднизолон | Синтетический глюкокортикостероидный гормональный препарат | внутрь | 4 мг | 1-2 раза в сутки | 1,5-2 месяца | УД – А[21-22, 24-25] |
| Нестероидно-противовоспалительная терапия | ||||||
| диклофенак | Производный уксусной кислоты | Внутрь | ||||
Решение о терапии ГИБП принимает региональная экспертная комиссия (согласно инструкции по проведению ГИБТ)!
· Лечение ГИБП проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения ПсА; Инфузии проводятся в кабинете генно-инженерной терапии согласно инструкции.
Перечень основных лекарственных средств:
Глюкокортикостероидная терапия:
· Преднизолон;
· Метилпреднизолон;
Нестероидно-противовоспалительная терапия:
· Диклофенак;
· Ацеклофенак;
· Эторикоксиб;
· Мелоксикам;
Цитотоксические препараты:
· Метотрексат;
· Лефлуномид;
· Сульфасалазин;
· Циклоспориин;
Генно-инженерные биологические препараты:
· Инфликсимаб;
· Биосимиляр инфликсимаба;
· Этанерцепт;
· Адалимумаб;
· Голимумаб;
· Устекинумаб;
Перечень дополнительных лекарственных средств:
Локальная терапия
· Бетаметазон;
· Диклофенак;
Витамины:
· фолиевая кислота
Алгоритм действий при неотложных ситуациях: нет.
Другие виды лечения: нет.
Профилактические мероприятия [1-5,7,9,10]:
Первичная профилактика: Специфической профилактики ПсА нет.
Вторичная профилактика: Избегать провоцирующих воспалительный процесс в суставах и кожные проявления псориаза факторов: стрессы, переохлаждение, избыточные нагрузки на суставы и травмы.
Индикатор эффективности лечения:
· достижение ремиссии или минимальной активности основных клинических проявлений заболевания;
· замедление или предупреждение рентгенологической прогрессии;
· увеличение продолжительности и качества жизни;
· снижение риска развития коморбидных заболеваний.
Полная ремиссия – клинико-серологическая ремиссия у пациентов с ПсА на фоне отсутствия применения препаратов
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ:
Диагностические мероприятия:
· сбор жалоб, анамнез.
Медикаментозное лечение:
· диклофенак 75 мг в/м;
· кетопрофен 2 мл в/м.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [1-3,7,9-12]
Тактика лечения [1-5,7,9,10-12,26]
Немедикаментозное лечение:
· Режим 2;
· Диета №15;
· избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс, курение и приём алкоголя);
· лечебная физкультура;
· физиотерапия (тепловые или холодовые процедуры, ультразвук, лазеротерапия, криотерапия, иглорефлексотерапия),
· санаторно-курортное лечение с использованием сероводородных и радоновых ванн.
Медикаментозное лечение:
Основу лекарственной терапии ПсА составляют базисные противовоспалительные препараты (БПВП), ГИБП и симптоматические противовоспалительные.
Перечень основных лекарственных средств:
| Лекарственное средство (международное непатентованное название) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | Уровень доказательности |
| Глюкокортикостероидная терапия: | ||||||
| преднизолон | Синтетический глюкокортикостероидный гормональный препарат | в/в | 30 мг | 1 раза в сутки | 3-5 дней | УД – А[21-22, 24-25] |
| преднизолон | Синтетический глюкокортикостероидный гормональный препарат | внутрь | 5 мг | 1-2 раз в сутки | 1,5-2 месяца | УД – А[21-22, 24-25] |
| метилпреднизолон | Синтетический глюкокортикостероидный гормональный препарат | в/в | 250-500мг | 1 раз в сутки | 3 дней | УД – А[21-22, 24-25] |
| метилпреднизолон | Синтетический глюкокортикостероидный гормональный препарат | внутрь | 4 мг | 1-2 раза в сутки | 1,5-2 месяца | УД – А[21-22, 24-25] |
| Нестероидно-противовоспалительная терапия | ||||||
| диклофенак | Производный уксусной кислоты | Внутрь | ||||
· Решение о терапии ГИБП принимает региональная экспертная комиссия (согласно инструкции по проведению ГИБТ)
· Лечение ГИБП проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения ПсА; Инфузии проводятся в кабинете генно-инженерной терапии согласно инструкции.
Перечень основных лекарственных средств:
Глюкокортикостероидная терапия:
· Преднизолон;
· Метилпреднизолон;
Нестероидно-противовоспалительная терапия:
· Диклофенак;
· Ацеклофенак;
· Эторикоксиб;
· Мелоксикам;
Цитотоксические препараты:
· Метотрексат;
· Лефлуномид;
· Сульфасалазин;
· Циклоспориин;
Генно-инженерные биологические препараты:
· Инфликсимаб;
· биосимиляр инфликсимаба;
· этанерцепт;
· адалимумаб;
· голимумаб;
· устекинумаб;
Перечень дополнительных лекарственных средств:
Локальная терапия
· бетаметазон;
· диклофенак;
Витамины:
· фолиевая кислота
Другие виды лечения: нет.
Хирургическое лечение: при необходимости эндопротезирования суставов.
Показания для перевода в отделение интенсивной терапии и реанимации: нет.
Индикаторы эффективности лечения:
· снижение активности воспалительного процесса;
· замедление прогрессирования рентгенологических изменений;
· улучшение функциональной активности суставов;
· достижение клинико-лабораторной ремиссии.
Полная ремиссия – клинико-серологическая ремиссия у пациентов с ПсА на фоне отсутствия применения препаратов
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ 2
Показания для плановой госпитализации 4:
· уточнение диагноза;
· обострение ПсА (при невозможности коррекции лечения на амбулаторном этапе);
· подбор базисных противовоспалительных препаратов (БПВП);
· плановое проведение I и II инфузий генно-инженерной биологической терапии;
· среднетяжелые и тяжелые (неугрожающие жизни) состояния, развившиеся от побочного действия лекарственной терапии.
Показания для экстренной госпитализации:
· высокая степень активности заболевания;
· системные проявления заболевания;
· развитие интеркуррентной инфекции или тяжелых осложнений болезни или лекарственной терапии.
Информация
Источники и литература
Информация
Конфликт интересов: отсутствует.
Список рецензентов:
1) Исаева Бакытшолпан Габдулхакимовна – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой общей врачебной практики №1 ревматолог.
Условия пересмотра: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение
Список использованной литературы по определению шкалы уровня доказательности основных лекарственных средств:
3.Диклофенак
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
4.Кетопрофен
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
5.Ацеклофенак
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
7.Эторикоксиб
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
8.Мелоксикам
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
9.Сульфасалазин
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
30. Clegg DO, Reda DJ, Mejias E, Cannon GW, Weisman MH, TaylorT, et al. Comparison of sulfasalazine and placebo in the treatment of psoriatic arthritis: A Department of Veterans Affairs cooperative study. Arthritis Rheum 1996;39:2013-20.
10.Метотрексат
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
11.Лефлуномид
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
32. Kaltwasser JP, Nash P, Gladman D, Rosen CF, Behrens F,Jones P, et al. Efficacy and safety of leflunomide in the treatment of psoriatic arthritis and psoriasis: a multinational,double-blind, randomized, placebo-controlled clinical trial. Arthritis Rheum 2004;50:1939-50.
12.Циклоспорин
25. de Vries ACQ, Bogaards NA, Hooft L, Velema M, Pasch M, Lebwohl M, Spuls PI. Interventions for nail psoriasis. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD007633. DOI: 10.1002/14651858.CD007633.pub2.
13.Инфликсимаб
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
34. Antoni C, Krueger GG, de Vlam K, Birbara C, Beutler A, Guzzo C,et al. Infliximab improves signs and symptoms of psoriatic arthritis: results of the IMPACT 2 trial. Ann Rheum Dis 2005;64:1150-7.
15.Этанерцепт
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
33. Mease PJ, Kivitz AJ, Burch FX, Siegel EL, Cohen SB, Ory P, et al. Etanercept treatment of psoriatic arthritis: safety, efficacy, and effect on disease progression. Arthritis Rheum 2004;50:2264-72.
16.Адалимумаб
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
35. Gladman DD, Mease PJ, Ritchlin CT, Choy EH, Sharp JT, Ory PA,et al. Adalimumab for long-term treatment of psoriatic arthritis: forty-eight week data from the adalimumab effectiveness in psoriatic arthritis trial. Arthritis Rheum 2007;56:476-88.
17.Голимумаб
23. Alice Gottlieb, Neil J. Korman, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis. Section 2. Psoriatic arthritis: Overview and guidelines of care for treatment with an emphasis on the biologics. J Am Acad Dermatol. 2008; 58(5),851-64. doi:10.1016/j.jaad.2008.02.040. 27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
29. Jones G, Crotty M, Brooks P. Interventions for treating psoriatic arthritis. Cochrane Database of Systematic Reviews 2000, Issue 3. Art. No.: CD000212. DOI: 10.1002/14651858.CD000212.
36. Kavanaugh A, McInnes I, Mease P et al. Golimumab, a new human tumor necrosis factor alpha antibody, administered every four weeks as a subcutaneous injection in psoriatic arthritis: twenty-four-week efficacy and safety results of a randomized, placebo-controlled study. Arthritis Rheum 2009;60:976-86.
18.Устекинумаб
23) McInnes IB, Kavanaugh A, Gottlieb AB, Puig L, Rahman P, Ritchlin C, et al. Efficacy and safety of ustekinumab in patients with active psoriatic arthritis: 1 year results of the phase 3, multicentre, double-blind, placebo-controlled PSUMMIT 1 trial. Lancet 2013;382:780-9. Available from: http://www.ncbi.nlm.nih.gov/pubmed/23769296.
24) O’Connor, J., Rice, S., Smith, A. et al. The Clinical and Cost Effectiveness of Ustekinumab for the Treatment of Psoriatic Arthritis: A Critique of the Evidence. PharmacoEconomics (2016) 34: 337. doi:10.1007/s40273-015-0350-3
31. de Vries ACQ, Bogaards NA, Hooft L, Velema M, Pasch M, Lebwohl M, Spuls PI. Interventions for nail psoriasis. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD007633. DOI: 10.1002/14651858.CD007633.pub2.
26. Nash P, Clegg DO. Psoriatic arthritis therapy: NSAIDs and traditional DMARDs. Ann Rheum Dis 2005;64(Suppl):ii74-7.
27. Colebatch AN, Marks JL, Edwards CJ. Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 11. Art. No.: CD008872. DOI: 10.1002/14651858.CD008872.pub2.
28. Ramiro S, Radner H, van der Heijde D, van Tubergen A, Buchbinder R, Aletaha D, Landewé RBM. Combination therapy for pain management in inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis). Cochrane Database of Systematic Reviews 2011, Issue 10. Art. No.: CD008886. DOI: 10.1002/14651858.CD008886.pub2.
31. de Vries ACQ, Bogaards NA, Hooft L, Velema M, Pasch M, Lebwohl M, Spuls PI. Interventions for nail psoriasis. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD007633. DOI: 10.1002/14651858.CD007633.pub2.
Обычно болезнь дает о себе знать в возрасте 25-50 лет, однако встречается и более ранняя, ювенильная форма, при которой дебют заболевания происходит уже в 9-11 лет. С небольшим перевесом псориатическому артриту больше подвержены женщины.
Хотя обычно заболевание протекает в легкой и средней форме, примерно 10-15% пациентов страдает от инвалидизирующей формы.
Причины псориатического артрита
Точные причины псориатического артрита на данный момент наукой не установлены. Предполагается, что его может спровоцировать совместное действие таких факторов, как:
Виды псориатического артрита
Ревматологи выделяют 5 условных форм псориатического артрита. Следует учитывать, что эти формы могут сочетаться, находиться в промежуточном состоянии и даже переходить одна в другую у одного и того же пациента.
Симптомы псориатического артрита
Симптомам псориатического артрита почти всегда предшествуют дерматологические проявления псориаза. При этом бляшки, язвы, шелушение кожи могут появиться как за несколько лет, так и за 2-3 месяца до боли в суставах. Такое развитие патологии наблюдается по меньшей мере у 6 из 7 пациентов; у остальных суставной синдром может быть первичным. Примерно 15% больных замечают симптомы псориатического артрита в течении первого года после поражения кожных покровов.
Прогресс болезни обычно идет параллельно прогрессу псориаза, однако прямой корреляции между разрастанием очагов псориаза и осложнением артрита не наблюдается.
К общим неспецифическим симптомам псориатического артрита относится:
Симптомы псориатического артрита могут сопровождаться гнойниками, синдромом наперстка (деформация ногтей с образованием углублений) и другими признаками псориаза.
Специфические симптомы псориатического артрита (ПА) включают:
Важно учитывать, что при артрите псориатического происхождения отсутствуют характерные для ревматоидного артрита ревматоидные узелки.
Псориатический артрит часто имеет непредсказуемое течение с периодическими обострениями и последующей ремиссией. Чаще он имеет скрытое начало; ремиссии наступают быстрее, полнее и проще, чем при ревматоидном артрите. Агрессивное течение болезни с редкими ремиссиями имеет неблагоприятный прогноз.
При отсутствии лечения или при злокачественном течении симптомы псориатического артрита могут нарастать вплоть до инвалидности пациента.
Диагностика псориатического артрита
Диагностика псориатического артрита
Диагностика псориатического артрита включает устный опрос, осмотр пациента и пальпацию пораженных суставов, а также лабораторные аппаратные методы исследования.
Также исследования могут показать признаки поражения внутренних органов и глаз. Нередко у больных также наблюдается артериальная гипертензия.
Среди аппаратных исследований наиболее информативными для диагностики псориатического артрита считаются:
Дополнительно может потребоваться консультация дерматолога и анализы соскобов кожи. При поражении внутренних органов и глаз к процессу диагностики привлекаются другие специалисты.
Будучи вторичным к аутоиммунному заболеванию, ПА во многом напоминает ревматоидный (также аутоиммунной этиологии). Поэтому в ходе диагностики псориатического артрита важно дифференцировать эти два диагноза друг от друга. Разделение ревматоидного и псориатического артритов также затрудняет сходство клинических картин: например, анкилозирующий спондилоартрит при псориазе и болезнь Бехтерева, болезнь Рейтера и псориатические поражения слизистой оболочки глаз, рта, половых органов можно различить только при помощи специальных диагнозов.
Не последнюю роль в раннем выявлении симптомов псориатического артрита играет самодиагностика. Для этого больным артритом рекомендуется ежегодное прохождение специального опросника для скрининга.
Следует немедленно обратиться к врачу, если у пациента присутствует 4 и более признаков из списка ниже:
Лечение псориатического артрита
Лечение псориатического артрита заключается в подавлении ошибочного иммунного ответа организма, снятии болевого синдрома и воспаления, восстановлении синовиального хряща и других структурных элементов сустава. Взятие под контроль симптомов псориатического артрита также помогает избежать дальнейшего разрушения суставов. Для этого используется широкий спектр средств: медикаментозное лечение, диета, лечебная гимнастика и физиотерапия (магнитотерапия, лекарственный электрофорез, ультразвук с гидрокортизоном, массаж, парафиновые аппликации, сероводородные ванны, кинезиотерапия). Также желательно обучение пациента ортопедическому режиму.
Диета при псориатическом артрите
Диета при псориатическом артрите предполагает соотношение щелочеообразующей пищи к кислотной не менее 3:1.
Больным не рекомендованы:
Следует ограничить потребление:
Желательно полностью исключить из рациона:
Яблоки стоит употреблять только печеными. Нежирное мясо птицы, отварную рыбу необходимо есть от 4 до 7 раз в неделю, 2-4 раза в неделю включайте в рацион яйца. Не забывайте есть молочные продукты со сниженным содержанием жира. Также ежедневно следует выпивать от 6 до 8 стаканов воды (не напитков!) каждый день!
ЛФК при псориатическом артрите
Комплекс упражнений для лечения псориатического артрита формирует инструктор ЛФК. При этом учитывается то, какие суставы поражены, какой уровень спортивной подготовки есть у пациента, есть ли у него травмы и конституциональные особенности, а также в каком возрасте он находится. Помимо упражнений лечебной гимнастики, больным псориатическим артритом рекомендованы пешие прогулки, плавание, аквааэробика. Стоит избегать травматичных видов спорта, бега.
Упражнениям лечебной гимнастики стоит уделять не менее 30-40 минут в день: это время следует разбить на 2-3 занятия по 15-20 минут.
Упражнения при поражении суставов кисти:
Гимнастика для локтевых суставов:
Упражнения для плечевых суставов:
Занятия при псориатическом артрите стоп:
Разминка для коленных суставов:
Гимнастика для тазобедренных суставов:
Лечение псориатического артрита в домашних условиях
В домашних условиях пациент может осуществлять лечение псориатического артрита таблетками и гелями, делать самомассаж больных суставов и делать парафиновые аппликации и упражнения лечебной гимнастики.
Лечение псориатичекого артрита
Медикаментозное лечение псориатического артрита
Лечение псориатического артрита таблетками похоже на терапию при ревматоидном.
Профилактика псориатического артрита
Для профилактики псориатического артрита, а также сдерживания активности болезни пациентам рекомендованы регулярные физические нагрузки (ЛФК), поддержание грамотных с точки зрения ортопедии поз во время работы по хозяйству и выполнения трудовых обязанностей. Больным псориазом следует оборудовать эргономичное рабочее и спальное место, чтобы исключить травмирование мягких тканей или нарушение их трофики (это может вызывать воспаление). Также рекомендуется:
Псориатическая артропатия
Своеобразие псориатического артрита (ПА) состоит в сочетанном поражении суставов конечностей и позвоночника, большом разнообразии клинических симптомов, вариабельности начальных проявлений, серологической и рентгенологической негативности на ранних стадия
Своеобразие псориатического артрита (ПА) состоит в сочетанном поражении суставов конечностей и позвоночника, большом разнообразии клинических симптомов, вариабельности начальных проявлений, серологической и рентгенологической негативности на ранних стадиях. Являясь одной из форм заболевания суставов и позвоночника, ПА наряду с болезнью Бехтерева, болезнью Рейтера и другими реактивными артритами относится к группе серонегативных артритов [2, 17].
В основном заболевание начинается в возрасте от 20 до 50 лет, хотя нередки случаи ПА у детей. Бадокин В. В. (2005) указывает, что предикторами неблагоприятного течения ПА являются молодой возраст и мужской пол.
Причины развития ПА остаются невыясненными, среди факторов формирования можно выделить генетические, иммунологические и факторы внешней среды. Однако основой патогенетического механизма является активизация клеточного иммунитета у лиц с врожденной предрасположенностью. Участие иммунологических факторов в патогенезе ПА подтверждается обнаружением клеточных инфильтратов как в коже, так и в ткани пораженных суставов, отложением иммуноглобулинов в эпидермисе и синовиальной мембране. В сыворотке в первую очередь определяется повышение иммуноглобулинов класса А (Ig A) (у 90%) и G (IgG), циркулирующих иммунных комплексов (ЦИК), выявляются антитела к компонентам кожи и антинуклеарные антитела [2, 12, 18]. Достаточно отчетливы признаки нарушения не только гуморального, но и клеточного иммунитета (снижение ответа Т-лимфоцитов, уменьшение супрессорной клеточной функции). В настоящее время доказано, что в воспалительной реакции при псориазе ключевым моментом является экспрессия фактора некроза опухоли-a (ФНО-α) [2, 12, 17].
Нельзя не учитывать влияние таких факторов, как бактериальная, вирусная и другие виды инфекции (хламидийная и т. д.). В качестве патогенетических факторов обсуждается возможная роль в этиологии ПА инфекции, в том числе и вирусной [12, 14, 20]. Нередко наблюдается обострение или даже дебют ПА после травмы сустава [12, 14, 15].
Важную роль в патогенезе ПА играет нарушение кальциевого обмена [8]. Одной из причин нарушения кальциевого метаболизма является снижение его абсорбции в тонком отделе кишечника, чему способствует нарушение процесса всасывания жира и изменение белкового обмена. Выявленные у больных ПА изменения кальциевого обмена напрямую связаны с тяжестью патологического процесса. Поскольку ионы кальция выполняют роль медиаторов клеточных рецепторов, через которые осуществляется нервная и гуморальная реакции, гипокальциемия и перераспределение кальция дезорганизуют эту регуляцию, следовательно, происходит нарушение многочисленных функций, опосредуемых кальцием. Вместе с тем в патогенезе ПА играют роль не только нарушения кальциевого метаболизма, но и изменения кальцийрегулирующей гормональной системы. При этом происходит сбалансированная гормональная перестройка паратиреоидного гормона и кальцитонина. Общая направленность дает основание рассматривать эти изменения как результат «защитной» обменной адаптации, обеспечивающей поддержание стабильности кальциевого метаболизма в условиях дерматосуставного процесса [8, 19].
Выраженность морфологических изменений при ПА зависит от локализации суставного процесса и длительности течения болезни. Доказано, что чем более выражен синовиит при ПА, тем более морфологически он отличается от ревматоидного артрита. Исходом заболевания может быть фиброзный и костный анкилоз. Продолжительная пролиферация приводит к костной деструкции, вызывая в конечном итоге формирование вновь образуемой кости и впоследствии извращенное ремоделирование сустава [3, 5, 7, 9, 10, 11, 12, 20].
При постановке диагноза ПА дерматологи чаще всего ориентируются на один-единственный признак — наличие псориатических высыпаний в сочетании с артритом. Однако ПА имеет свой характерный симптомокомплекс:
Имеют значение асимметричность рентгенологической симптоматики, выраженные явления вторичного остеоартроза; кистовидные просветления в сочетании со склеротическими изменениями, очаговым уплотнением костной структуры, краевыми выростами. Характерная для ПА асимметричность поражения суставов может быть выражена не только в право- или левосторонности поражения, но и в степени пораженности суставов.
Степень выраженности ПА почти всегда коррелирует с тяжестью кожного процесса. Так, очаговый вульгарный псориаз обычно ассоциируется с развитием дистального или моноолигоартритического вариантов суставного синдрома и длительным сохранением функциональной способности опорно-двигательного аппарата. В то же время экссудативный и особенно атипичный дерматоз наиболее часто сопровождается развитием генерализованного артрита, остеолитического и спондилоартритического вариантов, быстропрогрессирующего течения. Что же касается злокачественной формы ПА, протекающей по типу псевдосепсиса с яркой общей и висцеральной патологией, то она встречается исключительно редко в случаях тяжелых форм псориаза с постоянно рецидивирующим течением.
Обострения ПА могут сопровождаться изменениями лабораторных показателей — ускоряется СОЭ (до 60 мм/час и более), развивается анемия (Нb до 50 г/л и ниже), резистентная к терапии. Возможна выраженная диспротеинемия с уменьшением альбуминов и гипергаммаглобулинемией (до 35% и более).
Обострение заболевания почти всегда сопровождается повышением температуры тела до фебрильной. Вместе со стиханием активности процесса и разрешением экссудативных явлений в суставах нормализуется и температура. Иногда, при злокачественных формах ПА, лихорадка носит интермитирующий характер, сопровождается ознобом и проливным потом, напоминая картину сепсиса.
Проблема дифференциальной диагностики ПА в настоящее время не утратила своей актуальности. Это объясняется тем, что ПА — заболевание чрезвычайно разнообразное по своим клиническим проявлениям и не всегда укладывается в разработанные критерии. Обязательно следует обращать внимание на признаки, не свойственные ПА:
Иногда дерматологи упускают из виду поражения позвоночника при ПА. Более чем у 50% больных псориазом спондилоартриты не диагностируются. Хотя наличие спондилоартрита и определенного сакроилеита является дифференциальным признаком ПА. Особенное значение это имеет у женщин в возрасте 20–30 лет при симметричном поражении проксимальных суставов кистей и стоп, когда усложняется дифференциальная диагностика ПА и ревматоидного артрита (РА). Дополнительным диагностическим признаком РА является положительная реакция Валера–Роузе. Из истории известно, что сначала спондилоартрит при псориазе диагностировался как атипичный вариант РА. Открытие ревматоидного фактора позволило выделить ПА как самостоятельное заболевание, а спондилоартрит при псориазе отнести к вторичным поражениям суставов.
Также к вторичным спондилоартритам относят синдром Рейтера, синдром Бехчета, артриты при неспецифическом язвенном колите и болезни Крона. Были отмечены некоторые характерные общие черты для всех заболеваний этой группы: инфекционный триггерный фактор, семейный анамнез, генетическая предрасположенность. Часто у одного больного можно найти клинические проявления ПА и болезни Рейтера, болезни Рейтера и воспалительных поражений кишечника (болезнь Крона, Уипля), острые кишечные инфекции и проявления болезни Рейтера.
В последние годы увеличивается число больных с болезнью Рейтера (БР), полисистемным заболеванием со сложным патогенезом, важную роль в котором играют аутоиммунные механизмы, а триггерным агентом болезни служат хламидии. Необходимо помнить, что если пусковым агентом заболевания являются энтеробактерии (сальмонеллы, шигеллы, йерсинии), то при сходной клинике поражения суставов говорят не о БР, а о синдроме Рейтера. Как правило, БР развивается у лиц с генетической предрасположенностью к заболеванию суставов, особенно межпозвоночных и кресцово-подвздошных. В фенотипе больных в 80% случаев выявляется антиген системы HLA-B-27. При БР прослеживается связь заболевания с принадлежностью к тому или иному полу, при этом соотношение мужчин и женщин обычно рассматривается как 20:1. Основные признаки заболевания (уретропростатит, артрит, конъюнктивит, реже поражения кожи, слизистых оболочек и внутренних органов) возникают у больных в различной последовательности и характеризуются различной степенью тяжести клинического течения. Трудность диагностики возникает обычно при «неполных» формах или в случаях, когда у больного имеются все основные признаки БР, но возникают они через длительные промежутки времени, проявляются малозаметно, или на определенных этапах болезни доминируют один или два симптома. При БР, в отличие от псориатического артрита, хламидийный уретрит, как правило, предшествует поражению суставов, в крови больных нередко обнаруживаются антихламидийные антитела. Для ПА характерна асимметричность поражения суставов, которая может быть выражена не только в право- или левосторонности поражения, но и в степени поражения суставов. Суставные поражения обычно имеют доброкачественный характер; отмечается наличие болей при нагрузке на пораженный сустав; суставные поражения начинаются обычно с нижних конечностей («симптом лестницы») артриты появляются «спиралевидно», т. е. воспалительный процесс начинается чаще с крупных суставов; типична мышечная атрофия, отмечающаяся уже в начале болезни. Важными дифференциальными признаками являются отсутствие синхронности в возникновении суставных и кожных симптомов, баланит, а также кольцевидные эрозии с участками десквамации слизистой оболочки белесоватого цвета на языке, слизистой полости рта и верхней части пищевода [8].
Для болезни Бехтерева (анкилозирующий спондилоартрит) характерны:
При объективном исследовании выявляется клинический синдром сакроилеита и нестойкий артрит, особенно суставов нижних конечностей; наличие белков острой фазы воспаления (повышение АЛТ, АСТ, общего белка, серомукоида, увеличение тимоловой пробы и т. д.); наличие антигена HLA-B-27; рентгенологические признаки поражения крестцово-подвздошных суставов (двусторонний сакроилеит) [8, 19].
У пожилых людей при сочетании поражения суставов и псориаза необходимо проводить дифференциальную диагностику с остеоартритом. Остеоартрит — широко распространенное дегенеративное, часто возрастного характера повреждение суставного хряща и прилежащей костной ткани. Чаще возникает у лиц старше 40 лет. Большинство пациентов с остеоартритом страдают от глубоких, тупых болей, усиливающихся при физической активности и ослабевающих в покое. В тяжелых случаях боль может продолжаться даже во время сна, что может служить ложным признаком ПА. Утренняя скованность, в отличие от других воспалительных заболеваний суставов, при остеоартрите непродолжительна и длится не более 20 минут. Характерен «феномен геля» — возникновение припухлости сустава после его длительной иммобилизации. Основным дифференциальным признаком должны служить характерные рентгенологические изменения при остеоартрите [1, 14, 18].
Лечение
Лечение ПА должно быть направлено на решение следующих задач: уменьшение боли и воспаления, снижение частоты обострений и поражения новых суставов, улучшение качества жизни, замедление прогрессирования патологического процесса и предотвращение инвалидности. Таким образом, основываясь на патоморфологических изменениях в суставах при ПА и собственном опыте, лечение ПА должно быть длительным, комплексным, включающим наряду с противовоспалительной терапией, сосудистые средства, улучшающие микроциркуляцию, миорелаксанты, хондропротекторы; средства для лечения остеопороза; физиотерапевтические методы и реабилитационные мероприятия.
Нестероидные противовоспалительные препараты (НПВП) относятся к числу наиболее важных «симптоматических» лекарственных средств. Это определяется уникальным сочетанием противовоспалительных, анальгетических, жаропонижающих и антитромботических свойств, перекрывающих почти весь спектр основных симптомов, наиболее характерных для заболеваний ревматической природы. Такого одновременного сочетания положительных эффектов не наблюдается ни у одного из известных в медицине лекарственных средств.
НПВП сходны по фармакологическим свойствам, биологической активности и механизмам действия, которые в первую очередь связаны с блокадой синтеза циклооксигеназы — ключевого бифункционального фермента, участвующего в регуляции синтеза простогландинов. Таким образом, они оказывают двойной эффект — устраняют боль и ослабляют воспалительный процесс. Без них трудно представить себе лечение ПА.
В настоящее время в класс «традиционных» НПВП входят около 20 лекарственных средств, которые по химической структуре подразделяются на несколько групп: производные салициловой, индоловой, гетероарилуксусной, пропионовой и энолиоковой кислот и др. Все «традиционные» НПВП имеют ряд общих химических и фармакологических свойств. Будучи слабыми органическими кислотами, они хорошо абсорбируются в желудочно-кишечном тракте (ЖКТ), связываются с альбумином и имеют примерно одинаковый объем распределения [4]. Необходимо помнить о «золотом» правиле — индивидуальный подбор НПВП для каждого больного. В действительности выбор НПВП является, как правило, эмпирическим и во многом основывается на личном опыте врача. Существует точка зрения о целесообразности в начале лечения использовать наименее токсичные препараты, к которым относятся производные пропионовой кислоты (ибупрофен, флюрбипрофен, кетопрофен, напроксен и т. д.). Дозу НПВП необходимо постепенно титровать до эффективной, но не превышающей максимально допустимую, в течение 1–2 недель и при отсутствии эффекта попытаться использовать другой или другие препараты. Назначение простых анальгетиков позволяют уменьшить потребность НПВП. Следует учитывать, что важной характеристикой этой группы препаратов является продолжительность «полужизни» действующего вещества. В зависимости от пределов «полужизни» НПВП разделяют на 2 основные категории: короткоживущие (период «полужизни» меньше 6 часов) и длительноживущие (период «полужизни» больше 6 часов). Однако синовиальная концентрация препаратов может превышать сывороточную концентрацию и время утилизации короткоживущих препаратов может удлиняться. Например, назначение ибупрофена 2 раза в день столь же эффективно, как 4-кратный прием препарата. Необходимо также синхронизировать НПВП с ритмом клинической активности, что позволяет повысить эффективность лечения [8]. Но, к сожалению, у всех НПВП есть своя «ахиллесова пята» — они вызывают немало побочных эффектов со стороны пищеварительной системы, почек и печени. Особенно возрастает риск таких осложнений при длительном применении. Побочные эффекты НПВП подразделяются на:
Субъективные побочные эффекты наблюдаются у трети больных, чаще при длительном приеме НПВП, и во многих случаях являются причиной прерывания лечения в течение первых месяцев терапии. Однако их развитие плохо коррелирует с истинной тяжестью поражения ЖКТ. Будучи слабыми органическими кислотами, они хорошо абсорбируются в ЖКТ, сильно связываются с альбумином и имеют примерно одинаковый объем распределения. Гипоальбуминемия ведет к увеличению сывороточной концентрации «свободного» препарата, что обусловливает увеличение токсичности. Особенно возрастает риск таких осложнений при длительном применении. Именно поэтому в последние годы особое внимание привлечено к пациентам пожилого и старческого возраста, которые страдают разнообразными сопутствующими заболеваниями и принимают лекарственные средства, увеличивающие риск побочных эффектов НПВП. К таким препаратам относятся прямые и непрямые антикоагулянты, низкие дозы ацетилсалициловой кислоты, глюкокортикоиды, метотрексат, циклоспорин и многие другие. Кроме того, НПВП назначаются многим пациентам, страдающим артериальной гипертензией и сердечной недостаточностью. В то же время НПВП уменьшают эффективность b-блокаторов, ингибиторов ангиотензинпревращающего фермента (АПФ) и диуретиков.
Среди «стандартных» НПВП наибольшей ульцерогенной активностью обладает пироксикам и индометацин, а наименьшей — ибупрофен (в низких анальгетических дозах) и особенно селективные ингибиторы циклооксигеназы-2 (ЦОГ-2). Уменьшить действие побочных эффектов возможно при назначении НПВП в суппозиториях. В дистальном отрезке пищеварительного тракта благодаря анатомо-физиологическим особенностям (богатая венозная сеть) отмечается высокий процент всасывания лекарственного вещества и отсутствие или крайне незначительное участие пищеварительных ферментов. Как правило, поступление адсорбированных в прямой кишке веществ осуществляется одновременно через кровеносную и лимфатическую системы, имеющие в этой области особенное развитие. Благодаря первой системе происходит быстрая доставка действующих веществ в большой круг кровообращения, а вторая обеспечивает пролонгированность их действия. При этом лишь весьма незначительная часть адсорбированных препаратов поступает в воротную вену, несущую кровь от внутренних органов к печени.
Желательно, чтобы базисный препарат при лечении ПА, которым являются НПВП, соответствовал нескольким критериям: препарат должен давать клиническое и лабораторное улучшение, которое должно держаться некоторое время после его отмены, должен тормозить костную и хрящевую деструкцию и обладать меньшими побочными эффектами. Поэтому на современном этапе в медицине появилась новая серия препаратов: нимесулид, целекоксиб, лорноксикам, мелоксикам, инфликсимаб.
Нимесулид вошел в клиническую практику несколько лет назад одновременно в нескольких странах и продолжает регистрироваться в других. Нимесулид был первым продаваемым препаратом с преимущественным ингибиторным эффектом на циклооксигеназу второго типа (ЦОГ-2) в сравнении с ЦОГ-1, селективность воздействия которого впервые была показана в 1995 г. несколькими исследовательскими группами с повторным подтверждением этого эффекта в более позднее время. В настоящее время под разными торговыми названиями он зарегистрирован и продается в 50 странах в различных формах выпуска. Несомненный успех препарата связывают не только с его противовоспалительным, анальгетическим и антипиретическим действием, но и с некоторыми уникальными фармакологическими и клиническими свойствами. Нимесулиду свойственно сравнительно быстрое начало анальгетического эффекта, низкая токсичность по отношению к желудочно-кишечному тракту, почкам, хорошая переносимость при применении больными с респираторными проблемами, вызванными приемом других НПВС. Основные фармакологические и патофизиологические свойства нимесулида связаны с селективностью воздействия на ЦОГ-2, а также со снижением высвобождения и уменьшением биологического действия медиаторов воспаления (цитокинов, гистамина, ферментов, деградирующих структуру хряща, супероксид-анион радикала), продуцируемых различными клетками.
Нимесулид, целекоксиб, мелоксикам являются прямыми потомками НПВП, но только по одной линии: направленно действуют на ЦОГ-2, но не затрагивают ЦОГ-1. ЦОГ-1 конституциональный фермент, т. е. постоянно в норме функционирующий в организме, главным образом, влияет на продукцию простогландинов, которые защищают и регулируют нормальные клеточные процессы в ЖКТ и тромбоцитах. В результате, сохраняя лечебное действие, эти препараты не оказывают вредных эффектов на многие органы, в том числе и на желудок. Данные препараты снижают риск и частоту тяжелых поражений желудка — гастритов, язв и кровотечений. Особенно важно применение этих препаратов у больных пожилого и старческого возраста.
Инфликсимаб — относится к принципиально новой группе так называемых биологически активных препаратов иммуномодуляторов. Механизм их действия связан с антагонизмом одного из центральных медиаторов воспаления — ФНО-a. Препарат представляет собой химерные мышино-человеческие IgG1 моноклональные антитела, состоящие из высокоаффинных нейтрализующих мышиных моноклональных антител к ФНО-a и фрагмента молекулы IgGlk человека. Образует устойчивый комплекс как с растворимой, так и с мембран-ассоциированной формами человеческого ФНО-a, снижая его функциональную активность. Понижает концентрацию (связывает и ингибирует синтез) интерлейкина-1 (ИЛ-1); интерлейкина-6, интерлейкина-8 и других индукторов воспаления и тканевой деструкции. Инфликсимаб элиминируется из организма в течение 6 мес. Основными критериями выбора инфликсимаба для проведения терапии у конкретного больного являются: тяжелое течение псориаза, резистентного к обычной терапии, площадь поражения кожного покрова более 50%, продолжительность заболевания не менее 6 месяцев, тяжелый олиго- или полиартрит [13, 19, 20].
Возможно назначение комбинированного препарата диклофенака натрия (50 мг) и мизопростола (200 мкг). При этом мизопростол предупреждает негативное воздействие диклофенака на слизистую оболочку и развитие НПВП-гастропатии.
Хондропротекторы. Одним из патологических проявлений ПА является разрушение суставного хряща. Хрящ, подобно другим тканям, ремодулируется в течение роста и развития, иными словами, в нем происходят процессы синтеза и деградации. Напомним, суставной хрящ состоит из двух основных компонентов: межклеточного вещества (матрикса), составляющего 98% объема хрящевой ткани, и клеток: хондроцитов и хондроблатов (2%). Для целостности хряща в течение всей жизни необходимо, чтобы постоянный синтез гликозоаминогликанов, коллагенов и гиалуроновой кислоты был равен теряемому их количеству в результате естественного обмена. ИЛ-1 угнетает катаболизм матрикса [1]. Постоянный синтез гликозоаминогликанов и коллагена зависит от наличия таких веществ, но при очень малых количествах ИЛ-1 их активность угнетается. Воздействовать на хрящ можно на разных стадиях его поражения: первичная профилактика, скрининг асимптомной стадии и профилактическое лечение (например, при остеопорозе) или лечение уже развившейся болезни. Эффективность ряда препаратов из хондропротекторов уже доказана — это хондроитин сульфат, гликозамин сульфат, диацереин, натрия гиалуронат (содержит высокомолекулярную гиалуроновую кислоту), гиалуроновая кислота, вводимая внутрисуставно, и т. д. Следует обратить внимание, что в основном эти препараты являются биологически активными добавками. Отличительной особенностью данной группы препаратов является время наступления эффекта, обычно спустя 2–8 недель от начала лечения, и сохранение эффекта в течение 2–3 месяцев после прекращения терапии [1].
Лечение остеопороза. Для ПА характерно наличие остепороза метафизов. Количество потери костной массы увеличивается с возрастом больного и чаще встречается у лиц женского пола. Рентгенологические методы являются наиболее доступными и широко используются в клинической практике при исследовании костей. Однако при рентгенографии можно обнаружить наличие остеопении только при потере более 30% костной массы, поэтому этим методом чаще всего выявляются поздние признаки остеопороза. Современный метод измерения плотности костной ткани — денситометрия — основан на измерении минерального компонента костной ткани — кальция. Это наиболее чувствительный метод для выявления остеопороза и оценки степени его тяжести. Денситометрия необходима для подтверждения диагноза остеопороза, оценки риска переломов, а также контроля адекватности лечения. При выборе метода лечения остепороза должна быть твердая уверенность в его эффективности в плане предотвращения переломов и их последствий. Ожидаемый результат должен значительно перекрывать потенциальную опасность терапии, ассоциирующуюся с возможными побочными эффектами.
Физиотерапевтические методы и реабилитационные мероприятия. Немаловажным условием успеха лечения больных с ПА является также физиотерапия и комплексные реабилитационные мероприятия. Широко применяемые физиотерапевтические методы лечения ПА уменьшают болевой синдром, мышечный спазм, воспалительные процессы, улучшают микроциркуляцию и трофику, благоприятно воздействуют на метаболические процессы в тканях сустава.
Используют ультрафиолетовое облучение, электрическое поле УВЧ, переменные магнитные поля низкой частоты, электрофорез Анальгина, Новокаина, Тримекаина, Димексида на область пораженного сустава. В период стихания обострения, а также в начальной стадии заболевания, когда явления синовиита слабо выражены или отсутствуют, показаны воздействия электромагнитными полями высоких и сверхвысоких частот (индуктотермия, дециметровая и сантиметровая волновая терапия), импульсные токи низкой частоты — синусоидальные модулированные и диадинамические, магнитотерапия, лазерное воздействие, фонофорез гидрокортизона. Для стимуляции трофики суставного хряща проводят электрофорез лития, кальция, серы, цинка, Гумизоля.
Из различных физиотерапевтических методов хорошо зарекомендовал себя лекарственный электрофорез, сочетающий терапевтическое воздействие постоянного электрического тока и медикаментозного средства, вводимого с его помощью.
При ПА с болевым синдромом без клиники синовиита, пролиферативных явлениях, вазотрофических расстройствах, контрактурах показаны тепловые процедуры, включая аппликации парафина, озокерита, иловой, торфяной грязи. В стадии ремиссии эффективны морские, радоновые, сульфидные, йодобромные, бишофитные ванны. Не следует забывать о благоприятном воздействии на мышечно-суставную ткань лечебного массажа, который уменьшает мышечный спазм, повышает тонус ослабленных мышц, стимулирует трофику пораженных суставов и улучшает функциональные способности больного. Массаж, проводящийся вне обострения ПА, должен быть щадящим по отношению к пораженным суставам; необходимо избегать механического раздражения суставной капсулы; особое внимание следует обращать на работу с прилегающими к суставу мышцами.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Галлямова, доктор медицинских наук, доцент
РМАПО, Москва