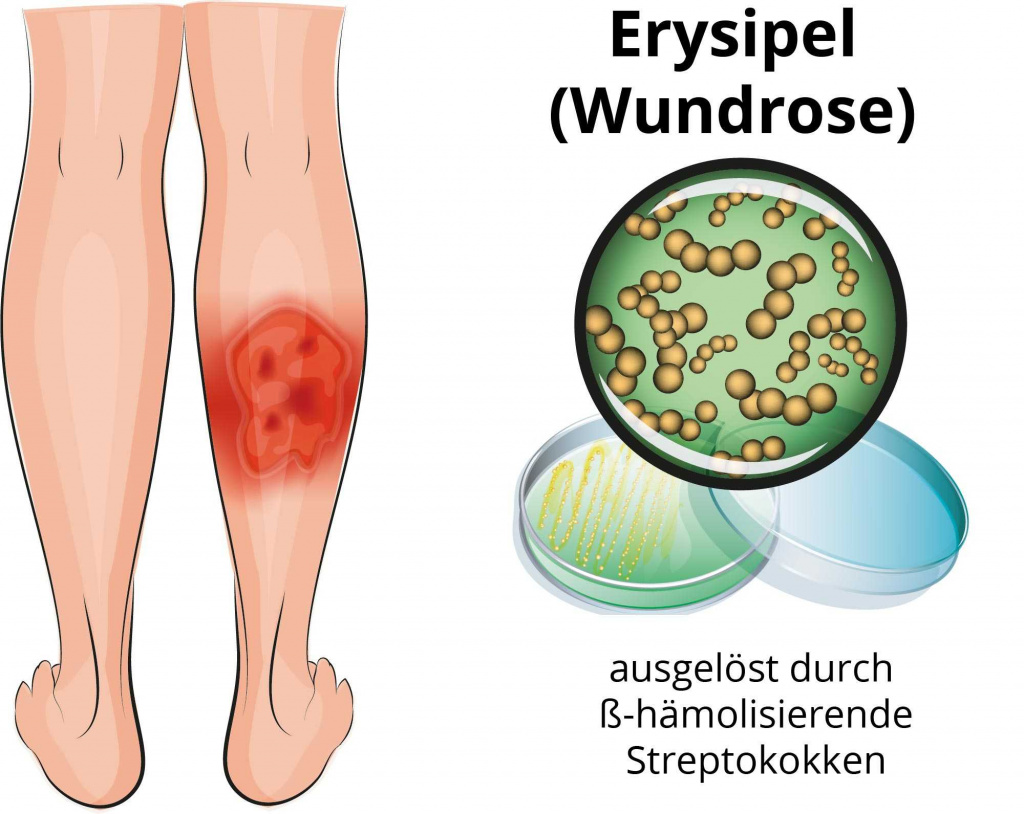
Чем лечат рожу какие лекарства
Рожистое воспаление: как обнаружить и вылечить
Инфекция, которую провоцируют некоторые виды стрептококков, может передаваться от зараженных людей или развиваться после ослабления собственного иммунитета. Рожистое воспаление отличается характерными дерматологическими признаками, благодаря чему диагностируется врачом уже на первом приеме. При своевременной терапии болезнь протекает легко. В большинстве случаев требуется покупать антибиотики широкого спектра действия.
Что такое рожа
Это распространенное бактериальное поражение слизистых оболочек или кожи с развитием ограниченных серозных очагов воспаления. Болезнь часто сопровождается лихорадкой и симптомами общей интоксикации. Возникает в любом возрасте. Возбудитель процесса — стрептококковая инфекция. Это может быть своя условно патогенная микрофлора либо микробы, полученные извне. Риск рожистого воспаления повышается:
при механических травмах кожи: царапинах, расчетах, шрамах, рубцах;
при острых или хронических тонзиллитах;
при наличии кариозных зубов;
при насморке и синуситах;
Поражению кожи и слизистых стрептококками благоприятствуют антисанитарные условия: редкое мытье рук, пренебрежение правилами личной гигиены. Установлено, что в теплое время года рожистое воспаление возникает чаще. Инфекции способствуют также скачки иммунитета, прием некоторых медикаментозных средств, например, иммуносупрессивных или стероидных гормонов.
Признаки воспаления
В большинстве случаев рожа возникает внезапно: в течение нескольких часов. Реже ей предшествует инкубационный период до 3–5 суток. Первые симптомы болезни характерны для гриппа и многих других инфекций:
повышение температуры тела;
увеличение регионарных лимфатических узлов.
Интоксикация и лихорадка развиваются из-за повышения активности патогенов и выброса в кровь множества их антигенов. Иммунная система реагирует на рост стрептококков, как и на другие инородные агенты. В течение 1–2 дней плохое самочувствие сохраняется, затем к нему присоединяются другие симптомы:
На голени, бедре, области грудной клетки, реже: в области наружных половых органов, на руке, волосистой части головы или на лице появляется резкое жжение, зуд, отек, ощущение распирания, кожа краснеет.
В области очага формируется эритема — большое пятно с рваными краями, напоминающими языки пламени или участки суши на географической карте. Поверхность его уплотняется, цвет становится более темным: синевато-красным или бурым. При надавливании чувствуется болезненность.
При серозной форме воспаления эритема не имеет изъязвлений или пузырей. Геморрагические воспаления провоцируют множественные мелкие кровоизлияния. При буллезной роже на поверхности очага появляются полупрозрачные волдыри с жидкостью, многие из которых лопаются с отделением сукровицы или гноя. Иногда на месте пузырьков остаются мелкие язвочки, а потом формируются шрамы.
Острый период воспаления продолжается 1–2 недели. При легкой форме болезни самочувствие быстро нормализуется. При средней и тяжелой степени лихорадка сохраняется длительное время, возможно появление приступов рвоты, нарушение координации движений из-за токсического шока.
Выздоровление происходит постепенно:
сначала исчезают симптомы лихорадки;
нормализуется аппетит, восстанавливаются физические силы;
кожное воспаление уменьшается, отечность рассасывается, лимфатические узлы приходят в норму;
темный цвет покровов сохраняется еще некоторое время, место рожи остается шелушащимся, пигментированным до 2–4 недель.
При рецидивирующем процессе воспаление развивается вновь после недолгого периода ремиссии: от нескольких суток до 2 лет. Повторные очаги возникают на том же месте или перемещаются по телу. Единичные воспаления называют локализованными, если их много — распространенными.
Осложнения и последствия болезни
У детей, пожилых, людей с венозной недостаточностью рожистые воспаления протекают более тяжело, чаще длятся до 1 месяца и больше, склонны к рецидивированию, переходу в хронические формы. В острые периоды болезнь грозит потерей сознания, комой. Среди частых осложнений рожистого воспаления:
воспаление вен — флебит;
образование трофических язв, абсцессов, флегмон;
последствиями геморрагических и буллезной форм становятся шрамы.
Иногда рожа провоцирует последующий гиперкератоз, экземы, слоновость — хронический отек нижних конечностей.
Диагностика и лечение патологии
С жалобами на развитие воспаления обращаются к дерматологу или врачу общей практики. Диагноз устанавливается на основе имеющихся симптомов после осмотра и получения общего анализа крови. При роже не требуется специфическое исследование на выявление возбудителя, так как стрептококки присутствуют в организме большинства людей, являясь частью условно патогенной микрофлоры.
Лечат рожистое воспаление в неосложненных случаях амбулаторно:
Назначают курсы антибиотиков: купить врач рекомендует цефалоспорины, фторхинолоны или макролиды. Принимать таблетки необходимо 10–14 суток.
При язвочках и пузырях очаги обрабатывают антисептиками, средствами с пантенолом.
Для ускорения рубцевания повреждений и предотвращения гиперкератоза применяют парафиновые аппликации, УВЧ-терапию и другие физиопроцедуры.
Какие-либо мази использовать без одобрения врача при роже нежелательно, так как это может дополнительно раздражать кожные покровы.
При тяжелой форме болезни показана госпитализация. Кроме этиотропной терапии ослабленным людям и детям назначают курсы витаминов, антигистаминных препаратов, иммуномодуляторов.
Прогноз лечения зависит от индивидуального состояния организма. Острое рожистое воспаление хорошо поддается терапии, при выполнении гигиенических требований и соблюдении схемы приема лекарств, редко переходит в хроническую форму.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Рожистое воспаление (рожа)
Рожистое воспаление либо просто рожа — это инфекционно-аллергическая болезнь, которая затрагивает кожу и подкожную клетчатку. Заболевание довольно распространено и склонно к рецидивам. Оно занимает четвертое место среди всех инфекционных болезней, а также все чаще встречается с течением времени. Так, за последние двадцать лет количество рецидивов этой болезни увеличилось на 25%. Более того, все чаще встречается тяжелая форма заболевания — теперь это около 80% случаев, хотя еще 50-60 лет назад тяжелую форму ставили лишь 30 процентам пациентов.
Группы риска
Чаще всего такому заболеванию подвержены женщины в возрасте от 50 лет, но оно может встречаться и у младенцев. В их случае заражение происходит после попадания стрептококка в ранку пупочной области. Нет никаких объяснений этому факту, но люди с III группой крови страдают от рожи чаще. Также есть связь с местом проживания. В Южной Азии, а также в Африке это заболевание встречается очень редко.
В зоне риска находятся люди с низким уровнем иммунитета, ослабленные болезнями, стрессами, лечением и другими факторами.
Симптомы
Заметить первые симптомы болезни рожа можно на разных частях тела: ногах, руках, лице, туловище, промежности. Причем многое будет зависеть от того, как именно развивается болезнь. Например, воспаление на лице может локализоваться вокруг глазницы, возле ушной раковины, на волосистой части головы и шеи. Если болезнь начинается с носа, может развиться поражение по типу бабочки — с выходом на щеки. Параллельно возникает отек, который искажает размеры тканей. То же самое касается всех остальных органов — локализация заболевания разная и зависит от ситуации.
Симптомы рожи делятся на общие и локальные. К общим относятся такие моменты:
Иными словами, наблюдаются симптомы общего отравления организма.
Локальные симптомы рожи выглядят так:
Чем запущеннее ситуация, тем выше риски того, что даже после успешного лечения наступит рецидив. Нередко заболевание возникает на том же месте, что и в первый раз.
Причины
Рожистое воспаление вызывается стрептококками — а точнее, одной из разновидностей бактерий данной группы. В организме с ослабленным иммунитетом стрептококк способен вызывать и другие заболевания — например, скарлатину, миокардит, ангину.
Около 15% людей планеты являются носителями стрептококка. То есть их иммунитет довольно сильный, чтобы не заболеть, но при этом они распространяют инфекцию. Она передается через личные контакты, бытовые предметы, воздушно-капельным путем и т. д.
Предрасполагающие факторы для заражения:
Если обобщить, то болезнь развивается на фоне ослабленного иммунитета и заражения стрептококком, которое может произойти разными путями.
Диагностика

Диагностика заболевания включает опрос пациента, а также его тщательный осмотр. Затем назначаются анализы на уровень Т-лимфоцитов, СОЭ, количество нейтрофилов (это все выясняется через анализ крови).
Факультативно назначается бактериологическое исследование для определения возбудителя — у врачей нет единого мнения по поводу целесообразности такого обследования.
Лечение
В случае развития рожи на ноге, руке или другой части тела, подход всегда будет комплексным — одного местного лечения просто недостаточно. Более того, упор во многом делается на повышение иммунитета, иначе риски того, что болезнь повторится, очень высоки. Для работы с иммунитетом используются специальные препараты, но пациенту важно поменять образ жизни: хорошо отдыхать, тщательно следить за своим здоровьем, правильно питаться, исключить негативные факторы.
При лечении рожистого воспаления используются антибиотики, а также антибактериальные препараты других групп. Лекарственная терапия подбирается индивидуально — самостоятельно назначать себе лекарства нельзя ни в коем случае.
С пациентами обязательно проводится профилактическая беседа относительно нюансов гигиены во время лечения. Так, ежедневно нужно менять постельное белье, заботиться о доступе воздуха к пораженному участку, регулярно принимать душ в теплой, очень комфортной воде. Кожу нельзя вытирать — только пропитывать бумажными полотенцами.
При роже используются и физиотерапевтические методы: УФО, магнитотерапия, УВЧ, электрофорез, определенные виды лазеротерапии, аппликации с теплым парафином. На каждом этапе лечения назначаются свои процедуры, причем подбираются они индивидуально — под каждого пациента и его состояние. Здесь также неуместна никакая самодеятельность, иначе можно навредить здоровью.
При очень серьезных осложнениях требуется хирургическое лечение.
Если вы столкнулись с такой проблемой, мы рекомендуем немедленно обратиться в клинику АО «Медицина». Мы находимся в Москве и располагаем большим штатом профессиональных дерматологов, терапевтов и других специалистов, которые могут вам помочь. А современные условия для диагностики и лечения помогут добиться результатов гораздо быстрее.
Если врачи вовремя возьмутся за лечение, а пациент будет соблюдать все рекомендации, болезнь можно вылечить в течение 10-14 дней.
Профилактика
Поскольку заболевание может коснуться каждого, профилактика рожи важна и для тех, кто уже однажды переболел, и для тех, кто только слышал о подобной болезни.
Профилактика заключается в соблюдении следующих советов:
Помните, что от этой болезни нельзя застраховаться, но можно сделать все, чтобы снизить риски ее возникновения.
РОЖА: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Клиническая классификация рожи
Клиническая картина рожи
Вследствие редкого выделения b-гемолитического стрептококка из крови больных и из очага воспаления проведение обычных бактериологических исследований нецелесообразно. Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление бактериальных и L-форм стрептококка в крови больных, что особенно важно при прогнозировании рецидивов у реконвалесцентов. В последнее время для диагностики стрептококковых инфекций начинают использовать полимеразную цепную реакцию. У большинства больных рожей в разгар заболевания обычно отмечаются умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная СОЭ. У больных с частыми рецидивами заболевания может наблюдаться лейкопения. При тяжелом течении рожи, ее гнойных осложнениях возможно обнаружение гиперлейкоцитоза, иногда с развитием лейкемоидной реакции, токсической зернистости нейтрофилов. Измененные показатели гемограммы обычно нормализуются в период реконвалесценции. Изменения показателей Т- и В-систем иммунитета наиболее характерны для рецидивирующей формы болезни. Они отражают признаки вторичной иммунной недостаточности, обычно протекающей по гиперсупрессорному варианту.
Для больных геморрагической рожей типичны выраженные нарушения гемостаза и фибринолиза, проявляющиеся повышением уровня в крови фибриногена, ПДФ, РКМФ, увеличением или снижением количества плазминогена, плазмина, антитромбина III, повышением уровня 4-го фактора тромбоцитов, уменьшением их количества. При этом активность различных компонентов гемостаза и фибринолиза у отдельных больных существенно варьирует.
Диагностические критерии и дифференциальная диагностика
Диагностическими критериями рожи в типичных случаях являются:
• острое начало болезни с выраженными симптомами интоксикации, повышением температуры тела до 38-39°С и выше;
• преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
• развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом;
• развитие регионарного лимфаденита;
• отсутствие выраженных болей в очаге воспаления в покое.
Дифференциальный диагноз при роже следует проводить более чем с 50 заболеваниями, относящимся к клинике хирургических, кожных, инфекционных и внутренних болезней. В первую очередь необходимо исключить абсцесс, флегмону, нагноившуюся гематому, тромбофлебит (флебит), дерматит, экзему, опоясывающий лишай, эризипелоид, узловатую эритему.
Лечение больных рецидивирующей рожей
Традиционно в остром периоде рожи назначается УФО на область очага воспаления на область регионарных лимфатических узлов. При сохранении в периоде реконвалесценции инфильтрации кожи, отечного синдрома, регионарного лимфаденита назначают аппликации озокерита или повязки с подогретой нафталановой мазью (на нижние конечности), аппликации парафина (на лицо), электрофорез лидазы (особенно в начальных стадиях формирования слоновости), хлорида кальция, радоновые ванны. В недавних исследованиях показана высокая эффективность низкоинтенсивной лазертерапии местного очага воспаления, особенно при геморрагических формах рожи. Используется лазерное излучение как в красном, так и в инфракрасном диапазоне. Применяемая доза лазерного излучения варьирует в зависимости от состояния местного геморрагического очага, наличия сопутствующих заболеваний.
Бициллинопрофилактика рецидивов рожи
Рожистое воспаление (рожа). Причины, симптомы, диагностика и лечение рожистого воспаления
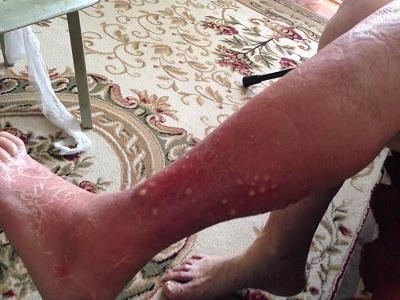
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Какой врач занимается лечение рожистого воспаления?
Как вылечить рожу в домашних условиях самостоятельно?
Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем врача инфекциониста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Как передается рожа от человека к человеку?
Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Что делать при рожистом воспалении?
При рожистом воспалении необходимо обратиться к врачу инфекционисту за профессиональной помощью. Доктор подробно объяснит, что делать и как избежать осложнений.
Диагностика и лечение бактериальных инфекций кожи
Как наилучшим образом вести пациента со стафилококковой инфекцией кожи? Как врач общей практики может диагностировать и лечить рожистое воспаление? Какое лечение эффективно при эритразме? B норме кожа человека заселена огромным
Как наилучшим образом вести пациента со стафилококковой инфекцией кожи?
Как врач общей практики может диагностировать и лечить рожистое воспаление?
Какое лечение эффективно при эритразме?
B норме кожа человека заселена огромным количеством бактерий, мирно сосуществующих на ее поверхности или в волосяных фолликулах.
Однако кожа обладает определенными свойствами, защищающими ее от инфицирования патогенами. К ним относятся плотный и сухой ороговевающий слой, практически непроницаемый для микроорганизмов, и клейкое межклеточное вещество — сложная смесь липидов, плотно соединяющая клетки мальпигиевого слоя и также защищающая кожу, закупоривая вход в волосяные фолликулы.
Другие факторы, останавливающие проникновение патогенных микроорганизмов, включают постоянное обновление клеток кожи, кислое значение pH, наличие иммуноглобулинов в составе пота и различные виды кожной флоры.
Кожные инфекции, как правило, развиваются только тогда, когда травма, избыточная гидратация или воспалительные заболевания кожи нарушают эти защитные свойства. Организмы, вызывающие кожные инфекции, могут быть частью постоянной кожной флоры или ближайших слизистых оболочек или происходить из внешних источников, таких как другой человек, окружающая среда или зараженные объекты.
Импетиго — наиболее поверхностная кожная инфекция, вызываемая S. aulreuls и S. pyogenes. Различают два основных клинических варианта: буллезное импетиго, считающееся стафилокковым заболеванием, и небуллезное импетиго, вызываемое S. aulreuls или S. pyogenes либо обоими организмами.
Заболевание встречается у детей гораздо чаще, чем у взрослых, развиваясь на открытых частях тела, лице и конечностях, в местах царапин, ссадин и укусов насекомых.
Вначале появляются красные пятна, которые превращаются в пузырьки и гнойнички, легко вскрывающиеся и образующие толстые, слипшиеся желтовато-коричневые чешуйки на эритематозном основании (см. рис. 1). Они часто многочисленны, могут вызывать зуд, но, как правило, безболезненны.
 |
| Рисунок 1. Толстые желтые корки в основании эритемы и поверхностных эрозий у пациента со стрептококковым импетиго |
При буллезной форме могут развиваться большие пузырьки и волдыри диаметром 1-2 см. Они вскрываются медленнее и сохраняются в течение двух-трех дней. Возбудители, как правило, определяются культивированием, но в клинически очевидных случаях в этом нет необходимости.
Наиболее серьезным осложнением импетиго является постстрептококковый острый гломерулонефрит, общая заболеваемость которым в последние годы снизилась.
Буллезное импетиго обусловлено исключительно S. aulreuls, который выделяет токсин эксфолиатин, вызывающий расщепление межклеточного вещества в поверхностных слоях эпидермиса. Абсорбируясь в большом количестве в кровоток, этот токсин вызывает стафилококковый синдром обожженной кожи, который в 5% случаев заканчивается летально.
При инфекциях средней тяжести и локализованных формах используют местный антибиотик, например мупироцин или фузидовую кислоту, эффективно также местное применение неомицина и бацитрацина. Очень действенно использование ликацин-геля.
При тяжелых и распространенных формах назначают системный антибиотик. Обычно достаточно эритромицина или цефалоспорина первого поколения, например цефалексина.
Эктима относится к инфекциям, напоминающим импетиго, но затрагивающим более глубокие слои кожи. Она характеризуется формированием толстых слипшихся чешуек (см. рис. 2), покрывающих области изъязвлений кожи, которым предшествует образование гнойничков и пузырьков. Чаще всего поражаются ягодицы, бедра и ноги. Заболевание распространено в тропиках, где его развитию способствуют плохие гигиенические условия и недостаточное питание. Возбудителями могут быть S aulreuls или S pyogenes либо оба микроорганизма, но вызываемые ими изъязвления достигают дермы и заживают рубцеванием, что не свойственно импетиго. Лечение — системные антибиотики, воздействующие на S. aulreuls и S. pyogenes.
 |
| Рисунок 2. Ребенок с обширными очагами буллезного (стафилококкового) импетиго на туловище |
Поверхностный фолликулит, фурункулы и карбункулы. Фолликулит (воспаление эпителия волосяных фолликулов) — распространенное дерматологическое заболевание, не всегда первично только инфекционной природы. Физическая или химическая травма, а также связанное с профессиональным занятием воздействие продуктов смолы, применяемых также в лечебных целях, — все это вызывает фолликулит.
При проникновении стафилококков в более глубокие слои волосяных фолликулов воспаление захватывает дерму, вызывая образование фурункулов и карбункулов. Развивается воспалительный пузырек с гнойной головкой (фурункул) или инфекция охватывает несколько близлежащих волосяных фолликулов и образуется воспалительный конгломерат, из которого высвобождается гной (карбункул).
Фурункулы чаще всего встречаются на лице и ногах, а типичная локализация карбункулов — задняя часть шеи; как правило, они сопутствуют сахарному диабету. Крупные фурункулы и карбункулы вскрывают и дренируют, назначая пенициллиназо-устойчивый антибиотик.
Рецидивирующие стафилококковые инфекции кожи. Некоторые пациенты подвержены рецидивам стафилококковых инфекций кожи.
Предрасполагающими факторами здесь служат сахарный диабет, хроническая почечная недостаточность и некоторые иммуннодефицитные состояния, но у большинства пациентов перечисленные выше заболевания отсутствуют: вероятно, эти больные являются хроническими носителями стафилококков, и при мельчайшей травме кожи патогены вызывают инфекцию.
Рецидивы таких инфекций пытаются предотвратить различными способами: путем омывания кожи различными антисептиками, лечения других членов семьи антистафилококковыми антибиотиками и пролонгированной терапии другими местными или системными антибактериальными препаратами. Все эти методы направлены на уничтожение стафилококкового “шлейфа”.
К сожалению, эти меры, как правило, неспецифичны и малоэффективны, так как бактерии появляются вновь вскоре после отмены антимикробного препарата. Поэтому предпочтительнее длительное использование местных антисептиков.
Рожа и целлюлит — это острые, быстро распространяющиеся инфекции кожи и подлежащих тканей.
Отличительной чертой рожистого воспаления является четко очерченный, приподнятый край, отражающий вовлечение более поверхностных (дермальных) слоев (см. рис. 3). Однако целлюлит может располагаться поверхностно, а рожа глубже, так что во многих случаях эти два процесса сосуществуют и различить их практически невозможно.
 |
| Рисунок 3. Типичный очаг эктимы на тыльной стороне стопы мальчика. Множественные очаги появились у него во время каникул, проведенных в Бангладеш |
Считается, что рожистое воспаление вызывается стрептококками, как правило, группы A и иногда — группами G и C. При целлюлите высевается либо только S. aulreuls, либо совместно со стрептококком. H. influlenzae типа b — важный этиологический фактор лицевого целлюлита у детей младше двух лет.
Рожа, в типичном случае поражающая лицо, — болезнь пожилых, развивающаяся без видимых причин или иногда после травмы лица.
Целлюлит поражает нижние конечности, в особенности область икр. Ему часто предшествует травма, язва или другое повреждение кожи, откуда и исходит инфекция.
Как и при рожистом воспалении, целлюлит может сопровождаться или предваряться лихорадкой и ознобом, но у многих пациентов температура не повышается, и они не выглядят серьезно больными.
 |
| Рисунок 4. Четко очерченный эритематозный отек при роже лица; чаще это поражение двустороннее |
Кожа красная, горячая и отечная, края воспаленного участка неровные, на поверхности могут развиваться пузырьки и волдыри (см. рис. 4). В редких случаях обнаруживается лимфангит и региональный лимфаденит.
Без лечения могут развиваться такие осложнения, как фасциит, миозит, подкожный абсцесс и септикопиемия. Периорбитальный целлюлит, вызванный обычно травмой, может осложняться тромбозом пещеристого синуса, формированием орбитального, субпериостального или церебрального абсцессов или менингитом.
Пациентов с этими состояниями необходимо госпитализировать.
Описанные здесь стафилококковые и стрептококковые пиодермии составляют большую часть кожных бактериальных инфекций. Нужно уметь различать инфекционные процессы, присущие трем клиническим ситуациям:
Для эритразмы характерны красно-коричневые шелушащиеся участки кожи, расположенные в паху, в подмышечных впадинах и межпальцевых промежутках (см. рис. 5).
 |
| Рисунок 5. Пузырьки и волдыри, развившиеся на фоне эритематозного отека области целлюлита стопы у пациента-диабетика |
Corynebacteriulm minultissimulm считается этиологическим фактором этого заболевания, протекающего бессимптомно и развивающегося, как правило, у диабетиков, тучных и пожилых людей, а также у тех, кто проживает в тропическом климате.
 |
| Рисунок 6. Коричневый, шелушащийся гиперпигментированный участок эритразмы в подмышечной впадине у мужчины из Средней Азии. У пациента имеются очаги в паху и на межпальцевых промежутках ноги |
Благодаря тому что данные микроорганизмы продуцируют порфирины, в ультрафиолетовом свете лампы Вуда пораженные участки флюоресцируют от кораллово-розового до оранжево-красного оттенка, что подтверждает диагноз. Как правило, культивирования не требуется.
Иногда для излечения достаточно интенсивного мытья с мылом. Другой подход — местное лечение эритромицином и клиндамицином или местными азолями, например клотримазолом, которые активны в отношении некоторых грам-положительных бактерий и грибов. При обширных поражениях наиболее эффективен, вероятно, эритромицин.
Оспенный кератолиз — это поверхностная кожная инфекция, очевидно вызываемая штаммами Corynebacteriulm и характеризующаяся наличием оспинок диаметром 1-7 мм на подошвах стоп. Оспинки, сливаясь, могут образовывать поверхностные эрозии.
Заболевание обычно протекает бессимптомно, но иногда пациенты жалуются на зудящую, как от ожога, боль или сырный запах.
Похоже, оспенный кератолиз связан с избыточным увлажнением ног из-за тесной обуви, частых контактов с водой или повышенной потливости.
Лечение гипергидроза вкупе с методами, описанными для эритразмы, как правило, эффективно.
Подмышечный трихомикоз проявляется восковыми узелками, формирующимися в волосах подмышки. Желтые, красные или черные, они образуются большими колониями коринеформных бактерий, покрывающих кутикулу волоса.
Прежде всего заболевание поражает пациентов, которые мало внимания уделяют личной гигиене и страдают избыточным потоотделением.
Для успешного лечения, как правило, достаточно брить волосы и пользоваться дезодорантами для подмышек. Эффективно также местное применение эритромицина и клиндамицина.
Литература
1. Noble W. C. Microbal Skin Disease: its Epidemiology. Arnold, London, 1983.
2. Hoor E. W., Hooton T. M., Horton C. A. et al. Mircroscopic evalulation of cultaneouls cellulitis in adults // Arch. Intern. Med. 1986; 146: 295-297.
Рожистое воспаление: как обнаружить и вылечить
Инфекция, которую провоцируют некоторые виды стрептококков, может передаваться от зараженных людей или развиваться после ослабления собственного иммунитета. Рожистое воспаление отличается характерными дерматологическими признаками, благодаря чему диагностируется врачом уже на первом приеме. При своевременной терапии болезнь протекает легко. В большинстве случаев требуется покупать антибиотики широкого спектра действия.
Что такое рожа
Это распространенное бактериальное поражение слизистых оболочек или кожи с развитием ограниченных серозных очагов воспаления. Болезнь часто сопровождается лихорадкой и симптомами общей интоксикации. Возникает в любом возрасте. Возбудитель процесса — стрептококковая инфекция. Это может быть своя условно патогенная микрофлора либо микробы, полученные извне. Риск рожистого воспаления повышается:
при механических травмах кожи: царапинах, расчетах, шрамах, рубцах;
при острых или хронических тонзиллитах;
при наличии кариозных зубов;
при насморке и синуситах;
Поражению кожи и слизистых стрептококками благоприятствуют антисанитарные условия: редкое мытье рук, пренебрежение правилами личной гигиены. Установлено, что в теплое время года рожистое воспаление возникает чаще. Инфекции способствуют также скачки иммунитета, прием некоторых медикаментозных средств, например, иммуносупрессивных или стероидных гормонов.
Признаки воспаления
В большинстве случаев рожа возникает внезапно: в течение нескольких часов. Реже ей предшествует инкубационный период до 3–5 суток. Первые симптомы болезни характерны для гриппа и многих других инфекций:
повышение температуры тела;
увеличение регионарных лимфатических узлов.
Интоксикация и лихорадка развиваются из-за повышения активности патогенов и выброса в кровь множества их антигенов. Иммунная система реагирует на рост стрептококков, как и на другие инородные агенты. В течение 1–2 дней плохое самочувствие сохраняется, затем к нему присоединяются другие симптомы:
На голени, бедре, области грудной клетки, реже: в области наружных половых органов, на руке, волосистой части головы или на лице появляется резкое жжение, зуд, отек, ощущение распирания, кожа краснеет.
В области очага формируется эритема — большое пятно с рваными краями, напоминающими языки пламени или участки суши на географической карте. Поверхность его уплотняется, цвет становится более темным: синевато-красным или бурым. При надавливании чувствуется болезненность.
При серозной форме воспаления эритема не имеет изъязвлений или пузырей. Геморрагические воспаления провоцируют множественные мелкие кровоизлияния. При буллезной роже на поверхности очага появляются полупрозрачные волдыри с жидкостью, многие из которых лопаются с отделением сукровицы или гноя. Иногда на месте пузырьков остаются мелкие язвочки, а потом формируются шрамы.
Острый период воспаления продолжается 1–2 недели. При легкой форме болезни самочувствие быстро нормализуется. При средней и тяжелой степени лихорадка сохраняется длительное время, возможно появление приступов рвоты, нарушение координации движений из-за токсического шока.
Выздоровление происходит постепенно:
сначала исчезают симптомы лихорадки;
нормализуется аппетит, восстанавливаются физические силы;
кожное воспаление уменьшается, отечность рассасывается, лимфатические узлы приходят в норму;
темный цвет покровов сохраняется еще некоторое время, место рожи остается шелушащимся, пигментированным до 2–4 недель.
При рецидивирующем процессе воспаление развивается вновь после недолгого периода ремиссии: от нескольких суток до 2 лет. Повторные очаги возникают на том же месте или перемещаются по телу. Единичные воспаления называют локализованными, если их много — распространенными.
Осложнения и последствия болезни
У детей, пожилых, людей с венозной недостаточностью рожистые воспаления протекают более тяжело, чаще длятся до 1 месяца и больше, склонны к рецидивированию, переходу в хронические формы. В острые периоды болезнь грозит потерей сознания, комой. Среди частых осложнений рожистого воспаления:
воспаление вен — флебит;
образование трофических язв, абсцессов, флегмон;
последствиями геморрагических и буллезной форм становятся шрамы.
Иногда рожа провоцирует последующий гиперкератоз, экземы, слоновость — хронический отек нижних конечностей.
Диагностика и лечение патологии
С жалобами на развитие воспаления обращаются к дерматологу или врачу общей практики. Диагноз устанавливается на основе имеющихся симптомов после осмотра и получения общего анализа крови. При роже не требуется специфическое исследование на выявление возбудителя, так как стрептококки присутствуют в организме большинства людей, являясь частью условно патогенной микрофлоры.
Лечат рожистое воспаление в неосложненных случаях амбулаторно:
Назначают курсы антибиотиков: купить врач рекомендует цефалоспорины, фторхинолоны или макролиды. Принимать таблетки необходимо 10–14 суток.
При язвочках и пузырях очаги обрабатывают антисептиками, средствами с пантенолом.
Для ускорения рубцевания повреждений и предотвращения гиперкератоза применяют парафиновые аппликации, УВЧ-терапию и другие физиопроцедуры.
Какие-либо мази использовать без одобрения врача при роже нежелательно, так как это может дополнительно раздражать кожные покровы.
При тяжелой форме болезни показана госпитализация. Кроме этиотропной терапии ослабленным людям и детям назначают курсы витаминов, антигистаминных препаратов, иммуномодуляторов.
Прогноз лечения зависит от индивидуального состояния организма. Острое рожистое воспаление хорошо поддается терапии, при выполнении гигиенических требований и соблюдении схемы приема лекарств, редко переходит в хроническую форму.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Рожистое воспаление (рожа)
Рожистое воспаление либо просто рожа — это инфекционно-аллергическая болезнь, которая затрагивает кожу и подкожную клетчатку. Заболевание довольно распространено и склонно к рецидивам. Оно занимает четвертое место среди всех инфекционных болезней, а также все чаще встречается с течением времени. Так, за последние двадцать лет количество рецидивов этой болезни увеличилось на 25%. Более того, все чаще встречается тяжелая форма заболевания — теперь это около 80% случаев, хотя еще 50-60 лет назад тяжелую форму ставили лишь 30 процентам пациентов.
Группы риска
Чаще всего такому заболеванию подвержены женщины в возрасте от 50 лет, но оно может встречаться и у младенцев. В их случае заражение происходит после попадания стрептококка в ранку пупочной области. Нет никаких объяснений этому факту, но люди с III группой крови страдают от рожи чаще. Также есть связь с местом проживания. В Южной Азии, а также в Африке это заболевание встречается очень редко.
В зоне риска находятся люди с низким уровнем иммунитета, ослабленные болезнями, стрессами, лечением и другими факторами.
Симптомы
Заметить первые симптомы болезни рожа можно на разных частях тела: ногах, руках, лице, туловище, промежности. Причем многое будет зависеть от того, как именно развивается болезнь. Например, воспаление на лице может локализоваться вокруг глазницы, возле ушной раковины, на волосистой части головы и шеи. Если болезнь начинается с носа, может развиться поражение по типу бабочки — с выходом на щеки. Параллельно возникает отек, который искажает размеры тканей. То же самое касается всех остальных органов — локализация заболевания разная и зависит от ситуации.
Симптомы рожи делятся на общие и локальные. К общим относятся такие моменты:
Иными словами, наблюдаются симптомы общего отравления организма.
Локальные симптомы рожи выглядят так:
Чем запущеннее ситуация, тем выше риски того, что даже после успешного лечения наступит рецидив. Нередко заболевание возникает на том же месте, что и в первый раз.
Причины
Рожистое воспаление вызывается стрептококками — а точнее, одной из разновидностей бактерий данной группы. В организме с ослабленным иммунитетом стрептококк способен вызывать и другие заболевания — например, скарлатину, миокардит, ангину.
Около 15% людей планеты являются носителями стрептококка. То есть их иммунитет довольно сильный, чтобы не заболеть, но при этом они распространяют инфекцию. Она передается через личные контакты, бытовые предметы, воздушно-капельным путем и т. д.
Предрасполагающие факторы для заражения:
Если обобщить, то болезнь развивается на фоне ослабленного иммунитета и заражения стрептококком, которое может произойти разными путями.
Диагностика

Диагностика заболевания включает опрос пациента, а также его тщательный осмотр. Затем назначаются анализы на уровень Т-лимфоцитов, СОЭ, количество нейтрофилов (это все выясняется через анализ крови).
Факультативно назначается бактериологическое исследование для определения возбудителя — у врачей нет единого мнения по поводу целесообразности такого обследования.
Лечение
В случае развития рожи на ноге, руке или другой части тела, подход всегда будет комплексным — одного местного лечения просто недостаточно. Более того, упор во многом делается на повышение иммунитета, иначе риски того, что болезнь повторится, очень высоки. Для работы с иммунитетом используются специальные препараты, но пациенту важно поменять образ жизни: хорошо отдыхать, тщательно следить за своим здоровьем, правильно питаться, исключить негативные факторы.
При лечении рожистого воспаления используются антибиотики, а также антибактериальные препараты других групп. Лекарственная терапия подбирается индивидуально — самостоятельно назначать себе лекарства нельзя ни в коем случае.

С пациентами обязательно проводится профилактическая беседа относительно нюансов гигиены во время лечения. Так, ежедневно нужно менять постельное белье, заботиться о доступе воздуха к пораженному участку, регулярно принимать душ в теплой, очень комфортной воде. Кожу нельзя вытирать — только пропитывать бумажными полотенцами.
При роже используются и физиотерапевтические методы: УФО, магнитотерапия, УВЧ, электрофорез, определенные виды лазеротерапии, аппликации с теплым парафином. На каждом этапе лечения назначаются свои процедуры, причем подбираются они индивидуально — под каждого пациента и его состояние. Здесь также неуместна никакая самодеятельность, иначе можно навредить здоровью.
При очень серьезных осложнениях требуется хирургическое лечение.
Если вы столкнулись с такой проблемой, мы рекомендуем немедленно обратиться в клинику АО «Медицина». Мы находимся в Москве и располагаем большим штатом профессиональных дерматологов, терапевтов и других специалистов, которые могут вам помочь. А современные условия для диагностики и лечения помогут добиться результатов гораздо быстрее.
Если врачи вовремя возьмутся за лечение, а пациент будет соблюдать все рекомендации, болезнь можно вылечить в течение 10-14 дней.
Профилактика
Поскольку заболевание может коснуться каждого, профилактика рожи важна и для тех, кто уже однажды переболел, и для тех, кто только слышал о подобной болезни.
Профилактика заключается в соблюдении следующих советов:
Помните, что от этой болезни нельзя застраховаться, но можно сделать все, чтобы снизить риски ее возникновения.
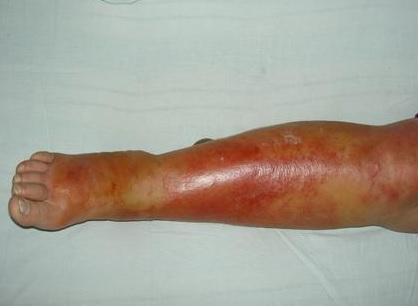
Рожистое воспаление или рожа. Лечение, симптомы и диагностика.
Что такое рожа или рожистое воспаление?
Это одно из самых неприятных воспалительных заболеваний, которое в основном поражает лицо и конечности. Оно не только приносит с собой повышение температуры и боль, но еще и доставляет массу неудобств.
Рожистое воспаление на ноге у нашей пациентки
Возбудитель рожистого воспаления кожи – стафилококк, бактерии, которые способны разрушать жизнедеятельность клеток. Обычно организм человека довольно устойчив к этому заболеванию. Однако в периоды снижения общего и местного иммунитета, при варикозной болезни может появляться рожистое воспаление. С этим заболеванием не понаслышке знакомы даже ведущие и лучшие европейские специалисты. С рожистым воспалением у своих пациентов сталкиваются как хирурги и дерматологи в государственных поликлиниках, так и флебологи в частных городских медицинских центрах. Ежегодно с признаками рожистого воспаления обращаются за помощью тысячи и тысячи пациентов в Москве и Московской области. Только часть из них получает действительно хорошее лечение, даже в Москве. Лучшим решением при появлении симптомов рожистого воспаления будет найти хорошего специалиста, который проведёт современную диагностику и назначит адекватное лечение.
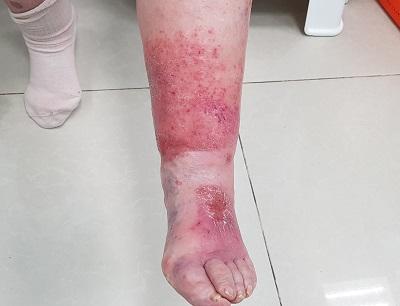
Симптомы рожистого воспаления нижних конечностей
Заметив такие симптомы, нужно незамедлительно обратиться к врачу, чтобы не запустить болезнь, потому что рожистое воспаление может осложниться.
Так выглядит рожистое воспаление
Если рожистое воспаление явилось следствием варикозного расширения вен, то таким осложнением может стать тромбофлебит, при котором воспаление переходит на стенку вен, а затем в просвете вены образовывается тромб. Другим осложнением рожистого воспаления при варикозной болезни является некроз тканей, приводящий к появлению трофических язв, которые трудно лечатся.
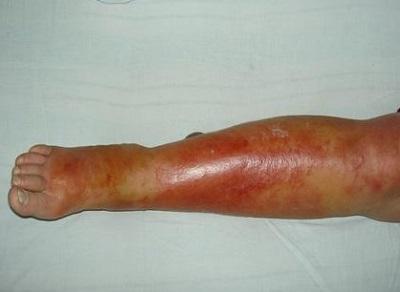
Формы рожистого воспаления
Легкая форма рожи
Характеризуется кратковременным подъемом температуры, которая обычно не превышает 39 градусов. Пораженный участок кожи краснеет, отекает и становится болезненным при прикосновении. Чувствуется общая слабость.
Среднетяжелая форма рожи
Температура достаточно высокая (выше 39 градусов) и держится продолжительный промежуток времени, до 5 суток. На пораженном участке кожи, кроме покраснения, образуются пузырьки и кровоизлияния. Чувствуется сильная головная боль, тошнота и рвота.
Тяжелая форма рожи
Температура держится высокой около недели, возможны даже судороги. Пораженный участок кожи покрыт пузырьками с мутноватой жидкостью и кровоизлияниями. Кроме рвоты и общей слабости появляется еще и опасность развития септикопиемии (заражения крови).
Буллезная форма рожистого воспаления
Современное лечение рожистого воспаления
Во избежание перехода от легких форм болезни к более сложным, а также возможного осложнения рожистого воспаления в области нижних конечностей, образующиеся вследствие варикозной болезни, его необходимо своевременно и адекватно лечить. Конечно, это заболевание, особенно начальные его стадии, не повод для госпитализации, однако если рожистое воспаление запущено, то врач предложит стационарное лечение, как лучшее решение.
В качестве медикаментозной терапии назначается ряд антибиотиков, так как стафилококк – это бактерия. Кроме этого, применяются различные физиопроцедуры, направленные на подсушивание воспаленного и незаживающего участка кожи, например, ультрафиолетовое облучение. Проблемные места можно еще и обработать с помощью лазерной терапии. Современная терапия рожистого воспаления включает местное применение антисептических повязок и растворов. Это очень важный и даже ведущий компонент лечения, так как даёт очень хороший медицинский эффект.
Очень часто после первого заболевания рожей случается рецидив. Первый раз рожистое воспаление затрагивает, в основном, только один, определённый участок мягких тканей лица или нижних конечностей. А вот вторично может поражать большую площадь, вызывая значительную воспалительную реакцию. Чтобы защитить себя от этой болезни, необходимо лечение варикозного расширения вен, которое нередко является первопричиной рожистых заболеваний на ногах. Если восстановится нормальное кровообращение, то кожные покровы будут получать достаточно питания, следовательно, некрозы и различные язвы не появятся. Конечно, хорошая гигиена также является залогом того, что рожистое воспаление вас минует.
Ведущие современные европейские исследования говорят о полиэтиологической природе рожистого воспаления. То есть заболевание вызывает комплекс факторов. Это и нарушения иммунного статуса, заболевания лимфатической и венозной системы. Жители Москвы и Московской области также значительно подвержены заболеваемости рожистым воспалением. Хороший грамотный доктор, владеющий инновационными методиками, используя современные медицинские препараты без особого труда сможет купировать рожистое воспаление. Гораздо сложнее предотвратить рецидив. Здесь необходимо разобраться в причине, вызвавшей рожу. В Москве и Московской области более доступны инновационные технологии комплексного обследования пациентов. Поэтому и выяснить причину рожистого воспаления, как правило, проще в таком мегаполисе, как Москва. Различные государственные и частные городские медицинские центры сегодня занимаются диагностикой и лечением рожистого воспаления, болезней вен и лимфатической системы. Тем не менее, необходимо всегда обращаться к хорошим врачам, профессионалам европейского уровня, которые владеют и применяют современные методики диагностики и лечения, даже в Москве.
Какой врач занимается лечением рожистого воспаления?
РОЖА: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Клиническая классификация рожи
Клиническая картина рожи
Вследствие редкого выделения b-гемолитического стрептококка из крови больных и из очага воспаления проведение обычных бактериологических исследований нецелесообразно. Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление бактериальных и L-форм стрептококка в крови больных, что особенно важно при прогнозировании рецидивов у реконвалесцентов. В последнее время для диагностики стрептококковых инфекций начинают использовать полимеразную цепную реакцию. У большинства больных рожей в разгар заболевания обычно отмечаются умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная СОЭ. У больных с частыми рецидивами заболевания может наблюдаться лейкопения. При тяжелом течении рожи, ее гнойных осложнениях возможно обнаружение гиперлейкоцитоза, иногда с развитием лейкемоидной реакции, токсической зернистости нейтрофилов. Измененные показатели гемограммы обычно нормализуются в период реконвалесценции. Изменения показателей Т- и В-систем иммунитета наиболее характерны для рецидивирующей формы болезни. Они отражают признаки вторичной иммунной недостаточности, обычно протекающей по гиперсупрессорному варианту.
Для больных геморрагической рожей типичны выраженные нарушения гемостаза и фибринолиза, проявляющиеся повышением уровня в крови фибриногена, ПДФ, РКМФ, увеличением или снижением количества плазминогена, плазмина, антитромбина III, повышением уровня 4-го фактора тромбоцитов, уменьшением их количества. При этом активность различных компонентов гемостаза и фибринолиза у отдельных больных существенно варьирует.
Диагностические критерии и дифференциальная диагностика
Диагностическими критериями рожи в типичных случаях являются:
• острое начало болезни с выраженными симптомами интоксикации, повышением температуры тела до 38-39°С и выше;
• преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
• развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом;
• развитие регионарного лимфаденита;
• отсутствие выраженных болей в очаге воспаления в покое.
Дифференциальный диагноз при роже следует проводить более чем с 50 заболеваниями, относящимся к клинике хирургических, кожных, инфекционных и внутренних болезней. В первую очередь необходимо исключить абсцесс, флегмону, нагноившуюся гематому, тромбофлебит (флебит), дерматит, экзему, опоясывающий лишай, эризипелоид, узловатую эритему.
Лечение больных рецидивирующей рожей
Традиционно в остром периоде рожи назначается УФО на область очага воспаления на область регионарных лимфатических узлов. При сохранении в периоде реконвалесценции инфильтрации кожи, отечного синдрома, регионарного лимфаденита назначают аппликации озокерита или повязки с подогретой нафталановой мазью (на нижние конечности), аппликации парафина (на лицо), электрофорез лидазы (особенно в начальных стадиях формирования слоновости), хлорида кальция, радоновые ванны. В недавних исследованиях показана высокая эффективность низкоинтенсивной лазертерапии местного очага воспаления, особенно при геморрагических формах рожи. Используется лазерное излучение как в красном, так и в инфракрасном диапазоне. Применяемая доза лазерного излучения варьирует в зависимости от состояния местного геморрагического очага, наличия сопутствующих заболеваний.
Бициллинопрофилактика рецидивов рожи
Чем лечат рожу какие лекарства
Общая информация
Краткое описание
Рожа (англ. еrysipelas) – инфекционная болезнь человека, вызываемая β-гемолитическим стрептококком группы А и протекающая в острой (первичной) или хронической (рецидивирующей) форме с выраженными симптомами интоксикации и очагового серозного или серозно-геморрагического воспаления кожи и слизистых оболочек [1].
Соотношение кодов МКБ-10 и МКБ-9 (в случае количества кодов более 5 – выделить в приложение к клиническому протоколу):
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А46.0 | Рожа | 035 | Рожа |
Дата разработки протокола:2016 год.
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, врачи скорой неотложной помощи, фельдшера, хирурги, дерматовенерологи, акушер-гинекологи, физиотерапевты.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация рожи (Черкасов В.Л., 1986) [2].
По кратности течения:
· первичная;
· повторная (при повторении заболевания через два года и более после первичного заболевания или в более ранние сроки, но при иной локализации процесса);
· рецидивирующая (рецидивы возникают в период от нескольких дней до 2-х лет при одной и той же локализации процесса. Часто рецидивирующая рожа – 3 рецидива и более в год при одной и той же локализации процесса). Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние – после 6 месяцев.
По характеру местных проявлений:
· эритематозная;
· эритематозно-буллёзная;
· эритематозно-геморрагическая;
· буллёзно-геморрагическая.
По локализации местного процесса:
· лица;
· волосистой части головы;
· верхних конечностей (по сегментам);
· нижних конечностей (по сегментам);
· туловища;
· половых органов.
По степени тяжести:
· лёгкая (I);
· среднетяжёлая (II);
· тяжёлая (III).
По распространённости местных проявлений:
· локализованная (местный процесс захватывает одну анатомическую область (например, голень или лицо));
· распространённая (мигрирующая) (местный процесс захватывает несколько смежных анатомических областей);
· метастатическая с возникновением отдалённых друг от друга очагов воспаления например, голень, лицо и т.д.).
Осложнения рожи:
· местные (абсцесс, флегмона, некроз, флебит, периаденит и др.);
· общие (сепсис, ИТШ, тромбоэмболия лёгочной артерии, нефрит и др.).
Последствия рожи:
· стойкий лимфостаз (лимфатический отёк, лимфедема);
· вторичная слоновость (фибредема).
В развернутом клиническом диагнозе указывается наличие сопутствующих заболеваний.
Примеры формулировки диагноза:
Первичная рожа правой половины лица, эритематозно-буллёзная форма, средней степени тяжести.
Рецидивирующая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелой степени тяжести. Осложнения: Флегмона левой голени. Лимфостаз.
Сопутствующее заболевание: Эпидермофития стоп.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии[1,2,4,6,7]
Анамнез:
· острое начало болезни.
Провоцирующие факторы:
· нарушения целостности кожных покровов (ссадины, царапины, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· эмоциональные стрессы.
Предрасполагающие факторы:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
Эритематозная форма рожи:
· эритема (четко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков пламени, «географической карты»);
· инфильтрация, напряжение кожи, умеренная болезненность при пальпации (больше по периферии), местное повышение температуры в области эритемы;
· «периферический валик» в виде инфильтрированных и возвышающихся краев эритемы;
· отек кожи, распространяющийся за пределы эритемы;
· региональный лимфаденит, болезненность при пальпации в области региональных лимфоузлов, лимфангит;
· преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
· отсутствие выраженных болей в очаге воспаления в покое.
Эритематозно-буллезная форма рожи:
· пузыри (буллы) на фоне рожистой эритемы (см. выше).
Эритематозно-геморрагическая форма рожи:
· кровоизлияния различных размеров (от небольших петехий до обширных сливных геморрагий) в кожу на фоне рожистой эритемы (см. выше).
Буллезно-геморрагическая форма рожи:
· пузыри (буллы) разных размеров на фоне рожистой эритемы, заполненные геморрагическим или фиброзно-геморрагическим экссудатом;
· обширные кровоизлияния в кожу в области эритемы.
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота),
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
· выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования[1,2,5,7]:
· общий анализ крови (ОАК): умеренный лейкоцитоз с нейтрофильным сдвигом формулы влево, умеренное повышение скорости оседания эритроцитов (СОЭ);
· общий анализ мочи (ОАМ): в тяжелых случаях – олигурия и протеинурия, в осадке мочи – эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Инструментальные исследования: не специфичны.
Диагностический алгоритм: (схема)
Алгоритм диагностического поиска при наличии у больного эритемы
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне[1,2]
Жалобы:
· лихорадка (Т 38-40 о С);
· озноб;
· слабость;
· вялость;
· недомогание;
· головная боль;
· нарушение сна;
· снижение аппетита;
· ломота в теле;
· тошнота и рвота;
· нарушение сознания;
· судороги;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение, наличие высыпаний в области кожи.
Анамнез:
· острое начало болезни.
Наличие провоцирующих факторов:
· нарушения целостности кожных покровов (ссадины, царапины, раны, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· лучевая терапия;
· эмоциональные стрессы.
Наличие предрасполагающих факторов:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Эритематозная форма:
· Пораженный участок кожи характеризуется эритемой, отеком и болезненностью. Эритема равномерной яркой окраски с четкими границами с тенденцией к периферическому распространению, возвышается над интактной кожей. Ее края неправильной формы (в виде «языков пламени», «географической карты»). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма:
· Начинается так же, как и эритематозная. Однако спустя 1-3 суток с момента заболевания на месте эритемы происходит отслойка эпидермиса и образуются различных размеров пузыри, заполненные серозным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма:
· На фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая форма:
· Протекает подобно эритематозно-буллезной форме, однако образующиеся в процессе заболевания на месте эритемы пузыри заполнены не серозным, а геморрагическим экссудатом.
· Регионарный лимфаденит (увеличение и болезненность регионарных по отношению к пораженному участку кожи лимфатических узлов).
· Лимфангит (продольной формы изменения кожи, сопровождающиеся гиперемией, уплотнением и болезненностью).
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота);
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования [1,2,4,5,7]
· ОАК: лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, тромбоцитопения, увеличение СОЭ.
· ОАМ: протеинурия, цилиндрурия, микрогематурия (при тяжелом течении заболевания в результате токсического поражения почек).
· С-реактивный белок: повышение содержания.
· биохимический анализ крови (по показаниям): определение содержания общего белка, альбумина, электролитов (калий, натрий), глюкозы, креатинина, мочевины, остаточного азота).
· коагулограмма: при нарушениях в сосудисто-тромбоцитарном, прокоагулянтном, фибринолитическом звеньях у больных с тяжелыми геморрагическими формами рожи – определение времени свертывания крови, активированного частичного тромбопластинового времени, протромбинового индекса или отношения, фибриногена, тромбинового времени.
· сахар крови (по показаниям);
· иммунограмма (по показаниям).
Инструментальные исследования
· ЭКГ (по показаниям);
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм
Алгоритм диагностического поиска при наличии у больного эритемы
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ.
Инструментальные исследования
·ЭКГ (по показаниям);
·рентгенография органов грудной клетки (по показаниям);
·УЗИ органов брюшной полости, почек (по показаниям).
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Флегмона | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, эритема с отеком, изменения в общем анализе крови (нейтрофильный лейкоцитоз, повышение СОЭ) | Консультация хирурга | В месте локализации процесса возникает сильная, иногда пульсирующая боль, резкая болезненность при пальпации. Гиперемия кожи не имеет чётких границ, более яркая в центре, развивается на фоне чрезмерно плотного инфильтрата. Позднее инфильтрат размягчается и выявляется флюктуация. Характерен гиперлейкоцитоз с значительным нейтрофильным сдвигом влево, значительно повышенной СОЭ. |
| Тромбофлебит подкожных вен | Эритема, отек, локальная болезненность | консультация хирурга/сосудистого хирурга, |
(рожа свиней)
Эпид.данные: микротравмы кожи при обработке мяса или рыбы, пребывания в природных очагах эризипелоида.
в анамнезе-хронический тонзиллит
Дифференциальной диагноз при локализации рожи на лице
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Отек Квинке | Общие симптомы: эритема, отек | Консультация аллерголога | Внезапное начало, гиперемия и плотный отек, при надавливании которого ямка не образуется. Анамнез: связь с употреблением тех или иных продуктов питания, медпрепаратов и т.д. |
| Периостит верхней челюсти. | Эритема, отек, локальная болезненность | Консультация стоматолога/челюстно-лицевого хирурга | Формирование поднадкостничного абсцесса, отек околочелюстных мягких тканей, боль области пораженного зуба с иррадиацией в ухо, висок, глаз. |
| Абсцедирующийфурункул носа | Эритема, отек, лихорадка | Консультация лор-врача | Через 3-4 дня на верхушке инфильтрата может появиться гнойник, представляющий собой стержень фурункула. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Ванкомицин (Vancomycin) |
| Варфарин (Warfarin) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Имипенем (Imipenem) |
| Индометацин (Indomethacin) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Меглюмин (Meglumine) |
| Меропенем (Meropenem) |
| Натрия хлорид (Sodium chloride) |
| Нимесулид (Nimesulide) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Преднизолон (Prednisolone) |
| Рокситромицин (Roxithromycin) |
| Спирамицин (Spiramycin) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тейкопланин (Teicoplanin) |
| Триметоприм (Trimethoprim) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефазолин (Cefazolin) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эритромицин (Erythromycin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J04AB) Антибиотики |
| (J01F) Макролиды и линкозамиды |
| (J01E) Сульфаниламиды и триметоприм |
| (J01A) Тетрациклины |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения [1, 2, 8].
В амбулаторных условиях осуществляется лечение легких форм рожи.
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета: общий стол (№ 15), обильное питьё. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия. При лечении больных в условиях поликлиники целесообразно назначать один из нижеперечисленных антибиотиков:
· бензилпенициллина натриевая соль 1 000000 ЕД х 6 раз/сутки, в/м, 7-10 дней [УД – А];
или
· амоксициллин/клавуланат внутрь по 0,375- 0,625 г через 2-3/раз в сутки 7-10 дней [УД – А];
или макролиды:
· эритромицин внутрь по 250-500 мг 4 раза/сутки 7-10 дней [УД – А];
· азитромицин внутрь – в 1-й день по 0,5 г, затем в течение 4 дней – по 0,25 г один раз в день (или по 0,5 г в течение 5 дней) [УД – А],
или
· спирамицин внутрь – по 3 млн. МЕ два раза в сутки (курс лечения 7-10 дней) [УД – А]
или
· рокситромицин внутрь – по 0,15 г два раза в день (курс лечения 7-10 дней) [УД – А]или др.
или фторхинолоны:
· левофлоксацин внутрь – по 0,5 г (0,25 г) 1-2 раза в день (курс лечения 7-10 дней) [УД – А].
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (противопоказаны при геморрагических формах рожи):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь, в течение 10–15 дней [ УД – В]
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В]
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [ УД – В]
или
· ибупрофен по 0,2г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Симптоматическая терапия при лихорадке, один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
парацетамол 500 мг, внутрь [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки[УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки[УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01г внутрь 1 раз в сутки [УД-B].
Перечень основных лекарственных средств
Антибактериальная терапия:
· бензилпенициллина натриевая соль, порошок для приготовления раствора для внутримышечного введения во флаконе 1000000 ЕД [УД – А];
или
· амоксициллин/клавуланат 375мг, 625 мг, внутрь [УД – А];
или
· азитромицин250 мг, внутрь [УД – А];
или
· эритромицин 250мг, 500 мг, внутрь [УД – А];
или
· спирамицин 3 млн. МЕ, внутрь [УД – А];
или
· рокситромицин 150мг, внутрь [УД – А];
или
· левофлоксацин 250 мг, 500 мг, внутрь [УД – А].
Перечень дополнительных лекарственных средств
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь [УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А];
или
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В].
Таблица сравнения препаратов
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении;
· консультация ревматолога: для дифференциальной диагностики с узловатой эритемой;
· консультация акушер-гинеколога: при роже у беременных женщин;
· консультация клинического фармаколога для коррекции и обоснования лечения;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Профилактические мероприятия [1,2, 3]:
На ПМСП: первичная профилактика:
· информирование пациента по предупреждению микротравм, опрелостей, переохлаждений, тщательное соблюдение личной гигиены, грибковых и гнойничковых заболеваний кожи.
Вторичная профилактика (рецидивов и осложнений):
· своевременная и полноценная этиотропная и патогенетическая терапия первичного заболевания и рецидивов;
· лечение выраженных остаточных явлений – эрозии, сохраняющейся отечности в области местного очага, последствий рожи (стойкого лимфостаза, слоновости);
· лечение длительно и упорно протекающих хронических заболеваний кожи, приводящих к нарушению ее трофики и появлению входных ворот для инфекции;
· лечение очагов хронической стрептококковой инфекции (хронических тонзиллитов, синуситов, отитов и др.);
· лечение нарушений лимфо- и кровообращения в коже в результате первичных и вторичных лимфостазов и слоновости; хронических заболеваний периферических сосудов; лечение ожирения, сахарного диабета (частая декомпенсация которого наблюдается при роже);
· бициллинопрофилактика.
Профилактическое введение бициллина-5 осуществляется в дозе 1500000 ЕД 1 раз в 3-4 недели реконвалесцентам после полноценной терапии рожи в остром периоде болезни. Перед его введением за 15-20 минутдля предупреждения аллергических осложнений рекомендуется инъекция десенсибилизирующих препаратов.
Существуют следующие методы бициллинопрофилактики:
· круглогодичная (при частых рецидивах) на протяжении 2-3 лет с интервалом введения препарата 3 недели (в первые месяцы интервал может быть сокращен до 2 недель);
· сезонная (в течение 4 месяцев три сезона). Препарат начинают вводить за месяц до начала сезона заболеваемости;
· однокурсовая для предупреждения ранних рецидивов на протяжении 4-6 месяцев после перенесенного заболевания.
Мониторинг состояния пациента: проводится врачами КИЗ/врачами общей практики с привлечением врачей других специальностей путем диспансеризации.
Для 1-й группы:
· Регулярный, не реже 1 раза в 3 месяца, врачебный осмотр больных, что позволяет своевременно выявлять ухудшение их состояния, нарастание явлений лимфостаза, обострение хронических сопутствующих заболеваний кожи и очагов хронической стрептококковой инфекции, способствующих развитию рецидивов рожи.
· Систематическое лабораторное обследование больных, включающее клинический анализ крови, определение уровня С-реактивного белка. Профилактическое круглогодичное (непрерывное) на протяжении 2-3 лет введение Бициллина-5 по 1,5 млн. ЕД 1 раз в 3-4 недели, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов).
· Повторное физиотерапевтическое лечение при наличии стойкого лимфостаза.
· Санация очагов хронической ЛОР-инфекции.
· Лечение кожной опрелости, микозов и других сопутствующих заболеваний кожи.
· Лечение в специализированных лечебных учреждениях хронических заболеваний сосудов, эндокринных заболеваний.
· Трудоустройство больных при неблагоприятных условиях работы. Диспансерное наблюдение больных этой группы целесообразно в течение 2–3 лет (при отсутствии рецидивов). В максимальных сроках наблюдения (3 года) нуждаются больные с особо отягощенными сопутствующими заболеваниями (трофическими язвами, другими дефектами кожи, лимфореей, глубокими трещинами кожи при гиперкератозе, папилломатозе, перенесшие операции по поводу слоновости).
Для 2-й группы:
· Регулярный врачебный осмотр не реже 1 раза в 6 месяцев.
· Ежегодное лабораторное обследование перед сезоном рецидива (клинический анализ крови, определение уровня С-реактивного белка).
· Профилактическое сезонное введение бициллина-5 (1,5 млн. ЕД 1 раз в сутки, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов) за 1 месяц до начала сезона заболеваемости у больного с 3-недельным интервалом на протяжении 3-4 месяцев ежегодно 3 сезона.
· При наличии соответствующих показаний – санация очагов хронической ЛОР-инфекции, лечение сопутствующих хронических заболеваний кожи и др.
Для 3-й группы:
· Врачебный осмотр через 1–4 месяца при необходимости и через 6 месяцев после перенесенного заболевания.
· Лабораторное обследование в начале и конце диспансерного наблюдения (клинический анализ крови, определение уровня С-реактивного белка).
· Физиотерапевтическое лечение прогностически неблагоприятных остаточных явлений рожи.
· Курсовое профилактическое введение бициллина-5 интервалом 3 недели на протяжении 4-6 месяцев.
Индикаторы эффективности лечения:
Критерии эффективности диспансерного наблюдения и лечения лиц, перенесших рожу:
· предупреждение рецидивов болезни, снижение их количества;
· купирование отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Госпитализация в стационар по показаниям.
Транспортировать больного машиной скорой помощи в положении лежа с учетом болевого синдрома и признаков интоксикации.
Для снижения температуры тела и купирования болевого синдрома-введение 2,0 мл 50% раствора анальгина (можно в комбинации с 1% раствором димедрола 2,0).
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения[1,2,8]
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета №15– полноценная, легкоусвояемая пища, обильное питье. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия
| Стандартная схема лечения среднетяжелых форм | Стандартная схема лечения тяжелых форм | Стандартная схема лечения рецидивирующей рожи, тяжелой формы и осложнений | Альтернатив ная схема лечения тяжелой формы и осложнений |
+
Клиндамицин 300 мг х 4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
1000000 ЕД х 6-8 раз/сут. в/м, 10 дней
+
Гентамицина сульфат
80 мг х 3 раза в сутки в/м,
10 дней.
1000000 ЕД х6-8 раз/сут. в/м, 10 дней
+
Клиндамицин 300 мг х4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
При непереносимости антибиотиков классов пенициллина и цефалоспоринов используются один из антибиотиков других классов (макролиды, тетрациклины, сульфаниламиды и ко-тримоксазол, рифимицины).
Препараты резерва для лечения тяжелых форм рожи – карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (одновременно с антибиотикотерапией с учетом противопоказаний, курс 7-10 дней):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь [ УД – В];
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В];
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [УД – В];
или
· ибупрофен по 0,2 г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки [УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки [УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01 г внутрь 1 раз в сутки [УД-B].
Глюкокортикостероиды назначаются при упорно рецидивирующей рожей, с развитием лимфостаза: преднизолон внутрь, по 30 мг в сутки с постепенным ее снижением суточной дозы (курсовая доза 350-400 мг)[УД – В].
Для улучшения микроциркуляции и реологических свойств крови, с антиагрегантной целью (с учетом показателей коагулограммы):
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, в/в курс от 10 дней до 1 месяца [УД – В];
или
· гепарин подкожно (через каждые 6 часов) 50-100 ЕД/кг/сутки 5-7 дней [УД – А];
или
· варфарин2,5-5 мг/сут, внутрь;
или
· эноксапарин натрия 20-40 мг 1 раз/сутки п/к.
Симптоматическая терапия
При лихорадке:
один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, по 3-4 раза в день [УД – В];
или
· диклофенак 75 мг/2 мл, в/м [УД – В];
или
· парацетамол 500 мг, внутрь, с интервалом не менее 4 часов [УД – В];
или
· парацетамол (1г/6,7мл)1,5г-3 г в сутки в/в [УД – В].
Перечень основных лекарственных средств
· бензилпенициллина натриевая соль, для внутримышечного введения 1000000 ЕД;
· или цефтриаксон, для инъекций для внутримышечного и внутривенного введения 1г.
· или ципрофлоксацин, для инфузий 0,2%, 200 мг/100 мл; 1% раствор по 10 мл (концентрат, подлежащий разведению);
· или гентамицина сульфат, 4% для инъекций 40 мг/1 мл в ампулах 2 мл;
· клиндамицин, для внутримышечного и внутривенного введения 150 мг/мл, в 2 мл.
· или цефазолин, для внутримышечного и внутривенного введения, 0,5г, 1,0 г, 2,0г.
· или линкомицин, для внутримышечного и внутривенного введения, 300 мг, 600 мг.
· или цефуроксим, в/в и в/м введения, 750мг, 1,5г.
· или цефотаксим, в/в и в/м введения, 1,0 г.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, цефалоспорин III поколения | цефтриаксон | Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. Период полувыведения 8-24ч. | Низкая активность к анаэробным патогенам. | А |
| Антибиотик, цефалоспорин I поколения | цефазолин | Активен в отношении грам «+», и некоторых грам «-» м/о., Spirochaetaceae и Leptospiraceae. | НеэффективенвотношенииP. aeruginosa, индолположительныхштаммовProteusspp., M. tuberculosis, анаэробныхмикроорганизмов | А |
| Антибиотик, цефалоспорин II поколения | цефуроксим | Оказывает бактерицидное действие. Высокоактивен в отношении грам «+», и некоторых грам «-» м/о. | Неактивен в отношении Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, устойчивые к метициллину штаммы Staphylococcus aureus, Staphylococcus epidermidis, Legionella spp., Streptococcus (Enterococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis. | А |
| Антибиотик, цефалоспорин III поколения | цефотаксим | Антибиотик широкого спектра действия. Оказывает бактерицидное действие., Высокоактивен в отношении грам «+», грам «-» м/о. | Устойчив к большинству бета-лактамаз грамположительных и грамотрицательных микроорганизмов. | |
| Фторхинолоны | ципрофлоксацин | Активен в отношении некоторых грам «+», грам «-» м/о. антисинегнойный препарат | Умеренная активность к Str.pn. При подозрении или наличии инфекции вызванной Pseudomonas aeruginosa | A |
| Антибиотик, аминогликозид | гентамицина сульфат | Потенцирует действие b-лактамных антибиотиков | Низкая активность к анаэробным патогенам. Ото-нефротоксическое действие | А |
| Антибиотик, линкозамид | клиндамицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.) | НизкаяактивностькClostridium sporogenesиClostridiumtertium | А |
| Антибиотик, линкозамид | линкомицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.), Corynebacteriumdiphtheriae, анаэробных бактерий Clostridiumspp., Bacteroidesspp., Mycoplasmaspp. | Низкая активность к большинству грамотрицательных бактерий, грибам, вирусам, простейшим. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | С |
| хифенадин | Антигистаминное и противоаллеогическое действие. | Оказывает умеренное антисеротониновое действие. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Неправильное применение препарата может привести к головокружению, мигрени, сонливости, аллергическим реакциям. | В | |
| НПВС | индометацин | Сильная выраженная противовоспалительная активность | Частое развитие нежелательных реакций. может привести к развитию аспириновой бронхиальной астме | В |
| диклофенак | Сильная выраженная противовоспалительная активность | Повышение риска развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышение риска возникновения токсической амблиопии. | В | |
| парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие(при длительном приеме в больших дозах) | В |
Хирургическое вмешательство
В остром периоде при эритематозно-буллезной форме рожистого воспаления:
· вскрытие неповрежденных пузырей, удаление экссудата, наложение повязки с жидкими антисептиками (0,02% раствор фурацилина, 0,05% раствор хлоргексидина, 3% раствор перекиси водорода).
При обширных мокнущих эрозиях:
· местное лечение – марганцевые ванны для конечностей, затем наложение повязки с жидкими антисептиками.
При гнойно-некротических осложнениях рожистого воспаления:
· хирургическая обработка раны – иссечение некротизированных тканей, наложение повязки с жидкими антисептиками.
Категорически противопоказаны мазевые повязки (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) в острый период болезни.
Другие виды лечения
Физиолечение
Субэритемные дозы УФО на область воспаления и токи ультразвуковой частоты на область региональных лимфатических узлов (5-10 процедур);
Метод низкоинтенсивной лазеротерапии с противовоспалительной целью, для нормализации микроциркуляции в очаге воспаления, восстановления реологических свойств крови, усиления репаративных процессов от 2 до 12 сеансов, с интервалами 1-2 суток.
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация реаниматолога: определение показаний для перевода в ОАРИТ;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении.
· консультация оториноларинголога: при заболеваниях ЛОР-органов;
· консультация клинического фармаколога для коррекции и обоснования терапии;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Показания для перевода в отделение интенсивной терапии и реанимации:
При развитии осложнений:
· инфекционно-токсическая энцефалопатия;
· инфекционно-токсический шок;
· вторичные пневмонии и сепсис (у лиц, страдающих иммунодефицитом).
Индикаторы эффективности лечения:
Клинические индикаторы:
При первичной роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· купирование местного воспалительного процесса;
· восстановление трудоспособности.
При рецидивирующей роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· ликвидация или уменьшение отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни;
· уменьшение количества рецидивов.
Лабораторные индикаторы:
· Нормализация показателей ОАК.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение или хирургическое отделение):
— среднетяжелое и тяжелое течение рожи независимо от локализации процесса (особенно буллезно-геморрагическая форма рожи);
— наличие тяжелых сопутствующих заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— возраст больных старше 70 лет заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— течение рожи на фоне стойких нарушений лимфообращения и заболевания периферических сосудов конечностей, выраженных дефектов кожи (рубцов, язв и т.д.) независимо от степени интоксикации, характера местного процесса и его локализации;
— частые рецидивы рожи и ранние рецидивы независимо от степени интоксикации, характера местного процесса и его локализации;
— осложнения рожи.
Информация
Источники и литература
Информация
| ИТШ | инфекционно-токсический шок |
| КИЗ | кабинет инфекционных заболеваний |
| МНО | международное нормализованное отношение |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОПН | острая почечная недостаточность |
| СОЭ | скорость оседания эритроцитов |
| СРБ | С-реактивный белок |
| УЗИ | ультразвуковое исследование |
| УФО | ультрафиолетовое облучение |
| ЭКГ | электрокардиограмма |
Список разработчиков:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Ким Антонина Аркадьевна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», доцент, заведующая кафедрой инфекционных болезней и дерматовенерологии.
4) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии и инфекционных болезней.
5) Нурпеисова Айман Женаевна – КГП «Поликлиника №1» Управление здравоохранения Костанайской области, заведующая отделением, врач-инфекционист, главный внештатный инфекционист Костанайской области.
6) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии», врач – клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.