Чем лечат воспаление седалищного нерва симптомы и лечение
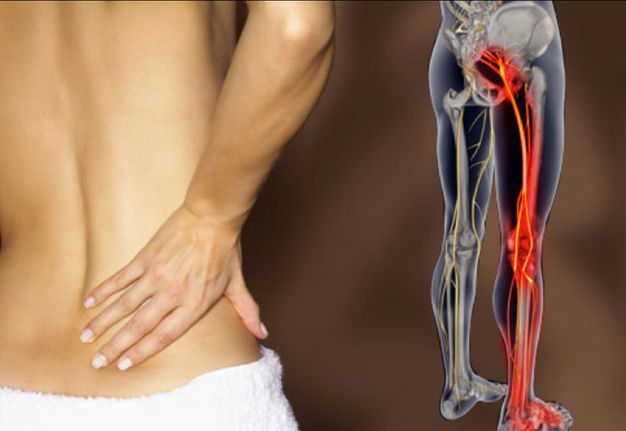
Воспаление седалищного нерва
Воспаление седалищного нерва или ишиас – это раздражение в области спины, поясницы, ног или ягодиц. Проявляется дискомфорт в качестве резкой и ноющей боли. Чаще всего воспаление беспокоит людей старше 30 лет. На боль в спине жалуется четверть населения мира, из которых 20% – случаи воспаления седалищного нерва.
Сам нерв – один из самых крупных в человеческом организме. Именно он имеет повышенную чувствительность и воспаляется чаще остальных. Причина проста – седалищный нерв отвечает за подвижность нижних конечностей, то есть за ходьбу, бег, присед и другие движения, совершаемые ежедневно.
Воспаление седалищного нерва – дело серьезное, требующее немедленного лечения. Нерв берет начало в зоне малого таза и простирается на территорию большинства отделов нижней части тела. Он охватывает область от поясничного отдела до ступни, а это половина человеческого организма.
Причины воспаления седалищного нерва
Специалисты выделяют ряд причин появления воспалительного процесса:
Симптомы воспаления седалищного нерва
Сказывается воспаление не только на внешних органах, но и на внутренних. Нарушается работа мочеполовой и пищеварительной систем. Например, может происходить непроизвольное мочеиспускание. У мужчин такая травма приводит к снижению либидо.
Если игнорировать симптомы воспаления, то они могут со временем исчезнуть. Однако они быстро вернутся и усилятся при отсутствии лечения.
Лечение при воспалении седалищного нерва
При первых болезненных ощущениях стоит немедленно обратиться к невропатологу. Иначе боль будет только усиливаться и повлечет осложнения. В больнице специалист первым делом купирует очаг воспаления обезболивающими. После врач приступит к устранению причины появления недуга. Для диагностики заболевания специалист осмотрит поврежденный участок тела. После пациента отправляют на физиотерапевтические процедуры – магнитотерапию, электрофорез или УВЧ.
Если воспаление было вызвано инфекционными возбудителями, заболевшему показано антибактериальное и противовирусное лечение зоны поражения. При ишиасе, который был вызван появлением грыжи, доктора прибегают к хирургическому вмешательству с помощью микродискэктомии.
Также для устранения причины воспаления невропатолог может отправить вас и к другим специалистам, например, гинекологу, онкологу или урологу. Все зависит от самой причины появления недуга, в том числе и срок выздоровления. Однако во всех случаях пациенту показан полный покой до исчезновения острых болей.
Особенности симптомов и лечения воспаления седалищного нерва
Недуг не является обособленным заболеванием. Он считается симптомом серьезных проблем в пояснице или крестцовом отделе.
Обычно признаки воспаления не проходят бесследно и вызывают сильную боль у человека. Заболевание может протекать медленно либо наоборот очень быстро развиваться. Во втором случае симптомы недуга стремительно нарастают за несколько часов. При первых их проявлениях лучше незамедлительно обратиться к специалисту.
Для постановки очага заболевания необходима диагностика. Она включает в себя несколько процедур:
В «Медюнион» проводятся магнитно-резонансной томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании. В клинике установлен МРТ аппарат Siemens Magnetom Essenza, закрытого типа, мощностью 1,5 Тесла производства 2019 года.
Цена процедуры от 3 200 рублей, точную стоимость МРТ можно узнать по телефону +7 (391) 202-95-54. Для удобства вы можете воспользоваться онлайн-записью на нашем сайте.
Упражнения при защемлении седалищного нерва –показания, методики и результативность
Защемление нерва (ишиас) – это процесс сдавливания нерва, вызывающий раздражение нервных волокон и иннервацию. Наиболее часто защемление нерва происходит в области крестцовых позвоночных дисков или в щели грушевидной мышцы.
Команда докторов Юсуповской больницы в своей медицинской практике используют только современные и актуальные методики лечения, а также проверенные препараты, эффективность которых не раз подтверждена европейскими исследованиями.
Причины защемления седалищного нерва
Ишиас вызывает сильный болевой синдром, причина которого может скрываться в наличии следующих патологий:
Внезапная боль любого характера в области позвоночника может свидетельствовать о развитии серьезных патологий. При дискомфортных болевых ощущениях в районе спины следует обратиться к грамотному специалисту, который сможет точно определить диагноз и назначить корректное лечение.
Лечение седалищного нерва медикаментами – гимнастика и массаж, медикаментозная терапия и физиотерапевтические мероприятия
Как правило, лечение защемленного седалищного нерва является комплексным. Основными терапевтическими практиками является лечебная гимнастика при защемлении седалищного нерва, точечный массаж при воспалении седалищного нерва и физиотерапевтические процедуры.
Медикаментозную терапию назначает исключительно врач, так как самолечение в данной ситуации может лишь усугубить проблему, а не устранить ее. В первую очередь назначаются нестероидные противовоспалительные и болеутоляющие препараты, которые могут вводиться как инъекционно, так и применяться перорально. С их помощью уменьшатся компрессия, отступает боль и снимается воспаление на самом нерве. Однако прием этих препаратов является лишь изначальной или ургентной стадией лечения, поскольку при длительном использовании они могут вызвать проблемы с функционированием печени, почек, снизить свертываемость крови, а также в некоторых случаях могут спровоцировать появление язвенной болезни желудка.
При очень сильных болях пациенту могут назначаться стероидные препараты, задачей которых является не только снять болевой синдром, но и убрать отек. Однако прием данных медикаментов также ограничен по времени вследствие большого количества побочных эффектов и противопоказаний. Дополнительно могут быть назначены препараты для улучшения кровотока или разогревающие мази, которые наносятся локально.
Физиотерапия при защемлении седалищного нерва способствует общему улучшению состояния пациента, нормализации микроциркуляции крови и снятия спазма или отека с воспаленной области. Как правило, физиопроцедуры проводятся после восстановления двигательной функции человека и при условии его свободного передвижения. Современное техническое оснащение Юсуповской больницы позволяет сделать любую физиотерапевтическую процедуры результативной и максимально комфортной для наших пациентов.
Основными физиотерапевтическими мероприятиями при лечении воспаления седалищного нерва являются:
Упражнения для лечения седалищного нерва
Некоторые упражнения при защемлении седалищного нерва в ягодице могут выполняться самостоятельно после обследования в больнице. Гимнастика при воспалении седалищного нерва как правило направлена на растяжение спазмированных мышц. Людям со слабой физической подготовкой такая зарядка для седалищного нерва может легко даться не сразу, однако регулярные тренировки обязательно принесут желаемый результат. Зарядка для седалищного нерва за 6 минут поспособствует не только угасанию болевого синдрома, но и общему укреплению тонуса мышц.
Для лечения воспаления седалищного нерва выполняются следующие упражнения:
Некоторые упражнения при защемлении седалищного нерва при боли могут существенно помочь. Однако стоит помнить, что данная гимнастика против защемления седалищного нерва имеет своим противопоказания. Данная гимнастика при ишиасе седалищного нерва подлежит обсуждению с лечащим врачом Юсуповской больницы в случае наличия грыжи или опухоли позвоночника, а также острых воспалительных или инфекционных заболеваний.
Лечением пациентов с защемлением седалищного нерва занимаются специалисты центра реабилитации Юсуповской больницы в Москве.
Команда докторов Юсуповской больницы обеспечивает надежное и корректное проведение всех терапевтических мероприятий, направленных на восстановление после ущемления седалищного нерва, в том числе и лечебного массажа. В своей работе мы используем самые актуальные методики лечения, составляя план сообразно анамнезу и потребностям пациента. Записаться на прием к доктору можно, позвонив по телефону Юсуповской больницы, либо обратившись к врачу-координатору на нашем сайте.
Чем лечат воспаление седалищного нерва симптомы и лечение
Одна из самых частых причин острой боли в спине и нижних конечностях – это защемление седалищного нерва. По разным источникам от 3 до 40% людей хотя бы раз в жизни сталкиваются с этой проблемой.
Чтобы визит к врачу стал продуктивнее, рассмотрим симптомы и лечение защемления седалищного нерва. Когда пациенты имеют представление о болезни, её причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени остается на осмотр и на конкретные уточняющие вопросы.
В зависимости от уровня поражения нерва жалобы пациента отличаются. Задача врача – выяснить, по какой причине развилось защемление, чтобы устранить её, а не просто облегчить симптомы.
В переводе с греческого ишиас — это воспаление седалищного нерва. Не любое сдавление нерва сопровождается воспалением. Но для простоты понимания ишиас и защемление седалищного нерва условно считают равнозначными терминами.
Ишиас – это не болезнь, а синдром. То есть группа симптомов, за которыми скрываются разные патологии.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
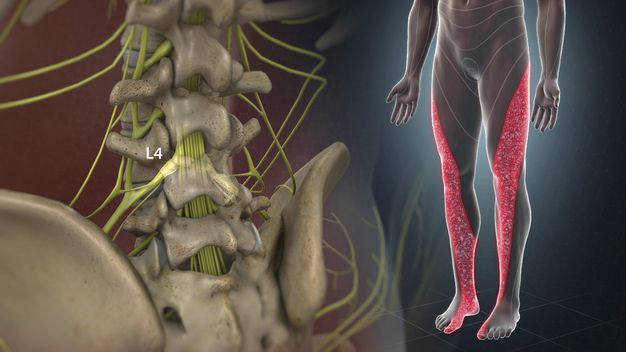
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Ишиас седалищного нерва
Ишиас иногда еще называют пояснично-крестцовым радикулитом – хроническое неврологическое заболевание, при котором проходящий через ягодицу и ногу седалищный нерв сдавливается. Это сопровождается сильными болями и рядом других нарушений. Он может возникать в любом возрасте у людей обоих полов, нередко встречается у беременных женщин, но чаще всего диагностируется у людей 40–60 лет. Хотя ишиас не несет опасности для жизни, он способен существенно снижать качество жизни и лишать человека работоспособности. Поэтому при возникновении первых признаков стоит обратиться к неврологу и немедленно начать лечение. В таком случае оно будет максимально легким, эффективным и позволит быстро устранить как признаки заболевания, так и причины его возникновения.
Что такое ишиас
Ишиас – заболевание невоспалительной природы, возникающее из-за сдавления седалищного нерва на любом участке. Понятие «ишиас седалищного нерва» не используется ни в литературе, ни в обиходе, поскольку термин «ишиас» применяется исключительно для описания случаев компрессии именно седалищного нерва и никакого другого.
Сам седалищный нерв парный и представляет собой один из самых крупных нервов человеческого тела. Две его ветки начинаются у крестцового нервного сплетения, находящегося в непосредственной близости от позвонков и крестца, и симметрично проходят по ягодицам, спускаются по задней поверхности бедер и доходят голеней.
Крестцовое нервное сплетение образовано тесно переплетенными нервами, проходящими по обеим сторонам позвоночника с его наружной стороны.
В верхней части голени седалищный нерв делится на 2 крупные ветви: малоберцовую и большеберцовую. Они проходят по задней поверхности голени справа и слева.
Таким образом, седалищные нервы довольно длинные, поэтому ишиас может провоцировать огромное множество самых различных причин. А в зависимости от того, на каком участке произошло сдавление нервного волокна, различают 3 вида ишиаса:
Чаще всего встречается именно нижний ишиас, который нередко называют невритом. Но поскольку последний термин описывает воспалительное поражение нерва, то его применение в качестве синонима ишиаса не совсем корректно. Ведь при ишиасе боли обусловлены исключительно сдавливанием нерва на том или ином участке, в то время как при неврите он может вовлекаться в воспалительный процесс или ущемляться гиперемированными тканями.
Не стоит пускать течение заболевания на самотек. Невмешательство и игнорирование симптомов ишиаса чревато возникновением изменений в нижних конечностях, что в конечном итоге может привести к утрате работоспособности, возможности самостоятельно себя обслуживать.
Причины
Сдавливание седалищного нерва может наблюдаться в массе различных случаев. Подобное может возникать при получении травм ног, таза и спины, при беременности, длительном пребывании в неподвижном состоянии, ущемлении нерва фиброзными тяжами или новообразованиями и т. д.
Чаще всего ишиас становится осложнением различных заболеваний позвоночника, среди которых:
Также распространенной причиной возникновения ишиаса является спазм расположенной в ягодице грушевидной мышцы. Поскольку седалищный нерв проходит сквозь нее, повышение ее тонуса приводит к растяжению и раздражению нервного волокна, что немедленно отзывается сильной болью.
В качестве других предпосылок для развития ишиаса можно привести:
Симптомы
Как правило, развитие ишиаса происходит постепенно. Первые признаки носят характер легкого дискомфорта и часто воспринимаются людьми в качестве проявления банальной усталости после выполнения физической работы. Изначально может присутствовать незначительная боль в области поясницы, которая отдает в ягодицу. При этом возникает легкий дискомфорт в ноге по задней стороне бедра.
Укореняют убеждение больных в том, что подобные симптомы являются следствием переутомления и тот факт, что они возникают в основном после физических нагрузок и бесследно проходят после непродолжительного отдыха. Подобное состояние может сохраняться несколько лет и уже воспринимается больным в качестве нормы.
Но рано или поздно поднятие слишком тяжелого предмета, переохлаждение или просто неосторожное движение провоцирует приступ. Человека сковывает боль. Она препятствует нормальной подвижности и нередко сопровождается вегетативными и неврологическими симптомами.
Специфическим признаком ишиаса является односторонняя боль, затрагивающая только одну из ягодиц и ногу. В результате прогрессирования патологических изменений она все больше отличается по функциональности и даже внешнему виду от здоровой ноги: она холодная на ощупь, меньше здоровой, кожа бледная и сухая.
Характер нарушений напрямую зависит от того, какие из волокон седалищного нерва страдают в результате ущемления: двигательные или чувствительные. Таким образом, больные могут страдать от:
Для ишиаса типично приступообразное течение с периодическими обострениями.
Проявления заболевания могут различаться по степени интенсивности и характеру. В одних случаях на первый план выходят острые боли, в других больные будут больше жаловаться на ограничение подвижности или остальные симптомы, упоминая о боли лишь вскользь. Таким образом, ишиас может проявляться разной степени выраженности болью, двигательными, чувствительными и неврологическими нарушениями. Разберем подробнее каждую группу симптомов отдельно.
Боль при ишиасе
При хроническом ишиасе боли могут быть не настолько сильными. Зачастую они тянущие, ноющие, присутствуют постоянно или проявляются после физических нагрузок. Так же, как и при приступе, они склонны усиливаться во время выполнения наклонов, поднятия ноги или продолжительного сидения или стояния.
При ишиасе эпицентр боли находится в области пояснично-крестцового отдела позвоночника или непосредственно на том участке, где седалищный нерв пережат. Но типичной особенностью заболевания является распространение боли по ходу нерва, т. е. по ягодице, задней поверхности бедра, голени, а иногда и вплоть до пальцев ног. Чтобы уменьшить боли, человек занимает вынужденное положение тела. Он наклоняется вперед и в сторону.
При попытке повернуть вовнутрь согнутую в бедре и колене больную ногу возникает резкая боль в ягодице.
Двигательные и чувствительные нарушения
Седалищный нерв образован чувствительными и двигательными волокнами. Он отвечает за обеспечение чувствительности и подвижность мышц задней поверхности ног. Поэтому при его компрессии возможно возникновение как двигательных, так и чувствительных нарушений. Они могут проявляться в разной степени, сочетаться с болевым синдромом или быть изолированными. В большинстве случаев присутствует один или несколько из следующих симптомов. Комбинации могут быть различными, поэтому у разных больных ишиасом редко клиническая картина полностью совпадает:
Со временем больному становится все сложнее ходить, поскольку пораженная нога теряет устойчивость и не может в полной мере выполнять опорную функцию. Возникает прогрессирующая слабость, хромота.
Нарушение нервной проводимости может приводить к недостаточно трофике тканей, следствием чего может становиться остеопороз. В таких случаях часто случаются переломы, причем даже под действием факторов, в норме неспособных нарушить целостность костей.
Остеопороз – заболевание, при котором костная ткань становится пористой, утрачивает нормальную прочность и становится хрупкой.
Симптомы — неврологические проявления
Поскольку седалищный нерв ущемляется в том или ином месте, это сопровождается нарушением проводимости нервных импульсов и снижением интенсивности или полной потерей рефлексов. Именно наличие таких симптомов чаще всего помогает неврологу поставить правильный диагноз.
При ишиасе практически не проявляются или полностью отсутствуют:
Также ярким неврологическим признаком ишиаса является возникновение сильной боли в пояснице, ягодице и бедре при попытке поднять прямую ногу лежа на спине. При сгибании ноги ее интенсивность снижается.
Кроме того, в некоторых точках седалищный нерв проходит очень близко к коже: в подягодичной складке, задней поверхности колена, центре голени и в области ахиллова сухожилия. Такие точки называют точками Валле. Поэтому надавливание на них провоцирует приступ боли при наличии ишиаса.
Диагностика
Диагностикой и лечением ишиаса занимается невролог. Именно к этому специалисту следует обратиться при возникновении любых из вышеперечисленных симптомов. Уже во время первого приема на основании жалоб пациента и осмотра врач может заподозрить компрессию седалищного нерва. Но чтобы подобрать максимально эффективное лечение, требуется обнаружить, почему это произошло. С этой целью пациенту назначается комплекс исследований, благодаря которым можно оценить состояние межпозвоночных дисков, суставов, костей и т. д.
Поэтому в рамках диагностики ишиаса и причин его возникновения применяются:
Наиболее информативным методом при диагностике заболеваний хрящевой ткани, из которой образованы межпозвоночные диски, а также патологий спинного мозга является МРТ. Именно этот метод позволяет досконально исследовать диски, оценить их размеры, положение, обнаружить малейшие грыжи и другие нарушения.
Консервативное лечение ишиаса
На стойкое улучшение состояния и устранение болей в ягодице, задней поверхности бедра и голени можно надеяться только при условии ликвидации того фактора, который вызвал ущемление седалищного нерва. В противном случае все попытки улучшить состояние больного будут либо безрезультатными, либо будут давать маловыраженный, кратковременный эффект. Современный уровень развития медицины позволяет консервативным или хирургическим путем устранить практически любые нарушения, спровоцировавшие компрессию седалищного нерва. Но чем раньше они будут обнаружены и начато лечение, тем лучше будет прогноз.
Поэтому больным всегда назначается комплексное лечение, состоящее из симптоматической и этиотропной терапии, подобранной соответственно обнаруженной причины развития ишиаса. Таким образом удается добиться улучшения состояния пациента и устранить риск рецидива заболевания.
В большинстве случаев изначально назначается консервативная терапия. Только в особенно запущенных случаях при обнаружении тяжелых патологий позвоночника пациенту сразу же рекомендуется оперативное вмешательство. В рамках консервативного лечения больным назначается:
Также при ишиасе положительное влияние на состояние больного оказывает ношение фиксирующих поясов.
Но консервативная терапия, к сожалению, не всегда дает желаемые результаты и в определенных случаях устранить причины ишиаса невозможно безоперационным путем. Тогда больным рекомендуется соответствующее ситуации хирургическое вмешательство.
Медикаментозная терапия
Непосредственно для улучшения состояния больного при ишиасе назначаются:
Если на фоне консервативной терапии острые боли не проходят или возникает новый приступ, пациентам могут проводиться новокаиновые или лидокаиновые блокады. Подобные процедуры выполняются только в условиях медицинского учреждения, поскольку требуют соблюдения условий стерильности и досконального владения особыми навыками. При выполнении блокады анестетики вводятся с помощью инъекций непосредственно в область прохождения нервных пучков. Это препятствует прохождению болевых нервных импульсов и быстро приводит к улучшению состояния. Но блокада не воздействует на причины возникновения болей, а лишь на время устраняет их.
В тяжелых случаях, когда боли не купируются никакими другими методами, пациентам назначаются опиоидные анальгетики. Их принимают короткими курсами под контролем врача, поскольку они быстро вызывают пристрастие и лекарственную зависимость.
Этиотропная терапия подбирается строго индивидуально на основании характера обнаруженных патологий. Так, например, при обнаружении инфекционных заболеваний, лечение будет обязательно включать антибактериальные и противовирусные средства и т. д.
Физиотерапия
При ишиасе широко применяются физиотерапевтические процедуры. Они помогают активизировать кровообращение в области поражения, уменьшить выраженность болей, восстановить чувствительность и снять отечность. Наибольшей эффективностью отличаются:
Часто при ишиасе показан электрофорез. Суть метода заключается в доставке лекарственных средств непосредственно в нужное место посредством электрического тока. Это обеспечивает получение ярко выраженного терапевтического эффекта и быстрое улучшение состояния больного. Посредством электрофореза в область компрессии седалищного нерва могут вводиться противовоспалительные, спазмолитические средства, а также миорелаксанты.
Лечебной физкультуре при ишиасе отводится не последняя роль. Правильно подобранный комплекс упражнений позволяет снять мышечный спазм, активизировать обменные процессы и тем самым ускорить процесс восстановления нервного волокна и устранить отечность мягких тканей.
Программа ЛФК подбирается для каждого пациента индивидуально с учетом характера имеющихся патологий позвоночника. Поэтому справиться с этой задачей может только специалист.
При ишиасе большинство упражнений рекомендуется выполнять лежа на твердой поверхности. Изначально врач подбирает легкие упражнения и требует небольшого количества повторений. Первые занятия проводятся под его контролем, чтобы пациент смог полностью освоить правильную технику предложенных упражнений и дальше заниматься самостоятельно.
Постепенно сложность упражнений повышают и увеличивают нагрузку, чтобы добиться оптимального результата. Но это также можно делать только под строгим контролем специалиста.
Заниматься ЛФК необходимо каждый день. Упражнения выполняются медленно, без резких движений. А при возникновении боли стоит немедленно прекратить занятие и обратиться к врачу.
Мануальная терапия
Грамотно проведенные сеансы мануальной терапии повышают эффективность проводимого лечения и способствуют скорейшему улучшению состояния. Использование специальных приемов манипуляции, мобилизации, постизометрической релаксации и других позволяет не только улучшить кровообращение в области поражения и снять мышечные спазмы, но и нормализовать положение позвонков, увеличить расстояние между ними до нормальных показателей и высвободить ущемленные нервные волокна. Это быстро приводит к наступлению облегчения и нормализации состояния пациента.
Но проведение сеансов мануальной терапии можно доверять только квалифицированным специалистам, поскольку неправильные движения или непонимание особенностей воздействия на позвоночник при определенных его заболеваниях может нанести существенный вред и спровоцировать развитие нежелательных осложнений.
Ишиас – не редкость при беременности. Но в связи с тем, что в этот период использование большинства лекарственных средств недопустимо, мануальная терапия является одним из основных способов облегчения болей и улучшения состояния женщин до родов.
Хирургическое лечение
Операция показана при неэффективности консервативной терапии и сохранении сильных болей, не поддающихся устранению консервативными методами, более 6 недель, а также при наличии:
В подобных ситуациях консервативная терапия в лучшем случае позволит затормозить развитие этих патологий, но не устранить их полностью. Но если при изолированном существовании, к примеру, межпозвонковой грыжи, этого достаточно для улучшения состояния пациента, то в тех случаях, когда наличие патологии позвоночника провоцирует присоединение ишиаса, подобных мер будет недостаточно.
Ведь причина ущемления седалищного нерва сохраняется, он продолжает страдать и вызывать соответствующую клиническую картину. Поэтому в подобных случаях операция – единственный выход добиться стойкого улучшения состояния, восстановления нормального качества жизни и устранения риска утраты работоспособности.
Но даже при наличии показаний хирургическое вмешательство не всегда может быть проведено. Оно противопоказано при:
Своевременно проведенная операция позволяет полностью устранит причины развития ишиаса.
Оперативное лечение ишиаса при межпозвонковых грыжах
Межпозвоночные грыжи – частая причина ишиаса. Причем не всегда выраженность симптомов ущемления нерва зависит от величины выпячивания. Иногда даже небольшие грыжи способны провоцировать серьезные боли, ограничения подвижности и неврологические расстройства.
Сегодня полностью решить проблему межпозвоночной грыжи можно только хирургическим путем, но вид операции напрямую зависит от размеров, расположения и других особенностей грыжи. При небольших размерах выпячивания предпочтение стараются отдавать методам чрескожной хирургии: нуклеопластике и гидропластике.
В обоих случаях суть операции заключается в разрушении части пульпозного ядра диска, что приводит к уменьшению размеров грыжи или даже ее обратному втягиванию за счет создания пониженного давления внутри диска. Методики чрескожной хирургии подразумевают использование тонких канюль, диаметр которых не превосходит нескольких миллиметров.
Операции этого вида могут проводиться под общим или местным наркозом. Инструменты вводятся внутрь диска под контролем ЭОП, что позволяет нейрохирургу точно контролировать направление и глубину погружения иглы, а также практически сводит к 0 вероятность травмирования нервов или крупных кровеносных сосудов.
Посредством холодной плазмы, радиоволн, тепловой энергии лазера или напором жидкости (при проведении гидропластики) часть пульпозного ядра разрушается. Объем вмешательства четко контролируется хирургом. После достижения желаемого эффекта канюля удаляется, а оставшаяся послеоперационная рана даже не требует наложения швов. Ее закрывают стерильной повязкой, и уже через несколько часов пациент может покинуть клинику и вернуться к повседневным обязанностям.
Но нуклеопластика и гидропластика эффективны только при размерах грыжи до 0,7 см. В остальных случаях используются другие методы:
Операция при ишиасе, спровоцированном спондилолистезом
Хирургическое лечение показано при спондилолистезе, сопровождающемся смещением позвонка более чем на 50% относительно нормальной оси. Оно может проводиться двумя способами, а выбор конкретного осуществляется на основании результатов МРТ. Но при ишиасе стабилизация смещенного позвонка в нормальном положении допустима только после удаления анатомического образования, провоцирующего сдавливание нерва и развития неврологической симптоматики ишиаса.

Практически во всех случаях стабилизация смещенного позвонка осуществляется с помощью специальной пластины, которую посредством винтов фиксируют к здоровому и соскальзывающему позвонку. Таким образом устраняется вероятность его повторно смещения с анатомически правильного положения. Но предварительно обязательно проводится:
Операция при ишиасе, спровоцированном сколиозом
Сколиотическая деформация позвоночника часто провоцирует ущемление различных нервов и развитие ишиаса в частности. Поэтому если исправить деформацию консервативным путем не удалось, прибегают к помощи хирургического вмешательства.
Существует несколько видов операций, проводимых при сколиозе. Конкретная тактика восстановления правильной оси позвоночника определяется индивидуально, но во всех случаях используются специальные металлоконструкции, которые фиксируют позвонки в правильном положении. Иногда они подразумевают коррекцию положения позвонков уже после проведения операции с постепенным подтягиванием винтов для формирования более правильной оси позвоночника.
Но если ранее все операции по исправлению сколиоза подразумевали длинные разрезы практически по всей длине позвоночника, то сегодня это возможно даже малоинвазивным путем. В результате устранения деформации позвоночника нервы освобождаются, что способствует ликвидации причин развития ишиаса и прогрессивному улучшению состояния больного.
Профилактика ишиаса
В действительности избежать развития ишиаса значительно легче, чем затем мучиться от нестерпимых болей и лечиться. Для этого, а также чтобы избежать рецидива заболевания после успешного излечения достаточно вести здоровый образ жизни и соблюдать простые правила:
Таким образом, справиться с ишиасом, улучшить качество жизни и избежать риска утраты способности к самообслуживанию можно практически на любой стадии развития. Но намного легче сделать это при появлении первых симптомов. В противном случае вероятность возникновения необходимости в хирургическом вмешательстве очень высока.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
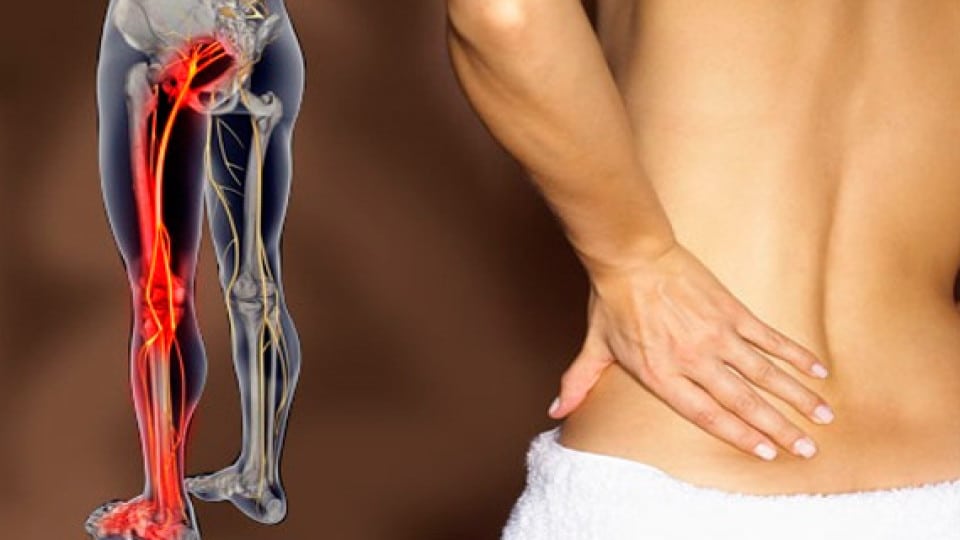
Чем лечат воспаление седалищного нерва симптомы и лечение
Одна из самых частых причин острой боли в спине и нижних конечностях – это защемление седалищного нерва. По разным источникам от 3 до 40% людей хотя бы раз в жизни сталкиваются с этой проблемой.
Чтобы визит к врачу стал продуктивнее, рассмотрим симптомы и лечение защемления седалищного нерва. Когда пациенты имеют представление о болезни, её причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени остается на осмотр и на конкретные уточняющие вопросы.
В зависимости от уровня поражения нерва жалобы пациента отличаются. Задача врача – выяснить, по какой причине развилось защемление, чтобы устранить её, а не просто облегчить симптомы.
В переводе с греческого ишиас — это воспаление седалищного нерва. Не любое сдавление нерва сопровождается воспалением. Но для простоты понимания ишиас и защемление седалищного нерва условно считают равнозначными терминами.
Ишиас – это не болезнь, а синдром. То есть группа симптомов, за которыми скрываются разные патологии.
Защемление седалищного нерва — чем лечить?
Спина и позвоночник – это важные части тела. Человек, ощущающий боли в этих областях, часто неспособен даже вести нормальную жизнь, вынужден отказываться от ряда физических нагрузок, с трудом ходит на работу. Что уж говорить о любимых хобби, которыми просто не получается заниматься. Нередко причиной болей в области поясничного отдела спины является защемление седалищного нерва. Чем лечить этот недуг, как помочь себе в данной ситуации и вернуться к жизни без боли?
Симптомы и особенности заболевания
Седалищный нерв, иногда способный доставить массу проблем, считается самым крупным и длинным нервом во всем теле человека. Он начинается в районе пояснично-крестцового сплетения и далее распространяется по нижним конечностям вдоль бедер. В области колен нерв разделяется на два более мелких – малый и большой берцовые, обязанность которых – контроль работы стоп. Его предназначение – исполнение сигналов ЦНС рядом органов и мышц человека.
Защемление этого нерва (или ишиас) способно доставить сильнейший дискомфорт человеку, так как сопровождается сильными болями и часто – потерей работоспособности. Само по себе защемление – это развивающийся воспалительный процесс. А боли, возникающие в результате, будут чувствоваться в области спины и задней части бедер.
На заметку! Защемление седалищного нерва часто развивается как следствие ряда других заболеваний. Хотя чаще всего оно возникает из-за проблем с позвоночником.
Симптоматика у ишиаса достаточно яркая, заболевание сложно перепутать с каким-то другим. Основные признаки приведены в таблице.
Таблица. Основные симптомы ишиаса.
| Признак | Информация |
|---|---|
| На самом деле интенсивность болей может быть разная. Часто она напрямую зависит от того, что стало главной причиной ишиаса, и может варьироваться от легких покалываний до достаточно тяжелой боли. Иногда человек даже не в состоянии нормально двигаться. Часто болевые ощущения наблюдаются только в области одной стороны тела, слева или справа. Если человек не двигается, то боль будет ощущаться незначительно. Но при смене положения тела она усиливается. | |
| Нервные окончания уже не так, как нужно, реагируют на какое-либо воздействие. И может отмечаться как снижение чувствительности, так и повышение ее. | |
| Такой симптом часто называется перемежающейся хромотой, так как возникает периодически во время приступов боли. Во время движения боли становятся сильнее и человек инстинктивно пытается идти так, чтобы на больную часть тела было меньше нагрузки, то есть основная опора идет на ту ногу, в которой боль чувствуется меньше. | |
| Обычно эти признаки отмечаются в области ягодиц, стопы, голеней, нередко – в пальцах ног. | |
| Из-за ишиаса двигаться становится труднее и сложнее. Особенно ухудшается подвижность в области спины или коленного сустава – сгибать и разгибать ноги больно и некомфортно. |
Также люди, столкнувшиеся с ишиасом, часто отмечают упадок сил, не могут выполнять какие-то действия, которые приводят к обострению болей. Иногда и организм начинает остро реагировать на защемление нерва – повышается температура тела. Но если этот симптом проявился, то медлить с обращением к врачу ни в коем случае нельзя. Особенно, если все сопровождается проблемами с мочеиспусканием или потенцией у мужчин.
Причины
Причин, вызывающих защемление седалищного нерва, существует несколько. Часто возникновение ишиаса связывают именно с позвоночником, что не удивительно – в течение всей жизни он испытывает колоссальные нагрузки. Люди работают физически, переносят какие-то тяжести, не следят за своим весом и ведут малоподвижный образ жизни. Без дозирования нагрузки и проведения профилактики состояние позвоночника ухудшается. Так, среди причин ишиаса, связанных с позвоночником, можно выделить:
Также спровоцировать развитие ишиаса могут диабет, переохлаждение, какие-либо опухолевые процессы, радикулит. Вызвать заболевание способны и спазмы мышечных волокон (обычно синдром грушевидной мышцы), которые могут сдавить нерв.
Важно! Чтобы начать эффективное лечение ишиаса, важно выявить главную его причину. Сделать это способен лишь врач путем проведения ряда диагностических исследований. В противном случае удастся снять только болевой синдром, но боль со временем вернется и, возможно, с большей силой.
Диагностика
Обычно опытный врач легко определяет причину, по которой развился ишиас. Диагноз может быть поставлен сразу же на первичном приеме. Но иногда могут потребоваться дополнительные исследования, если точно причину выявить не получается. Это могут быть:
Врач может дать направления на сдачу таких анализов как биохимия крови, мочи, общий анализ крови.
Обычно с такими болевыми синдромами человек направляется к неврологу, где проводится общий осмотр и сбор анамнеза, проверяются рефлексы ног, чувствительность кожи. Только после этого при необходимости специалист направляет человека на дополнительные анализы и исследования.
Как это лечить?
Только после определения точного диагноза и причины назначается лечение. Как правило, с ишиасом в домашних условиях справиться невозможно, можно только облегчить состояние, потому визит в клинику необходим. Обычно в первую очередь при лечении снимается болевой синдром. Для этого используются различные анальгезирующие препараты. Также могут быть рекомендованы компрессы и постельный режим. Для снятия спазма назначаются уколы. Инъекции также могут быть назначены и для снятия воспалений.
Очень хорошо себя показал ряд физиотерапевтических методов лечения. Это могут быть массажи, ударно-волновая терапия, сеансы у мануального терапевта, гимнастика, УВЧ, рефлексотерапия.
Внимание! Ограничиваться приемом обезболивающих средств не стоит. В этом случае заболевание будет прогрессировать, а человек просто не будет чувствовать боли. Важно точно соблюдать рекомендации врача, только тогда получится справиться с ишиасом.
Если ишиас развился на фоне какого-либо другого заболевания, то могут быть применены даже хирургические методы лечения. Чаще всего они используется при межпозвоночных грыжах. Что касается домашнего лечения, то во время посещения врача следует проконсультироваться относительно возможности применения ряда методик. Если противопоказаний нет, то дома могут помочь:
Кстати, именно гимнастика часто помогает быстро прийти в норму. Особенно полезны такие упражнения, как ходьба на ягодицах, «велосипед», стрейчинг. Главное — во время выполнения упражнений следить за своим состоянием и при появлении болей следует сразу же прекратить сеанс гимнастики.
Таблица. Препараты, используемые для купирования болей.
| Наименование | Действие |
|---|---|
| Для купирования болевого синдрома препарат применяется в таблетированной или инъекционной форме. Снимает воспаление, боль. Схему приема препарата может назначать только врач в зависимости от того, насколько силен болевой синдром. Самостоятельно себе назначать его нельзя, так как препарат имеет массу серьезных побочных эффектов и может вызвать привыкание. | |
| Является представителем группы НПВП. Быстро снимает боль, жар. Хорошо и быстро всасывается. Используется в таблетированной форме, ведь действует так быстрее и эффективнее. Если же использовать препарат наружно, то эффект наступит только через несколько часов. | |
| Это нестероидный противовоспалительный препарат, который хорошо снимает отеки и отлично обезболивает. Действие сохраняется примерно 6-8 часов. С другими подобными препаратами совмещать его нельзя. |
Среди мазей, которые эффективны при ишиасе, выделяют Финалгон, Випросал, Никофлекс и Ализартрон. Они хорошо согревают, усиливают кровообращение, улучшают питание тканей. С целью снижения болевого синдрома также могут быть рекомендованы мази Цель Т и Траумель С.
Если вы хотите более подробно узнать, как вылечить седалищный нерв в домашних условиях, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Немного о массажах
Если совмещать различные методы лечения с массажем, то улучшения состояния можно добиться довольно быстро. Главное — предварительно устранить боли, а потом уже посещать сеансы у массажиста, так как при наличии дискомфорта должного эффекта добиться не удастся.
Важно правильно выбрать массажиста. У него должен быть соответствующий документ, подтверждающий наличие нужных навыков. Если техника массажа будет неправильной, то можно сильно навредить здоровью.
Обычно курс массажей достаточно длительный, но его нужно отходить полностью, чтобы получить нужный эффект. Как правило, посетить массажиста придется не менее 10 раз. Массаж стимулирует кровообращение, усиливает питание тканей и помогает высвободить седалищный нерв, а значит, и улучшить состояние. Далее даже после исцеления требуется периодически повторять курс, чтобы избежать рецидивов.
Упражнения при ишиасе
Гимнастика является отличной лечебной и профилактической мерой при защемлении нерва. Рассмотрим основные упражнения, рекомендуемые в этом случае.
Шаг 1. Выпрямить плечевой пояс, позвоночник, шею и бедра поможет планка. Главное, чтобы она выполнялась правильно. Для этого нужно лечь на пол или мат лицом вниз, далее сделать упор на пальцы ног и руки. При этом локти важно расположить прямо под плечевыми суставами. Лопатки отводятся назад, живот напрягается. Бедра не должны провисать, для этого их потребуется напрячь. Далее, приняв положение, рекомендуется задержаться на 10 секунд или более. Требуется выполнить 3 подхода с перерывом 30 секунд.
Шаг 2. Подъемы бедренной части хорошо тренируют ягодичные мышцы и поправляют положение тазовых костей. Для их выполнения требуется сесть с опорой на край дивана или лечь на пол. Колени нужно согнуть и расположить ноги так, чтобы они были на ширине бедер. Ступни опираются на пол. Тело требуется приподнять по направлению вверх, как бы выталкивая бедренную часть, а ягодицы в это время сводятся вместе. Выполняется 3 подхода по 10 повторов. Между подходами выдерживается перерыв в 1 минуту.
Шаг 3. Боковая планка хорошо прорабатывает мышцы живота, которые помогают позвоночнику справляться с нагрузкой на него. Для выполнения упражнения нужно лечь на бок, приподнять тело с опорой на локте и попытаться выпрямиться. В таком положении важно остаться на протяжении 10-30 секунд. Выполняется также 3 подхода. Упражнение повторяется и для второго бока.
Шаг 4. Еще одно упражнение – скольжение по стене. Для его выполнения требуется встать спиной к стене, слегка прикасаясь к ней. Ладони следует поместить на стену и медленно сползать по ней, пытаясь добиться того, чтобы бедра получили горизонтальное положение. В таком положении следует задержаться на 5 секунд. Повторяется упражнение 5 раз.
Шаг 5. Далее выполняются подъемы ног из положения лежа на спине. Сначала поднимается вверх одна нога, задерживается в поднятом положении 5 секунд, потому опускается, а ее место занимает другая нога. Требуется 5 повторов для каждой конечности.
Шаг 6. Для выполнения мостика потребуется лечь на спину, согнув колени и поставив стопы на пол. Далее важно оторвать спину и ягодицы от пола с опорой на руки. В таком положении нужно находиться 5 секунд. Выполняется 5 повторов.
Шаг 7. Для активации грушевидной мышцы делаются вращения. Лицом следует лечь на мягкую поверхность, отставить в сторону колено одной из ног. Лодыжка ноги укладывается на верхнюю часть колена противоположной конечности. Далее, не двигая бедрами, спиной и грудью, важно поднять внутреннюю часть согнутой ноги выше, насколько это возможно. Выполняется 3 подхода по 10 повторов. И столько же – для второй стороны тела.
Шаг 8. Чтобы снизить болевой синдром в грыжевом диске, делаются следующие упражнения. Лежа на животе, ноги располагаются прямо, а руки сгибаются и кладутся вдоль тела. С опорой на локти требуется слегка приподняться и задержаться в таком положении на 5 секунд. Выполняется 10 повторов. Также можно, стоя на ногах и расположив руки на бедрах, отклониться назад на 5 секунд. Это упражнение выполняется 5 раз.
Шаг 9. Полезно делать и растяжку. Сухожилие в подколенной области можно растянуть, расположив на столе ступню, но при этом спина остается ровной. Далее требуется рукой потянуться к пальцам ног, наклоняясь. Должно чувствоваться натяжение сухожилия под коленом. В таком положении важно задержаться на 5 секунд.
Шаг 10. Для растяжки спинных мышц требуется принять горизонтальное положение и притянуть к себе колени. Требуется задержаться на 30 секунд.
Шаг 11. Протянуть грушевидную мышцу поможет следующее упражнение: нужно лечь на пол и согнуть ноги в области колен, далее разместить одну из лодыжек на коленной чашечке другой ноги. Затем вторую ногу нужно обхватить в области бедра руками и потянуть к себе, аккуратно и медленно. Должно ощущаться натяжение ягодичной мышцы. Задерживаться в этом положении нужно на 30 секунд. Упражнение повторяется со сменой ног.
Если вы хотите более подробно узнать, лечение седалищного нерва лекарствами, уколами, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Видео – Упражнения при ишиасе
Чтобы избежать защемления седалищного нерва, важно проводить профилактику. К ней относятся поддержание осанки, отказ от ношения тяжелых грузов, сон на твердой кровати, нормализация веса. Важно не забывать о правильной и регулярной физической нагрузке, тогда ишиас вряд ли побеспокоит.
Как лечить воспаление седалищного нерва
8 клиник рядом
с метро
Работаем ежедневно
с 9:00 до 21:00
Прием ведут более 100
врачей

Помимо этого, человек потихоньку теряет чувствительность конечности, вплоть до совершенной утраты. Практика показывает, что чаще врачи имеют дело с односторонним поражением.
Воспользуйтесь одной из наших акций и получите максимальную выгоду:
АКЦИЯ «ОСЕНЬ 2021»!
Стоимость приема невролога или травматолога-ортопеда со скидкой
990 рублей 3600 рублей
Комплексное обследование позвоночника или суставов
Уникальная возможность получить консультации врачей, узи диагностику, анализы и заключение по состоянию вашего здоровья за:
1990 рублей вместо 9000 рублей
Почему возникает патология?
Медики рассматривают первичную и вторичную невропатию. Причина первичной – в травмах, инфекционных заболеваниях и переохлаждениях. Перечень причин, способных вызвать вторичный вид недуга, намного обширнее. Сюда относятся:
Симптомы при воспалении седалищного нерва
Боль, которая может возникнуть даже из-за поднятия тяжелой сумки или переохлаждения, ночные приступы – главный показатель ишиаса. Помимо резкого простреливающего болевого синдрома, врачи советуют обратить внимание на:
Когда человек передвигается или долго стоит, болеть тревожит сильнее. Во время приступов вполне возможно покраснение кожного покрова, отечность, ознобы, потливость. Сначала болевой синдром не очень выразителен, но постепенно становится настолько сильным, что есть опасность потери сознания. Человеку практически больно дышать. Если заболевание не лечить, пострадает вся нога: она станет холодной, сгибать и разгибать ее будет проблематично, затем утратится возможность двигать стопой и пальцами.
Симптомы защемления

Ходить и сидеть на корточках больно, а если лежать или сидеть с широко раздвинутыми ногами – отпускает. Признаки воспаления и ущемления седалищного нерва довольно выразительны, однако их все же можно спутать с другими заболеваниями:
Как ставят диагноз
Заболевание определяет невролог по результатам двигательных тестов, выявляющих наличие описанных выше синдромов. Но лабораторные и инструментальные исследования все равно необходимы. Как правило, ограничиваются рентгеном в двух плоскостях. Возможно, придется получить более наглядную картину состояния позвоночника. В этом случае назначат томографию. Радиоизотопное сканирование делают, если подозревают наличие опухоли.
Когда у человека воспаление седалищного нерва, лечение в домашних условиях не всегда допустимо, ведь заболевание может проявляться в настолько серьезной форме, что пациенту предписывается постельный режим в условиях стационара. К болезням, связанным с нервами, нужно относиться серьезно, иначе можно потерять возможность двигаться.
Незамедлительный визит к врачу необходим в случаях:
Как лечить воспаление седалищного нерва

Чтобы этого достичь, прибегают к методам традиционной и альтернативной медицины. Лечение начинают с купирования болевого синдрома. Затем вступают физиотерапия, лечебная гимнастика, мануальная терапия. Параллельно может использоваться богатый опыт народной медицины.
Медикаменты, назначаемые при лечении ишиаса, включают следующие группы препаратов:
Огромная роль в восстановлении функций ног принадлежит физиотерапевтическим процедурам, например, магнито- и лазеротерапии, электрофорезу, лечению динамическими токами. Различные виды физических упражнений, подобранных для конкретного пациента, уменьшают спазмированность мышц, укрепляют организм.
Чтобы излечиться дома, придется запастись терпением, поскольку ишиас лучше поддается усилиям профессионалов. Известны случаи, когда болезнь запускалась именно из-за недостаточно активных лечебных мероприятий. Чем сложнее случай – тем более действенные препараты приходится назначать. Так, если нестероидные не помогают, хотя человек принимает их долго, назначают стероидные препараты, которые имеют значительные побочные эффекты.
Во многих клиниках, дополнительно к основному лечению, пациенты проходят курсы:
Разработано множество рецептов компрессов, примочек, настоек. Но без консультации с лечащим врачом их лучше на себе не пробовать. Доктору известно, где и как они способны помочь или навредить. Поэтому посоветоваться необходимо.
Курортное и водолечение – отменный способ улучшить общее состояние здоровья и отрегулировать различные патологии, в том числе и воспаление седалищного нерва, признаки и лечение которого из-за разнообразия и сложности нуждаются в длительном и тщательном внимании.
Если терапевтические методы не дают результата – приходится производить декомпрессию нерва. Это делают хирургическим путем.
Мало знать, как лечить ишиас, то есть воспаление седалищного нерва. Быть в курсе того, как уберечься от такого серьезного, портящего жизнь и отбирающего здоровье недуга – необходимость.
Среди профилактических мер врачи советуют следующие:
Здоровый организм значительно повышает вероятность того, что позвоночник будет работать правильно, а нервные корешки избегнут воспалений и не ущемятся.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.