Чем лечили ожоги в ссср
Первая помощь при термических ожогах
Термические ожоги кожи: как оценить степень поражения
По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
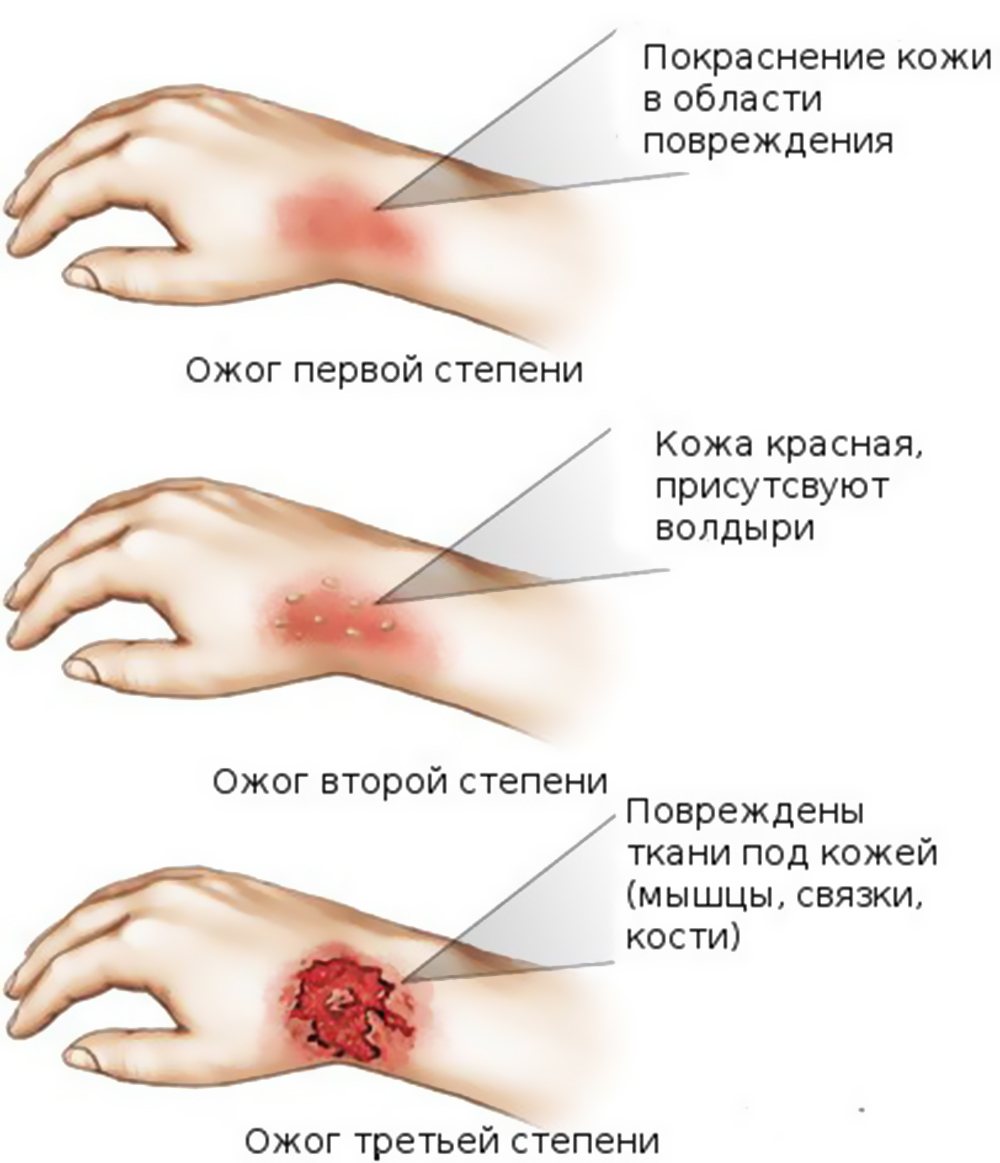
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
— Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
— Успокоить пострадавшего и окружающих.
— Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
— При солнечных ожогах следует просто перенести пострадавшего в тень.
— Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
— Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
— На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
— При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
— При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
— При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
— Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
— При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
— Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
— Средство для обработки рук (антисептик).
— Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
— Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
— Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
— Ватные палочки – 1 упаковка.
— Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
— Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Средство от ожогов ― действуем быстро и правильно
Поделиться:
Важнейшая структурная составляющая клеток ― белки. Их «представители» коллаген и кератин обеспечивают физическую защиту организма, формируя структурный каркас, который поддерживает форму клеток. При температуре выше 44 градусов белки теряют трехмерную форму и разрушаются. Это приводит к повреждению клеток и тканей, которое происходит при любом, даже самом легком ожоге.
В зависимости от глубины поражения различают несколько степеней тяжести ожога.
Ожоги первой степени самые невинные. При них повреждается только верхний, ороговевший слой эпидермиса. Проявляются покраснением, болью и незначительным отеком. Через несколько дней от них не остается и следа.
Ожоги второй степени характеризуются поражением эпидермиса до более глубокого, росткового слоя. Лимфа и, реже, кровь из разрушенных клеток проникают вверх, образуя волдыри. Эти ожоги заживают спустя 1–3 недели.
При ожогах третьей степени поражаются не только все слои эпидермиса, но и лежащая под ним дерма, в тяжелых случаях вплоть до подкожной жировой клетчатки. Для третьей степени характерны крупные пузыри, которые часто вскрываются, обнаруживая плотную белую или коричневую ткань.
Читайте также:
Первая помощь при ожогах
И самые тяжелые ожоги четвертой степени сопровождаются гибелью подкожно-жировой клетчатки, обугливанием мышечной и костной ткани.
Пострадавший от ожога или его родные должны хотя бы приблизительно оценить масштаб катастрофы. С ожогами первой и, в большинстве случаев, второй степени легко справиться самостоятельно. В остальных ситуациях требуется помощь врача, и чем скорее, тем лучше.
Разрушаем стереотипы
Пострадавшие от легких ожогов, осмотрев результаты своей беспечности, принимаются за активные действия. И зачастую начинают с ошибки.
Откопав в уголках памяти советы прабабушек, многие из нас достают из недр холодильника кисломолочные продукты или растительное масло и немедля наносят их на пораженную кожу. В результате ожог первой степени медленно, но верно превращается в поражение второй степени.
Ведь сметана, кефир и, тем паче, масло образуют на поверхности кожи пленку, которая нарушает теплообмен. Пострадавшая от действия высоких температур кожа, будучи не в силах отдать избыточное тепло окружающей среде, прогревается еще сильнее.
Не меньше вреда может принести и еще одна «добрая» рекомендация. Обработка пораженной ожогом кожи спиртом или спиртсодержащими растворами в целях «дезинфекции» на самом деле чревата дополнительным разрушением и без того пострадавших клеток.
А чем же тогда обрабатывать пораженную кожу? Давайте разбираться.
Оказываем первую помощь при ожогах
Схема дальнейших действий зависит от тяжести ожога. Сначала запомним порядок действий при ожогах первой-второй степени.
И главное: если вы заметили признаки зарождающейся инфекции (нагноение, резкое покраснение и отек) спустя несколько дней после «аварии», необходимо срочно показаться врачу.
При тяжелых ожогах порядок действий иной.
Остальные заботы предоставьте медицинским специалистам.
Профилактика ожогов
Осторожность ― первое правило профилактики травм. В первую очередь берегите детей, которые нередко становятся жертвами халатности взрослых. Шустрость на первый взгляд еще беспомощных и плохо передвигающихся малышей может быть удивительной и не подвластной зрелому разуму.
Я, к примеру, даже спустя полтора десятка лет не могу понять, как мой 9-месячный сын за пару минут смог пробраться незамеченным из соседней комнаты на кухню, найти стоящий в дальнем углу чайник с кипятком, опрокинуть его и получить ожог третьей степени. И простить себе этого я тоже не могу до сих пор.
К числу предотвращаемых относятся и солнечные ожоги. Получать их с завидной регулярностью, когда рынок переполнен солнцезащитной косметикой, ― верх неблагоразумия.
Обязательно соблюдайте правила противопожарной безопасности. И помните: даже одна секунда беспечности может иметь слишком высокую цену.
Товары по теме: [product strict=»Пантенол»](Пантенол), [product strict=»Бепантен»](Бепантен), [product strict=»Левомеколь»](Левомеколь), [product strict=»Аргосульфан»](Аргосульфан), [product strict=»ибупрофен»](ибупрофен), [product strict=»напроксен»](напроксен), [product strict=»парацетамол»](парацетамол)
Что делать после ожога и какое средство лучше помогает в лечении?
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
Первые действия для нейтрализации термических ожогов
Нейтрализация химических ожогов
Степень ожогов
Признаки повреждений выглядят следующим образом:
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов
Если вы получили легкие повреждения, можно постараться их нейтрализовать собственными силами. При наличии знаний о том, как обрабатывать поверхностные раны, с этим можно справиться и самому.
Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Чем лечили ожоги в ссср
Лавров В.А.
Алексеев А.А.
Институт хирургии им А.В.Вишневского РАМН.
г.Москва.
Прометей подарил людям огонь. Разгневанные боги наказали его за это, подвергнув страшной бесконечной муке. Но не менее тяжелое наказание настигает и людей, которые по неосторожности или по воле сложившихся обстоятельств оказались под воздействием этого «подарка».
История лечения ожогов уходит в глубину веков. Еще в папирусах Древнего Египта, нписанных 1500 лет до н.э., указывается, что на обожженные поверхности надо наносить жировые или масляные вещества, полученные из животных или растений, порошки, приготовленные из тонко растертой глины или высушенного навоза, а также делать повязки.
В индийской книге «Айюрведы», относящейся к 600-м годам до н.э., описываются клинические различия ожогов разной глубины и их делят на 4 степени, указывается, что глубоким ожогам сопутствуют общие симптомы: лихорадка, жажда и слабость. Небольшие ожоги рекомендуется лечить тёплыми припарками, чтобы обеспечить потение и разбавление крови, а глубокие — холодной водой.
Несмотря на такую долгую историю знакомства людей с этой травмой, лечение ожогов вплоть до середины XIX века нашей эры проводилось путем местного применения тепла и холода, а также различных мазей, иногда экзотического состава. Общее лечение заключалось в приеме обезболивающих и успокаивающих средств, чаще всего, опия.
Уже много веков назад стали появляться теории, объясняющие суть происходящих изменений в тех местах тела, которые подверглись ожогу, то-есть, предпринимались попытки патогенетического подхода к лечению ожогов.
Широкое распространение получила теория, согласно которой мельчайшие частицы тепла проникают внутрь тканей и растворяют в них твёрдые субстанции. Под действием этих частиц сосуды закрываются и разрушаются, циркуляция крови прекращается и возникает воспаление. Эти же частицы тепла вызывают колебания нервных волокон и их сильное движение расстраивает мозг и создаёт ощущение боли (Jean-Baptiste Verduc).
Наиболее полно и последовательно лечение ожогов было описано в монографии с иллюстрациями Wilhem Fabry из Хилдена (1560-1634). Она была опубликована в 1607г. и в течение последующих 50 лет неоднократно переиздавалась различными издательствами, в том числе на других европейских языках. В ней обращается внимание на важность правильного прогнозирования исхода ожога, указывается на то, что глубокие ожоги всегда оставляют уродливые рубцы, в то время как поверхностные могут зажить вообще без каких-либо последствий. При глубоких ожогах конечностей, с целью предотвращения развития гангрены, автор рекомендует производить раннюю ампутацию. Он считает, что при ожогах важную роль играет боль, которая «уничтожает жизненные силы, вызывает беспокойство и лихорадку, способствует приливу соков, которые скапливаются под кожей и образуют пузыри». Автор отмечает, что для обожжённого очень важны хорошие питание и сон. Причиной смерти он считал общие нарушения организма под влиянием «раздражения чувствительных нервов кожи».
Первая диссертация на университетском уровне, посвящённая лечению ожогов, была опубликована Poul Amman (1634-1691) в Лейпциге 17 декабря 1658 г. Автор пришёл к выводу, что охлаждающие средства растительного происхождения должны применяться в самом начале лечения и сильного охлаждения надо избегать. При глубоких ожогах для удаления жидкости надо делать глубокие разрезы струпа.
В XVIII веке начинают появляться работы, авторы которых пытаются найти объяснение происхождению различных болезней с научной точки зрения.
Loreuz Heister (1683-1758 гг.) был первым. кто установил, что все симптомы, характерные для воспаления, встречаются при ожогах. Степень поражения зависит от силы ожога, и само поражение, в самом начале, может быть сравнено с началом воспалительной реакции, постепенно становящейся всё интенсивнее и заканчивающейся гангреной. Кроме того, он обращает внимание на то, что риск для жизни представляет не только глубина ожога, но и его распространённость. Лечение, он считает, должно быть таким же, как при флегмоне: местно — тепло, для того, чтобы аккумулированную в зоне ожога жидкость вернуть в циркуляцию, одновременно применять успокаивающие средства, которые способны открыть сосуды и заставить быстрее циркулировать кровь. Однако большинство авторов продолжали считать, что при ожогах надо применять «антифлогистическое лечение», которое заключалось в охлаждении ожогов орошением или аппликациями водой или маслом.
В этом же веке Edward Kentish (ум. 1832 г.) высказал мнение, что тепло, вошедшее в ткани, вызывает не только наружное повреждение, но и внутреннее, причём в развитии последнего основная роль принадлежит боли, — она нарушает баланс в теле. Поэтому, помимо местного лечения, необходимо воздействовать вообще на весь организм, давая пить алкоголь, опий или какие-либо другие средства, обезболивающие и успокаивающие пациента. Он считал, что взаимодействие наружной и внутренней терапии восстановит баланс в теле. Кроме того, он заметил, что лечение охлаждением может быть опасным у пациентов с обширными ожогами, у которых уже началось «сильное дрожание».
В результате последующих открытий в физике и химии изменились представления о воздействии тепла на ткани и появилась теория тепловой проводимости.
Очень любопытны результаты исследований французского врача J.B. Rideau, опубликованные им в 1805 г. Он установил, что поверхностные ожоги I и II степени заживают самостоятельно в течение нескольких дней за счет «природных возможностей».Поэтому оценка лечебного действия того или иного средства, использованного при таких ожогах, бессмысленна, а его применение бесполезно. При ожогах III степени с полной деструкцией тканей заживление не может быть самостоятельным, а средств, способных оживить мёртвую ткань, нет, в таких случаях необходимо поддерживать естественный раневой процесс, уменьшать боль и аккумулировать жидкости, охлаждая ткани в течение нескольких часов. Он также заметил, что при глубоких ожогах после отхождения струпа остаются большие дефекты кожи, но, в противоположность ранам другого происхождения, которые заживают от краёв к центру, при ожоговых ранах часто появляются маленькие островки эпителия, которые разрастаются и происходит заживление.
Доминирующую роль в XIX веке долгое время имели работы Guilleaume Dupuytren (1777-1835 гг.), его современников и учеников. Именно, в них появилась новая классификация глубины ожогов, по которой они разделялись на 5 степеней, первые 3 из которых имели способность заживать самостоятельно. Позже деление производилось на 6 и 7 степеней. В течении ожоговой болезни выделяется 4 стадии: раздражение, воспаление, нагноение и истощение. Устанавливается, что при обширных ожогах больные часто умирают в стадии раздражения, а при менее распространённых доживают до стадии истощения. Случаи ранней смерти сопровождаются нитевидным пульсом, снижением выделения мочи и дыхательными расстройствами. Alexander Haindorf (1782-1862 гг.) из Гётингена, который специально ездил в Париж к Дюпюитрену, заметил, что у тяжёлообожжённых нередко наблюдаются нарушения функции желудочно-кишечного тракта в виде запоров, связанных с большими потерями жидкости через обожжённую кожу или с прямым действием обожжённой кожи на желудочно-кишечный тракт. А как только появляется гной, запоры сменяются диарреей. По этой причине Дюпюитрен избегал лечения обожженных клизмами. Дюпюитрен считал, что больной может умереть, если у него имеется ожог второй степени 1/6 площади тела. Это было первой попыткой прогнозирования исхода лечения в зависимости от площади поражения. Из средств местного лечения в стадии нагноения широкое распространение получила обработка ран раствором ацетата свинца, а Jacques Lisfranc (1790-1847 гг.) применял гипохлорит натрия и кальция, а также фенестрированную повязку с воском. В 1816 г. профессор хирургии из Halle Karl Heinrich Dzondi (1770-1835 гг.) опубликовал книгу по лечению ожогов, в которой очень чётко были сформулированы современные представления об ожогах. В ней он пропагандирует лечение холодной водой, отдавая ему предпочтение перед другими методами. Причём предлагает этому обучать детей в школах. Dzondi считает, что охлаждение водой наиболее подходящий метод потому, что он всегда легко доступен и его легко адаптировать к любому контуру тела. По его мнению, при использовании этого метода даже разрушенные клетки можно вернуть в нормальное состояние. Охлаждение должно быть произведено настолько быстро, насколько это возможно, и продолжаться до прекращения болевых ощущений. Согласно его представлениям о механизмах действия тепла на клетки и ткани, общий эффект на организм зависит от площади ожога. Однако, нарушения всегда будут более тяжёлыми в случаях глубокого ожога. Они обусловлены болевым воздействием на нервную систему и проявляются дрожанием, возбуждением, жаждой, изменением частоты пульса, нарушением сознания и иногда судорогами. Эти общие симптомы являются причиной смерти, и потому они становятся для врача более важными в определении тактики лечения, чем местные проявления. Более того, на общие симптомы не влияет местное лечение. Прогноз же зависит от площади разрушения кожи, но при этом ожог II степени, занимающий от 1/4 до 1/6 поверхности тела точно так же опасен, как ожог IV степени, всего на 1/10 площади тела.
В это же время в результате активного внедрения в медицинскую практику аутопсий появляется ряд работ, указывающих на то, что при обширных ожогах развивается воспаление во внутренних органах, — лёгких, печени, желудочно-кишечном тракте. Это позволило врачам лучше осознать характер патологических изменений, происходящих при ожогах, и не рассматривать их, как только местное страдание.
Революционные сдвиги в лечении ожогов произошли после 1869 г., когда швейцарец J.Reverdin, работавший в Парижском госпитале, пересадил маленький эпидермальный кусочек кожи пациента на гранулирующую рану.
Первую аутотрансплантацию кожи у обожженного выполнил лондонский врач J.D.Pollock в 1870г. Услышав об операции, сделанной Реверденом, он успешно пересадил кожу у девушки, имевшей на бедре послеожоговую рану двухлетней давности.
Реверден выкраивал тонкие эпидермальные лоскутки площадью 0,3-0,4 кв. см и пересаживал их на гранулирующие раны. Но уже в том же году русский хирург С.М.Янович-Чайнский, который первым в России произвел пересадку кожи по Ревердену, указал на то, что, чем толще кусочек пересаживаемой кожи, тем активнее идет его разрастание и надежнее приживление.
Русские врачи сыграли значительную роль в изучении ожоговой травмы. Вопросам нарушения кровообращения и изменениям крови при ожогах были посвящены работы В.Н.Авдакова (1862г.) и А.А.Троянова (1882г.). В 1888г. была опубликована работа Д.П.Никольского «О применении таннина для лечения ожогов», опередившая аналогичную работу Davidson 5,0 на 37 лет.
Русские ученые приняли активное участие в распространении и совершенствовании свободной кожной пластики не только в России, но и в Европе, особенно это касается Германии и Австро-Венгрии, где работали С.Шкляревский, А.С.Яценко и другие. В 1871 г. А.С.Яценко в своей диссертации указал на то, что приживления кожного трансплантата не происходит, если он был взят с подкожно-жировой клетчаткой. Так было установлено, что для успешной свободной пластики кожи наиболее целесообразно брать полнослойный кожный лоскут без подкожно-жировой клетчатки.
Метод Ревердена не только мгновенно распространился в мире, но и очень быстро обогатился различными модификациями. В частности, в 1870г. П.Я.Пясецкий начал пересаживать кусочки кожи в предварительно сделанные в грануляциях углубления. Затем трансплантаты плотно фиксировались повязкой.
Последующее развитие свободной трансплантации кожи пошло по пути увеличения площади забираемого и пересаживаемого лоскута кожи. В 1874 г. K.Thiersch начал пересаживать кожные аутотрансплантаты диаметром в 1 см, а затем и еще больше. F.Krause (1893 ) довел площадь полнослойных кожных трансплантатов до 120-200 кв.см. О пересадке аналогичных трансплантатов площадью до 150 кв.см в 1894 г. сообщил Н.Д.Кузнецов. Для выполнения таких операций появились специальные ножи, с помощью которых можно было срезать большие, дозируемые по толщине кожные лоскуты. Применяя эти методы, удавалось закрыть раны площадью 7-8% поверхности тела. Дальнейшее увеличение площади забираемых кожных трансплантатов, помимо технических трудностей, наталкивалось на невозможность закрыть донорскую рану. Поэтому возникла необходимость поиска и разработки методов и средств, способствующих увеличению площади взятых аутодермотрансплантатов и периметра краевой эпителизации.
В начале ХХ века проблема ожогов начинает приобретать военное значение, особенно после I-ой мировой войны, во время которой наибольшие санитарные потери от ожогов наблюдались при морских сражениях (35% всех санитарных потерь в битве под Скагерраком составили ожоги). И на протяжении этого века совершенствование лечения обожженных происходило по трем направлениям: разработка методов и средств местного лечения ожоговой раны, разработка методов и средств общего лечения ожоговой болезни и создание специализированных центров со сложным техническим оборудованием для абактериального и комфортного лечения больных.
В изучении проблемы термической травмы продолжают активно участвовать отечественные хирурги. Вопросы патогенеза и лечения ожоговой травмы обсуждаются на XVI съезде хирургов (1924г.), на VI Всеукраинском съезде (1936г.), на XXIV Всесоюзном съезде хирургов (1938г.).
В конце 30-х годов Ю.Ю.Джанелидзе, работавший в НИИ скорой помощи в Ленинграде, на основании опыта лечения обожженных пришел к пониманию, что ожоги надо рассматривать не как локальное поражение кожных покровов, а как своеобразную «ожоговую болезнь» организма в целом, а поэтому для разработки и изучения проблемы ожогов необходимо проведение широкого спектра исследований с привлечением физиологов, морфологов, биохимиков и других специалистов.
В начале 40-х годов Ю.Ю.Джанелидзе высказал мысль о необходимости организации специальных лечебных учреждений для более грамотного лечения ожогов. В 1955г. такое отделение было создано на базе Ленинградского НИИ скорой помощи. По результатам работы в этом отделении были опубликованы широко известные отечественным специалистам монографии и статьи, авторами которых были Ю.Ю.Джанелидзе, Г.Л.Френкель и Б.Н.Постников.
Вторая мировая война и, особенно, впечатляющий результат атомных бомбардировок в Японии, вывели проблему оказания медицинской помощи при ожогах в задачу государственной важности. В СССР и странах социалистического лагеря, в США и капиталистических странах западной Европы создаются армейские и обычные ожоговые центры, на базе которых на основе морфологических, физиологических, биохимических и других исследований проводится активное изучение патогенетических механизмов ожоговой травмы и болезни, разрабатыаются новые методы и средства лечения.
В нашей стране уже в 1947г. в научных планах Института хирургии им.А.В.Вишневского имеется тематика по лечению ожогов и на базе хирургического отделения развертываются «ожоговые койки». Этой проблемой поручают заниматься проф.Г.Д.Вилявину и вскоре в Институте появляется ожоговое отделение, результаты работы в котором были отражены в известной монографии Г.Д.Вилявина и О.В.Шумовой «Патогенез и лечение ожоговой болезни», изданной в 1963г. В 1967г. ожоговое отделение получило статус Всесоюзного ожогового центра, а возглавил его проф.М.И.Шрайбер.
Параллельно ожоговая проблема активно разрабатывалась в других учреждениях страны. В 1952г. в клинике госпитальной хирургии ВМОЛА им.С.М.Кирова, руководимой проф.С.С.Гирголавом, а затем проф.И.С.Колесниковым, также создается ожоговое отделение. В 1960г. на базе этого отделения была организована кафедра термических поражений. Ее возглавил проф.Т.Я.Арьев, который начал заниматься ожоговой проблемой еще в 1952г. в Саратове. В 1966г. им была опубликована основополагающая, не потерявшая своего значения до настоящего времени, монография «Термические поражения».
Мощное ожоговое отделение было организовано на базе Нижегородского НИИТиО, которое в 1966г. получило статус Российского ожогового центра. Именно там работал автор первого отечественного дерматома проф.М.Д.Колокольцев, а руководителем отделения стал проф.М.Г.Григорьев. В работе по ожоговой проблеме в то время там принимали участие академик Н.Н.Блохин, проф.Б.В.Парин, начинал свою работу проф.Н.И.Атясов, который успешно применял внутрикостное введение инфузионных препаратов (надо помнить, что катетеризация центральных вен тогда еще не делалась), а также разработал систему активного хирургического лечения тяжелообожженных, направленную на возможно более раннее восстановление целостности кожных покровов.
Почти одновременно в Москве было организовано отделение острых термических поражений в Институте скорой помощи им.Н.В.Склифосовского. Первым руководителем его была проф.О.И.Виноградова, но идеология лечения ожогов там была заложена еще академиком Б.А.Петровым. Круг научно-практических интересов этого отделения, включал изучение патогенеза ожогов и термоингаляционных поражений дыхательных путей, разработка принципов и методов инфузионно-трансфузионной терапии, парентерального и энтерального зондового питания, а позднее- оригинальных физико-энергетических методов в лечении ожогов.(проф.Л.И.Герасимова)
В ожоговом отделении Центрального ордена Ленина институте переливания крови активно работали проф.Р.И.Муразян и Л.И.Герасимова, основным направлением деятельности которых была разработка и совершенствование инфузионно-трансфузионной терапии, парентерального и энтерального питания у обожженных и изучение вопросов холодовой травмы.
Ожоговые отделения стали организовываться по всей стране. А вопросы патогенеза, лечения и организации оказания медицинской помощи обожженным обсуждаются на XXVII Всесоюзном съезде хирургов и многочисленных конференциях по ожоговой проблеме. Отечественные ученые внесли значительный вклад в изучение ожоговой травмы. Всем специалистам известны, помимо упомянутых, монографии Б.Н.Постникова, Б.А.Петрова, П.Н.Пилюшина, И.С.Колесникова и Б.С.Вихриева, В.Д.Братуся, Клячкина Л.М., Пинчук В.М., опубликованные в 50-х-60-х годах, позднее были изданы монографии:
Камаев М.Ф., Федоровский А.А. Ожоговая болезнь. Киев.1973.
Кочетыгов Н.И. Ожоговая болезнь. Л.1973.
Муразян Р.И.Клиника и трансфузионное лечение ожогового шока.М.1973.
Орлов А.Н. Ожоговая болезнь. Л.1973.
Повстяной Н.Е. Восстановительная хирургия ожогов. М.1973.
Розин Л.Б., Баткин А.А., Катрушенко Р.Н. Ожоговый шок. Л.1975.
Пекарский Д.Е., Шалимов А.А. Ожоговый шок. Киев. 1976.
Пекарский Д.Е. Острая ожоговая токсемия. Киев.1976.
Атясов Н.И., Куприянов В.А. Лечение ожоговых ран. Саранск.1978.
Розин Л.Б., Баткин А.А., Катрушенко Р.Н. Лечение ожогов и отморожений. М.1978.
Казанцева Н.Д. Ожоги у детей. М.1979.
Сологуб В.К. Руководство по лечению обожженных на этапах медицинс кой эвакуации. М.1979.
Вихриев Б.С., Бурмистров В.М. Ожоги. Л. 1981.
Григорьев М.Г. Медицинская реабилитация больных с термическими повреждениями. Горький.1981.
Кузин М.И., Сологуб В.К., Юденич В.В. Ожоговая болезнь. М.1982.
Юденич В.В,, Гришкевич В.М. Руководство по реабилитации обожженных. М.1986.
Огромный объем научных исследований был выполнен также в Киевском (А.А.Федоровский и Н.Е.Повстяной), Харьковском (Д.Е.Пекарский и Т.Г.Григорьева), Донецком (С.А.Полищук), Челябинском (Р.И.Лившиц), Минском (П.И.Булай), Саранском (Н.И.Атясов) ожоговых центрах.
Говоря о развитии комбустиологии в ХХ веке, следует подчеркнуть, что до середины 20-х годов основное внимание в лечении ожогов уделялось развитию и поиску новых методов местного воздействия на ожоговую рану. Общее лечение в виде опия и алкоголя применялось у обожженных давно. Инфузионная терапия, начала применяться эпизодически, в виде гемотрансфузий, с середины 20-х годов, а во время Великой Отечественной войны началось широкое использование крови и плазмы, что привело к заметному снижению летальности. Затем, в течение нескольких лет, произошло внедрение в качестве инфузионных средств растворов хлористого натрия, глюкозы, синтетических препаратов.
Одним из рубежных событий в лечении обожженных явилось опубликование в 1952-53гг. так называемых формул расчета объема и состава жидкости для внутривенного введения обожженному в шоке, которые позволяли с высокой эффективностью проводить инфузионную противошоковую терапию (Evans, 1952; Брукский ожоговый центр, 1953; и др.). С этого времени можно говорить о начале разработок патофизиологически обоснованного общего лечения обожженных. По мере разработки стратегии и тактики инфузионной терапии, а также создания эффективных средств, применяемых при ней, особенно в периоде ожогового шока, улучшились результаты лечения больных с обширными ожогами. Эти достижения дали повод Т.Я.Арьеву еще в 1966г. написать «…все больше расширяется практика, в соответствии с которой сроки противошоковой терапии, одной стороны, и оперативного лечения — с другой- сближаются…наметилась тенденция рассматривать раннюю радикальную операцию при ожоговой болезни не только как основное средство борьбы с ожоговой инфекцией и истощением, но и как средство предупреждения их».
Однако, при глубоких ожогах свыше 40% поверхности тела общая летальность мало изменилась, она лишь передвинулась с первых дней и недель на более позднее время. Стало очевидным, что существенный прогресс в лечении таких ожогов может быть достигнут только в том случае, если в первые дни после получения ожога, у пациента будут удалены погибшие ткани, а на образовавшемся дефекте будет безотлагательно восстановлен кожный покров. Реализация таких проектов потребовала разработки новых лечебных технологий и средств их обеспечения.
В 50-х годах начали создаваться условия, при которых существенно снижался риск воздействия на обожженного инфекции. Одновременно появилось множество новых антибактериальных препаратов для местного лечения. В то время еще не было возможности сделать хирургическую эксцизию струпа с последующей аутодермопластикой на площади более 15% (а реально 10%) поверхности тела из-за дефицита донорской кожи и отсутствия должного анестезиологического и реанимационного обеспечения. Поэтому предлагались и разрабатывались способы и средства, которые препятствовали бурному инфицированию ран и способствовали «консервации» струпа, так как только при таком ведении обширных ран можно было выполнять этапные аутодермопластики, которые и были основным методом хирургического лечения больных с обширными глубокими ожогами. В 70-х-80-х годах появились установки, обеспечивающие абактериальные условия содержания больного в отделении. Это были палаты с ламинарным потоком стерильного подогретого воздуха, аэротерапевтические установки для лечения ожогов различных частей тела, палаты с инфракрасным излучением, обеспечивающие быстрое высушивание струпа, флюидизирующие кровати «КЛИНИТРОН». Дальнейшее развитие этой тенденции привело к тому, что ожоговые центры стали представлять собой изолированные лечебные блоки со сложным инженерным обеспечением, в которых создаются комфортные для пациентов и оптимальные для лечения условия, способствющие предотвращению распространения внутрибольничной инфекции и оберегающие пациентов от массированного развития инфекции в ранах.
В нашей стране пионером разработки абактериальных методов лечения обожженных и соответствующих установок явился Всесоюзный ожоговый центр Института хирургии им.А.В.Вишневского АМН СССР, который в тот период времени возглавлял профессор В.К.Сологуб. Именно он с группой сотрудников, под руководством академика М.И.Кузина, участвовал в создании аэротерапевтических установок, за разработку и внедрение которых в 1985 году была присужена Государственная премия СССР. В ожоговых центрах страны появились палаты, оснащенные инфракрасными излучателями, аэротерапевтические изоляторы (АТУ-1, 2, 3, 4, и 5), приобретены и налажена эксплоатация кроватей «КЛИНИТРОН». Это позволило существенно улучшить эффективность лечения пациентов как с локальными, так и с обширными ожогами.
В начале ХХ века началось бурное развитие и методов местного лечения ожогов. Основной акцент при этом был сделан на совершенствование хирургических способов восстановления кожного покрова в области ожоговых ран.
В 1929 г. V.Blair и J.Brown предложили с помощью специального присасывающего кожу устройства (ретрактора) брать не полнослойный, а «расщепленный» лоскут, который был толщиной 0,3-0,6 мм. Этот лоскут, пересаженный на грануляционную ткань, хорошо приживал и обеспечивал такой же косметический эффект, как полнослойный, а донорская рана заживала самостоятельно. Но на гранулирующей ране с обильным отделяемым большие лоскуты нередко плохо приживали и нагнаивались из-за скопления под ними отделяемого. Чтобы избежать этого, на лоскутах стали делать насечки, которые одновременно способствовали увеличению площади закрываемых ран. Появились различные предложения по способам получения таких лоскутов. Большой успех имел способ Dragstedt L. и Wilson H. (1937), который заключался в нанесении на лоскут размерами в 2/3 площади раны множественных насечек в шахматном порядке. Это способствова ло значительному увеличению его размеров. В свое время Н.Н.Блохин (1955 г.) сообщил о том, что ему удалось, используя этот метод, закрыть одномоментно рану площадью 500 кв.см. Такие лоскуты имели различные названия: «перфорированный лоскут»(Б.В.Парин), «лоскут-сито»(С.Л.Шнейдер), «дырчатый лоскут»(Ю.Ю.Джанелидзе). В настоящее время невозможно себе представить лечение обширных ожогов без применения во время аутодермопластик специальных перфораторов, разрешающих получать лоскуты с необходимым растяжением, а перфорированный лоскут (mesh graft) является основным в пластическом закрытии ран у обожженных.
Радикальное улучшение возможностей лечения обширных послеожоговых ран появилось в 1939 г., когда по предложению и в содружестве с врачем E.Padjett инженер G.I.Hood сделал специальный и очень удачный инструмент для взятия значительных по площади и четко дозируемых по толщине кожных лоскутов — дерматом. Вскоре после появления их дерматома началось конструирование дерматомов с различными механизмами действия, которые разрешали еще более точно устанавливать толщину и размеры забираемых кожных трансплантатов, обеспечивали быстроту и надежность выполняемой операции. В 1946 г. сконструировал дерматом М.В.Колокольцев. Хорошие дерматомы стал выпускать завод «Красногвардеец» в Ленинграде.
Потом появились неприхотливые и очень удобные механические дерматомы Казанского завода. Множество модификаций дерматомов создали за рубежом.
Создание и внедрение в широкую практику дерматомов существенно облегчило задачу получения кожных трансплантатов, тем не менее врачи при лечении обширных ожоговых ран продолжали сталкиваться с проблемой дефицита пластического материала. Она решалась разными путями.
В 1943г. Р. Gabarro и соавт. предложили метод «почтовых марок», который в последующем развили G.Meek (1958),В.А.Емельянов (1964) и др. Meek даже привел математический расчет, в котором увязывается длина линии краевой эпителизации с количеством островков.
Китайские специалисты при лечении больного с субтотальными ожогами применили пересадку кожи кусочками примерно в 1 кв.мм, рассеяв их по большой раневой поверхности.(T.-W.Lin and S.-Y.Horng,1994) H.Zintel (1945) произвел расщепление взятого кожного лоскута толщиной 0,6-0,8 мм на два.
Многие авторы использовали многократные, повторные заборы кожи с одного и того же места. Большую роль в пластическом закрытии обширных ожоговых ран в России сыграла, а за рубежом и сейчас играет, гомопластика. Впервые ее применил, использовав живых доноров, Реверден. Кожа, взятая с трупа, была впервые пересажена в 1881г. Гирднером (Girdner J.H.). В том же году Schede (цит. по H.F.Carvajal and D.H.Parks, 1988г.) описал гомопластику кожей,взятой с ампутированной конечности, а также с трупов людей, которые умерли не более, чем 12 часов назад. Метод начал завоевывать все большее признание. К нему прибегал и Тирш. Затем L.Schoots, пожалев обожженную девочку, не стал брать кожу у нее, а пересадил кожу от ее матери. Он наблюдал, как эта кожа, сначала прижив, затем стала постепенно «таять» и исчезла, но на том месте появились и стали активно разрастаться островки эпителия. Он понял, что кожа матери оказала стимулирующий эффект, как на островковую, так и краевую эпителизацию. Вслед за этим появились методы комбинированного использования гомо- и аутодермотрансплантатов.
Испытывая недостаток собственной кожи больного для закрытия ран, R.Mowlem (1952) и D.Jackson (1954) применили комбинированный метод ауто-гомопластики, названный ими «перемежающимся ленточным методом», который позволил значительно увеличить линию краевой эпителизации. Этот вид пластики применялся и в нашей стране (Т.Я.Арьев, М.И.Шрайбер, М.И.Долгина ).
Дальнейшим развитием метода пластики ран ауто- и гомокожей стала «смешанная трансплантация ауто- и гомокожи», описанная в работах Yang C.C., Shin T.S., Chu T.A. et al./1980/, пересадка «широко перфорированного кожного аутолоскута и перфорированного кожного аллолоскута поверх первого» /Alexander J.W., Mac Millan B.G., Law E. et al.(1981) и др.
В качестве пластического материала для закрытия ран довольно широкое применение, особенно в детской практике, нашел амнион. Впервые для заживления ожоговой раны его использовал в 1912 году N.Sabella. До настоящего времени это покрытие используется в отдельных зарубежных клиниках, в основном, для лечения поверхностных ожогов.
В ряду пластических методов лечения ожоговых ран важное место принадлежит гетеропластике, а среди средств, используемых для этого вида пластики, ведущую роль следует отдать ксенокоже. Под ее воздействием активизируются репаративные процессы в ранах и она служит в качестве временного раневого покрытия.
В 1962 г. W. Chardack и соавторы предложили протез из поливинил-алкогольной губки для временного замещения кожи при глубоких ожогах. С той поры появилось множество синтетических раневых покрытий, оказывающих выраженный положительный эффект при пограничных и, особенно, поверхностных ожогах. Применяются они и при глубоких ожогах с целью подготовки ран к аутодермопластике.
Проблема пластического закрытия обширных ожоговых ран встала особенно остро, когда начали производиться ранние эксцизии ожогового струпа, так как после них требовалось неотложное закрытие ран, а дефицит донорских ресурсов не позволял этого сделать.
Сегодня возможность решения этого вопроса прежде всего связана с использованием трансплантатов, полученных на основе культивированных клеток кожи человека. Биотехнология получения культивированных кератиноцитов была разработана в США в начале 70-х годов Н.Green. В 1983 году Е.Bell впервые осуществил успешную трансплантацию культивированных кератиноцитов (эпидермоцитов) на ожоговые раны. Метод начал осваиваться и внедряться в других странах, в том числе и в СССР, а затем в России.
Однако оказалось, что этот метод имеет ряд недостатков: длительные сроки получения трансплантатов, (около 3 недель), высокая частота их лизиса, особенно при использовании на гранулирующих ранах, (в среднем 84%), дороговизна их приготовления (400 долларов США за 25 кв.см). Поиск других, альтернативных методов с использованием эквивалента дермы до настоящего времени не увенчался успехом.
Новый, перспективный подход в решении проблемы лечения обширных, глубоких ожогов разработан в Институте хирургии им.А.В.Вишневского РАМН. Метод основан на пластическом закрытии ожоговых ран трансплантатами из культивированных аллофибробластов человека. Идеологом его разработки стал академик РАМН Д.С.Саркисов. Эти трансплантаты изготавливаются за 1-2 дня,не лизируются на гранулирующих ранах, и выращивание их в 10 раз дешевле, чем эпидермоцитов. Культивированные фибробласты являются мощным стимулятором процессов регенерации и обеспечивают быструю самостоятельную эпителизацию пограничных ожогов, длительно незаживающих ран, трофических язв и донорских ран. При обширных, глубоких ожогах трансплантация культивированных фибробластов в комбинации с перфорированными 1:6 и 1:8 кожными аутолоскутами позволяет адекватно восстановить целостность кожного покрова на площади более 30% поверхности тела одномоментно, в 1,5-3 раза снижает потребности в донорских ресурсах, обеспечивая практически 100% приживление аутолоскутов при сроках кожной эпителизации до 2-х недель.
В настоящее время успешный опыт применения этого метода имеют детский ожоговый центр г.Москвы, ожоговые центры Нижнего Новгорода, Саратова, Курска, Тулы, Ярославля, Новосибирска, Екатеринбурга и Краснодара. Его дальнейшее широкое внедрение в практическое здравоохранение открывает новые перспективы в лечении пострадавших от обширных ожогов.
Существенные успехи достигнуты в совершенствовании реконструктивно-восстановительных операций при лечении последствий ожогов. Разработаны новые принципы местнопластических операций, основанные на использовании новых видов лоскутов с осевым кровоснабжением и различных способов растяжения тканей, в том числе при помощи экспандеров, значительно улучшившие результаты хирургической реабилитации. Предложены и внедрены в практику спосбы восстановительных операций на основе применения микрососудистых анастомозов, метды восстановления сухожильносуставного аппарата и ряд других.
Присуждение Государственной премии СССР в 1985г., Государственной премии Российской Федерации в 1996г. и премии Правительства Российской Федерации в 1998г. большой группе ученых за разработку и внедрение новых методов лечения ожогов и их последствий свидетельствует не только о высокой оценке нашего общего труда, но и признании большого значения комбустиологии, как раздела медицинской науки и здравоохранения для жизни и здоровья современного общества и каждого человека.
В настоящее время специализированная медицинская помощь пострадавшим от ожогов, несмотря на значительные экономические трудности, совершенствуется. Продолжается разработка единой системы организации оказания лечебной помощи пострадавшим от ожогов на основе новых методов диагностики и лечения, изучения этиологии и патогенеза ожоговой болезни и ее осложнений, разрабатываются вопросы хирургической тактики в комплексном лечении обожженных, а также методы интенсивного и общего лечения, включая антибактериальную и иммунную терапию.
Первая помощь при термических ожогах
Термические ожоги кожи: как оценить степень поражения
По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
— Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
— Успокоить пострадавшего и окружающих.
— Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
— При солнечных ожогах следует просто перенести пострадавшего в тень.
— Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
— Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
— На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
— При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
— При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
— При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
— Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
— При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
— Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
— Средство для обработки рук (антисептик).
— Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
— Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
— Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
— Ватные палочки – 1 упаковка.
— Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
— Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Ожоги. Патогенез классификация.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
— первая степень – соответствует первой степени отечественной классификации;
— вторая поверхностная степень – соответствует II степени отечественной классификации;
— вторая глубокая степень – соответствует IIIа степени;
— третья степень – соответствует IIIб степени;
— четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом «Наксол» и применением абактериальных изоляторов или кровати «Клинитрон». Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого «мумифицированного» струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.
Маленький ребенок обжегся. План действий
По данным Всемирной организации здравоохранения, почти 75% ожогов у детей младшего возраста вызваны жидкостью, горячей водой из-под крана или паром. Еще 20% считаются «контактными» ожогами от прикосновения к горячему предмету, например, утюгу для одежды или волосам. Как же предотвратить ожоги и обезопасить детей? [1].
Виды ожогов
Какие бывают ожоги?
Информация о тяжести ожога может помочь в оказании первой помощи. Все ожоги следует лечить быстро, чтобы снизить температуру обожженной области и уменьшить повреждение кожи и тканей под ней (если ожог серьезный).
Ожоги первой степени (поверхностные)
Ожоги второй степени (средней толщины)
Эти ожоги более серьезны и затрагивают верхний слой кожи и часть нижележащего слоя.
Ожоги тяжелой степени (третьей степени и четвертой степени)
Эти ожоги являются наиболее серьезным типом ожогов. Они затрагивают все слои кожи и нервные окончания, находящиеся там, и могут проникать в подлежащие ткани.
Что делать при ожогах?
Немедленно обратитесь за медицинской помощью, если:
Обожженный участок большой (ладони малыша в ширину), даже если он кажется незначительным. При ожоге большой части тела обратитесь за медицинской помощью. Не используйте влажные компрессы или лед, так как они могут вызвать снижение температуры тела ребенка. Вместо этого накройте это место чистой мягкой тканью или полотенцем.
При поверхностных ожогах:
При ожогах средней и тяжелой степени:
При электрических и химических ожогах:
Симптомы могут различаться в зависимости от типа и тяжести ожога, а также его причины[3].
Если вы считаете, что ваш ребенок мог проглотить химическое вещество или предмет, который может быть вредным (например, батарейка-пуговица), сначала позвоните в скорую.
Оставит ли ожог шрам?
Чем глубже ожог, тем больше вероятность образования рубца. Незначительные ожоги, на которых не появляются волдыри, обычно заживают без рубцов. Ожоги, которые образуют волдыри, иногда образуют шрам или могут зажить другого цвета, чем окружающая кожа.
Чтобы свести к минимуму образование рубцов, держите ожоги прикрытыми, пока они не заживут новой кожей и не вытечет жидкость. По истечении этого времени можно не закрывать ожог, но следует защищать его от солнца в течение одного года, чтобы кожа не потемнела. Защита от солнца может заключаться в прикрытии одеждой или использовании солнцезащитного крема.
Первая помощь при термических ожогах
Термические ожоги кожи: как оценить степень поражения
По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
— Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
— Успокоить пострадавшего и окружающих.
— Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
— При солнечных ожогах следует просто перенести пострадавшего в тень.
— Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
— Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
— На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
— При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
— При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
— При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
— Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
— При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
— Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
— Средство для обработки рук (антисептик).
— Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
— Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
— Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
— Ватные палочки – 1 упаковка.
— Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
— Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.

 Читайте также:
Читайте также: