Чем лечить акне изнутри
Эффективные методы борьбы с проблемной кожей: советы косметолога
Угревая сыпь на лице (акне) способна испортить даже идеальную внешность. Казалось бы, в век нанотехнологий с ее лечением проблем быть не должно, тем не менее миллионы людей продолжают страдать от высыпаний на лице и теле. У акне есть разные формы, и для каждой из них показана своя терапия. Отсутствие результата в борьбе с угревой сыпью в 99 из 100 случаев связано с неправильно подобранной схемой лечения. Об особенностях угревой сыпи и о том, как все же от нее избавиться, рассказывает врач-дерматовенеролог, косметолог, трихолог веллнесс центра Face&Body Дарья Сергеевна Болгова.
Дарья Сергеевна Болгова – врач-дерматовенеролог, косметолог, трихолог веллнесс клуба Face&Body
Дарья Сергеевна – член Московского общества дерматовенерологов и косметологов. Участник IV и V Международных обучающих курсов-тренингов для косметологов по нехирургическим методам омоложения. Член Межрегиональной общественной организации специалистов по ботулинотерапии. Знает все о природе акне и об эффективных методах его лечения.
– Прыщи – больная для многих тема. Почему они возникают и каких видов бывают?
– Начнем с того, что прыщи – это не медицинский термин. То, о чем мы говорим, называется акне, также распространено название угревая сыпь. Это воспалительное заболевание кожи, очаги которого находятся в сальных железах. Их основная функция – выработка кожного сала, выходящего на поверхность кожи через устья. Одним из ключевых факторов развития заболевания является нарушение продукции кожного сала, в частности, это касается качественных и количественных его параметров. От того, в какой стадии данный процесс находится, различают три разновидности высыпаний:
Причина акне – нарушение функции сальных желез
– Они затрагивают только лицо или могут переходить и на другие части тела?
– Чаще всего угревая сыпь локализуется на лице – в Т-зоне и на щеках. Также она появляется в верхней части спины (как правило, между лопатками) и на груди. На животе, бедрах и ногах угрей практически никогда не бывает.
– Кто чаще страдает от акне – женщины или мужчины?
– Нет никаких различий. Угревая сыпь встречается одинаково часто у представителей обоих полов. Просто девушки обычно острее воспринимают ее как эстетическую проблему.
– Бытует мнение, что акне характерно только для подростковой кожи (есть даже термин – юношеские угри), у людей в возрасте их быть не может. Это правда?
– Нет, зрелый возраст – не страховка от акне. Действительно, угревая сыпь чаще появляется у подростков. Достоверно известно, что на работу сальных желез влияет количество гормона тестостерона, который начинает активно вырабатываться в период полового созревания, начиная с 14–15 лет. Но угревая сыпь может возникнуть и у взрослых как побочный эффект от приема гормональных препаратов (чаще всего – оральных контрацептивов) и как симптом заболеваний эндокринной системы, когда нарушается выработка организмом собственных гормонов. Даже если в юности кожа была в порядке, это не значит, что в зрелом возрасте у вас точно не появится акне. Все индивидуально.
Акне – не просто проблема внешности. Чтобы справиться с ней, недостаточно убрать сами высыпания. Важно нормализовать количество тестостерона в организме – иначе сыпь быстро появится вновь. Именно поэтому хороший косметолог порекомендует обратиться к эндокринологу и гинекологу. Обычно, чтобы составить картину патологии, достаточно сдать три анализа крови – общий, биохимический и на гормоны.
– Каковы причины появления акне и можно ли их как-то предупредить?
– Как уже было сказано, эта проблема имеет гормональную природу и связана с действием гормона тестостерона. Его избыток в организме может быть обусловлен наследственностью (в 90 % случаев) или патологиями внутренних органов. Угревая сыпь может возникнуть даже если тестостерон в норме, но рецепторы сальных желез отличаются повышенной чувствительностью к одному из его производных – дигидротестостерону (ДГТ). Также может быть повышена активность фермента 5-α-редуктазы, участвующего в синтезе ДГТ из тестостерона.
К внешним причинам появления акне относится неправильный подбор косметики и уходовых процедур. Например, при жирной коже используют крема и лосьоны для сухой кожи или пренебрегают профессиональной чисткой (при гиперсекреции сальных желез она обязательно нужна).
Еще одна частая ошибка – использование пилингов с абразивными частичками. При наличии инфильтратов (воспалительных элементов) они категорически противопоказаны. Абразивные частички вскрывают содержимое высыпаний и распространяют бактерии-возбудители по всему лицу. Поэтому от таких пилингов больше вреда, чем пользы. При акне рекомендуются щадящие профессиональные пилинги-гоммажи без абразивных частиц. Их еще называют пилингами-скатками, так как они мягко скатываются с кожи, собирая весь лишний жир и ороговевшие чешуйки.
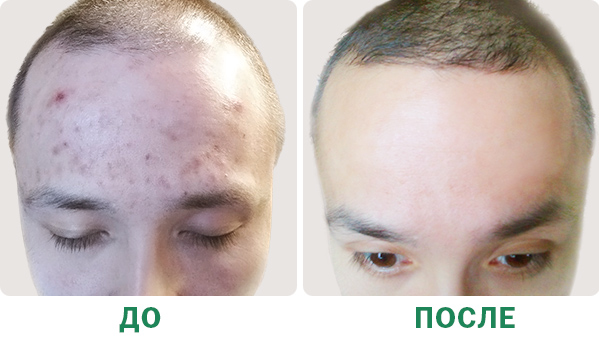
Лечение акне на лице в Face&Body. Работа врача-косметолога, дерматовенеролога Дарьи Сергеевны Болговой
– А питание может спровоцировать угревую сыпь? Ведь часто говорят: «обсыпало от сладкого».
– Питание – спорный фактор. Прямая связь между акне и составом потребляемой пищи не установлена, хотя некоторые врачи-дерматологи ее не исключают. В любом случае, о влиянии питания на появление угрей можно говорить, только если человек сам подтверждает их взаимосвязь. Например, он проверил на личном опыте, что после шоколада у него появляются новые высыпания. Тогда, конечно, мы рекомендуем ограничить потребление этого продукта.
Дарья Сергеевна Болгова поможет справиться с различными проблемами кожи
– Так можно ли вылечить акне навсегда? И как сейчас это происходит?
– Можно, но придется запастись терпением. При акне III и IV степени, когда кожа сильно воспалена, назначается медикаментозная терапия препаратами на основе изотретиноина. Это вещество из группы ретиноидов (производные витамина А), которое регулирует функцию сальных желез: уменьшает выработку кожного сала и ускоряет отшелушивание ороговевших клеток эпидермиса. Чаще всего назначают препарат «Роаккутан» – это оригинальное средство, разработанное специально для лечения акне. Также у него есть дженерики (препараты со схожей формулой, но от других производителей) – «Акнекутан» и др. Они очень эффективны против угревой сыпи, но их ни в коем случае нельзя использовать без назначения врача. Например, изотретиноин противопоказан при беременности и даже в период планирования – он вызывает уродства плода.
При акне I и II степени рекомендуется лечение наружными препаратами, содержащими изотретиноин, антибиотик, цинк, противовоспалительные компоненты. Их сейчас хватает – есть и мази, и крема, и гели, и лосьоны. При III и IV стадии акне косметолог назначает комбинированное лечение «Роаккутаном» и наружными средствами.
Красивая чистая кожа требует качественного ухода, но в некоторых случаях помочь может только косметолог
– Сколько длится медикаментозная терапия?
– Точную цифру в днях назвать не могу, но обычно не менее полугода. Изотретиноин обладает накопительным эффектом, он начинает действовать, когда в организме накапливается определенное его количество (измеряется в мг на кг массы тела). Задача терапии – собрать это количество из ежедневных приемов (от 12 до 16 мг ежедневно). Дозировка подбирается строго индивидуально.
Изотретиноин – фоточувствительное вещество, под воздействием солнечного света оно вступает в нежелательные реакции. Если на коже появятся ожоги, прием препарата придется прервать, а это недопустимо. Поэтому лечение рекомендуется начинать уже после жаркого сезона. Оптимальный период – с октября по май, тогда можно будет поехать в отпуск уже со здоровой чистой кожей.
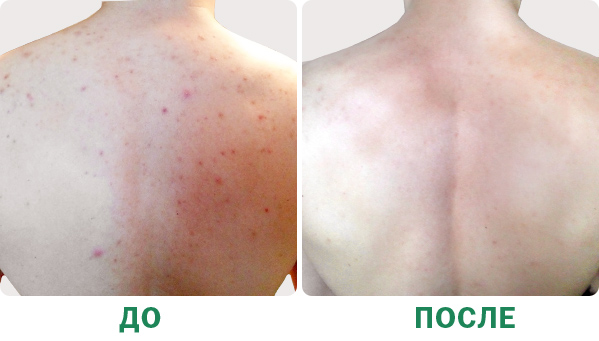
Фото «до» и «после» лечения акне на спине специалистом Face&Body Дарьей Сергеевной Болговой
– Чем может помочь косметология при акне?
– При легкой степени угревой болезни косметологические процедуры ускоряют эффект наружной терапии. Обычно назначают курс пилингов салициловой кислотой – они отлично растворяют сальные пробки и освобождают кожу от всего лишнего. Хорошо помогает также аппаратная терапия. В веллнесс центре Face&Body существует лечение IPL светом на итальянском лазере Deka. Эффект основан на антибактериальном действии лазерного излучения – оно уничтожает возбудителей угревой сыпи и воспаление быстро исчезает.
Задача косметологического лечения – убрать не только сами высыпания, но и следы от них (постакне). Это застойные пятна разного цвета, которые появляются на местах крупных инфильтратов. С ними хорошо справляются инъекционные процедуры – мезотерапия и биоревитализация. Под кожу вводятся витаминные коктейли, улучшающие микроциркуляцию и способствующие рассасыванию застойных пятен. Также в них содержатся противовоспалительные компоненты, которые не дают появляться новым инфильтратам. При наличии воспалительных элементов мезотерапия и биоревитализация не назначаются.
Другие косметологические методы борьбы с постакне – лазерная шлифовка (фракционный фототермолиз) или курс кислотных пилингов.
– Какие рекомендации по уходу за проблемной кожей вы предложите нашим читателям?
– Основное правило – уход нужно подбирать только по типу кожи, не на основе рекомендаций подруг, интернета и т. д. Дело в том, что многие ошибочно определяют свой тип кожи: покупают косметику для сухой кожи, а на самом деле она жирная и обезвоженная. В этом вопросе лучше довериться косметологу. Специалист подберет индивидуальную программу ухода за кожей, посоветует конкретные средства. Такая программа обязательно будет состоять из нескольких шагов.
Сначала двухэтапное очищение: убираем остатки косметики средством для демакияжа и смываем кожный жир пенкой или гелем для умывания. Далее нужно восстановить pH-баланс – для этого используем тоник. Затем приходит черед питания – наносим сыворотку (не на масляной основе!) и ночной крем с фруктовыми кислотами, которые разжижают кожное сало и способствуют его отхождению. После утреннего умывания на кожу наносится дневной крем. 1–2 раза в неделю рекомендуется дополнительный уход: пилинг-гоммаж и маска на основе глины.
Тип кожи один на всю жизнь и не может измениться, как бы нам этого ни хотелось. Поэтому любой уход, неважно, домашний он или салонный, должен подстраиваться под него.
Фармакотерапия акне
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Начальные морфологические изменения при акне связаны с нарушением процессов ороговения устья волосяного фолликула и образованием микрокомедонов, которые закупоривают выводной проток сальной железы волосяного фолликула. Создавшиеся в результате этого анаэробные условия являются оптимальными для быстрого роста и размножения Propionibacterium acnes, с жизнедеятельностью которого связывают формирование воспалительных элементов угревой сыпи. В результате хронического воспаления на месте разрешившихся элементов угревой сыпи формируются стойкие дисхромии и рубцы.
Значительная роль в механизме образования акне отводится половым гормонам.
Кожа человека является комплексом андрогенчувствительных структур (сальные и потовые железы, волосяные фолликулы). Первые клинические признаки акне появляются в пубертатном периоде на фоне гиперактивной работы половых желез. Нередко угри возникают у женщин в связи с длительным приемом андрогенов при различных эндокринных заболеваниях, анаболических стероидов и противозачаточных препаратов. Авторы одной из теорий возникновения обыкновенных угрей во главу угла ставят наследственную предрасположенность.
Усугубить течение акне могут различные экзо- и эндогенные факторы: профессиональные вредности, косметические средства, длительная инсоляция.
Классификация, предложенная G. Plewig, A. Kligman (1991 г.), следующая.
Различают следующие клинические формы акне:
Тяжесть заболевания оценивается на основании подсчета высыпаний на одной стороне лица; классифицируют по градации и степени тяжести. Градация I — количество комедонов менее 10; II — 10–25; III — 26–50; IV — более 50. Степень I — количество папуло-пустул менее 10; II — 10–20; III — 21–30; IV — более 30.
Папулезные акне — воспалительный инфильтрат у основания комедонов, в результате чего образуется небольшой узелок ярко-красного цвета, слегка возвышающийся над уровнем кожи.
Пустулезные акне возникают на месте папулезных, воспалительный инфильтрат увеличивается, в центре узелков появляется полость с гнойным содержимым.
Индуративные акне формируются в результате мощного инфильтрата вокруг воспаленных волосяных фолликулов, достигающего размеров боба. Они обычно оставляют обезображивающие рубцы.
Флегмонозные акне образуются в результате слияния крупных пустул, глубоко залегающих и быстро созревающих, склонных к абсцедированию. Они имеют багрово-красный цвет и достигают размеров сливы.
Конглобатные акне — глубокие абсцедирующие инфильтраты, образовавшиеся около нескольких комедонов и фолликулитов, с образованием крупных конгломератов. После разрешения остаются келлоидные рубцы.
Выбор тактики лечения зависит от клинической формы заболевания, тяжести и длительности течения, переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
В комплексной терапии большое внимание уделяется режиму питания. Больным рекомендуют ограничить потребление животных жиров, копченостей, легкоусвояемых углеводов (мед, варенье), а также экстрактивных веществ.
Перед лечением рекомендуется провести клинико-лабораторное обследование больного, выяснить причину возникновения данного заболевания, факторы риска.
Обязательные лабораторные исследования: биохимический анализ крови (общий билирубин и его фракции, триглицериды, аланин-аминотрансфераза, аспартат-аминотрансфераза, холестерин, щелочная фосфатаза, креатинин, глюкоза).
Рекомендуемые лабораторные исследования: проверка гормонального профиля у женщин при наличии клинических признаков гиперандрогенемии (фолликулостимулирующий гормон, лютеинизирующий гормон, свободная фракция тестостерона и др.); выделение и идентификация микробной флоры кожи с определением чувствительности к антибиотикам; бактериологическое исследование кишечной флоры; общий анализ крови.
Применяется местная и системная терапия.
Наружные препараты, включающие кератолитики (комедонолитики), себостатики, противовоспалительные, антибактериальные средства назначают в виде монотерапии при невоспалительных акне легкой и средней тяжести, при воспалительных акне легкой степени.
Рекомендовано протирать кожу обезжиривающими и дезинфицирующими спиртовыми растворами с антибиотиками (5% левомицетиновый спирт), взбалтываемыми взвесями с серой, ихтиолом; резорцином (2%), салициловой кислотой (2–5%), камфорой (5–10%).
Кератолитики — препараты, нормализующие процессы кератинизации в устье фолликула, предотвращают образование микрокомедонов.
Третиноин (ретин-А) — крем или лосьон равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки. Курс лечения — 4–6 нед. Побочные эффекты: сухость, гиперемия, отечность, временные очаги гипер- или гипопигментации, фотосенсибилизация.
Адапален (дифферин) — метаболит ретиноида. Оказывает противовоспалительное действие, обладает комедонолитической активностью, нормализует процессы кератинизации и дифференциации эпидермиса. 0,1% крем или гель равномерно, не втирая, наносят на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед терапии, стойкое улучшение — через 3 мес от начала терапии. Побочные эффекты заключаются в покраснении и шелушении кожи. Не рекомендовано применение во время беременности и в период кормления грудью. Следует избегать попадания в глаза и на губы, не подвергать инсоляции; не рекомендовано использовать косметические продукты с подсушивающим или раздражающим эффектом (в том числе духи, этанолсодержащие средства). Обычно терапию начинают с геля, при чувствительной и сухой коже показан крем, содержащий увлажняющие компоненты.
Препараты, обладающие антибактериальным действием, назначают при воспалительных формах акне легкой и средней тяжести; при тяжелых формах акне — как дополнение к системной антибиотикотерапии.
Эритромициновую мазь (10 000 ЕД/г) наносят 2 раза в сутки. Продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Пиолизин — комбинированный препарат, мазь для наружного применения, содержащая фильтрат питательной среды бульонных культур микроорганизмов (Escherichia Coli, Pseudomonas aeruginosa, Streptococcusspp., Enterococcus spp., Staphylococcus spp.), консервированных раствором фенола, а также салициловую кислоту и цинка оксид. Оказывает противомикробное, противовоспалительное, иммуностимулирующее действие, улучшает регенерацию тканей. Мазь наносят тонким слоем на пораженные участки кожи 1–3 раза в сутки или чаще — в зависимости от состояния больного. Противопоказанием служит повышенная чувствительность к салицилатам.
Бензоил пероксид (базирон АС) — обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности. Оказывает комедонолитическое и противовоспалительное действие, улучшает оксигенацию тканей, подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Зинерит — благодаря содержанию эритромицин-цинкового комплекса оказывает противовоспалительное, антибактериальное, комедонолитическое действие. Выпускается в виде порошка для приготовления раствора для наружного применения в комплексе с растворителем и аппликатором. Наносят тонким слоем на пораженный участок кожи 2 раза в сутки; утром (до нанесения макияжа) и вечером (после умывания). Курс лечения — 10–12 нед. После высыхания раствор становится невидимым.
Клиндамицин (далацин) — 1% гель, наносят его тонким слоем 2 раза в сутки. Побочные местные реакции проявляются в виде сухости кожи, покраснения, кожного зуда, шелушения, повышенной жирности кожи. Противопоказанием является указание в анамнезе колита, связанного с применением антибиотиков.
Азелаиновая кислота (скинорен) — 15% гель, 20% крем. Наносят равномерно тонким слоем 2 раза в сутки на предварительно очищенные (мягкими очищающими средствами и водой) участки кожи лица и, при необходимости, шеи и верхней части груди, пораженной угревой сыпью. Выраженное улучшение обычно наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин. В случаях сильно выраженного раздражения кожи в первые недели лечения препарат можно применять 1 раз в сутки.
Цинка гиалуронат (куриозин) — гель, наносится тонким слоем на тщательно очищенную кожу 2 раза в день. Возможно ощущение стягивания кожи, гиперемия кожных покровов. Обычно данные проявления исчезают самостоятельно при продолжении терапии. Не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Системная терапия назначается для лечения больных со среднетяжелой или тяжелой формами акне, особенно в случае образования рубцов, а также при выраженной депрессии на фоне легкого течения акне. Кроме того, такое лечение показано при отсутствии эффекта от наружной терапии, проводимой в течение 3 мес.
Антибиотики (макролиды, тетрациклины) применяются не более 2–3 нед.
При неэффективности антибактериальной терапии или торпидном течении заболевания рекомендован синтетический ретиноид изотретиноин (роаккутан) — суточная доза составляет 0,5–1,0 мг на 1 кг массы тела, не должна превышать 60–80 мг/сут, капсулы принимать во время еды. Противопоказан беременным, кормящим матерям. Контрацепцию рекомендуют начать за 1 мес до начала терапии, проводить в течение всего ее срока и еще 1 мес после окончания лечения, так как препарат обладает тератогенным и эмбриотоксическим эффектом. Не рекомендуется сочетать с антибиотиками тетрациклинового ряда.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности обычной терапии показано применение антиандрогенов (андрокур, диане-35), эстрогенов (жанин). Гормональные препараты назначаются женщинам со среднетяжелой и тяжелой формами акне после консультации гинеколога-экдокринолога с последующим наблюдением.
Для сокращения сроков медикаментозной терапии, закрепления положительного результата лечения и продления ремиссии необходимо дополнительно применять комплекс средств лечебной косметики.
Правильное очищение кожи — один из обязательных этапов избавления от угрей.
Очищающий гель «Клинанс» (лаборатория Авен, Пьер Фабр Дермо-Косметик, Франция) бережно очищает кожу с акне, не нарушая гидролипидную пленку. Смывается водой.
Регулирующий крем «Диакнеаль» воздействует на все звенья патогенеза акне за счет уникального сочетания ретинальдегида и гликолевой кислоты. Выравнивает рельеф кожи, препятствует формированию рубчиков. Наносят 1 раз вечером на сухую очищенную кожу. Применяется с 15-летнего возраста.
Себорегулирующий, кераторегулирующий крем «Клинанс К» смягчает, выравнивает кожу, устраняет «черные точки», небольшие воспалительные элементы. Применяется с 12-летнего возраста. Наносят на сухую очищенную кожу 1–2 раза в день.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносят на очищенную кожу утром и/или вечером.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж наносят 1–2 раза в день себорегулирующую матирующую эмульсию «Клинанс» (бесцветную и тональную), а также двухцветный корректирующий карандаш «Клинанс» для маскировки акне, зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие. Наносят точно на элементы акне.
Рекомендована серия средств «Эксфолиак» (Мерк Медикасьон Фамильяль, Франция): очищающий гель «Эксфолиак» (для гигиены) и кремы (крем 10, являющийся базовым средством при уходе за кожей с акне I–II степени тяжести; крем-15 — для ежедневного ухода за кожей при акне III-IV степени тяжести).
Препараты серии «Клерасил Ультра» (Реккит Бенкизер): очищающий лосьон, гель для умывания, гель для глубокого очищения, крем от угревой сыпи — способствуют хорошей очистке кожных пор, обладают противовоспалительным, антибактериальным, комедонолитическим, себоцидным действием.
Средства серии «Сетафил» (Галдерма, Швейцария) — гель для ежедневного очищения и ухода за кожей и лосьон, наносимый 2–3 раза в сутки или по мере необходимости. Лосьон можно смывать водой или оставлять на коже.
Препараты линии «Зениак» (Лаборатории эволюционной дерматологии, Франция) предназначены для жирной кожи, склонной к появлению угрей. Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ.
После применения очищающего геля, не содержащего мыла, роликового карандаша для локального ухода, лосьона, крема исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри.
В качестве средства ухода за кожей, склонной к появлению угрей, используют «Сфингогель» (Лаборатории эволюционной дерматологии) — очищающий гель для умывания 1–2 раза в сутки до исчезновения высыпаний, не менее 2 мес. В качестве поддерживающего лечения применяют 1 раз в день вечером, постоянно. Назначается как самостоятельно, без добавления традиционных лечебных средств, так и в сочетании с препаратами системного действия.
Угревую болезнь необходимо дифференцировать с воспалительными формами (розовыми угрями). В патогенезе розацеа ведущую роль играют сосудистые нарушения, обусловленные воздействием экзогенных (алкоголь, горячие напитки, пряности, обнаружение в коже клещей Demodex folliculorum) и эндогенных факторов (заболевания эндокринной системы, нарушения иммунной системы и др.).
Начало заболевания характеризуется ливидной эритемой, которая многие месяцы и годы может быть единственным клиническим признаком.
В дальнейшем на месте эритемы на коже лба, подбородка появляется инфильтрация, возникают папулы, пустулы. Вследствие длительного хронического прогрессирующего течения патологический процесс приводит к образованию воспалительных узлов, инфильтратов и опухолевидных разрастаний за счет прогрессирующей гиперплазии соединительной ткани и сальных желез и к стойкому расширению сосудов.
Локализуются высыпания на носу, щеках, реже на подбородке, лбу, ушных раковинах.
Лечение зависит от стадии розацеа и включает местные и системные препараты.
Метронидазол — противопротозойное средство, применяют внутрь, по 250 мг 4 раза в сутки в течение 4–6 нед (возможно до 8 нед) или орнидазол по 500 мг 2 раза в сутки — 10 дней. Рекомендуются антибиотики (макролиды, тетрациклины) плюс холодные примочки с 1–2% борной кислотой, настоями лекарственных трав. Применяют:
Дополнительные методы лечения. Физиотерапевтические методы ускоряют разрешение воспалительных элементов угревой сыпи: электрофорез с 10–30% раствором ихтиола 2–3 раза в неделю, курс — 5–10 процедур, или криотерапия (криомассаж) 2–3 раза в неделю, курс — 10 процедур.
Внутриочаговое введение триамцинолона с 4% гентамицином (в соотношении 1:1) 1 раз в неделю является наиболее эффективным методом лечения узловато-кистозной формы угревой сыпи.
Аутогемотерапия рекомендуется при тяжелых формах угревой сыпи.
Лечение вторичных поствоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов). Микрокристаллическая дермабразия проводится 1 раз в неделю, рекомендовано 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения.
Кроме того, проводятся поверхностные химические пилинги альфагидроксильными кислотами (30–70%, рН менее 3,5). Пациентам со вторичными поствоспалительными изменениями не рекомендуется проводить глубокие шлифовки кожи (СО2-лазер, эрбиевый лазер, дермабразия), поскольку они нередко приводят к рецидиву угревой сыпи.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва
АКНЕ: патогенез и современные методы лечения
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет.
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет. В этом возрасте возможны два варианта течения заболевания — «физиологические» акне и «клинические» акне, наблюдаемые у 15% пациентов, которые требуют назначения лечения. У 7% пациентов возможно развитие поздних акне, возникающих после 40 лет [1, 3, 5].
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук
Новосибирский государственный университет, Новосибирск
Современные методы терапии угревой болезни
Вульгарные угри — хроническое полиэтиологическое заболевание волосяных фолликулов и сальных желез.
Вульгарные угри — хроническое полиэтиологическое заболевание волосяных фолликулов и сальных желез. Несмотря на имеющиеся эффективные средства лечения акне, за последние 10 лет отмечен рост заболеваемости как среди подростков, так и среди взрослого населения. Данное заболевание поражает до 95% пациентов в возрасте до 25 лет и более 50% — старше 25 лет. Юноши болеют чаще, чем девушки. Кроме того, стали отмечаться персистирующие формы болезни. После разрешения высыпных элементов на их месте формируются стойкие косметические дефекты: дисхромии, псевдоатрофии и рубцы.
Важными факторами патогенеза вульгарных угрей являются повышение продукции сальными железами кожного сала, изменение его химического состава, нарушение пролиферации и дифференцировки кератиноцитов, микробная колонизация сально-волосяных фолликулов.
Клинические формы акне подразделяются на невоспалительные (открытые и закрытые комедоны, милиумы) и воспалительные (поверхностные папулы и пустулы; акне глубокие индуративные, конглобатные; осложненные абсцедирующие, флегмонозные, молниеносные, акне-келоид, рубцующиеся).
Тяжесть заболевания оценивается в соответствии с классификацией, предложенной Американской академией дерматологии:
1-я степень — наличие комедонов и единичных папул;
2-я степень — папулезная сыпь и незначительное количество пустул;
3-я степень — папулы, пустулы и от 3 до 5 узлов;
4-я степень — выраженная воспалительная реакция в глубоких слоях дермы с формированием множественных болезненных узлов и кист.
Пациентам с проблемной кожей, склонной к повышенному салоотделению, раздражению и образованию комедонов, назначают препараты лечебной косметики.
Для ежедневного очищения кожи лица рекомендуется использование специальных гелей и лосьонов, обладающих кераторегулирующим, себорегулирующим и противовоспалительным действием. Ниже приводится краткая характеристика и отличительные особенности некоторых из них.
Гель «Клинанс» обладает очищающим действием на кожу, не нарушая при этом ее гидролипидную пленку; смывается водой.
Очищающий пенящийся гель «Эксфолиак» подходит для ухода за жирной и/или юношеской проблемной кожей с тенденцией к акне.
Препараты серии «Клерасил Ультра», такие как очищающий лосьон и гель для умывания, обладают противовоспалительным, антибактериальным и себоцидным действием. Гель для глубокого очищения отшелушивает омертвевшие клетки кожи, открывает поры и смягчает кожу.
Для ежедневного очищения и ухода за кожей используются средства серии «Сетафил»: гель и лосьон (наносится 2–3 раза в сутки или по мере необходимости; смывается водой или оставляется на коже).
Для очищения и ухода за смешанной и жирной кожей подходят препараты линии «Себиум», обладающие успокаивающим, кераторегулирующим и противовоспалительным действием: мицелловый раствор, мусс-очищающий гель и крем «Себиум AKN».
Мицеловый раствор подходит для смешанной и жирной проблемной кожи для очищения и снятия макияжа, обладает успокаивающим и регулирующим действием, мягко и быстро очищает кожу лица путем микроэмульгирования загрязнений, освобождает от излишков себума и макияжа, не вызывает сухости кожи (рН физиологический); краткость использования — 1–2 раза в день. Не требует смывания водой. Мусс-очищающий гель используется 1–2 раза в день, наносится на влажную кожу, вспенивается и смывается водой. Можно использовать как гель для бритья. Крем «Себиум AKN» наносят 1–2 раза в день на очищенную кожу. Он оказывает успокаивающее действие, уменьшает покраснение и раздражение, а также обладает кераторегулирующим и кератолитическим действием: уменьшает толщину рогового слоя, способствуя эвакуации себума, нормализует микрофлору кожи. Благодаря запатентованному комплексу Флюидактив® препятствует окислению сквалена.
В качестве очищающего геля для умывания используют «Сфингогель», 1–2 раза в сутки до исчезновения высыпаний, длительность курса — не менее 2 мес; в качестве поддерживающего лечения применяют 1 раз в день вечером.
С целью уменьшения воспаления и снижения риска патологического рубцевания используют спрей с термальной водой «Авен».
Для ежедневной гигиены кожи с тенденцией к акне используют очищающий пенящийся гель «Керакнил». Гель оказывает кераторегулирующее, бактерицидное, себорегулирующее, увлажняющее действие, не содержит мыла; применяется утром и вечером.
Для ухода за молодой кожей с угревой сыпью (до 25 лет) рекомендуется дневной крем «Сэлкосмет Юношеский». С целью профилактики угревой сыпи используется ночной «Юношеский крем»; средство нормализует влажность кожи, питает ее, активирует кровоснабжение, делает кожу мягкой и шелковистой.
Для уменьшения проявления сухости кожи, возникающей в процессе лечения, необходимо включать увлажняющие средства за кожей с индивидуальным подбором частоты их применения.
Лучше использовать предложенные средства в сочетании с другими, в том числе системными (в более тяжелых случаях заболевания).
Выбор тактики лечения зависит от клинической формы заболевания, его тяжести и длительности, от переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, от возраста, пола и психоэмоциональных особенностей пациента.
Наибольшие трудности представляет терапия больных со среднетяжелыми (2-й и 3-й степени тяжести) и тяжелыми (4-я степень) формами угревой болезни, при наличии индуративных, флегмонозных, конглобатных угрей и в случаях образования рубцов.
Индуративные акне формируются в результате инфильтрата (достигающего размеров боба) вокруг воспаленных волосяных фолликулов и оставляют обезображивающие рубцы.
Флегмонозные акне образуются вследствие слияния крупных пустул, глубоко залегающих, быстро созревающих и склонных к абсцедированию; флегмонозные акне багрово-красного цвета и достигают размера сливы.
Конглобатные акне представляют собой глубокие абсцедирующие инфильтраты, возникающие вокруг нескольких комедонов и фолликулитов и образующие крупные конгломераты; после их разрешения остаются келоидные рубцы.
Противоугревые средства представлены системными и местными (наружными) средствами. При лечении угревой сыпи активно используют препараты группы ретиноидов: изотретиноин, третиноин, адапален.
При тяжелой форме угревой сыпи с торпидным течением рекомендован синтетический ретиноид изотретиноин (13-цис-изомер ретиноевой кислоты).
Изотретиноин взаимодействует с ядерными рецепторами клеток, тормозит гиперпролиферацию эпителия выводных протоков сальных желез, образование детрита и облегчает его эвакуацию; за счет этого снижается выработка кожного сала и облегчается его выделение, снижается воспалительная реакция вокруг желез. Суточная доза изотретиноина составляет 0,5–1, 0 мг на 1 кг массы тела и не должна превышать 60–80 мг/сут, капсулы необходимо принимать во время еды. Препарат обладает тератогенным и эмбриотоксическим действием, в связи с чем противопоказан беременным и кормящим матерям; не рекомендуется сочетать с антибиотиками тетрациклинового ряда. Для профилактики возможных побочных эффектов в виде фациального дерматита, хейлита, «сухого конъюнктивита» целесообразно использование увлажняющих и смягчающих кремов, гигиенической помады, увлажняющих глазных капель типа «искусственной слезы» с индивидуальным подбором частоты их применения.
Препарат третиноин (Ретин А) обладает комедонолитическим и антибактериальным действием. Третиноин в виде крема или лосьона равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки; курс лечения составляет 4–6 нед. Могут развиться побочные эффекты в виде сухости кожи, гиперемии, отечности, гипер- или гипопигментации, фотосенсибилизации.
Препарат адапален (Дифферин) является метаболитом ретиноида. Обладает выраженной комедонолитической активностью и противовоспалительным эффектом. Основной механизм действия — связывание с ядерными рецепторами клеток эпидермиса и регуляция финальной дифференцировки кератиноцитов. Дифферин выпускается в виде крема и геля 0,1%; наносится равномерно (не втирается) на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед применения, стойкое улучшение — через 3 мес. Побочные эффекты Дифферина заключаются в гиперемии и шелушении кожи; не рекомендуется использование во время беременности и в период кормления грудью; следует избегать попадания в глаза и на губы; не следует подвергаться инсоляции на время данной терапии, не рекомендуется совместное использование с косметическими препаратами, обладающими подсушивающим или раздражающим эффектом (в том числе духами, этанолсодержащими средствами). Терапию Дифферином начинают с геля, а при чувствительной и сухой коже назначают крем, содержащий увлажняющие компоненты.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности традиционной терапии показано применение антиандрогенов (Диане-35 — комбинация этинилэстрадиола 35 мкг и ципротерона ацетата 2 мг) и эстрогенов (Жанин — комбинация диеногеста 2 мг и этинилэстрадиола 30 мкг).
Комбинированные оральные контрацептивы назначают после консультации гинеколога-эндокринолога, с последующим наблюдением.
На фоне приема данных препаратов снижается деятельность сальных желез. Через 3–4 мес терапии значительно уменьшается жирность кожи и количество высыпных элементов. На основании сроков регрессирования акне рекомендовано назначать Диане-35 женщинам со 2-й степенью тяжести угревой болезни, а Жанин — при 3-й степени тяжести.
При воспалительных формах акне легкой степени рекомендуется использование наружных средств с антибактериальным действием (монотерапия); при тяжелых формах акне назначают антибиотики, а наружные антибактериальные препараты используют в качестве вспомогательной терапии. Далее представлены некоторые наружные антибактериальные средства.
Эритромициновая мазь (10 000 ЕД/г). Наносится 2 раза в сутки; продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Бензоила пероксид. Обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности; оказывает комедонолитическое и противовоспалительное действие; улучшает оксигенацию тканей; подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Комплекс «эритромицин + цинка ацетат дигидрат». Оказывает противовоспалительное, антибактериальное и комедонолитическое действие. Препарат выпускается в виде порошка в комплексе с растворителем и аппликатором — для приготовления раствора для наружного применения. Приготовленный раствор наносится тонким слоем на пораженные участки кожи 2 раза в сутки: утром (до нанесения макияжа) и вечером (после умывания) в течение 10–12 нед; после высыхания раствор становится невидимым.
Азелаиновая кислота. Выпускается в виде 15%-ного геля и 20%-ного крема; наносится равномерно тонким слоем 2 раза в сутки на предварительно очищенные участки кожи, пораженные угревой сыпью. Выраженное улучшение наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин; в случае сильно выраженного раздражения кожи в первые недели лечения препарат рекомендовано применять 1 раз в сутки.
Клиндамицин. Выпускается в виде 1%-ного геля; наносится тонким слоем 2 раза в сутки. Противопоказанием к назначению является указание в анамнезе колита, связанного с применением антибиотиков.
Цинка гиалуронидаза. Препарат обладает противомикробным действием, способствует усилению активности и пролиферации клеточных элементов, ускоряет регенерацию тканей, способствует поддержанию нормального тонуса и эластичности кожи. Препарат в виде геля тонким слоем равномерно наносится на тщательно очищенную кожу 2 раза в сутки; возможны побочные эффекты: ощущения жжения или стягивания кожи на месте аппликации (в начале лечения), гиперемия кожных покровов; гель не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Для быстрой коррекции локальных дефектов используют средства на основе ниацинамида — препараты серии «Эксфолиак»: крем, лосьон для жирной кожи с умеренными и острыми проблемами. «NC-гель» — средство нового поколения на основе ниацинамида. Также из серии «Эксфолиак» используют препарат «ТВИН-АК комплексный уход за кожей с устойчивыми и острыми формами высыпаний»; препарат представляет из себя уникальную комбинацию АНА (фруктовые кислоты) с ниацинамидом и действует на весь комплекс факторов, вызывающих акне.
Также на все звенья патогенеза акне воздействует регулирующая эмульсия «Вода в масле» — лечебный крем «Диакнеаль», представляющий уникальное сочетание 0,1%-ного ретинальдегида, 6%-ной гликолевой кислоты и термальной воды; рН составляет 3,5. Крем выравнивает рельеф кожи, препятствует образованию рубчиков; наносится 1 раз вечером на сухую очищенную кожу; может быть назначен в качестве базового ухода за кожей у пациентов с легким и среднетяжелым течением акне, а также в качестве поддерживающей терапии после основного курса топических ретиноидов; применяется с 15-летнего возраста.
При комедональной форме угревой сыпи рекомендовано назначать ретинол внутрь (по 100–300 тыс. МЕ 1 раз в сутки в течение 2–4 мес, до 6 мес) в комбинации с адапаленом местно (1 раз в сутки в течение 3–6 мес) или изотретиноин местно вечером 1 раз в сутки в течение 3–6 мес.
При папулезной форме угревой сыпи назначают ретинол внутрь (по 100–300 тыс. МЕ 1 раз в сутки в течение 3–4 мес, возможно до 6 мес) в комбинации с азелаиновой кислотой местно (1–2 раза в сутки в течение 3–6 мес, возможно постоянное применение) или цинка гиалуронат — местно (1–2 раза в сутки, 8–12 нед) в комбинации с бензоила пероксидом 2,5 — 10%-ный раствор (локально на воспалительные элементы 1–4 раза в сутки, 8–12 нед).
При пустулезной форме акне назначают комбинацию антибиотика с ретинолом и спиронолактоном: доксициклин внутрь по 0,1 г 1–2 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или клиндамицин внутрь по 0,15 —0,3 г 4 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или ко-тримоксазол внутрь по 480 мг 2 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или эритромицин внутрь по 250 мг 4 раза в сутки в течение 10–14 дней (возможно до 21–28 сут). Ретинол, входящий в данную схему терапии, назначают внутрь по 100–300 тыс. МЕ 1 раз в сутки в течение 2–4 мес (до 6 мес), а спиронолактон по 200 мг в сутки до 6 мес (назначают женщинам после 30 лет). Также возможна комбинация ципротерона (внутрь по 10 мг 1 раз в сутки с 5-го по 25-й день менструального цикла, 3–12 мес) с клиндамицином местно (1%-ный гель, 2 раза в сутки, 3–5 нед), или линкомицином, 3–5%-ная мазь (2 раза в сутки, 3–5 нед), или метронидазолом (1%-ный гель 2 раза в сутки, 3–5 нед), или эритромицином (1–5%-ный раствор или мазь 2 раза в сутки, 3–5 нед), или комплексом «эритромицин + цинка ацетат» (2 раза в сутки, 3–5 нед).
Также возможно назначение адапалена местно (1 раз в сутки, 3–6 мес) или изотретиноина местно вечером (1–2 раза в сутки, 8–12 нед).
При индуративной, узловато-кистозной или пустулезной форме угревой сыпи, при склонности к рубцеванию назначают изотретиноин внутрь 0,5–1 мг/кг (максимальная суточная доза — 60–80 мг) 1 раз в сутки в течение 2–4 нед; в дальнейшем дозу постепенно снижают (кумулятивная доза не должна превышать 150 мг/кг). Общая продолжительность лечения — от 4 до 6 мес. Перед назначением препарата и на протяжении всего периода лечения обязателен ежемесячный контроль биохимических показателей крови (билирубин, АСТ, АЛТ, триглицериды, холестерин).
При тяжелой форме конглобатных угрей до применения изотретиноина целесообразно назначить антибиотики (цефалоспорины, гентамицин) коротким курсом и преднизолон. Такая схема лечения позволяет уменьшить выраженность воспаления в первые месяцы лечения изотретиноином.
Возможны также следующие схемы: гентамицин в/в или в/м по 80 мг 2 раза в сутки, или цефотаксим в/в или в/м по 1–2 г 2–3 раза в сутки в течение 7–10 сут, или цефуроксим в/в или в/м по 0,75 г 3 раза в сутки, курс 7–10 дней в комбинации с преднизолоном внутрь 30–40 мг в сутки (с постепенным снижением дозы до полной отмены в течение 1 мес приема изотретиноина).
При лечении изотретиноином стойкая ремиссия ожидается через 4–6 мес от начала лечения. В случае возникновения рецидивов (тяжелые формы угревой сыпи, недостаточная кумулятивная доза препарата, при гиперандрогенемии у женщин) необходим повторный курс с дозой, составляющей не менее 50% от первоначальной.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносится на очищенную кожу утром и/или вечером.
Для ускорения разрешения воспалительных элементов назначаются физиотерапевтические методы: электрофорез с 10–30%-ным раствором ихтиола 2–3 раза в неделю (курс — 5–10 процедур) или криотерапия (криомассаж) 2–3 раза в неделю (курс — 10 процедур).
Эффективным методом лечения узловато-кистозной формы угревой сыпи является внутриочаговое применение триамцинолона с гентамицином (мазь 4%-ная) в соотношении 1 : 1 один раз в неделю.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж используют себорегулирующую матирующую эмульсию «Клинанс» 1–2 раза в день либо крем «Эксфолиак», обладающий корректирующим и матирующим эффектом. Для маскировки акне применяется двухцветный корректирующий карандаш «Клинанс», зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие.
Крем «Клинанс К» используют в период подготовки к косметическим процедурам (химическим пилингам и косметическим чисткам лица). Хорошо переносится, снимает воспаление и обладает смягчающим эффектом (благодаря термальной воде «Авен»). Может сочетаться с наружными препаратами для лечения угревой сыпи, содержащими антибиотики, бензоила пероксидом, адапаленом. Крем нельзя использовать с ретиноидами (наружными и системными). Также возможно использование и по окончании медикаментозного противоугревого лечения в качестве поддерживающей наружной терапии.
Препараты линии «Зениак» предназначены для жирной кожи, склонной к появлению угрей. Они обладают противовоспалительным, комедонолитическим, отшелушивающим, себоцидным действием, нормализуют процессы кератинизации эпидермоцитов кожи, предотвращая таким образом формирование «рубчиков». Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ; кожа очищается, увлажняется. После применения очищающего геля исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри. Препараты назначаются как в виде монотерапии, так и в сочетании с антибиотиками, синтетическими ретиноидами при невоспалительных и воспалительных формах акне и постакне.
Крем «Керакнил» обладает выраженным себорегулирующим, подсушивающим, увлажняющим эффектами. Рекомендуется применять при легкой и среднетяжелой формах акне не менее 3 мес. Отмечен хороший косметический эффект после нанесения крема благодаря матирующему действию, которое обеспечивается включением в его состав полиметилакрилата. После применения крема облегчается процедура чистки кожи, и поэтому он может быть рекомендован в качестве предпилинговой подготовки и постпилингового ведения в домашних условиях. Крем оказывает положительное воздействие на поствоспалительную пигментацию и мелкие рубцы на месте бывших угревых высыпаний.
В качестве профилактики образования атрофических рубцов, возникающих после акне или фурункулеза, рекомендуется применение геля «Контратубекс», оказывающего фибринолитическое, противовоспалительное, кератолитическое действие. Гель стимулирует клеточную регенерацию без гиперплазии, ингибирует пролиферацию келоидных фибробластов; применяется 2–3 раза в сутки, курс лечения при свежих рубцах составляет в среднем 4 нед.
Для лечения вторичных послевоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов) применяется микрокристаллическая дермабразия, проводимая 1 раз в неделю курсом в 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения. Поверхностные химические пилинги проводят альфагидроксильными кислотами (30–70%, рН менее 3,5). Правильно выполненное кислотное шелушение кожи позволяет в большинстве случаев достичь положительных результатов. Вместе с тем, как и любая другая процедура, различные виды химического пилинга должны выполняться по строго определенному протоколу, с учетом типа кожи, ее чувствительности, показаний и противопоказаний. Нерациональное стремление к увеличению степени воздействия кислоты на кожу может привести не только к росту осложнений и нежелательных побочных реакций, но и к снижению эффективности терапии.
Актуальность проблемы угревой болезни обусловлена высокой частотой обращений пациентов и разнообразием существующих методик лечения. Нередко после лечения, назначенного дерматологом, пациенты обращаются к косметологам, которые рекомендуют различные процедуры: ручную чистку лица, электрокоагуляцию, криотерапию, сопровождающиеся болезненными ощущениями у пациента во время их проведения; после процедур часто остаются временные последствия в виде покраснений, корочек, застойных пятен, что отрицательно сказывается на психоэмоциональном состоянии пациентов.
В настоящее время из немедикаментозных способов в комплексном лечении пациентов с акне применяются кислородно-озоновая терапия, ультразвуковой пилинг, микротоковая терапия.
На ХХ Всемирном конгрессе по дерматологии (Париж, 2002) были разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (таблица).
Алгоритм лечения включает препараты первого выбора, альтернативные для мужчин и женщин, и поддерживающую терапию, включающую топические ретиноиды и бензоила пероксид.
Разумное комбинированное назначение препаратов для наружного и системного применения позволяет добиться хорошего клинического эффекта, улучшить качество жизни у большинства больных различными формами угревой болезни.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва