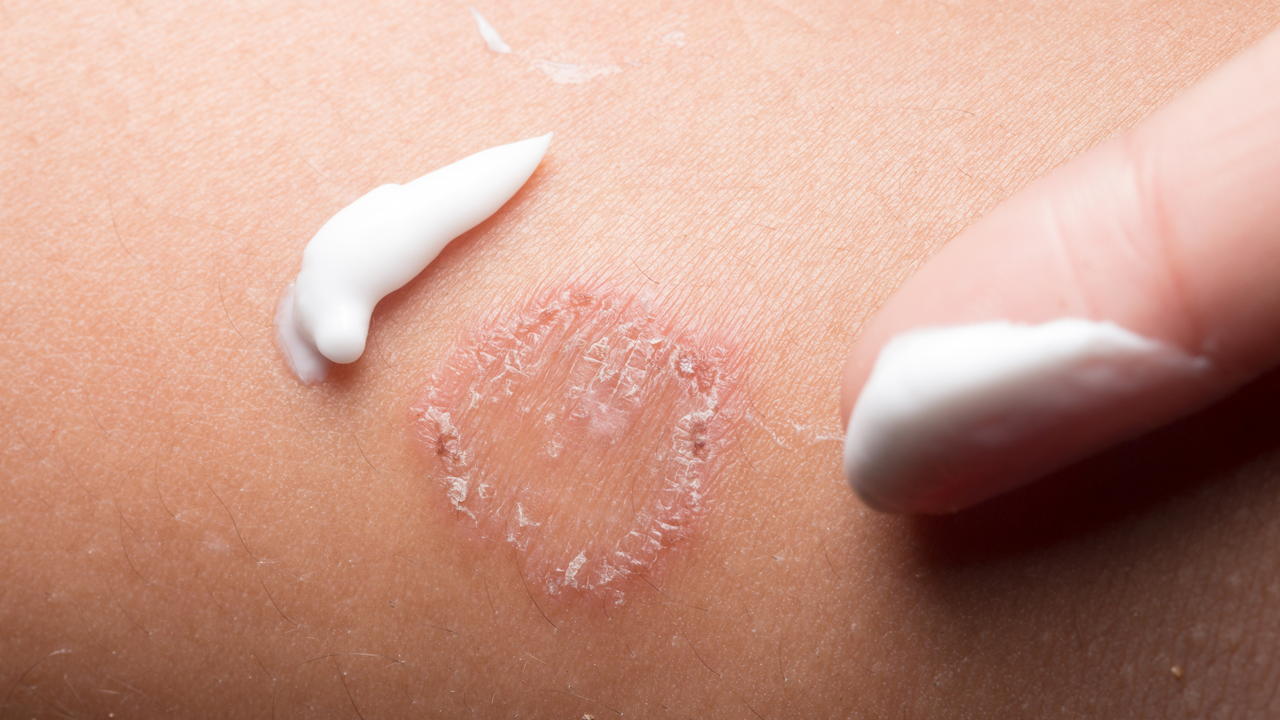
Чем лечить атипичный дерматит у ребенка
Атопический дерматит у детей: диагностика и терапия
Атопический дерматит является распространенным аллергическим заболеванием в детском возрасте. Он характеризуется возникновением воспалительных изменений на коже, сопровождаемых зудом.
Причем этот процесс имеет хроническое, иногда рецидивирующее течение. Связано оно, главным образом, с формированием повышенной реактивности кожи на различные экзогенные, аллергенные и неспецифические факторы.
Президент Ассоциации детских аллергологов и иммунологов России, член–корр. РАН, проф., д.м.н. Иван Иванович Балаболкин представляет современные подходы к диагностике и терапии атопического дерматита у детей и подростков.
Распространенность атопического дерматита колеблется от 6 до 20%. Почти у 77% пациентов он развивается уже в первые два года жизни. Важность данного заболевания состоит в том, что возникновение атопического дерматита у ребенка свидетельствует о том, что на нем процессы аллергии не закончатся — могут возникнуть другие проявления аллергического процесса. Например, к 7-летнему возрасту у 43% детей, страдающих атопическим дерматитом, развивается бронхиальная астма, а у 45% — аллергический ринит.
Основным фактором, определяющим развитие атопического дерматита у детей, как и аллергических заболеваний, является, прежде всего, генетический. К атопическим относятся заболевания, имеющие в своей основе генетическую склонность к повышенной продукции иммуноглобулинов класса I. Кроме того, развитию атопического дерматита у детей способствуют мутации гена филаггрина, которые приводят к нарушению барьерной функции кожи и, как следствие, повышенному проникновению аллергенов во внутренние среды организма, что способствует развитию ранней сенсибилизации организма к экзогенным аллергенам.
Среди инфекционных факторов развития атопического дерматита — высокий уровень обсемененности кожи Staphylococcusaureus, который способствует увеличению продукции иммуноглобулина класса I, а также развитию у больных дисбиотических изменений в организме, которые считаются на современном этапе фактором, способствующим формированию атопического дерматита в связи с тем, что у этих больных отмечается снижение иммунного ответа, предотвращающего развитие аллергии.
Важным фактором является также проживание детей в экологически неблагоприятных районах.
Раньше атопический дерматит сводился к развитию IgE-опосредованного процесса вследствие изменений в гуморальном звене иммунитета. Сегодня, в связи с получением новых данных, учитывается то, что в развитии атопического дерматита участвует и врожденный иммунитет. Причем выделяют два варианта заболевания. При первом варианте, т.н. IgE–опосредуемом атопическом дерматите, это участие прослеживается по линии активации врожденных лимфоидных клеток второго типа (ILC2), которые как и Th2 лимфоциты вызывают в организме, во–первых, повышенное образование иммуноглобулинов класса I, а, во–вторых, приводят к развитию аллергического воспаления кожи.
При втором варианте, не-IgE–опосредуемом атопическом дерматите, развитие заболевания связано с преобладанием Th1 иммунного ответа и увеличением уровня IFN-γ и TNF-α в сыворотке крови.
Развитие атопического дерматита связано с развитием сенсибилизации организма к различного рода экзогенным аллергенам: к пищевым аллергенам (белки коровьего молока, яйцо, рыба, цитрусовые и т.д.) — у детей раннего возраста, а с течением развития заболевания — к аэроаллергенам (пыльца растений, споры грибов, клещи домашней пыли). Кроме того, в развитии атопического дерматита имеет также значение развитие сенсибилизации к бактериальным аллергенам (стафилококки и стрептококки), различного рода грибам (Pityrosporum) и лекарственным аллергенам.
На сегодняшний день выявляются изменения в кишечной микробиоте детей с атопическим дерматитом и проявляются чаще всего у детей с IgE-опосредуемым атопическим дерматитом (60–80%) по сравнению с не-IgE-опосредуемым атопическим дерматитом (от 0 до 20%). У детей с IgE-опосредуемым атопическим дерматитом, по сравнению с не-IgE-опосредуемым атопическим дерматитом, чаще высевались S. aureus (79,6 и 28,8% соответственно) и условно-патогенная микрофлора (59,2 и 22,2%), чаще выявлялся дефицит лактобацилл (83,9 и 33,3%)
Большая частота нарушения микробиоценоза кишечника у детей с IgE-опосредуемым атопическим дерматитом обусловлена более выраженными нарушениями защитных свойств слизистых оболочек, дефицитом антимикробных пептидов, снижением продукции IFN-γ
Изменение состава микробиома и снижение видового разнообразия увеличивает риск возникновения атопического дерматита вследствие развивающегося дефицита Treg и дисбаланса Th1/Th2.
Говоря о диагностических критериях, следует отметить, что для атопического дерматита характерны зуд кожи, сухость кожных покровов, симметричность высыпаний. Клиническими проявлениями атопического дерматита являются такие морфологические элементы высыпаний, как эритема, папулы, везикулы, экскориации, шелушение, утолщение кожи (инфильтрация), лихенизация (усиление кожного рисунка). В начале болезни эритема, папулы возникают на щеках, лбу, ягодицах, в последующем — распространяются на голову, туловище, разгибательные поверхности верхних и нижних конечностей. С увеличением продолжительности болезни появляются диффузные очаги поражения кожи, лихенизированные бляшки на шее, в локтевых и коленных сгибах, захватывающие запястья, внутренние поверхности бедер и паховые складки.
Существуют, однако, и вспомогательные признаки, а именно:
а также ряд других признаков.
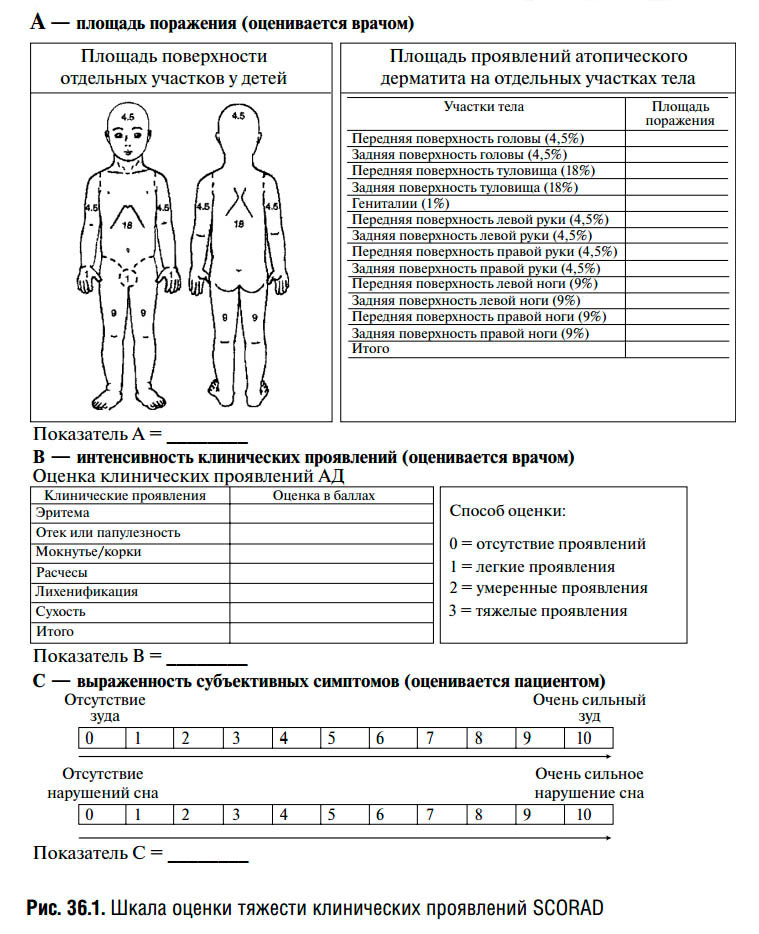
В настоящее время принято условно считать, что существуют два типа атопического дерматита — экзогенный (аллергический) и эндогенный (неаллергический). Кроме того, атопический дерматит классифицируют по возрасту ребенка (младенческий, детский, подростковый), по клиническим формам заболевания (экссудативная, эритематозно-сквамозная, эритематозно-сквамозная с лихенизацией, лихеноидная и пруригинозная), а также по распространенности воспалительного процесса (локализованный, распространенный, диффузный). Оценка тяжести атопического дерматита во всем мире осуществляется по системе SCORAD (легкая степень тяжести — до 20 баллов, средняя — 20–40 баллов, тяжелая — выше 40 баллов).
При современных подходах к терапии детей, страдающих атопическим дерматитом, считается, что наиболее оптимальным ведением терапии является персонифицированная (индивидуализированная) терапия, проводимая с учетом результатов аллергологического и клинического обследования и ответа на лечение, с учетом общего состояния больного и выявления коморбидных состояний.
При проявлениях пищевой аллергии назначается элиминационная диета. Например, при аллергии к белкам коровьего молока у детей первого года жизни в случае тяжелого и среднетяжелого атопического дерматита производится назначение гидролизованных молочных смесей. Однако в последнее время лечебные свойства таких смесей ставятся под сомнение. Кроме того, поскольку с возрастом развивается толерантность к ранее непереносимым продуктам, гидролизованные молочные смеси можно назначать лишь в тяжелых случаях, а других случаях — искать другие замены коровьему молоку.
Еще одним подходом к терапии атопического дерматита является элиминация других причинно–значимых аллергенов и неспецифических триггерных факторов.
ПРЕПАРАТЫ ВЫБОРА ПРИ НАРУЖНОЙ ТЕРПИИ
Для лечения атопического дерматита проводится также наружная терапия, фармакотерапия (антигистаминные препараты, системные глюкокортикостероиды, иммунодепрессанты), таргетная терапия, аллергенная иммунотерапия, физиотерапия и другие методы лечения.
На сегодняшний день при наружной терапии основным средством терапии считаются топические глюкокортикостероиды (ГКС), которые обладают выраженной противовоспалительной активностью и способны подавлять воспаления пор, пролиферацию клеток Лангерганса и тучных клеток и миграцию Т–лимфоцитов и эозинофилов в кожу.
Назначение тех или иных лекарственных форм топических ГКС определяется характером выявляемого воспаления и его локализацией. Назначается:
Для лечения топическими глюкокортикостероидами (ГКС) максимальная возможная площадь поражения кожи должна быть не более 20%, не следует назначать галогенсодержащие ГКС на кожу лица, складок, в анальной области, места опрелостей кожи у детей первых лет жизни.
Общее требование на сегодняшний день таково — ГКС не следует применять при продолжительном лечении. Сегодня достаточно 5–7 дней (максимум 10–14 дней) для того, чтобы снять острые воспалительные процессы.
Основными препаратами для лечения атопического дерматита являются Адвантан, Лакоид, Элоком. Причем последний препарат обладает повышенным противовоспалительным эффектом, однако при его применении можно ожидать некоторые побочные явления.
Альтернативу использования ГКС сегодня видят в применении топических ингибиторов кальциневрина, которые обладают способностью подавлять воспалительный процесс кожи за счет ингибирования процесса активации Т-лимфоцитов. Сегодня в России применяются 2 МНН: Пимекролимус, который может применяться у детей с 3-месячного возраста, и Такролимус, применяемый для лечения тяжелых и резистентных к терапии форм атопического дерматита у детей с 2-летнего возраста. Особенность этих препаратов заключается в том, что они являются препаратами первой линии терапии на чувствительных участках кожи при атопическом дерматите. Уменьшение воспаления кожи при атопическом дерматите у детей отмечается при назначении 0,03% мази Такролимус 2 раза в день до полного исчезновения его симптомов (не более 6 недель). Пимекролимус в виде 0,1% крема наносят на пораженные участки кожи 2 раза в день до исчезновения симптомов. Оба этих препарата могут подавлять воспалительные процессы на коже при любом развитии событий и любой деятельности на протяжении длительного курса лечения.
Одним из требований при лечении атопического дерматита у детей является борьба с сухостью кожи и проведение противовоспалительной терапии при обострении заболевания и в период его ремиссии. Увлажняющие (смягчающие) средства лечебной косметики способствуют восстановлению целостности рогового и липидных слоев кожи, устранению ее сухости, уменьшению зуда и частоты обострений дерматита. Таким действием обладают кремы Атодерм, Локобейз, Ксемоз, Экзомега, Трикзера+. Крем «Урьяж» (Cu-Zn+) обладает еще и противовоспалительным действием.
Применение наружных увлажняющих кожу средств у детей с наследственным предрасположением с 3-й недели после рождения в течение 6 месяцев способствует снижению заболеваемости атопическим дерматитом в 2 раза за счет коррекции субклинической дисфункции эпидермального барьера кожи.
Сегодня в лечении атопического дерматита используются преимущественно антигистаминные препараты 2-го поколения в связи с наличием у них помимо противозудного еще и противовоспалительного длительного по продолжительности действия и хорошей переносимости. Эти препараты (цетиризин, левоцетиризин, дезлоратадин, эбастин и др.) обладают выраженной противоаллергенной активностью и способствуют повышению эффективности проводимого лечения при атопическом дерматите за счет значительного уменьшения зуда кожи и обратного развития экссудативного компонента воспаления и воспалительной клеточной инфильтрации кожи при атопическом дерматите
Антигистаминные препараты 1–го поколения также обладают антигистаминовым действием и противоаллергическим действием, но они характеризуются наличием значительного седативного свойства. Их применение считается целесообразным только при тяжелом атопическом дерматите, при котором отмечается выраженный зуд кожи и нарушение сна.
Существование инъекционных форм супрастина и тавегила дает возможность включать их в лечение тяжелых форм атопического дерматита у детей.
При тяжелых формах атопического дерматита продолжают применять иммуносупрессивную терапию циклоспорином А. Продолжительное лечение (от 12 до 36 недель) этим препаратом в суточной дозе от 2,5 до 4 мг/кг способствует обратному развитию воспаления кожи и уменьшению зуда кожных покровов с последующим достижением клинической ремиссии болезни или значительного уменьшения ее симптомов.
Если говорить об эффективности таргетной терапии при атопическом дерматите, то обращают на себя внимание иммунобиологические препараты омализумаб, ритуксимаб и дупилумаб. Несмотря на то, что официально во всем мире омализумаб (анти-IgE– терапия) разрешен для применения у больных с астмой, существуют исследования по его использованию при тяжелом IgE-опосредуемом атопическом дерматите. По данным этих немногочисленных исследований, он способствует уменьшению клинических проявлений атопического дерматита и повышает качество жизни больных. Ритуксимаб (содержит моноклональные антитела к CD20) снижает тяжесть атопического дерматита. Дупилумаб (содержит антитела к IL-4 и IL-13) значительно улучшает состояние пациентов со среднетяжелым и тяжелым течением атопического дерматита.
Предупреждающее действие на развитие атопического дерматита у детей могут оказывать пробиотики. Применение бифидобактерий и лактобацилл беременными матерями детей высокого риска по развитию аллергии на протяжении последних 6 месяцев беременности и постнатально рожденными ими детьми в течение 12 месяцев предупреждало развитие атопического дерматита в первые два года их жизни. Повышению эффективности комплексной терапии атопического дерматита способствует восстановление интестинальной микробиоты.
При терапии атопического дерматита у детей, осложненного вторичной инфекцией, эффективно применяются антисептики (метиленовый синий 2–3% водный раствор, бриллиантовый зеленый, фукорцин, нитрофунгин, бетадин), мази и кремы с антибиотиками и антисептиками (Банеомицин, Гентамицин, Гарамицин, Фуцидин, Бактробан), а также комбинированные препараты (Пимафукорт, Тридерм, Акридерм ГК, Оксикорт, Полькортолон, Фуцикорт, Цинк-пиритион (Скин-кап), Ликопид).
Среди других современных методов лечения детей с атопическим дерматитом применяются препараты, приготовленные из корней солодки (Глицирризиновая кислота, Глицирам), витамины А, В5, В6, Д, энтеросорбцию. Кроме этого, не стоит забывать о физиотерапевтических методах (магнитотерапия, узкополосная средневолновая УФО–терапия), традиционной наружной противовоспалительной терапии, а также о санаторно–курортном лечении на южном берегу Крыма и Северном Кавказе.
Средства от атопического дерматита
Атопический дерматит (АД) у детей является одним из наиболее распространенных заболеваний детей раннего возраста. Данное заболевание представляет собой аллергическое воспаление кожи, которое характеризуется зудом, а также частыми рецидивами и возрастными особенностями сыпи на коже. Как правило, дерматит появляется в раннем возрасте, при отсутствии лечения продолжает свое прогрессирование в более старшем возрасте, что значительно ухудшает качество жизни пациентов и их родных.
Распространенность атопического дерматита у детей
Исследования показывают значительный рост распространенности атопического дерматита у детей в РФ.
Также комитетом экспертов по астме и аллергии Европейского бюро ВОЗ была разработана и утверждена еще одна программа – GA2LEN. GA2LEN ( Global Allergy and Asthma European Network ) исследовало частоту встречаемости аллергической патологии среди подростков в возрасте от 15 до 18 лет. Согласно исследованию, наличие симптомов АД встречалось у 33 % подростков, распространенность АД по данным анкет – у 10%, подтвержденный диагноз – у 7% детей подросткового периода. У девочек в 1,5 раза больше, чем у мальчиков.
Причины и симптомы атопического дерматита у детей
Лечение атопического дерматита у детей
В данной статье мы уделим большое внимание именно лечению данного недуга, а также расскажем об основных особенностях применения лекарственных средств у малышей с атопическим дерматитом.
Основой лечения является наружная терапия с использованием различных лекарственных средств. Целью наружной (местной) терапии является полное устранение воспалительных изменений, зуда, а также восстановление водно-липидного слоя кожи. В качестве таких средств используются местные глюкокортикостероиды (гормоны), ингибиторы кальциневрина, эмоленты. Особое внимание уделим эмолентам. Эмоленты представляют собой средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. В ряде случаев назначается и системная терапия. Под системной терапией подразумевается использование средств, которые применяют внутрь. Наиболее часто в качестве системной терапии используют антигистаминные средства.
Ниже рассмотрим наиболее распространенные средства для лечения АД у детей.
Целью местной терапии атопического дерматита является полное устранение воспалительных изменений и зуда.
Гормоны
В качестве гормонов используют местные глюкокортикостероиды (МГК). Они являются наиболее сильными препаратами в начале заболевания, что позволяет в кратчайшие сроки добиться устранения симптомов данного заболевания. Длительность использования данных препаратов не должна превышать двух недель. По возможности, использование МГК должно быть коротким.
Что должны помнить родители при использовании данных средств:
Местные гормоны существуют различных классов, что зависит от силы их действия. Наиболее распространенными МГК являются: целестодерм, элоком, локоид, дермовейт, кутивейт.
Ингибиторы кальциневрина (ИК)
Особенностью данных средств является отсутствие осложнений, свойственных гормонам. Они могут использоваться вместе с гормонами. После устранения симптомов, МГК можно заменить на ИК, что позволит избежать развития осложнений. Наиболее распространены два лекарства из этой группы: пимекролимус и такролимус. Пимекролимус используется при легкой степени тяжести заболевания, тогда как такролимус используется в тяжелых случаях.
Эмоленты
Как было сказано выше, эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи. Тем самым они устраняют сухость и способствуют снижению зуда кожи. Используются как при обострении, так и в стадии ремиссии. Как правило, препараты используют несколько раз в сутки – утром и вечером. При отсутствии эффекта, возможно применение до 4-6 раз в день, иногда до 10 раз в сутки. Возможность более частого использования данных препаратов объясняется минимальностью побочных эффектов.
Эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи.
Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. Даже когда заболевание отступает, очень важно продолжать наносить эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
Ниже перечислим основные средства лечебной косметики, рекомендованные союзом педиатров России:
Помимо местного лечения, используются также и иные средства. Предпочтение отдается антигистаминным препаратам. Среди них используют: цетиризин, левоцетиризин, дезлоратадин, лоратадин, фексофенадин, рупатадин, эбастин.
Атопический дерматит является заболеванием, которое хорошо поддается лечению. В связи со значительным ростом данной патологии, у родителей должна быть повышенная настороженность в плане развития данного недуга у ребенка. Очень важно придерживаться рекомендаций лечащего врача, соблюдать диету и режим, использовать только те препараты, которые имеют доказательный характер. Не занимайтесь самолечением с применением народных средств, при возникновении симптомов заболевания обращайтесь к педиатру.
Атопический дерматит у детей
Атопический дерматит — это заболевание, при котором кожа сильно зудит, становится раздраженной, красной, сухой, имеет неровности.
Атопический дерматит — распространенное кожное заболевание, входящее в группу болезней кожи, объединенных более широким термином «экзема».
Существуют и другие типы экземы: нумулярная, дисгидротическая и т. д. Тем не менее, термины «экзема» и «атопический дерматит» часто используют как синонимы.
Как правило, атопический дерматит дебютирует в младенческом возрасте (в 3–6 месяцев) и встречается у 15–20 % детей. Чаще всего его течение максимально тяжелое в первые 1–3 года жизни, по мере взросления ребенка тяжесть болезни снижается. Обычно атопический дерматит исчезает к школьному возрасту или периоду полового созревания. Однако у некоторых людей заболевание может сохраняться всю жизнь, изредка обостряясь, или проявляясь постоянно.
Каковы причины болезни?
Следует различать причину и триггеры атопического дерматита.
Причина до конца не известна современной науке, основной версией является набор генетических, иммунных и кожных изменений, в частности, дефицит кожного белка филаггрина, который отвечает за удержание влаги в коже.
Триггеры атопического дерматита весьма разнообразны, атопическая кожа чрезмерно чувствительна к раздражению, поэтому обострение могут вызвать повышенное потоотделение, жара, грубая одежда, моющие средства, сухость воздуха и т. д. Дети с атопическим дерматитом могут параллельно иметь аллергию на продукты питания, домашних или других животных, пылевых клещей, пыльцу деревьев и травы — эти аллергены также могут являться триггерами обострений.
В целом атопический дерматит имеет волнообразное течение, периоды обострений (чаще всего возникающие по неочевидным причинам или без причин) сменяются периодами ремиссии — отсюда появляется большой соблазн связывать обострения с факторами, не имеющими прямого отношения к болезни, и наоборот — приписывать лечебные свойства совершенно посторонним факторам (например, диете, которую родители начали по ошибке или от отчаяния).
Нельзя не упомянуть устоявшуюся вредную отечественную традицию называть атопический дерматит аллергическим (обычно связывая его с аллергией на белок коровьего молока) и лечить его диетами (строгая «гипоаллергенная» диета кормящей матери, и/или гидролизная/аминокислотная смесь ребенку). Действительно, если у ребенка есть непереносимость белков коровьего молока, она может усугублять или вызывать атопический дерматит, но не наоборот. Далеко не каждый ребенок с атопическим дерматитом имеет непереносимость белков коровьего молока или каких-либо других аллергенов. А значит, назначая диету, или дорогую и неприятную на вкус смесь, врач добавляет семье проблем, не помогая им. В большинстве случаев атопического дерматита выявление аллергий и исключение аллергенов не приносит никакой пользы.
Проявления атопического дерматита
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
К большим относятся:
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.
Лечение атопического дерматита у детей
Не существует полноценного лечения атопического дерматита, то есть нет таких методов терапии, которые привели бы к полному выздоровлению (изменили долгосрочный прогноз болезни). Все существующие методы терапии изменяют лишь краткосрочный прогноз — на ближайшие месяцы.
Тем не менее, лечение необходимо:
Лечение делится на изменение быта (устранение триггеров) и лекарственные вмешательства (устранение симптомов).
Изменение быта. Что родители могут сделать сами?
Не позволяйте коже вашего ребенка становиться чрезмерно сухой, не допускайте тяжелого зуда, избегайте факторов, вызывающих обострения. Попробуйте следовать этим простым советам:
Лекарственные и немедикаментозные вмешательства. Что может предложить врач?
1. Местные (кожные) лекарства.
Основой лечения атопического дерматита являются эмоленты, они же лубриканты, они же увлажняющие местные препараты (кремы, мази, лосьоны). Поскольку сухость и зуд являются частью порочного круга прогрессирования сыпи при атопическом дерматите, на их устранение направлена первая линия терапии этого заболевания.
Эмоленты подбираются индивидуально, желательно покупать их в небольших объемах или пробниках, подбирать оптимальный вариант для кожи вашего ребенка (по качеству увлажнения, отсутствию неприятного пощипывания при нанесении, отсутствию усиления сыпи на сами эмоленты и по общей тактильной приятности для нанесения родителями). Эмолент применяется минимум 1 раз в день на все тело (оптимальное время нанесения — первые 5 минут после купания) и 2–4 раза на самые пораженные участки кожи. При серьезных обострениях с мокнутием, расчесами и корками даже самый «не щиплющий» эмолент может выраженно щипать (как спирт, который вызывает жжение на поврежденной коже, но дает лишь приятный холодок на здоровой). Если вы заметили, что ребенок беспокоится при нанесении эмолента, не мажьте самые пораженные участки в период яркого обострения, наносите его вокруг расчесанных участков. На расчесанные участки используйте местный стероид или ингибитор кальциневрина (см. ниже). Как только противовоспалительный крем уберет обострение, вы сможете снова наносить эмолент сплошным слоем на все пораженные участки, не доставляя ребенку дискомфорт.
Второй линией терапии являются топические (местные) стероиды или, в простонародье, «гормональные кремы». Они используются только для того, чтобы сбить обострение.
Педиатру часто приходится сталкиваться с двумя крайностями: чрезмерным страхом родителей перед топическими стероидами и злоупотреблением топическими стероидами. Избегайте их, они могут сильно навредить вашему ребенку.
Стероиды являются высокоэффективными препаратами, позволяющими подавлять обострение атопического дерматита, и приводить к ремиссии или значительному облегчению тяжести симптомов. Однако они должны использоваться по строгим правилам:
Третьей линией терапии являются ингибиторы кальциневрина (крем с пимекролимусом или такролимусом). Они похожи по действию на стероиды, но стероидами не являются. Ингибиторы кальциневрина лишены части недостатков стероидов (почти не вызывают периоральный дерматит, например), но имеют свои — вызывают жжение кожи, фотосенсибилизацию, значительно слабее стероидов и др. Ваш врач расскажет о них подробнее, если потребуется такое назначение.
Все виды местной терапии хорошо обобщены в короткой и простой памятке для родителей. Вы можете распечатать ее для вашего врача и попросить заполнить пустые строчки препаратами и схемами, наиболее подходящими по его мнению.
2. Системные противозудные препараты.
Антигистаминные препараты — это лекарства от аллергии. Их также можно использовать для уменьшения зуда. Наиболее полезны, когда их дают перед сном (антигистаминные препараты могут вызвать сонливость у ребенка).
3. Ванны с отбеливателем.
Атопический дерматит усугубляется избыточным ростом бактериальной флоры на коже ребенка. Регулярные ванны с разбавленным отбеливателем уменьшают количество бактерий на коже, могут облегчить тяжелое течение атопического дерматита (не используются при легкой и средней тяжести течения болезни) и снизить риск бактериальных инфекций. Их рекомендуется проводить 1–2 раза в неделю, при сильном обострении можно делать это чаще. Подробнее о ваннах с отбеливателем можно прочитать здесь.
4. Влажные обертывания.
После применения местных стероидных препаратов ребенку можно накладывать влажные повязки. Это делает лекарство более эффективным, помогая ему глубже проникать в кожу. Влажные обертывания могут быть эффективными и сами по себе. Обсудите их применение с вашим врачом и почитайте о них подробнее в нашей статье.
Регулярные посещения врача — очень важны. Врач будет следить за динамикой изменений кожи вашего ребенка, побочными эффектами от приема стероидных препаратов и инфекций. Он может изменять схему лечения от приема к приему, балансируя между вредом от болезни и побочными действиями от лекарств. Чем агрессивнее будет протекать атопический дерматит у вашего ребенка, тем более серьезные препараты врач будет назначать, и наоборот, во многих легких случаях он может порекомендовать только эмоленты и антигистамины при зуде.
Фотографируйте максимальные проявления сыпи у вашего ребенка в ожидании приема врача, так как ко дню приема сыпь может сильно измениться; фотографии помогут врачу лучше сориентироваться относительно вида и тяжести сыпи и подобрать оптимальную терапию.
Основные сведения о терапии атопического дерматита вы можете получить, послушав эту лекцию (с 31 минуты). Много дополнительных материалов по атопическому дерматиту можно найти в этом посте и комментариях к нему.
Атопический дерматит у детей: уход и лечение
Атопический дерматит – хроническое заболевание кожи. Из-за нарушения биохимических процессов возникает излишняя сухость, шелушение, покраснение, развиваются воспалительные процессы, ощущается зуд. Развивается под воздействием аллергенов, и часто сочетается с бронхиальной астмой, пищевыми аллергиями, аллергическим ринитом. Проявляется в первые годы жизни, чаще до 12 месяцев или в возрасте 2-3 года, когда расширяется детский рацион и в него попадает много продуктов-аллергенов. При правильном лечении и уходе заболевание переходит в стадию стойкой, длительной ремиссии, но может проявляться у подростков, молодых и пожилых людей при контактах с аллергенами, ослаблении иммунной системы, после стрессов.
Симптомы
При атопическом дерматите у детей появляется стянутость кожных покровов, покраснения, кожа шелушится, на ощупь кажется более грубой, могут появляться утолщения. Образуются микроскопические пузырьки, вокруг которых выделяется влага. Ребенок беспокоится, расчесывает пораженные места. При попадании инфекции развивается местное воспаления, ранки плохо заживают. При значительном распространении у детей младшего возраста проявляется общая интоксикация организма: повышается температура, увеличиваются периферические лимфатические узлы. Из-за сильного зуда нарушается сон и аппетит, ребенок часто плачет. Дерматит чаще всего поражает лицо, шею, подмышечные впадины, волосистую часть головы, пах, области под мочками ушей, подколенные ямки, локти.
Профилактика
Атопия переводится с латыни как странность. Причины возникновения заболевания не всегда удается установить. Но длительное наблюдение за пациентами и членами их семей, позволило установить, что оно чаще развивается:
Грудное вскармливание до 6 месяцев и отказ от продуктов, провоцирующих аллергию, снижает вероятность развития атопического дерматита.
Чем кормить ребенка при атопическом дерматите
Чтобы не провоцировать обострение дерматита, снять зуд и покраснение кожи, нужно соблюдать диету. Из детского рациона исключаются продукты, нагружающие иммунную систему: цитрусовые, шоколад, яйца, мед, морепродукты. Опасны красные (клубника, вишня, смородина, яблоки) и экзотические (манго, кокосы, ананасы) фрукты.
Рекомендуется дробное питание: небольшие порции каждые 3-4 часа. Продукты лучше отваривать, тушить, запекать, но не жарить. Не используйте специи, черный перец. Рацион должен быть сбалансированным и содержать достаточно белка, витаминов, микроэлементов.
Как можно дольше не давайте ребенку сладкие газированные напитки, чипсы, сухарики и другие снеки. Если младенец получает грудное молоко, осторожно вводите новые блюда. Добавляйте продукты по одному раз в неделю, чтобы убедиться, что он не провоцирует высыпания. После еды и между приемами пищи предлагайте малышу чистую кипяченую воду.
Уход за кожей
Чтобы снять зуд, не допустить инфицирования пораженных кожных покровов, нужно правильно ухаживать за кожей:
Крем или гель убирают дискомфорт в период обострения и позволяют спокойно спать, есть, играть. Наносите препарат на очищенную кожу, обрабатывайте атопичные поражения и участки вокруг них. Не превышайте рекомендованную дозировку и частоту применения.
Рейтинг лучших средств при атопическом дерматите
Для лечения атопического дерматита используйте специальные детские средства, которые рекомендует дерматолог. В период обострений назначают препараты для перорального приема, нанесения на атопиные участки и общего ухода за телом:
Купание
После легкого душа, который очистит все тело, наносите на влажную кожу Atopic гель для купания с головы до пяток, слегка помассируйте и тщательно смойте. Вытирайте малыша мягким полотенцем, промокающими, но не растирающими движениями. После водных процедур нанесите средство для смягчения кожи Atopic крем для ежедневного ухода. Наносите его несколько раз в течение дня: после мытья рук и умывания.
При приеме ванны температура воды должна быть не выше 36 градусов. Посадите ребенка в воду, предложите ему игрушки или другие развлечения. Через 5-7 минут нанесите Atopic гель для купания с головы до пяток, хорошо смойте его. После купания используйте Atopic крем для ежедневного ухода, а если беспокоит зуд, дайте крему впитаться, а затем обработайте пораженные кожные покровы препаратом, снимающим зуд.
Как выбрать средства, которые подойдут вашему ребенку
Врач-дерматолог может порекомендовать не один, а несколько препаратов на выбор. Они имеют аналогичный механизм действия, но их цена может существенно отличаться. Она зависит от активного и вспомогательных веществ, производителя, формы выпуска. Выбирая крем для атопической кожи ребенка, нужно учитывать возможную индивидуальную непереносимость отдельных компонентов.
Приобретать нужно препараты известных производителей, имеющих хорошую репутацию: российских, европейских, американских. Не менее важно обращаться в крупные аптечные сети, которые напрямую работают с производителями и контролируют качество поступающих в продажу препаратов – это защитит вас от приобретения поддельных лекарств. Учитывайте возраст ребенка: выбирайте кремы и гели с приятным запахом, чтобы ребенок с удовольствием шел в душ.v
При выборе препаратов для перорального приема, предпочтительно покупать сиропы, порошки, капли, а не таблетки и капсулы, которые ребенку трудно глотать.
Атопический дерматит у детей
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
МКБ-10
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.
Причины
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
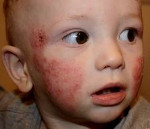
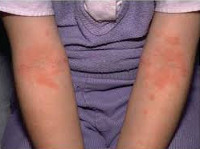
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Атопический дерматит у детей
Высокая распространенность атопического дерматита, особенно у детей первых лет жизни, представляет собой серьезный проблемы для современного здравоохранения. Существующие многочисленные методы лечения данного заболевания не всегда приводят к терапевтическому эффекту, в связи, с чем оно приобретает хроническое течение и может рецидивировать у взрослых, тяжелые формы заболевания наносят психологический, социальный и экономический ущерб семье больного ребенка.
Атопический дерматит относится к генетически детерминированным аллергическим заболеваниям и часто ассоциируется с пищевой аллергией, бронхиальной астмой, аллергическим ринитом, гастроинтестинальными проявлениями аллергии. Ранний дебют заболевания, его сочетание с другими аллергическими болезнями являются неблагоприятными прогностическими признаками. Существенный прогресс в понимании атопического дерматита, одного из сложнейших заболеваний детского возраста, внесли Национальные и Международные программы, посвященные этой проблеме. Благодаря ним практические врачи получили руководство для своевременной диагностики и назначения рационального и адекватного лечения.
ЭПИДЕМИОЛОГИЯ
Ежегодно во всех регионах страны возрастет число больных не только с впервые установленным диагнозом, но и более тяжелым течением заболевания, особенно в раннем детском возрасте. Дети с атопическим дерматитом склонны к последующему развитию бронхиальной астмы и аллергического ринита.
КЛАССИФИКАЦИЯ
В 2001 году Европейской ассоциацией аллергологов и клинических иммунологов (EACCI) для обозначения этого заболевания предложено название «Синдром атопической экземы/ дерматита» (САЭД). Он может быть аллергическим и неаллергическим. Аллергический САЭД в свою очередь подразделяется на IgE-опосредованный и IgE-неопосредованный. Однако данный термин не нашел широкого признания.
ЭТИОЛОГИЯ
Атопический дерматит имеет мультифакториальную природу возникновения (аллергены, микроорганизмы, стресс, ирританты). У детей раннего возраста ведущими аллергенами являются пищевые продукты животного и растительного происхождения: коровье и козье молоко, куриное яйцо, рыба и морепродукты, бобовые (арахис, соя, горошек, бобы, чечевица), зерновые (пшеница, рожь, ячмень, кукуруза), фрукты и овощи, в основном красной и оранжевой окраски (авокадо, дыня, виноград, клубника, земляника, персик, каштан, хурма, гранаты, цитрусовые, киви, свекла, морковь).
Один из первых аллергенов, вызывающих пищевую аллергию у детей первого года жизни является белок коровьего молока. В последние годы увеличилось число серьезных аллергических реакций (вплоть до анафилактического шока) на прием арахиса. Он часто применяется при изготовлении печеных изделий, конфет, в блюдах китайской и тайской кухни, причем его добавление в продукты не всегда бывает заметным.
У детей старшего возраста доминирующую роль в обострение атопического дерматита приобретают клещевые, пыльцевые и грибковые аллергены. Химические вещества, обладающие раздражающим действием, моющие средства, инфекции, эмоциональные перегрузки, ношение тесной одежды могут вызывать обострение атопического дерматита.
Особенности кожи детей, страдающих атопическим дерматитом
Кожа выполняет защитную, терморегуляторную, выделительную, дыхательную, газообменную и рецепторную функции. Она состоит из трех основных слоев: эпидермиса, дермы и подкожной жировой клетчатки.
Атопический дерматит у детей лечение и происхождение
Кератиноциты принимают участие в процессах аллергического иммунного воспаления, наблюдаемого при атопическом дерматите. На них можно выявить молекулы адгезии (ICAM-1), экспрессия которых почти всегда наблюдается в отсутствие HLA-DR. На кератиноцитах у больных атопическим дерматитом можно также выявить экспрессию CD36, CD1a и даже рецепторов к IgE, что свидетельствует о нарушенной продукции цитокинов.
Помимо кератиноцитов в эпидермисе присутствуют меланиноциты, клетки Лангерганса и клетки Меркеля. Меланиноциты располагаются в базальном слое эпидермиса и продуцируют пигмент меланин, защищающий кожу от ультрафиолетового облучения.
Клетки Лангерганса имеют костномозговое происхождение, обладают антигенпрезентирующей функцией и осуществляют иммунный надзор. При атопическом дерматите они несут на своей поверхности высокоаффинный рецептор к IgE, что является сугубо специфичным феноменом, характерным для этого заболевания. Клетки Лангерганса считаются основными клетками, ответственными за lgE-опосредованное накопление аллергенов в коже и их презентацию Т-клеткам. Их количество у больных с атопическим дерматитом выше, чем у здоровых. При этом эти клетки имеют одинаковый патологический фенотип и повышенную антигенпрезентирующую активность. В повышенной экспрессии рецепторов для IgE на клетках Лангерганса видят одну из главных причин поражения кожи при атопическом дерматите.
Клетки Меркеля контактируют с нервными окончаниями, однако, функция их до конца не выяснена.
Атопический дерматит
Среди основных функций дермы выделяют терморегуляторную (осуществляется за счет изменения величины кровотока в сосудах дермы и потоотделения); механическую (защита подлежащих структур, обусловленная коллагеновыми волокнами и гиалуроновой кислотой) и рецепторную (за счет нервных окончаний, присутствующих в дерме).
Подкожная жировая клетчатка состоит из жировых долек, разделенных фиброзными перегородками. В состав последних входит коллаген, кровеносные и лимфатические сосуды, нервы. В этом слое кожи сосредоточен энергетический резерв организма. Дерма также поглощает энергию механических воздействий.
ПАТОГЕНЕЗ
Патогенетическую основу заболевания составляет аллергическое воспаление и гиперреактивность кожи, а также нарушение барьерной функции эпидермиса за счет генетически детерминированного дефекта липидного метаболизма кератиноцитов.
К настоящему времени накоплено достаточно много данных о патогенезе иммунного воспаления кожи при атопическом дерматите. В его основе лежат Th2-зависимые механизмы. При этом, Т-хелперы 2-го типа посредством выработки интерлейкинов (IL)-4, 5 и 13 стимулируют синтез иммуноглобулинов Е, с которыми связаны основные проявления ранней фазы аллергических реакций немедленного типа. Активация тучных клеток и базофилов при экспозиции аллергенов ведет к выделению биологически активных веществ (гистамина, серотонина, триптазы и др.), вызывающих развитие ранней фазы аллергического ответа с возникновением острых проявлений атопического дерматита. IL-4, IL-13, IL-9 поддерживают пролиферацию тучных клеток.
Последующее развитие аллергического воспаления в коже при атопическом дерматите связано с развитием поздней фазы аллергического ответа, во время которой наблюдаются синтез и секреция противовоспалительных цитокинов IL-1, IL-6, IL-8, IL-5, гранулоцитарно-макрофагального колониестимулирующего фактора (GM-CSF), фактора некроза опухоли, а также гиперпродукция простагландинов, лейкотриенов, адгезивных молекул, эозинофильных белков. Воздействие указанных цитокинов, медиаторов и молекул адгезии приводит к инфильтрации кожи нейтрофилами, эозинофилами, тучными клетками.
Имеется ряд доказательств, указывающих на ведущую роль Т-лимфоцитов в развитии атопического дерматита.
Клиника и стадии атонического дерматита
Выделяют две стадии (фазы) развития атопического дерматита. Острая стадия характеризуется эритемой, шелушением, эрозиями, мокнутием. Для хронической стадии характерны лихенификация, шелушение, гипер- и гипопигментация. У грудных детей кожные поражения локализуются на лице, шее, туловище и разгибательных поверхностей конечностей. У детей старшего возраста высыпания отмечаются на сгибательных поверхностях (локтевых и коленных ямках) конечностях, шее, кистях и стопах.
Диагностика
Диагностика атопического дерматита основывается на клинических данных. Обследование включает тщательный сбор анамнеза, оценку клинических симптомов и оценку степени тяжести кожного процесса, а также оценку степени социальной и психологической дезадаптации ребенка и влияния заболевания на семью пациента.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Терапия атопического дерматита является комплексной
Элиминационные мероприятия и диета
Направлены на исключение или уменьшение воздействия факторов, провоцирующих обострение атопического дерматита. Диета подбирается индивидуально, в зависимости от данных анамнеза и результатов аллергологического обследования. Помимо причиннозначимых пищевых аллергенов из рациона питания исключаются мясные, рыбные, грибные бульоны, острые, жареные, консервированные блюда, а также орехи, шоколад, цитрусовые.
Антигистаминные препараты, стабилизаторы тучных клеток
Они применяются при обострении заболевания и в качестве противорецидивного лечения. Используются антигистаминные препараты «старого» и «нового» поколений. При этом антигистаминные препараты с седативным эффектом рекомендуются детям со значительными нарушениями сна, вызванном зудом. Длительность курсового лечения H1-блокаторов «старого» поколения составляет 10-14 дней, в то время как антигистаминные препараты «нового» поколения можно использовать в течение 2-3 месяцев.
Наружная терапия
Наружная терапия направлена на устранение воспалительного процесса в коже, восстановление поврежденного эпидермиса и улучшение его барьерной функции; улучшение микроциркуляции и метаболизма в очагах поражения, уменьшение сухости кожных покровов; профилактику и устранение вторичной бактериальной или грибковой инфекции.
Выбор средств наружной терапии осуществляется дифференцированно в зависимости от возраста ребенка, фазы болезни (острая или хроническая), степени тяжести заболевания (легкая, среднетяжелая и тяжелая), его периода (острый, подострый и ремиссия).
Топические стероиды являются препаратами первой линии для лечения атопического дерматита, особенно в период обострения заболевания.
Основными показаниями к их применению являются развитие тяжелых обострений атопического дерматита и неэффективность других видов наружной терапии. Местное применение кортикостероидных препаратов в течение 3-7 дней позволяет купировать воспалительный процесс в коже и улучшить общее состояние ребенка.
Основные требования, предъявляемые к топическим препаратам: высокая противовоспалительная активность, быстрое облегчение субъективных симптомов заболевания, удобство применения, не ограничивающее социальную и профессиональную активность, максимальная безопасность. В случае, когда традиционная наружная терапия не приносит должного эффекта, достойной альтернативой является назначение топических стероидов, при условии правильного выбора и технологии применения, особенно у маленьких детей. Так, при тяжелом течении атопического дерматита более целесообразно назначить топические глюкокортикостероиды, чем системные. Многообразие форм топических препаратов (крем, мазь, аэрозоль, лосьон, эмульсия) позволяет выбрать: наиболее эффективное наружное средство в каждом конкретном случае.
При длительном и нерациональном использовании ТГКС, особенно фторсодержащих препаратов, могут развиться побочные эффекты: атрофия кожи в виде диффузного истончения эпидермиса и дермы, стрий; сухость, шелушение; акне, фолликулиты, угри; периоральный дерматит; телеангиэктазии; пурпура; гипопигментация; гипертрихоз; замедление репаративных процессов кожи; присоединение или обострение инфекционных заболеваний кожи бактериальной, вирусной, грибковой; контактный дерматит аллергический или ирритантный.
ТГКС четвертого поколения, не содержащие в своей структуре атомов фтора, имеют незначительный процент всасывания, поэтому при кратковременном их использовании системные побочные эффекты отсутствуют.
Следует помнить, что у детей раннего возраста нежелательно использовать глюкокортикостероиды под окклюзионные повязки и назначать фторированные ТГКС!
Смягчающие вещества, применяемые в промежутках между лечением КС, способствуют увлажнению кожи, что повышает эффективность терапии.
Для преодоления «стероидофобии» большое значение имеет обучение пациентов и их родителей в аллергошколах.
Правильная тактика назначения местной глюкокортикостероидной терапии позволяет свести к минимуму нежелательные побочные эффекты и успешно контролировать симптомы болезни.
Средства ухода за кожей у детей с атопическим дерматитом
Нужно всегда помнить, что кожа больного атопическим дерматитом требует постоянного ухода. Очень важным элементом ухода за кожей таких пациентов является устранение или уменьшение ее сухости, причиняющей множество неудобств как, больному ребенку, так и его родителям. Для этого необходимо проводить следующие мероприятия:
— обеспечить оптимальную влажность в помещении, где находится больной ребенок (не менее 50%);
— не запрещать купание (для купания необходимо пользоваться нехлорированной прохладной водой, желательно прошедшей очистку с помощью специальных фильтров);
— в качестве очищающих средств использовать специально разработанные для сухой раздраженной кожи продукты, обогащенные растительными и/или животными жирными кислотами, аминокислотами (они восстанавливают физиологическое значение рН кожи и при этом не нарушают целостность липидного слоя эпидермиса).
В настоящее время разработаны программы ухода за кожей, склонной к атопическим проявлениям, а так же за очень сухой кожей средствами лечебной косметики.
Осложнения атопического дерматита: бактериальные (везикулопустулез, псевдофурункулез, стафилококковое импетиго, фолликулит, фурункулез, гидраденит, стрептококковое и щелевидное импетиго, эктима, рожистое воспаление, язвы, паронихии); вирусные (простой герпес, опоясывающий лишай, герпетиформная экзема Капоши); грибковые (интертригинозный кандидоз, кандидоз гладкой кожи, слизистых оболочек, углов рта, межпальцевых промежутков, кандидозные онихии и паронихии, вульвовагинит, баланопостит), а также смешанные.
В случае бактериальных осложнений атопического дерматита используют комбинированные препараты местного действия, в состав которых входят глюкокортикостероид и антибиотик или антисептик (таблица 1).
Комбинированные препараты для наружной терапии при бактериальных осложнениях атопического дерматита
Таблица 2. Комбинированные препараты для наружной терапии при грибковых осложнениях атопического дерматита
| Наименование препарата | Действующие компоненты |
| Лотридерм | Бетаметазон + клотримазол |
| Кандид Б | Беклометазон + клотримазол |
При распространенных формах грибковой инфекции и при торпидном течении следует использовать системные противогрибковые средства (флуконазол, итраконазол) и топические антимикотические средства.
Однако нужно учитывать, что большинство осложненных форм атопического дерматита не имеет единственной причины возникновения, а является результатом сочетания различных механизмов: бактериальной инфекции, аллергических процессов и, часто, скрытой грибковой инфекции.
В связи с этим в настоящее время оптимальным средством для купирования инфекционных осложнений при атопическом дерматите является использование комбинированных препаратов, в состав которых входят кортикостероиды, антибактериальные и антимикотические средства, что позволяет воздействовать на все звенья патологического процесса (таблица 3).
Комбинированные препараты для наружной терапии
при инфекционных осложнениях атопического дерматита
Препараты, содержащие кортикостероиды, противомикробные и противогрибковые средства
| Наименование препарата | Действующие компоненты |
| Тридерм | Бетаметазон + гентамицин + клотримазол |
| Пимафукорт | Гидрокортизон + неомицин + натамицин |
| Наименование препарата | Действующие компоненты |
| Тридерм | Бетаметазон + гентамицин + клотримазол |
| Пимафукорт | Гидрокортизон + неомицин + натамицин |
Оценка эффективности лечения
Об эффективности терапии судят на основании исчезновения или значительного уменьшения клинических симптомов заболевания, особенно зуда и сухости кожи, а также улучшения физической активности ребенка и его сна.
Осложнения и побочные эффекты лечения.
При несоблюдении правил назначения фармакологических препаратов для системного и наружного применения, длительности курсового лечения, без учета возрастных ограничений возникают нежелательные явления.
ЗАКЛЮЧЕНИЕ
НИИ педиатрии НЦЗД РАМН
Дата публикации: 30.05.2016
Оцените, пожалуйста, статью