Чем лечить бактериальную инфекцию носа у детей
Гайморит или «вирусное»: как не ошибиться с лечением насморка
Симптоматический «разбор»
Вирусные инфекции, в отличие от бактериальных патологий, в подавляющем большинстве развиваются стремительно. «Наращивая» выраженность симптомов в течение всего 1-2 дней.
Кроме того, к «вирусному» насморку чаще всего быстро присоединяются и другие признаки воспаления, в виде «разбитости», першения в горле, а затем и кашля. Однако, в легких случаях, таких «подсказок» может и не быть.
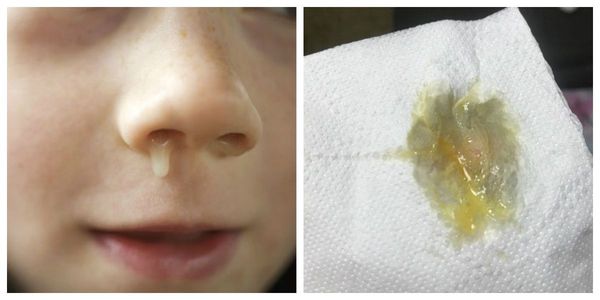
Симптомы бактериальных ОРЗ, и особенно воспаления пазух (как гайморит и другие синуситы), нарастают значительно медленнее. Что, кстати, отражается и на средней продолжительности заболевания (в среднем 10 дней и более). А характер выделений с самого начала отличается «густотой», «липкостью» и имеет бело-желтый (гнойный) или зеленоватый оттенок.
«Синуситный» насморк обычно сопровождается интенсивной головной болью или болью в верхней челюсти, которая нарастает по мере скопления отделяемого в носовых ходах и несколько ослабевает после «высмаркивания». А также температурой выше 38,0 С и выраженными симптомами интоксикации.
Кому нужно быть «на чеку»
В подавляющем большинстве случаев, насморк в «сезон» ОРЗ обусловлен влиянием вирусов и осложняется каким-либо синуситом нечасто.
Дело в том, что условно-патогенная флора в носо- и ротоглотке в «безопасных» концентрациях присутствует у каждого здорового человека. А также имеет значение наличие очагов хронической инфекции, как кариес, тонзиллит и другие.
При снижении общего или местного иммунитета такая флора «не упустит шанса» для активности. А вот выраженность «последствий» этого «события» уже зависит от качества и количества последней.
К наиболее агрессивным возбудителям синуситов относится золотистый стафилококк, некоторые разновидности стрептококков и синегнойная палочка. А проверить их участие в процессе может помочь только посев мазка из носа и зева.
Чем лечить бактериальную инфекцию носа у детей
Острый ринит (он же насморк), пожалуй, самая распространенная болезнь на планете. Каждому знакомы симптомы этой, на первый взгляд, пустяковой хвори: заложенность носа, чихание, головная боль, а также постоянный поиск носового платка в кармане. При этом тактика лечения насморка колеблется от принципа «само пройдет» до назначения целой батареи капель, микстур и таблеток, без которых вполне можно было бы обойтись.
Заблуждение второе: промывание носа вредно и приводит к отитам
Это утверждение правдиво лишь наполовину. «Назальный душ» во всем мире признан первоочередным лечебным методом при остром рините. Именно механическое очищение слизистой оболочки носа предотвращает ее заселение бактериями и дает возможность контактировать с ней другим лекарственным средствам, применяемым местно. Вред может нанести раздражение слизистой оболочки носа раствором, который сильно отличается от нее по осмотическому давлению, поэтому рекомендуется использовать изотонические солевые растворы (в том числе морской воды), в изобилии представленные в аптеках. Риск возникновения острого среднего отита при промывании носа действительно существует, но его сводит к минимуму применение спреев с мелкодисперсным распылением (a не с направленной струей, которая может попасть в устье евстахиевой трубы). Кроме того, раствор не следует распылять по направлению к устью слуховой трубы (то есть не надо отклоняться вбок от средней линии).
Заблуждение третье: сосудосуживающие капли опасны
Небезосновательное утверждение, но разумное использование капель и спреев, уменьшающих отек слизистой оболочки носа, является основным и даже безальтернативным способом устранить заложенность носа и предупредить осложнения, описанные выше. Именно сосудосуживающие препараты (деконгестанты) быстро устраняют отек носовых раковин за счет сужения их сосудов, тем самым не только давая возможность дышать носом, но и поддерживая проходимость соустий околоносовых пазух и евстахиевой трубы.
Заблуждение четвертое: сосудосуживающие капли абсолютно безопасны
И это, к сожалению, не так. Будучи сходными с адреналином, деконгестанты в той или иной мере способны всасываться в кровоток и оказывать системное действие: повышать артериальное и внутриглазное давление, а у детей, особенно раннего возраста, вызывать тяжелые токсические реакции. Крайнюю осторожность при использовании этих лекарств должны соблюдать люди с артериальной гипертензией, глаукомой и повышенной функцией щитовидной железы. Концентрации препаратов следует применять в соответствии с возрастом пациента (большинство из них представлены в двух или трех концентрациях – «взрослой» и «детских»). Кроме того, следует помнить, что кратность применения большинства деконгестантов составляет от 2 до 4 раз в сутки.
Длительное, более 5-7 дней, применение местных сосудосуживающих средств несет в себе риск развития тахифилаксии (привыкания), когда эффективность препарата снижается, а потребность в его использовании возрастает и становится постоянной. В связи с этим продолжительность применения сосудосуживающих капель должна быть минимально необходимой (обычно 3-4 дня). Если требуется более длительное лечение, то большинство врачей рекомендуют через 5-7 дней сменить препарат, причем новый препарат должен отличаться от старого не фирмой-производителем и не формой выпуска, а международным непатентованным названием.
Заблуждение пятое: сохранение симптомов ОРВИ и насморка более 3 дней требует назначения антибиотиков
Длительность течения большинства случаев ОРВИ составляет от 5 до 10 дней, но иногда достигает и месяца. Системная антибактериальная терапия должна назначаться только врачом при наличии убедительных признаков бактериальной инфекции. О развитии бактериального риносинусита, при котором надо назначать антибиотики, можно судить по следующим ориентировочным критериям: нарастание симптоматики к 5-му дню заболевания или сохранение выраженных жалоб после 10-го дня. Необоснованное назначение антибиотиков при ОРВИ не только не уменьшает риск бактериальных осложнений, но и приводит к отбору и размножению нечувствительных микробов, что может создать серьезные проблемы при выборе антибактериального препарата в будущем.
Использование местных антибиотиков и антисептиков вполне обосновано при появлении гнойного или слизисто-гнойного отделяемого из носа, что обычно связано с локализованной активацией условно-патогенных бактерий.
Заблуждение седьмое: назначение противоаллергических препаратов ускоряет выздоровление от насморка
У пациента с аллергическим ринитом (круглогодичным или сезонным) любая инфекция в полости носа ведет в той или иной мере к обострению аллергического воспаления. В этом случае назначение противоаллергических (прежде всего антигистаминных) препаратов при остром инфекционном насморке представляется разумным. Однако рутинное назначение антигистаминных препаратов всем пациентам с острым ринитом не обосновано. Антигистаминные препараты 1 поколения (димедрол, супрастин, тавегил и др.) увеличивают вязкость отделяемого, что способствует развитию осложнений, и обладают седативным действием, усиливая и без того имеющуюся повышенную утомляемость и сонливость. Если назначение антигистаминных препаратов все-таки необходимо (у больных с аллергическим ринитом), то предпочтение следует отдавать современным препаратам, которые практически лишены подобных нежелательных эффектов.
Заблуждение восьмое (но далеко не последнее): при рецидивирующем насморке нужно лечить иммунную систему
К сожалению, желание «основательно полечить» острый насморк, особенно если он случается не впервые, зачастую приводит к приему препаратов «повышающих иммунитет». Между тем подобный подход противоречит главному принципу медицины: «не навреди». Редкий фармацевт и даже врач (за исключением иммунолога) может внятно объяснить, на какие звенья иммунного ответа влияет тот или иной иммуностимулятор. Большинство препаратов, действующих на иммунную систему, назначают лишь по результатам специального иммунологического обследования, которое, в свою очередь, показано небольшой группе пациентов с обоснованным подозрением на иммунодефицит.
Подводя итог сказанному, нужно отметить, что принципы лечения неосложненного острого ринита очень просты. Лечение складывается из механического очищения полости носа, разумного использования сосудосуживающих препаратов и в ряде случаев местных антисептических и антибактериальных средств. Целесообразность иных лечебных мероприятии следует обсудить с врачом.
ОРЗ у детей
Содержание статьи
Чаще всего путь заражения – воздушно-капельный от уже больного человека. Также дети заражаются, касаясь предметов, на которые осели частицы слюны заболевшего, когда тот чихнул или кашлянул.
Согласно статистике, дети в разных странах переносят до 8 эпизодов ОРЗ в год. Этот показатель ниже для жителей сельских местностей. Городские же жители могут болеть даже до 12 раз в год. Если дети мало болеют в раннем детстве в связи с ограничением контактов с источниками инфекции, то в начальной школе заболеваемость повышается.
Почему дети так часто болеют?
Столь частые, по сравнению со взрослыми, случаи ОРЗ среди детей, особенно в первые 3 года жизни, объясняются их недостаточно окрепшим иммунитетом. На этапе внутриутробного развития плод получает нужные антитела через плаценту, а кроме того, в этот период исключен контакт с бактериями, вирусами и грибами. Когда же малыш рождается, он сталкивается с очень большим количеством вредоносных микроорганизмов, при этом не имея достаточно сильной защиты от них. Еще один пик заболеваемости – возраст 4-5-ти лет, когда начинается распад иммуноглобулинов, полученных из организма матери. Вырабатываемые же самостоятельно иммуноглобулины еще не имеют достаточной силы для защиты от инфекций.
Отличие ОРЗ от ОРВИ, простуды и гриппа
Можно выделить несколько ключевых различий:
Симптомы и признаки ОРЗ у детей
Симптоматика различается, в зависимости от локализации воспалительного процесса:
В связи с особенностью анатомии дыхательных путей (у детей они более узкие) и высокой предрасположенностью слизистых оболочек к отечности, часто появляются симптомы нарушения проходимости, заложенность.
Сколько дней у детей держится температура при ОРЗ?
Повышение температуры тела – это признак инфекционного процесса в организме и реакции на воспаление. Это защитная функция – так организм борется с инфекцией. При повышенной температуре стимулируются иммунные реакции.
То, сколько дней у ребенка при ОРЗ будет держаться температура, зависит от правильности лечения и общего состояния здоровья. Вместе с ней обычно появляются мышечные боли, общая слабость, головная боль, болезненность глазных яблок, редко – рвота и обмороки.
Температура до 37° с небольшим может наблюдаться у ребенка и после ОРЗ. Поводов для беспокойства в этом случае нет, если сохраняется хорошее самочувствие, в норме анализы крови, мочи и кала, а врачебный осмотр не выявил патологии.
Диагностика
Диагноз ставят на основе дифференциальной диагностики, осмотра педиатром, лабораторных анализов. Принимаются во внимание клинико-эпидемиологические данные. Обследование включает: общий анализ мочи, клинический анализ крови, иммунофлюоресценцию (для выявления специфических антигенов в носу и ротоглотке), при необходимости – коагулограмму, биохимию крови, рентгенографию, УЗИ, БАК-посев из ротоглотки, мочи, крови, ликвора.
Лечение ОРЗ у детей, эффективное снятие симптомов
Рекомендации по тому, как лечить ОРЗ у детей, направлены на то, чтобы снять клинические проявления, связанные с воспалительной реакцией.
Рекомендации по тому, как лечить ОРЗ у детей, направлены на то, чтобы снять клинические проявления, связанные с воспалительной реакцией.
Местно симптомы снимаются следующими средствами:
Также могут назначаться ингаляции и физиопроцедуры.
Лечение антибиотиками при остром респираторном заболевании назначается детям тогда, когда возбудитель – бактериальная инфекция, давать клинические рекомендации, подбирать препарат и дозировку должен только врач. Если ребенку назначают антибиотик при гриппе, значит это нужно, чтобы снять осложнения, возникшие на фоне поражения бактериями (например, пневмония). В целом антибактериальные препараты бессильны против вирусов.
Врачи рекомендуют отказываться от антибиотиков при неосложненной респираторно-вирусной инфекции. Их применение не оправданно даже при слизисто-гнойном насморке, длящемся менее 2-х недель. Источник:
Seto W.H., Conly J.M., Pessoa-Silva C.L. et al
Infection prevention and control measures for acute respiratory infections in healthcare settings: an update
// East Mediterr Health J., 2013, i9 (Suppl. i), p. 39-47
Признаки бактериальной инфекции, при которых показаны антибиотики:
Ребенку обязательно показан постельный режим, пока не нормализуется температура тела, сбалансированное питание, прием поливитаминов. Можно полоскать горло отварами лекарственных трав, настоями, растворами антисептиков. Если температура тела нормальная, то будут полезны: сухое тепло на поясницу и стопы, горячие ванночки для ног.
Профилактика ОРЗ и ОРВИ у детей
Профилактика ОРЗ должна включать у детей в первую очередь ограждение от источников заражения острыми респираторными заболеваниями, в периоды эпидемии в детском саду и школе рекомендуется носить медицинскую маску. Кроме этого, необходимо:
Синусит у детей
Содержание статьи
Синусит – заболевание, при котором воспаляются слизистые оболочки одной или нескольких околоносовых пазух. У детей это очень распространенная патология ввиду особенностей строения носовых пазух в этом возрасте и их малого размера.
Виды синуситов
В зависимости от локализации воспалительного процесса синуситы подразделяются на:
Синуситы подразделяются на острые, затяжные (более 3 месяцев), рецидивирующие (возникают от 2 до 4 раз в год).
Признаки у детей
Заболевание может начинаться с простого насморка. Если он не проходит больше недели, то о наличии синусита говорят следующие симптомы:
На ранних стадиях синусит протекает остро и все его проявления ярко выражены. Если на этой стадии не было проведено лечение, то болезнь быстро переходит в хроническую. Симптомы при этом могут уйти, но снова появляться и исчезать и быть продолжительными.
Причины развития заболевания
Основная причина – это запущенный хронический насморк. Если его не лечить, а также при присоединении бактериальной инфекции, может развиться острый гнойный синусит.
Начинается воспаление с заражения вирусом. При низком иммунитете вероятность развития воспаления в пазухах растет.
Другие причины:
Лечение и симптомы синусита у детей
Чем лечить у ребенка синусит, зависит от степени тяжести заболевания и формы его протекания.
Важно! Синусит требует скорейшего лечения, т. к. хроническое заболевание опасно для внутренних органов: сердца, почек, легких, печени. При легкой форме синусита удается избежать антибиотиков, упор делается на топические средства и физиотерапию.
Острый синусит лечится комплексом терапевтических мер, которые определяет детский ЛОР. Лечение включает:
Лечение антибиотиками
Показано при наличии специфических признаков бактериальной инфекции:
Также оно проводится, если симптомы не уменьшаются или налицо ухудшение клинической картины заболевания.
Лечение с применением антибиотика направлено на восстановление стерильности синусов, а также, чтобы не допустить осложнений и непосредственного перехода заболевания в затяжную хроническую форму. Однако на первом месте в лечении стоит уменьшение отека слизистой и обеспечение беспрепятственного оттока слизи из носа.
Всегда ли нужна пункция?
Если воспаление локализовано в гайморовых пазухах и лекарственная терапия не дает ожидаемого эффекта, врачом может быть назначен хирургический прокол гайморовых пазух (пункция) для удаления слизи. Прокол осуществляется под местной анестезией.
Эффективность лечения в значительной степени зависит от своевременного обращения к врачу и назначения правильной схемы терапии, поэтому при первых признаках синусита у ребенка обратитесь к детскому ЛОРу!
Профилактика заболевания
В первую очередь нужно правильно и своевременно полностью вылечивать ОРВИ. Простуду нельзя переносить «на ногах». При ОРВИ надо пить много жидкости, которая разжижает секрет и облегчает его вывод из полостей носа.
Родители должны приучить ребенка регулярно чистить зубы, нельзя также гулять долго, если на улице холодно и высокая влажность. Квартиру нужно чаще проветривать и регулярно делать домашнюю влажную уборку.
Риносинусит или банальная «простуда» у детей
Острые респираторные вирусные инфекции занимают ведущее место в структуре инфекционной патологии. В статье дано определение острого риносинусита у детей, рассмотрено его место в рутинной практике педиатра, приведены рекомендации по диагностике и лечению.
Acute respiratory viral infections take a leading place in the structure of infectious diseases. The article provides a definition of acute rhinosinusitis in children, its place in routine pediatric practice has been considered and recommendations for diagnosis and treatment have been given.
Острые респираторные вирусные инфекции (ОРВИ) обычно протекают в легкой форме и заканчиваются выздоровлением пациентов на 5–10 день заболевания. Однако в ряде случаев отмечаются осложнения ОРВИ в виде риносинусита, острого среднего отита, аденоидита.
Острый риносинусит является заболеванием, с которым в повседневной практике сталкиваются не cтолько врачи-оториноларингологи, сколько педиатры, терапевты и врачи общей практики. Так, по статистике, у детей младше 4 лет ежегодно регистрируется 2 случая риносинусита на 100 тыс. человек, а у подростков 12–17 лет — 18 случаев на 100 тыс. человек [1]. В настоящее время считается, что практически любая ОРВИ в той или иной степени сопровождается воспалением околоносовых пазух и ринологическими симптомами. Признаки риносинусита по данным исследований с использованием компьютерной томографии выявляются в 95% случаев ОРВИ. Российское общество ринологов рекомендует использовать более широкий термин «риносинусит», так как воспаление в околоносовых пазухах всегда сопровождается воспалительными изменениями слизистой оболочки носа [2].
Согласно классификации европейского согласительного документа EPOS-2012 (European Position Paper on Rhinosinusitis and Nasal Polyposis — Европейский консенсус по риносинуситам и назальным полипам) острый риносинусит (ОРС) подразделяется на вирусный ОРС (обычная «простуда»), поствирусный ОРС и бактериальный (ОБРС).
Основными возбудителями ОРС являются респираторные вирусы (риновирусы, респираторно-синцитиальные, аденовирусы, коронавирусы). В результате воздействия вирусов эпителий полости носа и околоносовых пазух становится рыхлым, гибнут реснички мерцательного эпителия, развивается отек слизистой оболочки и воспаление. Как следствие, возникает нарушение аэрации синусов, застой секрета слизистых желез, изменение pH, нарушение обмена веществ в слизистой оболочке, нарушение мукоцилиарного клиренса и скопление серозного экссудата в просвете околоносовых пазух. Из-за снижения скорости биения ресничек нарушения мукоцилиарного транспорта увеличивается время контакта патогенных бактерий со слизистой оболочкой, что способствует бактериальному инфицированию [3, 4].
Обычная «простуда» или острый риносинусит у детей определяется как внезапное появление двух или более симптомов, таких как заложенность носа/затрудненное носовое дыхание, и/или бесцветные/светлые выделения из носа, и/или кашель (в дневное или ночное время). Наличие симптомов сохраняется не более 12 нед, при этом могут наблюдаться бессимптомные промежутки, в течение которых симптомы отсутствуют, если заболевание носит рецидивирующий характер. При сборе анамнеза принципиально уточнить наличие симптомов аллергии (таких как чихание, водянистые выделения из носа, зуд и слезотечение). Острый риносинусит может возникнуть один или несколько раз за определенный период времени. Это обычно проявляется в виде эпизодов заболевания в течение одного года, но может наблюдаться и полное разрешение симптомов между эпизодами болезни, что является критерием рецидивирующего острого риносинусита. ОРС констатируется при длительности сохранения симптомов заболевания менее 10 дней, поствирусный ОРС — в том случае, если наблюдается усиление симптомов заболевания после 5?го дня или сохранение симптомов более 10 дней, но с общей продолжительностью менее 12 нед. Если у пациента отмечается усиление выраженности ринологических симптомов спустя 5 дней от начала заболевания или симптомы сохраняются более 10 дней (с полным разрешением в течение 12 нед), но при отсутствии обоснований для констатации бактериальной этиологии острого риносинусита, авторами EPOS рекомендован диагноз «острый поствирусный риносинусит» [1, 2].
Бактериальные риносинуситы в среднем составляют 5–7% случаев от всех риносинуситов и вызываются чаще всего следующими возбудителями: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis (преимущественно в детской практике), Streptococcus pyogenes, Staphylococcus aureus (у детей младшего возраста), представленными как монофлорой, так и бактериальными ассоциациями [5]. Признаками ОБРС, требующими назначения антибиотиков, являются диагностические критерии ОБРС на основании клинических данных: симптомы не купируются или отсутствует положительная динамика в течение 10 дней, или большинство симптомов, присутствовавших на момент начала заболевания, персистируют более 10 дней; выраженные симптомы на момент начала заболевания — высокая лихорадка, наличие гнойного отделяемого из носа, болезненность в области околоносовых пазух, значительное нарушение общего состояния, которые беспокоят в течение 3–4 дней, отмечается тенденция к развитию гнойно-септических орбитальных процессов или внутричерепных осложнений; симптомы полностью или частично купируются в течение 3–4 дней, однако в течение 10 дней от момента начала появления симптомов отмечается рецидив с возобновлением всех симптомов [1, 2].
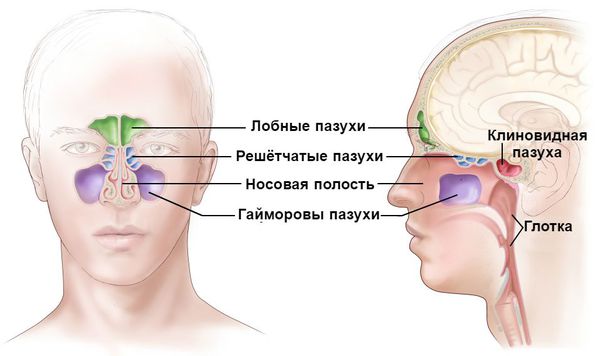
В воспалительный процесс может быть вовлечена любая из околоносовых пазух, однако на первом месте по частоте поражения стоит верхнечелюстная (гайморит), затем решетчатая (этмоидит), лобная (фронтит), клиновидная (сфеноидит). Такая последовательность характерна для взрослых и детей старше 7 лет. У детей в возрасте до 3 лет преобладает острое воспаление решетчатых пазух (до 80–90%), а от 3 до 7 лет — сочетанное поражение решетчатых и верхнечелюстной пазух [6].
Диагноз «острый риносинусит» обычно ставится педиатром или терапевтом на первичном приеме на основании совокупности клинических симптомов и данных объективного осмотра, в дальнейшем пациент может быть направлен к оториноларингологу. Общие симптомы ОРВИ и ОРС включают классические признаки воспаления слизистой оболочки полости носа и, за исключением боли, ограничиваются местными проявлениями (затруднение носового дыхания, выделения из носа слизистого, реже — слизисто-гнойного характера, нарушение обоняния). Немаловажным является метод передней риноскопии, которым должны владеть не только оториноларингологи, но и врачи общей практики. При риноскопии на фоне диффузной застойной гиперемии и отека слизистой оболочки полости носа выявляется? наличие патологического отделяемого в области выводных отверстий пораженных околоносовых пазух. Патологический секрет может быть выявлен и на задней стенке глотки при фарингоскопии.
Лечебные мероприятия при инфекционном РС включают этиотропную, патогенетическую и симптоматическую терапию. Основными целями при лечении острого и рецидивирующего РС являются:
Медикаментозное лечение, как правило, состоит из антибактериальных препаратов, «разгрузочной» терапии с назначением сосудосуживающих, мукоактивных средств, противовоспалительной терапии. Применяются препараты как системного, так и местного действия.
Элиминационная терапия
Одним из методов лечения ОРС являются ирригационные процедуры, в частности носовой душ, который подразумевает промывания и спринцевания полости носа. Промывание полости носа солевыми растворами проводится с целью элиминации вирусов и бактерий. Препараты для промывания полости носа обычно готовят на основе морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации. При ОРС нанесение на слизистую оболочку изотонического раствора способствует нормализации реологических свойств слизи и оказывает легкий деконгестивный эффект, улучшая носовое дыхание, способствует механическому удалению патологического отделяемого и подготовке слизистой оболочки для воздействия топических препаратов. В связи с отсутствием в составе веществ, способных вызвать побочные эффекты, эти лекарственные средства не требуют четкого дозирования, и кратность их введения может широко варьироваться по потребности.
Противовирусная и антибактериальная терапия
Деление риносинуситов на вирусные и бактериальные напрямую связано с подходами к терапии. Противовирусные средства используются при тяжелом либо среднетяжелом течении ОРВИ. Наибольшей эффективностью характеризуются препараты, ведущим механизмом действия которых является стимуляция образования эндогенного интерферона, которые на практике применяются для лечения большинства ОРВИ вне зависимости от локализации воспаления. Однако необходимо учитывать, что они эффективны в основном в первые 48 ч от начала заболевания.
Основной спорный вопрос лечения ОРС — назначение антибактериальных препаратов. Согласно проведенным исследованиям, более 90% врачей общей практики и оториноларингологов назначают антибактериальные препараты при наличии симптомов риносинусита [19]. Широкое назначение антибактериальных препаратов приводит к росту антибиотикорезистентности. Следует также помнить о таких нередко тяжелых осложнениях антибиотикотерапии, как гепатотоксичность, аллергические реакции, дисбиоз. Рекомендации по лечению риносинуситов EPOS очерчивают четкую границу использования системной антибактериальной терапии — только при ОБРС! Для ОРС легкого течения обычно достаточно симптоматических и этиопатогенетических средств, назначаемых при ОРВИ. Лишь при сохранении симптомов на протяжении 5 дней или их прогрессировании следует подумать о присоединения бактериальной флоры и назначении системных антибиотиков. При этом ввиду определенных сложностей идентификации возбудителя и отсутствия возможности дожидаться результатов лабораторного исследования выбор антибиотиков чаще всего является эмпирическим. Критериями эффективности эмпирической антибиотикотерапии является динамика основных симптомов риносинусита (головной боли, выделений, заложенности носа) и общего состояния больного. С учетом спектра типичных возбудителей (Streptococcus pneumoniae и Haemophilus influenzae) и российских данных об их антибиотикорезистентности препаратом первого выбора при остром риносинусите является амоксициллин. Тем не менее, более 5% штаммов Haemophilus influenzae в России не чувствительны к незащищенным пенициллинам. Поэтому при отсутствии заметного клинического эффекта по прошествии трех дней следует сменить амоксициллин на антибиотик, активный против пенициллин-резистентных пневмококков и продуцирующих β-лактамазы штаммов гемофильной палочки: амоксициллин клавуланат перорально, цефалоспорины или макролиды (азитромицин и кларитромицин). У детей и подростков средствами второго выбора, которые назначают в случае неэффективности первого курса антибиотикотерапии, в настоящее время являются макролиды и клиндамицин [2].
Антибактериальные препараты для местного воздействия на слизистые оболочки в случае необходимости могут назначаться в комплексе с системным применением антибиотиков, а в некоторых случаях и как альтернативный метод лечения острых риносинуситов. Но вопрос о местной антибиотикотерапии риносинуситов является спорным. Основным противопоказанием является нарушение мукоцилиарного клиренса околоносовых пазух вследствие неблагоприятного действия больших доз антибиотика на мерцательный эпителий. Существуют специальные формы антибиотиков, предназначенных для эндоназального введения в виде спрея, которые в случае катарального риносинусита могут проникать через соустья околоносовых пазух и непосредственно контактировать с возбудителем в очаге воспаления. Однако при заполнении пазух слизистым или слизисто-гнойным экссудатом предварительно следует промыть пазухи солевым раствором или использовать деконгестанты [6].
«Разгрузочная» терапия
Так как ключевым звеном в патогенезе острых риносинуситов является блокада соустий околоносовых пазух вследствие отека слизистой оболочки, то одним из основных направлений симптоматической и патогенетической терапии является восстановление проходимости этих соустий — «разгрузочная терапия» [6]. Для этого используются сосудосуживающие средства (деконгестанты) и муколитические (секретолитические) средства.
Деконгестанты (оксиметазолин, ксилометазолин, тетризолин, фенилэфрин и др.), активируя адренергические рецепторы, вызывают спазм сосудов слизистой носа, уменьшение ее гиперемии и отека, расширение носовых ходов и улучшение носового дыхания. В связи с быстрым облегчением носового дыхания они широко используются для купирования таких симптомов, как ринорея и заложенность носа, и очень популярны у пациентов. При строгом соблюдении рекомендованного режима дозирования, способов применения и продолжительности курса побочные и нежелательные явления при использовании топических сосудосуживающих препаратов встречаются редко. Однако нарушения рекомендуемого режима дозирования (увеличение разовых доз или частоты использования) могут привести к передозировке с развитием серьезных патологических состояний. При длительном и бесконтрольном использовании местных деконгестантов возможно развитие атрофии слизистых носа [5]. Наверное, нет такого врача, который не помнил бы, что эти препараты при длительном применении вызывают развитие синдрома «рикошета». Однако далеко не всегда об этом помнят пациенты или родители пациентов, к сожалению. Следует отметить, что у детей, особенно раннего возраста, несмотря на местный способ применения, использование деконгестантов может сопровождаться развитием системных нежелательных эффектов. Повышенному поступлению местных деконгестантов в системный кровоток также способствует травматизация слизистой, нередко возникающая из-за дефектов проводимого туалета носовых ходов. Поэтому использование местных деконгестантов должно быть ограниченным. С точки зрения симптоматической терапии более показано применение местных препаратов, а вот с позиций влияния на патогенез показано применение системных деконгестантов, поскольку топические препараты не могут повлиять на отек слизистой оболочки пазух. При этом по возможности нужно ограничить применение деконгестантов коротким периодом (3–4 дня) в минимальных дозах, т. к. они способны ухудшать мукоцилиарный транспорт.
Муколитическая терапия
Применение муколитиков относится к патогенетической терапии. Как уже было отмечено, нарушение равновесия между продукцией секрета в бокаловидных клетках и серозно-слизистых железах и эвакуацией секрета клетками мерцательного эпителия является одним из важнейших звеньев патогенеза риносинусита. Поэтому важное значение в лечении ОРС имеет разжижение вязкого, густого секрета. Прием медикаментов с дифференцированным действием на продукцию секрета, уменьшение вязкости слизи и функции ресничек позволяют восстановить нарушенный мукоцилиарный транспорт. Муколитические препараты изменяют физико-химические свойства секрета путем уменьшения его вязкости [6]. В международных рекомендациях EPOS-2012 муколитическая терапия отсутствует, предположительно в связи с отсутствием надежного метода экпериментального подтверждения их эффективности. Однако применение муколитиков при ОРС оправдано с физиологической точки зрения и подтверждено многолетними наблюдениями, свидетельствующими о благоприятном действии муколитических препаратов на течение острых риносинуситов, поэтому муколитическая терапия, а именно ацетилцистеин и карбоцистеин, включены в отечественные стандарты терапии и клинические рекомендации [2, 6–9].
В практике участкового врача группа мукоактивных препаратов чаще всего привычно применяется при заболеваниях нижних дыхательных путей. Конечно, не стоит экстраполировать на верхние дыхательные пути действие всех муколитиков (амброксол, бромгексин и т. д.), широко применяемых при патологии бронхов. Из муколитических средств в терапии риносинуситов благодаря своему механизму действия и наличию точек приложения в верхних дыхательных путях применяются только производные цистеина (ацетилцистеин, карбоцистеин). Ацетилцистеин способен разрывать дисульфидные мостики в кислых мукополисахаридах и таким образом уменьшать вязкость слизи, слизь теряет способность быть тягучей и мягко удаляется при сморкании и чихании, в результате восстанавливается нормальный дренаж и аэрация околоносовых пазух.
Следует заметить, что помимо прямого муколитического действия ацетилцистеин обладает еще антиоксидантным и противовоспалительным эффектами, что крайне важно при лечении риносинусита. Влияние на антиоксидантные системы способствует защите клеток от свободнорадикального повреждения, что приводит к снижению воспаления на слизистых оболочках дыхательных путей и улучшению клинической симптоматики [10].
Есть и еще один немаловажный момент: ацетилцистеин уменьшает адгезию патогенных бактерий к эпителиальным клеткам слизистой оболочки дыхательных путей и поэтому снижает колонизацию дыхательных путей патогенными микробами [11, 12]. Как уже было рассмотрено выше, назначение антибиотиков при вирусном ОРС не показано. Тем ценнее тот факт, что применение ацетилцистеина позволяет уменьшить вероятность бактериальной колонизации и тем самым снизить вероятность бактериальных осложнений риносинусита. Кроме того, ацетилцистеин приводит к уменьшению образования биопленок грамположительными и грамотрицательными бактериями и грибами; уменьшает продукцию экстрацеллюлярного полисахаридного матрикса, что способствует разрушению зрелых биопленок [13–15]. Вероятно, ацетилцистеин может разрушать дисульфидные связи бактериальных энзимов, воздействуя на главный компонент матрикса биопленки (экзополисахариды), участвующих в их образовании или экскреции. А за счет антиоксидантных свойств и влияния на метаболизм бактериальных клеток ацетилцистеин может нарушать функционирование адгезивных протеинов бактерий [16], что подтверждено культуральным методом и электронной микроскопией [17]. Таким образом, применение ацетилцистеина при остром риносинусите помогает предотвратить развитие бактериальных осложнений и хронизацию процесса. Нельзя не отметить, что согласно данным исследований in vitro, опубликованным в 2016 г., ацетилцистеин не является антагонистом для большинства антибиотиков, используемых для лечения респираторных инфекций [18], а значит, смело может быть назначен и одновременно с антибиотиками в случае бактериального риносинусита.
Существуют формы для применения ацетилцистеина как внутрь, так и местно. Однако при наличии симптомов риносинусита на фоне кашля, при одновременном поражении верхних и нижних дыхательных путей, целесообразным будет назначение ацетилцистеина перорально, т. к. в таком случае он одновременно разжижает и вязкий бронхиальный и назальный секрет, а кроме того, оказывает системное антиоксидантное и противовоспалительное действие.
Противовоспалительная терапия
В рекомендациях EPOS-2012 главным направлением в терапии риносинуситов является топическая эндоназальная кортикостероидная терапия. Топические кортикостероиды (мометазона фуроат, флутиказона дипропионат, будесонид) относительно недавно вошли в основной арсенал средств для лечения ОРС. Благодаря выраженному противовоспалительному действию этих препаратов, обусловливающему уменьшение отека, за рубежом считается излишним назначение любой другой разгрузочной терапии. В российских стандартах в лечении риносинуситов разгрузочная терапия сохраняет свой довольно значительный удельный вес, хотя в последние годы применяется все шире [6]. Глюкокортикостероиды в первую очередь подавляют развитие отека за счет влияния на воспаление собственной пластинки слизистой оболочки. Восстанавливается функциональная способность соустьев — ключевое звено патогенеза синуситов и риносинуситов. Помимо этого, кортикостероиды активно подавляют выход жидкости из сосудистого русла и выработку слизи, что является немаловажным фактором патогенетической терапии острых риносинуситов. Необходимо помнить, что применение топических глюкокортикостероидов не показано для детей младше 12 лет.
Препаратами выбора из группы жаропонижающих и противовоспалительных препаратов являются парацетамол и ибупрофен и их комбинации на высоте острых проявлений ОРВИ [6].
В заключение хочется отметить, что дети с острыми риносинуситами в первую очередь попадают к педиатрам, а уже затем при необходимости — к оториноларингологу. Так как острый риносинусит в практике участкового врача чаще всего встречается не как самостоятельное заболевание, а как часть ОРВИ, врач сталкивается с необходимостью устранения нескольких симптомов сразу. Вполне понятно желание врача оказать влияние сразу на все звенья этиопатогенеза, но чаще всего это приводит к назначению 4–5, а часто и большего количества препаратов. В то же время стоит помнить, что полипрагмазия ведет не только к более высоким расходам на лечение, но к повышенной лекарственной нагрузке на организм, которая часто сопровождается межлекарственным взаимодействием, развитием нежелательных лекарственных реакций. В связи с этим предпочтение следует отдавать хорошо изученным препаратам с комплексным действием, что позволяет влиять одновременно на основные звенья патогенеза или сразу на несколько симптомов.
Литература
Е. П. Карпова, доктор медицинских наук, профессор
ФГБОУ ДПО РМАПО МЗ РФ, Москва
Что такое ринит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голаевой Надежды Александровны, врача общей практики со стажем в 13 лет.
Определение болезни. Причины заболевания
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
Симптомы острого ринита
Острому риниту часто предшествует переохлаждение или контакт с людьми, которые болеют острым респираторным заболеванием.
Основными симптомами ринита являются :
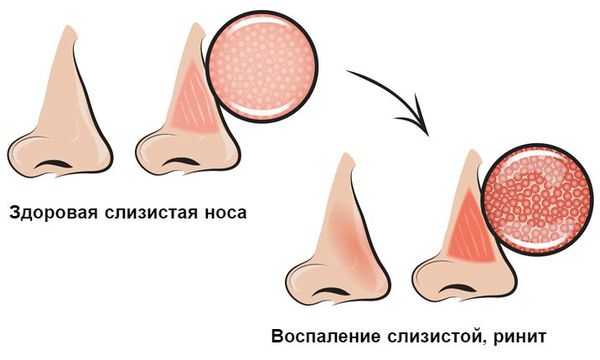
Болезнь, как правило, начинается резко, сопровождается значительным ухудшением общего самочувствия, резким подъёмом температуры. Кроме того, из-за отёчности слизистой ухудшается носовое дыхание, а при воспалении участка слизистой, содержащего обонятельные рецепторы, часто ухудшается обоняние.
Помимо этого, в носовых ходах может ощущаться дискомфорт в виде чувства саднения и зуда. Вслед за этим усиливается работа желёз, продуцирующих слизь, за счёт чего в носовой полости появляется отделяемое. Оно может выделяться как в умеренных, так и в обильных количествах, что часто приводит к раздражению, покраснению и болезненности кожи вокруг ноздрей и над верхней губой.
Часто процесс сопровождается слезотечением. Оно возникает как рефлекторная реакция на раздражение чувствительных зон слизистой носа.
Через несколько дней острого периода отмечается положительная динамика общего самочувствия: носовое дыхание становится свободнее, исчезают неприятные ощущения саднения и зуда в носу, уменьшается общая слабость и головная боль.
Патогенез острого ринита
Дыхательная система человека состоит из нескольких отделов. Первым из них в контакт с окружающей средой вступает нос. Он выполняет несколько важных функций:
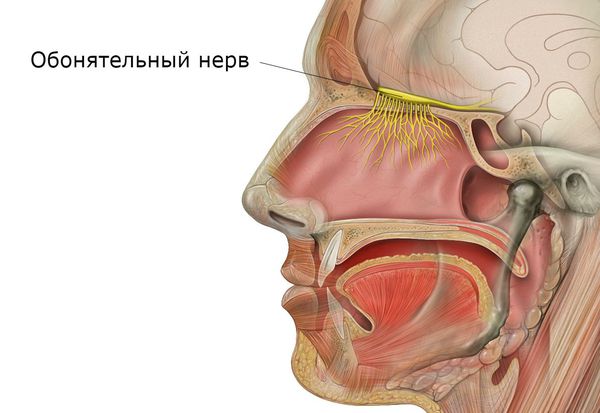
Обонятельная функция заключается в распознавании запахов. Она осуществляется за счёт раздражения специальных рецепторов обонятельного нерва веществами, попадающими во время вдоха. Причём каждая конкретная группа нейронов отвечает за распознавание определённых пахучих веществ.
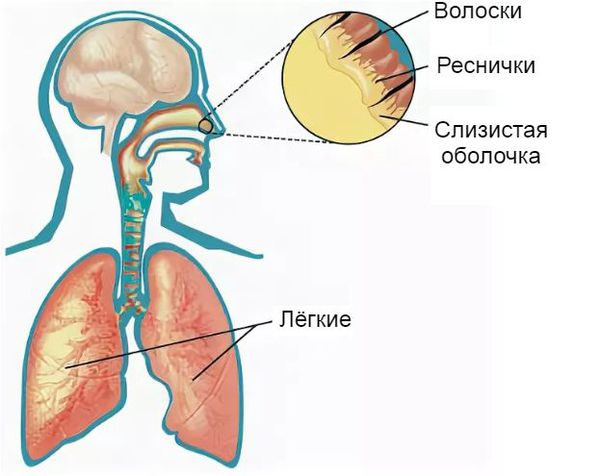
Защитная функция носа заключается в согревании и увлажнении воздуха, очищении его от пыли, микроорганизмов, грибков и частиц аэрозоля при вдохе. Она осуществляется за счёт колебательного движения микроскопических образований в виде тоненьких ресничек. Они расположены на клетках эпителия (внешнего слоя) слизистой оболочки. Благодаря их движению (примерно 16-17 раз в минуту) вместе со слизью выводятся микроорганизмы, частицы пыли, различные химические соединения и аэрозоли, попавшие в нос вместе с воздухом.
Фильтрации чужеродных частиц способствует секрет, который вырабатывает слизистая оболочка носа. Его состав постоянно обновляется. Он включает в себя специальные соединения: муцины, гликопротеиды, липиды и иммуноглобулины. Последние вещества препятствуют прикреплению бактерий к клеткам слизистой оболочки, что снижает риск развития бактериальных инфекций.
Помимо этого, в состав секрета слизистой оболочки органов дыхательной системы входят:
При нарушении защитной функции в носовую полость проникают вирусы и бактерии. Взаимодействуя со слизистой оболочкой носоглотки, они способствуют развитию воспаления. Данный процесс сопровождается отёком слизистой, наиболее выраженным в области носовых раковин. Причём он затрагивает обе половины носа.
Нарушение защитной функции в дальнейшем ведёт к нарушению дыхания и обоняния. Так, при отёке и воспалении слизистой затрудняется прохождение потока вдыхаемого воздуха, нарушается цикл носового дыхания, временно блокируется процесс распознавания запахов. П роявляется одышкой, хрипами, отхождением вязкой мокроты из носа, нарушением обоняния и иногда кашлем.
Классификация и стадии развития острого ринита
Согласно современной классификации ринитов, выделяю четыре типа заболевания:
Инфекционный ринит подразделяют на две формы:
Как правило, для острого ринита характерны три стадии:
Осложнения острого ринита
Основными осложнениями острого ринита являются:
Диагностика острого ринита
Диагностика острого ринита проводится на основе жалоб пациента и данных объективного осмотра.
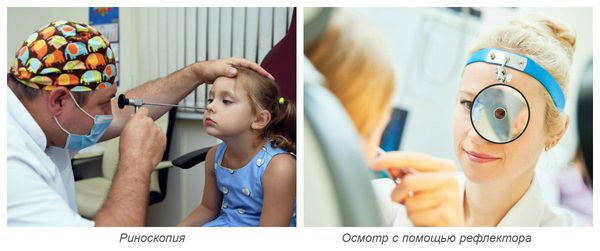
Осмотр носовых ходов осуществляется врачом при помощи риноскопа или отражающего свет рефлектора. При этом врач визуально оценивает слизистую оболочку носовых ходов: её окраску, степень отёчности, наличие повреждений, количество и характер отделяемого.
Диагностика различных видов ринита имеет свои характерные особенности:
При подозрении на острый ринит проводится дифференциальная диагностика :
Важно верно определить причину патологических изменений в области носоглотки. Это позволит правильно спланировать комплекс лечебных мероприятий.
Лечение острого ринита
Лечение острого ринита во многом зависит от его формы и направлено на следующие цели:
Для терапии острого ринита используют различные группы препаратов:
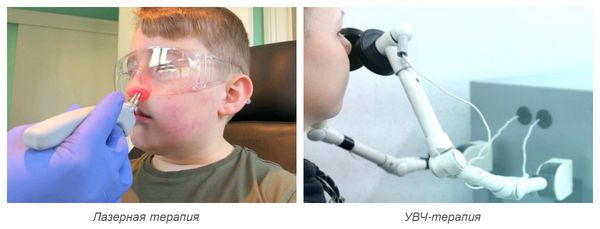
Также для лечения острого ринита используют физиотерапевтическое лечение :
Прогноз. Профилактика
При своевременной диагностике и вовремя начатом лечении острого ринита заболевание регрессирует полностью, не давая осложнений и не приводя к хронизации процесса.
К общим методам профилактики острого ринита относятся:
Антибиотики в арсенале участкового педиатра для лечения болезней органов дыхания
Хотя диагностика и лечение респираторной патологии у детей занимают ведущее место в работе педиатра, антибактериальная терапия требуется практически всего 6–8% больным этой категории — в основном с отитом, синуситом, стрептококковой ангиной, л
Хотя диагностика и лечение респираторной патологии у детей занимают ведущее место в работе педиатра, антибактериальная терапия требуется практически всего 6–8% больным этой категории — в основном с отитом, синуситом, стрептококковой ангиной, лимфаденитом, пневмонией, а также при бронхитах, вызванных только микоплазмой и хламидиями. К сожалению, и у нас, и за рубежом далеко не изжито избыточное применение этих препаратов — их применяют подчас у 30–80% детей с острыми респираторными вирусными инфекциями (ОРВИ). Не принося пользы, такая практика повышает риск развития устойчивости флоры и побочных явлений, дезориентируя к тому же врача: не получив эффекта от антибиотика при вирусной инфекции, врач переходит на резервные препараты, которые также не дают эффекта. Поэтому основной вопрос — показаны ли антибиотики данному больному? — решать положительно следует при только доказанной (или вероятной тяжелой) бактериальной инфекции. И хотя доказать бактериальную природу острых респираторных заболеваний (ОРЗ) удается редко, накопленные данные позволяют врачу с высокой вероятностью не только выявить таких детей, но и очертить круг вероятных возбудителей и их чувствительность к антибиотикам. В табл. 1 представлены формы респираторной патологии, при которых показано и не показано назначение антибиотика, а также симптомокомплекс, позволяющий заподозрить пневмонию в отсутствие четких физикальных данных, и значения маркеров воспаления, при которых введение антибиотика оправдано.
В табл. 2 представлены основные возбудители бактериальных ОРЗ; очевидно, что спектр возбудителей ОРЗ у детей невелик, что облегчает выбор препарата, который действует на вероятных возбудителей конкретного заболевания. Эти данные для антибиотиков, которые следует применять в амбулаторных условиях, приведены в табл. 3.
К счастью, резистентность к пенициллину циркулирующих среди населения России пневмококков (менее 10% штаммов) во много раз ниже, чем, например, в странах Юго-Запада Европы (40–50%). Но следует учитывать, что среди детей в детских дошкольных учреждениях (ДДУ) и особенно в интернатах 50–60% выделенных штаммов пневмококков устойчивы к пенициллину. Пневмококки сохраняют 100-процентную чувствительность к амоксициллину (а также к цефтриаксону), но устойчивы к ко-тримоксазолу, тетрациклину, гентамицину и другим аминогликозидам. Устойчивость пневмококков к пенициллинам не связана с выработкой лактамазы (она обусловлена потерей пенициллин-связывающих белков), поэтому применение ингибитор-защищенных пенициллинов не повышает эффективности лечения. Устойчивость пневмококков к макролидам растет быстрее (до 15–20% штаммов в некоторых регионах), в меньшей степени она растет к 16-членным макролидам: джозамицину, мидекамицину, спирамицину.
Haеmophilus influenzae (как бескапсульные, так и типа b) в России чувствительны к амоксициллину, доксициклину, цефалоспоринам 2 и 3 поколений, всем аминогликозидам. Но эти возбудители не чувствительны к пенициллину, цефалексину, цефазолину, большинству макролидов — кроме азитромицина (его применение при отитах и синуситах ограничено низкой его концентрацией в соответствующих полостях).
Под влиянием лечения H. influenzae вырабатывает лактамазы, инактивирующие лактамные препараты (в т. ч. пенициллин и амоксициллин), поэтому у детей, леченных ранее (а также у детей из ДДУ), применяются с начала лечения амоксициллин/клавуланат или цефуроксим аксетил.
Бета-гемолитический стрептококк группы А (БГСА) чувствителен ко всем антибиотикам, кроме аминогликозидов, однако в ряде регионов частота устойчивых к макролидам штаммов может достигать 15%. Moraxella catarrhalis, способная продуцировать лактамазу, выделяемая обычно у леченых ранее детей, чувствительна к макролидам, цефалоспоринам, аминогликозидам, но резистентна к амоксициллину.
Золотистый стафилококк редко вызывает «амбулаторные» формы поражения дыхательных путей (гнойный синусит, шейный лимфаденит); он, как правило, не чувствителен к пенициллинам, есть и штаммы, резистентные к цефалексину и амоксициллину/клавуланату, а его чувствительность к макролидам быстро снижается, если лечение длится более 5–7 дней. Препаратами выбора является цефалексин внутрь, а при более тяжелых формах — оксациллин (парентерально), а в случае устойчивости к нему — ванкомицин.
В амбулаторной практике назначают препараты первого выбора, если нет оснований предполагать наличие лекарственной устойчивости (табл. 4). При подавляющем большинстве форм эффективны оральные формы пенициллинов, цефалоспоринов первого-второго поколений и макролидов, их надежнее всего вводить в детской лекарственной форме — гранулах, диспергируемых таблетках Солютаб или сиропе, позволяющей точное дозирование.
Наиболее используемый препарат первого выбора — амоксициллин (Флемоксин Солютаб и др.), на него приходится (по весу) 1/3 всех выпускаемых в мире антибиотиков. Его биодоступность выше, чем у ампициллина внутрь, что вытеснило последний из арсенала педиатра. Другие препараты первого выбора: феноксиметилпенициллин (сироп Оспен) и цефалексин используют только для лечения стрептококкового тонзиллита, а макролиды — «атипичных» инфекций (микоплазмоз и хламидиоз), а также для лечения кокковых инфекций у больных с аллергией на пенициллины.
С препаратов второго выбора начинают лечение только в случае предшествующей (за последние 2–3 месяца) терапии антибиотиками, а также при внутрибольничной инфекции (у ребенка, заболевшего через 1–3 суток после выписки из стационара). Наиболее используемый препарат — амоксициллин/клавуланат — Амоксиклав, Аугментин, Флемоклав Солютаб), эффективный как против пневмо- и стрептококков, так и гемофильной палочки и моракселл. Цефалоспорины второго поколения (цефуроксим аксетил — Зиннат, который намного активнее цефаклора в отношении пневмо- и стрептококков) также эффективны как препараты второго выбора. Используются возрастные дозировки, однако для амоксициллина/клавуланата и Зинната в ряде инструкций указаны заниженные (20–30 мг/кг/сут) дозы, которые могут оказаться недостаточными (см. наблюдение) — они не должны быть ниже 45–50 мг/кг/сут.
Средства третьего выбора (резервные, обычно парентеральные) применяют только в случаях полирезистентности, обычно в условиях стационара.
Не используют при респираторной патологии ко-тримоксазол и тетрациклин ввиду роста устойчивости к ним пневмотропной флоры, а также оральные цефалоспорины третьего поколения — цефтибутен (Цедекс) и цефиксим (Супракс), которые могут быть недостаточно активными в отношении кокковой флоры, в частности, пневмококков.
Оральные антибиотики не используют при тяжелых острых процессах. К ним относится гнойный синусит (протекает с отеком щеки или окологлазной клетчатки), он часто требует оперативного вмешательства, лимфаденит с признаками гнойного воспаления (спаянность с гиперемированной кожей, флюктуация). У детей с крупом важно исключить эпиглоттит — бактериальное воспаление надгортанника, также вызывающее инспираторный стридор как при вирусном крупе, но с фебрильной температурой, интоксикацией, болями при глотании при отсутствии лающего кашля, дисфонии. Для эпиглоттита характерно усиление диспноэ в положении на спине, нейтрофильный лейкоцитоз, он требует ранней интубации для профилактики асфиксии. Эти заболевания, как и осложненная плевритом и деструкцией пневмония, требуют госпитализации, перед которой следует ввести парентерально препарат широкого спектра — цефтриаксон (80 мг/кг), который должен быть в укладке скорой и неотложной помощи и у каждого участкового врача.
В остальных случаях используются оральные препараты (табл. 4). При подозрении на острый средний отит (или его диагностике при отоскопии) адекватно назначение амоксициллина в дозе 50 мг/кг/сут, или амоксициллина/клавуланата в той же дозе (преодоление устойчивости некапсульного гемофилюса и моракселл), или, у леченного недавно ребенка, в дозе 80–100 мг/кг/сут амоксициллина для преодоления возможной сниженной чувствительности пневмококков в полости среднего уха. В последнем случае желательно использовать Аугментина или Флемоклава Солютаб с соотношением амоксициллина и клавулановой кислоты 7:1. Срок лечения — 10 дней у детей до двух лет и 7 дней — у старших.
Та же лечебная тактика эффективна при негнойном бактериальном синусите, который диагностируют на второй-третьей неделе ОРЗ при сохранении заложенности носа, часто также лихорадки, болей в проекциях пазух.
Большие сложности возникают при лечении острого тонзиллита, который лишь в 30% случаев вызывается БГСА, а в остальных — аденовирусом или вирусом Эпштейна–Барр (инфекционный мононуклеоз). Для них одинаково характерны острое начало, лихорадка с ознобом или без, боль в горле при глотании, гиперемия, отечность миндалин, часто также язычка и мягкого неба, гнойный детрит в лакунах, налеты, увеличение лимфоузлов (без нагноения). Стрептококковый тонзиллит отличается от вирусного отсутствием кашля и катара, конъюнктивита, болезненностью лимфоузлов и падением температуры через 24–48 ч после назначения антибиотика. Аденовирусный тонзиллит отличают конъюнктивит и назофарингит, мононуклеоз — назофарингит, увеличение печени и селезенки, появление в крови широкоплазменных лимфоцитов. Положительный высев делает диагноз БГСА-инфекции бесспорным, как и повышение антистрептолизина-О (АСЛ-О), поэтому во всех случаях острого тонзиллита показаны такие исследования.
При доказанном стрептококковом тонзиллите, как и при неясности этиологического диагноза (особенно у детей старше 6 лет и в весеннее время), назначают один из пенициллинов, цефалексин или макролид, которые приводят к падению температуры через 14–36 часов, подтверждая диагноз стрептококкового тонзиллита; в этих случаях лечение следует продолжить до 10 дней (для азитромицина — в дозе 12 мг/кг/сут — 5 дней). При отсутствии эффекта антибиотик можно отменить, оставив лишь симптоматическое лечение.
При поражении нижних дыхательных путей (его признаки — тахипноэ или диспноэ, наличие хрипов, укорочение перкуторного звука) важно дифференцировать вирусный бронхит от пневмонии, в подавляющем большинстве случаев — бактериальной.
Вирусный бронхит — самую частую форму поражения нижних дыхательных путей (75–300 на 1000 детей) — важно дифференцировать с бактериальной пневмонией, частота которой существенно ниже (4–15 на 1000 детей). Это тем более важно, что осложнение вирусного бронхита, в т. ч. бронхиолита у грудных детей, бактериальной пневмонией наблюдается крайне редко. Против пневмонии говорит субфебрильная температура (исключение — хламидийные формы в первые месяцы жизни, при которых ведущий симптом — тахипное) или если фебрильная поначалу температура в течение 1–3 дней снижается до субфебрильной. Типичное для бронхита обилие хрипов или признаки обструкции наблюдаются лишь при «атипичной» микоплазменной пневмонии — при этом они асимметричны и нередко сопровождаются укорочением перкуторного звука. Асимметрия хрипов наблюдается и при вызванном микоплазмой бронхите, что является показанием для рентгенографии. Для типичной (пневмококковой, гемофилюсной) пневмонии хрипы если и есть, то локальные, часто на фоне жесткого или ослабленного дыхания над участком легкого, нередко с укорочением перкуторного звука (наблюдение). К сожалению, эти локальные признаки определяются далеко не у всех больных пневмонией.
Таким образом, на основании физикальных данных обычно нетрудно исключить типичную пневмонию и назначить симптоматическую терапию вирусного бронхита. При подозрении на пневмонию (при отсутствии угрожающих симптомов) стартовый препарат — амоксициллин 50 мг/кг/сут, а у недавно леченых детей амоксициллин/клавуланат 50 мг/кг/сут или цефуроксим аксетил — 40–60 мг/кг/сут, которые, как правило, дают быстрый эффект. Отсутствие эффекта обычно указывает на «атипичную» этиологию пневмонии и требует смены препарата на макролид.
Инфекцию микоплазмой, обусловливающей у детей старше 5 лет около половины всех пневмоний (между пневмонией и бронхитом при неплотном легочном инфильтрате трудно провести грань), следует заподозрить при стойкой (5–10 дней) высокой температуре, обычно с нерезким токсикозом (не вызывающим сильной тревоги родителей), с необильными катаральными симптомами и конъюнктивитом, с обильными, мелкопузырчатыми (как у грудных детей с бронхиолитом) хрипами, но выслушиваемыми асимметрично. Характерный признак — отсутствие эффекта от назначения амоксициллина и других лактамных препаратов; назначение любого макролида в возрастной дозе приводит в течение 1–3 дней к апирексии и уменьшению явлений бронхита.
Участковые педиатры часто неверно интерпретируют симптомы этих двух видов пневмоний, назначая при более «шумных» (сопровождающихся обилием хрипов) атипичных пневмониях «более сильные» цефалоспорины, не дающие эффекта, а при типичных пневмониях с минимумом хрипов — «более слабые» макролиды. В ряде случаев типичной пневмонии макролиды дают быстрый эффект, однако вследствие роста устойчивости пневмококка они могут не давать эффекта. Поэтому следует стремиться делать стартовые назначения соответственно более вероятной форме пневмонии. Полагаться при этом на выявление, например, антител к микоплазме не надежно, т. к. на первой неделе IgM-антител может еще не быть, а ПЦР может выявлять антиген у носителей.
Для подтверждения или исключения бактериальной инфекции обычно используются так называемые маркеры бактериального воспаления — уровни лейкоцитоза, С-реактивного белка, в последнее время — также прокальцитонина. Нередко приходится видеть ребенка с ОРВИ без видимых бактериальных очагов, который получает антибиотики только потому, что у него выявлен лейкоцитоз порядка 10–15×10 9 /л. У большинства таких больных ОРВИ течет гладко без применения антибиотиков. Доказано, что только лейкоцитоз > 15×10 9 /л, абсолютное число нейтрофилов > 10×10 9 /л и/или палочкоядерных > 1,5×10 9 /л (а также С-реактивный белок (СРБ) > 30 мг/л и прокальцитонин > 2 нг/мл) более или менее надежно указывают на возможность бактериальной инфекции, тогда как более низкие цифры встречаются при вирусных инфекциях достаточно часто. Так, у детей с ОРВИ, бронхитом, крупом лейкоцитоз 10–15×10 9 /л встречается у 1/3, СРБ 15–30 мг/л — у 1/4 больных. При тонзиллитах, вызванных аденовирусами и вирусом Эпштейна–Барр, у 1/3 детей лейкоцитоз лежит в пределах 10–15×10 9 /л, а 1/3 — выше 15×10 9 /л, уровни СРБ 30–60 мг/л выявляются у 1/4 детей, а у 1/3 — выше 60 мг/л.
Следует учитывать и то, что при бактериальных инфекциях лейкоцитоз наблюдается далеко не всегда: так, при гнойном отите и типичной пневмонии у 40% больных лейкоцитоз не превышает 15´109/л, а при катаральном отите и атипичной пневмонии — у 90%.
Литература
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Наблюдение
Настя К. 4,5 лет поступила на 4-й день болезни, сопровождавшейся температурой 39 °C, кашлем. Две дозы Флемоклава Солютаба по 15 мг/кг эффекта не дали.
При поступлении: навязчивый кашель, покраснение правой щеки, укорочение над правым легким сверху, хрипов нет. Кровь: Л — 31,6 ´ 109/л, п/я — 29%, с/я 57%, СОЭ 36 мм/час, СРБ 60 мг/л, ПКТ 10 нг/мл.
Доза Флемоклава Солютаба 45 мг/кг привела к падению Т° к концу дня, быстрому улучшению состояния и нормализации картины в легких через 2 недели. Курс лечения — 5 дней.
Диагноз: крупозная пневмония
Бактериальный ринит
Бактериальный ринит — воспаление слизистой оболочки носа, вызванное активацией условно-патогенной микрофлоры носовой полости либо бактериями, поступившими из внешней среды. Заболевание сопровождается заложенностью носа, вязкими выделениями желто-зеленого цвета и симптомами интоксикации. Насморк бактериальной природы требует квалифицированного лечения, поскольку дальнейшее распространение гнойного процесса влечет за собой серьезные осложнения, в том числе — с угрозой для жизни.
Этиология
Нос — это орган, адаптирующий вдыхаемый воздух к поступлению в бронхи и легкие путем подогрева, увлажнения, очищения от частичек пыли и инфекционных агентов. Благодаря слаженной работе защитных механизмов бактерии обезвреживаются и эвакуируются из носовой полости вместе со слизью.
Угнетение местного иммунитета связано с нарушением кровообращения в полости носа. При переохлаждении или стрессах сосуды сужаются, что затрудняет доставку с кровью необходимых иммунных компонентов, нарушает секрецию слизи и упорядоченное движение ресничек мерцательного эпителия. В результате инфекция без труда проникает в клетки назального эпителия, размножаясь и повреждая их. Ответная реакция организма заключается в доставке к месту поражения большого количества лейкоцитов, взаимодействие которых с инфекционным агентом формирует картину воспаления.
Довольно часто «первопроходцами» служат вирусы. Им, как более мелким возбудителям, проще проникнуть в клетки, вызывая их деструкцию и делая более доступным субстратом для размножения бактерий. Реже бактериальная инфекция является первичной. Возбудителями, как правило, становятся стафилококки, стрептококки, пневмококки, синегнойная палочка.
Развитию бактериального ринита способствуют:
Симптомы
На развитие бактериального ринита указывают следующие симптомы:
В протекании острого ринита обычно выделяют 3 стадии. В начале заболевания ощущается дискомфорт в полости носа, появляются выделения, повышается температура. Через 1-2 дня, в период 2-й стадии, на первый план выходят заложенность носа и симптомы интоксикации. Для 3-й стадии заболевания характерно обратное развитие симптомов либо переход болезни в хроническую форму.
При грамотном лечении острый бактериальный ринит проходит без последствий через 7-10 дней. Если же пустить болезнь на самотек, не исключены такие осложнения, как гайморит, отит, пневмония, образование гнойных абсцессов и прочие заболевания.
Диагностика
Появление гнойных выделений из носа и повышение температуры сигнализируют о необходимости немедленно обратиться к специалисту. При дифференциальной диагностике в первую очередь необходимо исключить вирусный ринит. Обычно это не вызывает сложности, достаточно взглянуть на сводную таблицу симптомов.
| Симптом | Вирусный ринит | Бактериальный ринит |
|---|---|---|
| Характер назальных выделений | Обильные, прозрачные, без цвета и запаха | Вязкие, желто-зеленого оттенка, могут иметь неприятный запах |
| Температура тела | Может быть нормальной или повышаться до субфебрильных значений (37-37,5 °С), в ряде случаев может достигать 39-40 ⁰С | Поднимается до фебрильных и гиперпиретических показателей (38-41 °С) |
| Прочие проявления | Чихание, раздражение глаз, гиперемия слизистых верхних дыхательных путей, першение в горле | Выражены симптомы интоксикации, общее состояние тяжелое, отмечаются приступы головной боли |
| Реакция на терапию | В первые дни лечение не меняет картину, на третьи сутки состояние улучшается благодаря препаратам местного действия и народным средствам. Антибиотики бесполезны | Местные препараты и жаропонижающие малоэффективны, прием антибиотика нормализует состояние пациента через несколько дней |
| Продолжительность болезни | До 5 дней, даже без лечения | Около двух недель, без терапии прогрессирует |
Общий анализ крови при бактериальном рините покажет повышение уровня лейкоцитов и СОЭ. Большое значение также имеют данные риноскопии и исследования мазка из носовых каналов.
Как лечить?
Комплексное лечение бактериального ринита направлено на устранение инфекции, санацию полости носа и купирование симптомов интоксикации.
Бактериальный ринит у детей
У ребенка бактериальный насморк протекает с теми же симптомами, что и у взрослых. Однако следует учитывать несовершенство иммунной системы в раннем детском возрасте. Особенно тяжело болезнь переносится грудничками. Младенцу трудно приспособиться к отсутствию носового дыхания, нарушается акт сосания, возникают диспепсические явления, возможно присоединение бактериального конъюнктивита. Лечение осуществляется строго под контролем врача.
Применение препаратов Аквалор
Промывание носа водно-солевыми растворами благотворно как при сезонном рините, так и при инфекционном насморке. Созданные на основе натуральной морской воды, растворы Аквалор готовы к применению и оснащены удобными насадками-распылителями.
Во время острого бактериального ринита гипертонический Аквалор Форте поможет снять отек и удалить выделения в полости носа. Натуральные микроэлементы в составе препарата способствуют повышению местного иммунитета и регенерации слизистых оболочек. Повышенным антисептическим эффектом обладает гипертонический Аквалор Экстра Форте, он содержит экстракты ромашки и алоэ.
Перед местной лекарственной терапией рекомендуется промыть нос изотоническими растворами Аквалор. Это подготовит слизистую к восприятию лекарства и позволит снизить дозу при сохранении лечебного эффекта.
Для лечения детей с первых дней жизни созданы капли и спрей Аквалор Беби. Они безвредны, стерильны, не оказывают побочных действий.