Чем лечить баквагиноз у женщины при беременности
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
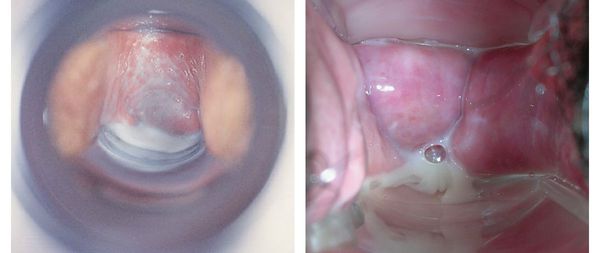
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Научная электронная библиотека
7.3 Лечение бактериального вагиноза во время беременности
Исследования последних лет показали, что инфекция нижнего отдела репродуктивного тракта может привести к развитию хориоамнионита, преждевременному излитию околоплодных вод, преждевременным родам, развитию послеродового эндометрита, особенно у пациенток с оперативным родоразрешением [21].
Помимо инфекций, передающихся преимущественно половым путем, внимание исследователей сосредоточено на проблеме дисбиоза влагалища – бактериального вагиноза – и его возможной этиологической роли в проблеме акушерской и перинатальной патологии.
Лечение БВ как фактора риска преждевременных родов, перинатального инфицирования плода и осложнений абдоминального родоразрешения – вопрос дискутабельный. Некоторые исследования показывают, что лечение беременных женщин с БВ, даже при его бессимптомном течении, может снизить количество преждевременных родов. Другие подтвердили полученные ранее данные о том, что преждевременно родившиеся дети значительно чаще, по сравнению с доношенными детьми, требуют лечения в условиях отделения интенсивной терапии новорожденных [22].
В мире проведено большое количество исследований, анализирующих эффективность различных методов лечения БВ и возможности их применения у беременных. Результаты неоднозначны и существенно отличаются, но все-таки многие авторы отмечают, что лечение приводит к снижению гестационных осложнений. Кроме того, известно, что формирование микрофлоры у новорожденных в первые часы жизни происходит за счет микрофлоры родовых путей матери. Если заселение кишечника будет происходить патогенными микроорганизмами, то во многом будет нарушена колонизационная резистентность, что, скорее всего, приведет к нарушению функции кишечника и снизит адаптационные возможности новорожденного и ухудшит его состояние здоровья [20, 22].
Международные рандомизированные исследования показали, что метронидазол и клиндамицин – два стандарта, обеспечивающие индивидуальный подход к терапии бактериального вагиноза [20, 23, 24].
Исследования последних лет также были посвящены изучению метронидазола. Однако при таком лечении частота рецидивов достигает 40-50%, а в ряде случаев развивается вагинальный кандидоз. При пероральном приеме 5-нитроимидазолов в 25% случаев наблюдаются различные симптомы со стороны желудочно-кишечного тракта. Поэтому совершенно очевидной стала необходимость выбора альтернативных методов лечения. Назначение антибактериальных препаратов энтерально и парентерально нецелесообразно, поскольку установлена высокая корреляция с дисбактериозом желудочно-кишечного тракта, что также подтверждает преимущество местного лечения БВ. При лечении БВ в ряде мировых руководств рекомендована только местная терапия – клиндамицин в виде 2% крема в течение 6 дней и 0,75% гель метронидазола в течение 5 дней. Однако в случае неуспешного лечения местнодействующими препаратами назначают системную терапию метронидазолом, клиндамицином, орнидазолом внутрь.
Интравагинальное назначение метронидазола при лечении БВ отнесено к разряду предпочтительных согласно отечественным методическим рекомендациям и фигурирует как альтернативный способ лечения в Европейских рекомендациях и рекомендациях ВОЗ (2003 г.). Сравнение результатов применения различных схем показало, что лечение, основанное на интравагинальном применении, является более мягким, минимизирует системное воздействие на организм и рекомендуется как более предпочтительное для лечения беременных. Назначать препараты внутрь во время беременности нужно очень осторожно и как можно более коротким курсом. Клиндамицин рекомендован для лечения бактериального вагиноза Американским центром по контролю над заболеваниями. Отличительной особенностью этого антибиотика широкого спектра действия является воздействие на анаэробный компонент микрофлоры влагалища.
Для лечения беременных начиная со II триместра препаратами выбора являются метронидазол, орнидазол и клиндамицин для приема внутрь. В I триместре беременности пероральное применение указанных препаратов противопоказано. Для местного лечения беременным рекомендуется 2% вагинальный крем с клиндамицином и метронидазол в виде геля. В первом триместре беременности при недостаточной эффективности местной терапии в качестве системного лечения рекомендуется амоксициллин [2, 3].
Успешное лечение БВ, как и любого другого заболевания, зависит от правильной и современной постановки диагноза и проведения патогенетически обоснованной терапии. Цель лечения БВ – восстановить нормальную микрофлору влагалища, задержать рост микроорганизмов, не свойственных этому микроценозу. Терапия БВ остается нелегкой задачей ввиду частого рецидивирования или низкой эффективности ряда предложенных препаратов. Многочисленные работы последних лет свидетельствуют о том, что препаратами выбора, допустимыми в период гестации, в настоящее время считаются метронидазол и клиндамицин, обладающие антианаэробной активностью.
Лечение бактериального вагиноза во время беременности является очень важной задачей. В настоящее время с целью лечения БВ во II и III триместрах беременности предлагаются различные методы терапии.
Метронидазол относится к группе антибактериальных препаратов, содержащих имидазольное кольцо. Эффект метронидазола связан с подавлением повышенной генерации гарднерелл и анаэробов и составляет 82-91%. Известно, что применение метронидазола в различном режиме эффективно при БВ. В частности, однократное пероральное применение метронидазола в дозе 2 г столь же эффективно, как и 5-7-днев. курс [13, 15].
Однако пероральное применение препарата нередко вызывает побочные эффекты, такие как металлический вкус во рту, диспепсические расстройства, аллергические реакции. При длительном его применении может развиться так называемый нейропатический синдром. В литературе встречаются данные о гиперчувствительности к метронидазолу. Применение метронидазола в I триместре беременности, согласно требованиям Российской Фармакопеи, противопоказано.
Для лечения БВ в клинической практике врача акушера-гинеколога широко используется препарат клион [24], выпускаемый в виде таблеток для перорального применения, содержащих в своем составе 250 мг метронидазола. Проникая внутрь микробной клетки, метронидазол превращается в активную форму, связывается с ДНК и блокирует синтез нуклеиновых кислот, что в свою очередь приводит к гибели микроорганизма. Клион применяют по 250 мг 4 раза в день per os в течение 5–7 дней. Альтернативной схемой лечения является применение клиона 2 г однократно.
Широкое применение в лечении инфекционных заболеваний гениталий нашел клиндамицин [14, 24], который представляет собой хлорированное производное линкомицина и обладает преимуществом перед последним, поскольку обладает большей антибактериальной активностью и легче адсорбируется из кишечника. Препарат связывается с рибосомами и ингибирует синтез белка. Он активен в отношении облигатно анаэробных микроорганизмов. Существенная часть его экскретируется через кишечник. Период выведения клиндамицина составляет 3 часа. Испытания эффективности клиндамицина показали, что у 91% больных БВ наблюдалось клиническое выздоровление при применении препарата. Однако оральный прием препарата может осложняться диареей. Клиндамицин назначают по 150 мг 4 раза в день в течение 7 дней.
Многочисленные исследования показали, что местное лечение БВ не уступает по эффективности лечению пероральными препаратами и, напротив, имеет ряд преимуществ: возможность введения препарата непосредственно в очаг инфекции, минимальная системная абсорбция препарата, снижение вероятности системных побочных реакций, отсутствие воздействия на здоровые ткани, снижение разовой и курсовой дозы препарата. В настоящее время местное лечение является более предпочтительным, в том числе у беременных, исключая первый триместр беременности [15, 20].
При лечении БВ нашел применение препарат флагил – производное 5-нитроимидазола, который обладает высокой активностью в отношении анаэробных микроорганизмов. Препарат назначают по одной вагинальной свече в течение 10 дней [23, 24].
В настоящее время для лечения БВ используют препарат метрогил-вагинальный гель (1% гель метронидазола с прилагаемым к нему аппликатором). Обладая высокой проникающей способностью во влагалищные жидкости препарат начинает действовать сразу же после аппликации и терапевтический эффект достигается уже при низких концентрациях метронидазола. Препарат назначают по 5 г (один полный аппликатор) 2 раза в день утром и вечером в течение 5 дней.
Для лечения женщин с бактериальными вагинозами в клиниках используют бета-лактамные антибиотики: уназин, аугментин. Однако клинические испытания показали, что они эффективны лишь в 14-54% случаев. Аугментин представляет собой комплекс амоксициллина и клавулоновой кислоты, где последняя играет роль ингибитора бета-лактамаз, продуцируемых резистентными штаммами бактерий, например Bacteroides fragilis. Препарат назначается по 2 г в день в течение 7 дней. Схема лечения предусматривает совмещение введения препарата путем приема per os и внутримышечного введения. Суточная доза препарата при приеме внутрь не должна превышать 1,5 г (3 приема в день перед едой). При внутримышечном введении доза рассчитывается таким образом, чтобы количество клавулоновой кислоты не превышало 200 мг на инъекцию и 1200 мг в сутки.
Среди наиболее частых осложнений при применении вышеназванных препаратов следует отметить развитие кандидозного вульвовагинита, который развивается в 6-18% случаев [1, 2]. Для его профилактики необходимо назначать антифунгальные препараты – нистатин по 2000 мг в сутки или дифлюкан по 1 таблетке (150 мг) внутрь одновременно с началом лечения. Эффективность лечения при комбинированном применении этих препаратов составляет 97%.
В связи с этим в настоящее время предпочтение отдается комбинированным препаратам. По данным О.Ф. Серовой [25] высоко эффективным средством для лечения БВ является тержинан. В состав этого препарата входит тернидазол, который воздействует на анаэробный компонент микрофлоры влагалища; антимикотикотический препарат – нистатин, подавляющий рост дрожжеподобных грибов; неомицина сульфат – антибиотик широкого спектра действия; микродоза преднизолона – позволяющая быстро купировать в острой стадии симптомы воспаления (гиперемию, боль, зуд и т.д.). Тержинан назначают по 1 вагинальной таблетке на ночь в течение 10 дней, улучшение состояния отмечается уже на вторые-третьи сутки от начала применения препарата.
Данные клинико-лабораторного исследования показали, что эффективность терапии тержинаном составила 92,4%, что проявлялось нормализацией степени чистоты влагалищного содержимого, значительным снижением рН среды влагалища (4,3-4,7), отрицательным аминным тестом, субъективным и объективным улучшением, которое характеризовалось исчезновением или уменьшением выделений из половых путей. Препарат хорошо переносился больными.
Таким образом, препарат тержинан обладает высокой эффективностью, не оказывает системного влияния на организм, не требует с целью профилактики вагинального кандидоза дополнительных антимикотических средств, удобен в применении. Кроме того, препарат может быть применен у пациенток с экстрагенитальной патологией.
К сожалению, применяемая для лечения вагинальной инфекции антибактериальная терапия в основном ликвидирует патогенные микроорганизмы, усугубляя одновременно дефицит нормальной микрофлоры влагалища, что создает благоприятные условия для повторного инфицирования.
Особенно важно учитывать это во время беременности, когда условно-патогенные микроорганизмы повышают риск преждевременных родов, а недостаток или отсутствие лакто- и бифидобактерий резко снижает колонизационную резистентность влагалища.
Таким образом, применение антибиотиков не решило до конца проблему лечения бактериальных вагинозов. В связи с этим использование биотерапевтических препаратов (БТП) является важной составной частью в комплексе лечебных мероприятий при бактериальных вагинозах [24, 25].
В настоящее время для лечения бактериальных вагинозов в акушерстве и гинекологии применяют такие биотерапевтические препараты, как ацилакт, лактобактерин, бифидумбактерин, бифидин. Они представляют собой биомассу лакто- или бифидобактерий в активном или лиофилизированном состоянии, выделенных из кишечника здоровых людей. БТП применяют в течение 10-14 дней интравагинально в виде свечей или на тампонах, предварительно разведя сухой порошок в 5 мл кипяченой воды. Назначение биопрепаратов целесообразно после контрольного микробиологического исследования, подтверждающего отсутствие грибов.
Биотерапевтические препараты используют чаще на втором этапе лечения, после местного применения антибиотиков. Эффективность комплексного двухэтапного метода лечения вагинального дисбактериоза, по данным различных авторов, составила от 85,8% до 92,6%, частота рецидивов заболевания спустя 1-3 месяца после окончания лечения достигает 13,2%, минимально при использовании ацилакта – 4,4%.
Терапевтический эффект препаратов, содержащих лактобактерии и бифидобактерии, связан со снижением рН вагинальной среды в процессе жизнедеятельности этих микроорганизмов, антагонистической активностью по отношению к условно-патогенным микроорганизмам, а также их иммуномодулирующими свойствами. На фоне применения БТП может отмечаться стимуляция роста индигенной лактофлоры.
Недостатком биотерапевтических препаратов, использующихся в настоящее время в акушерстве и гинекологии для коррекции микрофлоры влагалища, является то, что они содержат штаммы бифидобактерий или лактобактерий, выделенные из кишечника людей. Поэтому при попадании в нехарактерную для их обитания нишу (влагалище) эти микроорганизмы, обладающие слабой адгезивной активностью по отношению к вагинальным эпителиоцитам, не в состоянии прижиться там на достаточно продолжительное время [23].
Реализация антибактериальной терапии при БВ у беременных всегда связана с риском большего или меньшего воздействия препарата на внутриутробный плод со всеми вытекающими последствиями. В связи с этим была попытка клинически и лабораторно оценить эффективность нормофлоринов в терапии БВ у беременных в Ш триместре.
Нормофлорины Б и Л содержащие соответственно живые бифидо- и лактобактерии представляют собой уникальный комплекс бактерий, которые обеспечивают нормальную деятельность пищеварительной и урогенитальной систем. Одним из показаний для применения нормофлоринов является беременность и бактериальные и грибковые вагиниты.
Терапия БВ во время беременности остается сложной проблемой из-за возможного неблагоприятного воздействия этиотропных лекарств на плод. Наиболее эффективными для лечения БВ являются препараты с антианэробной активностью (метронидазол и клиндамицин), использование которых рекомендовано только во II и III триместрах беременности. В доступной нам литературе содержатся ограниченные данные о лечении БВ в I триместре беременности, что связано с недостаточной информацией об отсутствии тератогенного действия этиотропных препаратов на эмбрион.
Из-за возможного отрицательного воздействия на плод все вышеперечисленные методы в I триместре беременности не применяют. Лечение бактериального вагиноза у беременных назначают обычно после 20 недели беременности. Однако, оптимальным сроком проведения скрининга внутриутробных инфекций и дисбиотических состояний биотопов влагалища и цервикального канала, по мнению И.О. Крыжановской и соавт. [26] является I триместр беременности. Такой «ранний» скрининг позволяет в последующем проводить безопасное медикаментозное лечение этой патологии в перинатальном периоде, а также осуществлять раннюю профилактику фетоплацентарной недостаточности.
Иностранные авторы считают, что для предотвращения преждевременных родов лечение БВ у беременных группы риска следует проводить, начиная со II триместра. Однако, отечественные исследования [27], посвященные изучению влияния БВ на прерывание беременности в ранние сроки, позволяют полагать, что ряд женщин, у которых беременность прервалась в I триместре, не учитываются среди беременных. обследованных на БВ после 20 недель. При скрининговых обследованиях женщин на БВ наивысший риск потери беременности был в группе обследованных в сроке 8-17 недель в сравнении с обследованными после 20 недель и в III триместре беременности.
В настоящее время для лечения бактериального вагиноза в I триместре беременности применяют антисептики гексикон и препараты на основе йода: бетадин, йодоксид, повидон-йод.
При лечении гексиконом получен хороший клинический эффект – до 92% [26]. Препарат содержит высокоактивное антисептическое вещество – хлоргексидина биглюконат, который обладает широким спектром антимикробного действия не только в отношении анаэробной флоры, но и других грамположительных и грамотрицательных бактерий, трихомонад, вирусов, грибов. Благодаря этому гексикон эффективен при лечении смешанных вагинальных инфекций. Даже в низких концентрациях хлоргексидин способен вызывать нарушение осмотического равновесия бактериальных клеток, потерю ими калия и фосфора, что является основой бактерицидного эффекта. Водорастворимая полиэтиленоксидная свечевая основа препарата гексикон, обладая высокой осмотической активностью, адсорбирует экссудат, потенцирует антимикробное действие хлоргексидина.
Гексикон применяется по 1 свече 2 раза в день в течение 5-10 дней. Преимуществом гексикона является отсутствие подавления лактобацилл. При использовании гексикона не происходит формирования резистентных штаммов микроорганизмов в отличие от препаратов, содержащих в своем составе антибиотики, что очень важно в современных условиях.
Однако по данным И.О. Крыжановской и соавт. [26] терапия гексиконом, также как другими препаратами для лечения БВ, более эффективна при последующем назначении эубиотических препаратов, что связано с недостаточно быстрым восстановлением лактобацилл при монотерапии. Гексикон разрешен к применению в любые сроки беременности и в период лактации.
В лечении бактериального вагиноза используют бетадин [27]. Бетадин обладает бактерицидным эффектом и выраженной антианаэробной активностью. Благодаря широкому спектру действия препарата, включающему грамположительную, грамотрицательную, грибковую флору, вирусы и простейшие, применение бетадина эффективно как при бактериальном вагинозе, так и при смешанных инфекциях. Воздействие на грибковую флору позволяет избежать развитие кандидозного вульвовагинита, который как уже отмечалось ранее, является частым осложнением применения антибактериальных препаратов. По данным Т.А. Старостиной и соавт. [28] эффективность терапии бетадином составила 81,4%, однако стойкий положительный эффект сохранялся у 65,7% женщин: рецидивы БВ в I и II триместрах беременности возникли у 14,3 и 20% женщин после родов.
Учитывая увеличение количества случаев резистентности к антибиотикосодержащим препаратам, важным преимуществом бетадина является отсутствие развития устойчивости микроорганизмов к его действующему веществу поливинилпироллидон-йодату.
По данным Подзолковой Н.М. и соавт. (2001) монотерапия бетадином эффективна в 78% случаев лечения БВ, но одновременно сопровождается уменьшением титра лактобацилл. В связи с этим целесообразно проводить данную терапию больным только с нерезко выраженным дефицитом лактобацилл (не меньше 103 КОЕ/мл).
Действие бетадина как антисептика на первом этапе лечения БВ эффективно при выраженных дисбиотических процессах влагалища, если на втором этапе планируется корригирующая терапия пробиотиками. Комбинированная двухэтапная схема лечения БВ (бетадин+биоспорин) эффективна в 98% случаев.
Учитывая свободное проникновение йода через плаценту [27], необходима оценка возможного влияния вагинального применения бетадина на функциональное развитие щитовидной железы плода. Остается неизвестным, какая доза йода может влиять на развитие щитовидной железы плода после всасывания через слизистую оболочку влагалища и может ли это вести к развитию гипотиреоза у плода.
В последнее время для лечения БВ широко применяют повидон-йод, по составу и фармакологическим свойствам препарат сходен с бетадином. Эффективность лечения автор отмечает у 93% больных. В связи с возможными рецидивами на разных сроках в комплекс лечения необходимо включать биопрепараты. В исследовании препарата йодоксид – действующее вещество поливинилпирролидон йод отмечена эффективность более 90%.
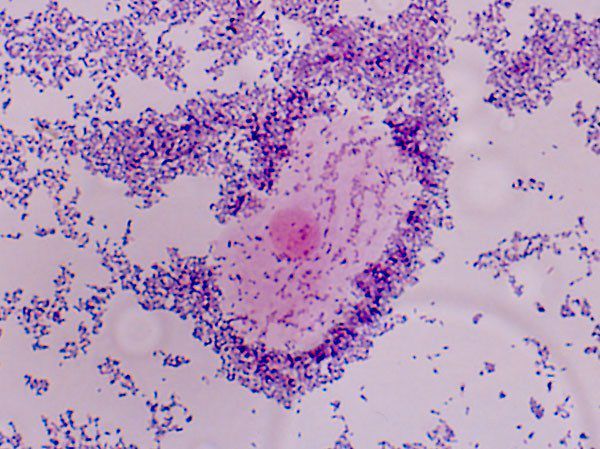
Лечение вагинальных расстройств с использованием лактобактерий имеет длинную традицию. Ещё в 1933 году Mohler RW и Brown C.P. использовали бактерию Додерлейна в лечении вагинита. По определению, признаком бактериального вагиноза является недостаточное количество лактобактерий. Недостаток лактобактерий является надежным методом постановки диагноза бактериального вагинита путем взятия мазка и его бактериоскопия после окраски по методу Грама.
Fredricsson B., Englund K., Weintraub L., (1987) [29] считали, что применение лактобактерий является экологическим лечением бактериальных вагинитов.
Ферментированные молочные продукты используются в качестве пищевой добавки для того, чтобы лактобактерии, содержащиеся в них, помогли восстановить нормальную микробиологическую экологию влагалища. Многие ферментированные молочные продукты не содержат Lactobacillus acidophilus, однако содержат другие важные микроорганизмы. Существует лишь немного сообщений о положительном лечебном эффекте лечения при помощи молочных продуктов.
В настоящее время предложен ряд пробиотиков перорального и интравагинального применения для монотерапии БВ, содержащие лиофилизованные Lactobacillus acidophilus человеческого происхождения. Однако отсутствуют исследования по применению их у женщин в первом триместре беременности.
Несмотря на то, что БВ не относится к острым заболеваниям, лечение его часто затруднительно. Назначаемая беременным терапия является чрезвычайно ответственным и важным моментом не только потому, что у пациенток длительное время отмечаются выделения, они имеют риск развития преждевременных родов, инфекционно-воспалительных осложнений на фоне БВ, рождения маловесных детей, но и в связи с безопасностью проводимого лечения для будущей матери и плода. Низкая эффективность традиционных методов лечения БВ, высокая частота рецидивов и риск преждевременных родов диктуют необходимость изыскания альтернативных методов терапии.
Несмотря на значительные успехи в фармакологии и клинической микробиологии, вопросы лечения бактериальных дисбиозов особенно у беременных женщин продолжают оставаться актуальными. Большинство схем терапии включают метронидазол, отсутствие фетотоксического эффекта которого в ранние сроки беременности не доказано. Санация влагалища антисептическими препаратами типа «Повидон-йод» не приводит к восстановлению индивидуального биоценоза влагалищного биотопа и требует применение аллогенных биопрепаратов, которые также не дают стойкий положительный эффект в восстановлении индивидуального биоценоза влагалища, чем и обусловлены рецидивы заболевания.
Применение пребиотика из растительных моносахаридов, разработанного и запатентованного сотрудниками кафедры акушерства и гинекологии №1 СамГМУ под торговым названием «Вапигель» в качестве монотерапии бактериального вагиноза даёт стойкий положительный эффект в формировании индивидуального биоценоза влагалища уже к концу курса лечения, который продолжается на протяжении длительного времени.
Таким образом, использованием пребиотика из растительных моносахаридов («Вапигель») можно рекомендовать для внедрения, в том числе и для подготовки женщин позднего репродуктивного возраста к программе ЭКО, а также при наступлении беременности после ЭКО для профилактики рецидива бактериального вагиноза, профилактики невынашивания беременности. Восстановление биоценоза влагалища перед проведением процедуры ЭКО является важным этапом подготовки женщин к лечению.
Лечение БВ на ранних сроках беременности, несомненно, является наиболее эффективной профилактикой осложнений в процессе беременности, родов и послеродового периода. Поэтому изучение новых эффективных и безопасных для эмбриона препаратов для лечения БВ на ранних сроках беременности является важной задачей современного акушерства.
Бактериальный вагиноз
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
РОССИЙСКОЕ ОБЩЕСТВО АКУШЕРОВ-ГИНЕКОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ БАКТЕРИАЛЬНЫМ ВАГИНОЗОМ
Шифр по Международной классификации болезней МКБ-10
N89.0
ОПРЕДЕЛЕНИЕ
Бактериальный вагиноз (БВ) – это инфекционный невоспалительный синдром полимикробной этиологии, связанный с дисбиозом вагинальной микробиоты, который характеризуется количественным снижением или полным исчезновением лактобацилл, особенно перекись-продуцирующих, и значительным увеличением облигатных и факультативных анаэробных условно-патогенных микроорганизмов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
БВ является полимикробным заболеванием, при котором происходит замещение нормальной вагинальной микробиоты (протективных лактобацилл) микроаэрофильными (Gardnerella vaginalis) и облигатно-анаэробными (Bacteroides spp., Prevotella spp., Mobiluncus spp., Veillonella spp., Megasphera spp., Leptotrichia spp., Atopobium vaginae и др.) микроорганизмами.
По данным мировой статистики, бактериальный вагиноз занимает одно из первых мест среди заболеваний влагалища. Частота его распространения в популяции колеблется от 12% до 80% и зависит от контингента обследованных женщин. БВ выявляется у 80-87% женщин c патологическими вагинальными выделениями; частота выявления заболевания у беременных достигает 37-40%.
БВ выявляют преимущественно у женщин репродуктивного возраста. Заболевание не представляет непосредственной опасности для жизни женщины, однако является фактором риска развития осложнений беременности: самопроизвольных абортов, внутриамниотической инфекции, преждевременного излития околоплодных вод, преждевременных родов, рождения детей с низкой массой тела. У женщин с БВ могут развиваться эндометрит и сепсис после кесарева сечения. В настоящее время БВ рассматривается, как одна из причин развития инфекционных осложнений после гинекологических операций и абортов, воспалительных заболеваний органов малого таза (ВЗОМТ), перитонита, абсцессов органов малого таза при введении внутриматочных контрацептивов 4. Длительное течение БВ является одним из факторов риска развития неоплазий шейки матки, а также повышенной восприимчивости к инфекциям, передаваемым половым путем (ИППП), особенно к ВИЧ-инфекции и генитальному герпесу 6.
К эндогенным факторам риска развития БВ относятся гормональные изменения (возрастные – в пубертатном периоде и менопаузе; при патологии беременности; в послеродовом и послеабортном периодах), гипотрофия и атрофия слизистой оболочки влагалища, наличие кист и полипов стенок влагалища, гименальной области, нарушения рецепторной функции вагинального эпителия, антагонизм между вагинальными микроорганизмами, снижение концентрации перекиси водорода в вагинальной среде за счёт уменьшения концентрации лактобацилл и др.
К экзогенным факторам риска развития БВ относятся инфицирование возбудителями ИППП и колонизация половых путей генитальными микоплазмами, лекарственная терапия (антибактериальными, цитостатическими, глюкокортикостероидными, антимикотическими препаратами), лучевая терапия; присутствие инородных тел во влагалище и матке; пороки развития половых органов или их деформации после родов и хирургических вмешательств; нарушение гигиены половых органов, в том числе, частое применение спринцеваний и вагинальных душей; использование спермицидов.
БВ не относится к инфекциям, передаваемым половым путем, однако заболевание выявляют преимущественно у женщин, ведущих половую жизнь с частой сменой половых партнёров.
Клиническая картина
Cимптомы, течение
— гомогенные беловато-серые выделения из половых путей, часто с неприятным «рыбным» запахом, усиливающиеся после незащищенного полового акта, проведения гигиенических процедур с использованием мыла, после менструации;
— дискомфорт в области наружных половых органов;
— болезненность во время половых контактов (диспареуния);
— гомогенные беловато-серые вагинальные выделения густой консистенции, равномерно распределяющиеся по слизистой оболочке вульвы и влагалища.
У большинства больных симптомы воспалительной реакции со стороны половых органов отсутствуют.
Диагностика
Диагноз устанавливается на основании наличия не менее чем 3-х из 4-х критериев (критерии Amsel):
— выделения из влагалища – густые, гомогенные, беловато-серые, с неприятным запахом;
— значение рН вагинального отделяемого > 4,5;
— положительный результат аминотеста (появление «рыбного» запаха при смешивании на предметном стекле вагинального отделяемого с 10% раствором КОН в равных пропорциях);
— обнаружение «ключевых» клеток при микроскопическом исследовании вагинального отделяемого.
2. Культуральное исследование. Рутинное культуральное исследование для верификации диагноза БВ не используется, однако может применяться для определения видового и количественного состава микробиоты влагалища, в том числе:
– выделения и идентификации других факультативных и/или облигатных анаэробов;
– выделения и идентификации лактобацилл (при БВ наблюдается отсутствие роста лактобацилл или резкое снижение их количества ( 4 КОЕ/мл));
– выделения и идентификации M. hominis и Ureaplasma spp.
Для оценки результатов микроскопического и культурального исследования используется комплексная система выявления нарушения микрофлоры влагалища «Интегральная оценка состояния микробиоты влагалища. Диагностика оппортунистических инфекций» (Анкирская А.С., Муравьева В.В., 2011).
3. Молекулярно-биологические методы исследования, направленные на обнаружение специфических фрагментов ДНК микроорганизмов, с использованием тест-систем, разрешенных к медицинскому применению в Российской Федерации, используются для выявления лактобацилл, A. vaginae, G. vaginalis, M. hominis и Ureaplasma spp. и других, в том числе трудно культивируемых бактерий.
Консультации других специалистов (гинеколога-эндокринолога, эндокринолога, гастроэнтеролога) рекомендованы в случае частого рецидивирования бактериального вагиноза с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной вагинальной микробиоты.
Дифференциальный диагноз
Дифференциальную диагностику бактериального вагиноза следует проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными микроорганизмами (дрожжеподобными грибами рода Candida, генитальными микоплазмами, факультативно-анаэробными и аэробными микроорганизмами).
Лечение
Показанием к проведению лечения является установленный на основании клинико-лабораторных исследований диагноз бактериального вагиноза.
По мнению отечественных акушеров-гинекологов, лечение БВ без клинических симптомов, но с результатом микроскопического исследования вагинального отделяемого, свидетельствующим о наличии выраженного вагинального дисбиоза, необходимо проводить перед введением внутриматочных средств; перед оперативными вмешательствами на органах малого таза, в том числе медицинскими абортами; беременным, имеющим в анамнезе преждевременные роды либо поздние выкидыши (C) 3.
Цели лечения
— нормализация лабораторных показателей;
— предотвращение развития осложнений, связанных с беременностью, патологией плода, послеродовым периодом, послеоперационном периодом и выполнением инвазивных гинекологических процедур.
Общие замечания по терапии
Основным направлением в лечении БВ должна являться элиминация повышенного количества анаэробных микроорганизмов, что достигается с помощью применения этиотропных препаратов группы 5-нитроимидазола или клиндамицина. Клиндамицин и метронидазол имеют сопоставимую эффективность в терапии БВ (А), однако при применении клиндамицина побочные эффекты развиваются реже [10, 11, 13].
Во избежание развития тяжелых побочных реакций (дисульфирамоподобная реакция) пациентов следует предупреждать о необходимости избегать приема алкоголя и содержащих его продуктов как во время терапии метронидазолом, так и в течение 24 часов после ее окончания.
При непереносимости перорального метронидазола его интравагинальное назначение также противопоказано.
Клиндамицин крем изготовлен на масляной основе и может повредить структуру латексных презервативов и диафрагм.
Учитывая, что A.vaginae, часто выявляемый при длительном, рецидивирующем течении БВ, в большей степени чувствителен к клиндамицину, при таких формах БВ предпочтение нужно отдавать местной терапии клиндамицином (С) [12, 14].
По мнению отечественных акушеров-гинекологов, одним из этапов лечения БВ должно быть восстановление окислительно-восстановительного потенциала влагалища (рН≤4,5) с помощью препаратов молочной или аскорбиновой кислот с последующей нормализацией микрофлоры влагалища с использованием живых лактобацилл (С) [3, 4, 15]. В нескольких зарубежных исследованиях также оценили клиническую и микробиологическую эффективность вагинального применения лактобацилл для восстановления нормальной микробиоты (D) [16]. Однако эти методы лечения не входят в клинические рекомендации международных сообществ вследствие недостаточности доказательной базы.
Частота рецидивов БВ у женщин не зависит от проведенного профилактического лечения половых партнеров (В) [10, 11]. При наличии у половых партнеров клинических признаков баланопостита, уретрита и других заболеваний урогенитальной системы целесообразно проведение их обследования и при необходимости – лечения.
Показания к госпитализации
Отсутствуют.
Схемы лечения
Рекомендованные схемы лечения
— клиндамицин, крем 2% 5,0 г интравагинально 1 раз в сутки (на ночь) в течение 7 дней (А) [10, 13, 17-19]
— метронидазол, гель 0,75% 5,0 г интравагинально 1 раз в сутки (на ночь) в течение 5 дней (А) [10, 13, 17, 12-23]
— метронидазол 500 мг перорально 2 раза в сутки в течение 7 дней (А) [10, 13, 20, 21, 24-27]
– тинидазол 2,0 г перорально 1 раз в сутки в течение 3 дней (А) 30.
Альтернативные схемы лечения
— клиндамицин, овули 100 мг интравагинально 1 раз в сутки (на ночь) в течение 3 дней (В) [31]
— клиндамицин 300 мг перорально 2 раза в сутки в течение 7 дней (В) [10, 14]
– тинидазол 1,0 г перорально 1 раз в сутки в течение 5 дней (А) [32].
Особые ситуации
Лечение беременных
— метронидазол 500 мг перорально 2 раза в сутки в течение 7 дней, назначается со второго триместра беременности (А) 28
или
— метронидазол 250 мг перорально 3 раза в сутки в течение 7 дней, назначается со второго триместра беременности (А) 35
или
— клиндамицин 300 мг перорально 2 раза в сутки в течение 7 дней (А) [37, 38].
Лечение детей
— метронидазол 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней (D) [39].
Требования к результатам лечения
– нормализация лабораторных показателей.
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика при отсутствии эффекта от лечения
Назначение иных препаратов или методик лечения.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Бактериальный вагиноз: когда «оттуда» плохо пахнет
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?fit=450%2C298&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?fit=831%2C550&ssl=1″ />
Бактериальный вагиноз (BV, БВ) — распространенное заболевание женских половых органов. Болезнь регистрируется более, чем у 80% пациенток, попавших на лечение в гинекологию в связи с другими патологиями. Почти у половины женщин вагиноз протекает бессимптомно.
Что такое бактериальный вагиноз? ЗППП или нет?
Некоторые женщины ошибочно полагают, что БВ — это инфекция, передающаяся половым путем. Но это неверно. Основная причина бактериального вагиноза у женщин — нарушение микрофлоры влагалища из-за чрезмерного роста условно-патогенных бактерий, обитающих на поверхности слизистой оболочки внутренних половых органов.
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?fit=450%2C298&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?fit=831%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?resize=897%2C594″ alt=»бактериальный вагиноз» width=»897″ height=»594″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?w=897&ssl=1 897w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?resize=450%2C298&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?resize=831%2C550&ssl=1 831w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/bakterialnyiy-vaginoz.png?resize=768%2C509&ssl=1 768w» sizes=»(max-width: 897px) 100vw, 897px» data-recalc-dims=»1″ />
Условно-патогенной эта флора называется потому, что в обычных условиях она не наносит никакого вреда организму. При изменении некоторых параметров слизистой, микроорганизмы усиленно размножаются. В случае если патогенные микроорганизмы превосходят количеством полезные лактобактерии, возникает состояние бактериального вагиноза, что является частой причиной значительного ослабления защитных свойств организма.
В большинстве случаев симптоматика вагиноза довольно мягкая и организм постепенно справляется с проблемой сам. При слабом местном иммунитете и некоторых других ситуациях, которые мы рассмотрим ниже, требуется эффективное лечение.
Что вызывает бактериальный вагиноз? Основные причины БВ
Бактериальный вагиноз — результат активного размножения одного или нескольких микроорганизмов, которые обычно присутствуют во влагалище. Образование больших колоний нарушает естественный баланс вагинальных бактерий. Гинекологи утверждают, что если сейчас провести проверку, болезнь будет обнаружена как минимум у каждой третьей женщины.
Несколько интересных фактов о вагинозе:
Высок риск заболеть БВ у женщин, меняющих партнеров и использующих внутриматочные спирали (ВМС).
Наиболее распространенные причины активизации вагиноза:
Прием оральных противозачаточных таблеток не влияет на микрофлору негативно, поэтому не стимулирует БВ.
Симптомы бактериального вагиноза
Вагиноз может протекать бессимптомно или иметь очень слабые признаки. Но это не означает, что женщина, заметив их, не должна посещать гинеколога. Даже если болезнь не беспокоит, ее наличие уже говорит о проблемах в организме.
Симптомы нарушения влагалищной микрофлоры у женщин:
Главный BV-симптом — вагинальные выделения с рыбным запахом. Цвет выделений может быть разным — от серого до зеленого. Запах часто усиливается во время полового акта.
Запущенный бактериальный вагиноз вызывает зуд и болезненность вокруг вульвы и влагалища. Выделения приобретают серовато-белый цвет и ещё более неприятный запах. Если болезнь не лечить, инфекция проникнет в матку и фаллопиевые трубы, вызвав воспаление внутренних половых органов.
Немалый урон бактериальный вагиноз наносит и интимной сфере жизни. Редкая женщина может чувствовать себя уверенно даже со знакомым партнером, если испытывает дискомфорт в интимной зоне. К тому же при вагините слизистая оболочка воспаляется, и даже самая нежная ночь любви может превратиться в кошмар.
Диагностика бактериального вагиноза
Важнейшее значение при постановке диагноза имеют жалобы, история возникновения заболевания и наличие симптомов нарушения микрофлоры. На приеме у врача, следует быть готовой ответить на следующие вопросы:
При обращении к гинекологу нужно будет пройти гинекологический осмотр, во время которого доктор возьмет мазки с шейки матки или влагалища для лабораторного анализа. Иногда для определения точной причины болезни и подтверждения правильного диагноза могут использоваться дополнительные тесты. Особенно важно это сделать при беременности.
Лечение БВ
В настоящее время, такое заболевание у женщин, как бактериальный вагиноз уже не является большой проблемой, так как успешно поддается лечению. Главное условие — при обнаружении любых симптомов, указывающих на вагиноз влагалища, как можно раньше обратиться к гинекологу за квалифицированной помощью.
По итогам обследования может быть назначено абсолютно разное лечение, зависящее от состава флоры. Но в любом случае, оно будет состоять из двух этапов — уничтожения патогенных микроорганизмов и создания нормальных условий для размножения молочнокислых бактерий, поддерживающих здоровье слизистой.
Как правило, бактериальный вагиноз на начальных стадиях не сопровождается серьезными симптомами. Поэтому есть отличный шанс избавиться от этой неприятной болезни, не принимая лекарств орально. Восстановление уровня рН может быть довольно быстрым с помощью местных средств — тампонов с лекарством, вагинальных свечей, влагалищных ванночек.
Если же болезнь зашла далеко, что возможно особенно при беременности и ослаблении иммунитета в силу других инфекций, назначается курс лечения антибиотиками. Какие именно лекарства пить при вагинозе, решает гинеколог, получив результаты анализа на чувствительность возбудителя к разным лекарствам. Антибиотики придется принимать 7-10 дней. После чего нужно будет пройти курс восстановления нормальной микрофлоры и укрепления иммунитета.
Обязательно нужно вылечить бактериальный вагиноз перед введением ВМС, хирургическим абортом, вакуумной аспирацией и другими процедурами, способными травмировать слизистую шейки матки. Доказано, что трихомониаз и бактериальный вагиноз связаны с повышенным риском передачи вируса иммунодефицита человека (ВИЧ) и других заболеваний, передающихся половым путем.
Лечение бактериального вагиноза при беременности
К сожалению, это заболевание довольно часто беспокоит и беременных женщин, но они не посещают врача, так как боятся навредить своему малышу препаратами, которые им назначат. На самом деле именно беременным женщинам нужно срочное лечение БВ, ведь нарушение флоры провоцирует различные осложнения, в том числе выкидыш.
Женщину, не думающую о своем здоровье, могут ожидать такие неприятности, как:
Лечить вагиноз при беременности нужно осторожно. Современная медицина предлагает щадящие средства, которые могут применяться и беременными женщинами.
Профилактика бактериального вагиноза
К сожалению, надежного способа, гарантирующего отсутствие рецидивов BV в будущем, нет. Болезнь трудно предотвратить из-за ее естественного происхождения и развития. В то же время гинекологи дают несколько полезных советов, уменьшающих вероятность возникновения бактериального вагиноза в будущем:
Где вылечить бактериальный вагиноз в Санкт-Петербурге
Диагностикой и лечением бактериального вагиноза занимаются высококвалифицированные врачи медицинского центра «Диана». Все желающие могут записаться на прием к гинекологу в любое удобное время. Преимущества клиники — современные методики диагностики и лечения, новые эффективные препараты, передовая аппаратура, высокое качество сервиса, доступные цены.
Бактериальный вагиноз, лечение кандидоза или молочницы, лечение дисбактериоза у беременных
В последнее десятилетие среди женщин многих стран мира отмечен рост инфекций влагалища, которые прочно занимают первое место в структуре акушерско-гинекологических заболеваний.
Частота вагинальных дисбактериозов колеблется у небеременных женщин репродуктивного возраста от 12 до 74%, а у беременных составляет от 14 до 37% в структуре воспалительных заболеваний половых органов. (Минкина С.Н., Манухин И.Б.,1992 г.)
Цель лечения бактериального вагиноза — восстановление нормальной микрофлоры влагалища. Изначально для лечения вагинозов применяли антибиотики. Однако эти лекарственные препараты не щадили наряду с патогенной и полезную, сапрофитную флору. Кроме того при лечении антибиотиками отмечается достоверное увеличение числа рецидивов, их частота достигает 40% ( В.Л. Тютюнина, 2001 г.) Увеличивается частота бактериального вагиноза и урогенитального кандидоза, неспецифических вагинитов.
Нормальная флора влагалища
Женская половая система страдает от дисбактериоза ничуть не меньше, чем кишечник. Нормальную флору влагалища при всем ее многообразии составляют лактобактерии, которые являются основными типичными представителями микрофлоры половых путей здоровых женщин. Они обеспечивают защитный механизм путем конкуренции с патогенными микроорганизмами и поддержанием кислой среды во влагалище, создающей неблагоприятные условия для развития патогенной микрофлоры. Защитные свойства лактобактерий осуществляются за счет продуцирования ими так называемых эндобиотиков — веществ, действие которых подобно антибиотикам. и выработки молочной кислоты,которая. нормализует рН влагалища. Снижение количества или исчезновение во влагалище лактобацилл способствует развитию инфекционных заболеваний.
Нормальная бактериальная флора выполняет антагонистическую роль, препятствуя инвазии патогенных микроорганизмов, а любая инвазия в здоровый эпителий почти всегда сопровождается изменениями микрофлоры влагалища.
Бактериальный вагиноз
При бактериальном вагинозе происходит изменение микробиоценоза влагалища; резкое снижение и даже полное исчезновение лактобактерий и преобладание бактероидов, гарднерелл, пептострептококков, микоплазми других анаэробов. Снижение кислотности влагалища и концентрации лактобацилл часто влечет за собой возникновение ряда болезней бактериальной этиологии (эндометриты, кольпиты, сальпиногоофориты и др.)
Лечение дисбактериоза влагалища и кишечника у беременных женщин
Лечение дисбактериоза влагалища у беременных сегодня стало весьма актуальным, так как по известным всем причинам неуклонно растет число беременных женщин, которых врачи относят к группе «высокого риска», т.е. угрожаемых по возникновению осложнений во время беременности родов и в послеродовом периоде. Установлена связь между вагинальным дисбактериозом и невынашиванием беременности, преждевременными родами, рождением детей с низкой массой тела и неонатальным сепсисом, а также частотой преждевременных разрывов околоплодных оболочек и послеродовых эндометритов. (Николаев А.П., Анкирская А.С., 1993г) Дисбиоз влагалища может привести к инфецированию плода-новорожденного в период беременности и родов.
При восходящем инфицировании плода, бактерии проникают из влагалища в околоплодные воды (часто через неповрежденные плодные оболочки) и размножаются.
В таких случаях происходит внутриутробное заражение плода при аспирации и заглатывании им инфицированных околоплодных вод.
Риск преждевременных родов и преждевременного излития околоплодных вод у женщин с бактериальным вагинозом возрастает в 2,6 — 3,8 раза. Послеродовые гнойно-воспалительные осложнения у родильниц с бактериальный вагиноз возникают в 3,5 — 5,8 раза чаще
Для восстановления нарушенного микробного равновесия арсенал лечебных средств пополнился препаратами пробиотиками, содержащими лактобактерии, бифидобактерии и другие полезные симбионты человека. С каждым годом ассортимент и эффективность препаратов растет и наряду с сухими бифидобактерином и лактобактерином, содержащими высушенные, неактивные, еле живые бактерии появились живые, активные препараты, содержащие полезные бактерии. Появление новых форм пробиотических препаратов расширило способы их применения и наряду с пероральным, появилась возможность применять их внутривагинально.
Коррекция микробиоценоза в виде интравагинальных тампонов с жидкими пробиотиками у беременных с нарушением чистоты вагинального секрета 3-4 степени, вызывает быструю и стойкую нормализацию вагинальной флоры в 87,5% случаев. После профилактического восстановления естественного микробиоценоза влагалища у женщин «группы риска» по невынашиванию беременности наблюдается снижение в 2,5 раза числа случаев самопроизвольных абортов, чем в группе беременных не прошедших обработку пробиотиками. В этой связи перспективна практика обязательной санации жидкими пробиотиками всех беременных женщин независимо от состояния здоровья в последний триместр беременности и непосредственно перед родами, что препятствует инфицированию плода в родах.
Урогенитальный кандидоз или молочница
Общеизвестными факторами риска возникновения грибковой инфекции является прием антибиотиков, гормональных препаратов, в том числе контрацептивов, различные хронические заболевания, несбалансированное питание с большим количеством углеводов, длительнотекущий стресс, одним словом, все, что способствует ослаблению иммунитета.
Учитывая все вышеизложенное основными принципами терапии вагинитов должны быть следующие:
Всего этого можно добиться, назначая для санации влагалища препараты на основе лактобактерий, ведь именно эти препараты обеспечивают кислую среду во влагалище за счет продуцирования кислоты при ферментативном расщеплении гликогена, содержащегося в эпителии влагалища; синтезируют вещества, обладающие антимикробной и лизоцимной активностью, а продукция лактобацилами перекиси водорода ограничивает рост других микробов. Недавно журнал New Scientist сообщил своим читателям о том, что одна шведская компания планирует наладить выпуск вагинальных тампонов и гигиенических прокладок с живыми лактобактериями.
В связи с важностью обсуждаемой проблемы, хотелось бы обратить внимание на средства для коррекции различных микробиоценозов организма человека — жидкие бактерийные концентраты или жидкие пробиотики. Эти препараты представляют собой микробную массу бактерий в живой биологически — активной форме. Приготовлены на основе чистых культур микроорганизмов, представителей нормальной микрофлоры человека. Имеют ряд преимуществ перед сухими пробиотиками.
Преимущества жидких пробиотиков:
Во-первых, бактерии находятся в биологически-активном состоянии и начинают работать с первых минут попадания на слизистые оболочки. Во-вторых, жидкие концентраты содержат разнообразные продукты жизнедеятельности бактерий. К таким продуктам относятся: органические кислоты (в т.ч. молочная, уксусная, пропионовая); антибиотики естественного происхождения, представляющие собой липополисахаридобелковые комплексы, в том числе термостабильные (лактоцидин, лактолин).
Кроме того, комплекс формирует иммунный статус организма. Он стимулирует лимфоидный аппарат, участвует в создании общего пула иммуноглобулинов, повышает активность лизоцима, формирует неспецифическую защиту и иммунорезистентность. Это в свою очередь, стимулирует изгнание из клеток внутриклеточных паразитов, таких как микоплазмы, хламидии, листерии, не говоря уже о воздействии на банальную микрофлору.