Чем лечить бурсита осталось уплотнение
Бурсит локтевого сустава: симптомы и лечение заболевания
Бурсит локтевого сустава – это воспалительный процесс асептического или инфекционного типа. Клиническая картина диагностированных случаев свидетельствует о возможности протекания болезни как в острой, так и в подострой или хронической форме.
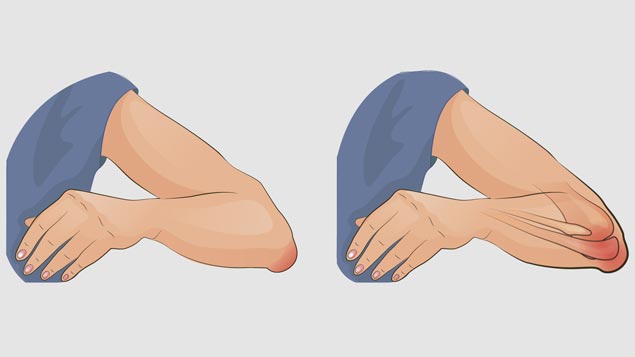
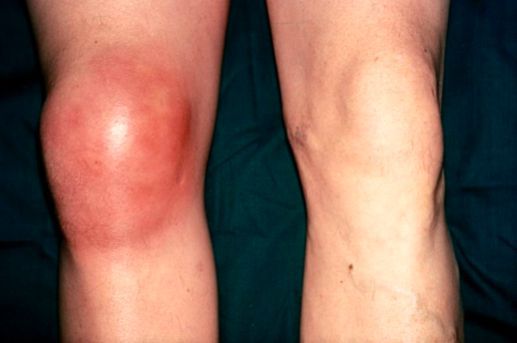
Наиболее ярким симптомом наличия патологического процесса является локальное уплотнение, приходящееся на область сочленения верхней конечности. Хроническая форма предполагает систематичные боли (незначительные или умеренные).
Диагностика реализуется с учетом клинических проявлений, степени интенсивности болевого синдрома, а также результатов инструментальных методой исследования.
Что такое бурсит локтевого сустава?
Рассматриваемый недуг – это один из наиболее распространенных видов воспаления сочленения и накоплением внутри его полости серозного или гнойного экссудата (выпота).
Развитие большинства диагностированных случаев спровоцировано перегрузками и многочисленными микротравмами локтя. Среди пациентов встречаются спортсмены, люди, работающие в условиях повышенной сложности (тяжелый труд), а также те, кто в связи с какими-либо особенностями часто опирается локтями о стол.
В группу риска входят люди различного возраста, в большей степени мужчины молодого и среднего возраста.
План лечения определяется в индивидуальном порядке с учетом степени интенсивности проявления признаков, а также вида болезни и клинической картины конкретного пациента.
Патологическая анатомия болезни
В качестве причины обострения симптоматической картины и необходимости лечебного комплекса выступает воспаление бурсы.
Бурса – это образование щелевого типа, расположенное относительно близко от выступающих костных участков, внутри которого располагается относительно небольшое количество жидкости.
Ключевая функция бурсы – амортизация и защита околосуставных тканей от излишнего давления или чрезмерного трения.
При систематических микротравмах, а также повышенном давлении внутри сочленения, может возникнуть асептическое воспаление, следствием которого станет активное выделение жидкости оболочкой бурсы. В зависимости от количества выработанной жидкости проявляется локальная припухлость, вызванная выпячиванием наполненной полости.
Классификация
Специалисты, занимающиеся диагностикой и лечением бурсита локтевого сустава, сформировали классификацию, позволяющую подобрать наиболее эффективный план лечения. Рассмотрим виды воспаления сустава руки по различным критериям более детально.
По месту локализации патологического процесса выделяют бурситы:
В зависимости от особенностей течения недуга различают три формы:
Бурситы локтевого сустава
Главная / Бурситы локтевого сустава
Бурситы локтевого сустава
Бурситы локтевого сустава
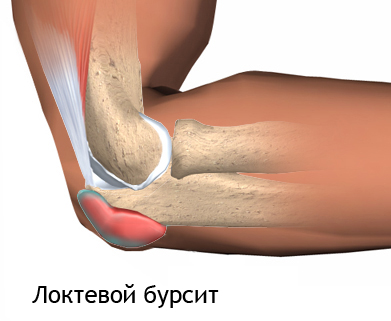
Локтевой бурсит – патологическое состояние сустава, при котором происходит его воспаление или раздражение. На первых стадиях развития заболевания бурса сначала подлежит чрезмерному раздражению, что в свою очередь приводит к развитию воспалительного процесса. Среди всех разновидностей бурситов, поражающих суставы в человеческом теле, бурсит локтя самый часто встречаемый, его медицинское название – олекранон бурсит. Такое название объясняет характер заболевания – воспалительный процесс поражает олекраноновую бурсу, расположенную на пике локтевого сустава.
Особенности патологии
Бурсит на локте – поражение воспалительным процессом олекраноновой суставной бурсы, которая расположена в задней части сустава, на бугорке. Бурса заполнена небольшим количеством синовиальной жидкости. Ее главное предназначение заключается в том, что она способствует уменьшению воспалительного процесса, смазывает части сустава, предотвращая их трение и повреждение. Бурса окружена синовиальной мембранной с тонкими стенками. Жидкость, находящаяся внутри, обеспечивает необходимую степень амортизации.
Бурсит – заболевание локтевого сустава, которое можно предупредить путем ограждения локтя от каких-либо травм и механических повреждений. Данное патологическое состояние сустава локтя характеризуется развитием воспаления вследствие чрезмерного раздражения бурсы – синовиальной локтевой сумки.
Повреждение бурсы приводит к ее раздражению, на которое данная часть сустава немедленно реагирует выработкой чрезмерного количества синовиальной жидкости. Когда суставной жидкости становится слишком много, тонкие стенки бурсы начинают «распухать» и воспаляться.
Человек сразу чувствует развитие данной патологии – локоть немного опухает в определенном месте, возникает болевой симптом, который может быть умеренным или достаточно сильным. Это заставляет человека отказаться от активных движений рукой.
Среди всех пациентов, у которых был диагностирован локтевой бурсит, подавляющее число составляют мужчины репродуктивного возраста. Заболевание является профессиональным для спортсменов, шахтеров, людей, работающих с часовыми механизмами. При наличии таких болезней, как подагра или артрит, вероятность возникновения локтевого бурсита значительно увеличивается.
Сам по себе бурсит локтевого сустава не представляет опасности для здоровья человека. Даже в тех случаях, когда патологический процесс усугубился и требует проведения хирургического вмешательства, после операции и реабилитации сустава прогноз на будущее оптимистичный.
Но такая характеристика заболевания не означает, что на признаки бурсита можно вовсе не обращать никакого внимания. Если само воспаление не приведет к каким-либо особым нарушениям общего состояния, этому могут поспособствовать осложнения, возникшие на фоне бурсита.
При длительном течении воспаления начинает формироваться гнойный очаг, который постепенно выходит за пределы локтевого сустава, проникает в соседние здоровые ткани, разносится по всему организму с кровотоком. Это может привести к заболеваниям, представляющим угрозу здоровью и жизни человека: сепсису, остеомиелиту, лимфадениту.
Суставная, или синовиальная сумка – капсула, имеющая форму щели, внутри заполнена особой жидкостью, которая выполняет функцию смазки для всех частей сустава. Синовиальная жидкость защищает костную и хрящевую ткань сустава от повреждений.
Когда на бурсе возникает воспаление, вырабатывается слишком много жидкости. Меняется ее состав и концентрация, из-за чего суставная жидкость не может полноценно выполнять свои функции. У человека при попытке выполнить любое движение локтем возникает боль, появляется отек, который со временем увеличивается.
В случае, когда в синовиальную жидкость попадает немного крови, развивается гнойное воспаление. При отсутствии своевременного и правильного лечения гнойное воспаление переходит на соседние ткани, начинают формироваться спайки, некротические очаги, в сухожилиях откладываются кристаллы кальция – кальцинаты.
Чаще всего бурсит наблюдается на локте по причине анатомических особенностей сустава:
Хотя бурсит локтевого сустава и встречается чаще остальных, характер заболевания ничем не отличается от воспаления синовиальной сумки других суставов.
Почему возникает бурсит?
Воспаление синовиальной сумки локтевого сустава возникает при различных травмах, инфекционных заболеваниях. В зависимости от факторов, спровоцировавших воспаление бурсы, заболевание носит септический, то есть инфекционный, и асептический (не инфекционный) характер. Нередко бурсит вызван механическим повреждением самого локтя, например, при сильном ударе.
Травмы вызывают разрывы мягких тканей, вследствие которых происходит кровоизлияние в суставную сумку. В зависимости от степени тяжести удара по локтю, кровь заполнят бурсу частично или полностью. Если синовиальная сумка вся заполнилась кровью, сустав значительно увеличивается в размере, локоть принимает соответствующую форму.
Наибольшую опасность для здоровья представляет инфекционный тип бурсита, так как гнойные сгустки со временем могут мигрировать по кровотоку к внутренним органам.
Симптоматическая картина
Первый признак болезни – локоть немного припухает, любое, даже самое легкое прикосновение к суставу вызывает приступ боли. Если человек длительное время не обращает внимания на этот признак, воспалительный процесс за короткий промежуток времени переходит в хроническую форму.
Помимо того, что локоть увеличен в размерах и припухший, в нем можно при пальпации нащупать отдельные воспалительные очаги в виде комочков. Увеличение локтя может быть незначительным, особенно на ранних стадиях развития заболевания, или очень большим, из-за которых становится проблематично согнуть руку.
Отек на локте может уменьшаться и снова увеличиваться. Связано это с количеством синовиальной жидкости в бурсе. При присоединении инфекции локоть сильно увеличен в размере, при прикосновении к нему возникает острая боль, кожа на месте отека приобретает красноватый оттенок, становится горячей.
Есть и общая симптоматика, указывающая на наличие инфекционного воспаления в организме – у человека повышается температура тела, чувствуется озноб. При проведении анализа крови выявляется повышенный уровень СОЭ и других биохимических изменений.
При отсутствии лечения гнойный очаг может сам лопнуть, и гнойные массы начнут распространяться по другим органам, такое состояние может стать причиной развития серьезных осложнений. Признаки локтевого бурсита серозного типа:
Для хронического типа бурсита характерны следующие проявления:
Симптоматическая картина гнойного бурсита:
Признаки интоксикации организма при гнойном воспалении: повышение температуры тела, нередко до 39 градусов, слабость и вялость, чрезмерное потоотделение, приступы головных болей.
Диагностическая программа
Симптоматическую картину бурсита нельзя назвать специфической, потому диагностика заболевания проводится дифференциально с такими патологиями, как артрит, ревматоидный и септический, артрит.
В большинстве случаев для определения заболевания достаточно провести осмотр пациента, изучив симптомы, вызывающие беспокойство у пациента. Другие методы исследования не применяются, так как в них нет необходимости.
Единственное, что нужно будет сделать – рентген, который покажет общее состояние сустава. Рентгенограмма нужна не для уточнения диагноза, который и так очевиден, а для обнаружения осложнений. Нередко после травмы на суставе начинают формироваться костные отростки – остеофиты. Они имеют острые края и могут наносить травму синовиальной сумке. Определить наличие остеофитов можно только на рентгене. При большом размере костного отростка требуется проведение хирургического вмешательства по его удалению.
В случае размытой симптоматической картины, что часто наблюдается на начальных стадиях заболевания, тяжело выявить тип бурсита – гнойный или нет. В таких случаях проводится следующая манипуляция – делается пункция синовиальной жидкости, образцы которой отправляются в лабораторию для исследования на определение типа микрофлоры. Определение типа инфекционного возбудителя помогает назначить эффективное лечение.
Терапия
В Центре спортивной травматологии и восстановительной медицины благодаря индивидуальному подходу в лечении каждого пациента вылечить бурсит локтя можно за кратчайший период времени. При легкой и средней тяжести течения воспалительного процесса подбирается комплексная медикаментозная терапия. Если болезнь усугубилась, есть риски осложнений, рекомендуется провести хирургическое вмешательство.
При обращении к врачу с бурситом, сначала накладывается поддерживающая повязка, полностью иммобилизующая локтевой сустав. Ношение повязки помогает уменьшить степень выраженности болевого признака, способствует уменьшению отека. Для купирования неприятной, болезненной симптоматической картины на поврежденный сустав накладываются компрессы.
Чтобы улучшить общее состояние человека и снизить интенсивность воспалительного процесса, сустав регулярно смазывается мазью с противовоспалительным спектром действия. Как правило, применяются такие препараты:
Средства местного спектра действия активизируют процесс регенерации мягких тканей в синовиальной сумке, снимают боль, за короткий период времени уменьшают выраженность воспалительного процесса.
В комплексную терапию входит прохождение определенных физиотерапевтических процедур. Они помогают уменьшить симптоматическую картину, способствуют усилению действия от медикаментозных препаратов. Предпочтение отдается сухим прогреваниям, УВЧ-терапии и ультрафиолетовому облучению. Проводится физиотерапевтическое лечение наряду с приемом медикаментозных средств.
Когда воспаление начнет уменьшаться, боль практически полностью исчезнет, можно приступать к реабилитационным мероприятиям. Правильное восстановление – залог того, что воспаление вновь не появится, и двигательная активность сустава полностью восстановится. Реабилитационная программа в Центре спортивной травматологии и восстановительной медицины включает:
В тех случаях, когда есть риски осложнений, присутствуют небольшие гнойные очаги, назначается проведение лучевой терапии, которая оказывает анестетическое и противовоспалительное действие.
Консервативная терапия
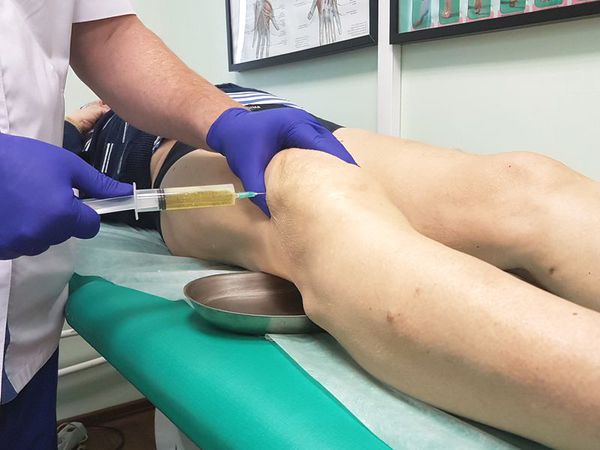
Когда степень тяжести клинического случая позволяет проводить лечение бурсита локтевого сустава консервативными методиками, проблема скопления крови в синовиальной сумке решается путем проведения пункции. В суставную сумку вводится толстая игла, через которую в большой шприц откачивается лишняя кровь.
Пункция, несмотря на свою простоту, является травматичной процедурой и несет в себе риск занесения инфекции, потому только врач может решить вопрос о целесообразности ее проведения. После того как кровь будет отобрана из синовиальной сумки, врач накладывает на место введения иглы стерильную повязку.
Сложнее обстоят дела в тех случаях, когда человек не спешит за медицинской помощью с опухшим локтем, и бурсит сустава переходит в хроническую стадию. Чтобы купировать воспаление назначаются нестероидные противовоспалительные препараты – Вольтарен, Диклофенак, выпускаемые в форме мази.
При хроническом бурсите, если кровь скапливается в синовиальной сумке, проводится пункция. Кровь, полученная из сустава в ходе данной медицинской манипуляции, отправляется в лабораторию на исследование. Если признаки, указывающие на наличие в суставе инфекции, отсутствуют, после пункции в сумку вводится стероид, например, Кортизон. Препараты стероидной группы обладают сильным противовоспалительным эффектом. Длится действие от введенного стероида до 2 недель.
Процедуры по восстановлению состояния и полноценной функциональности локтевого сустава подбираются физиотерапевтом Центра спортивной травматологии и восстановительной медицины. Холодные компрессы показаны при первичной форме развития бурсита. Если заболевание перешло в хроническую стадию, применяются тепловые физиопроцедуры.
В случае возникновения гнойного локтевого бурсита, чтобы откачать гной, устанавливаются дренажи. В обязательном порядке проводится терапия антибиотиками. Антибактериальные лекарственные препараты подбираются в процессе лабораторной диагностики – в ходе анализа образца гнойной жидкости выявляется тип болезнетворной микрофлоры и определяется его чувствительность к определенным антибиотикам.
Хирургическое вмешательство
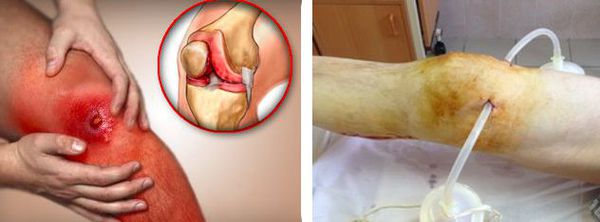
При наличии гнойных очагов в синовиальной сумке проводится дренирование – локтевой сустав вскрывается с помощью небольшого разреза, через который выделяется гнойная масса. Если отток инфицированной жидкости затруднен либо проходит медленно, есть смысл использовать специальные трубки. В период заживления пациенту необходимо регулярно приходить на осмотр к врачу. Состояние локтевого сустава после дренирования улучшается через 1-2 дня, в зависимости от первоначальной тяжести клинического случая.
Хронический бурсит локтевого сустава проявляется уплотнением стенок синовиальной сумки, из-за чего бурса значительно увеличивается в своем объеме. Хотя консервативное лечение и помогает уменьшить воспаление, но через некоторое время при хроническом течении заболевания оно вновь возникнет. Такие постоянные спады и вновь увеличение синовиальной сумки негативно влияют на состояние локтя. Его двигательная активность постепенно нарушается, человек с хроническим бурситом сталкивается с тем, что выполнение работы, где задействован локоть, становится все более затруднительным.
Так как при хроническом течении заболевания консервативное лечение дает лишь кратковременный эффект, единственный способ вылечить болезнь – хирургическое вмешательство, суть которого – полная резекция синовиальной сумки.
Как проходит операция? Кожа иссекается, врач получает доступ к локтевому суставу, после чего проводит удаление синовиальной сумки. Для определения точных границ сумки нет нужды проводить операцию под контролем рентгена, так как ее очертания хорошо видны по причине уплотненных стенок. После того как будет сделана резекция синовиальной сумки, проводится тщательный осмотр всего сустава. Если будут обнаружены какие-либо неровности, что может говорить о начальных стадиях развития костных отростков – остеофитов, нужно провести их удаление.
Зашивается кожа послойно. 1-2 дня после оперативного вмешательства рука должна находиться в зафиксированном положении, пребывая в специальной повязке – шине. После того как швы заживут, можно начинать реабилитационную программу по восстановлению подвижности локтевого сустава.
Как быть с тем, если была удалена синовиальная сумка, может ли сустав без нее нормальной функционировать? В период реабилитационного периода организм сам начнет создавать новую суставную сумку благодаря активному процессу регенерации хрящевой и суставной ткани.
Физиотерапевтические процедуры
Физиотерапия – залог успешного, быстрого и правильного восстановления локтя после суставного бурсита. Цель проведения физиотерапевтического лечения – купирование остаточного воспалительного процесса, нормализация кровообращения, активизация регенерации и восстановление полной двигательной активности локтя.
Для каждой стадии реабилитационного периода врач Центра подбирает определенный вид физиопроцедуры. В течение первой недели при ярко выраженном болевом симптоме и активном течении воспалительного процесса лечение направлено на уменьшение патологического процесса.
В стадии спокойного течения бурсита, когда воспаление «спадает», боль слабо выражена, лечение направлено на восстановление кровообращения, обмена веществ, активизацию регенерации. Чтобы купировать воспаление на синовиальной сумке в локтевом суставе, назначаются следующие виды физиотерапевтического лечения:
Для восстановления и нормализации кровообращения в локте назначаются:
При сильной боли, беспокоящей пациента длительное время, купировать симптоматику можно следующими физиопроцедурами:
Для нормализации лимфодренажа в суставе назначаются компрессы из спирта. Помимо тех процедур физиотерапии, которые направлены на нормализацию состояния и функционирования сустава, необходимо уделить внимание и иммунной системе. В качестве иммуномодуляторов назначаются следующие физиотерапевтические процедуры:
Активизируют и ускоряют процесс регенерации:
Для предупреждения повторного возникновения воспаления и в целях профилактики формирования рубцов на ткани, специалистами Центра применяются следующие методики:
Для нормализации двигательной активности локтевого сустава назначается лечебная физкультура. Несмотря на эффективность физиотерапевтических процедур, они не всегда разрешены. Запрещено проводить физиотерапевтическое лечение при гнойном виде воспалений и некрозе мягких тканей сустава.
Для предотвращения перехода острой стадии заболевания в хроническую форму проводится физиопрофилактика. Для предупреждения осложнений применяются методики фибромодулирующего действия, направленные на улучшение процесса обмена веществ в мягких тканях.
Применение народной медицины
Тактика лечения бурсита локтевого сустава допускает применение средств народной медицины, но ее нужно в обязательном порядке согласовывать с лечащим врачом. Различные отвары и компрессы из лекарственных препаратов способны значительно улучшить состояние пациента, купировать болезненные признаки, повлиять на воспалительный процесс.
Простой рецепт для лечения бурсита, который можно применять в домашних условиях:
Если диагностирован гнойный бурсит:
Другие, не менее эффективные рецепты:
Восстановительная программа
Если локтевой бурсит лечился консервативными методиками с приемом лекарственных препаратов и прохождением физиотерапевтических процедур, восстановительного периода, как такового, нет. Чтобы предотвратить еще большее травмирование сустава, на некоторое время накладывается фиксирующая повязка. После ее снятия необходимо выполнять простые процедуры по разработке сустава и возвращению его нормальных двигательных функций.
Если лечение локтевого бурсита проводилось путем хирургического вмешательства, после операции на поврежденную конечность накладывается фиксирующая шина из гипса. При отсутствии каких-либо осложнений шина снимается на 6-7 день, после чего следует курс реабилитационной программы.
Первые 2-3 занятия проводятся под присмотром реабилитолога Центра спортивной травматологии и восстановительной медицины, и когда врач удостоверится, что техника выполнения у пациента правильная, человек может продолжать ЛФК дома. Сам процесс восстановления двигательных функций локтевого сустава несложный и проходит относительно быстро.
Если профессиональная деятельность человека не связана с оказанием частой нагрузки на сустав локтя, полное восстановление происходит примерно через месяц. Когда пациент по специфике своей деятельности постоянно опирается на локоть, активно задействует сустав, например, спортсмены, период реабилитации занимает несколько месяцев. При этом требуется максимально ограничить нагрузку на поврежденную руку.
Одно из основных упражнений лечебной физкультуры – выполнение сгибательных и разгибательных движений с оказанием страховки на руку. Выполняется следующим образом – пациент располагается на кушетке, поврежденная рука вытянута над головой. Плечо нейтрально. Сначала локоть сгибается, формируя прямой угол, потом разгибается. Выполняется упражнение в медленном, спокойном темпе, без рывков и сильного напряжения. Руку страхует реабилитолог.
Второе упражнение – выполнение сгибательных и разгибательных движений с оказанием ассистенции, то есть пациент сам поддерживает конечность своей здоровой рукой.
Если первые, простые упражнения даются относительно легко, нет сильной боли, можно приступать к выполнению тех же движений, но с добавлением пронации (сустав вращается внутрь) и супинации (вращение наружу):
Какие осложнения могут возникнуть?
Если человек долго не обращает внимания на болезненные проявления бурсита и не спешит обращаться за медицинской помощью, могут начаться осложнения, особенно, если воспалительный процесс в синовиальной сумке сопровождается развитием гнойного очага. На фоне невылеченного бурсита могут развиваться следующие осложнения:
Тяжелейшее осложнение, возникающее на фоне невылеченного бурсита локтевого сустава – развитие артрита гнойного типа, когда воспаление и гнойные образования перемещаются на соседние суставы, что приводит к нарушению его двигательной активности.
Как предупредить развитие бурсита?
Важно понимать, что, хотя консервативное лечение и дает положительную динамику, но вероятность рецидива высока, особенно у людей, которые часто оказывают нагрузку на локоть. Единственный способ полностью избавиться от заболевания – хирургическое вмешательство.
Чтобы предупредить развитие патологии, нужно максимально оградить сустав от каких-либо травм. В случае, когда сделать это невозможно, например, у спортсменов, необходимо использовать средства защиты – налокотники, фиксирующие повязки. Еще одна мера профилактики – своевременное лечение инфекционных заболеваний. Следующие правила помогут предупредить развитие бурсита:
Обращаться за медицинской помощью нужно сразу, как только человек почувствовал боль в суставе. Если бурсит обнаружить на ранних стадиях его развития, консервативная терапия будет успешной. Главную роль играет и выбор опытного травматолога и реабилитолога, которые помогут вылечить заболевание и провести успешную восстановительную программу. Если хочется избавиться от бурсита локтевого сустава и вернуть полноценную двигательную активность, нужно обращаться к лучшим специалистам – в Центр спортивной травматологии и восстановительной медицины.
Что такое бурсит локтевого сустава?
Бурсит может быть:[1]
Причины бурсита
Бурсит локтевого сустава может возникнуть по ряду причин:[2]
— при выполнении повторяющихся монотонных механических действий, которые характерны для озеленителей, дальнобойщиков, инженеров-механиков, при сантехнических и кровельных работах, а также письме и у лиц, деятельность которых связана с делопроизводством;
— у спортсменов, чьи нагрузки включают повторяющиеся движения, такие как метание или сгибание локтя (бейсболисты, гимнасты, тяжелоатлеты), или падение (футболисты и хоккеисты);
— среди больных хронической легочной патологией, которые часто опираются локтями на твердую поверхность для облегчения вдоха;
— у пациентов на гемодиализе (положение руки при проведении процедуры может способствовать длительному давлению на сустав).
Симптомы бурсита
Клиника бурсита включает следующие проявления:
Хронический бурсит может длиться несколько месяцев и часто рецидивировать. Приступы боли и ограничения движений длятся от нескольких дней до нескольких недель. Если имеет место длительное ограничение подвижности в суставе может развиться атрофия мышц локтевой группы.[3]
При наличии отека или признаках воспаления локтевой бурсы говорят о поверхностном бурсите. Глубокий бурсит проявляется необъяснимой болью, усиливающейся при движении.[3]
Диагностика локтевого бурсита
Методы диагностики бурсита включают:
К какому врачу обратиться?
Лечение у хирурга-ортопеда потребуется, если вместе с бурситом имеет место суставная трещина, нужно иссечение сумки сустава или дренаж при септическом воспалении.[6]
Показания к госпитализации в стационар:[1]
Основные методы лечения
В остром периоде (2-5 дней) применяют холод на заднюю поверхность локтя по 15-20 минут несколько раз в день.[6]
Антибиотикотерапия применяется в случае септического бурсита.[1] При подозрении на бактериальную инфекцию вначале назначают антибиотики, эффективные против золотистого стафилококка. Последующий выбор препарата определяется результатами посева. Инфицированный бурсит иногда требует дренирования или внутрисуставного введения антибактериальных препаратов.[3]
Кортикостероиды нельзя вводить при подозрении на инфицирование.[6]
При выполнении оперативного лечения бурсита и назначении обездвиживания локтевого сустава в течение 10-14 дней существует дополнительная рекомендация по проведению суставной механотерапии.[1]
Осложнения, прогноз и профилактика
Последствия бурсита локтевого сустава в большинстве случаев не приводят к серьезным ограничениям подвижности. При отсутствии инфекции бурсит хорошо поддается лечению за 1-2 аспирации (с инъекцией кортикостероидов или без) в сочетании с дополнительной системной противовоспалительной терапией таблетками НПВП.[6]
Однако, у некоторых пациентов может возникнуть рецидив, при котором даже относительно небольшой отек вызывает новое скопление экссудата в локтевом суставе.[6]
Профилактика повторных рецидивов бурсита включает:[6]
Бурсит локтевого сустава: симптомы и лечение заболевания
Бурсит локтевого сустава – это воспалительный процесс асептического или инфекционного типа. Клиническая картина диагностированных случаев свидетельствует о возможности протекания болезни как в острой, так и в подострой или хронической форме.
Наиболее ярким симптомом наличия патологического процесса является локальное уплотнение, приходящееся на область сочленения верхней конечности. Хроническая форма предполагает систематичные боли (незначительные или умеренные).
Диагностика реализуется с учетом клинических проявлений, степени интенсивности болевого синдрома, а также результатов инструментальных методой исследования.
Что такое бурсит локтевого сустава?
Рассматриваемый недуг – это один из наиболее распространенных видов воспаления сочленения и накоплением внутри его полости серозного или гнойного экссудата (выпота).
Развитие большинства диагностированных случаев спровоцировано перегрузками и многочисленными микротравмами локтя. Среди пациентов встречаются спортсмены, люди, работающие в условиях повышенной сложности (тяжелый труд), а также те, кто в связи с какими-либо особенностями часто опирается локтями о стол.
В группу риска входят люди различного возраста, в большей степени мужчины молодого и среднего возраста.
План лечения определяется в индивидуальном порядке с учетом степени интенсивности проявления признаков, а также вида болезни и клинической картины конкретного пациента.
Патологическая анатомия болезни
В качестве причины обострения симптоматической картины и необходимости лечебного комплекса выступает воспаление бурсы.
Бурса – это образование щелевого типа, расположенное относительно близко от выступающих костных участков, внутри которого располагается относительно небольшое количество жидкости.
Ключевая функция бурсы – амортизация и защита околосуставных тканей от излишнего давления или чрезмерного трения.
При систематических микротравмах, а также повышенном давлении внутри сочленения, может возникнуть асептическое воспаление, следствием которого станет активное выделение жидкости оболочкой бурсы. В зависимости от количества выработанной жидкости проявляется локальная припухлость, вызванная выпячиванием наполненной полости.
Классификация
Специалисты, занимающиеся диагностикой и лечением бурсита локтевого сустава, сформировали классификацию, позволяющую подобрать наиболее эффективный план лечения. Рассмотрим виды воспаления сустава руки по различным критериям более детально.
По месту локализации патологического процесса выделяют бурситы:
В зависимости от особенностей течения недуга различают три формы:
Локтевой бурсит
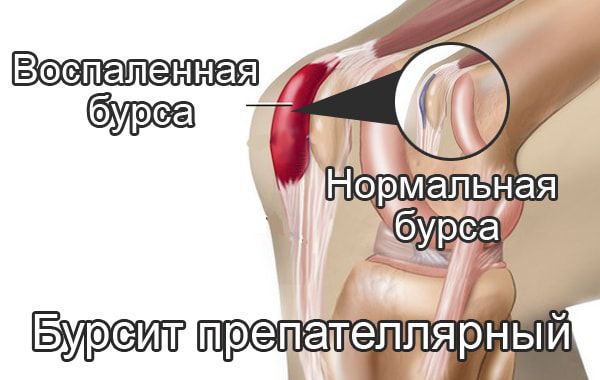
Локтевой бурсит – это воспаление поверхностной слизистой сумки локтевого отростка. Иначе он называется «локоть шахтёра» или «локоть ученика». Он может быть инфицированным и асептическим, острым и хроническим.
В области локтевого сустава расположены три слизистые сумки: одна поверхностная сумка – в области локтевого отростка, другая – между сухожилием трехглавой мышцы и задним отделом суставной капсулы и третья (внутрисухожильная) располагается в толще сухожилий m. Triceps.
У детей до 7 лет слизистой сумки ещё нет, она появляется в 7-10 лет и часто бывает односторонней (на доминирующей руке). Затем происходит увеличение её в размерах по мере роста человека. В норме передняя стенка сумки плотно связана с костью, но уже после первого воспаления она может отделиться от кости и оставаться отделённой в дальнейшем.
Классификация бурсита
Причины развития бурсита
Нередко причиной локтевого бурсита служит первичная травма при падении. Некоторые пациенты отмечают эпизоды длительной компрессии этой области при занятиях за письменным столом или связанные с особенностями труда (шахтёры в забое). При ревматоидном артрите, подагре бурсит развивается как реакция на отложение солей в синовиальной сумке.
Инфицирование возможно при заносе микробов через ранку, ссадину, гнойничок, фурункул в области локтя.
Симптомы бурсита
Клиника острого бурсита достаточно выражена: в области локтевого отростка располагается опухолевидное образование, которое иногда может достигать размера крупного грецкого ореха.
Движения в суставе обычно не сильно ограничены. При максимальном сгибании больной ощущает определённый дискомфорт. При отсутствии воспаления кожа над ним не изменена, но даже при отсутствии выраженного воспаления создаётся впечатление о некотором местном повышении кожной температуры.
При нагноении слизистой сумки признаки воспаления выражены очень чётко: яркая гиперемия, болезненность при пальпации, выраженный отёк, распространяющийся на предплечье, в редких случаях могут быть признаки распространения инфекции по лимфатических сосудам с развитием подмышечного лимфаденита.
При пальпации минимальная болезненность, определяется тестоватая консистенция или флюктуация. В последующем возможны два исхода: выздоровление или переход острого бурсита в хронический.
Хронический бурсит локтевого сустава может быть, как исходом острого процесса, так и развиваться первично, без предшествующего острого воспаления. В первом случае воспалительные явления постепенно снижаются, кожа приобретает нормальную окраску, температура нормализуется. Боли уменьшаются, но беспокоят при физической нагрузке. Ограничение (незначительное) объёма движений сохранено.
Хронический бурсит проявляется в утолщении стенок сумки, образовании грануляций, перегородок, ворсинок. Нередко пальпаторно обнаруживаются плотные узелки, состоящие из фибрина.
При малейшей травме этой области присоединяется геморрагический компонент, являющийся провоцирующей причиной для обострения или инфицирования.
При хроническом бурсите может выявляться костная шпора – остеофит в области верхушки локтевого отростка, которая может служить как механической причиной, поддерживающей воспаление, так и результатом этого воспаления. Инфицирование может происходить через ранку, ссадину или при дерматите. Встречаются разные формы остеофита.
Диагностика бурсита
Подозрение на неспецифический и специфический бурсит является показаниям для пункции бурсы с последующим исследованием пунктата. При пункции в подавляющем большинстве острых случаев удаётся получить вязкую жидкость с геморрагическим компонентом.
При микроскопическом исследовании её обнаруживается высокий процент (до 80%) моноцитов и небольшое число лейкоцитов и эритроцитов. При гнойных процессах определяется чувствительность выделенных возбудителей инфекции к антибиотикам.
При специфическом воспалении выполняются специальные серологические и бактериологические исследования. При подозрении на специфический бурсит пациента направляют на консультацию к венерологу или фтизиатру.
При подозрении на подагру назначают консультацию ревматолога.
В сомнительных случаях выполняют МРТ суставов.
Лечение локтевого бурсита
Лечение острого бурсита: на локтевой сустав накладывают тугую повязку, выписывают противовоспалительные препараты, рекомендуют покой и прикладывание холода к пораженной области. В отдельных случаях выполняют пункцию синовиальной сумки.
Применяется пункция с удалением содержимого, промыванием полости антисептиками, и введением 1 мл гордокса или 20 ед. пролонгированных кортикостероидов. Введение таких гормональных препаратов, как депо-медрол, кеналог при первичной пункции является перспективным.
После пункции на 48 часов накладывается давя щая повязка. Иногда эту процедуру повторяют 2-3 раза. При первом посещении можно повременить с производством пункции и наложить компресс с водорастворимой мазью, осмотр больного производиться через день.
Во многих случаях при повторном осмотре все проявления острого неинфицированного бурсита исчезают.
При развитии хронического бурсита могут возникать показания к оперативному лечению. Операция заключается в тщательном иссечении слизистой сумки.
При гнойном бурсите лечение проводится в поликлинике или в условиях хирургического стационара. При инфицированном бурсите после эвакуации гноевидной жидкости, которая при посеве даёт рост патогенной флоры (в 94% случаев – staphylococcus aureus), а при микроскопии – преобладание полиморфно-клеточных лейкоцитов, полость сумки многократно промывают антисептиками и раствором антибиотиков, а перед извлечением иглы полость дополнительно вводят 1 г полусинтетических пенициллинов.
При выраженном отёке и гиперемии с повышением температуры и, тем более, при целлюлите и регионарном лимфадените назначают парентеральный курс антибактериальной терапии в течение 1 недели.
После пункции сустав контролируют на следующий день и при необходимости процедуру повторяют до ликвидации признаков воспаления. Последнее время с успехом пользуются компрессами с водорастворимыми мазями (левасин, левомиколь, диоксиколь), меняя повязки 2 раза в сутки.
При инфицированном (гнойном) бурсите в комплекс лечения во всех случаях включается иммобилизация сустава (задняя лонгета, шины на велькро).
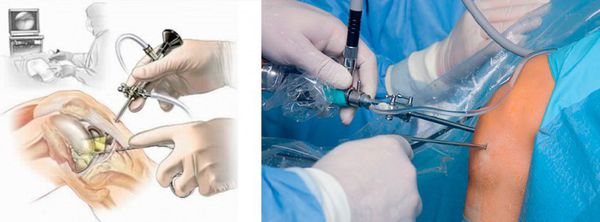
Стремительное развитие артроскопии привело к применению артроскопической бурсэктомии. Хорошо выполненная артроскопическая бурсэктомия более эффективна и безопасна, чем открытое вмешательство. При такой операции проводится иссечение локтевой сумки, а затем для иммобилизации сустава накладывается шина.
В период восстановления в локте формируется новая синовиальная сумка. Сегодня бурсэктомия проводится амбулаторно либо во врачебном кабинете. Однако, если пациент страдает от диабета, тогда врач рекомендует госпитализацию независимо от вида оперативного вмешательства.
При обнаружении кристаллов мочевой кислоты возможно назначение таких противоподагрических препаратов, как аллопуринол, артрикор, колхицин.
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
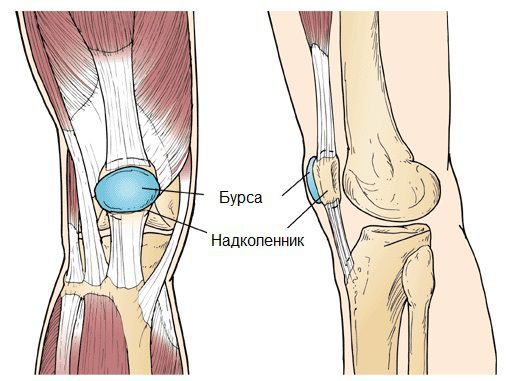
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
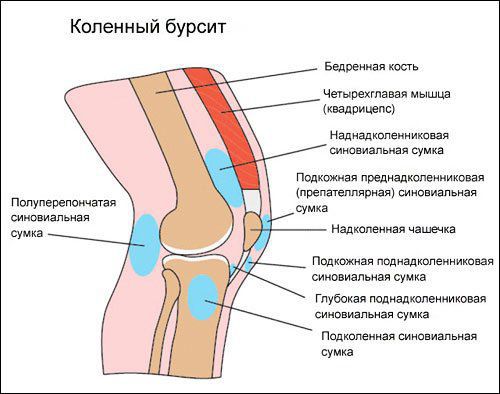
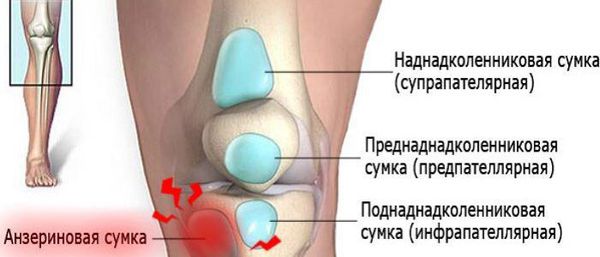
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
Причины возникновения бурсита коленного сустава могут быть различными [5] :
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
В инструментальную диагностику входит:
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
Что такое бурсит локтевого сустава?
Бурсит может быть:[1]
Причины бурсита
Бурсит локтевого сустава может возникнуть по ряду причин:[2]
— при выполнении повторяющихся монотонных механических действий, которые характерны для озеленителей, дальнобойщиков, инженеров-механиков, при сантехнических и кровельных работах, а также письме и у лиц, деятельность которых связана с делопроизводством;
— у спортсменов, чьи нагрузки включают повторяющиеся движения, такие как метание или сгибание локтя (бейсболисты, гимнасты, тяжелоатлеты), или падение (футболисты и хоккеисты);
— среди больных хронической легочной патологией, которые часто опираются локтями на твердую поверхность для облегчения вдоха;
— у пациентов на гемодиализе (положение руки при проведении процедуры может способствовать длительному давлению на сустав).
Симптомы бурсита
Клиника бурсита включает следующие проявления:
Хронический бурсит может длиться несколько месяцев и часто рецидивировать. Приступы боли и ограничения движений длятся от нескольких дней до нескольких недель. Если имеет место длительное ограничение подвижности в суставе может развиться атрофия мышц локтевой группы.[3]
При наличии отека или признаках воспаления локтевой бурсы говорят о поверхностном бурсите. Глубокий бурсит проявляется необъяснимой болью, усиливающейся при движении.[3]
Диагностика локтевого бурсита
Методы диагностики бурсита включают:
К какому врачу обратиться?
Лечение у хирурга-ортопеда потребуется, если вместе с бурситом имеет место суставная трещина, нужно иссечение сумки сустава или дренаж при септическом воспалении.[6]
Показания к госпитализации в стационар:[1]
Основные методы лечения
В остром периоде (2-5 дней) применяют холод на заднюю поверхность локтя по 15-20 минут несколько раз в день.[6]
Антибиотикотерапия применяется в случае септического бурсита.[1] При подозрении на бактериальную инфекцию вначале назначают антибиотики, эффективные против золотистого стафилококка. Последующий выбор препарата определяется результатами посева. Инфицированный бурсит иногда требует дренирования или внутрисуставного введения антибактериальных препаратов.[3]
Кортикостероиды нельзя вводить при подозрении на инфицирование.[6]
При выполнении оперативного лечения бурсита и назначении обездвиживания локтевого сустава в течение 10-14 дней существует дополнительная рекомендация по проведению суставной механотерапии.[1]
Осложнения, прогноз и профилактика
Последствия бурсита локтевого сустава в большинстве случаев не приводят к серьезным ограничениям подвижности. При отсутствии инфекции бурсит хорошо поддается лечению за 1-2 аспирации (с инъекцией кортикостероидов или без) в сочетании с дополнительной системной противовоспалительной терапией таблетками НПВП.[6]
Однако, у некоторых пациентов может возникнуть рецидив, при котором даже относительно небольшой отек вызывает новое скопление экссудата в локтевом суставе.[6]
Профилактика повторных рецидивов бурсита включает:[6]
Бурсит у взрослых: симптомы, причины, лечение
Бурсит – это заболевание, которым называют острое или хроническое воспаление полости синовиальной сумки со скоплением в ней экссудата. При болезни происходит увеличение бурсы (синовиальной сумки), обусловленное увеличением жидкости гнойного или серозного типа.
Синовиальные сумки находятся в месте давления на кость или сустав. Такие полости есть в локтях, на поверхности надколенников, на наружной стороне лодыжек.
АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы занимается диагностикой и лечением бурсита. Чтобы лучше понимать заболевание и его механизм, необходимо знать его признаки, симптомы и причины.
Симптомы и признаки бурсита
В число основных признаков бурсита входят:
При отсутствии должного лечения острая форма бурсита перетекает в хроническую. Симптоматика усиливается. У больного отмечаются:
Сложные случаи сопровождаются загноением мягких тканей и флегмоной.
При хроническом пяточном бурсите, бурсите колена, локтя, пальца, тазобедренного сустава припухлость становится мягкой, болезненность при надавливании, краснота кожи и отек исчезают. Движения выполняются без ограничений. При отсутствии лечения возможен рецидив. Тогда в самой сумке сохраняются небольшие остатки поврежденных тканей, которые являются идеальной средой для развития патогенных микроорганизмов и образования нового воспаления.
Причины появления болезни
Бурсит сустава возникает по следующим причинам:
Причины могут скрываться и в других заболеваниях, в ходе которых происходит увеличение патогенных микроорганизмов. Чтобы получить эффективное лечение плечевого бурсита и бурсита колена, необходимо сначала выяснить истинные причины его возникновения.
Факторы риска
Риск появления супрапателлярного бурсита (или других его видов) увеличивается, если на уязвимое место постоянно оказывается нагрузка. Например, колено чаще всего страдает при подъеме тяжести из положения сидя в положение лежа.
Риск гнойного бурсита увеличивается в случае:
Осложнения
При своевременной диагностике и лечении бурсита сустава врачи дают благоприятный прогноз. Это заболевание хорошо поддается лечению, поэтому пациент при возникновении острой его формы имеет все шансы полное выздоровление. Для этого необходимо не затягивать, а сразу же обратиться к травматологу-ортопеду. Врачи АО «Медицина» (клиника академика Ройтберга) в Москве ведут прием по адресу: 2-й Тверской-Ямской пер., 10.
Если довести болезнь до запущенной формы, то последствиями этого могут стать:
Когда нужно записаться и обратиться к врачу
Если у вас появились симптомы коленного бурсита, бурсита локтевого сустава, пальца, плеча, то необходимо сразу же обратиться в клинику. Чем быстрее будет проведена диагностика, тем больше шансов на полное излечение заболевания.
Рекомендуем незамедлительно записаться на прием в случае появления:
Помните, что лечение бурсита сустава – процесс длительный, требующий комплексного подхода. Не рекомендуем использовать советы других пациентов с тематических форумов, так как в каждом случае алгоритм лечения свой. Он зависит от причин появления болезни, стадии его развития и сопутствующих хронических заболеваний.
Подготовка к посещению врача
Если вы заподозрили у себя бурсит плечевого сустава, локтя или колена, пальца, пятки, то необходимо сразу же записаться к врачу. Пройти консультативный прием и диагностику можно в АО «Медицина» (клиника академика Ройтберга). Для этого вам нужно позвонить нам по контактным телефонам, и оформить запись к травматологу-ортопеду.
У нас есть новейшее импортное оборудование, которое гарантирует точность диагностических исследований. Все исследования выполняются быстро, оперативно и профессионально. Это позволяет вовремя определить болезнь, и начать ее лечение.
Своевременные меры – это залог выздоровления, которое непременно произойдет, если вы будете соблюдать рекомендации специалистов.
Диагностика бурсита
При проведении диагностики удается обнаружить следующие болезни:
Основой диагноза является проведение осмотра травматологом-ортопедом, общий анализ крови. Для определения типа жидкости и чувствительности бактерий к антибиотикам делают пункцию. Это процедура, при которой место воспаления прокалывают шприцом с острой иглой и берут образец жидкости для проведения анализа. Он необходим для исключения специфических инфекций, образованных гонококками, спирохетами и прочими микроорганизмами.
Вспомогательными методами диагностики бурсита сустава считаются МРТ и рентген. Быстро выполнить эти процедуры можно в нашей клинике, расположенной в центре Москвы недалеко от нескольких станций метро (Маяковская, Белорусская, Тверская, Новослободская). Адрес клиники: 2-й Тверской-Ямской пер 10.
Лечение
Как лечить бурсит суставов? Для терапии требуется комплексный подход с применением:
В том случае, когда заболевание приобрело запущенную форму, не обойтись без помощи хирургов. Операция бурсита сводится к иссечению сумки. Это выполняется нашими опытными хирургами по плановой очереди в условиях абсолютной стерильности. В большинстве случаев заживление происходит уже через 10 дней. После этого пациент может начинать постепенно возвращаться к привычной жизни уже без боли и неприятных ощущений. В процессе реабилитационного периода рекомендовано воздержаться от физических нагрузок, посещения бассейна, сауны, употребления алкоголя и никотина.
В качестве физиотерапии при бурсите врач назначает:
Пациенту обязательно прописывают покой и обездвиженность сустава, которые обеспечивают специальными ортопедическими конструкциями.
Домашние средства лечения
Для лечения неприятного, нарушающего нашу жизнь острого бурсита используют мази и гели, противовоспалительные препараты.
В случае сильных болей используют анестетики. Для снятия воспаления на ночь и в течение дня делают компрессы с желчью, прикладывая их на пораженное место на час-полтора.
Иногда пациенты применяют капустные листы, которые помогают справиться с болью и остановить воспалительный процесс.
Мифы и опасные заблуждения в лечении бурсита
Нельзя полагаться на самопроизвольное исчезновение болезни. Она довольно коварна, так как в отдельных случаях после острой формы больного перестают тревожить болевые ощущения, отек исчезает. Больной полагает, что бурсит устранен, и можно продолжать жить привычной жизнью. На самом деле, болезнь просто перешла в подострую форму, после которой бурсит станет хроническим. Лечить его будет все сложнее. В большинстве случаев требуется операция.
Поэтому если боли исчезли, а от покраснения не осталось и следа, то не торопитесь радоваться. Они еще могут дать о себе знать, причем с прогрессирующей симптоматикой. Болезнь не появляется из ниоткуда и не исчезает в никуда.
В нашей клинике вы сможете получить помощь в лечении коленного бурсита, пяточного, локтевого и других видов этого неприятного заболевания.
Некоторые пациенты боятся обращаться к врачу из-за риска операции. Они полагают, что после этого никогда не смогут чувствовать себя полноценными людьми. На самом деле, хирургическое вмешательство проводят только по явным показаниям. Реабилитация занимает не больше 10 дней. После этого пациенты возвращаются к привычной жизни. При своевременном обращении к врачу удается вылечить воспаление сустава консервативными методами, которые включают в себя мази, гели, физиопроцедуры.
Профилактика
Лечение бурсита – дело сложное и долгое. Чтобы не допустить рецидива, необходимо выполнять общие рекомендации в профилактических целях. Для этого нужно:
Как записаться к травматологу-ортопеду?
Лечением бурсита занимается профессиональный специалист – травматолог-ортопед. Выполнить диагностику бурсита, получить консультацию врача в АО «Медицина» (клиника академика Ройтберга) в центре Москвы по адресу: 2-й Тверской-Ямской переулок, 10. От метро Маяковская вам необходимо пройти 5 минут пешком.
Чтобы записаться на первый прием к специалисту, позвоните по телефону +7 (495) 775-73-60. Звонки принимаются круглосуточно.
Также заявку можно оформить через короткую электронную форму на сайте. Не забудьте указать свое имя и контактный номер для связи. Администратор клиники перезвонит вам и запишет вас на ближайшее свободное время.