Чем лечить гиперпластический кандидоз
Молочница во рту: причины и лечение грибковой инфекции
Кандидоз – общепринятый термин для инфекций, вызванных этим грибком. Поэтому молочницу полости рта называют оральный кандидоз или кандидозный стоматит. Грибковая инфекция традиционно возникает во рту и на участках близких к горлу. Заболеванию чаще подвержены дети, но инфекция наблюдается и у взрослых со слабой иммунной системой.
Формы кандидоза во рту
Как правило, грибок во рту развивается на внутренней стороне щек или губ. Но также могут быть затронуты горло, язык или небо.
Молочница может переходить из одной формой в другую, или возникать самостоятельно.
Виды молочницы во рту и их признаки:
После соскабливания слизистая оболочка полости рта выглядит блестящей, сухой и красной. В ходе грибковой инфекции появляются все более крупные белые кремообразные пятна, которые при отсоединении приводят к кровоточивости слизистой оболочки. При отсутствии лечения молочница во рту может распространиться на горло, пищевод или желудочно-кишечный тракт.
Другие симптомы оральной молочницы
Помимо описанного налета и покраснения слизистой оболочки, молочница полости рта на поздней стадии вызывает дополнительные симптомы. К ним относятся:
Причины и факторы риска
Распространенные причины появления молочницы во рту
Отсутствие зубов, брекеты или плохо прилегающие зубные протезы в ряде случаев вызывают раздражение слизистой оболочки полости рта у взрослых, что способствует размножению грибов, например, под протезом. Курение и сухость во рту благоприятствуют развитию молочницы.
Кроме того, длительное использование лекарственных препаратов одна из возможных причин возникновения оральной молочницы. Антибиотики, кортизон, например, в форме спрея для лечения астмы, цитостатики нарушают иммунную систему или флору полости рта и прокладывают путь для развития грибковой инфекции.
Какой врач лечит кандидоз полости рта
Традиционный ответ на вопрос, какой врач лечит молочницу, кандидоз во рту, будет «стоматолог». Если болен ребенок, рекомендуется прием детского стоматолога, лечением взрослых занимается стоматолог-терапевт, пародонтолог. В ряде случаев диагноз может быть поставлен педиатром или врачом терапевтом.
Диагноз на основе характерных симптомов
Для точного диагноза берется мазок из слизистой оболочки полости рта и исследуется под микроскопом. Грибковые культуры необходимы для точного определения типа гриба Candida. Это требуется, если молочница не реагирует на медикаментозное лечение как ожидается, тогда рассматривается вопрос о смене лекарства.
В идеале врач определит, где началось поражение, точку входа грибков, и, при необходимости, лечит соответствующую травму во рту.
Лечение молочницы во рту
Лечение проводится амбулаторно. Продолжительность зависит от тяжести заболевания и индивидуальных особенностей пациента, учитываются возраст и иммунный статус. Кандидоз полости рта при отсутствии лечения может привести к серьезным последствиям в виде инвазивного кандидоза.
Для лечения оральной молочницы врач назначает противогрибковые средства, обезболивающие препараты по показаниям, антигистаминные препараты, которые подходят для слизистой рта: пастилки, гели, жидкости для полоскания рта.
Препараты часто содержат активные ингредиенты: нистатин, миконазол или амфотерицин В.
При лечении молочницы ротовой полости важно строго придерживаться назначенной врачом дозировки препарата и продолжительности терапии.
Лечение не должно быть завершено раньше срока, даже если нет больше видимых признаков кандидоза и состояние пациента улучшилось. Отмена препаратов может привести к тому, что недолеченная грибковая инфекция вернется и даже распространится на другие области.
Настоятельно не рекомендуется лечить грибок рта самостоятельно. Домашние средства, такие как полоскание ромашкой, только усугубят инфекцию высушивая слизистую оболочку полости рта.
Как можно заразиться кандидозом
Молочница во рту заразна или нет?
Также будьте осторожны, чтобы не заразить окружающих людей. Достаточно одного поцелуя или обмена блюдами, чтобы передать гриб Candida.
Профилактика и меры предотвращения молочницы во рту
Тщательная гигиена полости рта предотвращает оседание и размножение грибков и бактерий во рту.
Владельцы зубных протезов должны тщательно чистить съемные протезы после каждого приема пищи и следить за правильной посадкой. Также рекомендуется чистить протезы два-три раза в неделю с помощью чистящих таблеток.
Людям с ослабленным иммунитетом назначают противогрибковые препараты для предотвращения молочницы во рту, например, во время химиотерапии.
Пустышки, соски и игрушки, которые ребенок тянет в рот, следует регулярно и тщательно мыть.
Поскольку дети часто заражаются грибами кандида при рождении, рекомендуется соответствующее лечение вагинального грибка у матери до рождения ребенка.
Кормящие матери часто страдают молочницей сосков, поэтому матери и ребенку важно пройти курс лечения, чтобы избежать эффекта пинг-понга.
Запишитесь на консультацию и осмотр к стоматологу в Новосибирске в клинику «Блеск» через кнопку «запись на прием» или по телефону +7 (383) 233-22-03
Клинические особенности и тактика ведения пациентов с кандидозным поражением полости рта и глотки
Проведено обследование и лечение 43 пациентов различного возраста (19 детей и 24 взрослых) с кандидозным поражением полости рта и глотки. В детской возрастной группе преобладали явления острого воспаления, развившегося после перенесенной вирусной инфекции, на фоне дисбактериоза кишечника, после системной антибактериальной терапии или длительного лечения местными антисептиками. У взрослых пациентов в основном отмечалась стертая клиника со скудными жалобами, симптомы продолжались длительно, нарастали постепенно. Факторами риска были сахарный диабет, желудочно-кишечные заболевания, длительная антибактериальная или кортикостероидная терапия. Комплекс лечебных мер включал лечение основного заболевания, местную, а при неэффективности системную терапию антифунгальными препаратами, назначение пробиотиков, препаратов интерферона, бактериальных лизатов. Положительный результат лечения — полное клиническое излечение, отрицательные результаты посева на грибковую микрофлору через 2 месяца отмечены у 100% пациентов в детской и у 83,3% пациентов взрослой группы.
Clinical features and tactics of patients with candidal lesions of oral cavity and pharynx
It was examined and treated 43 patients of different age (19 children and 24 adults) with candidal lesions of oral cavity and pharynx. In the children`s age group was dominated by the phenomena of acute inflammation that developed after undergoing viral infection, against intestinal dysbiosis, after systemic antibiotic therapy or prolonged treatment by local antiseptics. In adult patients, mainly observed erased clinic with complaints of poor, the symptoms lasted for a long time, grew gradually. Risk factors were diabetes mellitus, gastrointestinal disorders, prolonged antibiotic or corticosteroid therapy. The complex of therapeutic measures included treatment of the underlying disease, local and after failure systemic therapy of antifungal drugs, the appointment of probiotics, drugs interferon, bacterial lysates. A positive result of treatment — complete clinical cure, negative culture for fungal flora after 2 months were observed in 100% of patients in pediatric and adult patients 83,3% of the group.
Орофарингеальный кандидоз — инфекционное заболевание слизистой оболочки полости рта и глотки, вызванное дрожжеподобными грибами рода Candida, в большинстве случаев Candida albicans. Однако менее известные C. glabrata, C. tropicalis, C. krusei также могут вызывать поражение слизистой оболочки. Различают 4 основные формы клинического проявления кандидоза полости рта и глотки: 1) псевдомембранозный, характеризующийся невыступающими над поверхностью белесыми бляшками, после удаления которых можно обнаружить участки эритемы слизистой оболочки, обычно наблюдается в области щек, небных миндалин, трахеи, десен и языка; 2) эритематозный, представляющийся плоскими красноватыми пятнами на слизистой твердого или мягкого неба, спинке языка или слизистой щечной области; 3) гиперпластический, проявляющийся белесыми сливными, плотно спаянными со слизистой оболочкой налетами или бляшками, которые невозможно удалить. Обычно они появляются на слизистой щек, языке или небе; 4) одонтогенный стоматит, проявляющийся либо плоскими, либо в виде грануляций эритематозными высыпаниями в области твердого неба, часто ассоциированный с ангулярным хейлитом, который обнаруживается в виде трещин в уголках рта (заеды).
Грибы рода Candida являются комменсалами желудочно-кишечного тракта. Персистенция гриба может сохраняться в слизистой оболочке в течение месяцев или даже лет, не вызывая развития инфекционного процесса (1). В большинстве случаев развитие заболевания вызвано эндогенными причинами, благоприятствующими размножению микроорганизмов и приобретению ими патогенных свойств. Однако у новорожденных инфекция может носить первичный характер, чему способствует несформировавшаяся иммунная система и не полностью скомплектованная комменсальная флора в неонатальный период, с чем связано частое развитие дисбактериоза кишечника в детском возрасте (2). Те же нарушения могут вызывать развитие кандидозной инфекции и у лиц старческого возраста. Всевозможные изменения слизистой пищеварительного тракта, такие как сухость в полости рта, дискинезия пищевода, воспалительные изменения в кишечнике, способствуют колонизации и размножению гриба Candida. Орофарингеальный кандидоз является наиболее частым манифестным симптомом ВИЧ-инфекции, встречается у 7%-48% пациентов с ВИЧ-инфекцией и у 90% пациентов со СПИДом, чему способствует гипогаммаглобулинемия, в частности IgА, количественный или качественный дефицит полинуклеаров, нарушение функции лимфоцитов (3,4). Передача инфекции также может осуществляться от носителя патогенного организма. Candida spp, по данным B.C. Webb et al. (1998), X. Liu et al. (2006) были обнаружены у 18-60% здоровых жителей высоко- и среднеразвитых стран (5, 6).
Проведенные обследования ВИЧ-позитивных и ВИЧ-негативных субъектов не выявили существенной разницы в степени кандидоносительства (6). Кандидозный стоматит присутствует у 65% людей с зубными протезами. Орофарингеальный кандидоз поражает 15-60% больных с онкопатологией и онкогематологией во время периода иммуносупрессии (7). Факторами риска заболевания являются состояния локального или системного иммунодефицита, заболевания системы крови, длительный прием антибактериальных препаратов широкого спектра действия, модифицирующих комменсальную флору, ингаляционные или системные кортикостероиды, иммуносупрессоры, антациды, нейролептики, снижающие саливацию, радиотерапия, диабет. Размножение дрожжеподобных грибов у пациентов с сахарным диабетом повышается по причине высокого уровня сахара в слюне. К контаминации гриба Candida предрасполагает ношение зубных протезов, ортодонтических аппаратов и курение (3, 9, 10). Хотя точно неизвестны причины развития орофарингеального кандидоза у курильщиков, предполагают, что это связано со снижением местного иммунитета под влиянием цитокиновых нарушений и уменьшения антикандидозной активности эпителиоцитов (10, 11).
Диагностика поверхностных микозов слизистых оболочек, к которым относится орофарингеальный кандидоз, основана на микологическом — микроскопическом и культуральном — исследовании патологического материала.
Лечебная тактика заключается в выявлении и устранении, если это возможно, причины, вызвавшей микоз. Часто эффективное лечение основного заболевания может благоприятствовать нормализации биоценоза слизистой оболочки и самостоятельному разрешению вторичного кандидоза. Нормализации кишечной флоры способствует назначение препаратов пробиотического свойства. С целью воздействия на кандидозную флору при данном виде кандидоза, по мнению авторов, предпочтительно назначать местные фунгицидные препараты 3 раза в день, оставляя их в контакте со слизистой оболочкой на 2 минуты, после чего рекомендуют ополоснуть полость рта и проглотить (12, 13). В течение 1-2 часов не рекомендуется прием пищи. При неэффективности проводят повторное микологическое исследование с определением чувствительности к препарату. В качестве местных фунгицидов рекомендованы препараты: Nystatine, Amphotéricine B, Miconazole. Системная фунгицидная терапия показана в случае устойчивости к местному препарату, при сочетании орофарингеального кандидоза с эзофагитом, при частых рецидивах инфекции. Обычно в неосложненных случаях назначают внутрь Kеtoconazole, Fluconazole, Amphotéricine B, Itraconazole (12). Особые трудности представляют кандидозы при ВИЧ-инфекции, требующие системного подхода (13).
Цель исследования: выявить клинические особенности и факторы риска развития кандидозного поражения глотки и полости рта у пациентов различных возрастных групп и определить тактику лечения.
Материал и методы исследования. Проведено обследование и лечение 43 пациентов различного возраста (19 детей и 24 взрослых) с кандидозным поражением полости рта и глотки. Возраст пациентов в детской возрастной группе составил от 8 месяцев до 6 лет, длительность заболевания — 5-28 дней. Возраст взрослых пациентов был 35-65 лет, длительность заболевания — от 3 месяцев до 2 лет. Исследование выполнено на базе Казанского ринологического центра МУЗ «Городская больница № 16» и ООО «Клиника оториноларингологии». Всем пациентам проведено полное клиническое обследование, включая осмотр всех ЛОР-органов, основные биологические пробы, ИФА на ВИЧ, вирусы гепатита В и С, определение глюкозы крови, микологическое исследование мазков из полости рта и глотки — микроскопическое и культуральное. Пациентам в педиатрической группе при необходимости выполнялись серологические тесты на вирус Эпштейна — Барра, исследование кишечной флоры на дисбактериоз. В наши наблюдения не были включены больные, страдающие онкологическими, гематологическими заболеваниями, СПИДом, получающие химиотерапию, цитостатики. При данной патологии микотическое поражение слизистых оболочек встречается значительно чаще. Целью данной работы было оценить результаты обследования основного контингента пациентов, обращающихся за помощью к врачу амбулаторно-поликлинического звена.
Результаты исследования и их обсуждение. Как показали наши исследования, жалобы и анамнез заболевания у педиатрических пациентов и у взрослых несколько отличались между собой. Острое начало заболевания с появлением клинических симптомов в детской возрастной группе было отмечено у 5 пациентов: боли при глотании, беспокойство ребенка во время приема жидкой или твердой пищи или отказ от ее приема, у 3 пациентов отмечалось повышение температуры тела, недомогание. Родители или участковый педиатр обращали внимание на белесые налеты на слизистой полости рта, небных миндалинах, задней стенке глотки. Как правило, вышеназванным симптомам предшествовала респираторная или кишечная инфекция. У 8 пациентов симптомы нарастали постепенно или случайно обнаруживались белесые высыпания в глотке во время осмотра педиатра. Кроме налетов, иногда малозаметных, в некоторых случаях симптомами заболевания были упорный малопродуктивный кашель в течение длительного времени (у 2 пациентов), заложенность носа в течение нескольких недель, молочного цвета отделяемое из носоглотки (у 1 пациента). У 6 пациентов в данной группе жалобы отсутствовали.
У взрослых же пациентов наиболее частой жалобой было ощущение дискомфорта или жжения в глотке (19 пациентов). Сухость в горле отмечали 16 пациентов. Вязкое слизистое, трудно проглатываемое отделяемое беспокоило 7 пациентов, белесоватые налеты на небных миндалинах, мягком или твердом небе — 3 пациентов. Боли в горле при глотании были у 2 пациентов. Почти все больные не могли точно определить начало заболевания. Острое начало отметили только 2 пациента, у которых симптомы возникли после 2 курсов системной антибактериальной терапии.
Среди факторов риска также можно было провести различия между пациентами детского возраста и взрослыми. Наиболее частой причиной развития кандидоза полости рта — стоматита, ангулярного хейлита у детей была перенесенная вирусная инфекция, кандидозного поражения глотки — длительная системная или местная антибактериальная терапия. Заслуживает внимания одно наблюдение: ребенок 5 лет в течение 3 недель по назначению врача-педиатра получал орошение глотки, промывание полости носа различными антисептическими препаратами, поливалентным пиофагом в связи с носительством патогенной бактериальной флоры, причем без каких-либо клинических проявлений. После появления заложенности носа, сухого кашля педиатром была проведена смена антибактериального препарата и продолжена местная терапия, что еще более усилило симптомы. После обращения и проведенного клинического и микологического обследования нами был выставлен диагноз «кандидозный ринофарингит» и назначена системная фунгицидная терапия.
В другом случае у ребенка 8 месяцев, находящегося на грудном вскармливании, без клинических проявлений дисбактериоза кишечника развилась клиника острого кандидозного стоматита, тонзиллофарингита после перенесенной острой респираторной инфекции в легкой форме во время неблагоприятных атмосферных явлений: длительной жаркой погоды при высокой влажности воздуха. Назначение комплексной терапии позволило в течение 10 дней добиться полного выздоровления. Вторичное кандидозное поражение небных миндалин и задней стенки глотки было обнаружено у 2 больных инфекционным мононуклеозом после стихания основного воспалительного процесса. Дисбактериоз кишечника в раннем детском возрасте отмечался у 6 обследованных пациентов.
В группе пациентов детского возраста были выявлены следующие клинические формы орофарингеального кандидоза: псевдомембранозный с поражением небных миндалин — у 9 пациентов, с поражением слизистой полости рта — у 5 пациентов; гиперпластический с поражением языка, десен, щек — у 2, ангулярный хейлит — у 2 больных, эритематозный стоматит выявлен у 1 пациента.
У взрослых пациентов чаще встречалось кандидозное поражение глотки в форме субатрофического фарингита — 16 пациентов, псевдомембранозная форма с поражением небных миндалин, мягкого неба — у 5 (рис.), ангулярный хейлит и одонтогенный стоматит — у 3.
При культуральном микологическом исследовании была высеяна культура Candida albicans в монокультуре у 32 больных, Candida tropicalis в монокультуре — у 5 больных, C krusei в сочетании с Candida albicans — у 4 больных, в сочетании с Candida tropicalis и Candida glabrata — у 2 больных.
Лечение больных с кандидозным поражением глотки начинали с коррекции изменений соматического статуса, приведших к развитию оппортунистической флоры. Детям обычно назначались препараты интерферона, препараты, содержащие культуры бактерий, нормализующих флору желудочно-кишечного тракта, поливитамины. При легком течении заболевания назначали Имудон, обладающий местным иммуностимулирующим свойством против патогенной бактериальной флоры и гриба Candida. Этот же препарат рекомендовали и пациентам, получавшим курс фунгицидной терапии, в конце лечения. В качестве антифунгальных средств местно применялись натамицин, нистатин в возрастных дозах сроком до 12-14 дней. Таблетки предварительно растирали до порошка, затем его наносили на пораженные поверхности слизистой. В случае высева Candida albicans в сочетании с патогенной бактериальной флорой (Str. Pneumoniae, Str. Pyogenes) назначался местно Фузафунгин, обладающий как антибактериальной, так и антикандидозной активностью, курсом 7-10 дней.
Лечение заболеваний у взрослых также начиналось с выявления и устранения возможных причин. Впервые был выявлен сахарный диабет II типа у 2 пациентов. Дозы сахароснижающих препаратов корригировались эндокринологом. В случаях декомпенсации диабета пациентам назначался инсулин подкожно. Местно назначался фунгицидный препарат согласно антибиотикограмме. В острых случаях проводили местную эмпирическую терапию нистатином или натамицином. При отсутствии эффекта или при сочетании кандидоза глотки с кандидозным поражением желудочно-кишечного тракта препарат назначался внутрь. При дисбактериозе после антибиотикотерапии назначался внутрь препарат из группы пробиотиков или пациентам рекомендовали кисломолочные продукты с бифидокультурами. Положительный результат лечения — полное клиническое излечение, отрицательные результаты посева на грибковую микрофлору через 2 месяца отмечены у 100% пациентов детской и у 83,3% пациентов взрослой группы.
Выводы. Полученные результаты свидетельствуют о возрастании роли оппортунистической флоры, к которой относится дрожжеподобный гриб рода Candida, в связи с широким, часто необоснованным применением антибактериальных и антисептических препаратов, кортикостероидов, наличием факторов риска. При подозрении на кандидозную инфекцию при характерной или неярко выраженной клинической картине необходимо проводить микологическое исследование, выявлять возможные причины его развития. Особенностью проявлений орофарингеального кандидоза в детской практике является преимущественно острое начало на фоне или после перенесенного вирусного заболевания дисбактериоза кишечника. Нередки также случаи колонизации грибов в результате дисбиоза слизистой оболочки глотки после длительного применения антисептических препаратов. У взрослых пациентов в основном отмечается стертая клиника со скудными жалобами. Факторами риска чаще являются сахарный диабет, желудочно-кишечные заболевания, длительная антибактериальная или кортикостероидная терапия. Комплекс лечебных мер, включающих лечение основного заболевания, местную, а при неэффективности системную терапию антифунгальными препаратами, назначение пробиотиков, препаратов интерферона, бактериальных лизатов является эффективным в лечении кандидозного поражения полости рта и глотки.
О.В. Морозова, В.Н. Красножен
Казанская государственная медицинская академия
Морозова Ольга Владимировна — кандидат медицинских наук, ассистент кафедры оториноларингологии
1. Белянин В.Л. Механизмы клеточной защиты организма при кандидозе. — Архив патологии, 2000. — Т. 62. — № 6. — С. 10-13.
2. Кунельская В.Я., Мачулин А.И. Роль микотической флоры в развитии воспалительных заболеваний у детей. — Вестн. оторинолар., 2006; 5: 50.
3. Ellepola A.N., Samaranayake L.P. Antimycotic agents in oral candidosis: an overview: 1. Clinical variants. Dent Update, 2000; 27: 111-116.
4. Coogan M.M., Greenspan J., Challacombe S.J. Oral lesions in infection with human immunodeficiency virus. Bull World Health Organ., 2005; 83: 700-706.
5. Webb B.C., Thomas C.J., Willcox M.D. et al. Candida-associated denture stomatitis. Aetiology and management: a review. Part 3. Treatment of oral candidosis. Aust Dent J., 1998; 43: 244-249.
6. Liu X., Liu H., Guo Z. et al. Association of asymptomatic oral candidal carriage, oral candidiasis and CD4 lymphocyte count in HIV-positive patients in China. Oral Dis., 2006; 12: 41-44.
7. Ninane J.A. Multicentre study of fluconazole versus oral polyenes in the prevention of fungal infection in children with hematological or oncological malignancies. Multicentre study group. Eur J Clin Microbiol Infect Dis., 1994; 13: 330-337.
8. Philips P., Zemcov J., Mahmood W. et al. Itraconazole cyclodextrin solution for fluconazole-refractory oropharyngeal candidiasis in AIDS: correlation of clinical response with in vitro susceptibility. AIDS, 1996; 10: 1369-1376.
9. Wilson J. The aetiology, diagnosis and management of denture stomatitis. Br Dent J., 1998; 185: 380-384.
Терапия кандидоза
Кандидоз — инфекционное заболевание, обусловленное дрожжеподобными грибами рода Candida. Клинические проявления микоза широко варьируют от поверхностных, слабовыраженных поражений кожи и слизистых оболочек до тяжелых, угрожающих жизни инвазивных висцеральных форм. Диагностика и терапия кандидоза непроста и часто требует привлечения специалистов различного профиля [1, 4, 8].
Число больных поверхностными и глубокими формами кандидоза в последние десятилетия значительно возросло во всех странах мира. Этот факт связывают со снижением естественной иммунной реактивности организма значительной части населения из-за поражения СПИДом, ятрогенных иммунодефицитов, возникающих при химиотерапии онкологических больных, трансплантации органов, вследствие применения глюкокортикоидов, цитостатиков, антиметаболитов, антибиотиков широкого спектра действия, в том числе в отделениях реанимации и интенсивной терапии [4, 8].
Главным возбудителем кандидоза является Candida albicans, которая, как и другие виды грибов Candida, обнаруживается в норме на слизистых и кожных покровах большинства обследованных, но поражает лишь ослабленный организм. Именно в этом кроется сложность проблемы кандидоза.
Природа возбудителя, его взаимоотношения с макроорганизмом, многие аспекты защиты организма от кандидозной инфекции, генетические механизмы резистентности различных видов Candida spp. к основным антимикотикам, применяющимся в лечении кандидоза, подробно изучена. Установлено, что подавляющее большинство штаммов C. albicans, C. tropicalis, C. parapsilosis чувствительны к флуконазолу, однако у ВИЧ-инфицированных и других иммунокомпрометированных больных с инвазивным кандидозом возможна резистентность C. albicans к азольным соединениям. В то же время большинство штаммов C. krusei и часть штаммов C. Glabrata обнаруживают устойчивость к флуконазолу [8].
Адгезия грибов Candida обусловлена их способностью расщеплять секреторный иммуноглобулин А и α-антитрипсин и прикреплять жизнеспособный гриб к протеинам слизистых оболочек за счет гликопротеинадгезина клеточной мембраны гриба. Адгезия гриба к эпителию является основой его инвазии в организм, что происходит уже в первые минуты его взаимодействия со слизистой. Степень адгезии определяет уровень колонизации C. albicans, а степень инвазии — его вирулентность. Грибки продуцируют эндотоксины, гемолизины, дермотоксины, пирогены, протеолитические ферменты, облегчающие адгезию грибковых клеток к ороговевшему эпителию и слизистым оболочкам. Установлено, что у разных штаммов C. albicans способность к продукции этих «факторов агрессии», колонизации и инвазии выражена в различной степени, что должно учитываться при назначении лечения [5, 6]. В «Проекте рекомендаций по лечению кандидоза» указано на важность определения вида возбудителей и их чувствительности к противогрибковым препаратам, даются рекомендации по лечению различных форм инвазивного кандидоза, кандидемии и острого диссеминированного кандидоза — тяжелейших форм кандида-инфекции с высокой летальностью, перечисляются показания к проведению адекватного лечения амфотерицином В и флуконазолом [4]. Замена первого дорогостоящим липосомальным препаратом амбизомом позволяет избежать высокой нефротоксичности амфотерицина В и проводить лечение больных кандидозом с почечной недостаточностью, резистентной к антибиотикам фебрильной нейтропенией, при высоком риске развития острого диссеминированного кандидоза у больных без нейтропении, его органных форм (поражения сердца, сосудов, мочевыводящих путей, желудочно-кишечного тракта). В работе также приводятся рекомендации по лечению кандидоза кожи, ее придатков, хронического кандидоза кожи и слизистых оболочек, профилактике кандидоза у реципиентов трансплантатов органов.
Наиболее полное, систематизированное изложение проблемы кандидоза дано в вышедшей в 2000 году монографии «Кандидоз» [8].
Лечение может быть направлено на предупреждение гиперколонизации организма грибами рода Candida (при назначении антимикотиков широкого спектра действия и иммуносупрессантов). Местные оральные антимикотики — полиены (нистатин, леворин, микогептин) нерастворимы и почти не всасываются из желудочно-кишечного тракта, поэтому редко могут обеспечить элиминацию Candida. Здесь необходимы пероральные препараты системного действия (флуконазол, итраконазол) или препараты для инъекций, такие как флюцитозин, амфотерицин В, амбизом. Если амфотерицин В вследствие его чрезвычайной нефротоксичности назначается при кандидозе в суточной дозе 0,5 мг/кг массы тела, амбизом в 10 раз и более превышает эту дозу и не имеет противопоказаний к назначению [1, 2, 3, 4, 9, 10]. При лечении кандидозов кожи и слизистых оболочек часто используются антимикотики для наружного применения: полиены (леворин, нистатин, натамицин), производные имидазола (кетоконазол, оксиконазол, эконазол, тиоконазол, клотримазол, миконазол, изоконазол, бифоназол, амиказол), триазолы (терконазол), аллиламины (нафтифин, тербинафин), морфолины (аморолфин), прочие препараты (производные унденциленовой кислоты, анилиновые красители и др.).
Одно только перечисление антикандидозных препаратов уже свидетельствует об их множестве и разной степени эффективности, связанной с химической структурой и особенностями фармакокинетики. В частности, наружные средства не всегда создают достаточную концентрацию в подслизистом слое половых путей, глубоких слоях кожи и ее придатках.
В последние годы в России и за рубежом в системной терапии кандидоза с успехом применяется медофлюкон (флуконазол) [2, 3].
Спектр фунгистатического действия флуконазола: Candida albicans, некоторые штаммы Candida nonalbicans (C. guilliermondii, C. pseudotropicalis, C. torulopsis, C. kefyr, C. stellatoidea), Cryptococcus neoformans, Microsporum spp., Trichophyton spp., Blastomyces dermatitidis, Coccidioides immitis, Histoplasma capsulatum.
При пероральном и внутривенном применении фармакокинетика флуконазола сходная. При приеме внутрь биодоступность около 90%. Прием пищи не влияет на абсорбцию препарата. Максимальная концентрация достигается через 0,5 — 1,5 ч. После приема 150 мг она составляет 2,44 — 3,58 мкг/мл. Концентрация в крови прямо пропорциональна принятой дозе. Равновесная концентрация устанавливается к 4 — 5-му дню при приеме 1 раз в сутки. При использовании в первый день двойной дозы она достигается ко второму дню. Связь с белками плазмы 11 — 12%. Объем распределения приближается к общему объему воды в организме. Концентрации флуконазола в слюне, мокроте, суставной и перитонеальной жидкостях, вагинальном секрете, грудном молоке аналогичны таковым в плазме крови. Концентрация в ликворе составляет 50 — 90% (в среднем 70 — 80%) уровня в плазме крови, при менингите — до 93%. В роговом слое кожи, эпидермисе, дерме, потовой жидкости и моче концентрации достигают значений, в 10 раз превышающих концентрацию в плазме крови. Концентрация в роговом слое кожи после 12-дневного применения в дозе 50 мг 1 раз в сутки составляет 73 мкг/г. Концентрация в ногтях после 4-месячного применения в дозе 150 мг 1 раз в неделю составляет 4,05 мкг/г в здоровых и 1,8 мкг/г в пораженных ногтях. Препарат определяется в ногтях в течение 6 месяцев после завершения терапии. Т1/2 27 — 30 ч. Биотрансформации не подвергается. Экскретируется почками, на 80% — в неизмененном виде. Клиренс флуконазола пропорционален клиренсу креатинина. Концентрация флуконазола в плазме крови может быть уменьшена с помощью диализа (на 50% в течение 3 ч).
Медофлюкон применяется внутрь 1 раз в сутки (утром).
Специального подбора доз для пациентов пожилого возраста не требуется, если не угнетена функция почек (клиренс креатинина менее 40 — 50 мл/мин).
У больных с нарушениями функции почек доза должна быть снижена в соответствии со степенью почечной недостаточности.
Пациентам, находящимся на гемодиализе: однократно после каждого сеанса гемодиализа.
Российские авторы [3] приводят собственные данные о применении медофлюкона при различных поражениях, в том числе при висцеральных микозах, обусловленных грибами рода Candida. В частности, опубликованы данные об успешном лечении медофлюконом 9 больных кандидозом кишечника, 11 — полости рта, 3 — пищевода, 18 — вагинальным кандидозом при суточной дозе 50 — 200 мг и длительности курса 14 дней. Отечественные исследователи, оценив эффективность и безопасность препарата, уже в 1996 году назвали медофлюкон безусловным достижением в лечении кандидоза и рекомендовали его для лечения поверхностных и висцеральных форм микоза не только в стационаре, но и в амбулаторных условиях.
К такому же выводу пришли и авторы, проводившие исследования медофлюкона в Московском центре глубоких микозов [2]. По их данным, из 79 больных кандидозным бронхитом, получавших в течение 2 недель 100 — 400 мг медофлюкона в сутки, излечено 74,7%, улучшение наступило у 22,8%, при кандидозной пневмонии выздоровело 66,75%, улучшение отмечено у 33,3%, эрадикация возбудителя — в 97,5 — 100%.
В дерматовенерологии медофлюкон наиболее часто применяется при лечении урогенитальных кандидозов, кандидоза слизистой оболочки полости рта, онихомикозах [4, 6, 7, 8].
Данные, приведенные из литературы, и наш опыт применения медофлюкона при кандидозном вульвовагините и онихомикозе свидетельствуют о его высокой эффективности, хорошей переносимости и безопасности, что делает флуконазол препаратом выбора при лечении различных форм кандидоза слизистых оболочек, кожных покровов и внутренних органов.
В. М. Лещенко, доктор медицинских наук, профессор
Городской микологический центр, Москва
Чем лечить гиперпластический кандидоз
Лихеноидная лекарственная сыпь и лекарственная волчанка. Поражение слизистой оболочки полости рта при лекарственной аллергии характеризуют как «лекарственный стоматит». Изменения слизистой оболочки при лекарствен ной аллергии проявляются в виде белесоватого сетчатого рисунка и эрозий, напоминая картину при красном плоском лишае и СКВ. В связи с этим их делят на две группы: лихеноидную лекарственную сыпь и лекарственную волчанку. Несмотря на вариабельность изменений слизистой оболочки, поражение в виде линейных бляшек с эритематозными краями встречают довольно часто. Элементы сыпи могут появиться сразу после приёма препарата или после длительного его применения. Для лекарственной волчанки характерны артрит, повышение температуры тела и поражение почек. Наиболее часто причиной её бывает приём гидралазина и прокаинамида. Из других препаратов, которые также могут вызвать лекарственную волчанку, следует отметить соединения золота, гризеофульвин, изониазид, метилдопу, бензилпенициллин, фенитоин, стрептомицин и триметадон. К препаратам, вызывающим лихеноидную лекарственную сыпь, относят хлорохин, дапсон, фуросемид, соединения золота, ртути, метилдопа, палладий, пеницилламин, фенотиазины. хинидин, тиазиды, некоторые антибиотики и соли тяжёлых металлов. При появлении лекарственной сыпи следует обратиться к врачу. Отмена препарата, вызвавшего сыпь, или замена его другим обычно приводят к исчезновению сыпи.
Острый псевдомембранозный кандидоз, или молочница.
Острый псевдомембранозный кандидоз — оппортунистическая поверхностная грибковая инфекция, вызываемая С. albicans. Он проявляется диффузным поражением полости рта с образованием на слизистой оболочке щёк, языка и мягкого нёба белых творожистых плёнок с бархатистой поверхностью, при удалении которых обнажается красная кровоточащая поверхность слизистой оболочки. Возбудитель кандидоза входит в состав нормальной микрофлоры полости рта, ЖКТ и влагалища. Заболевание часто встречают у детей грудного возраста, которые заражаются от больной кандидозным вульвовагинитом матери во время родов, а также у взрослых с дис-бактериозом полости рта, вызванным применением антибиотиков или глюкокортикоидных препаратов, сахарным диабетом, иммунодефицитом (например, вызванным химиотерапией). Частота заболевания не зависит от расовой принадлежности и пола. У больных бронхиальной астмой, применяющих глюкокортикоиды в виде аэрозолей, кандидоз проявляется образованием округлой или овальной красно-белой бляшки на мягком нёбе в месте контакта аэрозоля. Диагноз основывают на клинической картине, выявлении возбудителя при микроскопии и посеве патологического материала. При исследовании мазков, обработанных гидроксидом калия или окрашенных по Граму либо Шифф-йодной кислотой (ШИК-реакция), выявляют почкующиеся клетки дрожжевых грибов и нити псевдомицелия. Местное применение противогрибковых средств в течение 2 недель обычно приводит к выздоровлению.
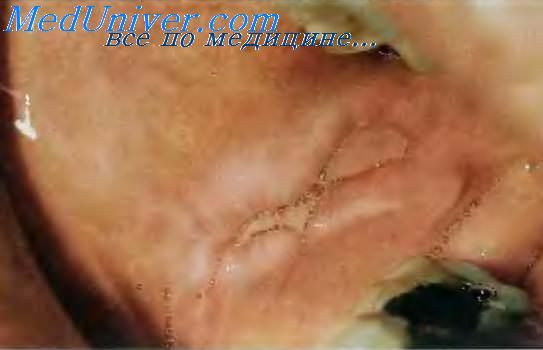
Хронический гиперпластический кандидоз.
Хронический гиперпластический кандидоз обусловлен проникновением в слизистую оболочку грибов Candida spp., которые вызывают в ней гиперпластическую реакцию. Заболеванию способствуют хроническое раздражение слизистой оболочки, недостаточный уход за полостью рта, ксеростомия. Его чаще встречают у курильщиков, лиц, носящих зубные протезы, а также страдающих некоторыми системными заболеваниями, например, сахарным диабетом и ВИЧ-инфекцией. Поражение обычно локализуется на спинке языка, слизистой оболочке нёба, щёк и в области спаек губ. Поражённые участки имеют вид белесоватых или серых бляшек с отчётливыми приподнятыми краями и зернистой поверхностью, на которой иногда отмечают красные очаги, обусловленные разрушением эпителия. Эти особенности гиперпластического кандидоза делают его сходным с лейкоплакией, эритролейкоплакией или бородавчатыми разрастаниями.
Белая бляшка при хроническом гиперпластическом кандидозе не отделяется от подлежащей слизистой оболочки, поэтому для морфологического исследования выполняют биопсию. Для выявления возбудителя при микроскопическом исследовании препараты окрашивают гематоксилином и эозином или, что ещё лучше, Шифф-йодной кислотой. Местное лечение противогрибковых препаратов обычно приводит к выздоровлению. В некоторых случаях прибегают к хирургическому удалению очагов гиперплазии. Пациентов с хроническим кератотическим кандидозом следует регулярно обследовать, учитывая возможность развития у них пятнистой эритроплакии, которую признают предраковым состоянием.
Кандидоз: симптомы и схема лечения
Кандидоз – инфекционное заболевание, вызванное дрожжеподобными грибами, принадлежащими к роду Candida. Кандида входит в нормальную микробную флору организма даже у совершенно здоровых людей и размножается, не причиняя никакого вреда. При появлении благоприятных условий грибок начинает размножаться и провоцирует развитие различных нарушений.
Кандидоз включает в себя различные типы инфекций, начиная от самого поверхностного и заканчивая системным уровнем. Поверхностные инфекции, вызванные Candida, ответственны за местное воспаление, которое часто связано с сильным дискомфортом. Редкие, но более опасные системные инфекции, которые могут стать причиной таких осложнений, как абсцессы легких, эндокардит или менингит.
Виды кандидоза
Защитные функции организма, естественная микрофлора кишечника и влагалища в норме ингибируют рост Candida albicans. Как правило, при этом не возникает неприятных симптомов, которые указывают на его присутствие в организме. Грибок активизируется, когда сопротивление организма снижается.
Таблица – Виды кандидоза, причины и симптомы
незащищенные половые акты;
использование полотенец или белья инфицированного человека;
дисбаланс вагинальной или кишечной бактериальной флоры;
мытье интимных мест агрессивными средствами;
использование слишком плотного или нейлонового нижнего белья;
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах.
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки.
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой.
признаки тяжелой интоксикации;
повышение температуры тела;
сильные боли в животе;
жидкий стул с примесями крови.
Диагностика кандидоза
Молочница во рту у взрослых и детей диагностируется только при сочетании характерных клинических проявлений и положительных дополнительных результатов обследования. При поражении гениталий проводятся соответствующие исследования в кабинете уролога и гинеколога.
Лечение кандидоза
Предлагаем список эффективных препаратов для лечения кандидоза. Рейтинг составлен на основе безопасности лекарственных средств и соотношения цена-качество. Предварительная консультация с врачом – залог скорейшего выздоровления.
№1 – «Флуконазол» (Озон ООО и Оболенское ФП, Россия).
Противогрибковый препарат, которое является селективным ингибитором образования стеролов в клеточных структурах возбудителя. Назначается для проведения системного лечения кандидоза у мужчин и женщин при тяжелых формах микозов.
Производитель: Оболенское ФП, Россия
№2 – «Мирамистин» (Инфамед, Россия).
Антисептический раствор для местного применения. Обладает широким спектром действия, подавляя госпитальные штаммы, устойчивые к антибиотикам. Выпускается во флаконах по 50, 150 и 500 мл.
Производитель: Инфамед ООО, Россия
№3 – «Пимафуцин» (Astellas Pharma Inc., Нидерланды).
Вагинальные суппозитории (макролидный антибиотик), обладающие противогрибковым действием. Назначается в гинекологии для местного применения.
Производитель: Astellas Pharma Inc. [Астеллас Фарма], Нидерланды
№4 – «Флюкостат» (Фармстандарт-Лексредства, Россия).
Противогрибковый препарат на основе флуконазола. Назначается при осложненных или генерализованных формах заболевания, преимущественно для лечения кандидоза кишечника. Выпускается в упаковке по 1, 2 и 7 (производитель: Вертекс, Россия) капсул.
Производитель: Фармстандарт-Лексредства, Россия
№5 – «Экзодерил» (Sandoz, Австрия).
Раствор для наружного применения на основе нафтифина гидрохлорида. Эффективен против грамположительных и грамотрицательных микроорганизмов, вызывающих бактериальные инфекции.
Производитель: Sandoz [Сандоз], Австрия
№6 – «Дифлюкан» (Pfizer, Франция).
Противогрибковые капсулы, разработанные на основе флуконазола. Триазольное средство обладает высокой активностью против большинства возбудителей грибковых инфекций.
Производитель: Pfizer [Пфайзер], Франция
№7 – «Микодерил» (ФармЛек, Россия).
Противогрибковый раствор, содержащий нафтифина гидрохлорид. Используется для лечения кандидоза кожи, слизистых и ротовой полости
Производитель: Фармстандарт-Лексредства, Россия
№8 – «Ламизил» (Novartis Pharma, Швейцария).
Крем для наружного применения на основе тербинафина гидрохлорида. Назначается при дрожжевых инфекциях кожи, паховых складок и разноцветного лишая.
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
Профилактика развития кандидоза
Последнее обновление: 23.11.2021
Кандидоз или, иначе, молочница — это инфекционное заболевание, главной причиной которого является заражение грибками Candida. Эти грибки относятся к тому же виду, что и дрожжи, и входят в состав естественной микрофлоры у подавляющего большинства здоровых людей. Максимальная концентрация этих условно-патогенных микроорганизмов наблюдается в кишечнике, носоглотке, влагалище; некоторое количество грибков можно обнаружить и на поверхности кожи.
При нормальном, здоровом состоянии организма грибок не вызывает никаких неприятных симптомов. Однако при ослаблении иммунитета и появлении других провоцирующих факторов происходит активное размножение Candida, в результате чего и появляется дискомфорт, зуд, жжение и другие проявления молоцницы. Это заболевание может поражать различные ткани и органы; нередко встречается и кандидоз слизистой полости рта.
Чаще всего от этого заболевания страдают грудные дети: по данным статистики, до 20 процентов детей в возрасте до одного года хотя бы единожды переболели кандидозом. Около 10 процентов людей старше 60 также страдают от симптомов этой инфекции. У женщин он встречается чаще, чем у мужчин; очень часто признаки заболевания появляются у курильщиков. Существует и множество других факторов, способствующих развитию кандидоза во рту.
Причины кандидоза полости рта
Основная причина возникновения — это снижение иммунного статуса, в результате чего начинается бесконтрольное размножение микрофлоры. Сниженный иммунитет наблюдается у пожилых людей и у грудных детей, у пациентов, страдающих от ВИЧ, СПИД и других заболеваний, связанных с иммунодефицитом, у тех, кто регулярно подвергает организм чрезмерным нагрузкам, пренебрегает правилами здорового питания и нарушает режим работы и отдыха. К факторам риска можно отнести и такие причины, как:
Виды заболевания
Клиническая картина кандидоза полости рта классифицируется:
Клинико-морфологическая делится на:
Клиническая картина, классифицируемая по течению, делится на:
Исходя из клинической картины, кандидоз полости рта бывает нескольких видов:
Симптомы
Поражение слизистой полости рта грибком Candida может принимать различные формы, каждая из которых имеет собственные особенности симптоматики. Наиболее распространены такие формы болезни, как кандидозный ангулит, глоссит, хейлит, стоматит. Встречается как острая, так и хроническая формы заболевания.
Главной причиной хронического атрофического типа является постоянное травмирование слизистых оболочек, например — из-за ношения протеза. Симптомы заболевания локализуются в области поражения. Возникает покраснение слизистой (часто — по контуру поражения), образуется налет, возникают боль и жжение, оболочки становятся сухими.
Как проявляется заболевание у детей?
У детей болезнь протекает в острой форме и сопровождается появлением покраснения и отеков на слизистой оболочке полости рта. Ребенок плохо спит, у него может отсутствовать аппетит, появляется плаксивость.
Болезнь у детей может возникнуть по следующим причинам:
Если заболевание своевременно не диагностируется и не лечится, в скором времени у ребенка во рту появляется белесый налет, напоминающий творог, а в запущенной стадии возникают язвы, которые сопровождаются кровоточивостью и вызывают сильную боль у малышей.
Диагностика
Для точной постановки диагноза используют сочетание нескольких методов — от простого осмотра и опроса пациента на предмет жалоб до лабораторных, таких как посев, микроскопическое исследование биоматериала, анализ степени обсеменения ротовой полости грибковым мицелием.
Кандидоз рта сопровождается целым рядом характерных наружных признаков, в частности — образованием налета, запахом изо рта, изъязвлением и гиперемией слизистых. Однако лабораторные методы позволяют точно определить тип возбудителя и исключить возможность наличия вторичной инфекции, что может повлиять на характер и длительность лечения.
Дифференциальная диагностика применяется для отделения случаев кандидоза от заболевания афтозным стоматитом, лейкоплакией, красным лишаем, стрептококковой заедой и другими инфекционными патологиями полости рта.
Как лечить кандидоз полости рта?
Лечение проводится с применением местных и общих, специфических и симптоматических средств. Среди основных задач терапии можно назвать устранение очагов инфекции в ротовой полости (санацию), лечение заболеваний, которые сопутствуют кандидозу и являются факторами риска, стимуляцию защитных сил организма. Общая длительность лечения обычно составляет не менее 7-10 дней.
В качестве средств местной терапии используются полоскания — с использованием растворов борной кислоты, соды, тетрабората натрия. Для более длительного и эффективного воздействия такие средства можно применять в виде аппликаций — смочив раствором ватный тампон или бинт.
Нистатин при кандидозе полости рта используется для борьбы с основной причиной заболевания — грибковой инфекцией. Лечение кандидоза во рту также может включать в себя применение других антимикотических (противогрибковых) препаратов — например, левориновой мази. Наилучший эффект достигается при использовании нескольких препаратов, чередовании их в течение нескольких дней.
Противогрибковые препараты назначают и для системной терапии — в этом случае внутрь принимают такие лекарства от кандидоза полости рта и других инфекций, как ламизил, дифлюкан, леварин, низорал и др. В наиболее тяжелых случаях заболевания в схему терапии включают прием иммуномодулирующих препаратов, а также использование других средств, оказывающих стимулирующее воздействие на иммунитет и способствующих укреплению собственных защитных сил организма.
Не менее важной задачей является защита от дополнительных грибковых и бактериальных инфекций, которые могут присоединиться к заражению грибком Candida и осложнить течение болезни. С этой целью проводят полоскания антисептическими растворами — фукорцином, йодинолом и другими.
В качестве альтернативного средства можно использовать антисептический ополаскиватель для полости рта АСЕПТА, содержащий активные компоненты хлоргексидин и бензидамин. Оба этих вещества обладают широким противомикробным действием. Регулярное применение ополаскивателей АСЕПТА также оказывает выраженный противовоспалительный эффект и помогает не только устранить неприятные симптомы, но и снизить риск развития осложнений.
Клинические исследования
Ополаскиватель для полости рта АСЕПТА® предназначен для защиты десен от воспаления и улучшения гигиены.
Результаты клинических исследований ополаскивателя подтвердили высокую эффективность средства. После 3-х недель применения ополаскивателя АСЕПТА® кровоточивость десен снижается на 28,3%, воспаление уменьшается на 32,3% и гигиеническое состояние полости рта улучшается на 33,5%*. *По результатам клинических испытаний ополаскивателя АСЕПТА®.
Профилактика заболевания
Профилактические мероприятия направлены на улучшение состояния микрофлоры. К ним относят:
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
Молочница во рту
Кандидоз полости рта — это воспалительное заболевание, которое развивается на фоне поражения слизистых оболочек грибами рода Candida. Обычно это связано с ухудшением местного и общего иммунитета. По данным исследований носителями этого грибка является до 90% взрослого населения, но при этом болезнь чаще всего не развивается, поскольку в обычных условиях возбудитель не действует агрессивно.
Причины кандидоза
Молочница во рту у взрослого человека — это поражение слизистой, которое может свидетельствовать о серьезных проблемах со здоровьем. Для размножения грибка необходимы особые условия. Чаще всего болезнь встречается у пациентов, пренебрегающих гигиеной полости рта. Наличие кариеса, воспалительных заболеваний десен повышает шансы на развитие грибкового воспаления. Это объясняется тем, что большое количество патогенных микроорганизмов истощает защитные механизмы.
Второй группой причин является ослабление иммунитета в связи с рядом заболеваний и состояний:
ВИЧ, сахарный диабет;
дистрофия, дефицит витаминов, минералов;
перенесенные операции, тяжелые инфекции и пр.
Существуют и специфические причины развития молочницы. Она может появиться после длительной и мощной антибактериальной терапии. Применение антибиотиков приводит к уничтожению полезной флоры и нарушению баланса. Это становится причиной активного размножения Candida.
Оральный кандидоз развивается и на фоне приема кортикостероидов в ингаляциях. Обычно поражение имеет вид эритемы и появляется на участках, где лекарство контактировало со слизистой: на небе, языке.
Особенности диеты влияют на вероятность развития кандидоза. Так, преобладание углеводов предрасполагает к активности грибка. Рост Candida и ее прикрепление к слизистой усиливаются в присутствии сахаров.
Вредные привычки повышают шансы на развитие лейкоплакии, плоского лишая и других заболеваний. В особенности речь идет о курении. Кандидоз часто развивается у пациентов с пирсингом языка.
Наличие съемных протезов также является фактором риска, если пациент не соблюдает правила гигиены. При отсутствии качественного очищения протез покрывается биопленкой, в составе которой много грибов. Дезинфекция является основной мерой профилактики болезни и частью комплексного лечения при прогрессирующем кандидозе ротовой полости. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Сухость полости рта в связи с уменьшением слюноотделения, изменением вязкости слюны, ее состава — одна из причин кандидоза. Это может быть обусловлено другими заболеваниями, поэтому важно выяснить причины сухости, чтобы эффективно бороться с последствиями.
Кандидоз во рту у ребенка встречается чаще. Несформированность иммунной системы, заселение полости рта Candida из вагинального канала матери во время естественных родов приводят к тому, что развивается заболевание в раннем младенческом возрасте. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут отличаться у разных пациентов. Это связано со степенью поражения слизистых, а также конкретным видом болезни. Выделяют четыре формы:
Несмотря на то что схема лечения для всех форм практически одинаковая, симптомы могут существенно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз
Эта форма кандидоза слизистой рта может протекать бессимптомно. Отмечается незначительный дискомфорт из-за белой пленки или небольших бляшек, возвышающихся над слизистой. При легком течении появляется одна или несколько бляшек, они легко снимаются соскабливанием, а участок слизистой под ними имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
Острый и хронический атрофический кандидоз
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще сопряжена с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Методы диагностики
Лечением занимается стоматолог-терапевт. Диагностика начинается с осмотра и подробного опроса: врач выяснит, какие препараты вы принимали в последнее время, есть ли хронические и инфекционные заболевания. В обязательном порядке проводится цитологическое исследование налета, взятого со слизистой. Это важно потому, что скопление негрибковой флоры можно легко спутать с грибковой инфекцией.
Соскоб выполняется в утреннее время, на голодный желудок, чистить зубы перед процедурой не нужно. Накануне важно отказаться от приема пищи, богатой углеводами, чтобы не спровоцировать рост патогенной флоры. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Особенности лечения
Основу лечения составляют системные и местные противогрибковые препараты. Сегодня они широко представлены на фармацевтическом рынке, но важно знать о том, что ежегодно уровень резистентности грибов Candida растет к основным средствам. Например, к таким препаратам, как «Флуконазол» устойчивость почти полная. Раньше это средство использовалось почти во всех случаях заболевания, но сегодня врачи вынуждены пересмотреть стандартные схемы терапии.
Лечение молочницы во рту у взрослых подбирается индивидуально. Выбор системного противогрибкового средства основывается на виде возбудителя, состоянии пациента и индивидуальных особенностей его здоровья. Существуют средства, к которым у инфекции минимальная устойчивость. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Дополнительно обязательно используются местные средства:
растворы для полоскания полости рта;
гели и суспензии для аппликаций на пораженные участки;
местные таблетки и пастилки для рассасывания;
растворы для орошения и аэрозоли;
мази для закладывания в полости рта на ватно-марлевом тампоне и др.
Специалист может назначить аптечные антисептики или слабые солевые растворы для полоскания. Обычно используют растворы на основе йода, хлоргексидина, калия перманганата, генцианвиолета, натрия тетраборат в глицерине. Некоторые таблетки врач может порекомендовать закладывать за щеку.
Условия эффективного лечения
Эффективное лечение молочницы во рту предусматривает устранение основной причины. Очень важно санировать полость рта: вылечить зубы, разрушенные кариесом, удалить нежизнеспособные зубы и корни, которые уже не подлежат восстановлению. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Пациенты со съемными протезами должны быть повторно обучены гигиене и дезинфекции ортопедических конструкций. Если время пользования протезом подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет пользоваться протезом неправильно и снова создавать в полости рта условия для размножения грибов.
Замене подлежат и неподходящие коронки, мостовидные протезы и другие конструкции. Также важно устранить сколы эмали, которые становятся источником травм для десен, слизистых оболочек щек и языка.
Курильщики должны по возможности сократить эпизоды курения или отказаться от вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно разъяснить правила лечения: следует полоскать полость рта большим количеством теплой воды после распыления препарата.
При лечении кандидоза полости рта, развившемся на фоне антибактериальной терапии, следует принимать меры по восстановлению нормальной микрофлоры кишечника и полости рта. Может потребоваться консультация другого специалиста узкого профиля или терапевта: потребуется прием пробиотиков и пребиотиков.
Для всех пациентов, которые лечат кандидоз, действует несколько общих рекомендаций:
соблюдение гигиены полости рта;
отказ от пищи, богатой углеводами;
отказ от сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда, приготовленные с уксусом, маринады, острые, перченые продукты, копчености, кислые фрукты и ягоды. Также нельзя есть кондитерские изделия, выпечку на дрожжах, сахар. Лучше отдавать предпочтение теплым блюдам. Соблюдать такой режим питания нужно еще в течение 1,5−2 месяцев после выздоровления.
В ряде случаев целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом, лактоферрином. Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Профилактика кандидоза
Специфическая профилактика кандидоза в ротовой полости проводится только при наличии ВИЧ-инфекции, прохождении пациентом лучевой терапии, иммуносупрессивной или антибактериальной терапии. При отсутствии этих факторов риска врач даст рекомендации для конкретного случая.
Профилактика грибковых заболеваний у пациентов с сахарным диабетом, бронхиальной астмой, хроническими системными недугами предусматривает контроль над основной патологией. Важно регулярно наблюдаться у врача своего профиля, принимать назначаемые средства.
Если возникла необходимость в антибактериальной терапии, нужно придерживаться следующих правил:
принимать антибиотики только по назначению врача;
соблюдать достаточную длительность курса лечения — не отменять самостоятельно назначенные препараты при наступлении облегчения;
при необходимости длительного курса лечения или в случае повторной антибиотикотерапии принимать назначенные противогрибковые средства для профилактики.
При лечении бронхиальной астмы посоветуйтесь с врачом о возможности использования небулайзеров. После ингаляций важно полоскать полость рта, чтобы не допустить негативного воздействия компонентов лекарства на слизистые.
Если кандидоз рта часто рецидивирует, лучше пройти комплексное обследование: стандартную диспансеризацию или использовать конкретные методы диагностики, которые подберет врач. Грибковые инфекции слизистых могут быть проявлением основного заболевания, о котором вы не знаете. Обратитесь к терапевту, чтобы выяснить точные причины и вовремя принять меры.