Чем лечить конъюнктивит у младенца 3 месяца
Конъюнктивит у детей: симптомы и лечение
Конъюнктива – тонкая прозрачная слизистая оболочка, покрывающая внутренние поверхности век и плотно облегающая глазное яблоко (иногда употребляется выразительный термин «конъюнктивальный мешок»). При моргании, во время сна и, вообще, при любом смыкании век глаз полностью охвачен этой оболочкой. Назначение конъюнктивы состоит в секреции естественной «смазки» и ее распределении, – наряду с секретом слезных желез, – по поверхности глаза, прежде всего по переднему защитному роговичному слою. Этим достигается необходимое увлажнение (при длительном непрерывном контакте с кислородом воздуха роговица пересыхала бы) и очищение от мелких частиц, а также минимизируется трение при глазных движениях.
Причины заболевания
Обширная группа воспалительных процессов в конъюнктиве, имеющих существенные различия в причинах, эпидемиологии, динамике, прогнозе и т.д., носит собирательное название «конъюнктивит». В офтальмологической практике используются различные классификации конъюнктивитов, но, как правило, в них подчеркивается этиопатогенетический фактор, т.е. причины и механизмы воспаления, например:
Первые два типа являются наиболее распространенными; вообще, конъюнктивиты считаются самым частым диагнозом в офтальмологии, и особенно – в детской.
Симптомы конъюнктивита у ребенка
Основные жалобы, общие для всех возрастов и разновидностей конъюнктивита, включают покраснение и характерное помутнение глаз, заметную красноту краев век, усиленное истечение слез (в некоторых случаев со слизисто-гнойным экссудатом), жжение, резь, зуд, ощущение инородного тела и другие симптомы. В зависимости от поражающего фактора и типа течения, выраженность симптоматики варьирует от вполне терпимой до мучительной. В возрастном аспекте следует, однако, заметить, что для самых маленьких пациентов попросту не существует «терпимых» симптомов; иначе говоря, при первых признаках воспаления конъюнктивы меры должны быть своевременными и, главное, адекватными.
Учитывая, что конъюнктивит вовсе не так безобиден, как зачастую кажется взрослым, и в ряде случаев чреват опасными осложнениями, наиболее адекватной реакцией родителей является обращение к офтальмологу, наименее – попытка самодеятельной медикаментозной терапии детского конъюнктивита.
Возрастные особенности
Данные о заболеваемости конъюнктивитами во многом противоречивы. Так, некоторые специалисты утверждают, что возрастных различий практически нет, однако в большинстве источников четко показано: дети заболевают конъюнктивитами гораздо чаще работоспособных взрослых, и чаще пожилых людей (которые по ряду причин подвержены не столько острым, сколько хроническим формам).
Достоверно известно также, что различается структура заболеваемости, в частности, инфекционными конъюнктивитами, где у взрослых пациентов преобладающей (в несколько раз) причиной является аденовирусная инфекция. Среди детей же бактериальные и вирусные конъюнктивиты распространяются одинаково «охотно» – и очень быстро. Объясняется это высокой контагиозностью и вирулентностью возбудителей (аденовирусов, кокков, синегнойной палочки и т.п.), то сеть, попросту говоря, заразностью подобных инфекций и вероятностью того, что при попадании в организм возбудитель вызовет заболевание.
Учитывая особенности детских коллективов в дошкольных и школьных учреждениях, неполную сформированность иммунитета и санитарно-гигиенических автоматизмов, а также основные пути заражения (вирусная инфекция передается воздушно-капельным путем, бактериальная через грязные руки, общие полотенца, подушки и т.д.), – нет ничего удивительного в том, что детский инфекционный конъюнктивит почти всегда приобретает характер эпидемической вспышки. Поэтому остро заболевшего ребенка рекомендуют как можно скорее изолировать и, если есть такая возможность, несколько дней «подержать дома» – пока иммунная система и/или назначенное лечение не ликвидируют инфекцию.
Кроме того, существует еще один специфически детский механизм заражения, причем самыми опасными и легко хронифицирующимися урогенитальными инфекциями (гонококки, хламидии и т.п.), патогенными также в отношении конъюнктивы: инфицирование от матери во время родов. Именно поэтому игнорировать направления на мазки и анализы в период беременности, а также пренебрегать необходимостью лечения такого рода инфекций, – преступно.
Лечение конъюнктивита у детей
Очевидно, что лечение конъюнктивита определяется теми факторами, которые его вызвали. Установить эти причины – прерогатива врача, и не стоит в этом случае строить догадки, напр., «В позапрошлом году был диатез, значит, и конъюнктивит аллергический». В качестве доврачебной помощи допускаются промывания глаз отварами с асептическими и успокаивающими свойствами (ромашка, шалфей, обычная чайная заварка), специальными растворами фурацилина или борной кислоты.
Любые повязки на глаз противопоказаны: если конъюнктивит бактериальный, повязка будет способствовать накоплению кишащих возбудителем слизисто-гнойных выделений, которые затем подсыхают, склеивают веки, вызывают дополнительное раздражение, инфицируют второй глаз (если воспаление началось на одном). Следует помнить о важности соблюдения правил асептики, выдать ребенку индивидуальное постельное белье, полотенце и т.д. Пипетка, если она понадобится, должна быть со скругленными краями – во избежание даже случайной травматизации.
Дальнейшее лечение будет назначено врачом, как говорится, по показаниям.
Капли и мази для глаз
При аллергических конъюнктивитах применяются антигистаминные средства (капли), в более тяжелых случаях могут потребоваться гормонсодержащие противовоспалительные мази. При бактериальном конъюнктивите основным терапевтическим средством являются антибиотики, в т.ч. в форме глазных мазей (при выраженном воспалении и гнойном компоненте). При вирусном необходима иммуностимуляция; с этой целью назначаются капли на основе человеческого интерферона, либо препараты, способствующие выработке собственного интерферона. Кроме того, в качестве симптоматического лечения, – в зависимости от конкретной клинической картины, – могут быть рекомендованы дополнительные увлажняющие, десенсибилизирующие, противовоспалительные средства, препараты на основе нитрата серебра и т.п.
Следует помнить, что медикаментозные назначения офтальмолога категорически нельзя модифицировать, – «дополнять», «улучшать», «корректировать дозы», – и отменять по своему собственному разумению: это чревато рецидивами и формированием лекарственно-резистентных штаммов; к тому же некоторые виды конъюнктивитов (например, грибковые) требуют значительно более длительного и упорного лечения, чем, например, аденовирусные (с которыми иммунная система зачастую может за несколько дней справиться самостоятельно, без какого-либо лечения).
Торговые названия каких-либо лекарств здесь пропущены умышленно. Во-первых, чтобы исключить иллюзию «простоты» и соблазн самолечения конъюнктивита: многие препараты детям ПРОТИВОПОКАЗАНЫ! Во-вторых, потому, что большинство практикуемых сегодня средств обладают широким спектром и комбинированным характером действия. Они могут назначаться в рамках лечебного курса при конъюнктивитах разного типа, что отнюдь не означает врачебную ошибку или некомпетентность.
В заключение следует повторить: при вовлечении в воспалительный процесс смежных тканей или структур глазного дна «банальный» конъюнктивит может привести к тяжелым последствиям для зрения в целом. Если ваш ребенок подвержен частым конъюнктивитам, или же есть основания подозревать хроническую форму, – обратите на это самое серьезное внимание. Возможно, понадобится тщательное всестороннее обследование, лабораторные анализы, инструментальная диагностика, аллергопробы, консультации смежных специалистов, решительные меры по изменению, например, рациона питания или даже региона проживания – однако в любом случае это будет на порядки разумнее, чем рисковать зрением собственного ребенка.
Лечение конъюнктивита у малышей первого года жизни
Конъюнктивит у младенцев в возрасте до года — довольно частое явление. Бленнорея, дакриоцистит, аденовирусный конъюнктивит — эти глазные патологии диагностируются почти в половине случаев от всех заболеваний органов зрения у малышей до 12 месяцев. Рассмотрим причины, по которым они возникают, а также способы лечения, допустимые для детей.
Виды конъюнктивита у детей
Конъюнктивиты различной этиологии находятся в числе самых частых недугов у малышей.
В этой статье
Возбудители заболевания распространяются контактно-бытовым и воздушно-капельным путем, а младенцы первого года жизни имеют еще очень слабый иммунитет и не способны сопротивляться инфекциям в достаточной мере. Вирусное заражение может произойти при посещении общественного места, от родителей, бактерии же с грязных рук легко попадают на слизистую оболочку глаз. В зависимости от причины, вызвавшей развитие конъюнктивита у ребенка до года, выделяют несколько видов.
Общий признак для всех видов воспаления глаз — покраснение и отек внутренней оболочки века, однако для каждого из них также характерны свои особенности. Рассмотрим причины и симптомы различных видов конъюнктивита, а также дакриоцистита у малышей до года.
Аллергический конъюнктивит
Для совсем маленьких детей это явление довольно редкое. Обычно аллергическое воспаление может возникнуть как реакция на новый продукт в рационе или же на неподходящее лекарство. При аллергии появляется обильное слезотечение, глазки краснеют и опухают, малыш начинает беспокоиться и тереть их. При острой реакции организма может случиться отек Квинке, крапивница и прочие осложнения.
Детям до года для лечения аллергического конъюнктивита назначают капли, снимающие отек и раздражение, например, «Визин», а также антигистаминные «Аллергодил», «Алезастин», «Олопатадин». Они позволяют уменьшить симптомы заболевания.
Вирусный конъюнктивит
Данный недуг развивается при проникновении в организм различных вирусов:
Довольно часто конъюнктивит возникает на фоне простудных заболеваний — ОРВИ и гриппа. Вирусные недуги очень быстро распространяются воздушно-капельным путем. Родителям следует быть особо осторожными в периоды массовых эпидемий этих болезней, не посещать в это время с ребенком без острой необходимости общественные места. Вот какие симптомы конъюнктивита у детей до года могут указывать на это заболевание:
Внешние признаки вирусного воспаления довольно похожи на проявления аллергического конъюнктивита. При появлении подобных симптомов нужно оперативно совершить визит к врачу или вызвать его на дом. Только после диагностики окулист сможет выяснить истинную причину заболевания и назначить необходимое лечение.
Для лечения конъюнктивита у детей до года назначают противовоспалительные капли и мази, разрешенные к применению в этом возрасте. Самостоятельный выбор лекарственных средств может негативно отразится на здоровье ребенка.
Бактериальный конъюнктивит
Развивается при попадании в организм патогенных бактерий: гонококков, стафилококков, хламидий и т.д. Основной симптом бактериальных конъюнктивитов — гнойные выделения из глаз, тогда как при аллергическом и вирусном воспалении они прозрачные или слизистые. От гноя часто слипаются ресницы малыша, особенно после сна. При некоторых формах бактериальной инфекции — например при хламидийной, могут увеличиться лимфоузлы.
Если оперативно не заняться лечением бактериального конъюнктивита у ребенка, то он может перейти в хроническую форму, и тогда понадобится немало времени для полного выздоровления. Кроме того, несвоевременная терапия может привести к сильному изъязвлению роговицы и даже к утере зрения. Для устранения симптомов гнойного воспаления применяют капли и мази с антибиотиками — их назначает врач в соответствии с возрастом ребенка. Кроме того, необходимо делать промывание глаз несколько раз в день каким-либо антисептическим раствором, чтобы механически вывести гной.
Дакриоцистит
Распространенное заболевание среди детей первого года жизни. Его признаки появляются на 6-10 день после рождения. Если вовремя не заняться лечением, дакриоцистит может перейти в хроническую стадию. Причина этой глазной патологии — непроходимость слезы через слезный канал, который забит кусочками эмбриональной ткани. Там скапливаются микроорганизмы, и в связи с этим развивается гнойное воспаление глаз.
Дакриоцистит по внешним симптомам можно спутать с бактериальным конъюнктивитом, однако для его устранения нужно применять также дополнительные средства. Так, важным моментом в терапии дакриоцистита является массаж слезного мешочка, расположенного у внутреннего края глазной щели. Он необходим для удаления скопившегося гноя. Такой массаж лучше проводить после дневного кормления малыша. Поместите указательный палец возле внутреннего уголке глаза и ведите его по направлению к носу ребенка с небольшим, но аккуратным усилием. Необходимо совершить примерно 6-10 таких движений. При этом должен выходить гной из слезного мешка — подтверждение того, что массаж проводится правильно. После его завершения нужно сделать промывание глаз с помощью антисептических растворов, а затем ввести капли с антибиотиком. Повторять эти процедуры нужно в течение двух недель — обычно за это время удается прочистить канал, важно делать это регулярно. Если же массаж не помогает, назначают прочищение канальца механически.
Лечение бактериального конъюнктивита у малышей до года
Для каждого вида патологии используют свои лекарственные средства. Чтобы диагностировать возбудителя заболевания, врач берет мазок из конъюнктивальной полости, а затем определяет его чувствительность к разным антибиотикам. Только после этого он назначает антибактериальные препараты для глаз.
«Альбуцид»
Самые распространенные капли для глаз для детей любого возраста, начиная с рождения, которые эффективно устраняют симптомы заболевания. Они содержат сульфаниламид — активное противомикробное вещество. «Альбуцид» применяют также для лечения бленнореи, гнойных язв.
«Тобрекс»
Активный действующий компонент — тобрамицин. Это сильный антибиотик, который подавляет синтез белка в клетках микроорганизмов, нарушая их активную жизнедеятельность. Справляется с большинством возбудителей бактериального конъюнктивита. Возможны побочные реакции в виде аллергии, нарушения мочевыделения. В случае подобных явлений нужно обратиться к врачу, чтобы заменить лекарственное средство.
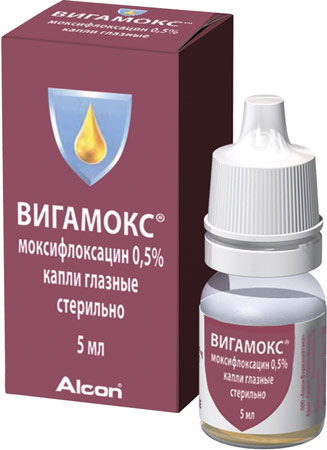
«Вигамокс»
Действующее вещество — моксифлоксацин 0,5%, который относится к фторхинолонам и обладает расширенным бактерицидным действием. При сильном выделении гноя можно применять дополнительно антибактериальную мазь, например, «Эритромицин» 1%. Она доказала свою эффективность при формах заболевания, трудно поддающихся лечению (грибковой, гонококковой, дифтерийной и других). Мазь нужно использовать после введения всех капель по три раза в день в течение 7-10 суток, после чего показаться врачу.
Лечение вирусного конъюнктивита у детей
Вирусная патология развивается обычно на фоне ОРВИ или гриппа. причем сразу на обоих глазах. Вспышки вирусного конъюнктивита нередко перерастают в эпидемии. Для устранения симптомов этого заболевания у детей используют противовирусные препараты.
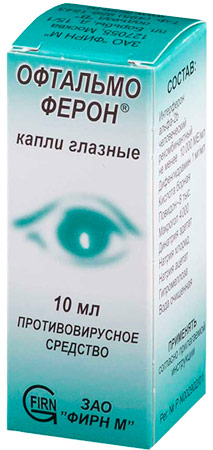
«Офтальмоферон»
Действующими веществами у них являются рекомбинантный интерферон 2-альфа и димедрол — таким образом, достигается противовирусное и антигистаминное действие одновременно. Для лечения детей до года применять «Офтальмоферон» целесообразно при появлении первых признаков заболевания.
«Полудан»
Препарат, усиливающий синтез интерферона, что заметно снижает проявления вирусного воспаления глаз у малышей. Основные вещества в составе этих капель — полиадениловая и полиуридиловая кислоты. Рекомендуемая доза для инстилляции — по 1-2 капли три-четыре раза в день. Уже на третьи сутки после начала использования «Полудана» заметны улучшения состояния, проходит раздражение, покраснение глаз, слезотечение.
«Актипол»
Противовирусные капли, продуцирующие выработку интерферона в организме, что помогает значительно усилить его собственную иммунную защиту. Использование этого лекарственного средства помогает устранить отек и покраснение конъюнктивы, снизить зуд и раздражение. «Актипол» также оказывает кератопротекторное воздействие, способствуя заживлению роговичных тканей. Так как средство применяется местно, то основное действующее вещество — аминобензойная кислота — хорошо всасывается, способствуя быстрому терапевтическому эффекту.
Капли от гноя в глазах при дакриоцистите
При лечении дакриоцистита у малышей до года хороший результат оказывает массаж слезного мешочка: он находится у внутреннего уголка глаза. Мама проводит по нему пальцем, надавливая, и из канала выделяется гной. Затем нужно промыть глаза раствором фурацилина и закапать «Левомицетин» 0,25%. Если же гноя выделяется слишком много, то выписывают более сильные средства, например, «Тобрекс», «Альбуцид» или «Флоксал».
Правила введения капель и мазей
Перед началом процедур следует вымыть руки. Прежде чем начинать процедуру закапывания, нужно промыть глазки малыша антисептическими растворами, чтобы удалить остатки гноя. Это могут быть слабые растворы борной кислоты, фурацилина и т.д. Для каждого глаза берут отдельный ватный диск.
При введении капель следите, чтобы кончик дозатора флакона не прикасался к слизистой и коже вокруг глаз, чтобы не распространить инфекцию. Вводите ровно ту дозу лекарства, которую прописал врач. После завершения процедуры нужно промокнуть область вокруг глаз чистой салфеткой и повторно вымыть руки.
Лекарственные капли и мази — эффективные средства для устранения симптомов конъюнктивитов у детей. Они имеют местное действие без проникновения в кровоток. Препараты борются с возбудителями болезни, выполняя антибактериальную и противовоспалительную функцию. При правильном подборе лекарства и соблюдении рекомендаций врача вылечить заболевание можно за 7-14 дней.
Профилактика детского конъюнктивита
Для профилактики бактериальных конъюнктивитов у детей до года женщина должна заняться совим здоровье еще до рождения малыша. Ей нужно пройти полное обследование у гинеколога и вылечить половые инфекции, если они имеются. Это поможет уберечь новорожденного от заболевания хламидийным конъюнктивитом, бленнореей.
После рождения младенца нужно уделять особое внимание стерильности предметов и средств гигиены, с помощью которых производится уход за ним. Бактериальные инфекции быстро распространяются контактно-бытовым путем, так как микробы легко попадают на слизистые оболочки с недостаточно чистых рук.
Полезно будет проветривать помещение, чаще гулять с ребенком, совершать водные процедуры, укрепляя его иммунитет. Следите постоянно за чистотой в помещении, проводите чаще влажную уборку поверхностей, чтобы минимизировать риск инфекций. В периоды эпидемических вспышек вирусных заболеваний лучше соблюдать домашний режим, не посещая с ребенком без необходимости общественные места.
Какую опасность представляет конъюнктивит?
Конъюнктивит у малышей до года подлежит успешному излечению при своевременном обращении к специалисту и начале терапии. Самостоятельная терапия в домашних условиях категорически недопустима. Маленького ребенка при подозрении на конъюнктивит должны осмотреть минимум два врача — педиатр, а затем офтальмолог.
В случае появления симптомов конъюнктивита у детей не следует пользоваться советами, почерпнутыми с форумов в интернете. Внешние проявления различных офтальмологических заболеваний бывают очень похожи, и только специалист сможет определить истинную причину после взятия соответствующих анализов. Успешное лечение конъюнктивита у ребенка до года зависит от выполнения всех рекомендаций специалиста. С запущенной болезнью справиться будет гораздо сложнее. Кроме того, воспаления бактериальной или вирусной этиологии способны серьезно навредить зрению малыша. В целом же этот зрительный недуг не относится к числу опасных. При своевременной медицинской помощи органам зрения ничего не угрожает.
Чем лечить конъюнктивит у грудничка?
В первый год жизни малыш нуждается в особо тщательном внимании и бережном уходе с учетом соблюдения всех правил личной гигиены. При невыполнении этих правил у грудничка могут возникнуть различные заболевания, одним из которых является такая неприятная болезнь, как конъюнктивит. Каковы причины конъюнктивита у младенца и как его лечить?
В этой статье
Конъюнктивит у новорожденного
Если точно придерживаться медицинской терминологии, то новорожденными считаются дети до достижения ими возраста 28 дней. В этот период жизни малыш адаптируется в новой для него окружающей среде, требуя максимальной заботы и внимания. Многие заболевания, возникающие в данный период, являются следствием родов. К таковым относятся и некоторые виды конъюнктивита:
Довольно часто у грудных детей возникает конъюнктивит, связанный с младенческой формой такого заболевания, как атопический дерматит. Иными словами, это аллергический конъюнктивит у грудничка, являющийся проявлением более обширного заболевания и реакцией организма на какой-либо аллерген.
Возможно появление химического конъюнктивита, который иногда становится реакцией на закапывание в глаза грудничка раствора нитрата серебра в целях профилактики бактериальной инфекции.
Гонобленнорея новорожденных: симптомы и осложнения
Это бактериальная разновидность заболевания, возбудителем болезни является бактерия — гонококк. Первые симптомы такого конъюнктивита появляются у грудничка на вторые – пятые сутки после появления на свет. Они проявляются сильной отечностью и изменением цвета кожи век, которые становятся синюшными, иногда даже с багровым оттенком, очень плотными и практически не раскрываются. При надавливании на веки из глаз сочится густой или кровянистый гной. Когда врачу все-таки удается открыть малышу глаза, становится видно, что кровоточит именно конъюнктива, которая имеет рыхлую и гиперемированную поверхность. Состояние ребенка оценивается как тяжелое.
Наиболее серьезным осложнением гонобленнореи является распространение воспаления на роговицу. Первоначально появляется инфильтрат, который затем превращается в язву. Гнойная язва способна захватить всю поверхность роговицы глаза, распространиться в глубину, что заканчивается появлением прободения роговицы и образованием на ней бельма. В наиболее запущенных случаях возможно развитие такого заболевания, как панофтальмит, захватывающий все среды и оболочки глаза.
Лечение гонобленнореи
Довольно часто конъюнктивиты у грудничков начинаются с воспаления одного глаза. Поэтому важным моментом при лечении конъюнктивита у грудничка является строгое соблюдение правил гигиены, позволяющее сохранить от заражения второй глаз. Малыша рекомендуется пеленать, чтобы он не смог перенести инфекцию, когда трет глазки руками.
Лечение такого серьезного заболевания, как гонобленнорея, обязательно требует обращения к врачу. В этом случае назначаются антибиотики на очаг инфекции, большинство штаммов гонококка чувствительны к следующим группам препаратов:
Растворы с антибиотиком для капельного вливания в глаза готовятся в момент применения и хранению не подлежат. Для лечения сложных случаев конъюнктивита возможно назначение комбинированных препаратов, выбор осуществляется по усмотрению врача.
Дозировки и частота применения препаратов во всех случаях определяется лечащим врачом. Обычно капли закапывают от 4 до 6 раз в день, мази закладывают 2 – 3 раза в день.
После того как врач определит, что острая фаза воспаления миновала, схема лечения пересматривается:
По усмотрению врача могут быть назначены другие препараты, например, «Азитромицин» может быть заменен «Эритромицином», «Доксициклином» или «Спектиномицином».
Для профилактики бактериального конъюнктивита у новорожденных применяют нитрат серебра, эритромициновую или тетрациклиновую мазь, раствор сульфацетамида. Мази либо капли закладывают, либо закапывают по 1 капле в каждый глаз новорожденного однократно сразу же после рождения.
Хламидийный конъюнктивит: симптомы и осложнения
При хламидийном конъюнктивите у грудничков первые симптомы могут возникать как сразу после рождения, так и на третий, второй день, а в некоторых случаях даже на 5 – 6 неделе. Причем у 70% малышей заболевание проявляется на одном глазу. У малыша быстро и значительно отекают веки, также очень сильно отекает и краснеет конъюнктива. Из глаз ребенка вытекает обильный жидкий гной, иногда с примесью крови. В тех случаях, когда лечение грудничка не осуществляется должным образом, через 3 – 4 недели при данном виде заболевания начинают появляться фолликулы на нижнем веке и в нижней переходной складке. Также осложнением могут стать увеиты с острым течением и с быстрым ухудшением зрения. В тяжелых случаях осложнением может стать рубцевание конъюнктивы и роговицы, с образованием спаек в слезоотводящей системе.
Часто болезнь осложняется ринитом, фарингитом, отитом, а также бронхопневмонией, менингитом либо энтеритом, что связано с быстрым распространением хламидийной инфекции по слезным каналам.
Для точной диагностики необходимо проведение исследования отделяемого из глаза (цитологическая диагностика), провести которое можно в лаборатории.
Лечение хламидийного конъюнктивита у новорожденных
В том случае, когда у младенца присутствует только один очаг поражения, а именно воспаление конъюнктивы с умеренно выраженными признаками инфекционного токсикоза, его состояние обычно принято оценивать как состояние средней тяжести. В данном случае лечение осуществляется комплексно врачом-офтальмологом и неонатологом. Назначаются антибиотики широкого спектра действия (макролиды):
Местно назначаются капли и мази с содержанием макролидов (эритромициновая мазь) либо комбинированные антибактериальные препараты: глазные капли, содержащие колистиметат/ролитетрациклин. Важно помнить, что макролиды нельзя применять одновременно с левомицетином, пенициллинами или цефалоспоринами. Лечение назначается и корректируется исключительно врачом.
Также необходимо применение иммуномодуляторов — интерферонов — обычно назначается «Виферон-1» 2 раза в день в течение 10 дней либо более длительно.
После окончания курса лечения через 2-4 недели проводится повторное исследование на хламидии. При их обнаружении требуется повторный курс лечения.
Аллергический конъюнктивит у грудничка
Данная болезнь является проявлением более обширного заболевания — атопического дерматита — и является реакцией организма на какой-либо аллерген. Как лечить аллергический конъюнктивит у грудничка, решают комплексно врач-аллерголог и офтальмолог, которые назначают лечение в зависимости от степени тяжести состояния.
В первую очередь необходимо пересмотреть рацион. Малыши, находящиеся на грудном вскармливании, чаще всего имеют аллергическую реакцию на продукты, присутствующие в рационе матери. Малыши, получающие прикорм, во многих случаях выдают аллергию на казеин — белок, содержащийся в коровьем молоке. Исключив опасный продукт из питания, можно кардинально улучшить состояние ребенка. Расширение рациона осуществляется исключительно в период ремиссии.
Для снятия симптомов аллергического конъюнктивита, не осложненного инфекцией, назначают промывание глаз слезозаместительными препаратами. Антигистаминные капли для приема внутрь назначаются грудничкам в зависимости от возраста: начиная с 6 месяцев можно применять «Цетиризин». Выбор препарата осуществляется исключительно врачом.
При грамотном подходе и своевременном лечении все виды конъюнктивита у младенца поддаются лечению. Однако необходимо тщательно выполнять врачебные рекомендации и соблюдать общие правила гигиены.
Конъюнктивит у детей: симптомы и лечение
Конъюнктива – тонкая прозрачная слизистая оболочка, покрывающая внутренние поверхности век и плотно облегающая глазное яблоко (иногда употребляется выразительный термин «конъюнктивальный мешок»). При моргании, во время сна и, вообще, при любом смыкании век глаз полностью охвачен этой оболочкой. Назначение конъюнктивы состоит в секреции естественной «смазки» и ее распределении, – наряду с секретом слезных желез, – по поверхности глаза, прежде всего по переднему защитному роговичному слою. Этим достигается необходимое увлажнение (при длительном непрерывном контакте с кислородом воздуха роговица пересыхала бы) и очищение от мелких частиц, а также минимизируется трение при глазных движениях.
Причины заболевания
Обширная группа воспалительных процессов в конъюнктиве, имеющих существенные различия в причинах, эпидемиологии, динамике, прогнозе и т.д., носит собирательное название «конъюнктивит». В офтальмологической практике используются различные классификации конъюнктивитов, но, как правило, в них подчеркивается этиопатогенетический фактор, т.е. причины и механизмы воспаления, например:
Первые два типа являются наиболее распространенными; вообще, конъюнктивиты считаются самым частым диагнозом в офтальмологии, и особенно – в детской.
Симптомы конъюнктивита у ребенка
Основные жалобы, общие для всех возрастов и разновидностей конъюнктивита, включают покраснение и характерное помутнение глаз, заметную красноту краев век, усиленное истечение слез (в некоторых случаев со слизисто-гнойным экссудатом), жжение, резь, зуд, ощущение инородного тела и другие симптомы. В зависимости от поражающего фактора и типа течения, выраженность симптоматики варьирует от вполне терпимой до мучительной. В возрастном аспекте следует, однако, заметить, что для самых маленьких пациентов попросту не существует «терпимых» симптомов; иначе говоря, при первых признаках воспаления конъюнктивы меры должны быть своевременными и, главное, адекватными.
Учитывая, что конъюнктивит вовсе не так безобиден, как зачастую кажется взрослым, и в ряде случаев чреват опасными осложнениями, наиболее адекватной реакцией родителей является обращение к офтальмологу, наименее – попытка самодеятельной медикаментозной терапии детского конъюнктивита.
Возрастные особенности
Данные о заболеваемости конъюнктивитами во многом противоречивы. Так, некоторые специалисты утверждают, что возрастных различий практически нет, однако в большинстве источников четко показано: дети заболевают конъюнктивитами гораздо чаще работоспособных взрослых, и чаще пожилых людей (которые по ряду причин подвержены не столько острым, сколько хроническим формам).
Достоверно известно также, что различается структура заболеваемости, в частности, инфекционными конъюнктивитами, где у взрослых пациентов преобладающей (в несколько раз) причиной является аденовирусная инфекция. Среди детей же бактериальные и вирусные конъюнктивиты распространяются одинаково «охотно» – и очень быстро. Объясняется это высокой контагиозностью и вирулентностью возбудителей (аденовирусов, кокков, синегнойной палочки и т.п.), то сеть, попросту говоря, заразностью подобных инфекций и вероятностью того, что при попадании в организм возбудитель вызовет заболевание.
Учитывая особенности детских коллективов в дошкольных и школьных учреждениях, неполную сформированность иммунитета и санитарно-гигиенических автоматизмов, а также основные пути заражения (вирусная инфекция передается воздушно-капельным путем, бактериальная через грязные руки, общие полотенца, подушки и т.д.), – нет ничего удивительного в том, что детский инфекционный конъюнктивит почти всегда приобретает характер эпидемической вспышки. Поэтому остро заболевшего ребенка рекомендуют как можно скорее изолировать и, если есть такая возможность, несколько дней «подержать дома» – пока иммунная система и/или назначенное лечение не ликвидируют инфекцию.
Кроме того, существует еще один специфически детский механизм заражения, причем самыми опасными и легко хронифицирующимися урогенитальными инфекциями (гонококки, хламидии и т.п.), патогенными также в отношении конъюнктивы: инфицирование от матери во время родов. Именно поэтому игнорировать направления на мазки и анализы в период беременности, а также пренебрегать необходимостью лечения такого рода инфекций, – преступно.
Лечение конъюнктивита у детей
Очевидно, что лечение конъюнктивита определяется теми факторами, которые его вызвали. Установить эти причины – прерогатива врача, и не стоит в этом случае строить догадки, напр., «В позапрошлом году был диатез, значит, и конъюнктивит аллергический». В качестве доврачебной помощи допускаются промывания глаз отварами с асептическими и успокаивающими свойствами (ромашка, шалфей, обычная чайная заварка), специальными растворами фурацилина или борной кислоты.
Любые повязки на глаз противопоказаны: если конъюнктивит бактериальный, повязка будет способствовать накоплению кишащих возбудителем слизисто-гнойных выделений, которые затем подсыхают, склеивают веки, вызывают дополнительное раздражение, инфицируют второй глаз (если воспаление началось на одном). Следует помнить о важности соблюдения правил асептики, выдать ребенку индивидуальное постельное белье, полотенце и т.д. Пипетка, если она понадобится, должна быть со скругленными краями – во избежание даже случайной травматизации.
Дальнейшее лечение будет назначено врачом, как говорится, по показаниям.
Капли и мази для глаз
При аллергических конъюнктивитах применяются антигистаминные средства (капли), в более тяжелых случаях могут потребоваться гормонсодержащие противовоспалительные мази. При бактериальном конъюнктивите основным терапевтическим средством являются антибиотики, в т.ч. в форме глазных мазей (при выраженном воспалении и гнойном компоненте). При вирусном необходима иммуностимуляция; с этой целью назначаются капли на основе человеческого интерферона, либо препараты, способствующие выработке собственного интерферона. Кроме того, в качестве симптоматического лечения, – в зависимости от конкретной клинической картины, – могут быть рекомендованы дополнительные увлажняющие, десенсибилизирующие, противовоспалительные средства, препараты на основе нитрата серебра и т.п.
Следует помнить, что медикаментозные назначения офтальмолога категорически нельзя модифицировать, – «дополнять», «улучшать», «корректировать дозы», – и отменять по своему собственному разумению: это чревато рецидивами и формированием лекарственно-резистентных штаммов; к тому же некоторые виды конъюнктивитов (например, грибковые) требуют значительно более длительного и упорного лечения, чем, например, аденовирусные (с которыми иммунная система зачастую может за несколько дней справиться самостоятельно, без какого-либо лечения).
Торговые названия каких-либо лекарств здесь пропущены умышленно. Во-первых, чтобы исключить иллюзию «простоты» и соблазн самолечения конъюнктивита: многие препараты детям ПРОТИВОПОКАЗАНЫ! Во-вторых, потому, что большинство практикуемых сегодня средств обладают широким спектром и комбинированным характером действия. Они могут назначаться в рамках лечебного курса при конъюнктивитах разного типа, что отнюдь не означает врачебную ошибку или некомпетентность.
В заключение следует повторить: при вовлечении в воспалительный процесс смежных тканей или структур глазного дна «банальный» конъюнктивит может привести к тяжелым последствиям для зрения в целом. Если ваш ребенок подвержен частым конъюнктивитам, или же есть основания подозревать хроническую форму, – обратите на это самое серьезное внимание. Возможно, понадобится тщательное всестороннее обследование, лабораторные анализы, инструментальная диагностика, аллергопробы, консультации смежных специалистов, решительные меры по изменению, например, рациона питания или даже региона проживания – однако в любом случае это будет на порядки разумнее, чем рисковать зрением собственного ребенка.
Почему гноится глазик у новорожденного ребенка
Гной в глазах ребенка – это неприятное явление, указывающее на наличие заболевания. Данное состояние сопровождается многочисленными симптомами – глаза болят, слезятся и чешутся. Лечить его необходимо на начальном этапе, под наблюдением врачей, чтобы не появились тяжелые осложнения.
Почему гноится глазик у новорожденного и детей постарше: наиболее частые причины
Лечение
Независимо от возраста ребенка, будь он новорождённый или 4, 5, 6-месячный, лечение должно носить комплексный характер в соответствии с причиной заболевания. С гигиенической целью применяют промывание глаз растворами антисептиков. Возможно применение зелёного чая, раствора марганцовки. Помогают промывание обычной кипячёной водой и регулярные компрессы. С лечебной целью врач может назначить антибактериальные глазные капли и/или мази, противовирусные глазные капли, антигистаминные препараты в виде глазных капель или таблеток. В случае наличия дакриоцистита новорожденных необходимо своевременное хирургическое лечение.
Что может предложить «Оптик-Центр», если у ребенка гноится глаз.
У малыша гноиться глазик может по разным причинам. Поэтому при первых же признаках необходимо обратиться к специалистам, чтобы избежать неприятных последствий.
Записаться на детское комплексное офтальмологическое обследование можно по бесплатному телефону 8-800-775-78-58 или при личном визите в филиалах офтальмологической клиники «Оптик-Центр».
Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!
Конъюнктивит у ребенка трех месяцев: симптомы, лечение
Конъюнктивит у детей до года — распространенное явление, которое возникает вследствие попадания в глаза вирусов и инфекций, а также аллергической реакции. У грудничков иногда наблюдается дакриоцистит. Это воспалительное заболевание, связанное с непроходимостью слезных каналов. Рассмотрим, что делать в таком случае, какие меры предпринять.
В этой статье
Что такое конъюнктивит?
Слизистая оболочка глаза, или конъюнктива, выполняет сразу две чрезвычайно важные функции. Во-первых, она обеспечивает защиту глаз от неблагоприятного влияния внешних факторов: всевозможных микробов, пыли, грибков, бактерий и пр. Кроме того, она постоянно увлажняет глазное яблоко, обеспечивая его нормальное функционирование.
Располагается конъюнктива с внутренней стороны век. При попадании в глаз инородных предметов соединительная оболочка раздражается, что, в свою очередь, активирует защитные и секреторные функции: возникает непроизвольное слезотечение и частое моргание. Благодаря этому инородное тело удаляется.
Когда на поверхность конъюнктивы попадают разного рода вирусы, инфекции, грибки и прочие микроорганизмы, происходит воспалительная реакция, которая, собственно, и носит название конъюнктивит. Чаще всего этой болезни подвержены именно дети, поскольку их иммунитет еще не до конца сформирован, а потому не может полноценно бороться с внешними раздражителями.
Ребенок в 3-4 месяца часто трет глаза руками, что существенно повышает риск проникновения микроорганизмов на конъюнктиву. Кроме того, в возрасте до года у детей может наблюдаться дакриоцистит — специфическая форма конъюнктивита, вызванная застоем слез из-за непроходимости слезного канала. Подробнее о том, что делать в такой ситуации, чем лечить это заболевание у трехмесячного малыша, мы поговорим ниже.
Конъюнктивит в три месяца: какой бывает?
Конъюнктивит у ребенка 3-х (или более) месяцев может возникнуть вследствие попадания в глаза неблагоприятных микроорганизмов: вирусов, инфекций, грибков. Иногда это заболевание появляется на фоне общей простуды или гриппа, но может возникнуть внезапно, само по себе. Случается, что родители замечают закисание глазок у грудничка после введения нового прикорма. В данном случае часто идет речь об аллергической форме проявления болезни.
В некоторых случаях конъюнктивит у ребенка приобретает специфическую форму — дакриоцистит. Эта патология, как правило, проявляется уже на 8-10 сутки после рождения и может приобрести хроническую форму при отсутствии должного лечения. Дакриоцистит появляется на фоне воспалительного процесса, связанного с застоем слез. Элементы эмбриональной ткани, которые случайно попадают в слезные каналы при родовом процессе, блокируют нормальный отток слезной жидкости, вследствие чего она застаивается и микроорганизмы, попадающие в глазную щель, своевременно не удаляются. Это провоцирует возникновение гнойного воспаления. Распознать такую патологию достаточно просто, так как чаще всего она поражает только один глазик, но может носить и двусторонний характер.
Какой конъюнктивит у ребенка может быть:
Родители должны помнить, что конъюнктивит вирусного или бактериального характера имеет инкубационный период, который длится порядка 5-10 дней. Исключение составляет аллергическая форма заболевания, которая проявляется сразу.
В отдельную категорию стоит выделить хламидийный конъюнктивит. К сожалению, у совсем маленьких пациентов эту форму заболевания выявить достаточно сложно, так как малыш не может пожаловаться родителям на рези в глазах при ярком свете (повышенную светочувствительность). Первые симптомы патологии начинают проявляться только спустя 2-3 дня после проникновения хламидий на слизистую. У ребенка заметно отекают веки, а также скапливается гной в складке нижнего века.
Как распознать конъюнктивит у 3-х месячного ребенка?
Поводом для беспокойства родителей чаще всего становятся закисшие глазки. Особенно характерно симптом проявляется после сна. Кроме того, может наблюдаться припухлость, отечность и покраснение век. Ребенок становится беспокойным, часто плачет и привлекает к себе внимание взрослых. Как правило, грудничок все время трет и чешет глазки, поэтому родителям быстро удается определить причину дискомфорта. При бактериальном характере болезни часто появляются мелкие пузырьки на коже верхнего века.

В том случае, если присутствует дакриоцистит, симптомы достаточно схожи. Однако чаще всего поражается только один глазик. Кроме того, у малыша полностью отсутствуют признаки какого-либо сопутствующего основного инфекционного или вирусного заболевания (нет температуры, кашля, насморка).
Стоит отметить, что у 3-х месячного ребенка вполне может присутствовать дакриоцистит в том случае, если родители своевременно не предприняли меры по устранению данного заболевания. Патология может принять хроническую форму и периодически обостряться, что усложнит лечение. Поэтому в течение первых месяцев жизни родителям нужно особенно внимательно следить за здоровьем глаз малыша.
Конъюнктивит в 3 месяца — признаки заболевания:
Как лечить у ребенка конъюнктивит?
Появление конъюнктивита у ребенка в первые месяцы жизни требует немедленного обращения к врачу. После проведения визуального осмотра и ряда анализов специалист сможет определить вид патологии и подобрать эффективный курс терапии. Категорически запрещено самостоятельно подбирать медицинские препараты для лечения воспаления слизистой оболочки глаз у грудничка.
Поскольку существуют разные виды конъюнктивита, лечение будет напрямую зависеть от первопричины появления заболевания. В целом стоит отметить, что эта патология не относится к числу опасных. При своевременной медицинской помощи органам зрения ребенка ничего не угрожает. В свою очередь, если не обратиться к специалисту, воспалительное заболевание может затянуться и вызвать осложнения, вплоть до появления рубцов на роговице и ухудшения зрения. Не следует ребенка пытаться вылечить самостоятельно в домашних условиях, например, промывать глаза с помощью чая или отвара ромашки. Это только усугубит ситуацию.
Чем лечить конъюнктивит у ребенка?
Вирусный коньюктивит у 3-х месячного ребенка как такового индивидуального лечения не требует, поскольку проходит самостоятельно по мере того, как организм борется с гриппом, ОРВИ или прочим вирусным заболеванием. При этом родители должны следить за тем, чтобы в органы зрения малыша не проникла сторонняя инфекция. Для этого нужно как можно чаще производить дезинфекцию рук грудничка и следить за тем, чтобы он не чесал глаза. Кроме того, при вирусном конъюнктивите требуется регулярное промывание органов зрения физраствором для предотвращения закисания (требуется консультация педиатра).
Бактериальный конъюнктивит у ребенка требует индивидуального лечения. Зачастую врач назначает применение антибиотиков в виде капель для глаз или специальных мазей антибактериального характера. Как правило, используется препарат «Левомицетин» 0,25 по 1 кап. 5 раз в сутки. Дополнительно осуществляется промывание разведенным раствором «Фурацилина». Удобнее всего днем применять капли, а вечером накладывать мазь с успокаивающим эффектом, которая не только снимает болевые ощущения, но и препятствует слипанию век из-за подсыхания гноя. Лечение конъюнктивита, спровоцированного хламидиями, осуществляется схожим образом.
Аллергический конъюнктивит возникает вследствие прямого контакта малыша с аллергеном. В данном случае следует выявить таковой и устранить. Параллельно проводится курс терапии в виде противоаллергических и антигистаминных капель. Прием препаратов осуществляется курсами, которые обычно длятся порядка 2-4 недель.

Некоторые родители боятся давать грудничку антибиотик при выявлении бактериального воспаления слизистой оболочки глаз. Однако прием данных препаратов является необходимой мерой пресечения прогрессирования заболевания. В данном случае антибиотик воздействует локально (только в области воспаления). Категорически запрещено самостоятельно решать, чем лечить конъюнктивит. Родители должны четко следовать рекомендациям педиатра и офтальмолога. В противном случае болезнь может приобрести хроническую форму, что существенно усложнит процесс выздоровления.
У ребенка дакриоцистит в 3 месяца: что делать?
Дакриоцистит представляет собой особую форму конъюнктивита, которая встречается у детей в первые месяцы жизни. Эта патология связана с засорением слезных канальцев, которое приводит к нарушению нормального оттока слезной жидкости. Самым главным является нижний каналец — через него удаляется до 90% слез. Иногда в процессе рождения малыша в просвет носослезного канала попадают элементы эмбриональной ткани. В результате нарушается отток слезы из слезного мешка. Застой жидкости приводит к снижению защитных функций слизистой оболочки глаза, при проникновении болезнетворных организмов тут же начинается воспаление, которое и носит название дакриоцистит.
Иногда патологию путают с обычным бактериальным конъюнктивитом и начинают лечить антибактериальными средствами. Это частично помогает снять воспаление и убрать гнойные выделения. Но после окончания медикаментозной терапии проблема возвращается. Это связано с тем, что не была устранена первопричина заболевания, а именно — застой слез вследствие засорившихся слезных каналов. При проникновении микробов в глазную щель вновь возникает воспаление и появляются гнойные выделения.
Как распознать дакриоцистит у ребенка 3-х месяцев:
Обычно данное заболевание проявляется уже в первые 8-10 дней после рождения. К 14-му дню жизни пробка из остатков эмбриональной ткани может рассосаться самостоятельно. В таком случае не требуется лечение. Достаточно промывать глазки и удалять выделения. Однако если проблема не проходит, требуется консультация детского офтальмолога, который подберет необходимый курс лечения.
Чем лечить дакриоцистит у 3-х месячного ребенка?
Лечение этого офтальмологического заболевания требует комплексного подхода. Одними медицинскими препаратами здесь не обойтись, поэтому дополнительно назначается массаж слезного мешочка, расположенного у внутреннего края глазной щели (он легко прощупывается через кожу). Как правило, такой массаж должен осуществляться мамой после каждого дневного кормления малыша. Нужно надавить на мешочек вверх и вниз, чтобы при нажатии происходило отделение гнойного содержимого. Если воздействие будет легким, результата достичь не получится. Поэтому необходимо прилагать разумное усилие.
Параллельно с массажам проводится курс медикаментозного лечения, который направлен на применение антибактериальных мазей и капель, а также систематическое промывание глаз с помощью дезинфицирующего раствора, позволяющего удалить частицы гноя. Кроме того, нужно систематически протирать глазную щель стерильным тампоном, постепенно двигаясь от виска к носу. Лучше использовать ватный тампон, поскольку марлевый может оставить ворсинки.
Обычно лечение дакриоцистита производится с помощью:
Зачастую лечение длится порядка 2-х недель, после чего болезнь отступает. Однако в некоторых случаях патология дает о себе знать даже после длительного курса массажа и терапии. Рассмотрим, что делать в таком случае.
Что делать, если дакриоцистит не проходит?
В экстренных случаях, когда медикаментозная терапия не помогает, врач назначает промывание слезных путей, которое осуществляется под капельной местной анестезией. Специалист очищает слезные пути с помощью специального зонда, который вставляется непосредственно в слезный канал. После этого дополнительно производится впрыскивание антисептического раствора.

Операция по промыванию слезных путей является достаточно быстрой и безболезненной. Местной капельной анестезии вполне достаточно, чтобы ребенок не чувствовал болевых ощущений. Во время процедуры малыш может вести себя беспокойно, но быстро успокаивается после ее завершения.
Обратите внимание, что перед промыванием нужно пройти некоторую подготовку, а именно — сдать общий анализ крови с указанием времени ее свертываемости, а также справку от лечащего врача с назначением на проведение процедуры.
В большинстве случаев данная манипуляция позволяет полностью избавиться от проблемы. После промывания ребенку могут быть назначены антибактериальные капли (в течение первых 3-5 дней). В редких случаях может потребоваться повторное промывание.
Профилактика детского конъюнктивита
Профилактика этого заболевания заключается в соблюдении ряда организационных мероприятий во время подготовки к родам, а также самого родового процесса. Основная задача таких мероприятий направлена на своевременную диагностику и лечение генитальных инфекций у будущих рожениц, полноценную обработку родовых путей и глаз новорожденных антисептиками. Кроме того, матери требуется соблюдать личную гигиену, а медицинскому персоналу — санитарные нормы, такие как ежедневные влажные уборки в палате, дезинфекция помещения, мытье рук и пр.
В первые дни жизни малыша важно уделить особое внимание стерильности предметов ухода (марлевых салфеток, ватных дисков и пипеток). Это связано с тем, что большинство инфекций, вызывающих бактериальный конъюнктивит, проникают в глаза именно через прямой контакт. Важно тщательно следить за сроком годности растворов, предназначенных для обработки глаз малыша в первые дни жизни. Кроме того, своевременное проветривание помещения и прогулки на свежем воздухе позволят минимизировать риск возникновения заболевания. Укреплять иммунитет малыша в три месяца также можно с помощью легкой гимнастики и водных процедур.
Рекомендовано иметь в домашней аптечке глазные антисептики. Это позволит снизить риск попадания опасных бактерий на слизистую, если малыш активно трет его при нахождении в глазу инородного предмета, например, соринки.
Насколько опасен конъюнктивит?
Не стоит бить тревогу, ведь, по мнению большинства офтальмологов, детский конъюнктивит не столь опасен для здоровья малыша при условии правильного и своевременного лечения. Это распространенное заболевание среди детей младшего возраста. Однако запускать болезнь не стоит, так как она может усугубиться и вызвать неблагоприятные последствия, вплоть до снижения четкости зрения. Категорически запрещено самолечение в домашних условиях.
Чтобы быстро вылечить конъюнктивит и не допустить прогрессирование заболевания до хронической формы, нужно незамедлительно посетить педиатра, а затем и офтальмолога. В том случае, если закисает один глазик и есть подозрения на дакриоцистит, желательно дополнительно проконсультироваться с отоларингологом.