Чем лечить кожный дерматит на лице
Внешность человека – показатель здоровья и благополучия. Появление на лице каких-либо высыпаний может свидетельствовать о нарушениях в работе внутренних органов, неполноценном питании, аллергической реакции, недостаточном или неправильном уходе.
Дерматит на лице – общее понятие, включающее ряд заболеваний, сопровождающихся покраснением кожи, отечностью, шелушением, локальным зудом и высыпаниями.
Болезнь затрагивает лицо, что может приносить колоссальный физический дискомфорт и затрагивает психологическое здоровье.
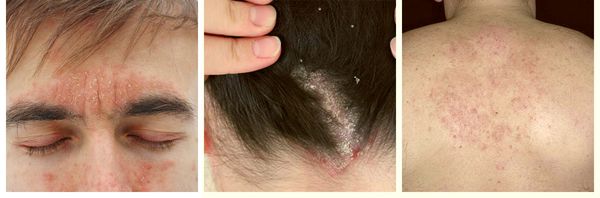
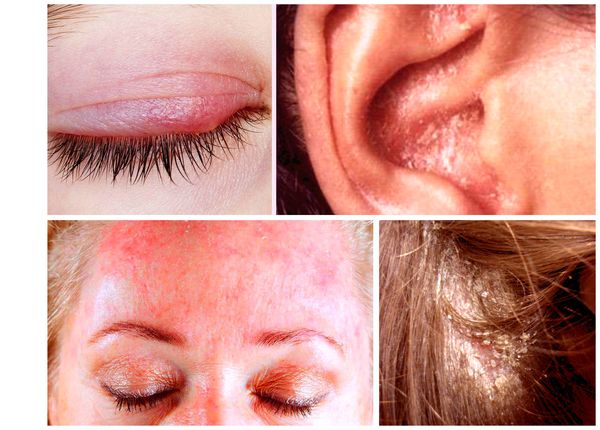
Фото дерматита на лице
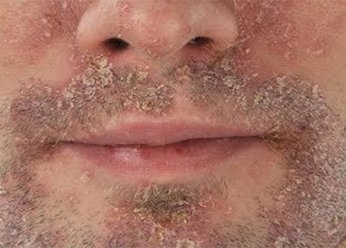
Фото 1.
Дерматит на лице взрослого человека
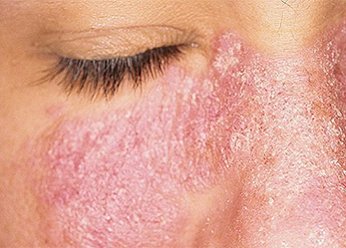
Фото 2.
Дерматит на лице взрослого человека
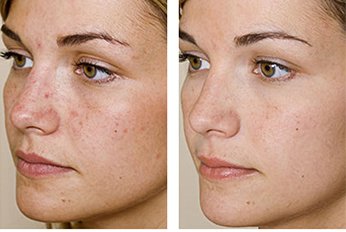
Фото 3.
Дерматит на лице
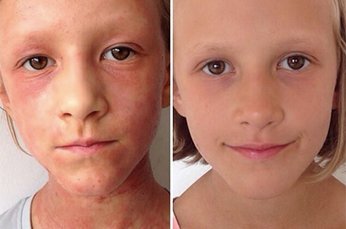
Фото 4.
Дерматит на лице ребенка
Причины дерматита на лице
Статистически выявлено, заболевание встречается с 12% частотой. Причинами дерматита на лице становятся:
Чаще всего отмечается комбинация нескольких провоцирующих факторов, что осложняет выявление триггера и подбор патогенетического лечения.
Симптомы дерматита на лице
В зависимости от заболевания, дерматит на лице может проявляться разными симптомами, поэтому следует отказаться от лечения в домашних условиях. К наиболее часто встречаемым заболеваниям можно отнести контактный дерматит (в том числе аллергический), себорейный дерматит, атопический и периоральный дерматит.
Контактный дерматит
проявления заболевания связаны с непосредственным контактом кожи и раздражающего вещества (кислота, щелочь) или какого-либо термического воздействия. Отмечается выраженное покраснение кожи, появление высыпаний, сухость, зуд и жжение в месте контакта кожи с раздражающим веществом.
Разновидностью контактного дерматита является аллрегический контактный дерматит.
Особенностью этого заболевания является уникальность аллергена для каждого человека. Так, заболевание может проявиться при использовании косметических и ухаживающих средств, нового порошка и ополаскивателя для белья, быть реакцией на украшения из металла и других материалов.
Обычно развивается через некоторое время после контакта с аллергеном, что осложняет выявление причинного фактора. В отличие от контактного дерматита, высыпания носят более распространенный характер и могут быть представлены менее активными высыпаниями.
Подвидом аллергического контактного дерматита служит фотодерматит и фотофитодерматит, когда аллергия вызывается сочетанным воздействием ультрафиолетовых лучей и косметическими средствами, лекарственными препаратами или соком некоторых растений и фруктов.
Атопический дерматит
Это заболевание характеризуется хроническим течением, наиболее часто развивается с раннего детского возраста и нередко сочетается с другими аллергическими заболеваниями (поллиноз, бронхиальная астма). Наиболее часто при атопическом дерматите отмечается выраженная сухость кожи лица, шелушение, воспаление кожи век с формированием отека, шелушения кожи, пигментацией вокруг глаз. Нередко сопровождается выраженным зудом.
Периоральный дерматит
Кожа подбородка, около уголков рта, носогубного треугольника покрыта розовыми, красными и бордовыми пятнами. На поверхности отмечается шелушение и папулезная сыпь. Обостряется при длительном нахождении на солнце, нанесении декоративных косметических средств, применении агрессивных гелей, мыла, тоника или молочка для лица.
Себорейный дерматит
Пик проявлений приходится на период полового созревания, у взрослых людей может быть следствием генетической предрасположенности, нарушений гормонального фона, снижения иммунитета, заболеваний внутренних органов, инфекционных патологий.
Различают 3 типа себорейного дерматита:
Обострение в осенне-весенний период, имеет хронический характер течения.
Лечение дерматита на лице
В зависимости от причины дерматита на лице, назначается комплексное патогенетическое лечение, которое включает прием лекарственных средств, нанесение лекарственных препаратов, коррекцию образа жизни и питания.
К наиболее часто использующимся медикаментозным препаратам при дерматите на лице относят:
Кроме того, важна коррекция питания с выявлением продуктов, вызывающих обострение заболевания. Желательно снизить прием цитрусовых, овощей с содержанием ликопина (красные помидоры, перец), острых, соленых, копченых и пряных блюд.
Рекомендовано соблюдение режима дня и отдыха, отказ от вредных привычек.
Лечение дерматита на лице мазями и кремами
При лечении контактного и аллергического дерматита наиболее часто назначаются гормональные противовоспалительные средства на короткий период (10-14 дней), а затем переходят на лечение негормональными противовоспалительными препаратами (в том числе, кремом Лостерин).
Розацеаподобный дерматит на лице требует более длительной наружной терапии, включающей постепенный отказ от использования гормональных препаратов, коррекции микрофлоры кожи лица антимикробными средствами и восстановления кожи при помощи негормональных противовоспалительных препаратов.
Себорейный дерматит на лице поддерживается условно-патогенной грибковой микрофлорой кожи, поэтому лечение может включать в себя использование противогрибковых препаратов, негормональных противовоспалительных средств и препаратов, уменьшающих секрецию кожного сала.
В комплексной терапии дерматитов хорошо зарекомендовала себя линия негормональных средств «Лостерин»
Преимущества линии Лостерин
При дерматите на лице с захватом волосистой части головы применяется шампунь, гель для душа, а также крем Лостерин. Форма выпуска подбирается с учетом типа кожи и вида дерматита.
Профилактика дерматита на лице
Профилактические меры направлены на предупреждение развития и рецидива заболевания. Предусматривают соблюдение гипоаллергенной диеты, режима дня и отдыха, исключение вредных привычек, повышение физической активности, длительное пребывание на свежем воздухе.
Читайте также
Существует несколько видов дерматита (атопический, контактный, аллергический и себорейный), но для всех них характерны одни и те же признаки: вздутие кожи, сыпь, зуд, жжение, шелушение кожи. Однако несмотря на схожесть симптомов, причины и механизмы появления болезни в каждом случае индивидуальны, поэтому крем или мазь от дерматита должны быть назначены врачом.
Себорейный дерматит – это воспаление участков кожи, на которых развиты сальные железы. Чаще всего заболевание возникает у мужчин, подростков во время полового созревания и младенцев. Себорейным дерматитом болеет 2–5 % от всего населения.
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.
Определение болезни. Причины заболевания
Причины себорейного дерматита:
Симптомы cебореи
Симптомы себорейного дерматита:
Патогенез cебореи
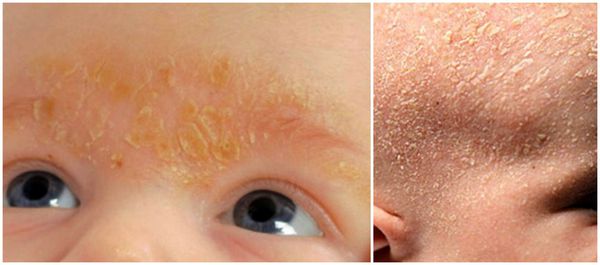
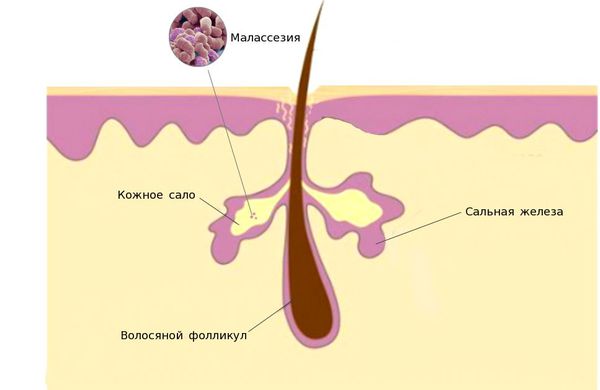
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
По локализации:
Стадии развития заболевания:
Выделяют такие клинические варианты данного заболевания:
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.
Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
К таким наружным средствам относятся «Пимафукорт», «Тридерм», «Тетрадерм». Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав «Циновита» — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь «Себипрокс» с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь «Сульсена» подходит для частого регулярного применения. Пасту «Сульсена» (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту «Сульсену» (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют «Mustela» — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от «молочных корок».
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном «Неотанин» цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, «Мезим», «Креон»).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Атопический дерматит: причины, симптомы, диета при дерматите у взрослых
Атопический дерматит – это хроническое заболевание кожных покровов воспалительного характера, протекающее с периодами обострения и ремиссии. Болезнь обычно возникает в младенческом возрасте. У взрослых часто наблюдается стабилизация состояния и длительная ремиссия, хотя отдельные проявления могут повторяться на протяжении всей жизни.
Атопический дерматит не является инфекционным заболеванием, он не передается от человека к человеку. Патология имеет наследственную предрасположенность.
Атопический дерматит принадлежит к иммуннозависимым болезням. Главным провоцирующим фактором являются мутации, которые приводят к разрушению белка, формирующего защитный барьер кожи. Это приводит к значительному водному дефициту а, как следствие, появлению аллергических реакций.
Обострения болезни возникают на фоне:
Болезнь заявляет о себе в раннем младенчестве — в возрасте от 2-3 месяцев. К школьным годам обычно отмечается улучшение состояния, рецидивы характерны в период полового созревания. Во взрослом возрасте заболевание диагностируется реже, часто развивается на фоне бронхиальной астмы.
Симптомы атопического дерматита
Клиническая картина заболевания:
Из-за сильного зуда пациент постоянно расчесывает пораженные участки, что приводит к дополнительному травмированию кожи и повышает риск попадания в организм вторичной инфекции.
Основные симптомы заболевания отрицательно сказываются на психологическом состоянии пациентов. Они становятся раздражительными, подавленными, испытывают неуверенность в себе и своей привлекательности. Пациенты также часто страдают бессонницей и синдромом хронической усталости.
Постоянное травмирование кожи несет в себе риск такого осложнения как пиодермия (бактериальная инфекция). На теле и на волосистой части кожи головы возникают гнойники. Еще одно осложнение — это присоединение вирусной или грибковой инфекции.
Диагностика и лечение
Лечение атопического дерматита осуществляет врач-дерматолог. Для диагностики проводят осмотр кожи пациента, назначают аллергические пробы, проведение гистологического исследования. Заболевание необходимо дифференцировать от псориаза, чесотки, себорейной экземы, грибковых заболеваний. Для этого анализируют характер и локализацию высыпаний.
Важной частью диагностических мероприятий является определение аллергена, который вызывает периоды обострения негативных реакций.
Лечение атопического дерматита направлено на минимизацию или полное исключение контакта с аллергеном, провоцирующим обострение. Для снятия зуда, воспаления и шелушения кожи назначают ряд медикаментозных средств. Среди них:
Все лекарственные препараты необходимо принимать исключительно по назначению врача и под его наблюдением. Самолечение опасно для здоровья.
Успех в лечении, полученный в результате приема лекарственных средств, должен подкрепляться другими методами лечения и коррекции. Пациенту показаны физиотерапевтические процедуры, такие как плазмафорез, акупунктура, лазеротерапия.
Большую роль в успешном лечении атопического дерматита играет организация правильного ухода за кожей. Поскольку в периоды обострения кожа становится чрезмерно сухой, необходимо пользоваться средствами для увлажнения и нормализации водно-липидного баланса верхнего слоя.
Ошибочно мнение, что при обострении дерматита нельзя принимать ванну. Напротив, кожа нуждается в бережном очищении и интенсивном увлажнении. Для принятия ванны нельзя использовать очень горячую воду.
Для увлажняющего эффекта лучше всего пользоваться специальными средствами-эмолентами. Они обеспечивают необходимый уровень увлажнения, питают и насыщают кожу, способствуют удержанию влаги клетками. Такой уход служит профилактикой нарушения целостности покровов и появления болезненных трещин.
Исследования доказали, что соблюдение правил специальной диеты значительно ускоряет процесс избавления от зуда и других реакций кожи. Диета при атопическом дерматите предусматривает дробное питание небольшими порциями, соблюдение питьевого режима (не менее 1,5–2 литров воды в сутки), включение в меню разнообразных блюд, приготовленных из разрешенных продуктов.
Пациентам разрешены нежирные сорта мяса и рыбы, кисломолочные продукты, капуста, огурцы, картофель, бананы, зеленые яблоки. Рекомендованы каши из перловой, гречневой, овсяной крупы с добавлением фруктов. Блюда лучше всего готовить на пару, запекать или тушить. При таком способе приготовления сохраняются витамины и полезные вещества.
Лицам, страдающим атопическим дерматитом, следует исключить из меню:
При атопическом дерматите у ребенка также важно соблюдать диету с исключением сильных аллергенов. Любой новый продукт вводят очень осторожно, небольшими порциями и следят за реакцией организма. Детям до полутора лет нужно обязательно сохранить грудное вскармливание.
Для того, чтобы достичь стойкой ремиссии, людям, страдающим атопическим дерматитом, необходимо соблюдать следующие профилактические меры:
Беременные женщины, страдающие атопическим дерматитом, должны позаботиться о профилактике заболевания у будущего ребенка. Для этого нужно воздержаться от приема ряда лекарственных препаратов, соблюдать соответствующую диету, выполнять предназначения врача.
Эффективные процедуры для лечения дерматита
Атопический дерматит (АтД) – это хроническое аллергическое заболевание, которое характеризуется зудом и покраснением кожи. Патология нередко имеет периоды ремиссии и обострения, поэтому признаки дерматита могут исчезать, а спустя время – появляться вновь. Чаще всего болезнь диагностируется в детстве и примерно к 4–5 годам уходит в стойкую ремиссию. Однако не редки случаи, когда патология продолжается и во взрослом возрасте.
В простонародье болезнь нередко называют диатезом. Также известны термины «атопическая экзема» или «чесотка», что неверно с точки зрения дерматологии, но в какой-то мере отображает специфические симптомы заболевания. У пациентов наблюдается хронический зуд кожи, который может быть настолько сильным, что провоцирует бессонницу. Постоянное воспаление и шелушение кожи нередко осложняется царапинами, возникновение которых сложно контролировать. Все это крайне негативно влияет на защитную барьерную функцию дермы. В результате происходит «высыхание» кожи, то есть потеря воды из более глубоких слоев, что позволяет аллергенам еще больше проникнуть в организм.
За последние 15 лет заболеваемость АтД выросла практически в 2 раза. Среди детей распространенность такой патологии достигает 20%, у взрослых проблема встречается примерно в 2–3% случаев. Если говорить о статистике по России, то распространенность патологии в детском и подростковом возрасте составляет около 443 случаев на 100 тыс. человек. Известно, что атопический дерматит развивается у 80% детей, оба родителя которых страдали этим заболеванием, и у 50% – при наличии патологии у одного из родителей.
Практически половина пациентов с АтД страдают от других аллергических заболеваний. Еще в прошлом столетии была доказана связь атопического дерматита, бронхиальной астмы и поллиноза. Ее обозначили термином «атопическая триада». Почти в 34% случаев наблюдается сочетание атопического дерматита с бронхиальной астмой, в 25% – с аллергическим ринитом, а в 8% – с поллинозом.
Вопрос о лечении атопического дерматита у взрослых до сих пор стоит очень остро, несмотря на то, что в последние годы были сделаны успешные шаги в этом направлении. Основная проблема в том, что терапия требует комплексного индивидуального подхода и, как правило, является достаточно продолжительной. Однако практически в половине случаев удается купировать симптомы АтД и добиться стойкой ремиссии.
Что такое атопия

Патология является иммунозависимой, так как основной фактор ее развития – мутация в генах. Конкретно, речь идет о генах, кодирующих филаггрин. Этот структурный белок расположен в коже и участвует в образовании кожного барьера, препятствует потере воды и попаданию аллергенов и микроорганизмов. По этой причине патология наследуется от одного из родителей, чаще всего от матери.
Интересно, что атопический дерматит по сути был известен еще в античную эпоху. В те времена это заболевание называли «идиосинкразией». То есть название отражало механизм развития патологии – как повышенную реакцию на аллерген, – но не объясняло его этиологию.
Впервые термин «атопия» использован в 1922 году для того, чтобы определить повышенную чувствительность организма к внешним факторам.
Этиология и патогенез
Основную роль в патогенезе атопического дерматита играет наследственная детерминированность, то есть наследственность. Именно ряд наследственных мутаций в генах приводит к нарушению кожного барьера и дефектам иммунной системы. Также у пациента наблюдается гиперчувствительность к аллергенам, повышенное число медиаторов воспаления и ряд патогенных микроорганизмов вроде Staphylococcus aureus и Malassezia furfur.
Патологическая реакция организма, которая провоцирует атопический дерматит, возникает как результат взаимодействия трех факторов:
Помимо описанных факторов, на дисфункцию кожного барьера может повлиять:
Нарушение защитного барьера приводит к высокой проницаемости кожи к аллергенам и токсинам. В результате их проникновения в ткани возникает патологический иммунный ответ. Он происходит с Th2 (Т-хелперов второго типа) – это особый вид клеток, который усиливает адаптивную иммунную реакцию. Они активируют работу В-лимфоцитов, производящих иммуноглобулин Е (IgE), что в результате запускает аллергическую реакцию.
При иммунном ответе на коже появляется характерный зуд и сыпь. Постоянное расчесывание стимулирует выработку противовоспалительных цитокинов, которые, в свою очередь, вызывают хроническое воспаление. В результате эпидермис усиленно поглощает аллергены, что провоцирует микробную колонизацию кожи.
Как в норме работает иммунная система
Понятие атопического дерматита отражает иммунологический механизм развития патологии. В его основе – способность организма вырабатывать избыточное количество антител в ответ на действие поступающих аллергенов. Антитела соединяются с аллергеном, что провоцирует более выраженную аллергическую реакцию, чем должно быть в норме.
Давайте разбираться, как должна работать иммунная система в нормальном состоянии. Начать стоит с того, что система представлены несколькими органами (тимусами, лимфатическими узлами) и иммунокомпетентными клетками. Их основная задача – защитить организм от чужеродных элементов: вирусов, бактерий, грибков и аллергенов. Осуществляется это за счет выработки защитных реакций, которые обеспечиваются определенными клетками. То есть иммунная система распознает чужеродные элементы, уничтожает их и формирует иммунологическую память.

Залогом правильного функционирования иммунной системы является определенное соотношение иммунокомпетентных клеток. При любых количественных нарушениях иммунная реакция приобретает выраженный характер, что и происходит во время атопического дерматита.
Чтобы предотвратить повторное воздействие возбудителя заболевания, иммунная система формирует память. Она синтезируется за счет определенных антител, или же иммуноглобулинов, которые формируются на поверхности В-лимфоцитов. Антитела представляют собой белки, которые имеют высокую специфичность к антигенам. В результате их связи с антигенами в организме запускается реакция иммунного ответа.
В организме могут присутствовать антитела нескольких типов – иммуноглобулины А, M, G и Е. Каждый из них имеет свою функцию. Например, иммуноглобулины А отвечают за защиту дыхательных путей. Иммуноглобулины M и G являются компонентами гуморального иммунитета и возникают в результате проникновения бактерий и вирусов. Также иммуноглобулины G появляются спустя время после болезни и могут сохраняться в организме на срок до нескольких лет.
Иммуноглобулины Е возникают как ответная реакция на проникновение аллергенов. Именно они запускают аллергическую реакцию, которая сопровождается выделением различных биологических веществ (например, гистамина). Под действием этих веществ у человека появляются характерные симптомы аллергии: покраснение, зуд, отек.
В норме в организме содержится крайне мало иммуноглобулинов Е, так как эти клетки быстро распадаются. Однако в результате генетической мутации у некоторых людей содержание этих иммуноглобулинов очень большое, что увеличивает риск развития атопического дерматита на лице и теле.
При первой встрече с инородным элементом иммунная система синтезирует определенные антитела. Именно они помогают на определенный срок защитить организм от повторного заражения. Во время аллергической реакции процесс происходит иначе. При контакте с аллергеном вырабатывается достаточное количество антител, которые в дальнейшем будут связываться с аллергеном. При повторном контакте возникает комплекс «антиген-антитело». В качестве антигена выступает аллерген. В качестве антитела – произведенный организмом белок.
Комплекс «антиген-антитело» запускает целую цепочку иммуноаллергических реакций. При большом количестве иммуноглобулинов Е появляется выраженная и длительная аллергия. Одновременно с аллергической реакцией происходит высвобождение ряда биологически активных веществ. Именно эти вещества запускают патологические процессы, которые приводят к появлению типичных для аллергии симптомов. Если количество иммуноглобулинов остается высоким, то аллергическая реакция не исчезает, что свидетельствует о развитии атопии.
Причины возникновения
Сама по себе генетическая мутация не может спровоцировать развитие АтД, так как болезнь возникает из-за ряда провоцирующих факторов. К их числу относят:
Кроме этого, можно выделить факторы, которые играют ключевую роль в обострении заболевания. Это:
Важно! Заразиться атопическим дерматитом от другого человека невозможно. Болезнь не передается контактным или воздушно-капельным путем.
Симптоматика заболевания
Обычно первые проявления патологии начинаются в детстве. Примерно в 75% случаев симптомы становятся заметны на 2–6 месяце после рождения. Однако известны случаи, когда болезнь проявлялась в подростковом или взрослом возрасте.
Симптомы атопического дерматита очень вариабельны и зависят от формы заболевания. Нередко симптоматика у детей и взрослых может существенно различаться. Все это затрудняет диагностику и лечение заболевания, так как не всегда удается исключить сопутствующие патологии.
Рассмотрим основные симптомы, которые характерны почти для всех случаев АтД.
Одним из основных и, пожалуй, главных симптомов является кожный зуд. Он присутствует не только во время высыпаний, но даже на стадии ремиссии, так как кожа остается сухой и раздраженной.
Многие пациенты страдают от сильного, неконтролируемого зуда, который осложняет течение болезни и приводит к постоянным расчесам. Это, в свою очередь, может спровоцировать дополнительную инфекцию.
2. Сухость и покраснение.
Чаще всего эти симптомы возникают в области кожных складок, на локтях, под коленом и т. д. Кожа на вид кажется огрубевшей. На первых стадиях развития заболевания ощущается лишь стянутость, которая почти всегда проходит после нанесения увлажняющего крема. Но по мере развития болезни кожа становится более сухой, появляются трещинки и постоянное покраснение.
3. Синдром атопического лица.
Чаще всего этот симптом присутствует у взрослых, которые с детства страдают недугом. У пациента наблюдается шелушение век и бледность лица, происходит углубление складок на нижнем и верхнем веке, брови истончаются и обламываются из-за постоянных расчесов. Все эти симптомы придают лицу характерный уставший вид.
Во время обострения патологии у пациента может появиться хейлит – это воспаление слизистой оболочки рта. Чаще всего наблюдается сухость и растрескивание губ, шелушение и покраснение кожи вокруг.
Одним из основных симптомов патологии являются различные высыпания на коже. Они делятся на первичные и вторичные. Первичные высыпания характерны для еще неизмененной кожи, вторичные – появляются в результате изменений первичных высыпаний.
К числу первичных элементов относят:
Вторичными элементами являются:
Формы атопического дерматита
Лечение атопического дерматита зависит от формы заболевания и имеющейся симптоматики. Выделяют три наиболее характерных формы:
Также выделяют и ряд особых форм, которые проявляются специфическими симптомами. Это:
Стадии развития атопического дерматита

Также выделяют несколько стадий заболевания с учетом возраста пациента. В зависимости от этого различается локализация и морфология кожных элементов:
Осложнения заболевания
Основная опасность атопического дерматита связана с развитием инфекционных осложнений. В младенческой фазе нередко возникает следующее:
Детская фаза АтД осложняется следующими заболеваниями:
При атопическом дерматите у взрослых может потребоваться лечение следующих осложнений:
Стоит понимать, что атопический дерматит значительно ухудшает качество жизни пациента даже без возникновения осложнений. Длительные обострения болезни могут приводить к депрессивным синдромам и неврастениям.
Диагностика АтД
Диагноз «атопический дерматит» ставится на основании характерной клинической картины. Основными диагностическими критериями выступают:
Также врач-дерматолог оценивает наличие следующих критериев:
Для постановки диагноза потребуется сочетание трех основных критериев и не менее трех – дополнительных.
Дополнительно пациенту назначается ряд лабораторных исследований. Это:
Может выполняться определение уровня общего IgE в сыворотке крови при помощи иммуноферментного анализа. Также назначается аллергологическое исследование крови и определение антител IgE к пищевым антигенам, антигенам животного и химического происхождения и т. д.
Оценка тяжести течения
В зависимости от выраженности клинических проявлений выделяют три варианта течения заболевания:
Оценку тяжести клинических проявлений проводят по нескольким шкалам:
В нашей стране наибольшее распространение получила шкала SCORAD. Она предполагает бальную оценку шести симптомов:
Каждый признак оценивается по 4-уровневой шкале, где 0 обозначает отсутствие симптома, а 4 – максимальную выраженность.
Особенности лечения
Лечение АтД должно быть комплексным и включать в себя местную и системную
фармакотерапию, диету и терапию сопутствующих патологий. Основная цель – устранить клинические проявления заболевания, снизить частоту обострений, повысить качество жизни и предотвратить инфекционные осложнения.
1. Гипоаллергенный режим.
Для лечения атопического дерматита потребуется полностью исключить или минимизировать контакт с аллергеном.
Включает в себя использование наружных средств и системных препаратов.
Наружная терапия – обязательная часть комплексного лечения, которая направлена на купирование воспалительного процесса и зуда. Применение наружных мазей и средств позволяет восстановить водно-липидный слой и барьерную функцию кожи.
Для устранения зуда и улучшения состояния пациента нередко назначается системная терапия, включающая прием антигистаминных препаратов и седативных медикаментов.
Для пациентов с АтД, обусловленным пищевой аллергией, особое значение имеет и соблюдение специального режима питания.

Разрешено употребление овощных и вегетарианских супов, отварного картофеля, овсяной, гречневой и рисовой каши, кисломолочных продуктов, отрубного и цельнозернового хлеба, чая.
Строгая диета должна соблюдаться в периоды обострения заболевания, во время ремиссии разрешены послабления.
Профилактика заболевания
Для всех пациентов с АтД рекомендовано постоянное соблюдение гипоаллергенного режима, то есть полное или частичное исключение контакта с аллергеном. Также стоит избегать факторов, которые усиливают зуд или потоотделение (например, физические нагрузки). Среди других рекомендаций можно отметить следующее:
Полностью вылечить атопический дерматит невозможно, так как заболевание является хроническим. Однако можно добиться полной ремиссии, при которой у пациента не будет наблюдаться никаких симптомов.
Первое, что потребуется сделать при появлении любых признаков дерматита, – обратиться за консультацией врача-дерматолога. Только такой специалист сможет поставить точный диагноз и назначить необходимую терапию заболевания.
Мы всегда будем рады видеть вас на приеме в нашей клинике KallistoMed в Санкт-Петербурге. Обратите внимание, что прием в нашей клинике осуществляется для пациентов старше 18 лет. Вы можете записаться при помощи формы на сайте или по телефону: +7 (812) 561-32-03.
Частые вопросы
Чем опасен атопический дерматит у взрослых?
Такое заболевание значительно ухудшает качество жизни, а также может спровоцировать инфекционные заболевания. Если вовремя не начать лечение, то поражение кожи только усилится и распространится по всему телу.
Как начинается атопический дерматит?
Как правило, первые симптомы проявляются в возрасте до 2 лет. Появляется сухость и зуд кожи, далее – покраснения и характерные для дерматита образования.
Как проявляется атопический дерматит у взрослых?
Основным симптомом заболевания является зуд различной интенсивности. Также наблюдается воспаление и сухость кожи, разнообразные высыпания, трещины и эрозии. Как правило, у взрослых такие поражения располагаются на сгибательных поверхностях рук и ног.
Можно ли вылечить атопический дерматит?
Появление АтД обусловлено генетической предрасположенностью, поэтому полностью избавиться от патологии не удастся. Но можно добиться полной ремиссии, при которой не будет наблюдаться никаких симптомов.
Как лечить дерматит на лице?
Последнее обновление: 03.03.2021
Дерматит на лице – заболевание кожи лица, которое носит воспалительный характер. Проявляется в виде покраснения кожи, заметных высыпаний, сопровождающихся шелушением, зудом.
Болезнь затрагивает лицо, что доставляет не только физический дискомфорт и болезненные ощущения, но и проблемы психологического характера. Поэтому дерматит на лице нужно лечить.
Дерматит на лице: симптомы и признаки
При наличии нижеперечисленных симптомов можно с уверенностью утверждать, что у вас дерматит на лице:
Дерматит на лице: причины
Статистика утверждает, что сегодня дерматитом лица в той или иной форме болеет каждый 8-ой человек в мире, и в равно степени страдают взрослые и дети. А еще полвека назад это заболевание встречалось исключительно у детей, причем достаточно редко. Что изменилось?
Точно неизвестно, что именно провоцирует развитие болезни: каждый случай индивидуален. К основным факторам риска относят наследственность и неправильный образ жизни.
Если у вас ослаблен иммунитет вследствие болезни, вы курите, испытываете стрессы, недостаточно ухаживаете за кожей лица, пользуетесь некачественной косметикой, пренебрегаете здоровым питанием и витаминами, то все это рано или поздно может сказаться на здоровье и привести к дерматиту на лице.
Виды дерматита на лице
В зависимости от основных проявлений и течения болезни выделяют несколько видов дерматита, появляющегося на лице.
Аллергический дерматит лица
Развивается, когда в организм попадают вещества, к которым у человека повышенная чувствительность – потенциальные аллергены. Аллергия возникает не сразу, организму нужно время, чтобы выработать антитела. Если иммунитет не справился, начинается реакция. Поэтому аллергический дерматит лица проявляет себя через несколько дней, иногда даже недель.
В легкой форме болезнь протекает с высыпаниями, покраснением и отечностью кожи. Если аллерген не устранить из организма (например, вы продолжаете употреблять вызвавший аллергию продукт в пищу и дальше), то проявления дерматита могут усилиться.
Атопический дерматит на лице
Считается запущенным случаем аллергического дерматита, спровоцированного другими факторами, способствующими развитию болезни: например, наследственная предрасположенность к аллергии.
Атопический дерматит проявляется зудящими высыпаниями, сухостью, покраснением на лице; кожа в местах поражения дерматитом постепенно грубеет.
Контактный дерматит кожи лица
Может иметь как неаллергическое происхождение( трение, термический ожог), так и аллергическое происхождение. Это может быть реакция на косметику, раздражение от украшений, аллергия на средство для стирки постельного белья.
Дерматит проявляется сухостью, шелушением, покраснением кожи и высыпаниями. Но в отличие от аллергического, контактный возникает исключительно в месте контакта кожи с аллергеном.
Разновидность контактного дерматита – фотодерматит (аллергия на солнце).
Дерматит периоральный на лице
Его еще называют розацеаподобный из-за внешнего сходства с болезнью розацеа: кожу на лице при дерматите покрывают пятна разного цвета – от бледно-розового до ярко-красного (они еще меняют оттенок в зависимости от окружающих условий, например, при разной погоде). Основное место локализации – область вокруг рта.
Хотя причины возникновения околоротового дерматита на лице досконально не изучены, чрезмерное использование декоративной косметики, средств по уходу за кожей, солнцезащитных средств считаются катализатором для возникновения и развития заболевания.
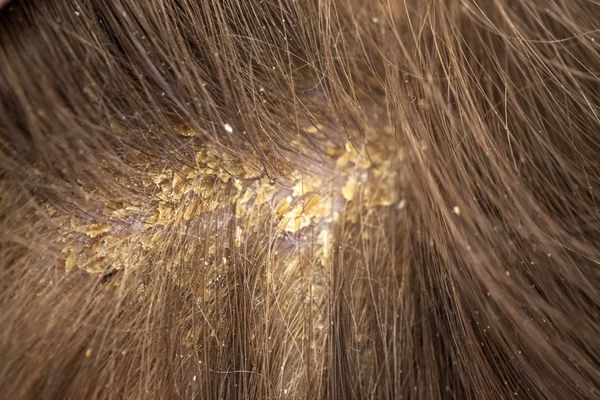
Себорейный дерматит на лице
Нарушение работы сальных желез приводит к повышенному выделения кожного сала, что в свою очередь вызывает жирность кожи и закупорку пор, также развитию себорейного дерматита способствует активизация липофильного дрожжевого гриба Malassezia furfur.
Себорейный дерматит начинается обычно с головы (перхоть в волосах), а затем «спускается» на лицо в самые жирные части – крылья носа, за уши, на веки.
Себорейный дерматит на лице может начаться в любом возрасте.
Дерматит на лице:
В первую очередь важна диагностика. Врач-дерматолог выявит разновидность дерматита, назначит анализы для нахождения аллергена и выпишет лечение.
В запущенных случаях хронического дерматита лица пациентам порой требуется смена климата, места работы и проживания. Не запускайте болезнь, чтобы не доходить до крайних мер!
Лечение дерматита на лице: мази
Крем «Ла-Кри» – эффективное средство от дерматита кожи лица
Специалисты рекомендуют успокаивать проявления дерматита на лице с помощью геля для умывания «Ла-Кри», обогащенный живительными экстрактами солодки, фиалки, череды и грецкого ореха, с добавлением масла авокадо и оливки. Он бережно очищает раздраженную кожу и способствует уменьшению воспаления.
Кроме того, лечение дерматита предусматривает использование эмульсии и крема для чувствительной кожи «Ла-Кри», которые способствуют восстановлению и обеззараживанию кожи. Крем оказывает противовоспалительное и регенерирующее действие, а эмульсия стимулирует обмен веществ и восстанавливает водный баланс эпидермиса, увлажняя и смягчая кожу.
Кожный дерматит на лице: народные способы борьбы с болезнью
«Бабушкины рецепты» эффективны в основном для снятия симптомов заболевания. Призываем вас серьезно отнестись к своему здоровью и лечиться под наблюдением врача. А природные средства использовать исключительно в качестве вспомогательных и только после разрешения доктора.
Дегтярная: в обычный тюбик крема для бритья добавьте 6 г дегтя. Нагрейте до 60 0 С. Используйте крем 2-3 раза в день.
Картофельная: 100 г тертого картофеля смешайте с 7 мл жидкого меда (если у вас нет на него аллергии). Мазь накладывайте на лицо и оставляйте на ночь.
Отвары рекомендуется хранить в прохладном месте не более 3 суток. Применять курсами: протирать кожу 2-3- раза в день, курс – 1 месяц.
Грецкий орех: 6-7 листочков грецкого ореха измельчите, залейте 1 стаканом воды, прокипятите на маленьком огне 5-6 минут. Настаивайте 2 часа.
Хмель: 10 г хмеля и 10 г череды залейте 150 мл кипятка. Настаивайте 40 минут.
Масла можно использовать в неразбавленном виде или добавлять как ингредиент в разные рецепты. Наносить масляные составы следует точечно на места, пораженные дерматитом, 2-3 раза в день.
Кипарис и мирра: по 2 капли этих эфирных масел добавьте в 10 г детского гипоалергенного крема.
Герань, кедр, мята: по 5 капель масла влейте в 16 мл молока (внутрь не употреблять!)
Хорошо помогают при лечении эфирные масла черной смородины, герани, кедра, иланг-иланга, лаванды, жожоба, миндаля, облепихи, ромашки.
Клинические исследования
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за детской кожей. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения. Средства также будут эффективны при терапии легких ожогов.
Безопасность «Ла-Кри» подтверждена исследованиями учёных из АИЛЦ ФГУ «РНИИТО им.Р.Р.Вредена Росздрава» и многочисленными государственными сертификатами.
Крем «Ла-Кри» для чувствительной кожи:
Очищающий гель «Ла-Кри»:
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.
Определение болезни. Причины заболевания
Причины себорейного дерматита:
Симптомы cебореи
Симптомы себорейного дерматита:
Патогенез cебореи
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
По локализации:
Стадии развития заболевания:
Выделяют такие клинические варианты данного заболевания:
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.
Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
К таким наружным средствам относятся «Пимафукорт», «Тридерм», «Тетрадерм». Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав «Циновита» — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь «Себипрокс» с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь «Сульсена» подходит для частого регулярного применения. Пасту «Сульсена» (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту «Сульсену» (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют «Mustela» — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от «молочных корок».
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном «Неотанин» цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, «Мезим», «Креон»).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Дерматит: причины, виды, симптомы, лечение
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
Симптомы дерматита
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
Лечение дерматита
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.
Внешность человека – показатель здоровья и благополучия. Появление на лице каких-либо высыпаний может свидетельствовать о нарушениях в работе внутренних органов, неполноценном питании, аллергической реакции, недостаточном или неправильном уходе.
Дерматит на лице – общее понятие, включающее ряд заболеваний, сопровождающихся покраснением кожи, отечностью, шелушением, локальным зудом и высыпаниями.
Болезнь затрагивает лицо, что может приносить колоссальный физический дискомфорт и затрагивает психологическое здоровье.
Фото дерматита на лице
Фото 1.
Дерматит на лице взрослого человека
Фото 2.
Дерматит на лице взрослого человека
Фото 3.
Дерматит на лице
Фото 4.
Дерматит на лице ребенка
Причины дерматита на лице
Статистически выявлено, заболевание встречается с 12% частотой. Причинами дерматита на лице становятся:
Чаще всего отмечается комбинация нескольких провоцирующих факторов, что осложняет выявление триггера и подбор патогенетического лечения.
Симптомы дерматита на лице
В зависимости от заболевания, дерматит на лице может проявляться разными симптомами, поэтому следует отказаться от лечения в домашних условиях. К наиболее часто встречаемым заболеваниям можно отнести контактный дерматит (в том числе аллергический), себорейный дерматит, атопический и периоральный дерматит.
Контактный дерматит
проявления заболевания связаны с непосредственным контактом кожи и раздражающего вещества (кислота, щелочь) или какого-либо термического воздействия. Отмечается выраженное покраснение кожи, появление высыпаний, сухость, зуд и жжение в месте контакта кожи с раздражающим веществом.
Разновидностью контактного дерматита является аллрегический контактный дерматит.
Особенностью этого заболевания является уникальность аллергена для каждого человека. Так, заболевание может проявиться при использовании косметических и ухаживающих средств, нового порошка и ополаскивателя для белья, быть реакцией на украшения из металла и других материалов.
Обычно развивается через некоторое время после контакта с аллергеном, что осложняет выявление причинного фактора. В отличие от контактного дерматита, высыпания носят более распространенный характер и могут быть представлены менее активными высыпаниями.
Подвидом аллергического контактного дерматита служит фотодерматит и фотофитодерматит, когда аллергия вызывается сочетанным воздействием ультрафиолетовых лучей и косметическими средствами, лекарственными препаратами или соком некоторых растений и фруктов.
Атопический дерматит
Это заболевание характеризуется хроническим течением, наиболее часто развивается с раннего детского возраста и нередко сочетается с другими аллергическими заболеваниями (поллиноз, бронхиальная астма). Наиболее часто при атопическом дерматите отмечается выраженная сухость кожи лица, шелушение, воспаление кожи век с формированием отека, шелушения кожи, пигментацией вокруг глаз. Нередко сопровождается выраженным зудом.
Периоральный дерматит
Кожа подбородка, около уголков рта, носогубного треугольника покрыта розовыми, красными и бордовыми пятнами. На поверхности отмечается шелушение и папулезная сыпь. Обостряется при длительном нахождении на солнце, нанесении декоративных косметических средств, применении агрессивных гелей, мыла, тоника или молочка для лица.
Себорейный дерматит
Пик проявлений приходится на период полового созревания, у взрослых людей может быть следствием генетической предрасположенности, нарушений гормонального фона, снижения иммунитета, заболеваний внутренних органов, инфекционных патологий.
Различают 3 типа себорейного дерматита:
Обострение в осенне-весенний период, имеет хронический характер течения.
Лечение дерматита на лице
В зависимости от причины дерматита на лице, назначается комплексное патогенетическое лечение, которое включает прием лекарственных средств, нанесение лекарственных препаратов, коррекцию образа жизни и питания.
К наиболее часто использующимся медикаментозным препаратам при дерматите на лице относят:
Кроме того, важна коррекция питания с выявлением продуктов, вызывающих обострение заболевания. Желательно снизить прием цитрусовых, овощей с содержанием ликопина (красные помидоры, перец), острых, соленых, копченых и пряных блюд.
Рекомендовано соблюдение режима дня и отдыха, отказ от вредных привычек.
Лечение дерматита на лице мазями и кремами
При лечении контактного и аллергического дерматита наиболее часто назначаются гормональные противовоспалительные средства на короткий период (10-14 дней), а затем переходят на лечение негормональными противовоспалительными препаратами (в том числе, кремом Лостерин).
Розацеаподобный дерматит на лице требует более длительной наружной терапии, включающей постепенный отказ от использования гормональных препаратов, коррекции микрофлоры кожи лица антимикробными средствами и восстановления кожи при помощи негормональных противовоспалительных препаратов.
Себорейный дерматит на лице поддерживается условно-патогенной грибковой микрофлорой кожи, поэтому лечение может включать в себя использование противогрибковых препаратов, негормональных противовоспалительных средств и препаратов, уменьшающих секрецию кожного сала.
В комплексной терапии дерматитов хорошо зарекомендовала себя линия негормональных средств «Лостерин»
Преимущества линии Лостерин
При дерматите на лице с захватом волосистой части головы применяется шампунь, гель для душа, а также крем Лостерин. Форма выпуска подбирается с учетом типа кожи и вида дерматита.
Профилактика дерматита на лице
Профилактические меры направлены на предупреждение развития и рецидива заболевания. Предусматривают соблюдение гипоаллергенной диеты, режима дня и отдыха, исключение вредных привычек, повышение физической активности, длительное пребывание на свежем воздухе.
Читайте также
Профилактические меры при дерматите направлены на продление периода ремиссии. Различают 4 разновидности этого заболевания: контактный, атопический, себорейный и аллергический дерматит. Каждый из них требует соблюдать специфические правила.
В широком смысле дерматит – это воспаление кожи, чаще всего возникающее из-за воздействия химических, биологических или физических факторов. Заболевание характеризуется появлением покраснения, воспаления, зуда, жжения, пузырей повышением температуры пораженного участка. Интенсивность симптомов зависит от тяжести и разновидности заболевания.
Проблемы, связанные с заболеваниями в области паха многие пациенты считают неприличными, и стесняются обсуждать их не только с партнером, но и с врачом. В то же время статистика свидетельствует о том, что дерматит в паху является достаточно распространенным заболеванием.
Солнечный дерматит (Фотодерматит) считается аллергией, которая возникает при воздействии солнечных лучей в период использования местных или системных препаратов. Заболеванию присущи характерные симптомы, по которым врач легко ставит диагноз. Фотодерматит может образоваться практически на любом участке тела, у людей любого возраста и пола, в основном у тех. Терапия подразумевает комплексный подход. Имеет благоприятный исход при соблюдении предписаний врача.