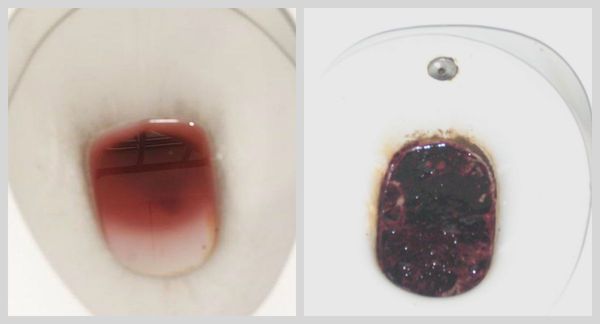
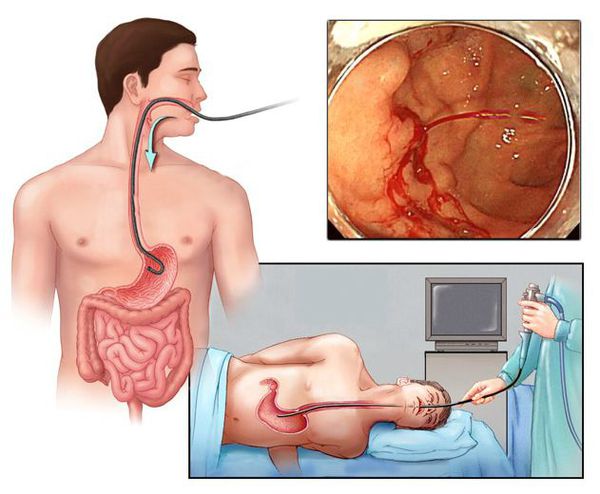
Чем лечить кровотечение в желудке
Желудочно кишечное кровотечение
О заболевании
Желудочно-кишечное кровотечение является крайне опасным признаком. Речь идет об истечении крови, которая выходит из поврежденных сосудов и попадает в органы желудочно-кишечного тракта. Кровотечение считается осложнением при воспалительных и хронических заболеваниях. Нередко бывает вызвано алкогольной и наркотической интоксикацией организма.
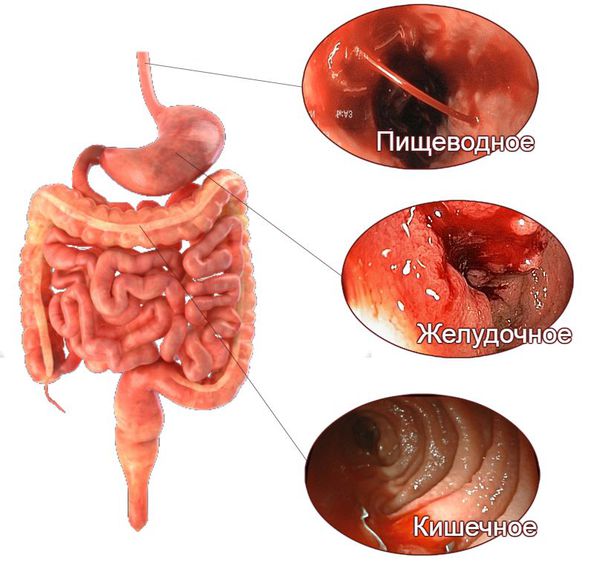
Источниками кровоизлияния называют желудок, кишечник, пищевод. Болезнь является такой же распространенной, как и аппендицит. Нередко это явление возникает как осложнение при язве двенадцатиперстной кишки, при хроническом гастрите, при появлении новообразований.
Диагностировать желудочно-кишечное кровотечение советуем в медицинском учреждении „КДС Клиник”. Все обследования проводятся с помощью современного технического оборудования и с использованием инновационных методик. Болезнь будет диагностирована даже на ранней стадии.
Симптомы внутреннего кровотечения желудочно-кишечного тракта
При внутреннем кровотечении желудочно-кишечного тракта больного тревожат болезненные ощущения. Выделяют такие признаки кишечного кровотечения:
Вне зависимости от приема пищи больной ощущает ком в горле, его тревожит тошнота. Наблюдается рвота коричневого цвета. Иногда в рвоте обнаруживают примеси крови. Это связано с тем, что кровь взаимодействует с соляной кислотой. При появлении кровяных сгустков стоит немедленно обратиться к врачу.
Возникают диарея либо запор, сопровождающиеся метеоризмом. Наблюдается вздутие живота, коликообразные боли в кишечнике после приема пищи. При геморрагии стул является дегтеобразным. Имеет вид мелены.
На протяжении дня пациент ощущает слабость организма. Спадает температура до 35.0.
Появляется тахикардия, повышается артериальное давление. Сопутствующими симптомами является головокружение, бледность лица, мигрень.
В критичных случаях больной теряет сознание из-за недостатка кислорода. Появляется холодный пот, тахикардия.
При желудочном кровотечении появляются и другие симптомы. Среди них шум в ушах, асцит, отрыжка, дисфагия.
Причины желудочного кровотечения
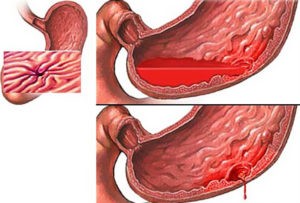
Причиной желудочного кровотечения называют появление доброкачественных или злокачественных новообразований. Увеличенное давление в кишечнике приводит к нарушениям желудочно-кишечного тракта, в том числе и к кровотечению внутренних органов.
Грыжи пищеводного отверстия, как и опухоли, сопровождаются кровоизлиянием и приводят к летальному исходу при отсутствии диагностики. Патология может быть вызвана с язвенным колитом, с геморроем, с анальными трещинами. Возникает на фоне цирроза печени, дисбактериоза, панкреатита. К кровотечению также приводят такие заболевания, как гепатит В, С, тромбоз вен, гипертензия.
Кровотечение открывается при передавливании вен новообразованиями и рубцами. Причиной желудочного кровотечения может стать повреждение сосудов, варикозное расширение вен желудка и кишечника, красная волчанка, авитаминоз и пониженный иммунитет. Эта патология нередко возникает при нарушениях кровообращения. Например, гемофилия, острый и хронический лейкоз, гипопротромбинемия. Также кровотечение спровоцировано чрезмерным приемом аспирина, алкогольной или наркотической интоксикацией, передозировкой лекарственными препаратами и химическими средствами. Повлиять на такую симптоматику может депрессия, постоянное эмоциональное напряжение.
Желудочное кровотечение обусловлено нарушениями сосудом. Речь идет об эрозии, о тромбозе и разрыве капилляров. Причиной называют изменение в системе гемостаза, когда нарушается свертываемость крови.
Лечение желудочного кровотечения
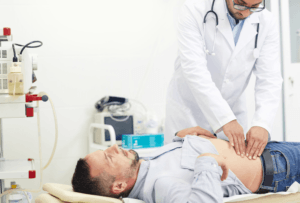
Больному проводят инфузионную и гемотрансфузионную терапию, которая останавливает кровотечение и нормализует состояние. Медикаментозное лечение эффективно лишь в том случае, если речь идет о геморрагии, которая развивается в связи с проблемами гемостаза.
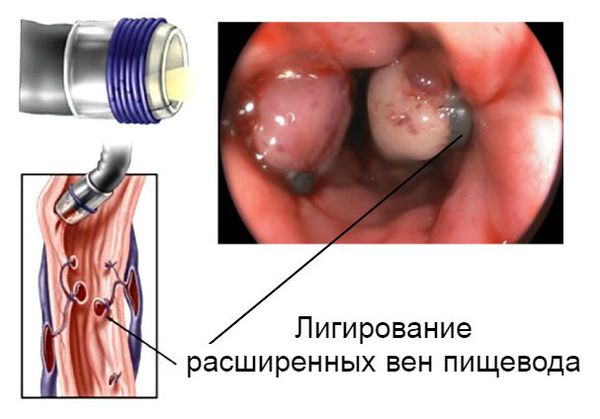
Если наблюдается варикозное расширение вен желудка, то проводится легирование нарушенных сосудов. Гастродуоденальное кровотечение останавливают с помощью эндоскопа. При раковых новообразованиях и сердечной недостаточности требуется срочное оперативное вмешательство.
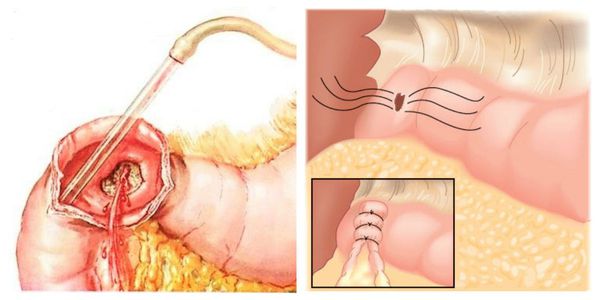
Если к развитию кровотечения привела язва двенадцатиперстной кишки, то потребуется оперативное вмешательство. Кровоточащая рана прошивается, далее проводится резекция желудка. При язвенном колите проводится субтотальная резекция толстой кишки.
После проведения операции пациенту приписывают медикаментозное лечение, физиотерапевтические процедуры, постельный режим. Прогноз после лечения зависит от состояния больного, от его возраста. В большинстве случаев состояние нормализуется через несколько дней, если медицинская помощь была оказана вовремя.
Диагностика желудочно-кишечного кровотечения
Чтобы диагностировать данную патологию, стоит пройти комплексное обследование организма. К нему относится энтероскопия, колоноскопия, ректороманоскопия, диагностическая лапаротомия, анализы. Запишитесь на прием к гастроэнтерологу в клинике „КДС Клиник”. Позвоните по телефону и выберите удобное для Вас время. Медицинское учреждение расположено в городе Москва по адресу улица Белозерская, 17Г.
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
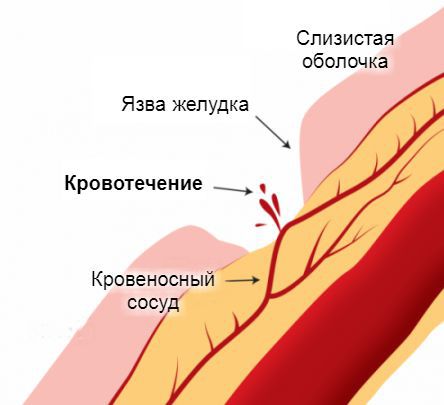
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
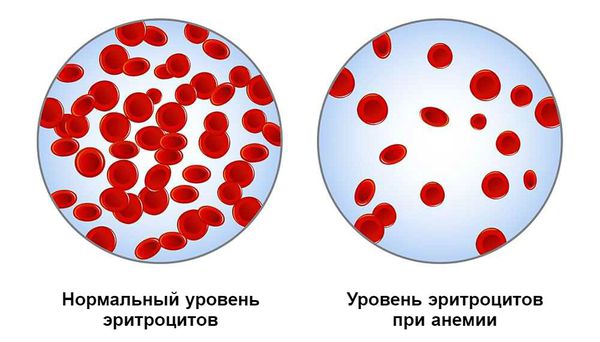
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.
Лечение кровотечения пищеварительного тракта
В медицине кровотечения пищеварительного тракта называют желудочно-кишечными. Их особенность — в выделении крови в просвет ЖКТ. Если же она поступает в брюшную полость из пищеварительных органов, то такие кровотечения классифицируют как полостные. Мы расскажем о том, что может стать причиной проблемы, на какие симптомы обратить внимание и как оказать первую помощь.
Что происходит при кровотечении в ЖКТ
Проблема в повреждении стенок сосудов, в которых образуются надрывы. В абсолютном большинстве случаев это следствие или осложнение различных заболеваний. В итоге кровь поступает в просвет пищеварительного тракта. Наиболее опасны разрывы крупных сосудов — вен, артерий. В таких случаях кровопотери могут составлять более 1 литра, что может привести к летальному исходу (общий объем крови в организме взрослого мужчины — около 5 литров).
Как кровоточат сосуды
Кровотечение может быть легкой, средней и тяжелой степени. Его характер может быть:
Сама проблема может быть стабильной/нестабильной, рецидивирующей. Кровоточить могут сосуды слизистой, подслизистого и межмышечного сплетения, а также расположенные вне органов ЖКТ.
Истечение может длиться как несколько часов, так и суток. В медицине различают:
Почему возникает проблема
Медицине известно около 200 причин кровотечения пищеварительного тракта. При первых же симптомах следует обратиться за профессиональной помощью врача и ни в коем случае не заниматься самолечением, так как это лишь усугубит состояние.
Наиболее частая причина. При язве нарушается целостность слизистой оболочки органа, а основное отличие болезни — глубокое поражение тканей. Болезнь протекает хронически — с ремиссией и обострениями. На слизистой желудка, пищевода или 12-перстной кишки образуются участки воспаления, у которых снижается защитная функция (выделение слизи). Постепенно ткани слизистой, в том числе стенки сосудов истончаются, что и приводит к их разрыву.
Варикозное расширение вен
Проблема может возникать в пищеводе или желудке из-за повышенного давления в воротной вене. Чаще всего первопричиной становится цирроз печени. Разрыв крупного сосуда при варикозе максимально опасен, так как в этот момент происходит обильное истечение крови. По статистике, в 40% случаев оно останавливается самопроизвольно. А активность кровотечения зависит от степени поражения печени.
Дивертикулез толстого кишечника
При данном заболевании слизистая толстой кишки выпячивается, образуя дивертикулы. Причины их образования медицине до конца не ясны, в основном, их связывают с повышенным внутрипросветным давлением. В основном, патология характерна для взрослых пациентов от 50 лет. При остром течении болезни и разрыве внутристеночных кровеносных сосудов в области дивертикул возникают кишечные кровотечения.
Опухоли и полипы
Возникают в тонком и толстом кишечнике, представляют собой доброкачественные новообразования, которые растут в просвет кишки. Чаще всего кровяное истечение носит незначительный и хронический характер. Опасность заключается в возможном перерождении в злокачественные опухоли.
Геморрой
Это образование венозных узлов вокруг прямой кишки в области анального отверстия. Основные причины — тромбоз или воспаление тканей. Болезнь может быть острой или хронической, а ее распространенные причины — в малоподвижном образе жизни, чрезмерных физических нагрузках, ожирении. Кровотечения (цвет может быть алым или темным) незначительные и возникают чаще всего после опорожнения кишечника.
Более редко в качестве причины истечений крови в верхнем отделе ЖКТ встречаются эзофагит, острая геморрагическая гастропатия, эрозивный дуоденит, синдром Мэллори-Вейса. В нижнем отделе кровотечения могут вызывать опухоли, сосудистые мальформации, различные воспаления.
Кто в зоне риска?
В основном, заболевания, которые приводят к кровяным истечениям, наблюдаются у взрослых. Причем, по статистике, у мужчин в 2 раза чаще, чем у женщин, диагностируют проблемы с органами желудочно-кишечного тракта — желудком, 12-перстной кишкой. Как мы уже отметили выше, первое место по количеству заболеваний удерживают язвенные патологии. Возрастной пик заболеваний — 40-45 лет.
Однако проблема встречается не только у взрослых. Диагноз, связанный с язвенными поражениями органов ЖКТ, зачастую ставят подросткам, которые бесконтрольно потребляют вредную пищу и напитки. Нередки и случаи образования кишечных полипов.
Желудочные и кишечные кровотечения все чаще обнаруживают даже у новорожденных детей. В основном, к ним приводит заворот кишок. У 3-летних детей истечение может быть вызвано образованием диафрагмальной грыжи, а также аномалиями в развитии органов нижнего отдела ЖКТ.
10 факторов риска
На какие симптомы обратить внимание
За появлением тревожных симптомов следует особенно следить пациентам с диагнозами, которые мы перечислили выше. Если вы принимаете лекарства для печени и ЖКТ, внимательно следите за своим самочувствием. Если вас насторожили изменения, о которых речь пойдет ниже, обратитесь к врачу. Впрочем знать эти признаки полезно каждому человеку, так как многие болезни нижних и верхних отделов ЖКТ развиваются без явных болезненных ощущений. Зачастую первым их проявлением могут быть именно симптомы кровотечения.
1. Слабость
Это главный признак любого длительного кровотечения. Слабость постепенно нарастает, у пациента бледнеет кожа, он ощущает холодный пот, гул в ушах, дрожание конечностей. Ослабленное состояние может длиться несколько минут, после чего проходит и периодически возвращается. Если кровь истекает активно, возможен обморок или полуобморочное состояние и даже шоковое состояние.
2. Рвота
Этот признак сопровождает сильные потери крови — более 0,5 литра. Если рвотные массы имеют цвет темной вишни, вероятнее всего она истекает из вены, расположенной рядом с пищеводом. Если в рвоте четко заметна неизмененная кровь, скорее всего, нарушена целостность артерии в пищеводе. Если же пациента рвет так называемой «кофейной гущей» бурого цвета, проблема кроется в желудочных сосудах. Точно определить характер, место и интенсивность кровопотери может только врач.
3. Стул
Кровяные следы в каловых массах могут появиться через несколько часов или спустя 1-2 суток после нарушения целостности сосудов. При значительных проблемах с желудком или 12-перстной кишкой, а также кровопотере в объеме более 0,5 литра можно наблюдать мелену — жидкий стул, который цветом и консистенцией напоминает деготь. Если же кровопотеря меньшего объема, что часто бывает, например, при кишечных кровотечениях, то стул остается оформленным, однако цвет его темнеет.
Обращаем внимание, что потемнение стула может произойти из-за употребления в пищу продуктов, которые содержат темные красящие вещества, например, ягод черники, вишни. Темный стул — это не абсолютный признак наличия крови в каловых массах и проблем в верхнем или нижнем отделе ЖКТ. Диагноз может поставить только квалифицированный специалист.
Как ставят диагноз
Врач осматривает пациента, оценивая его внешнее состояние, оттенок кожного покрова, слизистых. Затем измеряет артериальное давление — зачастую оно сниженное.
В условиях клиники пациент проходит общий анализ крови. По нему можно быстро получить представление об уровне гемоглобина, объеме других кровяных клеток. Дополнительно диагноз ставят по биохимическому анализу, однако его обычно назначают спустя несколько суток после начала кровопотери, так как химический состав крови при этом меняется лишь со временем.
Основная же диагностика касается обнаружения самой причины нарушения целостности сосудов. Для этого врачи используют следующие аппаратные обследования.
Первая помощь
При появлении первых тревожных признаков обязательно вызовите скорую помощь, так как кровотечение может не остановиться самостоятельно.
Пока прибудут врачи, уложите пациента в горизонтальное положение и приподнимите ему ноги. По возможности на живот нужно положить лед. Самостоятельно назначать или принимать какие-либо лекарственные препараты в этот момент врачи категорически не рекомендуют, так как они могут усилить кровотечение.
Строго воспрещается употреблять воду! Если вам или пациенту все же нужно принять таблетку, измельчите ее и проглотите порошок вместе с кубиками льда. В любом случае не назначайте препараты самостоятельно. Дождитесь приезда «скорой» — врачи окажут специализированную помощь. Будьте здоровы!
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.
Острые желудочно-кишечные кровотечения (клиника, диагностика, терапия)
Синдром желудочно-кишечного кровотечения осложняет течение многих заболеваний пищеварительного тракта и может послужить причиной летального исхода. Все кровотечения разделяются в первую очередь на кровотечения из верхних, нижних отделов желудочно-кишеч
Различают скрытые, как правило, хронические, желудочно-кишечные кровотечения и явные (массивные) геморрагии.
При остром кровотечении степень кровопотери может быть различной.
В случае массивной кровопотери падает объем циркулирующей крови, отмечается несоответствие его сосудистому руслу, снижение артериального давления, учащение пульса, уменьшение минутного объема кровообращения, что вызывает рост общего периферического сосудистого сопротивления за счет компенсационного, генерализованного спазма сосудов. Данный компенсаторный механизм кратковременен, и при продолжающейся кровопотере в организме могут наступить необратимые гипоксические явления. В первую очередь страдает функция печени, в которой могут возникать очаги некроза [3].
В развитии любого кровотечения различают два периода: латентный, с момента поступления крови в пищеварительный тракт, и генерализованный, проявляющийся такими явными признаками кровопотери, как шум в ушах, головокружение, слабость, холодный пот, сердцебиение, падение АД, обморок. Продолжительность первого периода зависит от темпов и объема кровотечения и колеблется от нескольких минут до суток.
Кровотечения из верхних отделов ЖКТ
Основные причины кровотечений из верхних отделов желудочно-кишечного тракта представлены в таблице 1.
Таблица 1. Причины развития кровотечений из верхних отделов ЖКТ.
Выявлено, что 44% от всех госпитализаций по поводу кровотечения из верхних отделов ЖКТ приходится на пациентов старше 60 лет [1], причем показатели летальности у пожилых людей также значительно выше. Однако следует отметить, что приблизительно 80% эпизодов кровотечений из верхних отделов ЖКТ проходят самостоятельно или требуют немассивной терапии [9].
Анализ причин летальных исходов при кровотечениях из верхних отделов ЖКТ показывает, что более высокие показатели смертности (от 50 до 70%) связаны со случаями рецидивирующего кровотечения из варикозно-расширенных вен пищевода и желудка [10]. В целом же, именно рецидивирующие кровотечения в прогностическом отношении наиболее опасны. К факторам риска повторного кровотечения относятся эндоскопически выявляемые признаки угрозы повторного кровотечения (струйное продолжающееся кровотечение, просачивание крови, затромбированный сосуд и видимый не кровоточащий сосуд). Данные визуальные признаки чаще всего сопровождают эрозивно-язвенные поражения ЖКТ. Считается, что указанные признаки кровотечения имеют большее значение для язвы желудка, чем для дуоденальной язвы.
Среди других признаков, которые могут вызывать или влиять на исход кровотечения, следует отметить такие факторы, как размер язвы (гигантские язвы), сопутствующая патология (почечная недостаточность, цирроз печени, острая коронарная недостаточность, хроническая недостаточность кровообращения, опухолевые, эндокринные, системные заболевания).
В целом же на первом месте по причинам кровотечений (см. таблицу 1) находится эрозивно-язвенное поражение желудка и двенадцати-перстной кишки. И это несмотря на несомненные успехи в лечении язвенной болезни, достигнутые за последние годы. По-видимому, причин несколько, и основные из них — бессимптомное течение язвы и неконтролируемый прием нестероидных противовоспалительных средств (НПВП), включая аспирин, алкоголь, а также сочетание этих факторов. Так, именно прием НПВП у больных язвенной болезнью может давать стертую картину заболевания, с одной стороны, и фатальное кровотечение с другой. Немаловажное значение в этиологии желудочно-кишечного кровотечения его рецидивов у пациентов с язвенной болезнью имеет инфицирование больных Helicobacter pylori (НР), особенно в случаях неполноценной эрадикации НР, а также кислотно-пептический фактор.
Явный период кровотечения из верхних отделов ЖКТ, как правило, начинается со рвоты кровью (ярко-красная кровь, темные сгустки или рвота «кофейной гущей») или появления мелены (черный, дегтеобразный, мажущийся стул со специфическим, зловонным запахом), однако следует отметить, что при массивном кровотечении из верхних отделов ЖКТ в кале также может появиться обильная алая кровь.
Одновременно у больного отмечаются беспокойство или заторможенность, бледность, снижение АД, тахикардия, а в ряде случаев у пациентов с серьезной кровопотерей может регистрироваться и брадикардия, связанная с вагусным влиянием. Критическая гемодинамическая ситуация возникает при потере крови на уровне 40% от полного объема циркулирующей крови. В данный период наличие кровотечения как синдрома не представляет сомнений, однако значительно труднее бывает определить его конкретный источник.
Основным методом диагностики кровотечений из верхнего отдела ЖКТ является эндоскопическая визуализация места кровотечения при ЭГДС; другие методы (назогастральный зонд, уровень остаточного азота крови) — вспомогательные. Как правило, эндоскопическая диагностика язвенных кровотечений, особенно желудочной локализации, не представляет сложности. Иначе обстоит дело с гастропатиями, как источниками геморрагических осложнений. Эндоскопически гастропатии определяются наличием большого количества подслизистых кровоизлияний, эритем и эрозий. Эрозия — дефект слизистой оболочки, который не распространяется на ее мышечную пластинку. Фактически большинство эндоскопистов определяют эрозию как область кровоизлияний или неглубоких дефектов в слизистой оболочке с ядром некроза не более 3—5 мм в диаметре. Гастропатии часто бывают индуцированы приемом НПВП, алкоголя и возникают в результате стрессовых воздействий.
Кровотечение из расширенных вен пищевода и желудка чаще отмечается из больших узлов или распространенных варикозно-измененных вен. Оценивая ситуацию, эндоскописты часто ориентируются на цвет узлов. Красный и синий цвет одного узла считается фактором риска для кровотечения. Белое пятно на варикозном узле может быть фибриновой пробкой и рассматриваться как диагностический фактор предыдущего кровотечения, но при этом не указывает на возможность повторного кровотечения [11]. Изолированный желудочный варикоз в фундальном отделе может быть результатом тромбоза селезеночной вены, выявляющегося при помощи ангиографии. Варикоз в ДПК кровоточит редко.
При синдроме Мэллори–Вейса источник кровотечения — разрыв слизистой около гастроэзофагеального перехода, вызываемый интенсивной рвотой, которая сопровождает пролапс оболочки желудка. У пациентов с данным синдромом прослеживается связь с хроническим употреблением алкоголя и портальной гипертензией.
Ведение больных с наличием кровотечения из верхних отделов ЖКТ, чаще связанных с эрозивно-язвенным поражением желудка и ДПК, осуществляется в три этапа [12].
На первом этапе в комплекс необходимых мероприятий входят: обеспечение проходимости дыхательных путей (положение на боку, введение назогастрального зонда), а также внутривенного доступа, определение группы крови, резус-фактора и биологической совместимости. Кроме того, у больного берут анализ крови на гемоглобин и гематокрит, определяют количество форменных элементов, состояние свертывающей системы крови, уровни мочевины, электролитов, глюкозы; проводят функциональные пробы печени; осуществляют мониторинг газов артериальной крови. При значительной кровопотере необходимо восстановление ОЦК (переливание физиологического раствора, а при наличии признаков задержки натрия в организме — 5-процентного раствора декстрозы). Если появляются признаки падения ОЦК, нужно провести переливание в течение часа: 500 мл — 1 л коллоидного раствора с последующей гемотрансфузией эритромассы или цельной крови (при большом объеме кровопотери второе предпочтительнее). Во время проведения инфузионной терапии необходимо внимательно следить, чтобы диурез был выше 30 мл/ч, и остерегаться перегрузки объемом. Одновременно следует предпринимать меры по прекращению кровотечения. Если провести эндоскопию по каким-либо причинам невозможно, можно попытаться остановить кровотечение терапевтическими методами: промывание желудка ледяной водой и введение антисекреторных средств, обладающих кроме влияния на секрецию способностью уменьшать кровоток в слизистой оболочке. Особенно показано применение блокаторов кислотной продукции при эрозивно-язвенных кровотечениях. По последним данным, применение блокаторов Н2-гистаминовых рецепторов и ингибиторов протонной помпы (ИПП) может уменьшать вероятность оперативного вмешательства и летального исхода на 20 и 30%, соответственно [13, 14]. Особенно эффективны современные ИПП, характеризующиеся быстрым воздействием. Обычно пациентам внутривенно вводят 40 мг омепразола (лосек) или 50 мг ранитидина (зантак и др.). Хороший эффект дает и применение фамотидина (квамател в дозе 20 мг от двух до четырех раз в сутки, в зависимости от степени кровопотери и выраженности эндоскопических изменений [15]. Одновременно с блокаторами кислотной продукции целесообразно назначение цитопротективных средств: сукральфата (вентер), лучше в виде эмульсии по 2,0 г через каждые 4 ч, препаратов висмута (де-нол, вентрисол и др.).
Диагностическая и лечебная эндоскопия (аргоноплазменная коагуляция, электрокоагуляция, лазерная фотокоагуляция, диатермокоагуляция, клипирование, химическая коагуляция с дегидратацией и др.) значительно улучшает результаты терапии кровотечения из верхних отделов ЖКТ [12]. По имеющимся данным, при кровотечениях, вызванных эрозиями, хороший эффект (80—90%) дает интраартериальная инфузия вазопрессина во время ангиографии и катетеризации, меньше выражен эффект после внутривенных вливаний вазопрессина [16]. При язвенных кровотечениях действие вазопрессина малозаметно, возможно, из-за большего калибра кровоточащих сосудов [17]. В остальном лечение кровотечений при гастропатиях не отличается от вышеописанного.
Что касается кровотечения из расширенных вен пищевода и желудка, то здесь препаратом выбора является синтетический аналог соматостатина (октреотид), вытеснивший в настоящее время вазопрессин. Октреотид (сандостатин) вводят в дозе 25—50 мкг/ч в виде продолжительных инфузий в течение пяти дней. Дает эффект также комбинированное применение метоклопрамида и внутривенных инфузий нитроглицерина [18]. Основные же формы лечения данного вида кровотечения — это срочная склеротерапия или наложение лигатур [19].
Кровотечение при дуодените почти всегда останавливается спонтанно, в связи с чем лечебная эндоскопия требуется редко, а ангиодисплазии лечатся в основном с помощью лазерной эндоскопической коагулирующей терапии [20, 21].
Следует отметить, что для полноценной терапии больного с кровотечением из верхних отделов ЖКТ недостаточно остановить кровотечение и стабилизировать состояние пациента, необходимо назначить рациональное лечение основного заболевания, вызвавшего кровопотерю. Так, для лечения эрозивно-язвенных процессов, ассоциированных с НР, совершенно очевидна необходимость назначения полноценной эрадикационной терапии, учитывающей не только резистентность НР к метронидазолу, но и полирезистентность к другим антибактериальным средствам. По результатам наших исследований, речь может идти о недельной тройной терапии коллоидным субцитратом висмута (240 мг два раза в день), тетрациклином (750 мг два раза в день) и фуразолидоном (200 мг два раза в день). Возможна и недельная, а при устойчивости к метронидазолу — 14-дневная квадротерапия: омепразол (20 мг два раза в день), коллоидный субцитрат висмута (240 мг два раза в день), тетрациклин (500 мг четыре раза в день) и метронидазол (500 мг два раза в день). Эрадикация НР при данном лечении достигает 85,7—92% [22, 23].
Для профилактики кровотечений, вызванных приемом НПВП при ассоциации с НР, больным, продолжающим принимать противовоспалительные средства по показаниям, следует проводить подобную эрадикационную терапию с обязательным включением в схему ИПП (лосек, париет) по 20 мг два раза в день, с переводом в дальнейшем на поддерживающий курс ИПП в половинной суточной дозе. Возможен прием мизопростола (200 мкг четыре раза в день). Мизопростол также эффективен для предотвращения стрессовых эрозий, хотя и вызывает у ряда пациентов диарею.
Кровотечения из нижних отделов ЖКТ
Наиболее частыми причинами кровотечений из нижнего отдела ЖКТ по А. А. Шептулину (2000) являются:
Средний возраст пациентов с кровотечениями из нижних отделов ЖКТ выше, чем у больных с кровотечениями из верхних отделов ЖКТ. В последние несколько десятилетий показатели смертности от острого кровотечения из нижних отделов ЖКТ несколько снизились, что связывают, в первую очередь, с совершенствованием диагностики кровотечений, благодаря применению колоноскопии и ангиографии, которые позволяют подобрать оптимальный алгоритм хирургического или ангиографического лечения.
Как и при кровотечениях из верхних отделов ЖКТ, 80% всех эпизодов кровотечений из нижних отделов останавливаются самостоятельно, а у 25% пациентов с прекратившимся кровотечением наблюдаются рецидивы. В отличие от кровотечений из верхних отделов ЖКТ, большинство кровотечений из нижних отделов ЖКТ скрытые или незначительные, непостоянные и не требуют госпитализации.
Из всех вышеперечисленных причин кровотечений из нижних отделов ЖТК наиболее распространены (30%) геморрагии из кавернозных гемангиом и ангиодисплазий слизистой оболочки тонкой и толстой кишки (артериовенозные мальформации I, II и III типов). На втором месте — дивертикулез (17%), а в 5—10% случаев у больных при кровотечении из нижних отделов ЖКТ причину кровотечения установить не удается [4].
При дивертикулезе кровоточащий дивертикул чаще обнаруживается в левых отделах толстой кишки [24]. Чаще кровотечения возникают при сопутствующем дивертикулите и травматизации кровеносных сосудов. Степень кровопотери может быть опасна для пожилых людей.
Опухолевые процессы редко дают острое кровотечение, в основном они становятся причиной хронической, скрытой кровопотери и железодефицита. Скрытое кровотечение также чаще сопровождает язвенный колит и болезнь Крона, так как при данной патологии крупные сосуды, как правило, не повреждаются.
Кровотечение при геморрое чаще бывает необильным, однако в ряде случаев могут наблюдаться и массивные кровопотери, требующие неотложных оперативных мероприятий.
Дивертикулярное кровотечение часто манифестирует как острое, безболезненное и проявляется наличием ярко-красной неизмененной крови (гематохезии) в кале, хотя может наблюдаться и мелена, если источник кровотечения располагается в тонкой кишке. Причем чем светлее кровь, тем дистальнее располагается очаг кровотечения. Подобная картина часто отмечается и при ангиодисплазиях. Дифференциальный диагноз в этих случаях обычно проводится на основании колоноскопии или ангиографии. При неопластических процессах клиника кровотечения, как правило, представлена слабыми, интермиттирующими кровотечениями и стулом с положительной реакцией на скрытую кровь. При внутреннем геморрое болевой синдром чаще всего отсутствует, а кровотечение может быть в виде струйки алой крови либо проявляться наличием на туалетной бумаге или вокруг стула крови, но не смешанной с калом, который сохраняет свой обычный цвет. В целом, когда при наличии признаков кровотечения содержимое кишечника сохраняет свой обычный цвет, это свидетельствует о низком расположении источника кровотечения (в ректосигмоидном секторе). Кровотечение при геморрое часто отмечается при натуживании или при прохождении твердых каловых масс. Подобная картина характерна и для пациентов с кровотечением из анальных трещин, однако в этом случае оно часто сопровождаются резким болевым синдромом. Кроме того, те же симптомы могут сопровождать ректальные полипы и карциному прямой кишки. В этой связи пациентам с данными симптомами обязательно должны быть проведены аноскопия и ректороманоскопия.
Кровотечения, источником которых является Меккелев дивертикул, чаще наблюдаются в детском возрасте. Это безболезненные кровотечения, которые могут быть представлены меленой или яркой алой кровью, классически описанной как стул в виде «смородинового желе». Здесь также все зависит от уровня расположения дивертикула. Диагноз ставится на основании радиоизотопных исследований, которые, однако, нередко дают как ложнонегативные, так и ложнопозитивные результаты [25].
Воспалительные заболевания кишечника характеризует болевой синдром, который, как правило, предшествует кровотечению. Кровь у данных пациентов обычно смешивается со стулом, что изменяет его цвет, так как источник кровотечения чаще расположен выше ректосигмоидного отдела толстой кишки. Одновременно обнаружены и другие признаки заболевания, такие, как диарея, тенезмы и др. Инфекционный колит, вызванный патогенной кишечной флорой, также часто может быть представлен кровавой диареей, однако в этом случае существенная кровопотеря отмечается редко. Диагноз в данном случае ставится на основании сигмоскопии с биопсией и посевом кала.
Если поражение кишки носит ишемический характер, наблюдается коликообразная боль в брюшной полости, чаще слева, сопровождаемая в дальнейшем (в пределах суток) кровавой диареей. Для данного вида кровотечения характерна минимальная кровопотеря, реже отмечается массивное кровотечение. Диагностика обычно проводится рентгенологически и колоноскопически с биопсией.
Большое значение в диагностике кровотечений из нижних отделов ЖКТ имеют сведения, полученные при сборе анамнеза и обьективном обследовании больного. Существенную роль играет отягощенная наследственность, перенесенная и имеющаяся хроническая патология (онкологические заболевания у пациента и родственников, в том числе семейный поллипоз толстой кишки, гепатит, цирроз печени, урогенитальная патология), а также условия жизни и работы, контакт с животными и проч.
Осмотр больного часто позволяет сделать целый ряд выводов, например, наличие множественных телеангиэктазий на коже и слизистых предполагает, что они имеются и в кишечной стенке. Кроме того, важно учитывать симптомы имеющейся постгеморрагической железодефицитной анемии, абдоминальных болей, диареи, анорексии, потери веса или наличия пальпируемых образований в брюшной полости. Неоценимое значение в диагностике кровотечений из нижних отделов ЖКТ имеет колоноскопия, а в случаях прогрессирующей кровопотери пациентам показана ангиография.
Однако несмотря на то, что в настоящее время существует богатый арсенал технических средств, не стоит забывать также и о простых, но достаточно информативных методах исследования, доступных в любых условиях, — пальцевом ректальном исследовании, которое может дать ответ на многие вопросы, особенно при патологии прямой кишки. Не случайно в списке диагностических мероприятий при кровотечении из нижних отделов ЖКТ данная процедура стоит на первом месте. Кроме вышеназванных мероприятий (аноскопия, ректороманоскопия, колоноскопия с биопсией, ангиография) не следует забывать и о необходимости исследования кала на скрытую кровь с бензидином (после тщательной подготовки больного). В ряде случаев в постановке правильного диагноза помогают радиоизотопные исследования, компьютерная томография и ЯМР-диагностика.
В 80% случаев острые кровотечения из нижних отделов ЖКТ останавливаются самостоятельно или в ходе лечебных мероприятияй, направленных на терапию основного заболевания. Наиболее эффективной терапией дивертикулярного и ангиодиспластического кровотечений являются: селективная катетеризация с внутриартериальным введением вазопрессина; чрескатетерная эмболизация кишечных артерий; эндоскопическая электро- и лазерокоагуляция; склеротерапия. При геморрое могут применяться такие методы, как местная (в свечах) сосудосуживающая терапия; внутрь назначают 10-процентный раствор хлорида кальция (по одной столовой ложке четыре-пять раз в день). При массивном кровотечении может применяться тампонада прямой кишки. При повторных кровотечениях показано оперативное лечение. При внутреннем геморрое в некоторых случаях назначается склерозирующая терапия варикоцидом, этаксисклероном и другими средствами. Большое значение в профилактике геморроидальных повторных кровотечений придается лечению у данных больных хронического обстипационного синдрома.
Учитывая тот факт, что кровотечения из нижних отделов ЖКТ, значительно чаще имеют скрытый характер и сопровождаются хронической железодефицитной анемией, следует в каждом случае проводить диагностику оккультных кровопотерь и их своевременную терапевтическую коррекцию. Наличие у большинства пациентов с хронической кровопотерей сочетанной патологии органов ЖКТ (хронический атрофический гастрит, дисбактериоз кишечника), неполноценного питания с дефицитом витаминов, а в ряде случаев и злоупотребления алкоголем, создает необходимость назначения комплексной терапии, которую предпочтительнее проводить с помощью комбинированных лекарственных средств. В данном случае, препаратом выбора является препарат Ферро-Фольгамма(, в состав которого входит 100 мг железа сульфата безводного или 37 мг железа, фолиевая кислота (5 мг), цианокобаламин (10 мкг) и аскорбиновая кислота (100 мг). Удачное сочетание указанных ингредиентов в одной лекарственной форме создает условия наиболее эффективного всасывания железа и коррекции патологических процессов. Кроме того, присутствие в препарате рапсового масла, как носителя, защищает слизистую желудка от раздражающего действия железа, что имеет большое значение при его сопутствующем поражении.
Дозы и продолжительность лечения подбираются индивидуально по лабораторным и клиническим показателям. Обычно препарат назначают по 1 капсуле два-три раза в день.
В любом случае терапия больных с желудочно-кишечными кровотечениями должна быть комплексной и учитывать индивидуальные особенности пациентов и сопутствующей патологии.
По вопросам литературы обращайтесь в редакцию
И. В. Маев, доктор медицинских наук, профессор
А. А. Самсонов, доктор медицинских наук
Г. А. Бусарова, кандидат медицинских наук
Н. Р. Агапова
МГМСУ, Москва