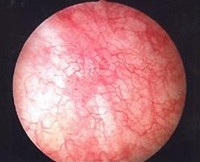
Чем лечить лучевой цистит у женщин
Лечение лучевого цистита
Причины заболевания
При проведении облучения могут развиться осложнения в виде радиационно-индуцированного фиброза. Это происходит в несколько этапов [41]:
Из-за этих процессов развивается ишемия слизистой, повреждается уротелий, прогрессирует подслизистый фиброз и усиливается боль. Если пациенту наряду с облучением назначают химиотерапию, повышается риск появления лучевых повреждений.
Одним из ведущих методов диагностики, который используется перед назначением лечения лучевого цистита у женщин, является цистоскопия, она позволяет установить степень повреждения и его локализацию. С ее помощью врачи могут определить наличие органических изменений в слизистой, присутствие камней.
Лучевой цистит у женщин: симптомы и лечение
Лучевые циститы делятся на ранние (развиваются в период 3-12 месяцев после облучения) или поздние (проявляются через 1-10 лет после окончания лечения).
В первом случае проявляются следующие симптомы [41]:
Во втором случае возможны следующие признаки [41]:
При лучевом цистите самостоятельное лечение лекарственными препаратами крайне не рекомендуется. Необходимо обратиться к врачу, который проведет диагностику и назначит терапию.
Как лечить лучевой цистит?
Лечить повреждения мочевого пузыря из-за облучения сложно, так как выражено угнетение способности тканей к репарации и регенерации. Также присутствует дисфункция уротелия (эпителия мочевого пузыря), вторичная инфекция, снижена сопротивляемость организма. В первую очередь врачи назначают терапию, нацеленную на восстановление функций уротелия и уменьшения симптомов со стороны нижних мочевых путей. [41]
В каких случаях лечение цистита у женщин можно проводить фитопрепаратами?
Фитопрепараты, как правило, могут применяться в комплексном лечении бактериального цистита [7]. Их назначают наряду с антибиотиками [7]. Одним из лекарственных средств, которые могут применяться, является паста Фитолизин® [7]. Этот препарат для лечения цистита содержит 9 экстрактов лекарственных растений и 4 эфирных масла п применяется в комплексной терапии [6]. На основе пасты необходимо приготовить суспензию, из которой, согласно исследованиям, активные компоненты всасываются и доставляются в очаг воспаления быстрее, чем из таблеток [6, 2]. Паста Фитолизин® оказывает диуретическое, противовоспалительное, спазмолитическое действия [6].
Лечение поздних лучевых повреждений мочевого пузыря
В настоящее время лучевая терапия является одним из основных методов лечения злокачественных новообразований органов малого таза. При отсутствии метастазов в регионарные лимфоузлы применение лучевой терапии позволяет добиться полной или частичной регрессии опухоли (рак тела и шейки матки, рак предстательной железы, в меньшей степени рак мочевого пузыря и прямой кишки) в среднем в 70–75% случаев. При этом продолжительность жизни после окончания курса лечебных мероприятий остается относительно высокой и составляет около четырех-пяти лет [1–3].
К сожалению, у части таких больных (10–15%) формируются лучевые повреждения органов малого таза: мочевого пузыря, прямой кишки и внутритазовой клетчатки [4, 5]. Оценивая данные литературы, можно констатировать неудовлетворительные результаты диагностики и лечения лучевых повреждений органов малого таза. Это выражается в частых рецидивах цистита с исходом в сморщивание мочевого пузыря, внутритазовом лучевом фиброзе со сдавлением интрамурального и юкставезикального отделов мочеточников и развитии хронической почечной недостаточности [7–8].
Проведение лучевой терапии может осложниться развитием радиационно-индуцированного фиброза, выраженность которого прямо пропорциональна величине суммарной поглощенной дозы, режиму фракционирования и времени после проведения лучевой терапии. Микроскопическое исследование тканей с радиационно-индуцированным фиброзом показало, что его формирование сопровождается развитием каркаса в подслизистом слое стенки мочевого пузыря, в сетях которого фиксируются стенки мелких артерий и вен. Происходит лучевое повреждение и самой сосудистой стенки, особенно ее адвентиции, что приводит к потере сосудами эластичности и появлению ломкости. Клинически это обнаруживается различной степенью гематурии, вплоть до профузного кровотечения. Развитие в последующем лучевого фиброза всей стенки мочевого пузыря значительно отягощает клинические симптомы и выраженность лучевого цистита [9–11].
В диагностике лучевых циститов важное значение имеют общеклинические, рентгенологические и инструментальные методы исследования. Ведущим методом исследования мочевого пузыря остается цистоскопия, позволяющая достоверно установить локализацию и степень выраженности лучевого повреждения, то есть выявить органические изменения слизистой оболочки, наличие камней и видимых опухолевых элементов, оценить состояние устьев мочеточников.
В настоящей работе проведено исследование эффективности новых методов местного лечения осложненных и неосложненных лучевых циститов. 139 больных были разделены на три группы. Первую группу составили 49 пациентов (17 с неосложненными циститами и 32 – с осложненными). Они получали традиционное местное лечение: Димексид, Колларгол, синтезоновая эмульсия и облепиховое масло. Во вторую группу вошли 52 больных (26 с неосложненными циститами и 26 – с осложненными), у которых для местного лечения использовался препарат УРО-ГИАЛ. В местной терапии третьей группы – 38 пациентов (13 с неосложненными циститами и 25 – с осложненными) – применялась супероксиддисмутаза (препарат Рексод). Кроме того, всем пациентам была назначена антибактериальная, антикоагулянтная, вазоактивная, симптоматическая и иммунная терапия.
Местное лечение больных первой группы начиналось с инстилляций 10%-ного Димексида в объеме 20 мл. Применение этого препарата патогенетически обосновано, поскольку он обладает выраженным противовоспалительным, противоотечным и обезболивающим эффектом. В связи с тем что Димексид является органическим растворителем и легко проникает в ткани, в раствор добавлялись антибиотики (гентамицин, амикацин), фибролизирующие (Лидаза) и противовоспалительные препараты (преднизолон). Инстилляции проводились ежедневно по 20 мл (от 10 до 15 процедур). У больных с микрогематурией или неинтенсивной примесью крови в моче для инстилляций мочевого пузыря дополнительно применялся 3%-ный Колларгол 20 мл на одно введение. При неэффективности монотерапии Колларголом для усиления гемостатического эффекта его чередовали с охлажденной аминокапроновой кислотой. После стихания воспалительных процессов внутрипузырно в подогретом виде один раз в сутки в течение 10–15 дней вводились синтезоновая эмульсия и облепиховое масло. Действие этих препаратов направлено на усиление репараторных процессов в стенке мочевого пузыря. Благодаря жировой основе они оказывают выраженное обволакивающее и обезболивающее действие.
Местное лечение больных второй группы подразумевало применение препарата на основе гиалуроновой кислоты УРО-ГИАЛ. УРО-ГИАЛ – вязкоэластичный протектор межклеточного вещества уротелия мочевого пузыря и уретры. УРО-ГИАЛ позволяет создать вязкоэластичную пленку на слизистой, тем самым защищая ее от агрессивного воздействия мочи и препятствуя адгезии микробов к поврежденной поверхности. Инстилляции УРО-ГИАЛА проводились через день в течение 12–15 дней, затем в режиме одно введение в неделю.
В третьей группе пациентам назначался препарат супероксиддисмутазы Рексод. Рексод прямо инактивирует свободные радикалы, блокирует реакцию перекисных радикалов с арахидоновой кислотой, ослабляет активное действие лейкотриена В4, ингибирует хемотаксис лейкоцитов, значительно уменьшает синтез коллагена фибробластами (способствует регрессии радиационно-индуцированного фиброза). Рексод вводился внутрь мочевого пузыря, при этом содержимое флакона растворяли непосредственно перед введением в 10 мл стерильного физиологического раствора. Инстилляции проводились один раз в сутки на протяжении 15–20 дней.
Результаты и обсуждение
Результаты лечения больных первой группы представлены в таблице 1. Приведенные данные свидетельствуют о значительном уменьшении частоты ночного мочеиспускания и снижении бактериурии у большинства больных как с осложненными, так и с неосложненными циститами. Несмотря на по-прежнему высокий уровень лейкоцитурии, она носила менее выраженный характер. Макрогематурия после лечения не выявлялась у пациентов с неосложненными циститами, но сохранялась у 18% пациентов с осложненными циститами.
Сравнительный анализ УЗИ-признаков лучевых циститов у больных первой группы продемонстрировал, что внутрипузырное применение Димексида позволило очистить мочевой пузырь от солевой инкрустации более чем в 50% случаев. К сожалению, основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) были купированы у незначительного числа пациентов.
Динамика выраженности цистоскопических признаков лучевых циститов у больных первой группы до и после лечения продемонстрирована в таблице 2. У пациентов как с неосложненными, так и осложненными циститами сохранялись воспаление (гиперемия и отек) и телеангиоэктазии. Таким образом, внутрипузырное применение Димексида было наиболее эффективным у пациентов с выраженным болевым синдромом и инкрустированной формой лучевого цистита.
Результаты лечения больных второй группы представлены в таблице 3. Следует отметить выраженное противовоспалительное действие УРО-ГИАЛА. Так, частота ночного мочеиспускания сократилась в два раза более чем у 56% пациентов с неосложненными циститами и у 59% с осложненными циститами. Лейкоцитурия уменьшилась в два раза у больных с осложненными циститами и практически не выявлялась у пациентов с неосложненными циститами (12%), а бактериурия сохранилась только у 27 и 25% больных в обеих подгруппах соответственно.
Основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) исчезли у подавляющего числа больных. Однако УРО-ГИАЛ практически не оказал действия на инкрустированные циститы, особенно у больных со сниженным объемом мочевого пузыря.
Характеристика цистоскопических признаков лучевых циститов у больных второй группы до и после лечения продемонстрирована в таблице 4. Гиперемия и отек беспокоили менее чем 25% больных как с неосложненной, так и осложненной формой цистита. Частота эрозии у пациентов с неосложненными циститами уменьшилась в четыре раза. Однако более чем у 70% пациентов сохранились телеангиоэктазии. Язва мочевого пузыря у больных с осложненными циститами уменьшилась в размерах и очистилась от фибрина.
Можно сделать вывод, что применяемая схема лечения – инстилляции УРО-ГИАЛА – наиболее эффективна у пациентов с выраженным воспалительным процессом и болевым синдромом, связанным с воспалением стенок мочевого пузыря, и может применяться у больных с любой формой лучевого цистита, осложненного бактериальной инфекцией.
Результаты лечения больных третьей группы представлены в таблице 5. Почти у половины больных с неосложненными и осложненными циститами в два раза уменьшилась частота ночного мочеиспускания. У 75 и 90% пациентов соответственно сохранилась лейкоцитурия. Однако бактериурия почти у половины больных в обеих подгруппах не определялась, а макрогематурия исчезла у всех пациентов.
Сравнительная характеристика УЗИ-признаков лучевых циститов у больных третьей группы продемонстрировала достоверное увеличение объема мочевого пузыря у пациентов с микроцистисом, однако в меньшей степени Рексод оказал положительное действие на инкрустацию стенок мочевого пузыря и наличие взвеси в его просвете.
Что касается выраженности цистоскопических признаков лучевых циститов у больных третьей группы (табл. 6), то в результате лечения язва мочевого пузыря исчезла у всех больных, однако более чем у 60% пациентов с осложненными циститами сохранялись признаки воспаления (гиперемия и отек). Таким образом, Рексод можно рекомендовать больным с геморрагическим синдромом, при язвенном лучевом цистите и сниженном объеме мочевого пузыря.
Следует отметить, что используемые препараты (Димексид, УРО-ГИАЛ и Рексод) имеют разную направленность действия. В частности, при выраженном фиброзе стенки мочевого пузыря предпочтение следует отдавать применению инстилляций раствора Димексида. При выраженном воспалительном процессе, сопровождающемся поверхностным нарушением слизистой мочевого пузыря, а также атрофии слизистой наиболее эффективным оказалось применение УРО-ГИАЛА. У больных с гематурией и глубокими нарушениями целостности слизистой мочевого пузыря (язвенно-некротический цистит) наиболее высокие результаты продемонстрировало применение супероксиддисмутазы. Выбор метода лечения должен основываться на данных субъективных жалоб и объективных методов исследования.
ТОП-15 препаратов при цистите
Цистит – воспаление мочевого пузыря. Сопровождается частыми позывами и наличием дискомфорта в процессе мочеиспускания. Как правило, возникает на фоне бактериальной инфекции, но может также быть следствием повреждения или раздражения мочевого пузыря. Страдают как мужчины, так и женщины, причем последние, в силу анатомического строения, обычно сталкиваются с данным заболеванием значительно чаще.
Функции мочевого пузыря полностью определяют его структуру и положение в организме. Орган расположен в нижней части таза в забрюшинном пространстве за лобковой областью.
Классификация препаратов
Причины развития
Многие считают цистит исключительно женской болезнью, но данное мнение ошибочно. В силу анатомических особенностей, у мужчин данное заболевание развивается гораздо реже – что составляет примерно 5% случаев.
Среди предрасполагающих факторов следует выделить общее снижение иммунитета, нарушение процессов кровоснабжения из-за малоподвижного образа жизни. Также не стоит забывать о соблюдении личной гигиены и о том, что опорожнять мочевой пузырь нужно вовремя. Чаще всего заболевание возникает в весенний период.
Рейтинг препаратов от цистита
Как правило, цистит, вызванный бактериальной инфекцией, лечится с помощью антибиотиков, назначенных врачом. При легких формах заболевания специалист может назначить симптоматическое лечение, направленное на улучшение общего самочувствия. Своевременная медикаментозная терапия помогает исключить развитие осложнений.
Мы предлагаем ТОП эффективных препаратов от цистита, которые отличаются спектром действия. Рейтинг основан на эффективности и безопасности лекарственных средств. За основу взяты проведенные исследования и отзывы покупателей.
№1 – «Канефрон Н» (Бионорика СЕ, Германия)
Фитопрепарат, который назначается при заболеваниях мочевыводящих путей и почек. Таблетки, покрытые оболочкой, разработаны на основе корней любистока лекарственного, листьев розмарина и травы золототысячника обыкновенного.
Лучший препарат от цистита оказывает мочегонное, противовоспалительное, спазмолитическое и противомикробное действие. Используется в комплексной терапии лечения хронических инфекций мочевого пузыря.
Лучевой цистит
Лучевой цистит – это реакция тканей мочевого пузыря на ионизирующее облучение, проводимое в рамках лечения злокачественных опухолей малого таза. Симптомы зависят от полученной лучевой нагрузки, варьируются от незначительного дискомфорта при мочеиспускании, частых позывов и микрогематурии до выраженных болей, появления рецидивирующего кровотечения, угрожающего жизни. Диагноз подтверждают с помощью общего анализа мочи, цистоскопии. Лечение пострадиационного цистита определяется степенью выраженности поражения, может быть консервативным или оперативным с выполнением цистэктомии, решением вопроса с отведением мочи.
МКБ-10
Общие сведения
Лучевой цистит регистрируют у 5-21% пациентов как осложнение лучевой терапии. Наиболее часто симптомы появляются после лечения рака мочевого пузыря (18%), простаты (14%), шейки матки (5%). Патология развивается в среднем через 32 недели после лечения, у мужчин чаще, чем у женщин (2,8:1). Конформная лучевая терапия, брахитерапия сопряжены с меньшей вероятностью возникновения пострадиационного цистита по сравнению с обычной. Но даже при таком лечении случайное облучение близлежащих тканей неизбежно из-за проникновения новообразования в окружающие органы или из-за близости рака к соседним структурам таза.
Причины
Во время лучевой терапии происходит передача энергии ионизирующего излучения молекулам опухолевых клеток и тканям соседних органов, в частности – мочевому пузырю, прямой кишке. В результате альтерации нарушается трофика, кровоснабжение, позднее развиваются фиброзно-склерозирующие изменения. Пострадиационный цистит вызывает прохождение лучевой терапии по поводу опухолей:
Определенное значение имеют локализация новообразования, стадия болезни, ежедневная и суммарная доза облучения (количество сеансов), тип лучевой терапии. К способствующим циститу факторам относятся:
Патогенез
Радиация взаимодействует с внутриклеточной жидкостью, в результате высвобождаются свободные радикалы, нарушающие синтез ДНК, что приводит к гибели клеток. На фоне терапии повреждаются мембраны как раковых, так и здоровых клеток, изменения затрагивают сосуды. Субэндотелиальная пролиферация, отек постепенно истощают кровоснабжение облученной зоны. Неоваскуляризация, неадекватная регенерация провоцируют формирование хрупких поверхностных сосудов, ответственных за макрогематурию при геморрагическом цистите.
Отложение коллагена запускает процессы рубцевания, способствует дальнейшей облитерации кровеносных сосудов, вследствие чего развивается гипоксия, некроз. В мочевом пузыре на фоне ишемии слизистой оболочки повреждается уротелий, что вызывает подслизистый фиброз, поскольку субэпителиальные ткани подвергаются едкому воздействию мочи. Образование язв, поражение нервов, пострадиационный фиброз обеспечивают появление развернутой клинической симптоматики.
Классификация
Лучевой цистит может быть ранним, возникающим в течение 4 недель или 6-12 месяцев после терапии, и поздним, с появлением симптомов спустя год или позже. Выделяют острое и хроническое течение пострадиационного воспаления. Специалисты в сфере онкоурологии используют в работе специальную шкалу для оценки степени выраженности изменений мочевого пузыря, подвергшегося лучевому воздействию:
Симптомы лучевого цистита
Сразу или через несколько недель после одномоментного получения значительной дозы радиации развивается острый воспалительный процесс. Как правило, ранний цистит является самоограниченным, симптомы аналогичны острому инфекционному воспалению, включают рези при учащенном мочеиспускании и после, боли внизу живота, ургентные позывы на мочевыделение. Может присутствовать кровь в моче, но более типична микрогематурия. Отмечается хороший ответ на терапию.
Лучевой цистит, возникший спустя несколько месяцев либо лет после лечения, может проявляться постоянной дизурией, сильной болью, позывами к мочеиспусканию через каждые 10-15 минут из-за формирования микроциста, выделением урины с кровью, стойкой инконтиненцией. Макрогематурия приобретает рецидивирующий характер, обнаруживается значительная кровопотеря. Повышение температуры свидетельствует о вторичном бактериальном инфицировании.
Осложнения
Лучевой цистит осложняется присоединением инфекции с развитием бактериального воспалительного процесса в почках (пиелонефрит в 20%), прогрессирующим уменьшением емкости или рубцовым сморщиванием органа и неоплазией (менее 2%), образованием свища (2%), контрактуры шейки (3-5%). При выраженном пострадиационном воспалении возникает некупируемый хронический болевой синдром, значительно ухудшающий качество жизни.
Кровотечению из видоизмененных сосудов (геморрагический цистит в 3-5%) нередко сопутствует анемия, иногда частота и выраженность кровотечения настолько значительна, что требуется проведение цистэктомии, поскольку неоднократные коагуляции лишь усугубляют фиброзно-склеротический процесс. Гематурия может сопровождаться образованием сгустков, которые приводят к острой задержке мочеиспускания за счет гемотампонады уретры.
Диагностика
Прохождение лечения с использованием ионизирующего облучения с отсроченным появлением типичных жалоб – основной критерий, на основании которого врач-уролог выставляет предварительный диагноз лучевого цистита. Учитывая то, что данные симптомы могут свидетельствовать о ряде других патологических процессов, показано прохождение углубленного клинико-урологического обследования, которое включает:
Дифференциацию осуществляют между уроцистолитиазом, распространением опухоли из малого таза в пузырь, прогрессированием рака, сопровождающегося кровотечением, болевым синдромом. КТ и МРТ становятся основными диагностическими процедурами в данной клинической ситуации.
Лечение лучевого цистита
Терапевтические мероприятия зависят от выраженности процесса, в каждом случае определяются индивидуально. Первая и вторая степени цистита после облучения требуют активной тактики только при наличии жалоб. Цистэктомия рассматривается как крайний вариант для лечения постлучевого цистита, выполняется при безуспешности консервативной терапии.
Медикаментозное лечение
Радиационно-индуцированная гематурия может быть легкой или опасной для жизни, во втором случае прибегают к реанимационным мероприятиям, переливанию компонентов крови. Перечень препаратов для лечения включает:
Инстилляции в мочевой пузырь
Вливание растворов – следующий этап лечения при неэффективности пероральной терапии лучевого цистита и налаженной системы орошения. Используют следующие препараты:
Хирургическое лечение
Если консервативная терапия и внутрипузырные инстилляции не могут остановить кровотечение, прибегают к различным эндоскопическим или чрескожным вмешательствам. Цистоскопия с фульгурацией проблемных участков, эвакуация кровяного сгустка, выполнение электрокоагуляции являются разумными шагами в дальнейшей тактике. Виды вмешательств при лучевом цистите:
Физиотерапия
Гипербарическая кислородная терапия (оксигенация) способствует нормализации ангиогенеза, мобилизации стволовых клеток, остановке кровотечения за счет активации процессов фибринолиза, разрешению ишемии. Используется как дополнительный способ лечения лучевого цистита. Проведение оксигенобаротерапии не имеет каких-либо неблагоприятных последствий.
Прогноз и профилактика
Лучевой цистит, развившийся через 4-6 недель от начала сеансов ЛТ, имеет более благоприятный прогноз. Улучшение наступает примерно через 1,5 месяца, но у 5-20% процесс переходит в стойкую форму с рецидивирующими клиническими проявлениями через несколько месяцев или даже 10-20 лет. Хронические формы менее благоприятны.
Профилактика подразумевает выбор типа лучевой терапии с максимальным воздействием на опухоль, но не на соседние ткани, выполнение инстилляций на основе гиалуроновой кислоты с превентивной целью, прием растительных диуретиков. Исследования показали уменьшение симптомов цистита при использовании добавок, содержащих клюквенный экстракт.
Чем лечить лучевой цистит у женщин
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука
Журнал: Онкология. Журнал им. П.А. Герцена. 2013;2(6): 31-35
Жариков А. А., Терехов О. В., Пасов В. В. Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука. Онкология. Журнал им. П.А. Герцена. 2013;2(6):31-35.
Zharikov A A, Terekhov O V, Pasov V V. Ultrasound-guided mini-invasive treatment of patients with late radiation injuries to small pelvic organs. P.A. Herzen Journal of Oncology. 2013;2(6):31-35.
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
Проведено лечение 60 больных с поздними лучевыми повреждениями органов малого таза (циститы, ректиты и внутритазовый лучевой фиброз с нарушением функции одной или обеих почек). В режиме реального времени под ультразвуковым контролем трансперинеальным или трансвагинальным доступом к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников) подводится игла и вводится супероксиддисмутаза. Для максимально точной ее траектории используются специальные адаптеры на ректальный или вагинальный датчик. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3-6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении. При контрольном обследовании у большей части пациентов выявлены сокращение язвенного дефекта в мочевом пузыре, уменьшение степени выраженности фиброза в окружающих тканях, усиление кровотока, уменьшение болевого синдрома, дизурии и выделения крови, а также срока пребывания в стационаре в среднем на 1 нед.
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
В общей структуре онкологической заболеваемости опухоли малого таза составляют более 25,0%. Среди мужского населения чаще встречается рак предстательной железы (9,7%), а среди женского — рак тела и шейки матки (7,2%) [1].
Одним из ведущих методов лечения злокачественных новообразований органов малого таза является лучевая терапия (ЛТ), которая применяется как в самостоятельном варианте, так и в комбинации с другими методами лечения (хирургическим, химиотерапевтическим, гормональным) [2, 3]. На поздних стадиях развития рака органов малого таза ЛТ подчас остается единственным методом лечения, позволяющим продлить жизнь пациента и улучшить ее качество.
Улучшение дозиметрического контроля, использование новых методик облучения и современной аппаратуры, а также адекватная подготовка больных привели к снижению частоты развития местных лучевых повреждений [4]. Однако в некоторых случаях необходимо применять суммарную очаговую дозу (СОД) облучения, которая значительно превышает толерантность здоровых тканей к ионизирующему излучению, или прибегать к повторному облучению, что, как правило, является основной причиной развития поздних лучевых повреждений.
Анатомическая близость и гистологическая схожесть органов малого таза определяют сходство патологических процессов, вызванных проведением ЛТ [5]. Наиболее часто развиваются поздние лучевые циститы и ректиты, а также внутритазовый лучевой фиброз окружающих мягких тканей, вызывающий сдавление мочеточника с одной или обеих сторон. В результате развивается клиническая симптоматика одно- или двустороннего гидронефроза [6].
Цель настоящей работы — повышение эффективности лечения больных с поздними лучевыми повреждениями органов малого таза.
Материалы и методы
В настоящем исследовании проведен анализ результатов обследования и лечения 60 больных с поздними лучевыми повреждениями органов малого таза.
Среди больных преобладали женщины (55 человек), возраст которых варьировал от 51 до 70 лет (табл. 1).
У большинства (58,3%) больных диагностирован рак шейки матки. Лучевые повреждения в результате проведения ЛТ в самостоятельном варианте выявлены у 71,2% больных, после комбинированного лечения — у 28,8% (табл. 2).
Все больные были обследованы с использованием полного комплекса традиционных клинико-лабораторных исследований. Особое внимание уделялось данным ультразвукового исследования и цистоскопии. При подозрении на рецидив злокачественного новообразования у части больных выполняли компьютерную и/или магнитно-резонансную томографию.
Из всех постлучевых повреждений органов малого таза наиболее часто встречались поздние лучевые циститы. Дисфункция мочевого пузыря, вызванная облучением, была обусловлена следующими факторами: непосредственным повреждением ионизирующим излучением слизистой оболочки мочевого пузыря; патологическим воздействием на его аппарат иннервации; повреждением гладкой мускулатуры детрузора и сфинктера; развитием радиационно-индуцированного фиброза.
Клинические проявления лучевого цистита заключаются в выраженной дизурии, синдроме тазовой боли, гематурии, наличии признаков мочевых свищей, а также атаках пиелонефрита.
На втором месте по частоте встречаемости был постлучевой ректит, характеризующийся наличием постоянных, разной интенсивности болей в прямой кишке, усиливающихся при дефекации. Стул, как правило, нерегулярный, возможны и запоры, и поносы с примесью слизи, крови.
Мочевой пузырь — один из органов малого таза, наиболее доступный для лучевых методов исследования. Наиболее часто применяется метод ультразвуковой визуализации. Для выявления постлучевых изменений органов малого таза ультразвуковой метод предоставляет широкие диагностические возможности. С его помощью оценивают состояние полостных систем почек — степень выраженности расширения ЧЛС, толщину паренхимы почек при сдавлении мочеточников внутритазовым лучевым фиброзом, объем мочевого пузыря, наличие солевых инкрустаций его стенок и камней в его полости, патологических взвесей и сгустков крови, оценивают степень выраженности отека слизистой оболочки пузыря [7]. Также возможно определение максимально выраженной локализации фиброза в предстательной железе и параректальной клетчатке и состояния стенки прямой кишки [8].
Комбинируя сочетание В-режима с цветовым допплеровским картированием, определяется степень выраженности васкуляризации зоны интереса, что в ряде случаев позволяет проводить дифференциальную диагностику между местным рецидивом и постлучевым изменением органов и окружающих их мягких тканей, а также контролировать эффективность лечебных мероприятий [9] (рис. 1). 
С целью консервативного лечения постлучевых повреждений органов малого таза мы применяем супероксиддисмутазу, обладающую антиоксидантным, антицитолитическим и противовоспалительным действием.
Основным действующим веществом препарата является рекомбинантная супероксиддисмутаза человека, получаемая по генно-инженерной технологии с использованием в качестве продуцента культуры дрожжей Sacch. сerevisiae, штамм Y2134. Применение супероксиддисмутазы способствует регрессии радиационно-индуцированного фиброза. При изучении его аллергенности не было выявлено ни одного случая аллергических реакций.
Основные механизмы действия супероксиддисмутазы: прямая инактивация свободных радикалов; блокировка их взаимодействия с арахидоновой кислотой; ингибиция хемотаксиса лейкоцитов; индукция обратимости фибробластов.
В связи с анатомическими особенностями расположения органов малого таза и возможностью развития ятрогенных осложнений существуют определенные ограничения в инъекционном доступе к зоне поражения и доставке лечебного средства в патологический очаг. Для решения этой проблемы мы применяем малоинвазивную методику введения фармпрепарата под ультразвуковым контролем с использованием аппаратов Siemens Acuson X300 и B-K Medical Hawk 2102 EXL. Визуализация патологической зоны в малом тазу у женщин выполнялась трансвагинальным методом, у мужчин — трансректальным. В первом случае фармпрепарат вводится непосредственно трансвагинально, а во втором — трансперинеально. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3—6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении.
Прицельная точность введения препарата в область поражения достигается с помощью специальных адаптеров, фиксируемых на ультразвуковом датчике. В адаптере расположены направляющие для иглы, соответствующие контрольным метками на экране ультразвукового сканера, что позволяет визуализировать ход иглы в режиме реального времени от момента входа в мягкие ткани до непосредственного введения препарата. Таким образом решается проблема подведения лечебного средства к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников, стенка прямой кишки) (рис. 2, 3). 

Результаты
С использованием данной методики лечебные мероприятия были выполнены у 60 больных с различными вариантами постлучевых повреждений органов малого таза. Из них у 22 пациентов констатирован язвенный цистит, у 17 — ректит, у 9 — сочетание поражения прямой кишки и мочевого пузыря на фоне синдрома тазовой боли, у 12 — внутритазовый лучевой фиброз с нарушением функции одной или обеих почек.
Статус боли у больных с лучевыми повреждениями представлен в табл. 3.
В табл. 4 
При проведении цистоскопии получены данные, свидетельствующие об эффективности проведенного лечения (табл. 6). 
Заключение
Несмотря на снижение частоты развития местных лучевых повреждений органов малого таза, данная проблема на сегодняшний день остается актуальной. Предложенный способ лечения таких больных показал свою практическую эффективность. По данным ультразвукового исследования, в результате проведенного лечения на 15% сократилась солевая инкрустация стенок мочевого пузыря, на 37,5% сократился их отек, достигнут нормальный объем его наполнения. В 100% случаев исчезли патологические примеси в полости мочевого пузыря. По данным цистоскопии язвенные дефекты сократились на 34%, отек — на 47%, эрозии — на 35,5%. У 2 пациентов восстановлена проходимость мочеточников и функция почек, что подтверждено данными внутривенной урографии и биохимическим анализом крови, удалены нефростомы. Таким образом, использование малоинвазивной методики введения супероксиддисмутазы под контролем ультразвуковой визуализации позволяет повысить эффективность лечения, сократить срок пребывания в стационаре на 1 нед, улучшить качество жизни больных с постлучевыми повреждениями органов малого таза.
Лечение лучевого цистита
Причины заболевания
При проведении облучения могут развиться осложнения в виде радиационно-индуцированного фиброза. Это происходит в несколько этапов [41]:
Из-за этих процессов развивается ишемия слизистой, повреждается уротелий, прогрессирует подслизистый фиброз и усиливается боль. Если пациенту наряду с облучением назначают химиотерапию, повышается риск появления лучевых повреждений.
Одним из ведущих методов диагностики, который используется перед назначением лечения лучевого цистита у женщин, является цистоскопия, она позволяет установить степень повреждения и его локализацию. С ее помощью врачи могут определить наличие органических изменений в слизистой, присутствие камней.
Лучевой цистит у женщин: симптомы и лечение
Лучевые циститы делятся на ранние (развиваются в период 3-12 месяцев после облучения) или поздние (проявляются через 1-10 лет после окончания лечения).
В первом случае проявляются следующие симптомы [41]:
Во втором случае возможны следующие признаки [41]:
При лучевом цистите самостоятельное лечение лекарственными препаратами крайне не рекомендуется. Необходимо обратиться к врачу, который проведет диагностику и назначит терапию.
Как лечить лучевой цистит?
Лечить повреждения мочевого пузыря из-за облучения сложно, так как выражено угнетение способности тканей к репарации и регенерации. Также присутствует дисфункция уротелия (эпителия мочевого пузыря), вторичная инфекция, снижена сопротивляемость организма. В первую очередь врачи назначают терапию, нацеленную на восстановление функций уротелия и уменьшения симптомов со стороны нижних мочевых путей. [41]
В каких случаях лечение цистита у женщин можно проводить фитопрепаратами?
Фитопрепараты, как правило, могут применяться в комплексном лечении бактериального цистита [7]. Их назначают наряду с антибиотиками [7]. Одним из лекарственных средств, которые могут применяться, является паста Фитолизин® [7]. Этот препарат для лечения цистита содержит 9 экстрактов лекарственных растений и 4 эфирных масла п применяется в комплексной терапии [6]. На основе пасты необходимо приготовить суспензию, из которой, согласно исследованиям, активные компоненты всасываются и доставляются в очаг воспаления быстрее, чем из таблеток [6, 2]. Паста Фитолизин® оказывает диуретическое, противовоспалительное, спазмолитическое действия [6].
ТОП-15 препаратов при цистите
Цистит – воспаление мочевого пузыря. Сопровождается частыми позывами и наличием дискомфорта в процессе мочеиспускания. Как правило, возникает на фоне бактериальной инфекции, но может также быть следствием повреждения или раздражения мочевого пузыря. Страдают как мужчины, так и женщины, причем последние, в силу анатомического строения, обычно сталкиваются с данным заболеванием значительно чаще.
Функции мочевого пузыря полностью определяют его структуру и положение в организме. Орган расположен в нижней части таза в забрюшинном пространстве за лобковой областью.
Классификация препаратов
Причины развития
Многие считают цистит исключительно женской болезнью, но данное мнение ошибочно. В силу анатомических особенностей, у мужчин данное заболевание развивается гораздо реже – что составляет примерно 5% случаев.
Среди предрасполагающих факторов следует выделить общее снижение иммунитета, нарушение процессов кровоснабжения из-за малоподвижного образа жизни. Также не стоит забывать о соблюдении личной гигиены и о том, что опорожнять мочевой пузырь нужно вовремя. Чаще всего заболевание возникает в весенний период.
Рейтинг препаратов от цистита
Как правило, цистит, вызванный бактериальной инфекцией, лечится с помощью антибиотиков, назначенных врачом. При легких формах заболевания специалист может назначить симптоматическое лечение, направленное на улучшение общего самочувствия. Своевременная медикаментозная терапия помогает исключить развитие осложнений.
Мы предлагаем ТОП эффективных препаратов от цистита, которые отличаются спектром действия. Рейтинг основан на эффективности и безопасности лекарственных средств. За основу взяты проведенные исследования и отзывы покупателей.
№1 – «Канефрон Н» (Бионорика СЕ, Германия)
Фитопрепарат, который назначается при заболеваниях мочевыводящих путей и почек. Таблетки, покрытые оболочкой, разработаны на основе корней любистока лекарственного, листьев розмарина и травы золототысячника обыкновенного.
Лучший препарат от цистита оказывает мочегонное, противовоспалительное, спазмолитическое и противомикробное действие. Используется в комплексной терапии лечения хронических инфекций мочевого пузыря.
Лечение поздних лучевых повреждений мочевого пузыря
В настоящее время лучевая терапия является одним из основных методов лечения злокачественных новообразований органов малого таза. При отсутствии метастазов в регионарные лимфоузлы применение лучевой терапии позволяет добиться полной или частичной регрессии опухоли (рак тела и шейки матки, рак предстательной железы, в меньшей степени рак мочевого пузыря и прямой кишки) в среднем в 70–75% случаев. При этом продолжительность жизни после окончания курса лечебных мероприятий остается относительно высокой и составляет около четырех-пяти лет [1–3].
К сожалению, у части таких больных (10–15%) формируются лучевые повреждения органов малого таза: мочевого пузыря, прямой кишки и внутритазовой клетчатки [4, 5]. Оценивая данные литературы, можно констатировать неудовлетворительные результаты диагностики и лечения лучевых повреждений органов малого таза. Это выражается в частых рецидивах цистита с исходом в сморщивание мочевого пузыря, внутритазовом лучевом фиброзе со сдавлением интрамурального и юкставезикального отделов мочеточников и развитии хронической почечной недостаточности [7–8].
Проведение лучевой терапии может осложниться развитием радиационно-индуцированного фиброза, выраженность которого прямо пропорциональна величине суммарной поглощенной дозы, режиму фракционирования и времени после проведения лучевой терапии. Микроскопическое исследование тканей с радиационно-индуцированным фиброзом показало, что его формирование сопровождается развитием каркаса в подслизистом слое стенки мочевого пузыря, в сетях которого фиксируются стенки мелких артерий и вен. Происходит лучевое повреждение и самой сосудистой стенки, особенно ее адвентиции, что приводит к потере сосудами эластичности и появлению ломкости. Клинически это обнаруживается различной степенью гематурии, вплоть до профузного кровотечения. Развитие в последующем лучевого фиброза всей стенки мочевого пузыря значительно отягощает клинические симптомы и выраженность лучевого цистита [9–11].
В диагностике лучевых циститов важное значение имеют общеклинические, рентгенологические и инструментальные методы исследования. Ведущим методом исследования мочевого пузыря остается цистоскопия, позволяющая достоверно установить локализацию и степень выраженности лучевого повреждения, то есть выявить органические изменения слизистой оболочки, наличие камней и видимых опухолевых элементов, оценить состояние устьев мочеточников.
В настоящей работе проведено исследование эффективности новых методов местного лечения осложненных и неосложненных лучевых циститов. 139 больных были разделены на три группы. Первую группу составили 49 пациентов (17 с неосложненными циститами и 32 – с осложненными). Они получали традиционное местное лечение: Димексид, Колларгол, синтезоновая эмульсия и облепиховое масло. Во вторую группу вошли 52 больных (26 с неосложненными циститами и 26 – с осложненными), у которых для местного лечения использовался препарат УРО-ГИАЛ. В местной терапии третьей группы – 38 пациентов (13 с неосложненными циститами и 25 – с осложненными) – применялась супероксиддисмутаза (препарат Рексод). Кроме того, всем пациентам была назначена антибактериальная, антикоагулянтная, вазоактивная, симптоматическая и иммунная терапия.
Местное лечение больных первой группы начиналось с инстилляций 10%-ного Димексида в объеме 20 мл. Применение этого препарата патогенетически обосновано, поскольку он обладает выраженным противовоспалительным, противоотечным и обезболивающим эффектом. В связи с тем что Димексид является органическим растворителем и легко проникает в ткани, в раствор добавлялись антибиотики (гентамицин, амикацин), фибролизирующие (Лидаза) и противовоспалительные препараты (преднизолон). Инстилляции проводились ежедневно по 20 мл (от 10 до 15 процедур). У больных с микрогематурией или неинтенсивной примесью крови в моче для инстилляций мочевого пузыря дополнительно применялся 3%-ный Колларгол 20 мл на одно введение. При неэффективности монотерапии Колларголом для усиления гемостатического эффекта его чередовали с охлажденной аминокапроновой кислотой. После стихания воспалительных процессов внутрипузырно в подогретом виде один раз в сутки в течение 10–15 дней вводились синтезоновая эмульсия и облепиховое масло. Действие этих препаратов направлено на усиление репараторных процессов в стенке мочевого пузыря. Благодаря жировой основе они оказывают выраженное обволакивающее и обезболивающее действие.
Местное лечение больных второй группы подразумевало применение препарата на основе гиалуроновой кислоты УРО-ГИАЛ. УРО-ГИАЛ – вязкоэластичный протектор межклеточного вещества уротелия мочевого пузыря и уретры. УРО-ГИАЛ позволяет создать вязкоэластичную пленку на слизистой, тем самым защищая ее от агрессивного воздействия мочи и препятствуя адгезии микробов к поврежденной поверхности. Инстилляции УРО-ГИАЛА проводились через день в течение 12–15 дней, затем в режиме одно введение в неделю.
В третьей группе пациентам назначался препарат супероксиддисмутазы Рексод. Рексод прямо инактивирует свободные радикалы, блокирует реакцию перекисных радикалов с арахидоновой кислотой, ослабляет активное действие лейкотриена В4, ингибирует хемотаксис лейкоцитов, значительно уменьшает синтез коллагена фибробластами (способствует регрессии радиационно-индуцированного фиброза). Рексод вводился внутрь мочевого пузыря, при этом содержимое флакона растворяли непосредственно перед введением в 10 мл стерильного физиологического раствора. Инстилляции проводились один раз в сутки на протяжении 15–20 дней.
Результаты и обсуждение
Результаты лечения больных первой группы представлены в таблице 1. Приведенные данные свидетельствуют о значительном уменьшении частоты ночного мочеиспускания и снижении бактериурии у большинства больных как с осложненными, так и с неосложненными циститами. Несмотря на по-прежнему высокий уровень лейкоцитурии, она носила менее выраженный характер. Макрогематурия после лечения не выявлялась у пациентов с неосложненными циститами, но сохранялась у 18% пациентов с осложненными циститами.
Сравнительный анализ УЗИ-признаков лучевых циститов у больных первой группы продемонстрировал, что внутрипузырное применение Димексида позволило очистить мочевой пузырь от солевой инкрустации более чем в 50% случаев. К сожалению, основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) были купированы у незначительного числа пациентов.
Динамика выраженности цистоскопических признаков лучевых циститов у больных первой группы до и после лечения продемонстрирована в таблице 2. У пациентов как с неосложненными, так и осложненными циститами сохранялись воспаление (гиперемия и отек) и телеангиоэктазии. Таким образом, внутрипузырное применение Димексида было наиболее эффективным у пациентов с выраженным болевым синдромом и инкрустированной формой лучевого цистита.
Результаты лечения больных второй группы представлены в таблице 3. Следует отметить выраженное противовоспалительное действие УРО-ГИАЛА. Так, частота ночного мочеиспускания сократилась в два раза более чем у 56% пациентов с неосложненными циститами и у 59% с осложненными циститами. Лейкоцитурия уменьшилась в два раза у больных с осложненными циститами и практически не выявлялась у пациентов с неосложненными циститами (12%), а бактериурия сохранилась только у 27 и 25% больных в обеих подгруппах соответственно.
Основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) исчезли у подавляющего числа больных. Однако УРО-ГИАЛ практически не оказал действия на инкрустированные циститы, особенно у больных со сниженным объемом мочевого пузыря.
Характеристика цистоскопических признаков лучевых циститов у больных второй группы до и после лечения продемонстрирована в таблице 4. Гиперемия и отек беспокоили менее чем 25% больных как с неосложненной, так и осложненной формой цистита. Частота эрозии у пациентов с неосложненными циститами уменьшилась в четыре раза. Однако более чем у 70% пациентов сохранились телеангиоэктазии. Язва мочевого пузыря у больных с осложненными циститами уменьшилась в размерах и очистилась от фибрина.
Можно сделать вывод, что применяемая схема лечения – инстилляции УРО-ГИАЛА – наиболее эффективна у пациентов с выраженным воспалительным процессом и болевым синдромом, связанным с воспалением стенок мочевого пузыря, и может применяться у больных с любой формой лучевого цистита, осложненного бактериальной инфекцией.
Результаты лечения больных третьей группы представлены в таблице 5. Почти у половины больных с неосложненными и осложненными циститами в два раза уменьшилась частота ночного мочеиспускания. У 75 и 90% пациентов соответственно сохранилась лейкоцитурия. Однако бактериурия почти у половины больных в обеих подгруппах не определялась, а макрогематурия исчезла у всех пациентов.
Сравнительная характеристика УЗИ-признаков лучевых циститов у больных третьей группы продемонстрировала достоверное увеличение объема мочевого пузыря у пациентов с микроцистисом, однако в меньшей степени Рексод оказал положительное действие на инкрустацию стенок мочевого пузыря и наличие взвеси в его просвете.
Что касается выраженности цистоскопических признаков лучевых циститов у больных третьей группы (табл. 6), то в результате лечения язва мочевого пузыря исчезла у всех больных, однако более чем у 60% пациентов с осложненными циститами сохранялись признаки воспаления (гиперемия и отек). Таким образом, Рексод можно рекомендовать больным с геморрагическим синдромом, при язвенном лучевом цистите и сниженном объеме мочевого пузыря.
Следует отметить, что используемые препараты (Димексид, УРО-ГИАЛ и Рексод) имеют разную направленность действия. В частности, при выраженном фиброзе стенки мочевого пузыря предпочтение следует отдавать применению инстилляций раствора Димексида. При выраженном воспалительном процессе, сопровождающемся поверхностным нарушением слизистой мочевого пузыря, а также атрофии слизистой наиболее эффективным оказалось применение УРО-ГИАЛА. У больных с гематурией и глубокими нарушениями целостности слизистой мочевого пузыря (язвенно-некротический цистит) наиболее высокие результаты продемонстрировало применение супероксиддисмутазы. Выбор метода лечения должен основываться на данных субъективных жалоб и объективных методов исследования.
Чем лечить лучевой цистит у женщин
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука
Журнал: Онкология. Журнал им. П.А. Герцена. 2013;2(6): 31-35
Жариков А. А., Терехов О. В., Пасов В. В. Лечение больных с поздними лучевыми повреждениями органов малого таза с применением малоинвазивной методики под контролем ультразвука. Онкология. Журнал им. П.А. Герцена. 2013;2(6):31-35.
Zharikov A A, Terekhov O V, Pasov V V. Ultrasound-guided mini-invasive treatment of patients with late radiation injuries to small pelvic organs. P.A. Herzen Journal of Oncology. 2013;2(6):31-35.
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
Проведено лечение 60 больных с поздними лучевыми повреждениями органов малого таза (циститы, ректиты и внутритазовый лучевой фиброз с нарушением функции одной или обеих почек). В режиме реального времени под ультразвуковым контролем трансперинеальным или трансвагинальным доступом к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников) подводится игла и вводится супероксиддисмутаза. Для максимально точной ее траектории используются специальные адаптеры на ректальный или вагинальный датчик. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3-6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении. При контрольном обследовании у большей части пациентов выявлены сокращение язвенного дефекта в мочевом пузыре, уменьшение степени выраженности фиброза в окружающих тканях, усиление кровотока, уменьшение болевого синдрома, дизурии и выделения крови, а также срока пребывания в стационаре в среднем на 1 нед.
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
ФГБУ «Медицинский радиологический научный центр» Минздрава России, Обнинск
В общей структуре онкологической заболеваемости опухоли малого таза составляют более 25,0%. Среди мужского населения чаще встречается рак предстательной железы (9,7%), а среди женского — рак тела и шейки матки (7,2%) [1].
Одним из ведущих методов лечения злокачественных новообразований органов малого таза является лучевая терапия (ЛТ), которая применяется как в самостоятельном варианте, так и в комбинации с другими методами лечения (хирургическим, химиотерапевтическим, гормональным) [2, 3]. На поздних стадиях развития рака органов малого таза ЛТ подчас остается единственным методом лечения, позволяющим продлить жизнь пациента и улучшить ее качество.
Улучшение дозиметрического контроля, использование новых методик облучения и современной аппаратуры, а также адекватная подготовка больных привели к снижению частоты развития местных лучевых повреждений [4]. Однако в некоторых случаях необходимо применять суммарную очаговую дозу (СОД) облучения, которая значительно превышает толерантность здоровых тканей к ионизирующему излучению, или прибегать к повторному облучению, что, как правило, является основной причиной развития поздних лучевых повреждений.
Анатомическая близость и гистологическая схожесть органов малого таза определяют сходство патологических процессов, вызванных проведением ЛТ [5]. Наиболее часто развиваются поздние лучевые циститы и ректиты, а также внутритазовый лучевой фиброз окружающих мягких тканей, вызывающий сдавление мочеточника с одной или обеих сторон. В результате развивается клиническая симптоматика одно- или двустороннего гидронефроза [6].
Цель настоящей работы — повышение эффективности лечения больных с поздними лучевыми повреждениями органов малого таза.
Материалы и методы
В настоящем исследовании проведен анализ результатов обследования и лечения 60 больных с поздними лучевыми повреждениями органов малого таза.
Среди больных преобладали женщины (55 человек), возраст которых варьировал от 51 до 70 лет (табл. 1).
У большинства (58,3%) больных диагностирован рак шейки матки. Лучевые повреждения в результате проведения ЛТ в самостоятельном варианте выявлены у 71,2% больных, после комбинированного лечения — у 28,8% (табл. 2).
Все больные были обследованы с использованием полного комплекса традиционных клинико-лабораторных исследований. Особое внимание уделялось данным ультразвукового исследования и цистоскопии. При подозрении на рецидив злокачественного новообразования у части больных выполняли компьютерную и/или магнитно-резонансную томографию.
Из всех постлучевых повреждений органов малого таза наиболее часто встречались поздние лучевые циститы. Дисфункция мочевого пузыря, вызванная облучением, была обусловлена следующими факторами: непосредственным повреждением ионизирующим излучением слизистой оболочки мочевого пузыря; патологическим воздействием на его аппарат иннервации; повреждением гладкой мускулатуры детрузора и сфинктера; развитием радиационно-индуцированного фиброза.
Клинические проявления лучевого цистита заключаются в выраженной дизурии, синдроме тазовой боли, гематурии, наличии признаков мочевых свищей, а также атаках пиелонефрита.
На втором месте по частоте встречаемости был постлучевой ректит, характеризующийся наличием постоянных, разной интенсивности болей в прямой кишке, усиливающихся при дефекации. Стул, как правило, нерегулярный, возможны и запоры, и поносы с примесью слизи, крови.
Мочевой пузырь — один из органов малого таза, наиболее доступный для лучевых методов исследования. Наиболее часто применяется метод ультразвуковой визуализации. Для выявления постлучевых изменений органов малого таза ультразвуковой метод предоставляет широкие диагностические возможности. С его помощью оценивают состояние полостных систем почек — степень выраженности расширения ЧЛС, толщину паренхимы почек при сдавлении мочеточников внутритазовым лучевым фиброзом, объем мочевого пузыря, наличие солевых инкрустаций его стенок и камней в его полости, патологических взвесей и сгустков крови, оценивают степень выраженности отека слизистой оболочки пузыря [7]. Также возможно определение максимально выраженной локализации фиброза в предстательной железе и параректальной клетчатке и состояния стенки прямой кишки [8].
Комбинируя сочетание В-режима с цветовым допплеровским картированием, определяется степень выраженности васкуляризации зоны интереса, что в ряде случаев позволяет проводить дифференциальную диагностику между местным рецидивом и постлучевым изменением органов и окружающих их мягких тканей, а также контролировать эффективность лечебных мероприятий [9] (рис. 1). 
С целью консервативного лечения постлучевых повреждений органов малого таза мы применяем супероксиддисмутазу, обладающую антиоксидантным, антицитолитическим и противовоспалительным действием.
Основным действующим веществом препарата является рекомбинантная супероксиддисмутаза человека, получаемая по генно-инженерной технологии с использованием в качестве продуцента культуры дрожжей Sacch. сerevisiae, штамм Y2134. Применение супероксиддисмутазы способствует регрессии радиационно-индуцированного фиброза. При изучении его аллергенности не было выявлено ни одного случая аллергических реакций.
Основные механизмы действия супероксиддисмутазы: прямая инактивация свободных радикалов; блокировка их взаимодействия с арахидоновой кислотой; ингибиция хемотаксиса лейкоцитов; индукция обратимости фибробластов.
В связи с анатомическими особенностями расположения органов малого таза и возможностью развития ятрогенных осложнений существуют определенные ограничения в инъекционном доступе к зоне поражения и доставке лечебного средства в патологический очаг. Для решения этой проблемы мы применяем малоинвазивную методику введения фармпрепарата под ультразвуковым контролем с использованием аппаратов Siemens Acuson X300 и B-K Medical Hawk 2102 EXL. Визуализация патологической зоны в малом тазу у женщин выполнялась трансвагинальным методом, у мужчин — трансректальным. В первом случае фармпрепарат вводится непосредственно трансвагинально, а во втором — трансперинеально. Курс лечения в зависимости от клинической картины и эффективности проводимых мероприятий составляет 3—6 инъекций через день каждые 3 мес в течение 1 года с последующим решением об их продолжении.
Прицельная точность введения препарата в область поражения достигается с помощью специальных адаптеров, фиксируемых на ультразвуковом датчике. В адаптере расположены направляющие для иглы, соответствующие контрольным метками на экране ультразвукового сканера, что позволяет визуализировать ход иглы в режиме реального времени от момента входа в мягкие ткани до непосредственного введения препарата. Таким образом решается проблема подведения лечебного средства к зоне интереса (дно язвы, участки наибольшего фиброза, устья мочеточников, стенка прямой кишки) (рис. 2, 3). 

Результаты
С использованием данной методики лечебные мероприятия были выполнены у 60 больных с различными вариантами постлучевых повреждений органов малого таза. Из них у 22 пациентов констатирован язвенный цистит, у 17 — ректит, у 9 — сочетание поражения прямой кишки и мочевого пузыря на фоне синдрома тазовой боли, у 12 — внутритазовый лучевой фиброз с нарушением функции одной или обеих почек.
Статус боли у больных с лучевыми повреждениями представлен в табл. 3.
В табл. 4 
При проведении цистоскопии получены данные, свидетельствующие об эффективности проведенного лечения (табл. 6). 
Заключение
Несмотря на снижение частоты развития местных лучевых повреждений органов малого таза, данная проблема на сегодняшний день остается актуальной. Предложенный способ лечения таких больных показал свою практическую эффективность. По данным ультразвукового исследования, в результате проведенного лечения на 15% сократилась солевая инкрустация стенок мочевого пузыря, на 37,5% сократился их отек, достигнут нормальный объем его наполнения. В 100% случаев исчезли патологические примеси в полости мочевого пузыря. По данным цистоскопии язвенные дефекты сократились на 34%, отек — на 47%, эрозии — на 35,5%. У 2 пациентов восстановлена проходимость мочеточников и функция почек, что подтверждено данными внутривенной урографии и биохимическим анализом крови, удалены нефростомы. Таким образом, использование малоинвазивной методики введения супероксиддисмутазы под контролем ультразвуковой визуализации позволяет повысить эффективность лечения, сократить срок пребывания в стационаре на 1 нед, улучшить качество жизни больных с постлучевыми повреждениями органов малого таза.