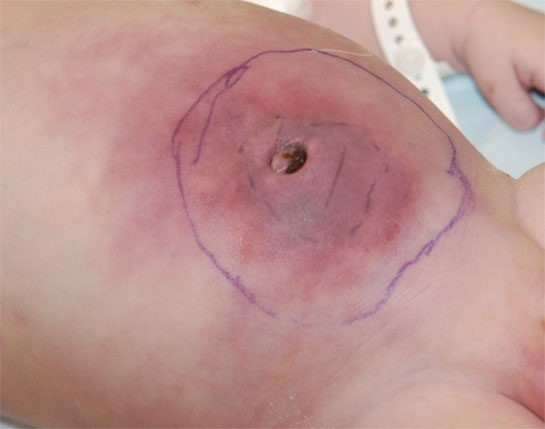
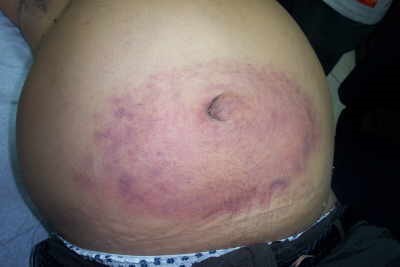
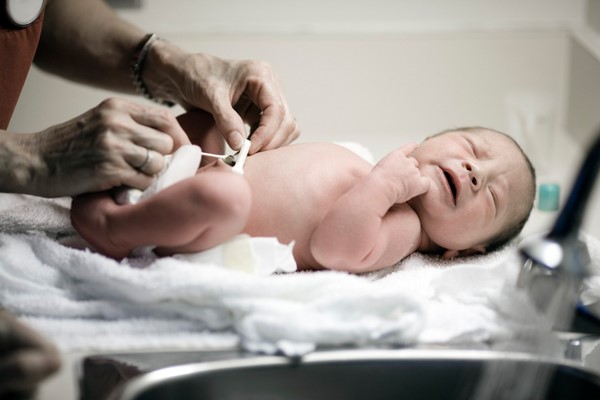
Чем лечить мокнущий пупок
Почему мокнет пупок у взрослого
Причинами данного состояния могут быть:
• Развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка
• Наличие свища около пупочного кольца (урахуса).
Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В подавляющем большинстве случаев не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения.
Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению.
Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Мокнущий пупок

– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
– наличие свища около пупочного кольца (урахуса).
Омфалит
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией. Развивается в результате:
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Мокнущий пупок у новорожденного
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10
Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.
Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.
Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Если мокнущая рана возникает вследствие пупочного свища, родители жалуются на неприятно пахнущие выделения из околопупочной зоны. При сообщении с пузырным протоком из пупка тонкой струйкой или каплями выделяется моча, из-за чего кожа подвергается мацерации, становится красной и грубой на ощупь. При незаращении желточного протока подтекает тонкокишечное содержимое, в глубине раны виднеется участок ярко-красной слизистой оболочки.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
Омфалит
Омфалит представляет собой воспаление пупочного кольца, кожи и подкожно-жировой клетчатки. Чаще всего развивается у детей на второй неделе жизни и зачастую легко поддается лечению. Однако при развитии осложнений может иметь угрожающие последствия для жизни и здоровья ребенка.
Причины омфалита
Если говорить о факторах развития, то чаще всего непосредственной причиной заболевания является несоблюдение гигиенических норм и правил по уходе за ребенком.
Чаще всего развивается у ослабленных, недоношенных детей, страдающих определенными заболеваниями. При этом зачастую он носит первичный характер и легко поддается лечению. В случае если омфалит развивается на фоне имеющейся структурной патологии (свищи мочевого пузыря, желчного пузыря и так далее), то говорят о вторичном характере заболевания.
Виды омфалита
Виды классифицируются в зависимости от выраженности и характера процесса:
Гнойный омфалит
Гнойная форма омфалита развивается у новорожденного в том случае, если родители своевременно не занимаются лечением мокнущего пупка. Причина проста: влажность и наличие кожных складок создают отличные условия для размножения патогенной микрофлоры, которая потихоньку уничтожает окружающие ее ткани. Для такой формы омфалита характерны следующие особенности:
Омфалит с гнойными изменениями чаще всего вызывает беспокойство у родителей и вынуждает их обратиться за помощью к доктору.
Флегмона пупка
Флегмона, в отличие от омфалита у новорожденных, характеризуется гнойным воспалением жировой ткани, которое не имеет четких границ. Ее симптомы связаны со способностью быстро вовлекать в патологический процесс новые участки, распространяться порой с ошеломительной скоростью, особенно если организм малыша ослаблен. У новорожденных заболевание проявляется следующими симптомами:
Флегмона в области пупка представляет собой у новорожденного запущенный, проигнорированный родителями омфалит. Чтобы не допустить ее развития, достаточно обратиться к врачу вовремя.
Гангрена пупка
Гангрена пупка – осложнение, в которое может перетечь омфалит в том случае, если новорожденному вовремя не будет оказана помощь. Патология характеризуется постепенным почернением тканей, вызывается присоединением инфекции анаэробного типа. Инфекционные агенты анаэробы характеризуются тем, что для нормальной жизнедеятельности и размножения им не обязательно наличие кислорода. Из-за этой особенности симптомы гангрены зачастую тяжелее симптомов омфалита. Среди них:
Гангрена пупка, в отличие от обычного омфалита, требует серьезного лечения, нахождения ребенка в условиях стационара. Заболевание представляет серьезную угрозу для его здоровья и жизни, чего нельзя сказать о случаях, когда формируется неосложненный омфалит.
Некротический омфалит
Омфалит некротического типа у новорожденного ребенка – редкость в современном мире с достаточно высоким уровнем развития медицины. Причины патологии разные, но врачи уверены, что немалую роль играет недостаточное питание. Развитие некротического омфалита сначала идет так, будто формируется флегмона, но процесс расходится не в стороны, а вглубь. Омфалит в этом случае характеризуется изменением оттенка кожи на синюшный или темный, постепенной отслойкой тканей, образованием обширных раневых поверхностей. Эта форма омфалита опасна тем, что может закончиться сепсисом, который даже при своевременной помощи переживают далеко не все дети.
Важно помнить о том, что омфалит у новорожденных способен затрагивать пупочные сосуды. В таком случае инфекция легко проникает в кровь, что приводит к развитию сепсиса.
Клинические проявления
Местные проявления являются единственным симптомом острого катарального омфалита, при присоединении бактериальной инфекции из раны начинает выделяться гнойное содержимое, при этом страдает и общее состояние ребенка: он отказывается от груди, возбужден, кричит, плохо спит, повышается температура тела, постепенно состояние ухудшается без должного лечения.
Заболевание омфалитом характерно для детей первого года жизни, но иногда оно может наблюдаться и у взрослых.
Осложнения
Среди самых грозных осложнений следует назвать распространение некротического процесса за пределы пупка: в подкожно-жировую клетчатку передней брюшной стенки с формированием флегмоны, а затем некроза мягких тканей (гангрены).
Выраженная интоксикация, подъем температуры, ухудшение общего состояния, появление покраснения и отечности кожи более разлитого характера – вот основные признаки флегмоны, при которой показано проведение мощной антибактериальной терапии, а также, при необходимости, вскрытие тканей с установкой дренажа для ликвидации острогнойного воспаления.
Диагностика омфалита
Диагностика не вызывает больших сложностей, диагноз может быть поставлен при наличии характерных симптомов даже без врача.
Дополнительную диагностику проводят для исключения осложнений и определения объема лечения. Для этого выполняют:
Главной же проблемой остается своевременное обращение родителей за медицинской помощью. Зачастую родители приносят своего ребенка к врачу только тогда, когда имеет место гнойный омфалит или флегмона. Лечение в таком случае оказывается длительным, дорогостоящим и не таким эффективным.
Это частое заболевание у новорожденных, которое легко поддается лечению, если начать его своевременно. Если же заболевание не поддается консервативной терапии, то, скорее всего, имеет место выраженная анатомическая аномалия, для устранения которой следует обратиться к детскому хирургу.
В любом случае не следует затягивать с обращением за медицинской помощью, поскольку это может обернуться непоправимыми последствиями для вашего ребенка. Омфалит проще лечить на начальной стадии, чем запускать!
Грыжа — патологическое выпячивание органа или его части через дефект в мышечном слое брюшной стенки (грыжевые ворота) под кожу, во внутренние полости, в межмышечное пространство. Появляется это заболевание в результате слабости передней брюшной стенки, неспособной удерживать внутренние органы, что и приводит к их перемещению. Ситуацию может усугублять повышение давления в полости брюшины (при кашле, физическом напряжении, запорах и др.). Чаще всего встречаются грыжи пупочные — на их долю приходится 3-5% от всех диагностированных грыж у взрослых. Занимая третье место, они по распространенности уступают лишь паховым и послеоперационным. Нередко размер выпячивания не соответствует диаметру грыжевых ворот. Как правило, последние всегда меньше самого выпячивания, что создает угрозу ущемления. Грыжевым содержимым могут быть подвижные органы: петли кишки, сальник, печень, желудок и др. В зависимости от причин появления, проявлений, возраста пациента все грыжи принято разделять на виды.
Классификация грыж
Все пупочные грыжи, учитывая происхождение, можно разделить на врожденные и приобретенные.
При появлении грыжи ее содержимое свободно перемещается из грыжевого мешка в полость брюшины — это вправимая или свободная грыжа. Однако в результате воспалительного процесса, при сращении стенки грыжевого мешка с брюшиной, при ущемлениях грыжа становится невправимой. Ее отличительным признаком является невозможность вправления содержимого. Такое осложнение чаще всего развивается у длительно существующей пупочной грыжи у взрослых, а также нередко наблюдается у послеоперационных разновидностей грыж. Невправимость может быть неполной — подвижность части органов сохранена, их еще можно вправить.
Ущемленные грыжи — наиболее опасная форма заболевания, требующая немедленного хирургического вмешательства. Органы, находящиеся в грыжевом мешке, сдавливаются, при этом развивается состояния, представляющие угрозу для пациента.
Симптомы пупочной грыжи
Заболевание может развиться как внезапно, так и постепенно. Прежде всего в районе пупка появляется припухлость, нередко удается прощупать расширенное пупочное отверстие. В дальнейшем появляется образование, мягкое на ощупь. При надавливании содержимое возвращается на место, болевые ощущения при этом отсутствуют. Однако со временем грыжевое выпячивание становится больше, попадание органов брюшной полости сопровождается болезненностью в области грыжи.
Различная по интенсивности, боль может ощущаться в зоне выпячивания, отдавать в крестец, нижнюю часть живота. Больной при этом испытывает дискомфорт, тошноту, нередко развивается рвота. Ухудшение наблюдается при физической нагрузке, кашле, длительном стоянии и др. Симптомы пупочной грыжи зависят от того, какие органы переместились в грыжевой мешок, например, вздутие живота, запоры свидетельствует о вовлечении в процесс кишечника. В дальнейшем появляются спайки, образование которых препятствует вправлению грыжи. Длительность спаечного процесса индивидуальна. Некоторые пациенты годами чувствуют себя удовлетворительно, у других срастание тканей происходит в течение непродолжительного времени.
Главная опасность при грыже
Невозможность вправить переместившиеся в грыжевой мешок органы приводит к их ущемлению. Особенно часто риск возникает в пожилом возрасте. Следует учитывать, что опасность существует у грыж любой величины. В результате возникают нарушения лимфо- и кровообращения, что может привести к омертвлению тканей.
Появление резкой боли в области пупка, увеличение выпячивания, изменение цвета кожи в этой зоне — эти признаки могут свидетельствовать о неблагополучии. У некоторых больных может учащаться пульс, появляться бледность кожи и т.д. — в таких случаях необходимо немедленно обратиться за врачебной помощью.
Осложнения
При отсутствии своевременного лечения могут наступить осложнения, представляющие опасность для пациента. Ущемленным может оказаться сальник, кишечник, яичник. Наибольшая опасность возникает при ущемлении кишечных петель. Отек, нарушение кровообращения в тканях, явления венозного застоя могут привести к некрозу. Застой каловых масс в кишечнике может вызвать не только воспалительный процесс, но и вызвать кишечную непроходимость, перитонит, озлокачествление и др. Следует помнить, что нарушения микроциркуляции не ограничиваются только зоной ущемления, они распространяются на другие отделы кишечника, причем явление носит прогрессирующий характер. Симптомы пупочной грыжи у взрослых весьма разнообразны, поэтому правильно поставить диагноз может только специалист.
Причины возникновения пупочной грыжи
Однако, помимо этих причин, существуют различные неблагоприятные факторы, существенно увеличивающие риск развития заболевания.
Факторы риска
Ослабление пупочного кольца может произойти
К повышению внутрибрюшного давления могут приводить:
Лечение пупочной грыжи
Несмотря на то, что проявления болезни не всегда выражены ярко, лечение пупочной грыжи обязательно. Но выбор подходящего метода зависит от многих факторов.
Для определения вида пупочной грыжи, ее содержимого и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Виды герниопластики
Напряженная герниопластика — традиционный метод, суть которого состоит в стягивании краев апоневроза, при этом образуется дополнительная дубликатура. Однако в послеоперационный период пациент на протяжении пары месяцев может испытывать боль во время движения. Для образования рубца в месте сшитых тканей необходимо определенное время (как правило, около полугода); в этот период следует ограничить физическую активность. Но в 10% случаев на месте проведенной операции развивается рецидив.
Следует отметить, что методы удаления пупочной грыжи постоянно совершенствуются. Сегодня широко применяется методика ненапряженной герниопластики, суть которой состоит в установке сетчатого импланта на место дефекта. В отличие от традиционной методы, этот способ имеет множества преимуществ:
Необходимо подчеркнуть, что современные импланты обладают многими достоинствами:
В настоящее время предпочтение отдается малоинвазивным операциям. На сегодняшний день лапароскопический доступ является золотым стандартом хирургического вмешательства. В отличие от традиционных методик, он имеет множество преимуществ:
При проведении такого вмешательства используется специальный инструментарий, современное видеоэндоскопическое оборудование, сверхтонкий шовный материал. Более того, благодаря малоинвазивности сегодня возможно проведение симультанных операций — одновременное выполнение нескольких вмешательств, что позволяет уменьшить нагрузку на организм пациента, сократить время госпитализации и др.
Посмотреть видео операций при пупочных грыжах в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Послеоперационное восстановление
Применение имплантантов новейшего поколения и выполнение inlay-пластики при операциях на грыжах небольших размеров позволяет сократить время дренирования раны. Кроме того, после хирургического вмешательства пациент начинает вставать с первого дня, выписка из клиники, как правило, возможна на следующий день после операции. К обычному образу жизни человек возвращается на 7-20 день. Однако в течение трех месяцев после проведения операции рекомендовано использование компрессионных повязок (поясов). Также следует исключить физические нагрузки, способные вызвать напряжение брюшных мышц.
Профилактика пупочных грыж
Безусловно, любую болезнь легче предупредить, чем лечить. Предотвратить возникновение пупочной грыжи помогут несложные правила. Прежде всего следует исключить воздействие неблагоприятных факторов (поднятие тяжестей, запоры, ожирение и т.д.). Также весьма действенным способом профилактики является укрепление мышц живота. В этом случае помогут разумные физические нагрузки. Кроме того, предупреждение запоров и коррекция веса — вот те несложные действия, способные предотвратить появление болезни. Людям, перенесшим операцию на органах брюшной полости, рекомендуется после хирургического вмешательства в первые два-три месяца носить специальный бандаж.
Отзывы пациентов
08.01.2021 10:48:00 Ульяна Кирпиченко
Почему мокнет пупок у взрослого
Причинами данного состояния могут быть:
• Развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка
• Наличие свища около пупочного кольца (урахуса).
Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В подавляющем большинстве случаев не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения.
Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению.
Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Мокнущий пупок

– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
– наличие свища около пупочного кольца (урахуса).
Омфалит
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией. Развивается в результате:
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Мокнущий пупок у новорожденного
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10
Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.
Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.
Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Если мокнущая рана возникает вследствие пупочного свища, родители жалуются на неприятно пахнущие выделения из околопупочной зоны. При сообщении с пузырным протоком из пупка тонкой струйкой или каплями выделяется моча, из-за чего кожа подвергается мацерации, становится красной и грубой на ощупь. При незаращении желточного протока подтекает тонкокишечное содержимое, в глубине раны виднеется участок ярко-красной слизистой оболочки.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
Лапароскопическое удаление нагноившейся кисты урахуса. Клиническое наблюдение и анализ литературы.
Евсеев М.А., Фомин В.С., Владыкин А.Л., Зайратьянц Г.О., Стручков В.Ю. В статье приводится демонстрация возможностей лапароскопии в лечении аномалий урахуса с обзором литературы. Инфицирование кисты происходит из мочевого пузыря, из свища, а также лимфогенным и гематогенным путем. Нагноение кист урахуса может симулировать любое острое хирургическое заболевание органов брюшной полости.
Введение.
В данной работе нами приводится клиническое наблюдение осложненного течения кисты урахуса у пациента 38 лет.
Клиническое наблюдение.
С целью верификации диагноза и определения характера объёмного образования было принято решение о проведении МСКТ с внутривенным контрастированием (рис. 1а-в): кистозное образование веретенообразной формы, прилежащее широким основанием к дну мочевого пузыря, сверху соединенное посредством тяжа с пупком. Передняя стенка образования прилежит к прямой мышцы живота справа. Размеры образования 51х54х73мм (объемом около 60 мл), содержимое негомогенно, до 18-24 HU. Стенка образования нечеткая, перифокально клетчатка тяжиста. При контрастном усилении стенка образования накапливает контраст. На уровне исследования определяется аппендикс, типично расположенный 53х5, 5 мм, без признаков воспаления. Заключение: МСКТ-картина наиболее соответствует кисте урахуса с признаками воспаления.
На основании жалоб, анамнеза развития заболевания, данных лабораторных и инструментальных методов исследования был выставлен диагноз: Киста урахуса с признаками воспаления.
Было принято решение о проведении консервативного лечения с целью купирования воспаления. Проводилась антибактериальная, противовоспалительная терапия, однако спустя 12 часов боли в гипогастрии резко усилились, температура тела поднялась до 38. 0С0, появились симптомы раздражения брюшины, в клиническом анализе крови лейкоцитоз до 20, 9*109/л. Было выполнено УЗИ органов брюшной полости: в брюшной полости визуализируется инфильтрат без четких контуров, с вовлечением петель кишечника. Перистальтика на этих участках не определяется, межпетельно визуализируется свободная жидкость, в малом тазу до 230 мл однородной жидкости. В мезогастрии слева – участок тонкой кишки, расширенный до 33 мм, без прослеживаемой перистальтики.
Принимая во внимание отрицательную динамику клиническо-инструментальной картины было принято решение о проведении диагностической лапароскопии с расширением объема операции по результатам интраоперационных находок.
Ход операции: под эндотрахеальным наркозом в параумбиликальной области был выполнен вход в брюшную полость по методу Hassan, введен 10-мм троакар, наложен пневмоперитонеум, введена оптическая система; дополнительно установлены два 5-мм троакара в правой и левой подвздошных областях и 10-мм троакар в эпигастрии. При ревизии: в гипогастрии, правом латеральном канале, правом поддиафрагмальном пространстве до 150мл гноевидного экссудата; в гипогастрии в проекции срединной линии определяется инфильтрат, распространяющийся от параумбиликальной области до паравезикальной клетчатки, включающий в себя большой сальник, петлю подвздошной кишки, переднюю брюшную стенку. Выполнено разделение инфильтрата, при этом выделилось до 30 мл сливкообразного гноя. На входе в полость малого таза при мобилизации инфильтрированных тканей вскрылся абсцесс объемом до 100мл с мутной жидкостью. Установлено, что инфильтрат сформирован вокруг нагноившейся кисты урахуса размерами 7, 0х4, 0см (рис. 2). Дополнительно осмотрен купол слепой кишки с червеобразным отростком, последний – без острых воспалительных изменений. Иной патологии в брюшной полости не выявлено.
Интраоперационное заключение: Нагноившаяся киста урахуса. Абсцесс брюшной полости. Распространенный гнойный перитонит.
Ход операции: Выпот из брюшной полости эвакуирован; произведено лапароскопическое иссечение урахуса от пупочного кольца до паравезикальной клетчатки, при этом истечения мочи не выявлено, препарат удален из брюшной полости в эндоконтейнере; произведена санация брюшной полости 3 литрами физиологического раствора; в полость малого таза, непосредственно к области иссечения урахуса и в подпеченочное пространство установлены 3 силиконовых дренажа через контрапертуры в подвздошных областях и правой мезогастральной области; троакары, инструменты удалены, десуфляция брюшной полости, ушивание операционных ран.
В послеоперационном периоде пациенту проводилась антиангинальная, антибактериальная, противовоспалительная терапия.
Гистологическое заключение (рис. 3а-е): Стенка кисты представлена фиброзной (б, д) и грануляционной тканью различной степени зрелости с большим количеством вновь образованных сосудов (а, г). В стенке признаки хронического воспаления с диффузной умеренной лимфоплазмоцитарной инфильтрацией (а, б, г, д), определяются единичные гигантские многоядерные клетки рассасывания инородных тел (г). Имеются участки, характерные для гнойного воспаления, характеризующиеся скоплением полиморфноядерных лейкоцитов, макрофагов (в, е). Заключение: киста урахуса с абсцедированием.
Течение послеоперационного периода без осложнений. Выписан на 6 сутки послеоперационного периода в удовлетворительном состоянии с заживление операционных ран per prima. Осмотрен через 1 месяц. Жалоб нет. Здоров.
Обсуждение.
Заключение.
Кисты урахуса являются редкой аномалией у взрослого населения. Клиническая симптоматика крайне неспецифична и вариабельна, однако наличие триады симптомов (болезненное напряжение или инфильтрация в параумбиликальной зоне, гиперемия или мокнутье пупка, а также лихорадка) должно вызывать настороженность в отношении патологии мочевого протока. Операцией выбора как при неосложненной, так и при нагноившейся кисте следует считать ее радикальное иссечение вместе с мочевым протоком, что позволяет избежать как рецидивов, так и малигнизации при сохранении культи.
Список литературы:
Статья добавлена 23 января 2016 г.
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.