Чем лечить нарывы на коже
Фурункул и карбункул
Обзор
Фурункул (нарыв, чирей) — это гнойное воспаление корня волоса (волосяной луковицы) и расположенной рядом сальной железы. Карбункул — гнойное воспаление нескольких волосяных луковиц и сальных желез, а также подкожной жировой клетчатки.
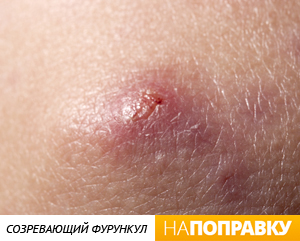
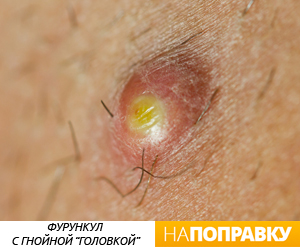
Фурункул выглядит как красный болезненный узелок на коже вокруг волосяной луковицы, в центре которого со временем формируется гнойная «головка». Размеры фурункулов от 0,5 до 2-3 см в диаметре. Появление множественных фурункулов называется фурункулезом.
Карбункул более тяжелое гнойное заболевание при котором на теле формируется обширный очаг с багрово-красной кожи с множественными гнойными полостями. При карбункуле сильно страдает общее самочувствие: поднимается температура тела, появляется боль в мышцах, общая слабость, головная боль.
Фурункулы и карбункулы, как правило, появляются на тех частях тела, которые подвергаются трению, часто потеют и покрыты пушковыми волосами, например, на шее, лице, под мышкой и ногах. Встречаются фурункулы половых органов. Причиной фурункулов и карбункулов является бактериальная инфекция, чаще стафилококки или стрептококки, которые населяют поверхность кожи. При порезах и других микротравмах микробы попадают в кожу и при снижении защитных сил организма могут вызвать гнойное воспаление.
Сами по себе фурункулы и карбункулы не заразны, однако с гноем на соседние участки кожи могут попасть болезнетворные микробы и, на фоне сниженного иммунитета, вызвать образование новых гнойников. Поэтому при уходе за кожей нужно соблюдать правила гигиены: выбрасывать использованные повязки и мыть руки после прикосновения к фурункулу.
Фурункулы чаще появляются у мальчиков подростков и молодых людей. Особенно риск повышен у молодых мужчин, живущих в тесноте и плохих санитарно-гигиенических условиях. Карбункулы встречаются реже и возникают, как правило, у мужчин среднего и пожилого возраста, здоровье которых ослаблено уже имеющимся заболеванием, например, сахарным диабетом.
Чаще всего можно успешно лечить фурункулы в домашних условиях, особенно на начальных стадиях, когда гнойник еще не успел сформироваться. Обратиться к врачу нужно при выраженных общих симптомах недомогания, если фурункул расположен на лице, а также при появлении карбункула.
Никогда не пытайтесь выдавить или проколоть фурункул и карбункул самостоятельно, так как это может вызвать распространение воспаления на более глубокие ткани, занос инфекции в кровь и головной мозг с развитием опасных для жизни осложнений.
Симптомы фурункула
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель. Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям.
Наиболее опасным расположением фурункулов считается лицо, а именно область носогубного треугольника, которая имеет особенное кровоснабжение. В результате этой особенности инфекция из фурункула по кровеносным сосудам очень легко может попасть в головной мозг и привести к развитию менингита — смертельно опасной инфекции. Поэтому появление фурункула в этой зоне — показание для госпитализации в больницу. Фурункулы на половых органах, в ухе, в носу обычно крайне болезненны и сопровождаются сильным отеком и припухлостью. Это связано с присутствием в этих местах рыхлой подкожной клетчатки, которая быстро вовлекается в воспалительный процесс.
Симптомы карбункула
Карбункулы чаще всего возникают на задней части шеи, спине или бедрах. Это заболевание протекает тяжелее, так как процесс распространяется глубже в ткани, затрагивая подкожную жировую клетчатку. Часто возникают общие симптомы недомогания: высокая температура, тошнота, рвота, слабость и упадок сил.
Карбункул выглядит как большой очаг воспаления с ярко-красной кожей и множественными гнойниками. Размер созревшего карбункула может составлять 3–10 см в диаметре и более. Гной может сочиться из нескольких мест одновременно, что делает карбункул похожим на пчелиные соты. Затем все отверстия сливаются в одно, через которое отторгается гнойное содержимое.
Причины фурункулов
В большинстве случаев фурункулы появляются при заражении одного или нескольких волосяных фолликулов золотистым стафилококком (Staphylococcus aureus). Обычно эта бактерия живет на поверхности кожи или на слизистой оболочке носа и горла, не причиняя организму никакого вреда. Считается, что примерно 20% здоровых людей являются носителями стафилококка.
Фурункулы появляются при попадании бактерии под кожу через порез или царапину. Иммунная система реагирует на это, отправляя к источнику инфекции лейкоциты для уничтожения бактерий. Со временем мертвые бактерии и иммунные клетки накапливаются внутри фурункула, образуя гной.
Предрасполагающими факторами развития фурункулов:
Однако фурункул может появиться и без видимых причин у здорового человека, следящего за личной гигиеной. Повторное образование фурункулов должно настораживать в плане развития иммунодефицитных состояний, которые сопровождают некоторые заболевания, например, хронический гепатит, сахарный диабет и др. Поэтому следует обратиться к терапевту для дополнительной диагностики состояния здоровья.
Причины карбункулов
Как и фурункулы, карбункулы обычно бывают вызваны золотистым стафилококком. Карбункул появляется при распространении инфекции вглубь кожи и вовлечении в процесс нескольких волосяных луковиц и сальных желез. Вероятность появления карбункулов выше у людей со слабым здоровьем или ослабленным иммунитетом. Это люди:
Диагностика фурункулов и карбункулов
Фурункул и карбункул легко определяются по внешнему виду и симптомам. Как правило, дополнительные обследования требуются лишь в следующих случаях:
В этом случае врач возьмет содержимое гнойника на бактериологический анализ, а также мазки с кожи. Полученный материал будут исследовать в лаборатории под микроскопом, чтобы определить вид возбудителя инфекции. Вас также могут направить на анализ крови, чтобы выяснить, нет ли у вас невыявленного заболевания, такого как сахарный диабет, которое может повышать вероятность появления фурункулов или карбункулов.
Как лечить фурункул в домашних условиях
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Если под кожей сформировалась гнойная «головка», нельзя её вскрывать и выдавливать. Необходимо дождаться самостоятельного отторжения гнойного стержня и выделения гноя. После этого кожу обрабатывают антисептиком и накладывают стерильную марлевую повязку.
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Если фурункул расположен на лице, у больного сахарный диабет или другие иммунодефицитные состояния, ухудшается общее самочувствие или при высоком риске осложнений назначаются антибиотики. Обычно рекомендуется недельный курс антибиотиков из группы пенициллина. При аллергии на пенициллин возможно применение других антибиотиков, например, эритромицина и кларитромицина. Необходимо закончить курс антибиотиков, даже если фурункул прошел, так как он может появиться вновь.
Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
При карбункулах обязательно назначаются антибиотики. Кроме того, врач может направить вас в кабинет физиотерапии, где проводят противовоспалительные, антисептические, ранозаживляющие и общеукрепляющие манипуляции.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
Без неотложного лечения тромбоз кавернозного синуса может иметь летальный исход, однако такие случаи редки.
Профилактика фурункулов и карбункулов
Снизить риск гнойных заболеваний кожи можно, следуя простым рекомендациям:
Если у вас появился фурункул или карбункул, необходимо предотвратить заражение других частей тела и других людей. Это можно сделать следующим образом:
Когда обращаться к врачу при фурункуле и карбункуле
В большинстве случаев фурункулы проходят самостоятельно несколько дней или недель. Однако следует обратиться к врачу при появлении:
Кроме того, обязательно обратитесь к врачу, если вы больных сахарным диабетом, СПИДом, недавно проходили химиотерапию, если фурункул располагается на лице или не проходит в течение 2 недель. Карбункул при любом расположении должен быть поводом для обращения к врачу.
С помощью сервиса НаПоправку вы можете найти хорошего хирурга для лечения гнойных заболеваний кожи.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Фурункулы
Общие сведения
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки
Общая информация
Краткое описание
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Антибиотики с учетом чувствительности микрофлоры:
— феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
— амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
— цефалексин 0,5-1,0 г 4 раза/сут.;
— цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
— эритромицин 0,5 г 4 раза/сут.;
— оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
— цефазолин 1-2 г 3 раза/сут. в/в, в/м;
— фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
— цефтриаксон 1, 0 г 1 раз/сут. в/м.
— итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
Чирей (фурункул) — это гнойное воспаление кожи, возникающее при инфицировании волосяной луковицы, сальной железы, а также окружающей соединительной ткани. Чирей чаще всего возникает на лице, шее, затылке, спине, бёдрах — т.е. в покрытых волосяным покровом областях тела. Скопление этих гнойных образований называется фурункулёзом.
При появлении фурункулов ни в коем случае нельзя их выдавливать. Самолечение может привести к негативным последствиям, поэтому лучше всего обратиться к врачу и следовать его рекомендациям.
Записаться на бесплатную консультацию
Факторы возникновения
Возбудителем инфекции обычно является гноеродная бактерия — золотистый стафилококк. Данная бактерия имеется на коже любого здорового человека, и инфекцию вызывает, только если достигает глубокого слоя кожи (например, через микротравмы). Также развитию фурункулов способствует:
Стадии развития
В самом начале развития чирей легко можно спутать с обыкновенным прыщом. Однако в течение 3—4 дней воспаление разрастается, охватывая окружающие ткани. При пальпации можно почувствовать напряженность и плотность этих тканей.
Ещё через несколько дней в центре фурункула формируется мешочек с гнойным образованием, появляется некротический стержень и происходит размягчение тканей.
Со временем чирей, не выдержав большого количества гноя, вскрывается и гной, отторгая некротический стержень, вытекает наружу. После чего постепенно спадает отечность и проходит покраснение, а в центре бывшего чирья формируется небольшой рубец.
Самые опасные фурункулы — возникшие возле губ, ушей и носа. Не стоит пытаться самостоятельно выдавить фурункулы, даже если они возникли в иных локациях. Это может привести к распространению инфекции, что повлечет за собой тяжёлые осложнения, приводящие к развитию регионарного лимфаденита, лимфангита, тромбофлебита.
Лечение дома
При хорошей работе иммунной системы, фурункул сам заживает за 7—8 дней. Но чтобы процесс пошёл быстрее, можно лечить чирей в домашних условиях:
на начальной стадии развития необходимо смазывать абсцесс раствором фукорцина или зелёнкой;
на стадии уплотнения и отёка соединительной ткани хорошо загорать на солнце;
чтобы чирей быстрей опорожнился нужно наложить ихтиоловую мазь;
вскрывшийся абсцесс лучше обработать перекисью водорода, а также делать повязки с хлоридом натрия или мёдом;
огда чирей начнёт заживать рекомендуется делать повязки используя мазь Вишневского.
Для профилактики развития гнойных образований нужно ежедневно принимать душ. Не стоит чесать зудящую область на коже. Помимо прочего, рекомендуется облачаться в одежду из натуральной ткани.
Когда обращаться к хирургу
Чирей можно лечить дома только тем, кто не входит в группу риска (не страдает хроническими заболеваниями), а фурункул небольших размеров (до 5мм). Нельзя заниматься самолечением в следующих случаях:
если появление образования сопровождается интенсивной болью и лихорадкой;
если абсцесс не вскрылся в течение 2 недель;
если развился фурункулёз;
если абсцесс возник у маленького ребёнка;
если фурункул возле носа, губ, в ушном проходе;
произошёл рецидив болезни.
Хирургическое вмешательство
После дренажа рекомендуется сделать влажные компрессы для полного вытягивания гноя. После чего нужно наложить повязку с мазью Левомеколь.
Антибиотическое лечение
В случаях, когда фурункул крупный или расположен в чувствительных местах, а его развитие сопровождается интоксикацией, ознобом и выраженным воспалением, хирургом назначаются антибиотики.
При крупном фурункуле и небольшом повышении температуры назначается недельный курс: врач прописывает клиндамицин или доксициклин.
При высокой температуре и сильной выраженности воспаления чаще всего назначается двухнедельный курс лечения, который включает в себя более сильные антибиотические препараты: рифадин, римактан или другие аналоги.
Не забывайте, золотистый стафилококк легко приспосабливается к разнообразным антибактериальным средствам, и стоит организму немного снизить защитные силы, как они размножаясь образуют новые абсцессы. Поэтому людям со сниженным иммунитетом незамедлительно нужно обращаться к врачу, а не заниматься самоназначением лекарств. Имейте в виду, при рецидиве они вам уже не помогут!
Местное лечение гнойных ран
Местное лечение – один из самых древних способов лечения гнойных ран. В настоящее время основным методом лечения гнойных ран, в т.ч. гнойных ран при сахарном диабете, является радикальная хирургическая обработка с последующим пластическим закрытием раневого дефекта. Однако в ряде случаев при оперативном вмешательстве не всегда удается адекватно удалить все нежизнеспособные ткани. В этой ситуации, для подготовки нагноившейся раны к кожной пластике или её спонтанного заживления, местной терапии отводится важная роль.
Основной принцип при консервативном лечении гнойных ран – направленное применение перевязочных средств с дифференцированным действием на раневой процесс с учетом его фазы и особенностей течения.
Течение первой фазы раневого процесса неоднородно и может проявляться, как ограниченными сухими некрозами, струпом, так и обильно экссудирующей раной. Задачами лечения в первой фазу являются: подавление инфекции в ране, активизация процессов отторжения некротических масс, сорбция и эвакуация раневого отделяемого.
В первую фазу раневого процесса в качестве местного лечения гнойных ран наиболее часто применяются препараты из группы антисептиков (йодофоры, пронтосан, лавасепт) и мазей на гидрофильной основе (левомеколь, диоксиколь). При лечении сильноэкксудирующих гнойных ран целесообразно применение биологически активных перевязочных средств из группы дренирующих сорбентов (диотевин, анилодиотевин). При слабой экксудации раны с формированием сухих некрозов возможно комбинирование дренирующих сорбентов с гидрогелеавыми повязками (Гидросорб, Супрасорб G, АПОЛЛО-ПАК) (рис.1).
Рис.1 Лечение пациента с ожоговой раной голени с помощью гидрогелевых повязок
При наличии в ране участков влажных некрозов в качестве местной терапии используются альгинаты кальция (Сорбалгон, Супрасорб А, Альгисайт) для скорейшего отторжения омертвевших тканей (рис.2).
Рис.2 Местное лечение гнойной раны у больного с диабетической стопой
проводится повязкой «сорбалгон»
После очищения раны от некрозов, появления грануляций, ликвидации перифокального воспаления и инфильтрации тканей необходимо решать следующие задачи: подавление инфекции в гнойной ране, создание оптимальных условий для роста грануляционной ткани и эпителизации, стимулирование репаративных процессов, подготовка к пластическому закрытию раневого дефекта.
Рис. 3 Структура современных раневых покрытий
Во вторую и третью фазы раневого процесса лечение гнойных ран продолжают мазями на водорастворимой и гидрофильно-эмульсионной основе (Винилин, Актовегин, Солкосерил, облепиховое масло), стимулирующими раневыми покрытиями (Коллахит) (рис.4), гидрогелями (Гидросорб, АППОЛО ПАК, Супрасорб G) и гидрокаллоидами (Гидроколл, Супрасорб Н). Его осушествляют до полной эпителизации раны или кожной пластики.
Рис.4. Раневое покрытие «коллахит»
Таким образом, местное лечение гнойных ран с дифференцированным применением современных перевязочных средств с учетом фазы и характера раневого процесса позволяет в скорейшие сроки подготовить рану к кожной пластики, а при невозможности ее выполнения в кротчайшие сроки добиться полной эпителизации раневого дефекта.
Фурункул, карбункул и абсцесс кожи — лечение
Среди множества дерматологических и хирургических проблем особого внимания заслуживают фурункул и карбункул кожи. Ввиду кажущейся незначительности этих заболеваний на начальном этапе своего развития многие пациенты игнорируют первые симптомы, что во многих случаях приводит к достаточно серьезным последствиям, касающихся уже не только кожных покровов, но и всего организма. В статье мы подробно разберем, что такое фурункул и карбункул, в чем их отличия, почему и как их необходимо лечить, а также к чему приводит недооценивание всей серьезности этих заболеваний и затягивание с визитом к врачу.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.





В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Что такое карбункул
Карбункул – это воспаление нескольких волосяных луковиц, сальных желез и окружающей их подкожно-жировой клетчатки.
Типичными местами развития патологического процесса являются: задняя поверхность шеи, лопатки, поясница, верхняя область ягодиц и передняя поверхность бедер.
Непосредственная причина и предрасполагающие факторы возникновения карбункула такие же, как и у фурункула. Способствовать развитию заболевания могут также повышенная потливость, ожирение, работа в пыльных и жарких условиях.
Зачастую карбункул является прямым следствием плохо излеченного фурункула.
Патологический процесс развивается следующим образом: вначале наблюдается выраженный болезненный отек с покраснением, достигающий в диаметре 5-10 см. Затем через 1-2 дня происходит отслоение эпидермиса, и видны несколько гнойных очагов в виде пчелиных сот. Воспаление сопровождается подъемом температуры до 39 °С, ознобом, головной болью, слабостью.

Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).
Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.


Осложнения абсцесса:
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.
Профилактика фурункула, карбункула, абсцесса кожи
Чтобы снизить риск развития перечисленных гнойных воспалений. достаточно соблюдения ряда несложных рекомендаций:
Гнойничковые заболевания кожи
Пиодермии — гнойничковые заболевания кожи, возникающие при проникновении возбудителей пиогенной инфекции и при ослаблении общей сопротивляемости организма. В настоящее время гнойничковые заболевания кожи являются наиболее распространенными дерматозами. В
Пиодермии — гнойничковые заболевания кожи, возникающие при проникновении возбудителей пиогенной инфекции и при ослаблении общей сопротивляемости организма. В настоящее время гнойничковые заболевания кожи являются наиболее распространенными дерматозами. Возникновение и течение этих заболеваний зависят от взаимоотношений микроорганизма и инфицированного макроорганизма. Наиболее часто пиодермии (pyon — гной, derma — кожа) обусловлены стафилококками, стрептококками, реже — вульгарным протеем, синегнойной палочкой, микоплазмами, кишечной палочкой и др. При исследовании нормальной микрофлоры кожи выявлена наибольшая обсемененность стафилококками. При этом больше всего оказывается обсеменена кожа складок, подногтевых пространств, слизистых оболочек носа и зева, что может служить источником эндогенного инфицирования. В связи с тем что поверхность кожи содержит много жировых и белковых ингредиентов, на ней создаются благоприятные условия для жизнедеятельности различного рода микроорганизмов, кожа никогда не бывает стерильной. Состав и количество обильной бактериальной флоры кожи очень различны. К постоянным представителям бактериальной флоры относятся белый стафилококк и эпидермальный стафилококк. Способность образования того или иного пигмента и другие свойства микроорганизмов, в том числе патогенные, являются непостоянными и могут варьировать в широких пределах. При этом в результате бактериологических исследований на поверхности кожи часто обнаруживается присутствие разных микроорганизмов, не принадлежащих к постоянной бактериальной флоре. К наиболее часто встречающимся непостоянным представителям бактериальной флоры поверхности кожи относят различные разновидности стафилококков и стрептококков, палочки псевдодифтерии.
У пациентов с гнойничковыми заболеваниями кожи состав бактериальной флоры изменяется не только в пределах патологических очагов (и в их непосредственной близости), но также на отдаленных от них участках тела. Аутоинфекция развивается нередко и может служить причиной появления новых патологических очагов, а также заражения окружающих.
В настоящее время стафилококки достаточно хорошо изучены. Они представляют собой клетки правильной шаровидной формы диаметром 0,5–1,5 мкм. Стафилококки грамположительны, спор не образуют. В процессе жизнедеятельности стафилококки выделяют экзотоксин, обладающий способностью лизировать эритроциты человека. Патогенность стафилококковых культур всегда связана с коагулазной активностью. Коагулаза — это экзофермент, который легко разрушается протеолитическими ферментами, инактивируется аскорбиновой кислотой. Когулазопозитивные и коагулазонегативные возбудители могут быть обнаружены при пиодермиях. Коагулазоотрицательные возбудители, кроме того, рассматриваются в настоящее время в качестве вероятных возбудителей грамположительного сепсиса. Необходимо отметить, что изменение этиологии сепсиса связано с селекцией резистентных грамположительных возбудителей в результате широкого применения антибактериальной терапии. В результате трансформации в L-формы тормозится функция их размножения при сохранности роста. Клетки в состоянии L-формы обладают пониженной вирулентностью и могут длительное время не вызывать воспаления, что создает обманчивое впечатление выздоровления. Вероятно формирование бациллоносительства и хронически текущих форм пиодермии, появление типичных форм бактерий, формирование лекарственной устойчивости обусловлены трансформацией стафилококков в L-формы. При разработке лечебно-профилактических мероприятий необходимо учитывать, что стафилококки обладают высокой степенью выживаемости во внешней среде. Они хорошо переносят высыхание, сохраняются в пыли, распространяются с потоком воздуха. Пути передачи стафилококков отличаются большим разнообразием: возможна передача воздушно-капельным и контактно-бытовым путем и др.
Носительство стрептококков встречается гораздо реже. Факультативные анаэробы образуют эндо- и экзотоксины, ферменты. Экзотоксины обладают цитотоксическим, иммуносупрессивным и пиогенным действием, эритрогенной активностью. Подавляют функции ретикулогистиоцитарной системы. Стрептококки вырабатывают дезоксирибонуклеазу, гиалуронидазу, стрептокиназу и другие ферменты, обеспечивающие оптимальные условия для питания, роста и размножения микроорганизмов.
В патогенезе пиодермий решающую роль играет снижение местной и общей антибактериальной резистентности организма. Целостность рогового слоя, наличие положительного электрического заряда между бактериальными клетками и кожей обеспечивают механическое препятствие для внедрения пиококков. Отделяемое потовых и сальных желез с высокой концентрацией водородных ионов (рН 3,5–6,7) обладает бактерицидными и бактериостатическими свойствами. Подобная «химическая мантия» регулируется вегетативной нервной системой и эндокринными железами.
Наиболее значимыми экзогенными факторами, провоцирующими развитие пиодермии, являются: загрязнение кожи, особенно при контакте с травой, сухость кожи, агрессивные химические агенты, температурные раздражители и т. п.
К эндогенным факторам относят переутомление, несбалансированное питание, в особенности приводящее к гиповитаминозу, хронические интоксикации, заболевания желудочно-кишечного тракта, очаги хронической гнойной инфекции, иммунный дисбаланс, эндокринные заболевания. В частности, известно, что наиболее тяжело и торпидно протекают пиодермии у больных сахарным диабетом.
К другим факторам, ослабляющим защитную, противобактериальную функцию кожи, относят метаболические нарушения, снижающие резистентность к бактериальным агентам, диабетические изменения кровеносных сосудов, трофические расстройства, связанные с диабетическими полиневритами, а также сухость кожи, зуд и другие субъективные ощущения.
Единой общепризнанной классификации пиодермий не существует. В данной работе мы воспользовались наиболее распространенной рабочей классификацией. Необходимо отметить, что предлагаемое подразделение на поверхностные и глубокие пиодермии условно, так как поверхностные очаги могут распространяться вглубь. При этом с поверхности стафилококковой пустулы может быть высеян стрептококк и, наоборот, с поверхности стрептококкового поражения иногда выделяются стафилококки.
Классическое подразделение на стафилококковые и стрептококковые поражения предусматривает учет ряда типичных свойств. Так, для стафилококкового поражения характерна связь с волосяным фолликулом, потовой либо сальной железой, распространение вглубь, преимущественно коническая форма, местная (иногда в сочетании с общей) температурная реакция, густое сливкообразное желто-зеленое гнойное содержимое. Стрептококковая пустула расположена на гладкой коже, залегает поверхностно, имеет округлую либо овальную форму, прозрачное или полупрозрачное гнойное содержимое.
Самой поверхностной формой стафилодермии является остиофолликулит.
В устье фолликулов появляется пустула, величина которой колеблется от булавочной головки до размеров чечевицы. Она имеет полушаровидную форму, пронизана волосом. Покрышка пустулы плотная, содержимое ее — гнойное. По периферии имеется небольшой гиперемированный венчик. Дно пустулы находится в верхних отделах наружного корневого влагалища фолликула волоса. Гнойный экссудат ссыхается в корочку. Через 3–4 дня элемент разрешается без образования рубца.
Фолликулит — острое гнойное воспаление фолликула волоса. В отличие от остиофолликулита сопровождается инфильтрацией, выраженной болезненностью. Пустула вскрывается с выделением гноя и образованием эрозии или ссыхается в корочку. Элемент разрешается либо путем рассасывания инфильтрата, либо с образованием рубца. Длительность течения фолликулита — 5–7 дней.
Глубокий фолликулит отличается от фолликулита значительным распространением в дерму. Разрешается исключительно с образованием рубца, длительность течения — 7–10 дней.
Фурункул представляет собой острое гнойно-некротическое поражение фолликула, сальной железы и окружающей подкожной жировой клетчатки. Нередко отмечается развитие фурункула из остиофолликулита или фолликулита. Рост пустулы сопровождается распространением резко болезненной инфильтрации. После вскрытия пустулы и отделения гноя отчетливо виден некротический стержень, отделяющийся постепенно вместе с гноем. На месте отделившегося некротического стержня формируется язва. По мере вскрытия и отделения некротического стержня уменьшается болезненность, стихают явления общего воспаления, рассасывается инфильтрация, язва выполняется грануляциями и рубцуется. Продолжительность эволюции фурункула зависит от реактивности тканей, локализации, состояния макроорганизма и т. п. При локализации на лице, волосистой части головы возникает опасность развития сепсиса или тромбоза поверхностных и глубоких вен, имеющих прямые анастомозы с синусами мозга.
Карбункул отличается гнойно-некротическим поражением нескольких волосяных фолликулов. Воспалительный инфильтрат увеличивается не только вследствие периферического роста и возможного вовлечения в процесс новых фолликулов, но и в результате распространения его в глубь подлежащих тканей. При пальпации отмечается резкая болезненность. Постепенно в нескольких местах вокруг фолликулов, расположенных в центральной части очага поражения, возникает глубокий некроз кожи. Очаг приобретает аспидно-синюю, черную окраску, расплавляется в одном или нескольких местах (название «карбункул» происходит от carbo — уголь). На следующей стадии появляются множественные отверстия, из которых вытекает гнойно-кровянистая жидкость. Образовавшаяся язва с неровными краями вначале неглубокая, на дне ее видны зеленовато-желтые некротические стержни, которые отторгаются значительно медленнее, чем при одиночных фурункулах. После отторжения некротических масс образуется глубокая, неправильной формы язва с синюшными, вялыми, подрытыми краями. Язва постепенно очищается от налета, выполняется грануляциями и в течение 2–3 нед рубцуется.
Фурункулез — рецидивирующая форма фурункула. Условно различают местный фурункулез, когда высыпания наблюдаются на ограниченных участках, и диссеминированный, при котором элементы появляются на различных участках кожи. Как правило, процесс развивается на фоне выраженного иммунного дисбаланса, например у ВИЧ-инфицированных, больных сахарным диабетом и т. п.
Вульгарный сикоз представляет собой хроническое рецидивирующее воспаление фолликулов в зоне роста коротких толстых волос. Наиболее часто заболевание встречается у мужчин с признаками дисбаланса половых гормонов и локализуется в области роста бороды и усов. Постепенно появляются остиофолликулиты и фолликулиты, число их нарастает. Инфильтрация очагов выражена. После разрешения элементов рубцов не образуется, но возможно рубцевание при попытках насильственного вскрытия фолликулитов.
Гидраденит — гнойное воспаление апокриновых потовых желез, наблюдающееся в молодом и зрелом возрасте. У детей до пубертатного периода и стариков заболевание не наблюдается, так как не функционируют апокриновые потовые железы. Наиболее частая локализация при этом заболевании — аксиллярные области, иногда процесс развивается на груди вокруг сосков, пупка, гениталий, заднего прохода. Заболевание развивается медленно, сопровождается дискомфортом, болевыми ощущениями в очаге поражения, в некоторых случаях зудом, жжением, покалыванием в очаге. В начале заболевания поверхность кожи обычной окраски. При дальнейшем развитии площадь увеличивается до 1–2 см, поверхность кожи становится синюшно-красной. Характерно образование конгломератов, выступающих над уровнем окружающих здоровых участков (старинное название «сучье вымя»). При вскрытии образуются один или несколько свищевых ходов, некротические стержни не возникают. При регрессе формируются втянутые рубцы. У лиц с иммунным дисбалансом нередко отмечаются рецидивы заболевания.
Стафилодермии раннего детского возраста отличаются рядом особенностей. Пассивный иммунитет против стафилококков выражен слабо, титр антитоксинов в крови низок. Регионарные лимфатические узлы недостаточно реагируют на внедрение инфекции, ретикулоэндотелиальная система поглощает микроорганизмы, но медленно разрушает их. В первые месяцы жизни замедлены процессы синтеза иммунологически активных лимфоидных клеток, что обусловлено недостаточным корригирующим влиянием вилочковой железы в развитии лимфоидной системы. Установлено, что иммуноглобулин (Ig)G, получаемый через плаценту от матери, полностью исчезает из крови ребенка к 6 мес жизни. Последующее продуцирование иммуноглобулинов, особенно IgA и IgG, происходит медленно. Стафилококковое воспаление протекает наиболее тяжело у новорожденных, так как дети до 42-го дня жизни не способны вырабатывать антитела.
Заражение может происходить антенатально, если женщина во время беременности переносит какое-либо стафилококковое заболевание. При патологических родах (затяжных, с длительным безводным периодом или осложненных эндометритом ) возможно интранатальное заражение.
В развитии стафилодермий в раннем возрасте важна патогенность возбудителей. В связи с широким распространением штаммов, устойчивых к антибиотикам, увеличивается число носителей патогенного стафилококка, особенно среди персонала родильных домов и больниц.
В возникновении стафилодермий раннего возраста существенную роль играют анатомо-физиологические особенности кожи. Незаконченность морфологической структуры кожи, нежность и рыхлость рогового слоя, непрочность связи эпидермиса и дермы вследствие слабости базальной мембраны и некоторой сглаженности сосочков дермы, прямое расположение протоков эккринных потовых желез и наличие полисахаридного комплекса в них, щелочная среда поверхности кожи и снижение ее защитных свойств, несовершенство процессов терморегуляции, повышенные влажность и абсорбционная способность кожи, лабильность коллоидно-осмотического состояния — все эти факторы предрасполагают к развитию пиодермии. Дополнительными условиями, способствующими развитию пиодермий, является воздействие влаги, особенно теплой (испарение под памперсами, теплой одеждой и т. п.), мацерация кожи мочой, слюной, выделениями из носа.
Стафилодермии наиболее опасны в период новорожденности, так как в это время отмечаются:
Элементы не обладают типичными свойствами стафилококковой пустулы (нет связи с волосяным фолликулом, сальной либо потовой железой, элементы расположены поверхностно, содержимое элементов — прозрачное либо полупрозрачное). У новорожденных наиболее часто встречается везикулопустулез, представляющий собой гнойное воспаление устьев эккринных потовых желез. При адекватном ведении таких больных процесс не распространяется вглубь, не сопровождается инфильтрацией, продолжительность заболевания не превышает 7–10 дней. Более тяжело протекает эпидемическая пузырчатка новорожденных. Поверхностные элементы быстро распространяются по всему кожному покрову, образующиеся эрозии окаймлены бахромой из отслаивающегося эпидермиса. В случае злокачественного течения эрозии сливаются между собой при периферическом росте пузырей и отслойке эпидермиса. Тяжесть состояния прямо пропорциональна пораженной площади. Состояние ребенка становится тяжелым, развиваются стафилококковые пневмонии, отиты, сепсис. Наиболее тяжелой формой эпидемической пузырчатки новорожденных является эксфолиативный дерматит. Пузыри с дряблой покрышкой быстро увеличиваются, вскрываются, образуя эрозии, окаймленные отслоившимся эпидермисом. Кожные высыпания сопровождаются высокой температурой, снижением массы тела, нередко — диареей, пневмонией, отитами и т. п. Иногда может развиться септикопиемия.
У 50–70% больных наблюдается повышение температуры до 37,5–38,0°С. В анализе крови обнаруживается умеренный лейкоцитоз, нейтрофилез, повышение скорости оседания эритроцитов. Заболевание очень контагиозно для новорожденных.
Золотистый стафилококк может выявляться и при акне, выступая в ассоциации с Propionibacterium acne, иногда — с Pityrosporum ovale u orbiculare. Акне являются полиморфным мультифакториальным заболеванием волосяных фолликулов и сальных желез, которое встречается у 80% людей. У лиц старше 24 лет заболеваемость снижается. В патогенезе акне можно выделить несколько наиболее существенных факторов.
Так, у больных акне отмечается избыточное образование кожного сала. Кожное сало больных акне содержит меньше линолевой кислоты, чем у здоровых людей. Этот фактор способствует усилению десквамации эпителиальных клеток фолликула, что ведет к образованию ретенционного гиперкератоза акроворонки сальных фолликулов, являющегося основным моментов в патогенезе вульгарных угрей. Уменьшение содержания других эпидермальных липидов (например, свободных стеролов) также может вызвать фолликулярный ретенционный гиперкератоз.
Propionibacterium acne, Staphylococcus epidermidis, Pityrosporum ovale u orbiculare всегда присутствуют в комедонах. Они постоянно находятся на поверхности здоровой кожи лица и являются частью нормальной микрофлоры. Кокки обнаруживаются в основном в верхней части воронок волосяных фолликулов или в местах открытия протоков потовых желез и не играют значимой роли в патогенезе акне. Propionibacterium acne, Pityrosporum ovale u orbiculare продуцируют липазу, активируют комплемент, усиливают десквамацию устья волосяного фолликула, приводя к его закупорке.
Гиперандрогенемия предрасполагает к повышению секреторной функции сальных желез. В коже представлен комплекс андрогенчувствительных элементов (волосяных фолликулов, потовых и сальных желез). Под влиянием андрогенов увеличивается внутриклеточный синтез липидов, регулируется митотическая активность клеток. Развитие акне в пубертатном периоде связано с активной функцией половых желез. У женщин с синдромом гиперандрогении заболевание может возникнуть при длительном приеме контрацептивов, содержащих андрогены. В возникновении вульгарных угрей значимую роль играют повышение в крови тестостерона, повышенная чувствительность волосяных фолликулов и сальных желез к андрогенам, а также сочетание этих факторов. В ряде случаев гиперандрогенемия может быть наследственно обусловленной.
Наиболее распространены вульгарные угри. Заболевание обычно начинается в пубертатном периоде и характеризуется появлением на лице (реже — груди и спине) комедонов, мелких до 5 мм в диаметре папул ярко-красного цвета, иногда с пустулой на поверхности. Высыпания, разрешаясь оставляют пигментацию, реже — поверхностные рубчики. На лице, волосистой части головы, груди и межлопаточной области кожа становится жирной, блестящей, неровной, шероховатой, с расширенными устьями волосяных фолликулов. Располагающиеся на поверхности кожи пропионибактерии и стафилококки продуцируют эндогенную липазу, которая расщепляет триглицериды кожного сала до свободных жирных кислот. Последние, в свою очередь, оказывают раздражающее действие на кожу, вызывают различные осложнения.
По мере увеличения количества комедонов, усиления воспалительной реакции вокруг них развивается индуративная форма акне. Она отличается формированием крупных воспалительных инфильтратов.
Через несколько недель инфильтрат размягчается, элементы вскрываются с образованием полостей, из которых выделяется тягучий гнойный экссудат — отмечается возникновение флегомонозных акне. После заживления остаются глубокие обезображивающие кожу рубцы.
Самой распространенной формой, характеризующейся выраженным воспалительным компонентом, являются конглобатные угри. Клиническая картина характеризуется появлением на спине, груди и лице крупных узлов, располагающихся глубоко в дерме, иногда захватывающих верхние отделы подкожной жировой клетчатки. Узлы могут достигать 1,5–2 см в диаметре. Такие узлы крайне болезненны, остро выражено перифокальное воспаление. Сливаясь, узлы образуют конгломераты, могут возникнуть абсцессы, после вскрытия которых остаются длительно незаживающие язвы, а впоследствии — грубые рубцы с перемычками и свищевыми ходами.
При слиянии глубоко расположенных воспаленных узлов отмечается развитие синусовых акне. Эта форма отличается образованием эпителиальных синусовых трактов, «подрывающих» кожу лица и туловища.
Острая трансформация типичных воспалительных акне в крайне выраженное деструктивное воспаление отличает молниеносные акне. Среди больных преобладают мужчины. При этой форме появляются множественные болезненные изъязвляющиеся с участками некроза воспалительные узлы, рассеянные пустулы, располагающиеся на эритематозном фоне. Процесс сопровождается лихорадкой, лейкоцитозом, болями в суставах, транзиторным гломерулонефритом. Заживление происходит с образованием грубых рубцов.
В редких случаях у молодых женщин развивается островоспалительная и тяжело протекающая форма акне. Заболевание характеризуется внезапным началом и быстрым прогрессированием. Процесс локализуется в центральной части лица, в области лба, висков, подбородка. Характерен выраженный отек лица с цианотичным оттенком кожи, а через 1–2 дня — болезненные фурункулоподобные узловатые высыпания, напоминающие конглобатные акне, большие (более 5 см) пустулы. Отмечается отсутствие комедонов и резкая выраженность границ воспаления.
Себорейный фон, на котором развиваются акне, может быть различным.
Густая форма жирной себореи чаще наблюдается у мужчин и характеризуется расширенными устьями сальных желез, при надавливании выходит небольшое количество сального секрета. Жидкая форма жирной себореи чаще встречается у женщин, характеризуется тем, что при надавливании на кожу из устьев протоков сальных желез выделяется полупрозрачная жидкость. Смешанная себорея несколько чаще наблюдается у мужчин, при этом симптомы жирной себореи отмечаются в области кожи лица, сухой — на волосистой части головы, где выражено мелкопластинчатое шелушение, волосы тонкие, сухие. Угри развиваются у лиц, страдающих жирной или смешанной формой себореи. Среди больных преобладают подростки (несколько чаще — мальчики), женщины с нарушениями овариального цикла в результате длительного приема глюкокортикостероидных гормонов, препаратов брома, йода, продолжительной работы с хлорсодержащими веществами.
Наиболее распространенной формой являются вульгарные угри, локализующиеся на коже лица, груди, спины. После разрешения гнойничков образуются ссохшиеся желтоватые корочки, в дальнейшем пигментация либо поверхностный рубчик. В некоторых случаях после разрешения угрей возникают келоидные рубцы (акне-келоид). Если процесс протекает с образованием выраженного инфильтрата, на месте разрешения угрей остаются глубокие рубцы (флегмонозные угри). При слиянии элементов образуются сливные угри (acne confluens). Более тяжелой формой являются конглобатные угри (acne conglobata), протекающие с образованием плотного инфильтрата, узлов в верхней части подкожной жировой клетчатки.
Узлы могут формироваться в конгломераты с последующим образованием абсцессов. После заживления язв остаются неровные рубцы с перемычками, свищами. Молниеносная угревая сыпь (acne fulminans) сопровождается септицемией, артралгиями, гастроинтестинальной симптоматикой.
Стрептодермии характеризуются поражением гладкой кожи, поверхностным расположением, наклонностью к периферическому росту. Помимо вышеперечисленных провоцирующих и предрасполагающих к развитию пиодермий факторов необходимо отметить роль патологических изменений кожи. При дерматозах, сопровождающихся появлением эрозий и сочащихся изменений, отеком эпидермиса создаются благоприятные условия для развития стрептодермии. В клинической практике наиболее часто встречается фликтена — поверхностная стрептококковая пустула. Рассмотрим несколько примеров.
Стрептококковые пустулы отличается высокой контагиозностью, наблюдаются преимущественно у детей, иногда — у женщин. Фликтены появляются на гиперемированном фоне, не превышают 1 см в диаметре, имеют прозрачное содержимое и тонкую дряблую покрышку. Постепенно экссудат мутнеет, ссыхается в соломенно-желтую и рыхлую корку. После отпадения корки и восстановления эпителия временно сохраняются легкая гиперемия, шелушение или гемосидериновая пигментация. Количество фликтен постепенно увеличивается. Возможна диссеминация процесса. Нередки осложнения в виде лимфангита и лимфаденита. У ослабленных лиц возможно распространение процесса на слизистые оболочки полостей носа, рта, верхних дыхательных путей и др.
В типичных случаях стрептококковое импетиго имеет вид фликтены, которая представляет собой поверхностную эпидермальную пустулу с тонкой, дряблой покрышкой, лежащей почти на уровне кожи, наполненную серозным или серозно-гнойным содержимым. Заболевание начинается с появления элемента, имеющего наклонность к периферическому росту. Фликтена окружена гиперемированной зоной в виде венчика. Содержимое пустулы быстро ссыхается в соломенно-желтого цвета корочку, по снятии которой обнаруживается влажная эрозивная поверхность. Мелкие начальные элементы сыпи вследствие периферического роста быстро увеличиваются; в результате по периферии появляется новая пустула в виде кольца или подковы, в то время как в центре под корочкой происходит заживление. Буллезное стрептококковое импетиго локализуется на кистях, стопах, голенях. Размер фликтен превышает 1 см в диаметре. Покрышка элементов напряженная. Иногда элементы возникают на гиперемированном фоне. Процесс характеризуется медленным периферическим ростом.
Заеда (щелевидное импетиго, перлеш, угловой стоматит) характеризуется поражением углов рта. На отечном гиперемированном фоне появляется болезненная щелевидная эрозия. По периферии можно обнаружить белесоватый венчик отслоившегося эпителия, иногда гиперемированный ободок, явления инфильтрации. Нередко процесс развивается у лиц, страдающих кариесом, гиповитаминозом, атопическим дерматитом и т. п.
Простой лишай возникает чаще у детей дошкольного возраста. В весеннее время на коже лица, верхней половины туловища появляются пятна округлой формы розового цвета, покрытые белесоватыми чешуйками. При большом количестве чешуек пятно воспринимается как белое.
Поверхностная паронихия может наблюдаться как у лиц, работающих на предприятиях по переработке фруктов, овощей, в кондитерских и т. п., так и у детей, имеющих привычку обкусывать ногти. Кожа околоногтевого валика краснеет, появляется отек, болезненность, затем образуется пузырь с прозрачным содержимым. Постепенно содержимое пузыря становится мутным, пузырь превращается в пустулу с напряженной покрышкой. В случае если процесс приобретает хроническое течение, возможна деформация ногтевой пластины.
Интертригинозная стрептодермия (стрептококковая опрелость) возникает в крупных складках, аксиллярных областях. Фликтены появляются в большом количестве, затем сливаются. При вскрытии образуются сплошные эрозированные мокнущие поверхности ярко-розового цвета, с фестончатыми границами и бордюром отслаивающегося эпидермиса по периферии. В глубине складок можно обнаружить болезненные трещины. Нередко появляются очаги отсева в виде отдельно расположенных пустулезных элементов, находящихся в различных стадиях развития.
Сифилоподобное папулезное импетиго наблюдается преимущественно у детей грудного возраста. Излюбленная локализация — кожа ягодиц, гениталий, бедер. Характерно появление быстро вскрывающихся фликтен с образованием эрозий и небольшим инфильтратом в их основании, что дало основание для названия «сифилоподобное» из-за сходства с эрозивным папулезным сифилидом. В отличие от сифилиса здесь имеет место острая воспалительная реакция.
Хроническая поверхностная диффузная стрептодермия характеризуется диффузным поражением значительных участков кожи, голеней, реже — кистей. Очаги имеют крупнофестончатые очертания за счет роста по периферии, они гиперемированы, иногда с легким синюшным оттенком, несколько инфильтрированы и покрыты крупнопластинчатыми корками. Под корками находится сплошная мокнущая поверхность. Иногда в начале заболевания удается наблюдать острую стадию (острую диффузную стрептодермию), когда вокруг инфицированных ран, свищей, ожогов и т. п. возникает острое диффузное поражение кожи.
Глубокой стрептококковой пустулой является эктима. Элемент — глубокий, нефолликулярный. Заболевание начинается с небольшого пузырька или околофолликулярной пустулы с серозным или серозно-гнойным содержимым, быстро ссыхающимся в мягкую, золотисто-желтого цвета выпуклую корочку. Последняя состоит из нескольких слоев, что послужило основанием для ставшего хрестоматийным сравнения с пирожным «Наполеон». После отпадения или удаления корочки обнаруживается язва круглой или овальной формы с кровоточащим дном. На поверхности язвы имеется грязно-серый налет. Края язвы — мягкие, воспаленные, вследствие чего они несколько возвышаются над окружающей кожей. Язва медленно заживает, в течение 2–3 нед, с образованием рубца, зоной пигментации по периферии. При тяжелом течении вульгарной эктимы может образовываться глубокая язва (ecthyma terebran — пронизывающая эктима) с явлениями гангренизации, высокой вероятностью сепсиса.
Смешанные пиодермии отличаются отсутствием как стафилококковых, так и стрептококковых пустул (в действительности, помимо стафилококков и стрептококков, могут выявляться и другие возбудители). Рассмотрим несколько примеров.
Вульгарное импетиго встречается наиболее часто. Поражаются преимущественно дети и женщины. Излюбленная локализация — кожа лица вокруг глаз, носа, рта, иногда процесс распространяется на верхнюю половину туловища, руки. На гиперемированном фоне появляется пузырек с серозным содержимым. Покрышка пузырька тонкая, вялая. Содержимое пузырька в течение нескольких часов становится гнойным в основании пустулы, инфильтрируется, увеличивается венчик гиперемии. Через несколько часов крышка вскрывается, образуя эрозию, отделяемое которой ссыхается в «медовые корки» На 5–7-й день корки отторгаются, некоторое время на их месте сохраняется слегка шелушащееся пятно, которое позднее бесследно исчезает.
Хроническая глубокая язвенно-вегетирующая пиодермия имеет преимущественную локализацию на волосистой части головы, плечах, предплечьях, аксиллярных областях, голенях. На инфильтрированном синевато-красном фоне, резко отграниченном от окружающей здоровой кожи на месте пустул появляются неправильной формы изъязвления. На поверхности можно обнаружить папилломатозные разрастания с веррукозными корковыми наслоениями. При сдавливании из отверстий свищевых ходов выделяется гнойное либо гнойно-геморрагическое содержимое. При регрессе вегетации постепенно уплощаются, прекращается отделение гноя. Заживление происходит с образованием рубцов неровной формы.
Гангренозная пиодермия чаще развивается у больных с хроническими воспалительными инфекционными очагами. Изменения на коже возникают на фоне хронических воспалительных инфекционных очагов, заболеваний соединительной ткани, онкологических процессов. Пузыри с прозрачным и геморрагическим содержимым, глубокие фолликулиты быстро распадаются или вскрываются с образованием язв, расширяющихся по периферии. В дальнейшем формируется очаг с обширной язвенной поверхностью с неровными подрытыми краями. По периферии неровные подрытые края подняты в виде валика, окруженного зоной гиперемии. На дне язв обнаруживаются кровоточащие грануляции. Язвы постепенно увеличиваются в размерах, резко болезненны. Рубцевание различных участков происходит неодновременно, т. е. при рубцевании одного участка может наблюдаться дальнейший рост другого.
Шанкриформная пиодермия начинается с образования пузырька, после вскрытия которого остаются эрозия либо язва округлых или овальных очертаний, основание которых всегда уплотнено. Как видно из названия, в дальнейшем формируется язвенная поверхность, розовато-красного цвета с четкими границами, по внешнему виду напоминающая твердый шанкр. Определенные трудности в дифференциальной диагностике могут быть обусловлены еще и сходной локализацией при этих заболеваниях: гениталии, красная кайма губ. В отличие от сифилиса в основании очага пальпируется выраженный инфильтрат, иногда болезненный при пальпации. Отрицательные многократные исследования на наличие бледной трепонемы, отрицательные серологические реакции на сифилис подтверждают диагноз.
Для лечения поверхностных пиодермий используются спиртовые растворы (1% салициловый спирт, камфорный спирт), анилиновые красители (фукорцин, 1% бриллиантовый зеленый). При необходимости, принимая асептические меры, вскрывают покрышку фликтен и пустул с последующим промыванием 3% раствором перекиси водорода и смазыванием дезинфицирующими растворами (фурациллин 1 : 1000 3% спиртовой раствор йода). На распространенные множественные очаги наносят мази, содержащие антибиотики (фуцидин, бактробан, гелиомициновая).
При отсутствии эффекта от наружной терапии, глубоких поражениях на лице, шее (фурункул, карбункул), пиодермиях, осложненных лимфангитом или лимфаденитом, показано парентеральное либо пероральное использование антибиотиков широкого спектра действия. Для проведения успешной антибактериальной терапии инфекционного процесса должен быть выбран антибактериальный препарат, который удовлетворяет следующим основным условиям:
В амбулаторной практике целесообразно применять только антибиотики для перорального приема с высокой биодоступностью, а также длительным периодом полувыведения (что позволяет снизить количество приемов в течение суток), при этом воздействие на микрофлору кишечника должно быть минимальным.
При лечении в стационаре наиболее рационален выбор антибиотиков, выпускаемых в формах для парентерального и перорального введения. При ступенчатой терапии в начале курса антибиотик назначают парентерально, а при положительной динамике состояния больного (через 3–7 дней) переходят на его пероральное применение.
Широко применяются в настоящее время макролиды (кларитромицин — по 250 мг 2 раза в день в течение 7–10 дней, азитромицин — 1 г 1 раз в день в течение 5–10 дней в зависимости от тяжести процесса, джозамицин — 0,5 г 2 раза в день в течение 10 дней, при необходимости назначения детям до 14 лет суточная доза составляет 30–50 мг/кг массы тела, предпочтительно в три приема; при угревой болезни препарат применяется в течение 2–8 нед), тетрациклины — юнидокс-солютаб (взрослым и детям с массой тела более 50 кг в первый день лечения назначают 200 мг/сут в один или два приема, в последующие дни лечения — по 100 мг/сутки в один прием, детям старше 8 лет с массой тела менее 50 кг в первый день лечения назначают суточную дозу из расчета 4 мг/кг на прием, в последующие дни по 2 мг/кг 1 раз в сутки, курс лечения составляет 5–10 дней; в наиболее тяжелых случаях лечение можно начать с внутримышечных инъекций доксициклина гидрохлорида по 100 мг 2–3 раза в день), цефалоспорины (зиннат по 250 мг 2 раза в сутки в течение 7 дней, линкомицин 300 мг внутримышечно 3–4 раза в сутки, 3–7 дней, затем внутрь в капсулах по 250 мг 3–4 раза в день, 5 дней).
При хронических и рецидивирующих формах пиодермий применяют специфическую иммунотерапию: стафилококковый анатоксин (нативный вводится в возрастающих дозах от 0,1 до 2,0 мл у взрослых и от 0,1 до 1,0 мл у детей под кожу нижнего угла лопатки с интервалом в 3–5 дней, очередную дозу вводят после угасания реакции от предыдущего введения; адсорбированный вводится подкожно в дозе 0,2–0,5 мл с интервалом 30–54 дней в количестве трех инъекций), стафилококковый бактериофаг (внутрикожно, подкожно или внутримышечно в дозе 0,1–2,0 мл через 1–3 дня в зависимости от реакции на предыдущую инъекцию), стафилококковый антифагин (вводят под кожу в дозе от 0,2 до 1,0 мл также через 1–3 дня после исчезновения реакции от предыдущей инъекции), антистафилококковый иммуноглобулин (вводят внутримышечно 120 МЕ в один прием с интервалом 3–5 дней, на курс 3–5 инъекций), стрептококковую вакцину (вводят внутрикожно или подкожно, начиная с дозы 100–200 млн микробных тел (0,1–0,2) и до 2 млрд микробных тел (2,0), с учетом переносимости и характера местной реакции), бактериофаг стрептококковый жидкий (вводят подкожно или внутримышечно в дозах 0,5; 1,0; 1,5 и 2,0 мл через 3–4 дня, последующая инъекция проводится не ранее чем угаснет местная реакция).
При тяжелом течении, в особенности у ослабленных больных, показано применение иммуномодулирующих средств (изопринозин 50 мг/кг массы тела в три-четыре приема, Т-активин подкожно по 1,0 мл через день в количестве 3–4 инъекций, а затем по 1,0 мл 1 раз в неделю, 10–15 инъекций на курс).
В случае хронической язвенной пиодермии курсы антибиотиков могут быть дополнены назначением глюкокортикостероидов в дозе, эквивалентной 20–50 мг преднизолона в сутки, в течение 3–6 нед. При наиболее тяжелом течении используются цитостатики.
Для лечения тяжелых форм акне применяются такие системные средства, как эстрогены, андрогены, спиронолактон, ароматические ретиноиды.
Женщинам с длительно протекающими акне при неэффективности антибактериальной терапии и наружного применения третиноина назначают эстрогены либо андрогены — в зависимости от профиля эндокринных нарушений.
Ципротерон (антагонист андрогенов) обладает антигонадотропным и гестагенным эффектами. Женщинам назначают его по 10 мг с 1-го по 15-й день цикла, курсами, возможно применение в сочетании с приемом пероральных контрацептивов по типу этинилэстрадиола.
Спиронолактон используют в качестве антиандрогенного средства. Препарат назначают по 25–200 мг в 2–4 приема. Курс лечения проводят в течение нескольких месяцев, применяют препарат только у женщин.
Комбинированные эстроген-прогестиновые контрацептивы наиболее эффективны при приеме высоких доз.
Системные кортикостероиды применяют при надпочечниковой гиперандрогении.
Биологическое действие ретиноидов осуществляется за счет связывания их с рецепторами на ядерной мембране кератиноциов, что приводит к изменению активности определенных генов и далее — к нормализации десквамации фолликулярного эпителия и предотвращению образования комедонов. Под влиянием ретиноидов происходит ускорение обновления эпидермиса, истончение рогового слоя, реорганизация дермального матрикса. Кроме влияния на рост и дифференцировку клеток кожи, ретиноиды уменьшают активность сальных желез, проявляют иммуномодулирующее и противовоспалительное действие. Ретиноиды ингибируют меланогенез, что позволяет снизить риск гиперпигментации. Изотретиноин назначают в зависимости от массы тела больного. Начальная доза составляет 0,5 мг/ кг в сутки; поддерживающая доза, назначаемая после 4 нед, варьирует в пределах 0,1–1,0 мг/кг в сутки, в зависимости от эффективности и переносимости препарата. Для достижения оптимальных результатов лечение продолжают, как правило, в течение 16 нед. При высоком терапевтическом эффекте их применение ограничено рядом противопоказаний. Ретиноиды оказывают абсолютное тератогенное действие, противопоказаны при нарушениях функции печени, почек, гиперлипидемии, новообразованиях, гипервитаминозе А. При применении этих препаратов возможны побочные эффекты и нежелательные реакции со стороны различных органов и систем. Среди дерматологических изменений описаны сухость слизистых оболочек, сыпь, зуд, хейлит, эритема, потливость, шелушение в области ладоней и подошв, паронихии, дистрофии ногтей, усиленное разрастание грануляционной ткани в пораженной области, в редких случаях — истончение волос, васкулит, фоточувствительность. Со стороны органов чувств возможны конъюнктивит, светобоязнь, снижение ночного зрения, помутнение роговицы, ослабление слуха, носовое кровотечение. Среди неврологических нарушений известны головные боли, в редких случаях — депрессия, судорожные припадки. Со стороны пищеварительной системы возможны тошнота, редко — колит, кровотечения, транзиторное повышение активности печеночных трансаминаз. Среди гематологических нарушений описаны анемия, нейтропения, изменение количества тромбоцитов, повышение скорости оседания эритроцитов. Возможны такие метаболические нарушения, как повышение концентрации тиреоглобулина, глюкозы. Со стороны костно-мышечной системы вероятны боли в мышцах и суставах, редко — гиперостозы.
В последнее время на российском рынке появились новые линии лечебной косметики для лечения акне. Линия «Клинанс» лечебной косметики «Авен» представлена некомедогенными препаратами и содержит три активных компонента: термальной воды «Авен», экстракта тыквенных семечек, глюконата цинка. Термальная вода «Авен» оказывает мощное противовоспалительное, смягчающее, снимающее раздражение действие. Экстракт тыквенных семечек блокирует рецепторы дигидротестостерона (ДГТ) и 5-альфа-редуктазу. ДГТ и экстракт тыквы имеют похожую структуру: экстракт тыквы занимает место ДГТ на рецепторах, не провоцируя гиперсеборею.
Глюконат цинка ингибирует продукцию липаз, тем самым препятствует образованию свободных жирных кислот, оказывая антилипазное действие. Также глюконат цинка ингибирует полинуклеарный хемотаксис, оказывая антисеборейное и противовоспалительное действие.
В некоторых косметических линиях представлены средства для лечения акне, которые можно применять при чувствительной коже. Так, термальная вода «Ла Рош Позе» является единственной термальной водой с природно высоким содержанием селена, нейтрализующего действие свободных радикалов. При чувствительной коже, склонной к жирной себорее, можно применять успокаивающую увлажняющую защитную эмульсию «Толеран флюид» 1–2 раза в день. При чувствительной коже, склонной к покраснениям, показаны препараты гаммы «Розалиак». При необходимости арсенал средств может быть дополнен продукцией «Эфаклар», созданной специально для жирной кожи, склонной к образованию угрей.
Лечебная серия «Клерасил Ультра» также включает гель «3 в 1», лосьон для чувствительной кожи. Активными ингредиентами серии являются аллантоин, алоэ, винная кислота, гидролизованный молочный протеин, глицерин, ментол, микрогранулы 1% окисленного полиэтилена, 2% салициловую кислоту, серу, триклозан, 0,05% хлоргексидина диглюконат, 1,5 % перекись водорода.
На рынке имеется большой выбор препаратов для лечения рубцовых изменений. К ним относятся гель «Куриозин», гель «Медерма» и др.
Профилактика гнойничковых заболеваний кожи должна включать не только соблюдение гигиенических правил, своевременное обращение по поводу интеркуррентных заболеваний, соблюдение режима питания и т. п. Профилактические мероприятия должны также проводиться на общегосударственном уровне: повышение уровня жизни населения, внедрение способов защиты от микротравматизма и контакта с химическими веществами на производстве, решение экологических проблем и т. п.
И. В. Хамаганова, доктор медицинских наук, профессор
РГМУ, Москва