Чем лечить обострение цистита
Обострение цистита: лечение воспаления мочевого пузыря
Почему воспалительный процесс обостряется?
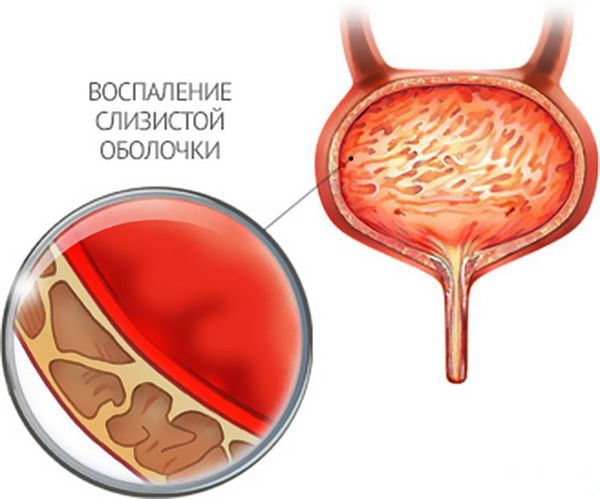
Обычно острые периоды наблюдаются в межсезонье. При неустойчивой погоде снижаются защитные функции организма, и он становится чувствителен к инфекциям. Воспаление слизистой оболочки мочевого пузыря ежегодно диагностируется у 15-20 тыс. человек на 1 млн. пациентов, при этом в 10% случаев оно склонно к хронизации и рецидивированию. Переход воспаления в хроническую стадию влечет за собой более двух обострений болезни за год, которые часто вызывают временную нетрудоспособность у пациенток. [35]
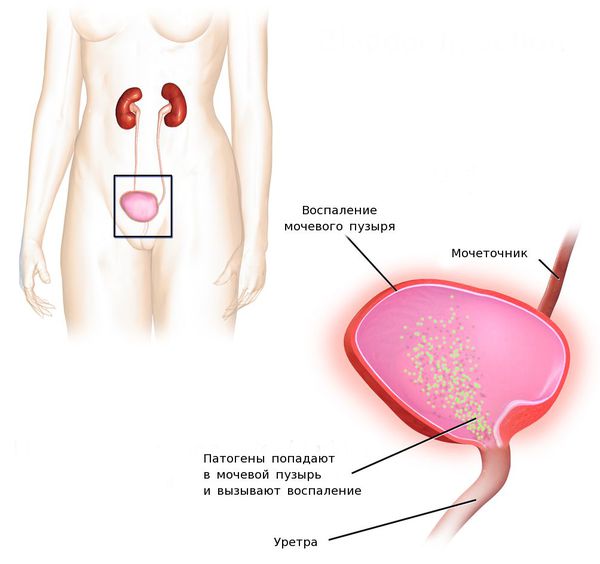
Наиболее вероятной причиной обострения цистита является кишечная палочка Escherichiacoli, которую обнаруживают у 90% пациентов. Она проникает в просвет мочевого пузыря, закрепляется на его стенке и вызывает очередной эпизод заболевания. Реже повторному воспалению способствуют такие бактерии, как Enterococcusfaecalis, Staphylococcussaprophyticus, Klebsiellaspp., Proteusmirabilis. В последнее время врачи отмечают повышение резистентности этих бактерий к антибиотикам, что несколько усложняет лечение. [35]
Особенности хронического цистита
Для данной формы воспаления характерны периодические обострения. Во время отхождения мочи у пациентов присутствуют болезненные ощущения, дискомфорт, позывы к мочеиспусканию учащаются. Симптоматика носит хронический характер, но в ходе лечения может меняться ее интенсивность. При этой форме заболевания, как правило, в моче не обнаруживаются микроорганизмы. [11]
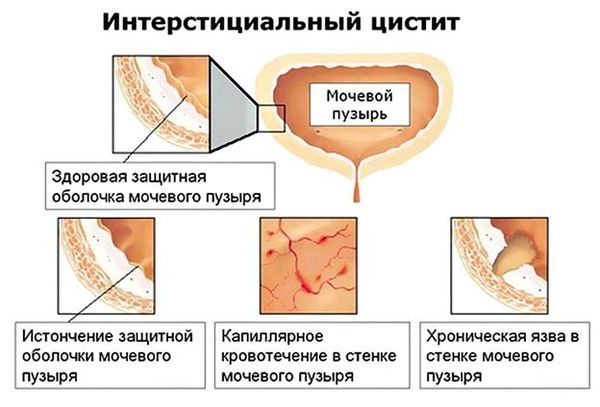
При отсутствии явных обострений и скрытой симптоматике врачи говорят о латентном цистите. Если обострения появляются с частотой свыше трех эпизодов в год, пациенту ставят диагноз персистирующий цистит. Но если имеют место частые обострения, признаки деформации тканей мочевого пузыря, боль носит постоянный характер, речь может идти об интерстициальном цистите. [16]
Какие симптомы говорят об обострении цистита?
Обострение воспалительного процесса сопровождается такой же симптоматикой, что и цистит в острой форме. Могут также играть особую роль признаки патологического процесса, который привел к хронизации заболевания. [11, 16]
При обострении хронического цистита пациентки, как правило, жалуются на учащенное и болезненное мочеиспускание. Боль может иметь периодический или постоянный характер. Она может усиливаться при мочеиспускании, особенно в конце акта. Обычно дискомфорт локализуется в надлобковой области или глубине малого таза. Но такая симптоматика не всегда говорит о наличии цистита. Нередко она сопровождает заболевания женской репродуктивной системы. [11, 16]
Диагностика и лечение обострений цистита у женщин
Постановка диагноза при обострении хронического заболевания – достаточно сложная задача. Она базируется на применении разных методик исследования, а также требует грамотного подхода к оценке их результатов. [11]
Обследование обязательно включает в себя сбор анамнеза, изучение взаимосвязей заболевания с половой жизнью пациентки, гинекологический осмотр на предмет наличия уретро-гименальных спаек. Диагностика также включает в себя анализ на резистентность флоры к антибиотикам, бактериологический посев мочи, УЗИ органов малого таза, анализы на заболевания, передающиеся половым путем. [11]
В завершении проводится эндоскопия и цистоскопия. При наличии гистологических изменений в тканях мочевого пузыря требуется проведение мультифокальной биопсии, чтобы понять и правильно оценить морфометрические характеристики протекающих процессов. [11]
Обострение хронического цистита: лечение заболевания
При хроническом воспалении слизистой оболочки мочевого пузыря рекомендуется антибактериальная терапия, направленная на купирование обострений. В этом вопросе абсолютно недопустимо самолечение, поскольку при отсутствии грамотной терапии есть огромный риск дальнейшего развития воспаления. [7]
Препараты для лечения цистита подбираются индивидуально. «Идеальный» препарат для лечения цистита должен обладать противовоспалительным и антибактериальным действиями, а также способностью к нормализации уродинамики и снижению риска рецидивов. [7]
В составе комплексного лечения, в дополнение к антибиотикам, может быть назначен препарат Фитолизин®. Это диуретик растительного происхождения, который выпускается в форме пасты для приготовления пероральной суспензии. В таком виде лекарство от цистита усваивается быстрее, чем таблетки. [2]
В состав Фитолизина® входит 9 растительных экстрактов и 4 эфирных масла, которые содержат витамины, флавоноиды, сапонины, алкалоиды и другие активные вещества [26]. Препарат имеет несколько преимуществ:
Препарат выпускается в Европе. Его производство отвечает требованиям стандарта GMP, что подтверждено соответствующим сертификатом. [2]
Что такое острый цистит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесников Д. Л., хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
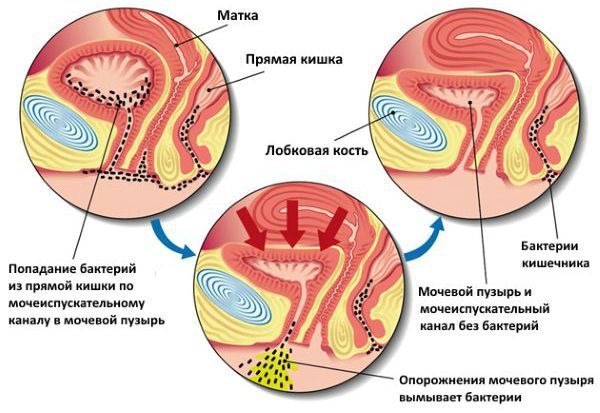
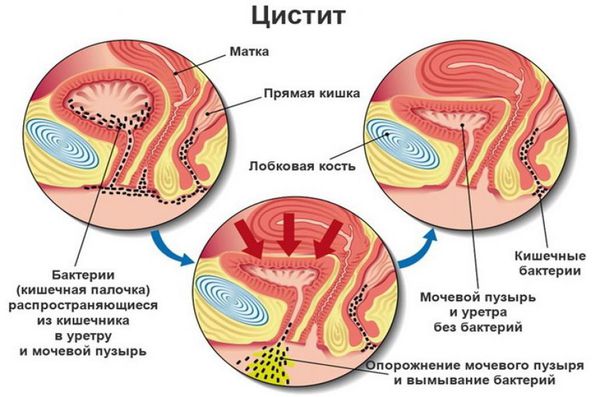
Острым циститом ( Acute cystitis) болеют преимущественно женщины. Это связано с анатомо-физиологическим строением женского организма — у женщин короткая уретра, наружное отверстие уретры расположено ближе к прямой кишке, чем у мужчин. Половина женщин в мире в течение жизни имели, по крайней мере однократно, эпизод цистита [12][19]. В России ежегодно регистрируется более 30 млн новых случаев цистита [12][19]. Чаще заболеванием страдают женщины в возрасте от 25 до 30 лет или старше 55 лет [1][6].
Острый цистит – это состояние, прежде всего возникающее у небеременных женщин пременопаузального возраста, не имеющих анатомических и функциональных нарушений мочевыводящих путей, а также на фоне полного здоровья [12][19]. У женщин пожилого возраста мочеполовые симптомы необязательно обусловлены циститом.
Существуют редкие неинфекционные формы острого цистита, связанные с физическими воздействиями. Например ионизирующее излучение при прохождении лучевой терапии часто становится причиной острого лучевого цистита.
Основные симптомы:
При типичном развитии острого цистита общее самочувствие сохраняется на удовлетворительном уровне, многие пациенты продолжают вести обычную повседневную жизнь.
В большинстве случаев к развитию острого цистита приводит жизнедеятельность бактерий:
Существует небольшая группа циститов, развивающихся после применения медицинских препаратов. Типичный пример возникновения острого цистита — возникающий после внутрипузырного введения вакцины БЦЖ (живые микобактерии вакцинного штамма бацилл Кальмета-Герена) в мочевой пузырь при иммунотерапии неинвазивного рака мочевого пузыря.
Провоцирующими факторами для возникновения острого цистита являются:
У мужчин острый цистит развивается редко и обычно является осложнением другого заболевания, например уретрита или простатита, а также следствием аденомы простаты.
Симптомы острого цистита
Появление симптомов острого цистита носит внезапный характер, заболевание может развиться за несколько часов. Часто пациенты отмечают наличие провоцирующего фактора, например общего переохлаждения или сексуальной активности. Если в течение шести месяцев происходит два и более острых эпизода, то в таких случаях говорят о рецидивирующем цистите.
Наиболее частые проявления острого цистита:
Часто у молодых женщин симптомы острого цистита могут быть связаны с половым актом, появлением нового полового партнёра, использованием спермицидов, наличием камней в почках или аномалий мочевыводящих путей, сахарного диабета и др. [12] [19]
Патогенез острого цистита
Проникновение патогенных микроорганизмов в мочевой пузырь возможно следующими путями:
После попадания уропатогенов на слизистую мочевого пузыря происходит их фиксация и «противостояние» возбудителя защитным клеткам слизистой оболочки органа. Фиксация уропатогенов к слизистой оболочке осуществляется за счёт так называемых адгезинов — ворсинок, среди которых наиболее изучены тип 1, Р и S. Тип 1 — это маннозо-чувствительный тип. В дальнейшем зафиксированные уропатогены на слизистой оболочке мочевого пузыря начинают формировать над собой защитную биоплёнку. Благодаря биоплёнкам уропатогены могут оставаться достаточно долго неуязвимыми и периодически вызывать обострения цистита [12][18][19][20].
В мочевом пузыре появляются признаки воспалительного процесса — боль в связи с раздражением болевых рецепторов в подслизистом слое, отёк и покраснение слизистой, локальное повышение температуры в мочевом пузыре и нарушение его функций. При проникновении бактерий в подслизистый слой возможно разрушение микроциркуляторного русла с развитием геморрагического цистита, при котором кровь из повреждённых мелких сосудов изливается внутрь мочевого пузыря, из-за чего в моче появляются примеси крови.
Классификация и стадии развития острого цистита
По этиологии выделяют:
По течению воспалительного процесса делят:
По характеру морфологических изменений:
С учётом развития осложнения острый цисит подразделяют на:
Также выделяют внебольничный и внутрибольничный цистит. Внутрибольничный цистит отличается наличием устойчивых бактерий к тем или иным антибиотикам [12][19].
Осложнения острого цистита
К основным осложнениям острого цистита относятся: острый пиелонефрит, хронический цистит и гематурия.
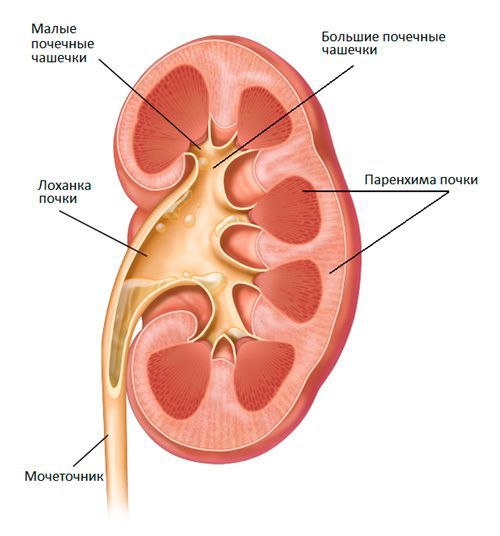
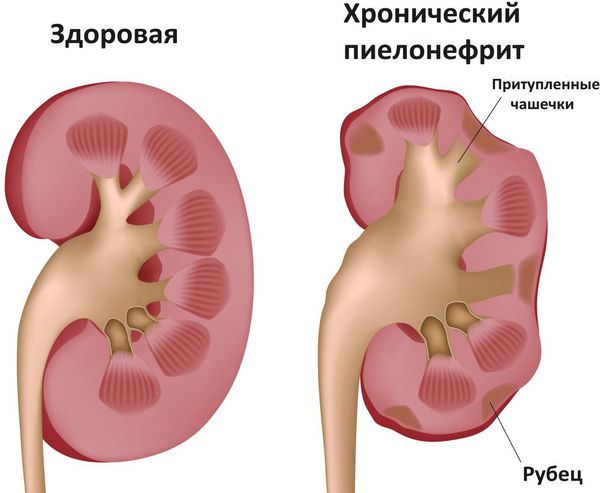
Острый пиелонефрит — это воспаление почек, обусловленное инфекционным агентом с поражением паренхимы, чашечно-лоханочного комплекса и волокнистой соединительной ткани почки.
Хронический цистит — клиническая картина при обострении соответствует острому циститу, но симптомы менее выражены, температура зачастую не поднимается выше 37,5 °С. Нередко при хроническом цистите не удаётся выявить взаимосвязь с инфекционным агентом, поэтому антибактериальная терапия нужна не всегда.
Гематурия (геморрагический цистит). При проникновении бактерий в более глубокий слой (подслизистый) происходит разрушение микроциркуляторного русла, которое проявляется микрокровоизлияниями в слизистой оболочке. Гематурия при остром цистите протекает относительно доброкачественно и редко приводит к тяжёлым последствиям, таким как анемия, коллапс и шок. Более злокачественное течение гематурия приобретает у лиц, принимающих препараты, препятствующие тромбообразованию.
При обширном поражении подслизистого слоя возможно развитие грозного осложнения — тампонады мочевого пузыря массивным сгустком крови. При заболевании просвет мочевого пузыря заполняется сгустками, вследствие чего повышается давление внутри мочевого пузыря, в мочеточниках и почках. Часто проявляется задержкой и отсутствием самостоятельного мочеиспускания с резкими болями над лоном. Осложнение требует незамедлительной госпитализации в хирургический стационар, так как может привести к острой почечной недостаточности.
Диагностика острого цистита
При неосложнённом течении болезни для постановки диагноза достаточно осмотра у врача-уролога, наличия вышеописанных жалоб и общего анализа мочи.
При остром цистите в общем анализе мочи обнаруживаются лейкоциты, бактерии, белок. Анализ мочи может быть выполнен как при помощи лабораторного анализатора, так и при помощи тест-полосок (положительный тест на нитриты и лейкоцитарную эстеразу свидетельствует о цистите).
Если в течение четырёх недель симптомы острого неосложненного цистита не прошли, несмотря на проводимое лечение, или прошли, но вернулись через две недели, то показано выполнение посева мочи с определением чувствительности к антибиотикам[12][19].
На посев сдаётся средняя порция утренней мочи и желательно сразу её отправить на анализ, если это невозможно, то мочу желательно до отправки хранить при температуре от +2 до +8.
В национальных российских клинических рекомендациях также рекомендовано выполнить бактериологическое исследование влагалищного содержимого и анализ на инфекции, передаваемые половым путём.
В последнее время для диагностики рецидивного цистита (при условии отсутствия роста на обычном посеве) применяют анализ на микробиом при помощи техники расширенного количественного посева мочи и генного секвенирования [20]. Раньше общепринято было считать, что моча стерильна, однако это не так. Моча не стерильна. Следует помнить, что часто бактерии в моче можно не обнаружить, ведь порой бактерии могут проникать внутрь клеток слизистого слоя мочевого пузыря с формированием защитных пленок [12][19].
Если возможности оценить микробиом нет, а посев оказался «чистым», но при этом присутствуют клинические симптомы цистита, то мочу можно отправить на посев для исключения Ureaplasma urealyticum или Mycoplasma hominis [12][19].
Осмотр в кресле у пациенток с рецидивной формой цистита является обязательной частью: исключаются влагалищная эктопия и/или гипермобильность наружного отверстия уретры, выделение из наружного отверстия уретры, наличие воспаления около уретральных желез, оценивается состояние слизистой влагалища или его выпадения и т. д. Вероятность инфицирования значительно возрастает при влагалищной эктопии и/или гипермобильности наружного отверстия уретры.
Влагалищная эктопия — расположение наружного отверстия уретры на границе или на передней стенке влагалища.
Гипермобильность — повышенная подвижность наружного отверстия и дистального отдела уретры у женщин в связи с наличием уретрогименальных спаек. При каждом половом акте происходит смещение наружного отверстия уретры во влагалище, ввиду чего осуществляется непрерывный ретроградный заброс микрофлоры влагалища в уретру, которая в свою очередь является постоянным источником инфицирования нижних мочевыводящих путей. Эта разновидность цистита получила название посткоитальный цистит.
Ультразвуковое исследование почек и мочевого пузыря выполняется всем пациенткам с рецидивной формой цистита, учитывая безопасность метода и потенциальную полезность.
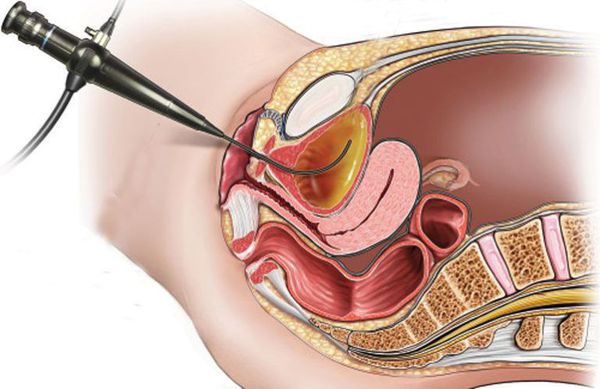
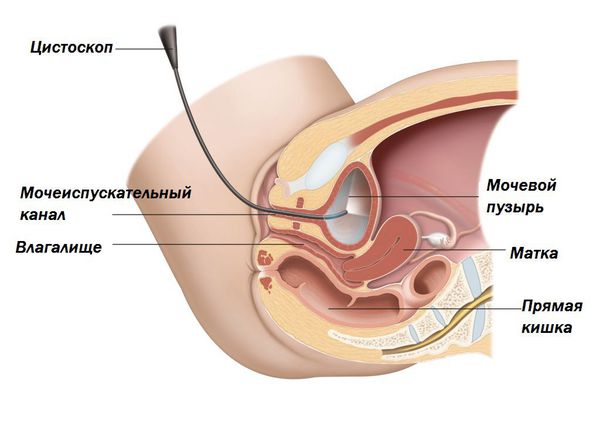
Цистоскопию рекомендовано выполнять при отсутствии эффекта от проводимой терапии, с частыми рецидивами, связанным с бактериальной инфекцией и/или при наличии предрасполагающих факторов риска (аномалии мочевых путей, камни, опухоли). Цистоскопия представляет собой эндоскопическое исследование, которое выполняется цистоскопом, введённым в уретру, позволяющее осмотреть слизистую мочевого пузыря.
Лечение острого цистита
Алгоритм лечения острого цистита:
Если цистит носит рецидивный характер, то антибиотик выбирается по результатам посева мочи.
Этиологическое лечение (направленное на устранение причины и условий развития болезни)
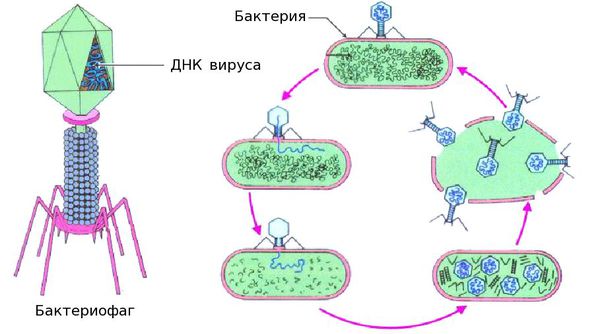
При рецидивах острого цистита в последнее время всё чаще используют препараты бактериофагов — лекарства на основе вирусов, избирательно, словно снайперским огнём, уничтожающих бактерии. Чаще всего бактериофаги размножаются внутри бактерий и вызывают их распад на фрагменты.
У пациенток с рецидивирующим циститом, который имеет прямую зависимость с половым актом (посткоитальный цистит) и при наличии глубоко расположенного наружного отверстия уретры используется хирургическое лечение. Операция, направленная на перемещение (транспозицию) уретры имеет высокий процент успеха.
Патогенетическое лечение (направленное на устранение или подавление механизмов развития болезни)
Заместительная гормональная терапия. В постменопаузальном периоде у женщин резко снижается уровень эстрогенов. Эстрогены являются одним из факторов защиты слизистой мочевого пузыря, при снижении ослабляются защитные механизмы слизистой. Возможно введение через уретру или через влагалище гормональных препаратов, содержащих эстрогены.
Если причиной острого цистита является обструктивная уропатия (затруднённое отхождение мочи, связанное с сужением просвета уретры), то после купирования острого периода и ликвидации инфекционного агента проводится хирургическая коррекция — установка цистостомы (специальной дренажной трубки), пластика уретры и т. д.
Симптоматическое лечение (уменьшающее проявления болезни)
НПВС (нестероидные противовоспалительные средства) — большая группа лекарственных средств, обладают обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление. Наиболее известные представители НПВС: аспирин, парацетамол, ибупрофен, диклофенак.
Феназопиридин — данный препарат, попадая с мочой в мочевой пузырь, воздействует на слизистую оболочку нижних мочевых путей, оказывая местное действие. Это способствует уменьшению боли над лоном, жжения и снижению частоты мочеиспускания. Эффект появляется быстро, в считанные часы.
Прогноз. Профилактика
Профилактика заключается:
На сегодняшний день рекомендации по использованию различных препаратов таких как: клюква, влагалищные эстрогены, пробиотики в виде влагалищных свечей, метенамин (Уротропин), D-Манноза, внутрипузырное введение гиалуроновой кислоты и хондроитина сульфата с целью восстановления поверхностного защитного слоя слизистой мочевого пузыря могут иметь положительный эффект, однако их использование имеет слабо доказанный эффект.
Как правильно лечить цистит
Одни люди уверены в том, что цистит возникает из-за переохлаждения, другие – что из-за микробов. И те, и другие одновременно и правы, и нет. Потому что для развития заболевания важны оба условия: и наличие возбудителя, и снижение защитных сил организма.
Медицинский эксперт лаборатории персонифицированной медицины ЛабКвест Надежда Беземская.
Эту болезнь принято считать «женской», но на самом деле циститом могут болеть все: независимо от пола и возраста. Тем не менее, дамы действительно сталкиваются с этим заболеванием в 8 раз чаще, чем мужчины.
Выгодная верность
В том, что у цистита – преимущественно женское лицо, есть объективная анатомическая причина. Ведь у представительниц прекрасного пола мочеиспускательный канал гораздо короче и шире мужского, поэтому путь наверх в мочевой пузырь для патогенных микробов становится и короче, и проще. Однако для того, чтобы возникло заболевание, одного проникновения микробных агентов мало. Ведь защитных сил слизистой мочевого пузыря, на страже которой стоят полезные лакто- и бифидобактерии, обычно достаточно, чтобы дать инфекции достойный отпор. Но если местный иммунитет ослаблен, тогда другое дело. Негативно повлиять на защитные силы слизистой могут, например, переохлаждение, травмы, стрессы, избыточный прием алкоголя, беспорядочная половая жизнь, несоблюдение интимной гигиены, хронические заболевания и прочее.
Кстати, частая смена половых партнеров для женщин (а особенно, юных девушек с еще неустоявшимся гормональным фоном и не до конца сформированной интимной микрофлорой) даже вреднее, чем для мужчин. И речь – не только о болезнях, передающихся половым путем. Ведь женская интимная флора вынуждена каждый раз адаптироваться к флоре партнера (ведь у мужчин в норме на интимных органах содержатся стрептококки и другая условно-патогенная флора). В какой-то момент процесс адаптации может нарушиться, и тогда женская микрофлора пострадает, а на этом фоне могут возникнуть и кандидоз, и цистит, и другие неприятности. Поэтому девушкам особенно важно сохранять верность своим единственным половым партнерам, а совсем юным особам лучше не торопиться вступать во «взрослую» жизнь.
Не к фармацевту, а к врачу!
Когда покупательницы в аптеке просят фармацевта продать им «что-нибудь от цистита», они зачастую не понимают, что действуют себе во вред. Ведь это заболевание (если это действительно оно) может быть разным. Например, цистит бывает первичным и вторичным (то есть возникшим сам по себе или вследствие другого заболевания). Также он бывает инфекционным и неинфекционным. В одном случае его вызывают микробы, а в другом воспаление слизистой мочевого пузыря может быть связано, например, с аллергией, приемом лекарств, химическим или термическим поражением. Кроме того, цистит бывает острым и хроническим.
В каждом из этих случаев лечение должно быть строго индивидуальным. И даже инфекционный цистит может лечиться разными препаратами – в зависимости от микроба, который стал возбудителем инфекции. Неправильно выбранное лекарство или неверно подобранная доза приведут, как минимум, к неэффективности лечения, а как максимум, к развитию у микробов резистентности к антибиотикам. По этой причине впоследствии справиться с микробным воспалением будет крайне затруднительно. Кроме того, такое псевдолечение может перевести острый цистит в хронический, выявить и вылечить который гораздо сложнее и дороже. Поэтому первое правило при цистите – никакого самолечения!
Промедления не терпит
Если же тянуть с визитом к врачу, то уже через 14 дней острый цистит перейдет в хроническую форму, которая может протекать со стертой симптоматикой: то есть без сильных болей и существенного дискомфорта. А те небольшие недомогания, которые могут быть, многие больные мужественно терпят. Иногда – годами. Даже установить правильный диагноз в таком случае – большая проблема, а уж вылечиться – тем более. Опасность еще и в том, что длительное воспаление при хроническом цистите может со временем привести к перерождению клеток и развитию рака мочевого пузыря. Поэтому к врачу надо идти сразу, как прихватило, а не как-нибудь потом, когда на работе пройдет аврал. Или когда станет легче.
Анализы до и после
А уже после курса антибактериальной терапии показано сделать бактериальный посев мочи – чтобы убедиться, что там отсутствует возбудитель заболевания, а значит, инфекция вылечена.
Лечить цистит народными средствами – менее эффективно, чем антибиотиками. Поэтому теплые грелки, травы и клюквенный морс лучше использовать лишь в дополнении к лечению. И тоже только с разрешения врача, ведь любые препараты, даже растительные, могут вызвать аллергию или иметь индивидуальную непереносимость. Тем не менее, медицине известны случаи самопроизвольного излечения цистита, когда крепкой иммунной системе удавалось самостоятельно справиться с воспалением. Однако играть с болезнью в «рулетку» довольно опасно, особенно, если есть эффективные лекарства.
Пора начать расследование
Но иногда даже лечение по всем правилам не помогает. Поэтому если за 7 дней цистит не прошел, необходимо дополнительно обследоваться, и, возможно, начать активно искать сопутствующие заболевания. Среди них могут быть, например, другие заболевания мочеполовой системы (такие, как кольпит, бактериальный вагиноз, пиелонефрит, мочекаменная болезнь, простатит у мужчин), а также половые инфекции (трихомоноз, хламидиоз). Также к циститам предрасположены больные с сахарным диабетом («сладкая» моча способствует размножению бактерий).
В зависимости от этого врач может направить пациента к гинекологу и урологу, а также назначит список необходимых исследований. Как правило, при хроническом цистите необходимы: УЗИ органов малого таза и инвазивное исследование цистоскопия (в мочеиспускательный канал вводится трубка с подсветкой, и оценивается состояние слизистой).
Среди анализов могут понадобиться проба мочи по Нечипоренко (помогает исключить или подтвердить диагноз «пиелонефрит») и так называемая двухстаканная проба мочи (нужна, чтобы провести дифференциальную диагностику между циститом и уретритом).
По наезженной дорожке
Судя по статистике, у каждой второй женщины после первого эпизода заболевания в течение года развивается рецидив. А у половины обострения случаются более 3-х раз в год. Это происходит потому, что первоначальное лечение острого цистита было неправильным, а также из-за того, что, столкнувшись с новым случаем заболевания, многие женщины по привычке принимают то лекарство, которое помогло им в прошлый раз. Это огромная ошибка! Класс антибиотика необходимо менять, иначе вредные бактерии, малая часть которых могла остаться в мочевом пузыре, выработают к лекарству устойчивость, и это приведет к тому, что препарат перестанет действовать, а сам цистит перейдет в хроническую форму.
Поэтому хороший врач, прежде, чем выписать антибактериальное лекарство, обязательно поинтересуется у пациента, как давно и какой именно антибиотик он в последнее время принимал.
На западе циститом называют воспалительное заболевание мочевого пузыря и мочеиспускательного канала. А В России болезнь делят на цистит и уретрит. В первом случае речь идет о воспалении мочевого пузыря, во втором – о воспалении уретры. И хотя это – детали, мы будем придерживаться отечественного взгляда на заболевание.
Лечение хронического цистита
«Клиника АВС» действительно помогает вылечить хронический цистит и это хорошая новость для тех, кто живет с этой проблемой и не знает, как избавиться от нее. Хронизация процесса значительно снижает качество жизни, ограничивает человека во многом. Опытные специалисты клиники подберут грамотное лечение. Реабилитационные мероприятия ускорят выздоровление.
Крымкин Юрий Михайлович
Заведующий урологическим отделением, врач-уролог, хирург-андролог
Кармолиев Рустам Рафикович
Корнеева Лариса Николаевна
Врач-уролог высшей категории, кандидат медицинских наук
Этиология хронического цистита у женщин
Рецидивы болезни как раз проявляются обострениями, то есть возвратом всех симптомов. Отягощают анамнез при хроническом цистите венерические заболевания, воспаление почек, уретры. Кроме того, усугубляют состояние камни, дивертикулы и другие образования.
В климактерический период, а также во время беременности возникает гормональный дисбаланс. Он также влияет на проявлении заболевания.
Симптомы хронического цистита
Согласно статистике, в 3 случаях из 10 острый цистит переходит в хроническую форму. Воспалительный процесс затягивается до 2 месяцев. За это время поражается слизистая оболочка органа и ткани, расположенные под ней. Данные изменения приводят к деформации мочевого пузыря. Лечение хронического цистита трудно поддается терапевтическому воздействию.
Диагностические мероприятия
Способы лечения
После получения результатов проведенной диагностики, врач определяет, как лечить хронический цистит. Подбирается этиотропная терапия (то есть воздействующая непосредственно на возбудителя). Продолжительность лечения рассчитано на длительный срок (иногда до одного месяца). Антибиотикотерапии бывает недостаточно. Пациенту выписываются препараты, укрепляющие иммунитет, а также спазмолитики, средства растительного происхождения, которые подавляют жизнедеятельность бактерий. Закрепляется терапевтический эффект назначением нитрофуранов. Данной группой препаратов лечение может продолжаться до 6 месяцев. Все зависит от выраженности патологического процесса, в который вовлечены слои стенки пузыря.
Как лечить хронический цистит, если в анамнезе имеется заболевание, на фоне которого возникло воспаление мочевого пузыря? Параллельно с терапией проводится лечение основного заболевания. Например, если имеются камни, полипы, то от них избавляются хирургическим путем.
Ускоряет выздоровление физиотерапевтическое лечение. С помощью процедур удается улучшить местное кровообращение, обменные процессы, уменьшить боль, воспаление. «Клиника АВС» поможет диагностировать основную причину заболевания. Специалисты грамотно подберут схему лечения, которое поможет в дальнейшем предупредить обострения.
Препараты, назначаемые для лечения
Для лечения заболевания назначаются препараты разных групп.
Препараты назначаются при продолжительном воспалении. Терапевтический эффект проявляется, если употреблять их продолжительное время и непрерывно. Эффективность связана с низкой резистентностью бактерий.
Способствуют улучшению обменных процессов в тканях. Продолжительность лечения рассчитана на 10-14 дней. Представителем группы является «Солкосерил 200».
4. Нестероидные противовоспалительные средства.
Уменьшают боль, дискомфорт – то есть неприятные симптомы, которыми сопровождается заболевание. Длительное время их принимать не рекомендуется.
Вышеперечисленный список представлен для ознакомления, но не для самолечения. Чем лечить хронический цистит расскажет врач (нефролог, уролог, терапевт).
Диета при заболевании
Профилактика и прогноз
Своевременные профилактические мероприятия помогут предотвратить возникновение обострений. Как правило, они возникают осенью и весной. В это время необходимо обращаться за квалифицированной помощью, чтобы были назначены антибиотики, растительные диуретики.
Следует избегать переохлаждения, укреплять иммунитет и организм. Соблюдение режима дня, правил здорового образа жизни в этом помогут. По возможности проходить санаторно-курортное лечение.
Прогноз заболевания во многом зависит от тактики специалиста, а также от причины, провоцирующих факторов, которые привели к хронизации процесса. Важно помнить, что самолечение часто приводит к печальным последствиям, из-за которых все равно придется обратиться за помощью врача. Поэтому, лучше сделать это вовремя. Только правильно поставленный диагноз и своевременные мероприятия помогут вылечить цистит без последствий.
«Клиника АВС» приглашает на прием всех, кто имеет в анамнезе хронический цистит. Специалисты после диагностики, подберут грамотное лечение.
Что такое острый цистит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесников Д. Л., хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
Острым циститом ( Acute cystitis) болеют преимущественно женщины. Это связано с анатомо-физиологическим строением женского организма — у женщин короткая уретра, наружное отверстие уретры расположено ближе к прямой кишке, чем у мужчин. Половина женщин в мире в течение жизни имели, по крайней мере однократно, эпизод цистита [12][19]. В России ежегодно регистрируется более 30 млн новых случаев цистита [12][19]. Чаще заболеванием страдают женщины в возрасте от 25 до 30 лет или старше 55 лет [1][6].
Острый цистит – это состояние, прежде всего возникающее у небеременных женщин пременопаузального возраста, не имеющих анатомических и функциональных нарушений мочевыводящих путей, а также на фоне полного здоровья [12][19]. У женщин пожилого возраста мочеполовые симптомы необязательно обусловлены циститом.
Существуют редкие неинфекционные формы острого цистита, связанные с физическими воздействиями. Например ионизирующее излучение при прохождении лучевой терапии часто становится причиной острого лучевого цистита.
Основные симптомы:
При типичном развитии острого цистита общее самочувствие сохраняется на удовлетворительном уровне, многие пациенты продолжают вести обычную повседневную жизнь.
В большинстве случаев к развитию острого цистита приводит жизнедеятельность бактерий:
Существует небольшая группа циститов, развивающихся после применения медицинских препаратов. Типичный пример возникновения острого цистита — возникающий после внутрипузырного введения вакцины БЦЖ (живые микобактерии вакцинного штамма бацилл Кальмета-Герена) в мочевой пузырь при иммунотерапии неинвазивного рака мочевого пузыря.
Провоцирующими факторами для возникновения острого цистита являются:
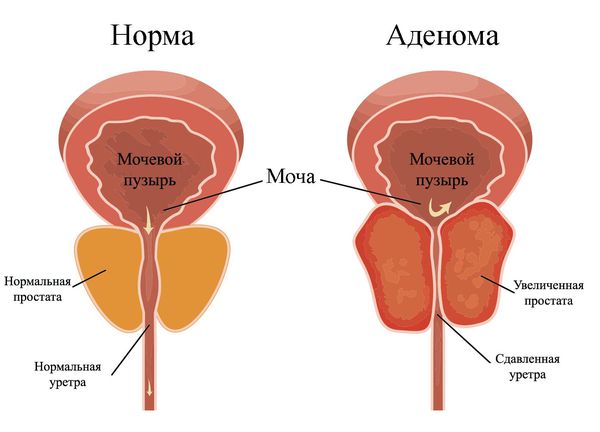
У мужчин острый цистит развивается редко и обычно является осложнением другого заболевания, например уретрита или простатита, а также следствием аденомы простаты.
Симптомы острого цистита
Появление симптомов острого цистита носит внезапный характер, заболевание может развиться за несколько часов. Часто пациенты отмечают наличие провоцирующего фактора, например общего переохлаждения или сексуальной активности. Если в течение шести месяцев происходит два и более острых эпизода, то в таких случаях говорят о рецидивирующем цистите.
Наиболее частые проявления острого цистита:
Часто у молодых женщин симптомы острого цистита могут быть связаны с половым актом, появлением нового полового партнёра, использованием спермицидов, наличием камней в почках или аномалий мочевыводящих путей, сахарного диабета и др. [12] [19]
Патогенез острого цистита
Проникновение патогенных микроорганизмов в мочевой пузырь возможно следующими путями:
После попадания уропатогенов на слизистую мочевого пузыря происходит их фиксация и «противостояние» возбудителя защитным клеткам слизистой оболочки органа. Фиксация уропатогенов к слизистой оболочке осуществляется за счёт так называемых адгезинов — ворсинок, среди которых наиболее изучены тип 1, Р и S. Тип 1 — это маннозо-чувствительный тип. В дальнейшем зафиксированные уропатогены на слизистой оболочке мочевого пузыря начинают формировать над собой защитную биоплёнку. Благодаря биоплёнкам уропатогены могут оставаться достаточно долго неуязвимыми и периодически вызывать обострения цистита [12][18][19][20].
В мочевом пузыре появляются признаки воспалительного процесса — боль в связи с раздражением болевых рецепторов в подслизистом слое, отёк и покраснение слизистой, локальное повышение температуры в мочевом пузыре и нарушение его функций. При проникновении бактерий в подслизистый слой возможно разрушение микроциркуляторного русла с развитием геморрагического цистита, при котором кровь из повреждённых мелких сосудов изливается внутрь мочевого пузыря, из-за чего в моче появляются примеси крови.
Классификация и стадии развития острого цистита
По этиологии выделяют:
По течению воспалительного процесса делят:
По характеру морфологических изменений:
С учётом развития осложнения острый цисит подразделяют на:
Также выделяют внебольничный и внутрибольничный цистит. Внутрибольничный цистит отличается наличием устойчивых бактерий к тем или иным антибиотикам [12][19].
Осложнения острого цистита
К основным осложнениям острого цистита относятся: острый пиелонефрит, хронический цистит и гематурия.
Острый пиелонефрит — это воспаление почек, обусловленное инфекционным агентом с поражением паренхимы, чашечно-лоханочного комплекса и волокнистой соединительной ткани почки.
Хронический цистит — клиническая картина при обострении соответствует острому циститу, но симптомы менее выражены, температура зачастую не поднимается выше 37,5 °С. Нередко при хроническом цистите не удаётся выявить взаимосвязь с инфекционным агентом, поэтому антибактериальная терапия нужна не всегда.
Гематурия (геморрагический цистит). При проникновении бактерий в более глубокий слой (подслизистый) происходит разрушение микроциркуляторного русла, которое проявляется микрокровоизлияниями в слизистой оболочке. Гематурия при остром цистите протекает относительно доброкачественно и редко приводит к тяжёлым последствиям, таким как анемия, коллапс и шок. Более злокачественное течение гематурия приобретает у лиц, принимающих препараты, препятствующие тромбообразованию.
При обширном поражении подслизистого слоя возможно развитие грозного осложнения — тампонады мочевого пузыря массивным сгустком крови. При заболевании просвет мочевого пузыря заполняется сгустками, вследствие чего повышается давление внутри мочевого пузыря, в мочеточниках и почках. Часто проявляется задержкой и отсутствием самостоятельного мочеиспускания с резкими болями над лоном. Осложнение требует незамедлительной госпитализации в хирургический стационар, так как может привести к острой почечной недостаточности.
Диагностика острого цистита
При неосложнённом течении болезни для постановки диагноза достаточно осмотра у врача-уролога, наличия вышеописанных жалоб и общего анализа мочи.
При остром цистите в общем анализе мочи обнаруживаются лейкоциты, бактерии, белок. Анализ мочи может быть выполнен как при помощи лабораторного анализатора, так и при помощи тест-полосок (положительный тест на нитриты и лейкоцитарную эстеразу свидетельствует о цистите).
Если в течение четырёх недель симптомы острого неосложненного цистита не прошли, несмотря на проводимое лечение, или прошли, но вернулись через две недели, то показано выполнение посева мочи с определением чувствительности к антибиотикам[12][19].
На посев сдаётся средняя порция утренней мочи и желательно сразу её отправить на анализ, если это невозможно, то мочу желательно до отправки хранить при температуре от +2 до +8.
В национальных российских клинических рекомендациях также рекомендовано выполнить бактериологическое исследование влагалищного содержимого и анализ на инфекции, передаваемые половым путём.
В последнее время для диагностики рецидивного цистита (при условии отсутствия роста на обычном посеве) применяют анализ на микробиом при помощи техники расширенного количественного посева мочи и генного секвенирования [20]. Раньше общепринято было считать, что моча стерильна, однако это не так. Моча не стерильна. Следует помнить, что часто бактерии в моче можно не обнаружить, ведь порой бактерии могут проникать внутрь клеток слизистого слоя мочевого пузыря с формированием защитных пленок [12][19].
Если возможности оценить микробиом нет, а посев оказался «чистым», но при этом присутствуют клинические симптомы цистита, то мочу можно отправить на посев для исключения Ureaplasma urealyticum или Mycoplasma hominis [12][19].
Осмотр в кресле у пациенток с рецидивной формой цистита является обязательной частью: исключаются влагалищная эктопия и/или гипермобильность наружного отверстия уретры, выделение из наружного отверстия уретры, наличие воспаления около уретральных желез, оценивается состояние слизистой влагалища или его выпадения и т. д. Вероятность инфицирования значительно возрастает при влагалищной эктопии и/или гипермобильности наружного отверстия уретры.
Влагалищная эктопия — расположение наружного отверстия уретры на границе или на передней стенке влагалища.
Гипермобильность — повышенная подвижность наружного отверстия и дистального отдела уретры у женщин в связи с наличием уретрогименальных спаек. При каждом половом акте происходит смещение наружного отверстия уретры во влагалище, ввиду чего осуществляется непрерывный ретроградный заброс микрофлоры влагалища в уретру, которая в свою очередь является постоянным источником инфицирования нижних мочевыводящих путей. Эта разновидность цистита получила название посткоитальный цистит.
Ультразвуковое исследование почек и мочевого пузыря выполняется всем пациенткам с рецидивной формой цистита, учитывая безопасность метода и потенциальную полезность.
Цистоскопию рекомендовано выполнять при отсутствии эффекта от проводимой терапии, с частыми рецидивами, связанным с бактериальной инфекцией и/или при наличии предрасполагающих факторов риска (аномалии мочевых путей, камни, опухоли). Цистоскопия представляет собой эндоскопическое исследование, которое выполняется цистоскопом, введённым в уретру, позволяющее осмотреть слизистую мочевого пузыря.
Лечение острого цистита
Алгоритм лечения острого цистита:
Если цистит носит рецидивный характер, то антибиотик выбирается по результатам посева мочи.
Этиологическое лечение (направленное на устранение причины и условий развития болезни)
При рецидивах острого цистита в последнее время всё чаще используют препараты бактериофагов — лекарства на основе вирусов, избирательно, словно снайперским огнём, уничтожающих бактерии. Чаще всего бактериофаги размножаются внутри бактерий и вызывают их распад на фрагменты.
У пациенток с рецидивирующим циститом, который имеет прямую зависимость с половым актом (посткоитальный цистит) и при наличии глубоко расположенного наружного отверстия уретры используется хирургическое лечение. Операция, направленная на перемещение (транспозицию) уретры имеет высокий процент успеха.
Патогенетическое лечение (направленное на устранение или подавление механизмов развития болезни)
Заместительная гормональная терапия. В постменопаузальном периоде у женщин резко снижается уровень эстрогенов. Эстрогены являются одним из факторов защиты слизистой мочевого пузыря, при снижении ослабляются защитные механизмы слизистой. Возможно введение через уретру или через влагалище гормональных препаратов, содержащих эстрогены.
Если причиной острого цистита является обструктивная уропатия (затруднённое отхождение мочи, связанное с сужением просвета уретры), то после купирования острого периода и ликвидации инфекционного агента проводится хирургическая коррекция — установка цистостомы (специальной дренажной трубки), пластика уретры и т. д.
Симптоматическое лечение (уменьшающее проявления болезни)
НПВС (нестероидные противовоспалительные средства) — большая группа лекарственных средств, обладают обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление. Наиболее известные представители НПВС: аспирин, парацетамол, ибупрофен, диклофенак.
Феназопиридин — данный препарат, попадая с мочой в мочевой пузырь, воздействует на слизистую оболочку нижних мочевых путей, оказывая местное действие. Это способствует уменьшению боли над лоном, жжения и снижению частоты мочеиспускания. Эффект появляется быстро, в считанные часы.
Прогноз. Профилактика
Профилактика заключается:
На сегодняшний день рекомендации по использованию различных препаратов таких как: клюква, влагалищные эстрогены, пробиотики в виде влагалищных свечей, метенамин (Уротропин), D-Манноза, внутрипузырное введение гиалуроновой кислоты и хондроитина сульфата с целью восстановления поверхностного защитного слоя слизистой мочевого пузыря могут иметь положительный эффект, однако их использование имеет слабо доказанный эффект.
Что такое хронический цистит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 9 лет.
Определение болезни. Причины заболевания
Хронический цистит (Chronic cystitis) — это рецидивирующее воспаление в стенке мочевого пузыря.
Статистически значимая связь возраста с развитием заболевания не установлена. Женщины болеют циститом как в молодом возрасте, когда наиболее высока половая активность, так и в пременапаузальном и менопаузальном возрасте из-за перестройки гормонального фона и наличия сопутствующих заболеваний.
Хронический цистит может быть инфекционной и неинфекционной природы. В большинстве случаев встречается заболевание инфекционной этиологии. Его причиной может быть патогенная и условно-патогенная микрофлора. Условно-патогенная микрофлора представлена вирусами, простейшими, грибами и бактериями, которые постоянно присутствуют на слизистых оболочках человека, в кишечнике и на кожных покровах. В норме они не причиняют вреда организму, но при определённых условиях количество условно-патогенных микроорганизмов может увеличиться, что вызовет воспаление. Наиболее частые условно-патогенные возбудители — кишечная палочка ( Escherichia coli), с тафилококк сапрофитный (St aphylococcus saprophyticus). Значительной реже возбудителем является Klebsiella spp. или Proteus mirabilis. Возможно обнаружение мицелия грибов рода Candida
Патогенных бактерий в норме не должно быть в организме. Попав на слизистые, они начинают быстро размножаться, запуская патологические процессы. Возбудители — Chlamidia trachomatis, Ureaplasma urealiticum, N. gonorrhoeae, M. Hominis, T. Vaginalis и некоторые другие. Патогенный микроорганизм сначала попадает в уретру, а затем в мочевой пузырь. Это может произойти при половом акте, из-за плохого соблюдения личной гигиены и нарушения нормального биоценоза во влагалище.
Неинфекционный цистит также может быть вызван некоторыми медикаментами, например химиотерапевтическими препаратами, так как они способны раздражать слизистую мочевого пузыря. Хронический цистит возможен и при длительном воздействии на стенки мочевого пузыря инородного тела, например мочевого катетера или камней.
Гораздо реже хронический цистит возникает у мужчин. Причиной заболевания может стать аденома предстательной железы. Увеличенная предстательная железа сдавливает уретру и препятствует нормальному мочеиспусканию, что приводит к скоплению застойной мочи. Такая среда благоприятна для размножения бактерий.
У детей хронический цистит встречается крайне редко. Причиной могут быть анатомические аномалии развития мочеполовой системы, иммуносупрессия (угнетение иммунитета), тяжёлые сопутствующие заболевания, раннее начало половой жизни.
Симптомы хронического цистита
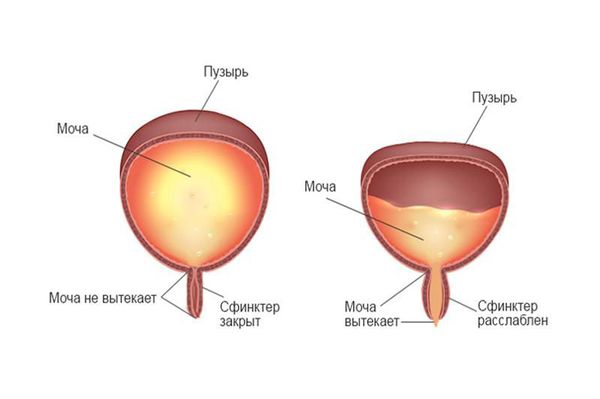
Клиническое течение хронического цистита может быть разнообразным. Возможно проявление данного заболевания по типу острого цистита, т. е. резкое начало заболевания, болевые ощущения внизу живота и в области уретры. Боль может быть как в начале мочеиспускания, так и в конце, либо же сопровождать весь акт мочеиспускания. Характерным симптомом является учащённое мочеиспускание в дневное и ночное время. Иногда позывы бывают настолько выраженными и безотлагательными, что пациенту трудно сдержаться, и может произойти непроизвольное подтекание мочи. Возможно появление крови в моче, этот симптом называется гематурия. Однако, если пациент не видит изменения цвета мочи, это не значит, что гематурия отсутствует. Чтобы проверить этот симптом, нужно выполнить общий анализ мочи.
Если имеет место синдром болезненного мочевого пузыря (интерстициальный цистит), то больной испытывает мучительные боли в области мочевого пузыря, у него наблюдается учащённое мочеиспускание в течение дня и ночью. В тяжёлых случаях частота мочеиспусканий может доходить до 100 в день. Больные буквально вынуждены «жить» в уборной, так как позывы возникают каждые 10-20 минут. Это связано с уменьшенной ёмкостью мочевого пузыря, а также с изменениями слизистой мочевого пузыря. Изменения могут быть от минимальных (редкие петехиальные кровоизлияния) до существенных (язвенные поражения, язвы Гуннера). Позывы на мочеиспускание сопровождаются минимальным отхождением мочи (10-15 мл) и на время приносят облегчение.
Патогенез хронического цистита
Путь проникновения возбудителей в мочевой пузырь восходящий, т. е. через уретру микроорганизмы поднимаются наверх и попадают в мочевой пузырь, После этого патогенная бактерия прикрепляется к стенке мочевого пузыря и начинает размножаться. Стенка мочевого пузыря реагирует на это воспалением, что приводит к ощущению боли в этой области.
Организм человека устроен так, что он старается самостоятельно избавиться от возбудителей, которые в него проникают. В связи с этим мочевой пузырь становится очень чувствительным, начинает активно сокращаться, стремясь вывести патогенные микроорганизмы. Это приводит к частым позывам на мочеиспускание. Если у человека сильная иммунная система и нет сопутствующих заболеваний, организму часто удаётся самостоятельно справиться с этой ситуацией. В таком случае патогенный микроорганизм эвакуируется из мочевого пузыря наружу и не успевает как следует закрепиться и размножиться.
Бывает так, что большая часть возбудителей покидает мочевой пузырь, но часть бактерий остаётся в «спящем» состоянии. Внешне это может никак не проявляться, женщина будет отлично себя чувствовать, но при влиянии определённых внешних или внутренних провоцирующих факторов произойдёт ослабление иммунитета, и эти бактерии снова начнут размножаться, вызывая клинические проявления цистита.
Классификация и стадии развития хронического цистита
По патогенетическому принципу:
По распространенности воспалительного процесса:
В зависимости от характера и глубины морфологических изменений:
Осложнения хронического цистита
Хронический цистит не является жизнеугрожающим заболеванием, однако оно приводит к ухудшению качества жизни. Это связано с болью и учащённым мочеиспусканием. Также ухудшается социализация пациента, развиваются психические расстройства, депрессия, снижается или вовсе прекращается сексуальная жизнь.
При инфекционной природе хронического цистита, сниженном иммунитете, сопутствующих заболеваниях (сахарный диабет и др.) возможно дальнейшее распространение инфекции на верхние мочевые пути (мочеточник и почки). Это может привести к возникновению острого и в последующем хронического пиелонефрита (воспаления почки), что сопровождается высокой температурой и общей интоксикацией (слабость, потливость, отсутствие аппетита, головная боль). В такой ситуации нередко требуется проведение экстренного оперативного вмешательства с целью ликвидации апостем (гнойничков) на почке.
Длительно протекающий хронический цистит может приводит к изменениям стенки мочевого пузыря по типу лейкоплакии. Некоторые специалисты относят это состояние к предраковому, т. к. риск развития злокачественных новообразований составляет 5-7 %.
Диагностика хронического цистита
С одной стороны, диагностика хронического цистита не представляет особой сложности. Боль в области мочевого пузыря, болезненное и учащённое мочеиспускание всегда говорят в пользу цистита. С другой стороны, при менее выраженных проявлениях, которые возникают периодически и сами проходят либо усиливаются, не всегда можно однозначно установить диагноз. Подобные жалобы в той или иной форме могут указывать на некоторые гинекологические заболевания матки и яичников, онкологические и хирургические заболевания. Чаще всего похожие клинические проявления бывают при эндометриозе, вагините, при злокачественных новообразованиях матки и яичников, при синдроме раздражённого кишечника. Поэтому диагностика хронического цистита должна быть комплексной.
Для оценки общего состояния организма делают клинический и биохимический анализы крови. Обязательно выполнение общего анализа мочи, так как он может показать наличие воспаления, микроскопическую примесь крови, изменение плотности мочи и многих других параметров.
Важную роль в диагностике имеет ультразвуковое исследование мочевого пузыря, которое позволяет безболезненно оценить ёмкость, толщину стенок, наличие гиперэхогенной взвеси (солевого осадка), камней, иных патологических образований (камней, опухоли, полипов). Кроме того, с помощью УЗИ можно оценить эвакуаторную функцию мочевого пузыря. В этом случае пациента просят сходить в туалет и помочиться, после чего оценивают, вся ли моча выделилась, если нет, то сколько её осталось.
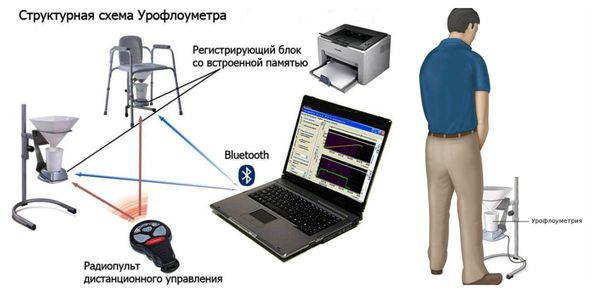
У пациентов мужского пола целесообразно выполнять урофлоуметрию — измерение скорости мочеиспускания. Процедура позволяет объективно судить об эвакуаторной функции мочевого пузыря и проходимости нижних мочевых путей. В норме объёмная скорость мочеиспускания у мужчин должна составлять не менее 15 мл/сек, у женщин — более 20 мл/сек.
Чтобы диагностировать хронический цистит и выяснить причину длительного воспалительного процесса, выполняют цистоскопию. Процедура проводится вне обострения воспаления. В просвет мочевого пузыря вводится специальный инструмент — цистоскоп, благодаря чему удаётся визуализировать орган изнутри. При этом определяют, насколько поражён мочевой пузырь, выясняют форму цистита, наличие новообразований, камней, инородных тел, дивертикула (выпячивания стенки мочевого пузыря), свища, язв. Иногда во время этой манипуляции проводят биопсию (забор образца ткани) слизистой оболочки мочевого пузыря для дифференциальной диагностики с синдромом болезненного мочевого пузыря, опухолями, специфическими поражениями мочевого пузыря и др.
При возникновении трудностей в диагностике следует проконсультироваться со смежными специалистами, в первую очередь с гинекологом, неврологом и хирургом на предмет сопутствующей патологии с похожей симптоматикой.
Лечение хронического цистита
Инфекционный хронический цистит лечится с помощью антибактериальных средств и фитотерапии. Госпитализация показана больным с наиболее грозными осложнениями: пиелонефритом, геморрагическим и некротическим циститом, острой задержкой мочеиспускания.
Для назначения антибактериального лечения необходимо знать результат посева мочи на флору и чувствительность к антибиотикам. Назначение препарата, чувствительного к возбудителю — залог адекватного лечения. Так как этот анализ выполняется в лаборатории в течение 3-5 дней, то сразу назначить подходящий препарат не всегда возможно. Для купирования болевого синдрома и экстренной помощи используют антибиотик — фосфомицин («Монурал») 3 г однократно.
При отсутствии противопоказаний целесообразно назначение нестероидных противовоспалительных препаратов, которые облегчают боль и снижают температуру тела. Если после приёма наступило облегчение, то ожидают готовности посева мочи, после чего назначают препарат в соответствии с бактериальным спектром.
Если течение заболевания не осложнено (отсутствует высокая температуры и симптомы общей интоксикации), то лечение проводится на дому, в амбулаторных условиях. В таком случае более предпочтительна таблетированная форма приёма медикаментов. Длительность приёма и дозировка зависят от выбора лекарственного препарата и определяется лечащим врачом. В среднем лечение должно длится не менее 1-2 недель.
Рекомендуется придерживаться определённой диеты и питьевого режима. Необходимо обильное питьё, стоит употреблять больше овощей и фруктов, отказаться от острых солёных блюд, так как они могут агрессивно воздействовать на повреждённую слизистую мочевого пузыря.
В случае неинфекционный природы цистита лечение должно быть комплексным, направленным на причину развития воспаления в стенке мочевого пузыря. Возможно использование внутрипузырной лазеротерапии. При этом улучшается микроциркуляция в стенке мочевого пузыря, повышаются регенеративные (восстановительные) свойства. Лазеротерапия должна проводиться в урологическом кабинете. Пациент находится в специальном кресле, перед процедурой мочевой пузырь опорожняется, после чего внутрь вводится тонкое лазерное волокно с определённой мощностью и длиной волны. Лазерное воздействие длится от 10 до 30 минут в зависимости от течения заболевания и симптоматики. Противопоказанием является активная фаза воспаления, онкологическое заболевание и беременность.
Если хронический цистит является следствием другого заболевания организма, то лечение должно быть в первую очередь направлено на первопричину.
Прогноз. Профилактика
Для профилактики хронического цистита необходимо: