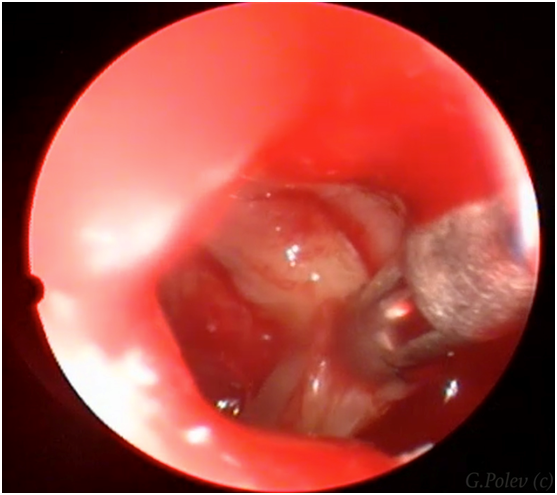
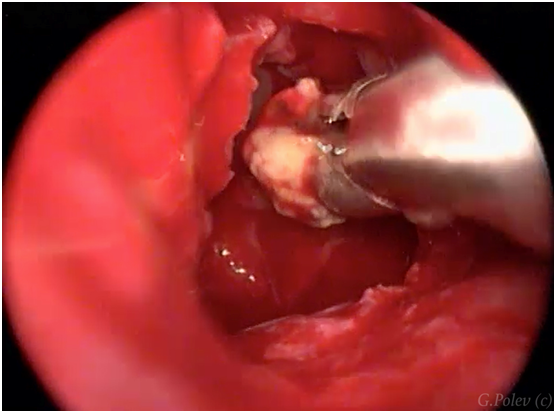
Чем лечить острый риносинусит
Риносинусит
Описание
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Синусит представляет собой воспалительную патологию слизистой оболочки придаточных пазух носа. Этиология заболевания: вирусная, бактериальная, грибковая, вызываемая аллергенами, ирритантами (веществами, раздражающими слизистую) окружающей среды.
Как возникает риносинусит
В здоровом состоянии околоносовые пазухи представляют собой заполненные воздухом полости в черепе. Они расположены за лбом, носовыми костями, щеками и глазами. Здоровые пазухи не содержат бактерий или микробов. В большинстве случаев слизь из них способна вытекать, а воздух — оставаться.
Когда пазухи закрываются или образуется слишком много слизи, бактерии и другие микробы растут легче, что приводит к воспалению и, как следствие, развитию риносинусита.
Формы заболевания
В зависимости от характера течения риносинусит бывает острым и хроническим. Как правило, второй является следствием первого (недуг прогрессирует), если пациент не соблюдает лечения.
По степени тяжести острый риносинусит бывает легким, среднетяжелым, тяжелым.
При легкой форме отсутствуют лихорадка, осложнения, головная боль, симптомы риносинусита не сильно выражены (легкий кашель, заложенность носа, выделения). Симптомы не влияют на качество жизни, сон также не нарушается.
Среднетяжелая форма характеризуется гипертермией (до 38 °С), ощущением тяжести в проекции околоносовых пазух при повороте головы и наклоне, наличием острого среднего отита (как одного из осложнений), более тяжелыми общими симптомами (кашель, выделения, заложенность носа), влияющими на ежедневную деятельность. Внутричерепные или орбитальные осложнения при этом отсутствуют.
Тяжелая форма проявляется повышением температуры (выше 38 °С), интоксикацией, выраженными симптомам синуита, болезненными ощущениями в околоносовых пазухах, наличием внутричерепных, орбитальных осложнений.
По форме риносинусит бывает экссудативным и продуктивным.
По этиологическому фактору синуит делится на травматический, вирусный, бактериальный, грибковый, аллергический, медикаментозный, смешанный, септический и асептический.
По локализации риносинусит делится на:
Если недуг протекает в пазухах на одной половине полости носа, то она называется геисинусит, а если воспалены все пазухи носа, то это пансинусит.
Синусит может также развиться в качестве осложнения на аллергический ринит.
У детей симптомы риносинусита схожи со взрослыми, однако, проявления болезни все равно различаются: у детей формирование лобных и клиновидных пазух заканчивается только к 4 годам, а гайморовых — к 7 годам (полное развитие синусов заканчивается только в подростковом возрасте). Из-за постепенного развития у детей диагностировать синусит сложнее, чем у взрослых. Болезнь у детей развивается обычно после кариеса, гриппа или ангины, сопровождается отитом. Симптомы проявляются слабее (к примеру, головная боль отсутствует, а воспаляется обычно одна сторона лица).
Симптоматика

Виды боли при риносинусите:
Лечение
Диагностика заболевания включает:
При лечении синусита нужно придерживаться определенных принципов:
Цель терапии состоит в том, чтобы добиться:
При лечении риносинусита используется широкий арсенал лекарственных препаратов. Это антибиотики, сосудосуживающие капли, антисептики, противогрибковые медикаменты, глюкокортикостероиды, муколитики, противоаллергические препараты
Кроме лекарственных препаратов проводят местное лечение: промывание специальными растворами, применение капель и спреев.
Лечение антибиотиками
Важно: пациент обязательно должен сдать бактериологический посев и анализ на чувствительность к разным видам антибиотиков:
Для легкой и хронической форм болезни достаточно применения антибиотиков в спрее (например, «Изофра», «Полидекс»).
Сосудосуживающие. Необходимы при заложенности носа. Обычно капли или спрей («Сиалор Рино», «Виброцил», «Назо-спрей», «Галазолин») применяются перед промыванием носа, чтобы получить доступ к околоносовым пазухам и улучшить отток секрета из синусов.
Муколитики. Применяются для разжижения слизи, снижения вязкости секрета, стимуляции оттока секрета наружу, очищения синусов.
Таблетки и сироп — АЦЦ, «Флюдитек», «Мукодин», «Ацетилцистеин», «Ринофлуимуцил».
Антигистаминные препараты. Снижают зуд в носу и отечность, сокращают выработку слизи, не дают задерживаться секрету в тканях носа. К ним относятся «Супрастин», «Тавегил», «Лоратек». Применять такой препарат нужно аккуратно, чтобы не иссушить слизистую (и не допустить развития патогенных организмов).
Противогрибковые средства: «Нистатин», «Флуконазол», «Ламикон», «Тербинафин».
Гормональный препарат «Назонекс». Снимает отек, убирает воспаление, восстанавливает обоняние.
Антисептики нужны для промывания и обеззараживания полости носа. Наиболее известные из них — «Мирамистин», «Фурацилин», а также препарат на основе протеината серебра (протаргол) – «Сиалор», который воздействует на причину воспаления.
Фитопрепараты. «Синупрет» (драже или капли), обладает комплексным действием, «Синуфорте» (убирает отек и выводит слизь).
Гомеопатия. «Циннабсин», «Эуфорбиум композитум». Оказывают противоотечное действие, убирают слизь, смягчают проявление симптомов.
Иммуностимуляторы. «Иммунал», «Рибомунил». Нужны для поддержания способности организма сопротивляться болезням.
Лечение риносинусита в домашних условиях

Профилактика
Профилактика риносинусита основана на своевременном лечении насморка, обеспечении нужного микроклимата дома, лечении кариеса, своевременного устранения физических дефектов носоглотки (носовой перегородки и пр.).
Меры предосторожности
Заключение
Риносинусит — один из самых распространенных недугов. Однако, это не значит, что его можно лечить самостоятельно, особенно у детей. Всегда необходимо обращаться к специалисту. Важно никогда не переносить ОРВИ, грипп, простуду на ногах, так как в качестве побочного эффекта могут развиться риносинусит и другие заболевания.
Необходимо поддерживать здоровье, уделять внимание профилактике, укреплять иммунитет, чтобы защититься от возникновения различных заболеваний и, в том числе, риносинусита.
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
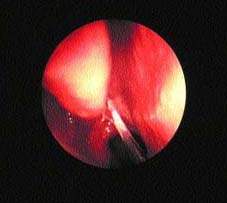 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
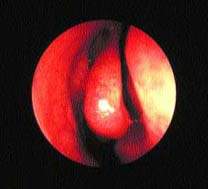 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
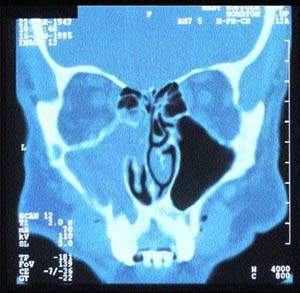 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
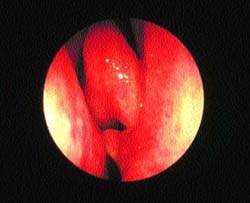 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Синуситы, риносинуситы: причины, симптомы, лечение
В Научно-клиническом отделе заболевания носа и глотки применяются современные консервативные и хирургические методы лечения заболеваний полости носа, сопровождающихся следующими признаками:
Также в нашем Центре практикуются «беспункционные» методы лечения острого и хронического синусита, в том числе с применением эндоскопических технологий, и проводятся эндоскопические трансназальные операции в полости носа, на околоносовых пазухах, носоглотке и основании черепа, в том числе по поводу новообразований, без «наружных» разрезов.
Диагностика и лечение синусита и гайморита, а так же других воспалительных заболеваний полости носа и околоносовых пазух проводятся в соответствии с Европейскими Рекомендациями по лечению риносинусита (EuropeanPositionPaperonRhinosinusitisandNasalPolyposis) последнего пересмотра. Для определения тяжести и распространенности воспаления в околоносовых пазухах используется компьютерная томография.
Синусит
Синусит – это заболевание околоносовых пазух. Существует несколько видов синусита в зависимости от локализации патологического процесса:
Причины синусита
Наиболее часто воспалительные заболевания околоносовых пазух или синуситы возникают на фоне «банального насморка».
Длительно сохраняющийся отек слизистой оболочки полости носа вследствие вирусного или бактериального воспаления приводит к «блоку» соустий околоносовых пазух, то есть затруднению оттока отделяемого из пазух в полость носа. Далее при отсутствии адекватного лечения, в полости пазух скапливается слизь, которая в дальнейшем нагнаивается и приводит к развитию гнойного синусита. На этом этапе к «заложенности» носа присоединяется слизисто-гнойное отделяемое из носа, снижение обоняния, может появиться тяжесть в проекции околоносовых пазух, усиливающаяся при наклоне головы. На данном этапе необходима консультация специалиста и назначение комплексной – системной антибактериальной и местной противовоспалительной терапии для восстановления дренажной функции пазух.
При недостаточном или неправильном лечении синусита воспалительный процесс переходит в хронический, как правило, устойчивый к консервативному лечению и возникает необходимость в хирургическом лечении – эндоскопической операции, также направленной на восстановление сообщения околоносовых пазух и полости носа. Поэтому лечение синусита и гайморита, а также других заболеваний полости носа должен назначать врач.
В ряде случаев при лечении острых и хронических синуситов в нашем Центре практикуется малотравматичная методика – баллонная синусопластика (остиопластика), заключающаяся в расширении естественных соустий околоносовых пазух с помощью специального баллонного катетера и последующим удалением вязкой слизи из полости пазухи с помощью аспиратора.
Полипозный риносинусит
Другой распространенной формой синусита является полипозный риносинусит. Полипы, своего рода участки «разрастания» слизистой оболочки, могут быть следствием особой аллергической предрасположенности, могут блокировать соустья околоносовых пазух, вызывая развитие аллергического синусита. В других случаях полипы сами являются следствием хронического воспаления слизистой оболочки околоносовых пазух (так называемые «не-аллергические» или «не-эозинофильные» полипы). Наиболее частыми симптомами являются затруднение носового дыхания (при распространенном полипозном процессе).
В зависимости от причины возникновения полипозного риносинусита назначается соответствующее консервативное лечение, в ряде случаев оно позволяет справиться с симптомами, однако часто для их удаления требуется эндоскопическая операция для того, чтобы убрать необратимо-измененную слизистую оболочку и увеличить эффективность поддерживающей терапии.
Фрагмент эндоскопической операции удаления полипов в полости носа с помощью микродебридера (шейвера).
В ряде случаев в полости пазухи формируется единичный полип, чаще всего он не беспокоит пациента до тех пор, пока не блокирует общий носовой ход, однако в ряде случаев (при подготовке пациента к стоматологическим манипуляциям – синус-лифтингу и имплантации) – его необходимо удалить.
Синуситы, связанные со стоматологическими вмешательствами
Отдельной группой выделяются синуситы, связанные со стоматологическими вмешательствами. Одной из наиболее распространенных ситуаций является инородное тело верхнечелюстной пазухи в связи с избыточным пломбированием каналом зубов верхней челюсти.
Фрагмент эндоскопической операции – удаление пломбировочного материала из верхнечелюстной пазухи через расширенное естественное соустье.
В ряде случаев в околоносовых пазухах развиваются воспалительные кисты, содержащие слизь, гной и в редких случаях даже зачатки зубов. При небольших размерах тактика выжидательная, операцию необходимо делать по показаниям, при наличии симптомов.
Риносинусит
Описание
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Синусит представляет собой воспалительную патологию слизистой оболочки придаточных пазух носа. Этиология заболевания: вирусная, бактериальная, грибковая, вызываемая аллергенами, ирритантами (веществами, раздражающими слизистую) окружающей среды.
Как возникает риносинусит
В здоровом состоянии околоносовые пазухи представляют собой заполненные воздухом полости в черепе. Они расположены за лбом, носовыми костями, щеками и глазами. Здоровые пазухи не содержат бактерий или микробов. В большинстве случаев слизь из них способна вытекать, а воздух — оставаться.
Когда пазухи закрываются или образуется слишком много слизи, бактерии и другие микробы растут легче, что приводит к воспалению и, как следствие, развитию риносинусита.
Формы заболевания
В зависимости от характера течения риносинусит бывает острым и хроническим. Как правило, второй является следствием первого (недуг прогрессирует), если пациент не соблюдает лечения.
По степени тяжести острый риносинусит бывает легким, среднетяжелым, тяжелым.
При легкой форме отсутствуют лихорадка, осложнения, головная боль, симптомы риносинусита не сильно выражены (легкий кашель, заложенность носа, выделения). Симптомы не влияют на качество жизни, сон также не нарушается.
Среднетяжелая форма характеризуется гипертермией (до 38 °С), ощущением тяжести в проекции околоносовых пазух при повороте головы и наклоне, наличием острого среднего отита (как одного из осложнений), более тяжелыми общими симптомами (кашель, выделения, заложенность носа), влияющими на ежедневную деятельность. Внутричерепные или орбитальные осложнения при этом отсутствуют.
Тяжелая форма проявляется повышением температуры (выше 38 °С), интоксикацией, выраженными симптомам синуита, болезненными ощущениями в околоносовых пазухах, наличием внутричерепных, орбитальных осложнений.
По форме риносинусит бывает экссудативным и продуктивным.
По этиологическому фактору синуит делится на травматический, вирусный, бактериальный, грибковый, аллергический, медикаментозный, смешанный, септический и асептический.
По локализации риносинусит делится на:
Если недуг протекает в пазухах на одной половине полости носа, то она называется геисинусит, а если воспалены все пазухи носа, то это пансинусит.
Синусит может также развиться в качестве осложнения на аллергический ринит.
У детей симптомы риносинусита схожи со взрослыми, однако, проявления болезни все равно различаются: у детей формирование лобных и клиновидных пазух заканчивается только к 4 годам, а гайморовых — к 7 годам (полное развитие синусов заканчивается только в подростковом возрасте). Из-за постепенного развития у детей диагностировать синусит сложнее, чем у взрослых. Болезнь у детей развивается обычно после кариеса, гриппа или ангины, сопровождается отитом. Симптомы проявляются слабее (к примеру, головная боль отсутствует, а воспаляется обычно одна сторона лица).
Симптоматика

Виды боли при риносинусите:
Лечение
Диагностика заболевания включает:
При лечении синусита нужно придерживаться определенных принципов:
Цель терапии состоит в том, чтобы добиться:
При лечении риносинусита используется широкий арсенал лекарственных препаратов. Это антибиотики, сосудосуживающие капли, антисептики, противогрибковые медикаменты, глюкокортикостероиды, муколитики, противоаллергические препараты
Кроме лекарственных препаратов проводят местное лечение: промывание специальными растворами, применение капель и спреев.
Лечение антибиотиками
Важно: пациент обязательно должен сдать бактериологический посев и анализ на чувствительность к разным видам антибиотиков:
Для легкой и хронической форм болезни достаточно применения антибиотиков в спрее (например, «Изофра», «Полидекс»).
Сосудосуживающие. Необходимы при заложенности носа. Обычно капли или спрей («Сиалор Рино», «Виброцил», «Назо-спрей», «Галазолин») применяются перед промыванием носа, чтобы получить доступ к околоносовым пазухам и улучшить отток секрета из синусов.
Муколитики. Применяются для разжижения слизи, снижения вязкости секрета, стимуляции оттока секрета наружу, очищения синусов.
Таблетки и сироп — АЦЦ, «Флюдитек», «Мукодин», «Ацетилцистеин», «Ринофлуимуцил».
Антигистаминные препараты. Снижают зуд в носу и отечность, сокращают выработку слизи, не дают задерживаться секрету в тканях носа. К ним относятся «Супрастин», «Тавегил», «Лоратек». Применять такой препарат нужно аккуратно, чтобы не иссушить слизистую (и не допустить развития патогенных организмов).
Противогрибковые средства: «Нистатин», «Флуконазол», «Ламикон», «Тербинафин».
Гормональный препарат «Назонекс». Снимает отек, убирает воспаление, восстанавливает обоняние.
Антисептики нужны для промывания и обеззараживания полости носа. Наиболее известные из них — «Мирамистин», «Фурацилин», а также препарат на основе протеината серебра (протаргол) – «Сиалор», который воздействует на причину воспаления.
Фитопрепараты. «Синупрет» (драже или капли), обладает комплексным действием, «Синуфорте» (убирает отек и выводит слизь).
Гомеопатия. «Циннабсин», «Эуфорбиум композитум». Оказывают противоотечное действие, убирают слизь, смягчают проявление симптомов.
Иммуностимуляторы. «Иммунал», «Рибомунил». Нужны для поддержания способности организма сопротивляться болезням.
Лечение риносинусита в домашних условиях

Профилактика
Профилактика риносинусита основана на своевременном лечении насморка, обеспечении нужного микроклимата дома, лечении кариеса, своевременного устранения физических дефектов носоглотки (носовой перегородки и пр.).
Меры предосторожности
Заключение
Риносинусит — один из самых распространенных недугов. Однако, это не значит, что его можно лечить самостоятельно, особенно у детей. Всегда необходимо обращаться к специалисту. Важно никогда не переносить ОРВИ, грипп, простуду на ногах, так как в качестве побочного эффекта могут развиться риносинусит и другие заболевания.
Необходимо поддерживать здоровье, уделять внимание профилактике, укреплять иммунитет, чтобы защититься от возникновения различных заболеваний и, в том числе, риносинусита.
Острый риносинусит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
Острый риносинусит (ОРС, или гайморит) — одно из самых распространенных воспалительных заболеваний полости носа и околоносовых пазух у взрослых и детей.
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев. ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Острый синусит
В течение года человек неоднократно сталкивается с респираторными заболеваниями.
Эпидемии ОРВИ и гриппа стали привычными спутниками сезонного колебания температур, похолоданий, проблем иммунитета. И противостоять болезням могут далеко не все. Синусит чаще всего посещает организм именно в момент его ослабления вирусными заболеваниями, словно паразитируя на «жертве», которая не в силу дать отпор.
Синусит способен осложнить протекание любого респираторного заболевания. Ежегодно в мире около 700 тысяч человек переносят этот недуг. При этом статистика не учитывает случаи, когда пациенты самостоятельно распознают симптомы и справляются с проблемой. Однако даже такие цифры говорят о необходимости вовремя предотвращать прогрессирование болезни.
Причины острого синусита у взрослых и детей
Причины проявления острого синусита у взрослых и у детей аналогичны 2 :
Придаточные пазухи поражает вирус, бактерии или грибки, которые попадают на слизистые оболочки из внешнего окружения. Для острого синусита, как уже выяснили, свойственны вирусные и изредка бактериальные формы. Грибковая форма чаще относиться к хроническому синуситу.
Синусит, как осложнение острой респираторной инфекции, чаще встречается у людей, которым свойственны 1 :
Симптомы острого синусита
Поскольку болезнь часто развивается на фоне респираторной инфекции, то начальный этап развития острого синусита отследить сложно. Яркие симптомы возникают в тот момент, когда признаки ОРВИ уже начали ослабевать.
Симптомы острого синусита у взрослых:
Симптомы острого синусита у детей:
Симптомы острого синусита у маленьких детей могут несколько отличаться, так как у них слабее иммунная защита. Проявления болезни в младенческом возрасте следующие 3 :
Если подобное ухудшение здоровья наблюдается на фоне ОРВИ, лечить его самостоятельно невозможно. Острый синусит у детей может быть чреват осложнениями.
Виды острого синусита, клинические проявления
Клиническое проявление синусита определяют и разделяют по локализации воспаления и его проявлении 1 :
Лечение острого синусита
Чем раньше выявлено заболевание, тем эффективнее и быстрее оно будет поддаваться терапии. Лечение включает в себя 4 :
Дополнительно к терапевтическим действиям могут быть назначены сосудосуживающие препараты в виде капель или спреев, которые облегчат очищение полости носа и пазух. Главное – не злоупотреблять и четко соблюдать инструкции, иначе капли вызывают привыкание.
Попадая на слизистые оболочки носа, препарат активирует местный иммунитет.
Своевременное лечение, правильно подобная тактика и следование предписаниям помогут быстро вылечить острый синусит. Практика лечения острых синуситов показывает, что соблюдение всех перечисленных принципов позволяют гарантировать полное выздоровление в течение семи или десяти дней.
Риносинусит или банальная «простуда» у детей
Острые респираторные вирусные инфекции занимают ведущее место в структуре инфекционной патологии. В статье дано определение острого риносинусита у детей, рассмотрено его место в рутинной практике педиатра, приведены рекомендации по диагностике и лечению.
Acute respiratory viral infections take a leading place in the structure of infectious diseases. The article provides a definition of acute rhinosinusitis in children, its place in routine pediatric practice has been considered and recommendations for diagnosis and treatment have been given.
Острые респираторные вирусные инфекции (ОРВИ) обычно протекают в легкой форме и заканчиваются выздоровлением пациентов на 5–10 день заболевания. Однако в ряде случаев отмечаются осложнения ОРВИ в виде риносинусита, острого среднего отита, аденоидита.
Острый риносинусит является заболеванием, с которым в повседневной практике сталкиваются не cтолько врачи-оториноларингологи, сколько педиатры, терапевты и врачи общей практики. Так, по статистике, у детей младше 4 лет ежегодно регистрируется 2 случая риносинусита на 100 тыс. человек, а у подростков 12–17 лет — 18 случаев на 100 тыс. человек [1]. В настоящее время считается, что практически любая ОРВИ в той или иной степени сопровождается воспалением околоносовых пазух и ринологическими симптомами. Признаки риносинусита по данным исследований с использованием компьютерной томографии выявляются в 95% случаев ОРВИ. Российское общество ринологов рекомендует использовать более широкий термин «риносинусит», так как воспаление в околоносовых пазухах всегда сопровождается воспалительными изменениями слизистой оболочки носа [2].
Согласно классификации европейского согласительного документа EPOS-2012 (European Position Paper on Rhinosinusitis and Nasal Polyposis — Европейский консенсус по риносинуситам и назальным полипам) острый риносинусит (ОРС) подразделяется на вирусный ОРС (обычная «простуда»), поствирусный ОРС и бактериальный (ОБРС).
Основными возбудителями ОРС являются респираторные вирусы (риновирусы, респираторно-синцитиальные, аденовирусы, коронавирусы). В результате воздействия вирусов эпителий полости носа и околоносовых пазух становится рыхлым, гибнут реснички мерцательного эпителия, развивается отек слизистой оболочки и воспаление. Как следствие, возникает нарушение аэрации синусов, застой секрета слизистых желез, изменение pH, нарушение обмена веществ в слизистой оболочке, нарушение мукоцилиарного клиренса и скопление серозного экссудата в просвете околоносовых пазух. Из-за снижения скорости биения ресничек нарушения мукоцилиарного транспорта увеличивается время контакта патогенных бактерий со слизистой оболочкой, что способствует бактериальному инфицированию [3, 4].
Обычная «простуда» или острый риносинусит у детей определяется как внезапное появление двух или более симптомов, таких как заложенность носа/затрудненное носовое дыхание, и/или бесцветные/светлые выделения из носа, и/или кашель (в дневное или ночное время). Наличие симптомов сохраняется не более 12 нед, при этом могут наблюдаться бессимптомные промежутки, в течение которых симптомы отсутствуют, если заболевание носит рецидивирующий характер. При сборе анамнеза принципиально уточнить наличие симптомов аллергии (таких как чихание, водянистые выделения из носа, зуд и слезотечение). Острый риносинусит может возникнуть один или несколько раз за определенный период времени. Это обычно проявляется в виде эпизодов заболевания в течение одного года, но может наблюдаться и полное разрешение симптомов между эпизодами болезни, что является критерием рецидивирующего острого риносинусита. ОРС констатируется при длительности сохранения симптомов заболевания менее 10 дней, поствирусный ОРС — в том случае, если наблюдается усиление симптомов заболевания после 5?го дня или сохранение симптомов более 10 дней, но с общей продолжительностью менее 12 нед. Если у пациента отмечается усиление выраженности ринологических симптомов спустя 5 дней от начала заболевания или симптомы сохраняются более 10 дней (с полным разрешением в течение 12 нед), но при отсутствии обоснований для констатации бактериальной этиологии острого риносинусита, авторами EPOS рекомендован диагноз «острый поствирусный риносинусит» [1, 2].
Бактериальные риносинуситы в среднем составляют 5–7% случаев от всех риносинуситов и вызываются чаще всего следующими возбудителями: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis (преимущественно в детской практике), Streptococcus pyogenes, Staphylococcus aureus (у детей младшего возраста), представленными как монофлорой, так и бактериальными ассоциациями [5]. Признаками ОБРС, требующими назначения антибиотиков, являются диагностические критерии ОБРС на основании клинических данных: симптомы не купируются или отсутствует положительная динамика в течение 10 дней, или большинство симптомов, присутствовавших на момент начала заболевания, персистируют более 10 дней; выраженные симптомы на момент начала заболевания — высокая лихорадка, наличие гнойного отделяемого из носа, болезненность в области околоносовых пазух, значительное нарушение общего состояния, которые беспокоят в течение 3–4 дней, отмечается тенденция к развитию гнойно-септических орбитальных процессов или внутричерепных осложнений; симптомы полностью или частично купируются в течение 3–4 дней, однако в течение 10 дней от момента начала появления симптомов отмечается рецидив с возобновлением всех симптомов [1, 2].
В воспалительный процесс может быть вовлечена любая из околоносовых пазух, однако на первом месте по частоте поражения стоит верхнечелюстная (гайморит), затем решетчатая (этмоидит), лобная (фронтит), клиновидная (сфеноидит). Такая последовательность характерна для взрослых и детей старше 7 лет. У детей в возрасте до 3 лет преобладает острое воспаление решетчатых пазух (до 80–90%), а от 3 до 7 лет — сочетанное поражение решетчатых и верхнечелюстной пазух [6].
Диагноз «острый риносинусит» обычно ставится педиатром или терапевтом на первичном приеме на основании совокупности клинических симптомов и данных объективного осмотра, в дальнейшем пациент может быть направлен к оториноларингологу. Общие симптомы ОРВИ и ОРС включают классические признаки воспаления слизистой оболочки полости носа и, за исключением боли, ограничиваются местными проявлениями (затруднение носового дыхания, выделения из носа слизистого, реже — слизисто-гнойного характера, нарушение обоняния). Немаловажным является метод передней риноскопии, которым должны владеть не только оториноларингологи, но и врачи общей практики. При риноскопии на фоне диффузной застойной гиперемии и отека слизистой оболочки полости носа выявляется? наличие патологического отделяемого в области выводных отверстий пораженных околоносовых пазух. Патологический секрет может быть выявлен и на задней стенке глотки при фарингоскопии.
Лечебные мероприятия при инфекционном РС включают этиотропную, патогенетическую и симптоматическую терапию. Основными целями при лечении острого и рецидивирующего РС являются:
Медикаментозное лечение, как правило, состоит из антибактериальных препаратов, «разгрузочной» терапии с назначением сосудосуживающих, мукоактивных средств, противовоспалительной терапии. Применяются препараты как системного, так и местного действия.
Элиминационная терапия
Одним из методов лечения ОРС являются ирригационные процедуры, в частности носовой душ, который подразумевает промывания и спринцевания полости носа. Промывание полости носа солевыми растворами проводится с целью элиминации вирусов и бактерий. Препараты для промывания полости носа обычно готовят на основе морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации. При ОРС нанесение на слизистую оболочку изотонического раствора способствует нормализации реологических свойств слизи и оказывает легкий деконгестивный эффект, улучшая носовое дыхание, способствует механическому удалению патологического отделяемого и подготовке слизистой оболочки для воздействия топических препаратов. В связи с отсутствием в составе веществ, способных вызвать побочные эффекты, эти лекарственные средства не требуют четкого дозирования, и кратность их введения может широко варьироваться по потребности.
Противовирусная и антибактериальная терапия
Деление риносинуситов на вирусные и бактериальные напрямую связано с подходами к терапии. Противовирусные средства используются при тяжелом либо среднетяжелом течении ОРВИ. Наибольшей эффективностью характеризуются препараты, ведущим механизмом действия которых является стимуляция образования эндогенного интерферона, которые на практике применяются для лечения большинства ОРВИ вне зависимости от локализации воспаления. Однако необходимо учитывать, что они эффективны в основном в первые 48 ч от начала заболевания.
Основной спорный вопрос лечения ОРС — назначение антибактериальных препаратов. Согласно проведенным исследованиям, более 90% врачей общей практики и оториноларингологов назначают антибактериальные препараты при наличии симптомов риносинусита [19]. Широкое назначение антибактериальных препаратов приводит к росту антибиотикорезистентности. Следует также помнить о таких нередко тяжелых осложнениях антибиотикотерапии, как гепатотоксичность, аллергические реакции, дисбиоз. Рекомендации по лечению риносинуситов EPOS очерчивают четкую границу использования системной антибактериальной терапии — только при ОБРС! Для ОРС легкого течения обычно достаточно симптоматических и этиопатогенетических средств, назначаемых при ОРВИ. Лишь при сохранении симптомов на протяжении 5 дней или их прогрессировании следует подумать о присоединения бактериальной флоры и назначении системных антибиотиков. При этом ввиду определенных сложностей идентификации возбудителя и отсутствия возможности дожидаться результатов лабораторного исследования выбор антибиотиков чаще всего является эмпирическим. Критериями эффективности эмпирической антибиотикотерапии является динамика основных симптомов риносинусита (головной боли, выделений, заложенности носа) и общего состояния больного. С учетом спектра типичных возбудителей (Streptococcus pneumoniae и Haemophilus influenzae) и российских данных об их антибиотикорезистентности препаратом первого выбора при остром риносинусите является амоксициллин. Тем не менее, более 5% штаммов Haemophilus influenzae в России не чувствительны к незащищенным пенициллинам. Поэтому при отсутствии заметного клинического эффекта по прошествии трех дней следует сменить амоксициллин на антибиотик, активный против пенициллин-резистентных пневмококков и продуцирующих β-лактамазы штаммов гемофильной палочки: амоксициллин клавуланат перорально, цефалоспорины или макролиды (азитромицин и кларитромицин). У детей и подростков средствами второго выбора, которые назначают в случае неэффективности первого курса антибиотикотерапии, в настоящее время являются макролиды и клиндамицин [2].
Антибактериальные препараты для местного воздействия на слизистые оболочки в случае необходимости могут назначаться в комплексе с системным применением антибиотиков, а в некоторых случаях и как альтернативный метод лечения острых риносинуситов. Но вопрос о местной антибиотикотерапии риносинуситов является спорным. Основным противопоказанием является нарушение мукоцилиарного клиренса околоносовых пазух вследствие неблагоприятного действия больших доз антибиотика на мерцательный эпителий. Существуют специальные формы антибиотиков, предназначенных для эндоназального введения в виде спрея, которые в случае катарального риносинусита могут проникать через соустья околоносовых пазух и непосредственно контактировать с возбудителем в очаге воспаления. Однако при заполнении пазух слизистым или слизисто-гнойным экссудатом предварительно следует промыть пазухи солевым раствором или использовать деконгестанты [6].
«Разгрузочная» терапия
Так как ключевым звеном в патогенезе острых риносинуситов является блокада соустий околоносовых пазух вследствие отека слизистой оболочки, то одним из основных направлений симптоматической и патогенетической терапии является восстановление проходимости этих соустий — «разгрузочная терапия» [6]. Для этого используются сосудосуживающие средства (деконгестанты) и муколитические (секретолитические) средства.
Деконгестанты (оксиметазолин, ксилометазолин, тетризолин, фенилэфрин и др.), активируя адренергические рецепторы, вызывают спазм сосудов слизистой носа, уменьшение ее гиперемии и отека, расширение носовых ходов и улучшение носового дыхания. В связи с быстрым облегчением носового дыхания они широко используются для купирования таких симптомов, как ринорея и заложенность носа, и очень популярны у пациентов. При строгом соблюдении рекомендованного режима дозирования, способов применения и продолжительности курса побочные и нежелательные явления при использовании топических сосудосуживающих препаратов встречаются редко. Однако нарушения рекомендуемого режима дозирования (увеличение разовых доз или частоты использования) могут привести к передозировке с развитием серьезных патологических состояний. При длительном и бесконтрольном использовании местных деконгестантов возможно развитие атрофии слизистых носа [5]. Наверное, нет такого врача, который не помнил бы, что эти препараты при длительном применении вызывают развитие синдрома «рикошета». Однако далеко не всегда об этом помнят пациенты или родители пациентов, к сожалению. Следует отметить, что у детей, особенно раннего возраста, несмотря на местный способ применения, использование деконгестантов может сопровождаться развитием системных нежелательных эффектов. Повышенному поступлению местных деконгестантов в системный кровоток также способствует травматизация слизистой, нередко возникающая из-за дефектов проводимого туалета носовых ходов. Поэтому использование местных деконгестантов должно быть ограниченным. С точки зрения симптоматической терапии более показано применение местных препаратов, а вот с позиций влияния на патогенез показано применение системных деконгестантов, поскольку топические препараты не могут повлиять на отек слизистой оболочки пазух. При этом по возможности нужно ограничить применение деконгестантов коротким периодом (3–4 дня) в минимальных дозах, т. к. они способны ухудшать мукоцилиарный транспорт.
Муколитическая терапия
Применение муколитиков относится к патогенетической терапии. Как уже было отмечено, нарушение равновесия между продукцией секрета в бокаловидных клетках и серозно-слизистых железах и эвакуацией секрета клетками мерцательного эпителия является одним из важнейших звеньев патогенеза риносинусита. Поэтому важное значение в лечении ОРС имеет разжижение вязкого, густого секрета. Прием медикаментов с дифференцированным действием на продукцию секрета, уменьшение вязкости слизи и функции ресничек позволяют восстановить нарушенный мукоцилиарный транспорт. Муколитические препараты изменяют физико-химические свойства секрета путем уменьшения его вязкости [6]. В международных рекомендациях EPOS-2012 муколитическая терапия отсутствует, предположительно в связи с отсутствием надежного метода экпериментального подтверждения их эффективности. Однако применение муколитиков при ОРС оправдано с физиологической точки зрения и подтверждено многолетними наблюдениями, свидетельствующими о благоприятном действии муколитических препаратов на течение острых риносинуситов, поэтому муколитическая терапия, а именно ацетилцистеин и карбоцистеин, включены в отечественные стандарты терапии и клинические рекомендации [2, 6–9].
В практике участкового врача группа мукоактивных препаратов чаще всего привычно применяется при заболеваниях нижних дыхательных путей. Конечно, не стоит экстраполировать на верхние дыхательные пути действие всех муколитиков (амброксол, бромгексин и т. д.), широко применяемых при патологии бронхов. Из муколитических средств в терапии риносинуситов благодаря своему механизму действия и наличию точек приложения в верхних дыхательных путях применяются только производные цистеина (ацетилцистеин, карбоцистеин). Ацетилцистеин способен разрывать дисульфидные мостики в кислых мукополисахаридах и таким образом уменьшать вязкость слизи, слизь теряет способность быть тягучей и мягко удаляется при сморкании и чихании, в результате восстанавливается нормальный дренаж и аэрация околоносовых пазух.
Следует заметить, что помимо прямого муколитического действия ацетилцистеин обладает еще антиоксидантным и противовоспалительным эффектами, что крайне важно при лечении риносинусита. Влияние на антиоксидантные системы способствует защите клеток от свободнорадикального повреждения, что приводит к снижению воспаления на слизистых оболочках дыхательных путей и улучшению клинической симптоматики [10].
Есть и еще один немаловажный момент: ацетилцистеин уменьшает адгезию патогенных бактерий к эпителиальным клеткам слизистой оболочки дыхательных путей и поэтому снижает колонизацию дыхательных путей патогенными микробами [11, 12]. Как уже было рассмотрено выше, назначение антибиотиков при вирусном ОРС не показано. Тем ценнее тот факт, что применение ацетилцистеина позволяет уменьшить вероятность бактериальной колонизации и тем самым снизить вероятность бактериальных осложнений риносинусита. Кроме того, ацетилцистеин приводит к уменьшению образования биопленок грамположительными и грамотрицательными бактериями и грибами; уменьшает продукцию экстрацеллюлярного полисахаридного матрикса, что способствует разрушению зрелых биопленок [13–15]. Вероятно, ацетилцистеин может разрушать дисульфидные связи бактериальных энзимов, воздействуя на главный компонент матрикса биопленки (экзополисахариды), участвующих в их образовании или экскреции. А за счет антиоксидантных свойств и влияния на метаболизм бактериальных клеток ацетилцистеин может нарушать функционирование адгезивных протеинов бактерий [16], что подтверждено культуральным методом и электронной микроскопией [17]. Таким образом, применение ацетилцистеина при остром риносинусите помогает предотвратить развитие бактериальных осложнений и хронизацию процесса. Нельзя не отметить, что согласно данным исследований in vitro, опубликованным в 2016 г., ацетилцистеин не является антагонистом для большинства антибиотиков, используемых для лечения респираторных инфекций [18], а значит, смело может быть назначен и одновременно с антибиотиками в случае бактериального риносинусита.
Существуют формы для применения ацетилцистеина как внутрь, так и местно. Однако при наличии симптомов риносинусита на фоне кашля, при одновременном поражении верхних и нижних дыхательных путей, целесообразным будет назначение ацетилцистеина перорально, т. к. в таком случае он одновременно разжижает и вязкий бронхиальный и назальный секрет, а кроме того, оказывает системное антиоксидантное и противовоспалительное действие.
Противовоспалительная терапия
В рекомендациях EPOS-2012 главным направлением в терапии риносинуситов является топическая эндоназальная кортикостероидная терапия. Топические кортикостероиды (мометазона фуроат, флутиказона дипропионат, будесонид) относительно недавно вошли в основной арсенал средств для лечения ОРС. Благодаря выраженному противовоспалительному действию этих препаратов, обусловливающему уменьшение отека, за рубежом считается излишним назначение любой другой разгрузочной терапии. В российских стандартах в лечении риносинуситов разгрузочная терапия сохраняет свой довольно значительный удельный вес, хотя в последние годы применяется все шире [6]. Глюкокортикостероиды в первую очередь подавляют развитие отека за счет влияния на воспаление собственной пластинки слизистой оболочки. Восстанавливается функциональная способность соустьев — ключевое звено патогенеза синуситов и риносинуситов. Помимо этого, кортикостероиды активно подавляют выход жидкости из сосудистого русла и выработку слизи, что является немаловажным фактором патогенетической терапии острых риносинуситов. Необходимо помнить, что применение топических глюкокортикостероидов не показано для детей младше 12 лет.
Препаратами выбора из группы жаропонижающих и противовоспалительных препаратов являются парацетамол и ибупрофен и их комбинации на высоте острых проявлений ОРВИ [6].
В заключение хочется отметить, что дети с острыми риносинуситами в первую очередь попадают к педиатрам, а уже затем при необходимости — к оториноларингологу. Так как острый риносинусит в практике участкового врача чаще всего встречается не как самостоятельное заболевание, а как часть ОРВИ, врач сталкивается с необходимостью устранения нескольких симптомов сразу. Вполне понятно желание врача оказать влияние сразу на все звенья этиопатогенеза, но чаще всего это приводит к назначению 4–5, а часто и большего количества препаратов. В то же время стоит помнить, что полипрагмазия ведет не только к более высоким расходам на лечение, но к повышенной лекарственной нагрузке на организм, которая часто сопровождается межлекарственным взаимодействием, развитием нежелательных лекарственных реакций. В связи с этим предпочтение следует отдавать хорошо изученным препаратам с комплексным действием, что позволяет влиять одновременно на основные звенья патогенеза или сразу на несколько симптомов.
Литература
Е. П. Карпова, доктор медицинских наук, профессор
ФГБОУ ДПО РМАПО МЗ РФ, Москва
 Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.
Риносинусит (от латинского «воспаление в пазухе») называют иначе синуситом или синуитом.