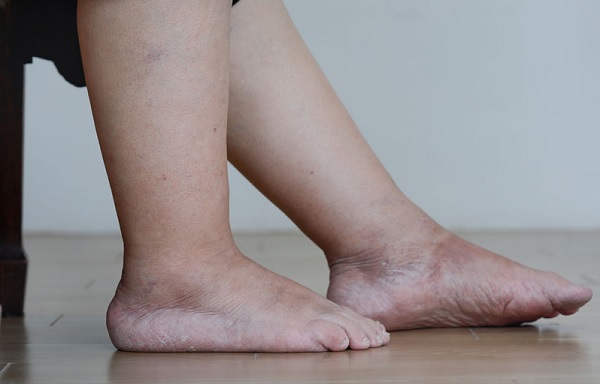
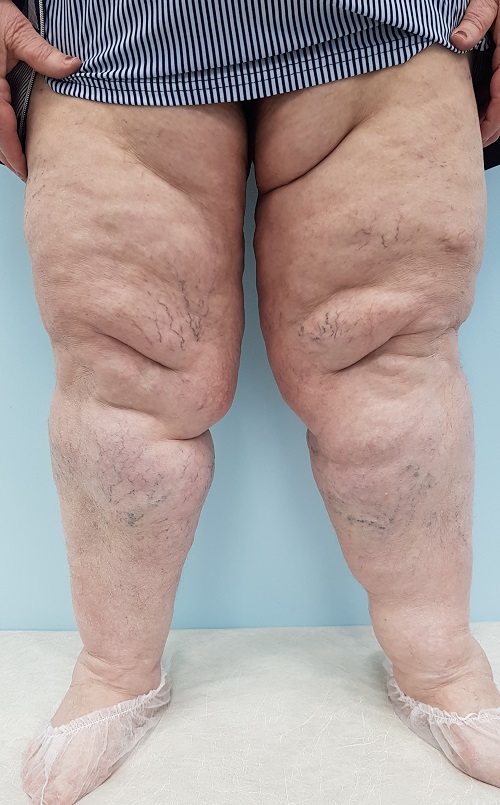
Чем лечить отечность суставов ног
Почему опухают суставы
Суставы представляют собой сложную костно-хрящевую конструкцию, которая принимает на себя всю массу тела. Мелкие и крупные суставы выполняют двигательную функцию и регулярно испытывают физическую нагрузку. Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Причины опухания суставов
В основе формирования отека сустава практически всегда лежит воспалительный процесс. В зависимости от границ патологического очага опухание суставов бывает общим или локальным. По течению процесса различают острую и хроническую отечность. Из общих причин формирования отека выделяют:
остеохондриты, протекающие с некрозом хрящей;
интенсивные спортивные нагрузки;
длительное выполнение однотипных движений;
недостаточная физическая активность;
расстройства функций сердца и сосудов;
изменения связанные с возрастом;
проблемы неврологического характера.
Для разработки терапевтической программы в первую очередь необходимо установить причину опухания суставов. Без выяснения первопричины нельзя добиться стойкого лечебного эффекта.
Что делать если опухли суставы на руке
Опухание суставов руки довольно часто возникает на фоне дегенеративно- дистрофических изменений. При отсутствии болезненных ощущений пациенты предъявляют характерные жалобы:
опухание с последующей скованностью суставов пальцев рук;
покраснение кожи над пораженными тканями;
дискомфорт в окружающих мышцах;
появление жидкости в местных тканях.
После тщательного обследования все силы направляют на устранение первопричины. Назначают глюкокортикостероиды, лекарственные препараты с хондропротекторным, противовоспалительным, миорелаксирующим действием. Благодаря им происходит замедление дегенеративных процессов, купируются симптомы воспаления. Обязательно использование витаминов группы В.
Отдельное место занимает применение средств народной медицины, которые способствуют облегчению состояния пациента. С этой целью эффективно накладывание компрессов, выполнение местных ванночек, нанесение мазей на основе лекарственных растений.
Выраженный противоотечный и противовоспалительный эффект достигается с помощью различных физиотерапевтических процедур:
Все активные терапевтические манипуляции осуществляют после устранения признаков воспалительного процесса.
Опухание суставов ног
Опухание голеностопных суставов, мелких суставов стопы приносит неудобства и неприятные симптомы. Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
деформирующие суставные патологии;
проблемы сердечно-сосудистой системы;
нарушения функций почек;
тяжелые аллергические реакции.
Опухание коленного сустава часто наблюдается при повреждениях мениска и крестовидных связок.
Для устранения опухания суставов ног применяют консервативные, малоинвазивные хирургические методы, физиотерапию. Из медикаментозных препаратов целесообразно назначение:
нестероидных противовоспалительных средств;
противоотечных и охлаждающих мазей, гелей.
Малоинвазивные процедуры проводят с минимальным нарушением целостности кожи и структуры сустава. Шприцем делают прокол суставной сумки и отсасывают жидкость из суставной полости. Цель артроскопии — удаление поврежденных костно-хрящевых элементов, восстановление целостности крестовидных связок.
Из физиотерапевтических методик выраженный лечебный эффект обеспечивают:
На этапе восстановления обязательны занятия спортивной физкультурой. Курс ЛФК способствует нормализации двигательной активности, восстановлению обменных процессов в пораженных суставах и окружающих тканях. Массаж стимулирует движение лимфы, активизирует местный кровоток. Массажные сеансы устраняют признаки отека, купируют болезненные ощущения, восстанавливают трофику мягких, хрящевых и суставных тканей.
Диагностика
Чтобы установить первопричину опухания суставов, составляют план диагностического обследования. В программу диагностики входят:
Рентгенография — проводится в первую очередь. Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.
Сонография — необходима для определения степени поражения мягких тканей. В ходе исследования удается выявить наличие свободной жидкости, очаги патологических отложений солей кальция, кровоизлияния. Метод является основным для установления первопричины опухания суставов рук и ног.
КТ, МРТ — визуализируют опухолевые процессы, внутрисуставные травмы. Томографические методы используют с целью дифференциации видов патологический изменений — опухолей, отеков, дегенеративных патологий костных форагментов.
Пункция сустава — обязательна при подозрении на синовит, гемартроз. Полученный биоматериал отправляют на бактериологический, цитологический и иммунологический анализ. На основании полученных результатов удается установить характер патологического процесса.
Лабораторные анализы — необходимы для подтверждения или опровержения ревматоидной, аутоиммунной, аллергической природы заболевания.
Только результаты всестороннего диагностического обследования дают полное представление о природе первопричины опухания суставов.
К какому врачу обращаться
Если у вас или у кого-то из ваших близких опухли суставы локтей, пальцев рук или стоп, колени или голеностопы, следует обязательно обратиться к врачу-ортопеду или ревматологу. В Центре восстановительной медицины в Набережных Челнах ведут прием специалисты с многолетним опытом работы с пациентами, имеющим проблемы с суставами. Подробную информацию о квалификации врача можно получить здесь.
После тщательной диагностики врач составляет медикаментозную программу лечения и назначает курс терапии, направленный на восстановление функций суставов. Пациент оказывается в надежных руках опытных массажистов, физиотерапевтов, реабилитологов. Тщательные занятия со специалистами гарантируют длительный лечебный эффект и нормализацию работы поврежденных суставов.
Цены на лечебные процедуры в клинике можно посмотреть по ссылке. Если остались вопросы, звоните по номерам +7 (8552) 78-09-35, +7 (953) 482-66-62. Внимательные специалисты обязательно дадут вам полный ответ, запишут на консультацию к врачу в удобное для вас время.
Отеки ног: причины и лечение
С наступлением жары многие сталкиваются с проблемой отечности нижних конечностей. На самом деле летом она становится более распространенной, в целом же может появиться в любое время года. Страдают от нее чаще женщины, но и мужчинам знакома ситуация, когда ступня буквально не помещается в привычную обувь. Мы выясним, из-за чего это бывает, насколько опасно и что делать, если ноги начали отекать.
Что такое отек ног
Отек ног – это внешнее проявление скопления жидкости в организме. При этом сама конечность заметно увеличивается в размерах, кожа на ней становится рыхлой, а при надавливании появляются вмятины, не исчезающие моментально.
Отечность обычно возникает к вечеру, хотя и на следующее утро может доставлять дискомфорт. Локализуется она:
В зависимости от причин, опухать может как одна нога, так и обе. Симметричность распространения нередко указывает на общий отек, который может являться симптомом состояния, опасного для жизни.
Если эта неприятность появляется редко, то бороться с ней можно народными средствами. Регулярность возникновения указывает на заболевание внутренних органов. Поэтому важно установить природу отечности.
Причины отеков ног
Когда в тканях слишком много жидкости, значит, в функционировании организма есть сбой. Чаще всего отеки вызываются:
Причин подобных сбоев бывает много. Одни носят временный характер (аллергическая реакция, ушиб, попадание инфекции). Другие указывают на развитие патологий нижних конечностей (варикоз, тромбофлебит). Третьи свидетельствуют о серьезных заболеваниях внутренних органов (сердца, почек, лимфатической системы).
Человек не может самостоятельно определить, почему у него распухла стопа: из-за неудобной обуви или из-за закупорки сосуда. Поэтому визит к врачу для последующего лечения откладывать не стоит.
Почему отекает одна нога
Если отек – несимметричный, причина его локализуется непосредственно в пораженной конечности. Припухлость может возникать из-за ушибов на ногах или более серьезных травм:
Венозные отеки тоже чаще всего – односторонние. Варикоз вызывает застои жидкости, но локализуются они в одной конечности, где поражены сосуды. Указывает на это характерная венозная сетка.
Тромбофлебит нарушает кровообращение, а вместе с тем и отток жидкости из тканей. В этом случае отечность сопровождают другие неприятные симптомы: повышение температуры, болезненные ощущения, уплотнение в зоне закупорки.
Почему отекают обе ноги
Если к концу дня распухают обе нижние конечности, значит, избыток жидкости присутствует во всем организме. Чаще всего такое состояние вызывают:
Застой жидкости в этих случаях провоцируется неправильным распределением нагрузки. Ничто из перечисленного на угрозу для жизни не указывает, а отечность проходит через день-два. Кому-то достаточно снять обувь и отдохнуть, кто-то прибегает к народным средствам для облегчения дискомфорта. Но симметрично распухшие ноги могут указывать и на более серьезные заболевания, требующие неотложного лечения.
Когда общий отек указывает на опасность для жизни
Иногда отечность нижних конечностей является симптомом общего нарушения гидробаланса в организме. В случае сердечной недостаточности главная мышца организма не справляется с перекачиванием крови. Жидкость в теле распределяется неравномерно, и внизу ее накапливается слишком много. Если больной долго стоит или сидит в одной позе, у него распухают стопы и голени.
Почечная недостаточность тоже может привести к отечности. Она появляется не только на ногах, но и на руках, лице (преимущественно под глазами), брюшной стенке.
Если сердечные отеки развиваются постепенно (на протяжении недель), то почечные – очень быстро. При сердечных кожа холодеет, при почечных сохраняет нормальную температуру.
Задержка жидкости бывает вызвана и лимфедемой – повреждением лимфатических сосудов. Отек в этом случае – плотный, после надавливания на кожу вмятина не остается.
Почему отекают ноги при беременности
Во время беременности часто нарушается отток жидкости. Объясняется это масштабными перестройками, происходящими в организме:
В большинстве случаев отечность рассматривается как вариант физиологической нормы. Прибегать к медикаментозному лечению нужды нет, достаточно держать ситуацию под контролем. Однако распространение отеков по всему телу может обернуться серьезными патологиями, вроде преэклампсии.
Будущей маме следует отслеживать динамику увеличения окружности голени, артериальное давление и соотношение потребляемой и выводимой жидкости. Почки во время беременности испытывают повышенную нагрузку, поэтому при первых тревожных симптомах лучше пройти обследование у нефролога.
Лечение отеков ног
Комплекс лечения зависит от причины появления неприятного симптома. Если он не связан с серьезными заболеваниями, а вызван неправильным распределением нагрузки, достаточно локально снять отек. Это можно сделать в домашних условиях.
Если он вызван местными реакциями (ушиб, аллергия, инфекция), то необходимо оказать пострадавшему необходимую помощь:
Иногда это можно сделать дома, иногда требуется медицинская помощь. Через несколько дней припухлость исчезнет по мере заживления тканей.
Медикаментозное лечение под контролем флеболога требуется при варикозном расширении вен и тромбофлебите. Если заболевание запущено, может потребоваться хирургическое вмешательство. После восстановления тонуса вен и нормальной циркуляции крови пропадут и внешние симптомы.
Как снять отечность после ушиба
Лечение ушиба ноги обычно сводится к устранению болевых ощущений и снятию отека. Припухлость в этом случае вызвана повреждением сосудов и скоплением под кожей жидкости из них. Последняя давит на нервные окончания, отсюда и возникает боль. Так что устранение отечности помогает и избавиться от неприятных ощущений.
Помочь ушибленной конечности можно в домашних условиях:
Можно прибегнуть и к медикаментозному лечению. Помогут наружные средства, содержащие троксерутин или гепарин. Они укрепляют капилляры, оптимизируют вязкость крови и снимают воспаление.
Как снять отечность ног, вызванную жарой
Лучшее лекарство в этом случае – гравитация. Придя домой и отбросив туфли, ставшие тисками, достаточно лечь и уложить ноги повыше (как минимум – на несколько подушек, как максимум – приложить к стене).
Когда двигаться станет полегче, нужно принять душ. В идеале – контрастный, тренирующий сосуды, но можно ограничиться и просто прохладным. При этом следует направить напор на ступни: такой гидромассаж восстановит кровообращение.
Разогнать жидкость можно легкими упражнениями: тянуть носок на себя и от себя, вращать стопами, поприседать. Но если сил на это нет, и ноги болят, лучше не мучить их.
Полезны и ванночки для ступней. Даже обычная вода принесет облегчение, но можно усилить эффекты за счет добавок. Это может быть морская соль или травяные отвары. Улучшают состояние конечностей компрессы из капустных листьев или бинтов, вымоченных в отваре листьев березы.
Лечение отечности ног при сердечной или почечной недостаточности
Больные с сердечной или почечной недостаточностью должны находиться под контролем врача. При острых приступах требуется реанимация. Если заболевание принимает хроническую форму, отеки снимают по мере появления с помощью мочегонных препаратов и коррекции питания. Медикаментозные средства должны:
Используя диуретики (мочегонные препараты), важно не превышать допустимую дозировку. В противном случае есть риск получить обратный эффект в виде медикаментозных отеков на отмене. Их вызывает реакция почек на резкую смену режима вывода жидкости.
Снятие отечности при беременности
В организме женщины, вынашивающей плод, повышается концентрация гормона прогестерона. Он является одной из причин появления отеков во время беременности. Снижать его ни в коем случае нельзя, ведь именно он обеспечивает прикрепление эмбриона.
Бороться с физиологической отечностью необходимости нет. Главное – не допустить ее усугубления. Для облегчения проявлений можно проводить упомянутые водные процедуры и придерживаться здорового образа жизни (умеренная активность, потребление воды в пределах суточной нормы с поправкой на ограничения, накладываемые беременностью, отдых на боку).
Патологическую природу отеков может установить только врач по результатам анализов (в частности, по белку в моче). Обнаружив причину, он назначит лечение. Самостоятельно принимать какие-либо лекарства запрещено.
Профилактика
Не всегда отечность можно предупредить, поскольку она может возникнуть под действием неконтролируемых факторов. Нельзя предупредить ушиб или укус насекомого. Но в целом поддержать гидробаланс в организме легко:
Летом стоит отказаться от тесной обуви на высоких каблуках. Полезно периодически класть ступни на возвышение, чтобы отходила жидкость, сосредоточенная в нижней части тела. Не нужно злоупотреблять медикаментозными средствами. Мочевыводящие и гипотонизирующие препараты должен выписывать врач. Любые заболевания, имеющие подобный симптом, нужно лечить своевременно.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Артрит голеностопного сустава
Голеностоп – это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Голеностопный сустав – это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения – лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин – ревматоидные поражения, у мужчин – реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
Первые признаки
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Явные симптомы
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей – энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Хондропротекторы что это как выбрать, насколько они эффективны
Отёк ног (нижних конечностей)
Факторы возникновения отека ног (нижних конечностей)
Отек ног (нижних конечностей) может в равной степени влиять на обе ноги или быть более выраженным на одной нижней конечности. Часто отек ног вызывается несколькими факторами, такими как венозная недостаточность, ожирение или предыдущий забор подкожной вены для шунтирующих операций на сердце.
Отёк нижних конечностей
Отеки ног (нижних конечностей) могут возникать из-за повышенного давления в венах, местной травмы, воспалительных изменений, препятствия оттоку лимфатической жидкости, инфекции, низкого уровня белка в крови, ожирения, беременности, состояния задержки жидкости или воздействия лекарств. Высокое давление в венах ног приводит к тому, что жидкость, белки и клетки крови просачиваются через стенки мелких вен в мягкие ткани, особенно возле лодыжек. Это вызывает точечный отек, припухлость, которая оставляет временную вмятину на коже при компрессии обуви, носка или преднамеренном надавливании, например, при нажатии пальцем.
Отёк ног (нижних конечностей) и высокое венозное давление
Причины отёка ног (нижних конечностей) из-за повышенного венозного давления включают:
Варикоз и отечность ног
Другие причины появления отека ног (нижних конечностей)
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Вопросы пациентов об отеках на ногах (нижних конечностях)
Как избавиться от отёков ног (нижних конечностей)?
Избавиться от отёков ног в большинстве ситуаций вы сможете только при помощи доктора. Сначала необходимо выяснить причину отёка. Начать диагностику можно с визита к терапевту и флебологу.
Почему возникает отёк ног при варикозе?
Отёк ног при варикозе вен нижних конечностей возникает вследствие нарушения работы клапанного аппарата венозных сосудов. Это приводит к застою жидкости и формированию отёчности.
Как лечить отёк ног (нижних конечностей)?
Отёк ног лечится в зависимости от причины, его вызвавшей. Патология сердца, почек, венозной системы, травмы требуют своего, определённого лечения. Начать лечить отёк ног нужно с обращения к хорошему, внимательному доктору.
К какому врачу пойти, если отекают ноги?
Если отекают ноги, возможно, потребуется обратиться к нескольким специалистам. Начать можно с терапевта или кардиолога.
Отекла одна нога, как лечить?
Если у вас отекла одна нога необходимо срочно обратиться за медицинской помощью. Лучше посетить флеболога и ортопеда. Односторонняя отёчность нижней конечности может быть признаком такого грозного состояния, как тромбоз глубоких вен.
Острый артрит
В большинстве случаев начало воспалительного процесса в суставах протекает остро. Острый артрит легче выявить и пролечить, поэтому при правильном лечении исходом заболевания является полное выздоровление. Некоторые виды артритов заканчиваются не выздоровлением, а ремиссией и требуют постоянного врачебного наблюдения. Из этой статьи вы узнаете, что такие заболевания можно успешно лечить, не допуская разрушения суставов. Острые артриты и их последствия хорошо умеют лечить в медицинском центре «Парамита», Москва.
Острый артрит – что это такое
Заболевание может развиваться в любом возрасте у мужчин и женщин. Отдельные его виды чаще поражают женщин (ревматоидный артрит) или мужчин (реактивный артрит). Код по Международной классификации болезней 10-го пересмотра (МКБ10) М13.9 (другие неуточненные артриты).
Большинство острых артритов заканчиваются полным выздоровлением. Но некоторые виды после окончания острого периода переходят в хроническую форму и продолжают медленно прогрессировать с разрушением хрящевой ткани. Любой нелеченый артрит также может принять хроническое течение с чередованием обострений и ремиссий и постепенной утратой суставной функции.
Причины острого артрита
Причины развития данной патологии могут быть разными:
Предрасполагающие факторы, способствующие развитию заболевания: профессиональная деятельность, связанная с тяжелыми физическими перегрузками или частыми травмами (спортсмены, грузчики), переохлаждения, малоподвижный образ жизни в сочетании с лишней массой тела. Для инфекционно-аллергических и аутоаллергических артритов основным предрасполагающим фактором является отягощенная наследственность (аналогичные заболевания у близких родственников).
Симптомы острого артрита
Острый артрит имеет характерные симптомы, поэтому его трудно с чем-то спутать.
Первые признаки
Начальные симптомы острого артрита: повышение температуры тела, недомогание, слабость, головная боль. При серозном воспалении эти симптомы могут быть выражены незначительно, при гнойном – ярко. Кожа над пораженной областью отекает, краснеет, становится горячей на ощупь. Болевой сидром выражен, особенно, если процесс гнойный. Ограничение подвижности из-за боли. При поражении височно-нижнечелюстного сустава появляются боли в нижней челюсти и нарушение жевания.
Явные симптомы
Все симптомы нарастают, больной сустав неподвижен из-за боли. Нарастает отечность и покраснение околосуставных тканей. При скоплении в суставной полости большого объема воспалительной жидкости (экссудата) у проводящего обследование врача появляется ощущение движения жидкости под пальцами (флюктуации). При отсутствии медицинской помощи появляется риск развития серьезных осложнений.
Опасные симптомы
За медицинской помощью следует обращаться, если появились следующие симптомы:
Чем опасно заболевание
Асептический воспалительный процесс может пройти самостоятельно, но, если присоединится инфекция, возможно тяжелое течение заболевания с многочисленными осложнениями и деформацией сустава.
Стадии острого артрита
Стадии острого серозного неосложненного артрита:
Стадии острого гнойного артрита:
Возможные осложнения
Любые артриты опасны. А гнойный артрит – это еще и риск для жизни больного. При отсутствии адекватное лечения возможны следующие осложнения:
Первая помощь больному при осложнении
Клинические формы острого артрита
Хондропротекторы что это как выбрать, насколько они эффективны
Почему опухают суставы
Суставы представляют собой сложную костно-хрящевую конструкцию, которая принимает на себя всю массу тела. Мелкие и крупные суставы выполняют двигательную функцию и регулярно испытывают физическую нагрузку. Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Причины опухания суставов
В основе формирования отека сустава практически всегда лежит воспалительный процесс. В зависимости от границ патологического очага опухание суставов бывает общим или локальным. По течению процесса различают острую и хроническую отечность. Из общих причин формирования отека выделяют:
остеохондриты, протекающие с некрозом хрящей;
интенсивные спортивные нагрузки;
длительное выполнение однотипных движений;
недостаточная физическая активность;
расстройства функций сердца и сосудов;
изменения связанные с возрастом;
проблемы неврологического характера.
Для разработки терапевтической программы в первую очередь необходимо установить причину опухания суставов. Без выяснения первопричины нельзя добиться стойкого лечебного эффекта.
Что делать если опухли суставы на руке
Опухание суставов руки довольно часто возникает на фоне дегенеративно- дистрофических изменений. При отсутствии болезненных ощущений пациенты предъявляют характерные жалобы:
опухание с последующей скованностью суставов пальцев рук;
покраснение кожи над пораженными тканями;
дискомфорт в окружающих мышцах;
появление жидкости в местных тканях.
После тщательного обследования все силы направляют на устранение первопричины. Назначают глюкокортикостероиды, лекарственные препараты с хондропротекторным, противовоспалительным, миорелаксирующим действием. Благодаря им происходит замедление дегенеративных процессов, купируются симптомы воспаления. Обязательно использование витаминов группы В.
Отдельное место занимает применение средств народной медицины, которые способствуют облегчению состояния пациента. С этой целью эффективно накладывание компрессов, выполнение местных ванночек, нанесение мазей на основе лекарственных растений.
Выраженный противоотечный и противовоспалительный эффект достигается с помощью различных физиотерапевтических процедур:
Все активные терапевтические манипуляции осуществляют после устранения признаков воспалительного процесса.
Опухание суставов ног
Опухание голеностопных суставов, мелких суставов стопы приносит неудобства и неприятные симптомы. Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
деформирующие суставные патологии;
проблемы сердечно-сосудистой системы;
нарушения функций почек;
тяжелые аллергические реакции.
Опухание коленного сустава часто наблюдается при повреждениях мениска и крестовидных связок.
Для устранения опухания суставов ног применяют консервативные, малоинвазивные хирургические методы, физиотерапию. Из медикаментозных препаратов целесообразно назначение:
нестероидных противовоспалительных средств;
противоотечных и охлаждающих мазей, гелей.
Малоинвазивные процедуры проводят с минимальным нарушением целостности кожи и структуры сустава. Шприцем делают прокол суставной сумки и отсасывают жидкость из суставной полости. Цель артроскопии — удаление поврежденных костно-хрящевых элементов, восстановление целостности крестовидных связок.
Из физиотерапевтических методик выраженный лечебный эффект обеспечивают:
На этапе восстановления обязательны занятия спортивной физкультурой. Курс ЛФК способствует нормализации двигательной активности, восстановлению обменных процессов в пораженных суставах и окружающих тканях. Массаж стимулирует движение лимфы, активизирует местный кровоток. Массажные сеансы устраняют признаки отека, купируют болезненные ощущения, восстанавливают трофику мягких, хрящевых и суставных тканей.
Диагностика
Чтобы установить первопричину опухания суставов, составляют план диагностического обследования. В программу диагностики входят:
Рентгенография — проводится в первую очередь. Осуществляются снимки суставов в двух проекциях. Пораженные суставы отличаются наличием сужения суставной щели, деформацией краев, участков разрушения. Снимки показывают изменения суставных концов костей, очаги остеолиза.
Сонография — необходима для определения степени поражения мягких тканей. В ходе исследования удается выявить наличие свободной жидкости, очаги патологических отложений солей кальция, кровоизлияния. Метод является основным для установления первопричины опухания суставов рук и ног.
КТ, МРТ — визуализируют опухолевые процессы, внутрисуставные травмы. Томографические методы используют с целью дифференциации видов патологический изменений — опухолей, отеков, дегенеративных патологий костных форагментов.
Пункция сустава — обязательна при подозрении на синовит, гемартроз. Полученный биоматериал отправляют на бактериологический, цитологический и иммунологический анализ. На основании полученных результатов удается установить характер патологического процесса.
Лабораторные анализы — необходимы для подтверждения или опровержения ревматоидной, аутоиммунной, аллергической природы заболевания.
Только результаты всестороннего диагностического обследования дают полное представление о природе первопричины опухания суставов.
К какому врачу обращаться
Если у вас или у кого-то из ваших близких опухли суставы локтей, пальцев рук или стоп, колени или голеностопы, следует обязательно обратиться к врачу-ортопеду или ревматологу. В Центре восстановительной медицины в Набережных Челнах ведут прием специалисты с многолетним опытом работы с пациентами, имеющим проблемы с суставами. Подробную информацию о квалификации врача можно получить здесь.
После тщательной диагностики врач составляет медикаментозную программу лечения и назначает курс терапии, направленный на восстановление функций суставов. Пациент оказывается в надежных руках опытных массажистов, физиотерапевтов, реабилитологов. Тщательные занятия со специалистами гарантируют длительный лечебный эффект и нормализацию работы поврежденных суставов.
Цены на лечебные процедуры в клинике можно посмотреть по ссылке. Если остались вопросы, звоните по номерам +7 (8552) 78-09-35, +7 (953) 482-66-62. Внимательные специалисты обязательно дадут вам полный ответ, запишут на консультацию к врачу в удобное для вас время.
Отеки ног: причины и лечение
С наступлением жары многие сталкиваются с проблемой отечности нижних конечностей. На самом деле летом она становится более распространенной, в целом же может появиться в любое время года. Страдают от нее чаще женщины, но и мужчинам знакома ситуация, когда ступня буквально не помещается в привычную обувь. Мы выясним, из-за чего это бывает, насколько опасно и что делать, если ноги начали отекать.
Что такое отек ног
Отек ног – это внешнее проявление скопления жидкости в организме. При этом сама конечность заметно увеличивается в размерах, кожа на ней становится рыхлой, а при надавливании появляются вмятины, не исчезающие моментально.
Отечность обычно возникает к вечеру, хотя и на следующее утро может доставлять дискомфорт. Локализуется она:
В зависимости от причин, опухать может как одна нога, так и обе. Симметричность распространения нередко указывает на общий отек, который может являться симптомом состояния, опасного для жизни.
Если эта неприятность появляется редко, то бороться с ней можно народными средствами. Регулярность возникновения указывает на заболевание внутренних органов. Поэтому важно установить природу отечности.
Причины отеков ног
Когда в тканях слишком много жидкости, значит, в функционировании организма есть сбой. Чаще всего отеки вызываются:
Причин подобных сбоев бывает много. Одни носят временный характер (аллергическая реакция, ушиб, попадание инфекции). Другие указывают на развитие патологий нижних конечностей (варикоз, тромбофлебит). Третьи свидетельствуют о серьезных заболеваниях внутренних органов (сердца, почек, лимфатической системы).
Человек не может самостоятельно определить, почему у него распухла стопа: из-за неудобной обуви или из-за закупорки сосуда. Поэтому визит к врачу для последующего лечения откладывать не стоит.
Почему отекает одна нога
Если отек – несимметричный, причина его локализуется непосредственно в пораженной конечности. Припухлость может возникать из-за ушибов на ногах или более серьезных травм:
Венозные отеки тоже чаще всего – односторонние. Варикоз вызывает застои жидкости, но локализуются они в одной конечности, где поражены сосуды. Указывает на это характерная венозная сетка.
Тромбофлебит нарушает кровообращение, а вместе с тем и отток жидкости из тканей. В этом случае отечность сопровождают другие неприятные симптомы: повышение температуры, болезненные ощущения, уплотнение в зоне закупорки.
Почему отекают обе ноги
Если к концу дня распухают обе нижние конечности, значит, избыток жидкости присутствует во всем организме. Чаще всего такое состояние вызывают:
Застой жидкости в этих случаях провоцируется неправильным распределением нагрузки. Ничто из перечисленного на угрозу для жизни не указывает, а отечность проходит через день-два. Кому-то достаточно снять обувь и отдохнуть, кто-то прибегает к народным средствам для облегчения дискомфорта. Но симметрично распухшие ноги могут указывать и на более серьезные заболевания, требующие неотложного лечения.
Когда общий отек указывает на опасность для жизни
Иногда отечность нижних конечностей является симптомом общего нарушения гидробаланса в организме. В случае сердечной недостаточности главная мышца организма не справляется с перекачиванием крови. Жидкость в теле распределяется неравномерно, и внизу ее накапливается слишком много. Если больной долго стоит или сидит в одной позе, у него распухают стопы и голени.
Почечная недостаточность тоже может привести к отечности. Она появляется не только на ногах, но и на руках, лице (преимущественно под глазами), брюшной стенке.
Если сердечные отеки развиваются постепенно (на протяжении недель), то почечные – очень быстро. При сердечных кожа холодеет, при почечных сохраняет нормальную температуру.
Задержка жидкости бывает вызвана и лимфедемой – повреждением лимфатических сосудов. Отек в этом случае – плотный, после надавливания на кожу вмятина не остается.
Почему отекают ноги при беременности
Во время беременности часто нарушается отток жидкости. Объясняется это масштабными перестройками, происходящими в организме:
В большинстве случаев отечность рассматривается как вариант физиологической нормы. Прибегать к медикаментозному лечению нужды нет, достаточно держать ситуацию под контролем. Однако распространение отеков по всему телу может обернуться серьезными патологиями, вроде преэклампсии.
Будущей маме следует отслеживать динамику увеличения окружности голени, артериальное давление и соотношение потребляемой и выводимой жидкости. Почки во время беременности испытывают повышенную нагрузку, поэтому при первых тревожных симптомах лучше пройти обследование у нефролога.
Лечение отеков ног
Комплекс лечения зависит от причины появления неприятного симптома. Если он не связан с серьезными заболеваниями, а вызван неправильным распределением нагрузки, достаточно локально снять отек. Это можно сделать в домашних условиях.
Если он вызван местными реакциями (ушиб, аллергия, инфекция), то необходимо оказать пострадавшему необходимую помощь:
Иногда это можно сделать дома, иногда требуется медицинская помощь. Через несколько дней припухлость исчезнет по мере заживления тканей.
Медикаментозное лечение под контролем флеболога требуется при варикозном расширении вен и тромбофлебите. Если заболевание запущено, может потребоваться хирургическое вмешательство. После восстановления тонуса вен и нормальной циркуляции крови пропадут и внешние симптомы.
Как снять отечность после ушиба
Лечение ушиба ноги обычно сводится к устранению болевых ощущений и снятию отека. Припухлость в этом случае вызвана повреждением сосудов и скоплением под кожей жидкости из них. Последняя давит на нервные окончания, отсюда и возникает боль. Так что устранение отечности помогает и избавиться от неприятных ощущений.
Помочь ушибленной конечности можно в домашних условиях:
Можно прибегнуть и к медикаментозному лечению. Помогут наружные средства, содержащие троксерутин или гепарин. Они укрепляют капилляры, оптимизируют вязкость крови и снимают воспаление.
Как снять отечность ног, вызванную жарой
Лучшее лекарство в этом случае – гравитация. Придя домой и отбросив туфли, ставшие тисками, достаточно лечь и уложить ноги повыше (как минимум – на несколько подушек, как максимум – приложить к стене).
Когда двигаться станет полегче, нужно принять душ. В идеале – контрастный, тренирующий сосуды, но можно ограничиться и просто прохладным. При этом следует направить напор на ступни: такой гидромассаж восстановит кровообращение.
Разогнать жидкость можно легкими упражнениями: тянуть носок на себя и от себя, вращать стопами, поприседать. Но если сил на это нет, и ноги болят, лучше не мучить их.
Полезны и ванночки для ступней. Даже обычная вода принесет облегчение, но можно усилить эффекты за счет добавок. Это может быть морская соль или травяные отвары. Улучшают состояние конечностей компрессы из капустных листьев или бинтов, вымоченных в отваре листьев березы.
Лечение отечности ног при сердечной или почечной недостаточности
Больные с сердечной или почечной недостаточностью должны находиться под контролем врача. При острых приступах требуется реанимация. Если заболевание принимает хроническую форму, отеки снимают по мере появления с помощью мочегонных препаратов и коррекции питания. Медикаментозные средства должны:
Используя диуретики (мочегонные препараты), важно не превышать допустимую дозировку. В противном случае есть риск получить обратный эффект в виде медикаментозных отеков на отмене. Их вызывает реакция почек на резкую смену режима вывода жидкости.
Снятие отечности при беременности
В организме женщины, вынашивающей плод, повышается концентрация гормона прогестерона. Он является одной из причин появления отеков во время беременности. Снижать его ни в коем случае нельзя, ведь именно он обеспечивает прикрепление эмбриона.
Бороться с физиологической отечностью необходимости нет. Главное – не допустить ее усугубления. Для облегчения проявлений можно проводить упомянутые водные процедуры и придерживаться здорового образа жизни (умеренная активность, потребление воды в пределах суточной нормы с поправкой на ограничения, накладываемые беременностью, отдых на боку).
Патологическую природу отеков может установить только врач по результатам анализов (в частности, по белку в моче). Обнаружив причину, он назначит лечение. Самостоятельно принимать какие-либо лекарства запрещено.
Профилактика
Не всегда отечность можно предупредить, поскольку она может возникнуть под действием неконтролируемых факторов. Нельзя предупредить ушиб или укус насекомого. Но в целом поддержать гидробаланс в организме легко:
Летом стоит отказаться от тесной обуви на высоких каблуках. Полезно периодически класть ступни на возвышение, чтобы отходила жидкость, сосредоточенная в нижней части тела. Не нужно злоупотреблять медикаментозными средствами. Мочевыводящие и гипотонизирующие препараты должен выписывать врач. Любые заболевания, имеющие подобный симптом, нужно лечить своевременно.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Почему отекают ноги
Отечностью называют состояние, при котором накапливается чрезмерное количество жидкости в определенных органах или межклеточном пространстве. Особенно часто встречаются отеки ног, так как нижние конечности постоянно подвергаются повышенным нагрузкам. В основном жидкость локализуется в области голеней и стоп.
Отеки могут быть как на одной конечности, так и на обеих. Обычно они появляются в вечернее время.
Причины отеков ног
Почему отекают ноги? Подобная проблема возникает, если происходят сбои в процессе вывода жидкости из организма в результате нарушения циркуляции крови, увеличении разницы давления в кровеносных сосудах и тканях, повышения проницаемости клеточных мембран из-за повреждений.
Спровоцировать вышеперечисленные ситуации способны физиологические и патологические факторы.
Физиологические причины
У здорового человека отеки могут проявляться по вечерам после тяжелых физических нагрузок либо длительного стояния в результате повышения гидростатического давления в кровеносных сосудах. Увеличивается вероятность отечности в жару, при нахождении в душном помещении либо на большой высоте, при употреблении большого объема жидкости, чрезмерном увлечении солеными блюдами, злоупотреблении спиртными напитками (соль и алкоголь задерживают воду).
Особенно часто встречается отечность ног у женщин при ношении обуви на высоком каблуке или на высокой платформе. Из-за неестественного расположения ступни значительно ухудшается циркуляция крови в нижних конечностях, что приводит к застою и скоплению жидкости. Аналогичные процессы наблюдаются, если носить слишком узкие туфли и обувь с плоской подошвой.
При физиологических причинах отеки мягкие, симметрично охватывают лодыжки и ступни (изредка голени). При надавливании пальцем оставляют мгновенно исчезающий след. После отдыха они полностью проходят.
Если отекают ноги по физиологическим причинам у женщин и мужчин, то нет необходимости в специальном лечении. Достаточно откорректировать свой образ жизни.
Колебания гормонального фона у женщин
У женщин перед началом менструации понижается концентрация прогестерона в крови, из-за чего может задерживаться жидкость, провоцируя пастозность (припухание) лодыжек. Наиболее ярко отечность проявляется при предменструальном синдроме.
В климактерический период гормональный фон постоянно изменяется, поэтому у женщин могут периодически отекать нижние конечности. Подобная проблема может быть также результатом заместительной гормонотерапии.
В репродуктивном возрасте опухание ног может наблюдаться при приеме оральных контрацептивов.
Патологические причины
Довольно часто отекают ноги у людей, имеющих проблемы со здоровьем.
Отечность – симптом, сопровождающий:
Другие причины
Ответ на вопрос «Почему отекают ноги, и как с этим бороться?» могут искать и люди, страдающие:
В вышеперечисленных случаях отеки легкие или умеренные, симметричные (исключение – односторонний паралич), мягкие. Они не изменяются в течение суток, изредка увеличиваются по вечерам.
Отеки ног при беременности
Почему отекают ноги у беременных женщин? Вызвать проблему способны физиологические и патологические причины. К физиологическим факторам принадлежат повышенные нагрузки на ноги в результате набора веса, гормональные изменения (повышение концентрации прогестерона), сдавливания нижней полой вены маткой. Патологическая причина – гестоз (поздний токсикоз). При этом выраженность симптоматики может сильно колебаться – от слабо заметной пастозности до сильного отекания всего тела (нижних и верхних конечностей, лица).
Почему в жару отеки ног усиливаются
В жаркую погоду организм старается восстановить тепловой обмен, расширяя кровеносные сосуды. В результате усиливается приток крови к нижним конечностям, и, если имеется патология венозной или лимфатической системы, появления отеков повышается.
Виды отеков ног
В зависимости от причины различают несколько видов отеков:
Диагностика и анализы
На первичном приеме терапевт выслушивает жалобы пациента, проводит физикальный осмотр и пальпацию, собирает анамнез болезни.
Диагностическое обследование при отеках ног позволит выяснить причины и подобрать лечение у женщин и мужчин:
При необходимости дополнительно делают доплерометрию, дуплексное сканирование сосудов, электроэнцефалографию, КТ, МРТ.
На основании результатов диагностики терапевт может дать направление к профильным специалистам (флебологу, ангиохирургу, кардиологу, нефрологу, гепатологу, урологу, гастроэнтерологу, эндокринологу, ортопеду).
Лечение
Известно множество способов, позволяющих быстро решить проблему, но результат оказывается временным. Чтобы получить стабильный эффект, необходимо установить, отчего отекают ноги, и устранить причину патологии.
Консервативная терапия
Если сильно отекают ноги, что делать расскажет врач. Он подберет лекарственные препараты в зависимости от причины проблемы.
При патологиях почек и сердца назначают мочегонные и гипотензивные средства, иммуносупрессоры, по показаниям проводят гемодиализ.
При варикозе врач подбирает флебопротекторы или венотоники. Эти препараты укрепляют вены, нормализуют венозное кровообращение. Облегчить неприятную симптоматику помогут специальные мази и компрессионное белье.
При заболеваниях сердца подбирают диуретики, вазодилататоры, адреноблокаторы, ингибиторы АПФ, гликозиды, антикоагулянты.
При болезнях суставов рекомендованы нестероидные противовоспалительные средства (в виде мазей, таблеток, инъекций), лечебная физкультура, массаж, физиотерапия. В случае переломов и вывихов накладывают гипс либо прибегают к скелетному вытяжению. Дополнительно назначают анальгетики, массаж, физиотерапевтические процедуры.
Локальные инфекции подавляют антибактериальными, противовирусными или противогрибковыми препаратами.
Хороший эффект предоставляет лимфодренажный массаж. Он активирует метаболизм и лимфоток, благодаря чему избавляет от отечности. Дополнительно рекомендованы лечебная и компрессионная терапия, тейпирование, остеопатия, мануальная терапия. Физиотерапевтические процедуры улучшают местное кровообращение, снимают воспаление и пастозность.
Хирургическое лечение
Если при отеках ног консервативное лечение не оказывает нужного эффекта, рекомендовано хирургическое вмешательство:
Диета при отеках ног
Людям, страдающим отеками, рекомендуется уменьшить потребление жидкости, соленой и острой пищи, кофе заменить чаем с лимоном. В то же время следует ввести в рацион побольше листовых овощей (укропа, петрушки, сельдерея), так как они уменьшают отечность.
Профилактика
Чтобы не возникало вопроса: «Отекают ноги, что делать?», следует соблюдать некоторые правила: