Чем лечить ожоги после лучевой терапии
Лечение местных лучевых повреждений
Местные лучевые повреждения, развивающиеся преимущественно при лучевой терапии злокачественных опухолей, отличаются торпидностью к лечению различными медикаментозными средствами. Лучевые повреждения покровных тканей (кожи, слизистых) и внутренних органов
Местные лучевые повреждения, развивающиеся преимущественно при лучевой терапии злокачественных опухолей, отличаются торпидностью к лечению различными медикаментозными средствами. Лучевые повреждения покровных тканей (кожи, слизистых) и внутренних органов, как следствие воздействия ионизирующего излучения в суммарной очаговой дозе 60—70 Гр., проявляются в виде хронических эпителиитов и дерматитов, с прогрессированием их в лучевые язвы кожи, лучевые проктиты, циститы и т. п. В патогенезе таких повреждений, наряду с нарушением микроциркуляции, ведущее значение играет прямое воздействие излучения на клетки и подавление репаративных процессов. В дальнейшем на передний план выходят присоединение инфекции поврежденных тканей и усугубление негативных процессов заживления поврежденных тканей [1]. Вот почему в комплекс медикаментозных средств при лечении местных лучевых повреждений включаются вещества, воздействие которых направлено на улучшение тканевой микроциркуляции, повышение репараторных процессов и подавление инфекционного процесса. Для лечения местных лучевых повреждений апробированы практически все известные медикаментозные средства, удовлетворяющие перечисленным требованиям. Низкая терапевтическая эффективность имеющихся средств явилась основанием для поиска новых методов лечения. В отделении лечения лучевых повреждений МРНЦ РАМН ежегодно проходит лечение значительное число больных с лучевыми язвами конечностей и других областей тела, лучевыми повреждениями кишечника, мочевого пузыря и др. Основным компонентом местного лечения является препарат димексид (диметилсульфоксид, или ДМСО), применяющийся в виде перевязок раствора 5—10% или мази 10%. Это базовое лечение, назначаемое с учетом конкретных особенностей каждого больного, может дополняться назначением других антисептиков (диоксидин, хлоргексидин и др.), протеолитических ферментов, средств, стимулирующих репараторные процессы (куриозин, витаминизированные масла и др.). Разработанные схемы местного и общего лечения позволяют добиться благоприятных результатов у 57% пациентов [1, 2].
С сентября 2002 г. мы исследовали терапевтическую эффективность препарата гепон для лечения больных местными лучевыми повреждениями (см. таблицу 1).
 |
| Таблица 1. Применение гепона при лечении местных лучевых повреждений. |
Лучевые язвы у больных развились после лучевой терапии злокачественных опухолей (рак кожи — 16 пациентов, рак молочной железы — шесть, саркомы — четыре). Суммарная очаговая доза (СОД) составляла 45—70 Гр. Лучевые проктиты явились следствием лучевой терапии рака шейки и тела матки (13), рака мочевого пузыря (3) и прямой кишки (2). Лучевые циститы также наблюдались после лучевой терапии рака шейки и тела матки (13) и рака мочевого пузыря (4). Пневмофиброз — это следствие лучевой терапии лимфогранулематоза (6) и рака молочной железы (5 больных).
При лечении лучевых язв гепон применялся на первом этапе (7—10 дней) в виде орошения язвы раствором. Гепон (0,002) растворяли перед употреблением в 5 мл стерильного физиологического раствора. Орошение полученным раствором 0,04% гепона производилось ежедневно. На втором этапе, по мере развития грануляции, применялась мазь 0,04% (10—18 дней). Результаты лечения лучевых язв гепоном сопоставлялись с динамикой течения раневого процесса у более 800 больных, которым терапию проводили с принятыми в отделении методами лечения, состоящими в местном применении раствора 10% димексида (аппликации или электрофорез), электрофореза протеолитических ферментов и гепарина, использовании мазей левомиколя, ируксола, куриозина и эплана.
Эффективность применения гепона оценивалась клинически по состоянию раневой поверхности (уменьшение экссудации, скорости развития грануляций и скорости эпителизации язвы по Л. Н. Поповой (см. таблицу 2)), исчисляемой по формуле:
СЗ= (S-St)/St х 100, где
СЗ — скорость заживления
S — площадь лучевой язвы (мм 2 перед началом лечения)
St — площадь язвы (мм 2 ) в день измерения
t — время в сутках от начала лечения
 |
| Таблица 2. Скорость заживления лучевых язв. |
Положительный терапевтический эффект использования гепона мы склонны связывать в первую очередь с благоприятным его действием на микрофлору, что способствовало снижению воспалительного процесса и его негативных последствий (отек окружающих тканей, нарушение микроциркуляции и т. п.). Кроме того, важным аспектом действия гепона является его иммуномоделирующее действие, проявляющееся в активизации секреторного иммуноглобулина, снижении уровня противовоспалительных цитокинов, активизации a-интерферона, снижении адгезивной функции клеток и их апоптоза, прекращении вирусной репликации и повышении резистентности организма к бактериальной флоре.
В настоящее время, когда ранозаживляющее действие гепона доказано, лечение больных лучевыми язвами начинается с применения гепона, а затем дополняется, по показаниям, другими лекарственными средствами. Лечение лучевых ректитов (18 больных) и лучевых циститов (17 больных) проводилось в виде ежедневных двукратных микроклизм или инстилляций водного раствора 0,04% в течение 12—18 дней. Результаты применения гепона также сравнивались с результатами «традиционного» лечения, практиковавшегося в отделении в течение последних 25—30 лет (микроклизмы димексида 5—10%, эмульсии синтозона, витаминизированных масел и т. п.). Внутриполостное введение гепона уменьшало интенсивность болей и геморрагий и сокращало продолжительность лечения с 28—36 до 15—23 дней. Применение гепона активировало показатели иммунитета и у этой группы больных.
Таким образом, иммуномодулятор гепон в лечении больных с местными лучевыми повреждениями (лучевые язвы, лучевые ректиты и циститы) проявил себя как эффективное медикаментозное средство, способствующее быстрому снижению выраженности воспалительного процесса в поврежденных облучением тканях и ускорению репараторных процессов в них.
Литература
М. С. Бардычев, доктор медицинских наук, профессор
Медицинский радиологический научный центр РАМН (г. Обнинск)
База данных информации для пациента / Процедуры / Уход за собой / Уход за кожей во время лучевой терапии
Лучевая терапия, или радиотерапия, — это локальный способ лечения опухолей ионизирующим излучением. Лучевая терапия неизбежно влияет и на здоровые окружающие опухоль ткани и может способствовать разным побочным эффектам. Частым побочным эффектом в лучевой терапии является реакция кожи — повреждение кожи в зоне облучения. Эта информативная брошюра дает рекомендации по ежедневному уходу за кожей во время лучевой терапии для облегчения при появлении кожных реакций.
Реакция кожи на облучение появляется примерно на 10–14 день после начала лучевой терапии. В начале на коже появляется легкое покраснение, область облучения чувствительная и при пальпации кожа ощущается теплее. Ощущение похоже на солнечный ожог, это состояние называют эритемой. В середине лучевой терапии кожа может стать сухой и начать шелушиться, прикосновение могут быть болезненными, может появится припухлость и зуд. Эти симптомы начинают пропадать после лучевой терапии. В тяжелых случаях появляется изъязвление кожи: могут появиться раны и водянистые выделение из них. Чаще всего это происходит в областях складок (под грудью, паховая область).
Пожалуйста сообщите о всех проблемах с кожой в период лучевой терапии радиологическому технику или своему лечащему врачу. Главное, вовремя заметить появление кожной реакции и предотвратить её обострение.
Кожная реакция обычно исчезает в течении нескольких недель после окончания лучевой терапии. Кожа в области облучения может остаться пигментированой, уплотнённой, сухой и более чувствительной к солнечным повреждениям. Рекомендуется следовать советам по уходу за кожей, которые указаны в данном руководстве до тех пор, пока покраснения не сойдут.
Факторы риска появления кожной реакции:
РЕКОМЕНДАЦИИ ДЛЯ ЕЖЕДНЕВНОГО УХОДА ЗА КОЖЕЙ
Увлажнение кожи
С увлажнением кожи можете начать уже после первого посещения лучевой терапии. В дополнение крема помогают предотвратить чувства жжения и покраснения кожи.
Очищение кожи
Некоторые продукты и гигиенические процедуры могут усугубить кожные реакции, например вызывают сухость кожи. Поэтому важно выбрать подходящие средства для очищения кожи и при мытье учитывать следующее:
Защита от солнца
Одежда
Дополнительные советы
УХОД ЗА КОЖЕЙ после лучевой терапии
При возникновении реакции кожи на облучение или дополнительных вопросов свяжитесь с радиологическим техником или со своим лечащим врачом.
Лучевые повреждения кожи
Лучевые повреждения кожи, часто называемые лучевым ожогом, могут иметь различное клиническое проявление.
Эритема — временное покраснение кожи на месте облучения; развивается на 13—14-й день после однократного и через 2—6 недель после фракционного облучения.
Стойкая эпиляция развивается при однократном или фракционном облучении волосистой части головы. Сухой эпидермит развивается через 7—10 дней после однократного или через 2—3 недели после фракционного облучения. Клинически проявляется эритемой, отечностью кожи с последующим пластинчатым шелушением. Восстановление облученной кожи неполное. Кожа остается атрофированной, сухой, эпилированной. Позднее появляются телеангиэктазии, неравномерная пигментация.
Влажный радиоэпидермит сопровождается резким покраснением и отеком кожи, появлением пузырей, наполненных прозрачной желтоватой жидкостью, которые быстро вскрываются, при этом обнажается базальный слой эпидермиса. Через 1—2 дня начинается эпителизация.
Влажный эпидермит заканчивается стойкой атрофией волосяных фолликулов, сальных и потовых желез, значительным истончением кожи, потерей ее эластичности, депигментацией (дисхромией), появлением телеангиэктазии. Позднее может выявиться гиперкератоз (избыточное ороговение) и склероз подлежащей подкожной жировой клетчатки. После облучения жестким рентгеновским или амма-излучением спустя 6—9 мес. и позже выявляется медленно прогрессирующая атрофия мышечной ткани и остеопороз костей. Наиболее резкая степень атрофии мышц и задержка роста костей наблюдаются у детей.
При лечении злокачественных опухолей влажный радиоэпидермит допустим только на малых по размеру полях облучения.
Лучевая язва может развиваться остро в ближайшие дни и недели после интенсивного однократного облучения, подостро через 6—10 недель, а также через несколько лет после облучения. Острое течение характеризуется интенсивным покраснением кожи вскоре после облучения, сопровождающимся резким отеком, сильными болями, нарушением общего состояния. На отечной, с застойной гиперемией коже появляются крупные пузыри нередко с геморрагическим мутным содержимым. По отторжении эпидермиса обнажается некротизированная поверхность, покрытая неснимающимся налетом, в центре которой образуется язва. В течение длительных сроков происходит отторжение некротизированной ткани, образование вялых и нестойких грануляций и эпителизация язвы. Нередко заживления не происходит. Подостро развивающаяся лучевая язва часто является исходом длительно протекающего влажного эпидермита. В окружающих язву тканях в пределах облученного поля в течение ближайших месяцев развивается резко выраженная лучевая атрофия.
Поздняя лучевая язва обычно развивается на фоне резко атрофированных тканей на месте облучения. Образование язвы происходит по типу острого лучевого некроза тканей в области всего поля облучения, захватывающего не только кожу, но и подлежащие ткани, подкожную клетчатку, мышцы, кости. В ряде случаев на атрофированной коже появляется поверхностная экскориация (ссадина), которая постепенно углубляется и увеличивается в размерах, превращаясь в глубокую язву.
Лучевая атрофия кожи и лучевая язва нередко заканчиваются развитием лучевого рака.
Результатом лучевого воздействия на кожу и подкожную жировую клетчатку нередко является индуративный отек тканей.
Индуративный отек развивается в результате поражения не только кровеносных, но и лимфатических сосудов, что ведет к нарушению оттока лимфы, отеку и склерозу кожи и подкожной клетчатки. Кожа и подкожная клетчатка облученного поля постепенно становятся плотными, возвышаются над уровнем нормальной кожи, при надавливании остается ямка. Кожа гиперпигментирована, покрыта телеангиэктазиями или приобретает красновато-синюшный оттенок, становится болезненной. Под влиянием травмы или без видимой причины в области индуративного отека может возникать некроз кожи, ведущий к образованию глубоких лучевых язв.
Изменения состояния кожных покровов при лечении рака
Какие побочные эффекты со стороны кожи возможны?
Лечение рака, в том числе лучевая и химиотерапия, могут спровоцировать ряд кожных проблем. К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
Пациенты с онкологическим заболеванием и их родственники должны следить за признаками нарушения кожных покровов и предпринимать дополнительные меры для защиты кожи. Помочь могут даже самые простые действия: увлажняйте сухую кожу, используйте солнцезащитный крем и обращайте внимание на появление признаков инфекции.
Распространенные кожные проблемы при лечении рака
Побочные эффекты лучевой терапии со стороны кожи (лучевой дерматит)
Изменения состояния кожных покровов при лучевой терапии встречаются весьма часто. Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Как правило, побочные эффекты облучения со стороны кожи развиваются медленно в течение первых нескольких недель лечения и проходят после завершения лучевой терапии. Однако облученные участки кожи будут более чувствительны к солнечному излучению как во время, так и после лечения. Кроме того, на облученных участках после курса химиотерапии может развиться реакция (т. н. реактивация лучевых ожогов).
Во время лучевой терапии кожа требует особого ухода. Важно соблюдать рекомендации врача. Узнайте больше об уходе за кожей во время лучевой терапии.
что такое реактивация лучевых ожогов?
Реактивация лучевых ожогов — это кожная реакция, которая может развиваться при назначении определенных химиотерапевтических препаратов после лучевой терапии. Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Побочные эффекты химиотерапии со стороны кожи
Некоторые лекарственные препараты могут вызывать раздражение кожи вокруг места инъекции, а в случае попадания препарата на кожу на ней могут образоваться язвы. Если в ходе инфузионной терапии пациент чувствует покалывание или жжение, необходимо сообщить об этом врачу или медсестре.
Вероятность возникновения той или иной кожной проблемы зависит от конкретного назначенного противоопухолевого препарата. Врачи могут рассказать семье пациента, какие именно изменения кожных покровов наиболее вероятны, когда они обычно возникают и когда должны исчезнуть.
Побочные эффекты таргетной терапии со стороны кожи
Таргетная терапия воздействует на определенные показатели, контролирующие рост раковых клеток. Тем не менее, применяемые при таргетной терапии препараты могут также оказывать влияние на клетки кожи или клетки других тканей организма, провоцируя побочные эффекты. Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Некоторые препараты могут вызвать кожную реакцию под названием «ладонно-подошвенный синдром», при которой из-за трения или давления на коже образуются болезненные волдыри или мозоли. При этом также может возникать онемение, пощипывание, жжение или повышенная чувствительность кистей и стоп к высокой температуре.
что такое ладонно-подошвенный синдром?
Ладонно-подошвенный синдром, также известный как ладонно-подошвенная эритродизестезия — это кожная реакция, которая развивается на ладонях рук и подошвах стоп после лечения некоторыми противоопухолевыми препаратами. Возможно также поражение кожи на других частях тела.
Среди симптомов выделяют покалывание, онемение, покраснение, отечность, шелушение, болезненность и образование волдырей. Это состояние может быть и умеренным, и ярко выраженным. При ярко выраженном ладонно-подошвенном синдроме может возникать сильная боль и затруднение при ходьбе или хватании предметов.
Риск развития ладонно-подошвенного синдрома возрастает при назначении определенных препаратов для химиотерапии или таргетной терапии. Ладонно-подошвенный синдром является побочным эффектом следующих лекарственных препаратов:
Ладонно-подошвенный синдром может проявляться через несколько недель или даже месяцев лечения. Как правило, симптомы слабеют или проходят в течение нескольких недель после отмены препарата.
Пациентам с ладонно-подошвенным синдромом следует ограничить занятия, связанные с избыточным трением или давлением на пораженные области. Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Побочные эффекты иммунотерапии со стороны кожи
Иммунотерапия — это метод лечения, при котором для борьбы с раком задействуется собственная иммунная система организма. Однако иммунная система может атаковать и здоровые клетки, провоцируя побочные эффекты. К частым побочным эффектам иммунотерапии со стороны кожи относят такие проблемы, как сыпь и зуд. Иногда могут наблюдаться обесцвечивание кожи и образование бугорков или волдырей. Кроме того, у пациента могут выпадать волосы на небольших участках либо по всему телу. Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты со стороны кожи после трансплантации стволовых клеток
У пациентов, перенесших трансплантацию стволовых клеток (другое название — трансплантация гемопоэтических стволовых клеток или костного мозга), зачастую развиваются побочные эффекты со стороны кожи вследствие химиотерапии или облучения. Кроме того, у некоторых пациентов могут появиться проблемы с кожей из-за реакции «трансплантат против хозяина» (РТПХ). РТПХ может проявляться в острой или хронической форме.
К распространенным симптомам при острой РТПХ относятся кожная сыпь, бугорки или покраснение. Зачастую сыпь сначала появляется на шее, ушах, плечах, ладонях рук или подошвах стоп. Может наблюдаться зуд или жжение. При тяжелой форме РТПХ на коже могут появляться язвы или волдыри.
При хронической РТПХ у пациента может быть сыпь с зудом или жжением. Кожа может шелушиться. Могут появляться бугорки, язвы или волдыри. Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
РТПХ может протекать тяжело и развиваться спустя месяцы после трансплантации. При подозрении на РТПХ необходимо немедленно связаться с врачом.
Лечение побочных эффектов со стороны кожи
Лечение побочных эффектов со стороны кожи зависит от конкретных симптомов, тяжести их проявления и причины возникновения. Врач будет учитывать такие факторы:
Борьба с побочными эффектами со стороны кожи: помощь семье
Зачастую при лечении рака кожа становится более чувствительной и подверженной раздражению. Семья пациента должна сообщать врачу о любых изменениях состояния кожных покровов.
Рекомендации по уходу за кожей при онкологическом заболевании:
Родственники пациента должны немедленно сообщить врачу или медсестре, если лекарственный препарат или средство по уходу за кожей вызывает пощипывание или жжение, если появляется сыпь или зуд, если симптомы ухудшаются или если отмечаются признаки инфекции. Перед применением нового средства для кожи всегда консультируйтесь с врачом.
Лучевая терапия
Что такое лучевая терапия?
Лучевая терапия (рентгенотерапия, телегамматерапия, электронотерапия, нейтронная терапия и др.) – это применение особого вида энергии электромагнитных излучений или пучков элементарных ядерных частиц, способных убивать опухолевые клетки или сдерживать их рост и деление.
Некоторые здоровые клетки, попадающие в зону облучения, также повреждаются, однако большинство из них способно восстанавливаться. Опухолевые клетки делятся быстрее, чем окружающие их здоровые клетки. Поэтому облучение действует на них более губительно. Именно эти различия и определяют эффективность лучевой терапии рака.
Для каких видов рака применяется лучевая терапия?
Лучевая терапия применяется для лечения разнообразных видов рака. В настоящее время более половины больных, страдающих тем или иным видам рака, успешно лечатся с помощью облучения.
Облучение может использоваться в виде самостоятельного метода лечения. Иногда ЛТ проводят перед операцией для уменьшения размеров опухоли или после нее для уничтожения оставшихся раковых клеток. Довольно часто для разрушения опухоли врачи применяют облучение совместно с противоопухолевыми лекарствами (химиотерапия).
Даже у тех пациентов, которым нельзя удалить опухоль, ЛТ позволяет уменьшить ее размеры, ослабить боль и улучшить общее состояние.
Оборудование для проведения лучевой терапии
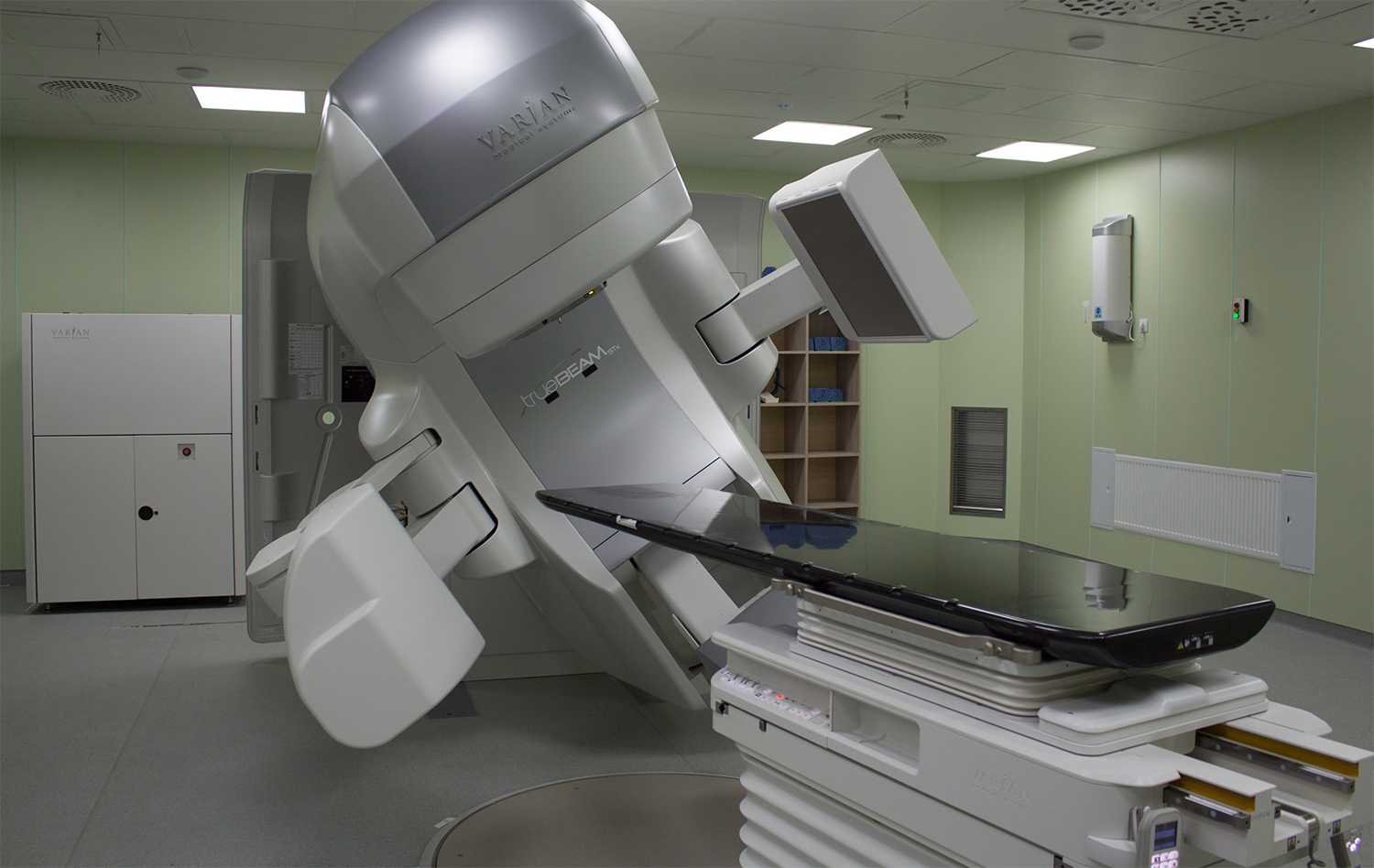
Для проведения ЛТ используют специальные сложные аппараты, которые позволяют направить поток лечебной энергии на опухоль. Эти аппараты различаются по принципу действия и применяются в разных целях. Некоторые из них используют для лечения поверхностного рака (рак кожи), другие более эффективны при лечении опухолей, локализующихся глубоко в теле.
Какой из аппаратов лучше использовать для решения решит Ваш врач.
Источник излучения можно подводить к больному участку несколькими способами.
Этапы лучевой терапии
При проведении ЛТ условно выделяются три этапа:
Каждый из этих этапов имеет свои особенности, определяющие правила вашего поведения. Их соблюдение позволит улучшить результаты лечения и уменьшить частоту побочных эффектов.
Процесс проведения лучевой терапии
1. Подготовка к проведению лечения
В этот период проводятся дополнительные исследования с целью уточнения локализации и оценки состояния окружающих патологический очаг здоровых тканей.
Перед началом курса ЛТ тщательно рассчитываются дозы облучения и определяются его способы, с помощью которых можно добиться максимального уничтожения опухолевых клеток и защиты здоровых тканей в участках тела, подлежащих воздействию.
Какая доза облучения Вам необходима, каким образом его проводить и сколько сеансов для этого понадобится, решит Ваш врач.
Провести эти сложные расчеты помогает целая группа высококвалифицированных специалистов – физиков, дозиметристов, математиков. Для принятия решения иногда требуется несколько дней. Эта процедура называется планированием.
Во время симуляции (планирования) Вас попросят спокойно полежать на столе, пока врач с помощью специального рентгеновского аппарата не определит поле облучения. Таких участков может быть несколько. Поля облучения обозначают точками или линиями (маркировка), используя для этого специальные чернила. Эта маркировка должна оставаться на коже до конца лечения. Поэтому во время принятия душа старайтесь не смыть ее. Если линии и точки начнут стираться, скажите об этом врачу. Не подрисовывайте точки сами.
Уже в предлучевом периоде:
2. Как проходит сеанс лечения
Вас попросят спокойно полежать на столе, пока радиолог с помощью специального рентгеновского аппарата не определит поле облучения. Таких участков может быть несколько. Поля облучения назначают точками или линиями (маркировка), используя для этого специальные чернила.
Эта маркировка должна оставаться на коже до конца лечения. Поэтому во время принятия душа старайтесь не смыть ее. Если линии и точки начнут стираться, скажите об этом врачу. Не подрисовывайте точки сами.
Уже в предлучевом периоде не следует применять настойки йода и другие раздражающие средства на участках кожи, которые будут подвергнуты лучевому воздействию. Не следует загорать. При наличии на коже опрелостей, высыпаний необходимо указать на них лечащему врачу. Он назначит соответствующее лечение (присыпки, мази, аэрозоли).
Если лучевая терапия будет проводиться для лечения опухоли челюстно-лицевой области, необходима предварительная санация полости рта (лечение или удаление кариозных зубов). Это является важнейшим мероприятием для профилактики лучевых осложнений в полости рта.
Лучевая терапия: как проходит лечение
1. Выбор схемы лечения методом лучевой терапии
Обычно курс лечения длится 4-7 недель. В некоторых случаях, когда лучевую терапию проводят перед операцией с целью уменьшения размеров опухоли или для облегчения состояния больного, длительность курса составляет 2-3 недели.
Обычно сеансы лучевой терапии проводят 5 раз в неделю. Иногда с целью защиты нормальных тканей в зоне облучения дневную дозу разделяют на 2-3 сеанса. Двухдневный перерыв в конце недели позволяет восстановиться здоровым тканям.
Решение об общей дозе облучения и количестве сеансов принимает врач-радиолог исходя из размеров опухоли и локализации опухоли, ее типа, Вашего общего состояния и других видов проводимого лечения.
2. Как проходит сеанс лечения
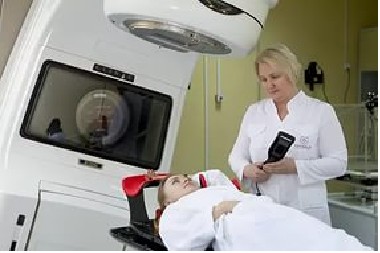
Вас попросят лечь на стол для лечения или сесть в специальное кресло. По отмеченным ранее на коже полям будут точно определены зоны облучения. Поэтому во время облучения Вы не должны двигаться. Лежать нужно спокойно, без особого напряжения, дыхание должно быть естественным и равномерным. Вы будете находиться в кабинете 15-30 минут.
Перед включением установки медицинский персонал переходит в другую комнату и наблюдает за Вами по телевизору или через окошко. Вы можете с ним общаться через громкоговоритель.
Некоторые части аппаратов для радиотерапии при работе могут перемещаться и создавать шум. Не беспокойтесь – весь процесс контролируется.
Само облучение безболезненно. Если во время облучения Вы будете плохо себя чувствовать, безотлагательно сообщите об этом врачу, не предпринимая каких-либо самостоятельных действий. Установку можно выключить в любое время.
Возможно, уже в начале лечения вы почувствуете уменьшение болей (если они были). Однако, как правило, наибольшее лечебное действие лучевой терапии наступает после завершения курса лечения.
Для получения хорошего лечебного эффекта очень важно, чтобы Вы прошли все назначенные сеансы лечения.
Как себя вести во время проведения лучевой терапии
Реакция организма на лучевую терапию индивидуальна. Однако в любом случае процесс лучевой терапии представляет собой значительную нагрузку на организм. Поэтому в ходе лечения у Вас может развиться чувство усталости. В связи с этим следует больше отдыхать. Ложитесь спать, когда почувствуете потребность в этом.
Ощущение обычно проходит через 4-6 недель после завершения лечения. Однако не следует вообще избегать физической активности, которая повышает защитные силы организма и устойчивость к вредным воздействиям. Рекомендации по подбору и дозированию физических нагрузок Вы можете получить у своего врача и врача-методиста ЛФК.
Во время лечения следует соблюдать некоторые правила
Что ждет пациента после облучения?
Побочное действие облучения
Лучевая терапия, как и любой другой вид лечения, может сопровождаться общим и местным (в области воздействия облучения на ткани) побочным действием. Эти явления могут быть острыми (кратковременные, возникают во время лечения) и хроническими (развиваются спустя несколько недель и даже лет после окончания лечения).
Побочное действие радиотерапии чаще всего проявляется в тканях и органах, подвергшихся непосредственному воздействию облучения. Большинство побочных явлений, развивающихся во время лечения, сравнительно легкие и лечатся медикаментозно или посредством правильного питания. Они, как правило, исчезают в течение трех недель после окончания лучевой терапии. У многих пациентов побочные явления вообще не возникают.
Во время проведения лечения врач контролирует Ваше состояние и влияние облучения на функции организма. Если во время лечения появились какие-то необычные симптомы (кашель, потливость, лихорадка, необычная боль), обязательно сообщите об этом своему врачу или медсестре.
Общее побочное действие лучевой терапии
Эмоциональное состояние
Почти все пациенты, находящиеся на лечении по поводу рака, испытывают в той или иной степени эмоциональное напряжение. Наиболее часто наблюдается чувство депрессии, страха, тоски, одиночества, иногда агрессии. По мере улучшения общего состояния эти эмоциональные нарушения притупляются. Чаще общайтесь с членами семьи, близкими друзьями. Не замыкайтесь в себе. Старайтесь принимать участие в жизни окружающих Вас людей, помогайте им и не отказывайтесь от их помощи. Поговорите с психотерапевтом. Возможно, он порекомендует какие-нибудь приемлемые методы снятия напряжения.
Усталость
Чувство усталости обычно начинает ощущаться через несколько недель после начала лечения. Оно связано со значительной физической нагрузкой на организм при проведении лучевой терапии и стрессом. Поэтому на период проведения лучевой терапии следует несколько снизить общую активность, особенно если Вы привыкли работать в напряженном темпе. Однако не устраняйтесь полностью от занятий домашним хозяйством, принимайте участие в семейной жизни. Чаще занимайтесь делами, которые Вам по душе, больше читайте, смотрите телевизор, слушайте музыку. Но только до тех пор, пока не почувствуете себя усталым.
Изменения крови
При облучении значительных по размерам участков тела в крови может временно уменьшиться количество лейкоцитов, тромбоцитов и эритроцитов. Врач контролирует функцию кроветворения по данным анализа крови. Иногда при выраженных изменениях делают перерыв в лечении на одну неделю. В редких случаях назначают лекарственные препараты.
Ухудшение аппетита
Обычно радиотерапия не вызывает тошноты и рвоты. Однако может наблюдаться ухудшение аппетита. Вы должны понимать, что для восстановления поврежденных тканей следует употреблять достаточное количество пищи. Даже если нет чувства голода, необходимо приложить усилия и обеспечить высококалорийное питание с высоким содержанием белков. Оно позволит лучше справиться с побочными явлениями и повысить результаты лечения онкологического заболевания.
Несколько советов по питанию при проведении лучевой терапии:
Побочное действие на кожу
Реакция кожи на облучение проявляется ее покраснением в области воздействия. Во многом развитие этого явления определяется Вашей индивидуальной чувствительностью к облучению. Обычно покраснение появляется на 2-3-и неделе лечения. После завершения лучевой терапии кожа в этих местах становится немного темной, как бы загоревшей.
Для предупреждения слишком выраженной реакции кожи можно использовать растительные и животные масла (крем «Детский», «Бархатный», эмульсию алоэ), которые следует наносить на кожу после сеанса лучевой терапии.
Перед сеансом необходимо смыть остатки крема теплой водой. Однако смазывать кожу соответствующими мазями и кремами следует не с первых дней облучения, а позднее, когда кожа начинает краснеть. Иногда при выраженной лучевой реакции кожи делают небольшой перерыв в лечении.
Более подробную информацию об уходе за кожей можно получить у своего лечащего врача.
Побочное действие на полость рта и горло
Если Вам облучают челюстно-лицевую область или шею, в некоторых случаях может покраснеть и воспалиться слизистая оболочка десен, полости рта и горла, появиться сухость во рту и болезненность при глотании. Обычно эти явления развиваются на 2-3-й неделе лечения.
В большинстве случаев они проходят самостоятельно через месяц после завершения лучевой терапии.
Вы можете облегчить свое состояние, если будете выполнять приведенные ниже рекомендации:
Побочное действие на молочную железу
При проведении лучевой терапии по поводу опухоли молочной железы наиболее частым побочным эффектом являются изменения кожи (см. раздел «Побочное действие на кожу»). Кроме выполнения приведенных выше рекомендаций по уходу за кожей следует отказаться на период лечения от ношения бюстгальтера. Если же Вам без него неудобно, используйте мягкий бюстгальтер.
Под действием лучевой терапии в области молочной железы могут возникнуть болевые ощущения и отек, которые после завершения лечения исчезнут или постепенно уменьшатся. Облученная молочная железа иногда может увеличиться (следствие накопления жидкости) либо уменьшиться (следствие фиброза тканей).
В ряде случаев эти деформации формы железы могут сохраниться на всю последующую жизнь. Более подробно о характере изменений формы и размеров молочной железы можно выяснить у лечащего врача.
Лучевая терапия может приводить к ухудшению движений в плече. Проконсультируйтесь у специалиста ЛФК какие следует делать упражнения для предупреждения этого осложнения.
У некоторых пациенток лучевая терапия может приводить к отеку руки на стороне облученной железы. Этот отек может развиться даже через 10 и более лет после завершения лечения. Поэтому необходимо тщательно следить за состоянием руки и придерживаться некоторых правил поведения:
Побочное действие на органы грудной клетки
Во время прохождения курса лучевой терапии у Вас может затрудниться глотание в связи с лучевым воспалением слизистой пищевода. Вы можете облегчить прием пищи если будете есть чаще, малыми порциями, разбавляя густую и разрезая твердую пищу на кусочки. Перед едой можете проглотить небольшой кусочек сливочного масла для облегчения глотания.
У Вас может появиться сухой кашель, повыситься температура, измениться цвет мокроты, появиться одышка. Если вы заметили эти симптомы, безотлагательно сообщите об этом лечащему врачу. Он назначит специальное лекарственное лечение.
Побочное действие на прямую кишку
Таковое может иметь место при проведении лучевой терапии по поводу рака прямой кишки или других органов малого таза. При лучевом повреждении слизистой кишки могут появиться боли и кровянистые выделения, особенно при затрудненном стуле.
Для того чтобы не допустить или уменьшить выраженность этих явлений, с первых дней лечения необходимо проводить предупреждение запоров. Этого можно легко добиться организацией соответствующей диеты. Необходимо дополнительно включить в рацион питания кефир, фрукты, морковь в сыром виде, тушеную капусту, настой чернослива, томатный и виноградный сок.
Если, несмотря на соблюдение рекомендаций, у Вас отмечается задержка стула в течение более 1-2 суток, обязательно сообщите об этом лечащему врачу.
Побочное действие на мочевой пузырь
Лучевая терапия иногда вызывает воспаление слизистой оболочки мочевого пузыря. Это может приводить к частому болезненному мочеиспусканию, повышению температура тела. Изредка моча становится красноватого цвета. Если Вы заметили эти симптомы, сообщите об этом врачу. Эти осложнения требуют специального лекарственного лечения.
Как себя вести после завершения лучевой терапии (послелучевой период)
По окончании курса радиотерапии очень важно периодически проверять результаты своего лечения. Следует регулярно проходить контрольные осмотры у радиолога или врача, направившего Вас на лечение. Время первого контрольного осмотра назначит лечащий врач при выписке.
График дальнейшего наблюдения составит врач поликлиники или диспансера. Эти же специалисты при необходимости назначат Вам дальнейшее лечение или реабилитацию.
Симптомы, при которых следует обратиться к врачу, не дожидаясь очередного контрольного осмотра:
Уход за облученной кожей
После завершения лечения необходимо защищать облученную кожу от травм и солнечных лучей не менее года. Обязательно смазывайте 2-3 раза в день облученные участки кожи питательным кремом даже тогда, когда она зажила после лечения. Не обрабатывайте кожу раздражающими средствами.
Поинтересуйтесь у Вашего врача, каким кремом лучше пользоваться. Не старайтесь стереть обозначения, оставшиеся после облучения, они постепенно исчезнут сами. Отдавайте предпочтение душу, а не принятию ванны. Не используйте холодную или горячую воду. Принимая душ, не трите мочалкой облученные участки кожи. Если долго сохраняется раздражение облученной кожи, проконсультируйтесь у врача. Он назначит Вам соответствующее лечение.
Помните: легкая боль в облученном месте является обычным и достаточно распространенным явлением. В случае ее возникновения можно принять слабые обезболивающие препараты. При выраженной боли необходима консультация врача.
Отношения с родственниками и друзьями
При проведении лучевой терапии Ваше тело не становится радиоактивным. Следует также четко усвоить, что онкологическое заболевание не является заразным. Поэтому не бойтесь во время и после лечения общаться с другими людьми, друзьями и родственниками.
При необходимости можете пригласить наиболее близких людей для совместной беседы с Вашим врачом.
Интимные отношения
В большинстве случаев лучевая терапия не оказывает выраженного влияния на сексуальную активность. Снижение интереса к интимным отношениям вызывается, главным образом, общей физической слабостью, наступающей во время этого лечения, и стрессом. Поэтому не избегайте интимных отношений, которые являются важной частью полноценной жизни.
Профессиональная деятельность
При проведении лучевой терапии в амбулаторных условиях некоторые пациенты вообще не прекращают работать во время прохождения курса лечения. Если Вы во время лечения не работали, то можете вернуться к своей профессиональной деятельности, как только почувствуете, что Ваше состояние позволяет это сделать.
Если Ваша работа связана с напряженной физической активностью или профессиональной вредностью, следует подумать об изменении условий работы или профессии.
Досуг
Больше уделяйте внимания отдыху. Со временем Вы восстановите свои силы, поэтому не возвращайтесь к физической активности в полном объеме сразу. Посещайте театры, выставки. Это позволит отвлечься от неприятных мыслей.
Примите за правило ежедневные прогулки на свежем воздухе (прогулки в парке, в лесу). Больше общайтесь с друзьями и родственниками. С ведома Вашего лечащего врача проконсультируйтесь у методиста лечебной физкультуры и психотерапевта. Они помогут подобрать адекватную физическую нагрузку (оздоровительная гимнастика) и подскажут способы преодоления стресса.
Заключение
Надеемся, что эта информация поможет Вам избавиться от излишнего нервного напряжения, легче пройти курс лучевой терапии, понять, что Вас ждет после него. Все это способствует Вашему выздоровлению.
Более подробную информацию по вопросам, связанным с состоянием Вашего здоровья, можно получить у своего лечащего врача.
Результаты лечения. Фото до и после
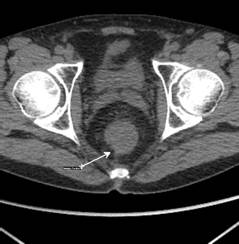
По данным КТ до лечения неоперабельна и после проведения предоперационной химиолучевой терапии была успешно прооперирована впоследствии.
Опухоль прямой кишки. КТ до лечения
КТ после химиолучевого лечения
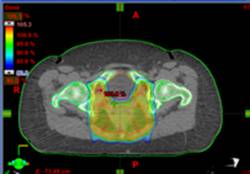
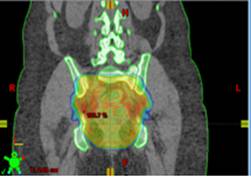
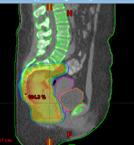
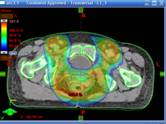
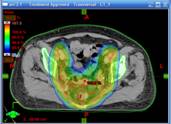
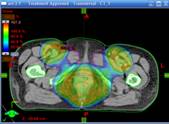
При проведении лучевой терапии органов таза IMRT позволяет добиться равномерного дозного распределения зоны облучения и значительно снизить дозу на мочевой пузырь, тонкий кишечник. Таким образом, создаются условия для снижения токсичности и улучшения переносимости проводимого лечения.
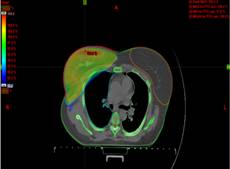
Рак анального канала. КТ до лечения
КТ после химиолучевого лечения
При проведении послеоперационной лучевой терапии по поводу рака молочной железы по методике IMRT снижается риск поражения сердца и легочной ткани.
Как помочь своей коже при лечении рака молочной железы
Практически все женщины, у которых диагностирован рак молочной железы, проходят через хирургию и/или лучевую терапию. Операция и облучение приводят к значительным изменениям кожного покрова. Вначале многие пациентки такое состояние кожи воспринимают как должное: главное — они избавились от злокачественной опухоли, а все остальное — не столь уж важно. Но затем приходит понимание, что жизнь продолжается, и возникает желание уменьшить внешние признаки проведенного лечения по поводу рака, которые у многих женщин сразу или со временем могут вызывать эмоциональные расстройства и более серьезные медицинские проблемы.
Что нужно знать о рубцах после мастэктомии
После мастэктомии — операции по удалению части или всей груди с /без лимфатических узлов, даже если ее выполняет самый опытный и продвинутый в технологиях хирург-онколог, происходит рубцевание кожной ткани на месте разрезов в области груди, подмышечной впадины, ключицы. Степень рубцевания зависит от типа операции — при одних видах мастэктомии рубцы больше, при других — меньше. Большинство шрамов после мастэктомии располагаются по горизонтальной линии поперек груди, по диагонали или иногда в форме полумесяца.
В связи с тем, что после операции по поводу рака груди большинство пациенток получает химиолучевую терапию, и у них в той или иной степени развивается лимфостаз, нарушается и замедляется нормальное заживление тканей. Кроме того, швы после мастэктомии находятся в местах трения с одеждой, поэтому очень велика (50-93%) вероятность образования не обычных (нормотрофических), а патологических рубцов («грубых») — атрофических, гипертрофических и келоидных.
Такие рубцы не только неэстетичны, но они еще причиняют физические страдания (зуд, дискомфорт, болезненность) и затрудняют выполнение отсроченной операции по восстановлению груди или ухудшают результат одномоментной пластики груди с помощью протеза.
Поэтому после мастэктомии очень важно сразу после снятия швов обеспечить нормальное заживление послеоперационной раны и проводить профилактику формирования «грубых» рубцов с помощью специальных средств.
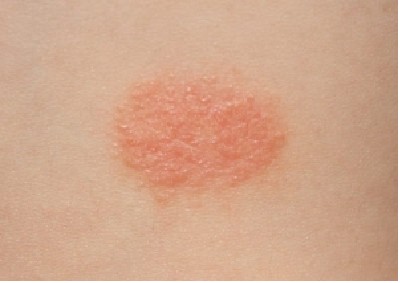
Что нужно знать об ожогах при лучевой терапии
Жизненно необходимая при лечении рака груди лучевая терапия у большинства женщин вызывает повреждения кожи: начиная от сухости, покраснения, отечности, зуда, до сильного воспаления — «лучевого дерматита», и от потемнения кожи, как при чрезмерном загаре, до сильного ожога, вплоть до появления волдырей с образованием мокнущих язв.
Площадь таких ожогов может быть довольно большой — на груди и под грудью, шее, плече и в подмышечной впадине. Особой чувствительностью к лучам отличаются формирующиеся послеоперационные рубцы — у многих они отекают и болят. Подобные изменения начинаются не сразу, а через 10-15 процедур облучения, поэтому изначально многие женщины не проводят профилактику таких ожогов и сталкиваются уже с развившейся побочной реакцией кожи на облучение.
Эти изменения кожи требуют своевременного лечения с помощью специальных средств. После лучевой терапии коже нужно помогать восстановиться как можно быстрее, чтобы она полноценно выполняла свои функции во время дальнейшей терапии и реабилитации.
Две проблемы — одно решение
Современная медицина предлагает множество разных по своему механизму средств для нормального заживления повреждений кожного покрова, профилактики и лечения патологических рубцов.
Среди них есть одно уникальное, не похожее на другие средство: основным действующим веществом в нем является природное соединение с высокой биологической активностью — эпигаллокатехин-3-галлат (один из катехинов зеленого чая). Его получают особым методом экстракции из листьев зеленого чая Camellia sinensis.
Эта молекула уже хорошо изучена: проведено 3500 исследований и научно доказан ее мощный противовоспалительный эффект, а также способность нормализовать процесс образования и роста новых кровеносных сосудов, что является очень важным при заживлении ран без пигментации и патологического рубцевания. Эпигаллокатехин-3-галлат ускоряет и укорачивает фазу роста новых сосудов, что ведет к более быстрой выработке коллагена в первые дни заживления и подавляет его чрезмерную выработку в дальнейшем, что и предотвращает образование патологических рубцов.
Эгаллохит — надежный источник эпигаллокатехин-3-галлата для местного применения
Большое количество эпигаллокатехин-3-галлата (70%-я субстанция) содержится в геле и креме Эгаллохит. Эгаллохит применяется в тех случаях, когда нужно ускорить заживление кожи, предотвратить образование патологических рубцов и пигментации, снять зуд и воспаление в свежем рубце, улучшить состояние старого рубца, устранить воспаление и восстановить кожу при лучевых дерматитах и ожогах.
Как средство природного происхождения Эгаллохит совершенно безвреден и не вызывает побочных эффектов.
Как применять Эгаллохит после мастэктомии
Эгаллохит нужно наносить на кожу очень тонким слоем 2 раза в день, дожидаясь полного высыхания. Продолжительность применения составляет 1-2 месяца. При необходимости длительность применения может быть увеличена.
Как применять Эгаллохит при лучевой терапии и после нее
При лучевом дерматите и лучевых ожогах 1,2 степени Эгаллохит рекомендуется применять с 1-х суток: его следует наносить тонким слоем на пораженные участки кожи 2 раза в день в течение 1-2 месяца (при необходимости продолжать применение до полного восстановления кожи).
При лучевом ожоге 3А степени Эгаллохит можно применять после формирования «корочки»: при мокнущей — в виде геля, при сухой — в виде крема. Общая рекомендуемая продолжительность лечения — не менее 8 недель.
База данных информации для пациента / Процедуры / Уход за собой / Уход за кожей во время лучевой терапии
Лучевая терапия, или радиотерапия, — это локальный способ лечения опухолей ионизирующим излучением. Лучевая терапия неизбежно влияет и на здоровые окружающие опухоль ткани и может способствовать разным побочным эффектам. Частым побочным эффектом в лучевой терапии является реакция кожи — повреждение кожи в зоне облучения. Эта информативная брошюра дает рекомендации по ежедневному уходу за кожей во время лучевой терапии для облегчения при появлении кожных реакций.
Реакция кожи на облучение появляется примерно на 10–14 день после начала лучевой терапии. В начале на коже появляется легкое покраснение, область облучения чувствительная и при пальпации кожа ощущается теплее. Ощущение похоже на солнечный ожог, это состояние называют эритемой. В середине лучевой терапии кожа может стать сухой и начать шелушиться, прикосновение могут быть болезненными, может появится припухлость и зуд. Эти симптомы начинают пропадать после лучевой терапии. В тяжелых случаях появляется изъязвление кожи: могут появиться раны и водянистые выделение из них. Чаще всего это происходит в областях складок (под грудью, паховая область).
Пожалуйста сообщите о всех проблемах с кожой в период лучевой терапии радиологическому технику или своему лечащему врачу. Главное, вовремя заметить появление кожной реакции и предотвратить её обострение.
Кожная реакция обычно исчезает в течении нескольких недель после окончания лучевой терапии. Кожа в области облучения может остаться пигментированой, уплотнённой, сухой и более чувствительной к солнечным повреждениям. Рекомендуется следовать советам по уходу за кожей, которые указаны в данном руководстве до тех пор, пока покраснения не сойдут.
Факторы риска появления кожной реакции:
РЕКОМЕНДАЦИИ ДЛЯ ЕЖЕДНЕВНОГО УХОДА ЗА КОЖЕЙ
Увлажнение кожи
С увлажнением кожи можете начать уже после первого посещения лучевой терапии. В дополнение крема помогают предотвратить чувства жжения и покраснения кожи.
Очищение кожи
Некоторые продукты и гигиенические процедуры могут усугубить кожные реакции, например вызывают сухость кожи. Поэтому важно выбрать подходящие средства для очищения кожи и при мытье учитывать следующее:
Защита от солнца
Одежда
Дополнительные советы
УХОД ЗА КОЖЕЙ после лучевой терапии
При возникновении реакции кожи на облучение или дополнительных вопросов свяжитесь с радиологическим техником или со своим лечащим врачом.
Брахитерапия в лечении злокачественных заболеваний
Брахитерапия – высокоточный метод контактной лучевой терапии
Брахитерапия – это высокоточный контактный метод лучевой терапии с использованием радиоактивного источника, который внедряется в очаг злокачественной опухоли, разрушая её изнутри.
Лечение предстательной железы
Брахитерапия в лечении рака предстательной железы – это контактная лучевая терапия, при которой осуществляется временная или постоянная установка радиоактивного микроисточника облучения непосредственно в предстательную железу. По эффективности брахитерпия сопоставима с хирургическими методами лечения, однако процесс подготовки, лечения и реабилитации занимает значительно меньше времени, при котором качество жизни пациента совершенно не меняется. МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИРЦ» Минздрава РФ имеет многолетний опыт применения метода брахитерапии в лечении онкологических заболеваний и в особенности, в лечении рака предстательной железы.
В период с 2004 года по настоящее время в МРНЦ им. А.Ф. Цыба пролечено более 2000 пациентов, которым был поставлен диагноз: рак предстательной железы с помощью брахитерапии.
С помощью современных медицинских технологий при брахитерапии четко рассчитывается терапевтическая доза, необходимая для лечения пациента. На сегодняшний день брахитерапия в лечении предстательной железы с успехом выполняется не только при начальных стадиях заболевания, но, используя сочетание с коротким курсом дистанционной лучевой терапии, лечению поддаётся местно-распространенный рак предстательной железы. Низкомощностная брахитерапия выполняется отечественными микросисточниками I (Йод)-125, что существенно упрощает и удешевляет процедуру, высокомощностная брахитерапия проводится на современном аппарате для контактной лучевой терапии «Gamma Med». Ежедневно проводиться не менее двух операций по брахитерапии рака предстательной железы. У пациентов с рецидивом рака предстательной железы после проведенных радикальных лучевых методов лечения, а также после нерадикально выполненной простатэктомии выполняется спасительная (сальважная) высокомощностная брахитерапия с использованием микроисточников Ir (Иридий)-192.
Лечение онкогинекологических заболеваний
Показания к проведению брахитерапиив онкогинекологии с учетом распространенности опухолевого процесса и стадии заболевания при отсутствии острых воспалительных процессов, декомпенсированных, терминальных состояний здоровья пациента: рак шейки матки; рак тела матки; рак влагалища.
В онкогинекологии используется внутрипросветная брахитерапия, когда в полости органов вводятся специальные эндостаты через которые поставляются радиоактивные источники излучения, непосредственно воздействующие на опухолевую ткань. С помощью современных медицинских технологий при брахитерапии четко рассчитывается терапевтическая доза, необходимая для излечения от онкогинекологического заболевания.
Для реализации сеансов брахитерапии применяется различные по своим физико-техническим параметрам источники излучения (радий-226, иридий-192, цезий-137, иод-125, молибден-99, стронций-89, кобальт-60 и др.). Современные брахитерапевтические аппараты позволяют обеспечить подведение максимальных доз облучения непосредственно в опухолевый очаг и минимизировать воздействие на смежные органы, попадающие в зону облучения. Брахитерапия может использоваться как компонент в программах комплексной и сочетанной лучевой терапии.
Рекомендации пациентам
Восстановление после лучевой терапии онкогинекологических заболеваний процесс долгий. Во избежание осложнений, после облучения необходимо придерживаться нескольких правил:
• отказ от вредных привычек;
• частые прогулки на свежем воздухе;
• физический покой;
• половой покой (на срок установленный врачом);
• отказ от физиотерапевтических воздействий (лечебные процедуры, загар, посещение бани).
Динамическое наблюдение проводится каждые 3 месяца в течение 1 года, далее 1 раз в 6 месяцев.
Маршрут пациента
Для решения вопроса о возможности проведения брахитерапии пациенту необходимо получить консультацию радиотерапевта в поликлиниках филиалов нашего Центра! После консультации необходимо будет пройти обследование или до-обследование, после чего будет проведен консилиум с участием врачей хирургов, радиотерапевтов и химиотерапевтов, на котором будет выбран метод противоопухолевого лечения, в том числе и метод брахитерапии. Необходимо помнить, что вся лучевая терапия при злокачественных новообразованиях выполняется по талонам ВМП (высокотехнологичная медицинская помощь) и финансируется из государственного бюджета. Получить талон на ВМП можно непосредственно в поликлинике МРНЦ имени А.Ф. Цыба или в поликлинике МНИОИ им П.А. Герцена.
На приёме у специалиста по фьюжн-биопсии
При наличии показаний пациенту будет назначено МРТ с контрастным веществом.
Назначение и выполнение фьюжн-биопсии
Специалист по фьюжн-биопсии оценит данные всех имеющихся диагностических исследований (МРТ, УЗИ, ПСА) и при необходимости назначает процедуру. Хирург-онколог совместно с врачом-радиологом проводит фьюжн-биопсию.
Можно ли провести фьюжн-биопсию по ОМС?
Фьюжн-биопсию можно провести по полису ОМС или по платным услугам.
Контактная информация
Поликлиника МНИОИ имени П.А.Герцена
Москва,
улица Погодинская, д.6, стр.1
8 (495) 150 11 22
(многоканальный)
contact@nmicr.ru
Задать вопрос по электронной почте
Поликлиника МРНЦ имени А.Ф. Цыба
Калужская область, г. Обнинск,
ул. Королёва, д.4
mrrc@mrrc.obninsk.ru
Задать вопрос по электронной почте
Индивидуальный курс лечения
Методы лечения рака могут быть различны, в зависимости от стадии заболевания. Врачи-онкологи МНИОИ им. П.А. Герцена для каждого пациента разрабатывают индивидуальную схему лечения, которая включает в себя не только хирургическое лечение, но и подходящие виды специальной терапии, а также комплекс мер по снижению побочных действий.
После оперативного удаления злокачественной опухоли пациенты продолжают наблюдение, проходят реабилитацию и восстановление в центре.
Реабилитация после лучевой терапии
Содержание:
За те десятилетия, в течение которых радиотерапия применяется в лечении онкозаболеваний, накоплено большое количество информации о переносимости организмом человека различных доз радиации. Данные сведения достаточно хорошо изучены и систематизированы, на основании чего разработаны стандарты лечения. В них четко регламентирован режим облучения при опухолях любой локализации, который удается адаптировать под каждого пациента с учетом его состояния и индивидуальных особенностей.
Воздействие лучевой терапии на биологические ткани
Рост злокачественных новообразований осуществляется делением клеток. Направленное ионизирующее излучение приостанавливает процесс, воздействуя на хромосомы ДНК, в результате чего они теряют способность делиться, затем погибают и после расщепления выводятся естественными путями. Вследствие того, что нормальные клетки могут регенерировать, здоровые ткани со временем восстанавливаются.
Ежедневные сеансы проводятся в специальном помещении и длятся несколько минут. За состоянием пациента, показателями оборудования наблюдает радиолог и корректирует малейшие погрешности. Несмотря на то, что современные аппараты и новые методики могут снижать лучевую нагрузку, полностью оградить биологические ткани, не вовлеченные в патологическую трансформацию, невозможно.
В радиобиологической практике лучевые осложнения делятся на местные и общие. При общих происходит негативный отклик всего организма на ионизирующее излучение, при местных – только в области обработки.
Общие осложнения
Возникают в связи с повреждающим действием радиации, а также вследствие интоксикации продуктами распада опухоли. Тяжесть зависит от применяемой технологии и полученной дозы. В основном симптоматика выражена слабо, поэтому перерыва или отмены не требует. Чаще всего отмечаются:
Подобные признаки обратимы, нарушенные процессы постепенно восстанавливаются и приходят в норму через 3-6 месяцев после окончания манипуляций.
Чтобы не допустить глубокой лейкопении и тромбоцитопении, снижения свертываемости крови, повышения проницаемости капилляров, еженедельно выполняются лабораторные исследования биологического материала.
Локальные осложнения
Бывают острыми, возникающими в первые дни, ранними, проявляющимися в течение трех месяцев, и поздними – дающими о себе знать через много месяцев или лет. Клиническая картина довольно разнообразна в зависимости от того, какая область подверглась облучению. Классифицируется по степеням сложности от слабо выраженной (спазмы, стаз) до тяжелых морфологических изменений, наиболее опасным из которых является малигнизация (озлокачествление) зоны обработки. При местных осложнениях в воспалительный процесс вовлекаются участки с наибольшей радиочувствительностью:
Методика томотерапии обеспечивает более точное моделирование границ новообразования и оптимальную интенсивность радиации, минимизируя тем самым негативное воздействие на окружающие органы и ткани. Чем меньше поглощенная доза превышает способность тканей переносить облучение, тем реже наблюдаются осложнения. Она полностью зависит от площади мишени и режима облучения. Благодаря этому лечение переносится более комфортно, а повреждения хорошо поддаются медикаментозной коррекции и носят временный характер.
Развитие некоторых осложнений можно предупредить, если придерживаться простых правил по восстановлению. Большую роль в этом играет своевременно начатая реабилитация после лучевой терапии
Побочные действия
К сожалению, продукты распада раковой опухоли становятся причиной возникновения целого ряда нежелательных эффектов:
Следует поставить в известность лечащего врача обо всех неприятных проявлениях, сопутствующих лечению.
Помощь при осложнениях
Пациентам назначаются консультации соответствующих специалистов, которые после обследования выписывают по показаниям стимуляторы кроветворения, противовоспалительные, рассасывающие препараты с учетом возраста и общего состояния. Терапия направлена на облегчение симптоматики и должна быть комплексной.
В случаях рецидива опухоли встает вопрос о необходимости дополнительного курса облучения. Чаще всего это делается в паллиативных (поддерживающих) целях с применением низких доз. Подобная попытка обычно заканчивается слабой деструкцией раковых клеток и образованием трофической язвы. Повторное же паллиативное облучение не дает никаких гарантий на успех.
Восстановление после лучевой терапии
Выздоровление пациентов по окончании курса происходит длительно и зачастую сопровождается разного рода патологиями, о чем они должны предупреждаться заранее. Необходимо также информировать, что спровоцировать ухудшение здоровья могут:
В памятке, вручаемой больным, указываются ограничения, даются рекомендации по питанию и режиму.
Действие уникальной методики, используемой в нашей клинике доктора Борисова, называемая Избирательная хронофототерапия (ИХФТ) в основе которой лежит фотодинамическая терапия способна активируя каскад биохимических и клеточных реакций регулировать уровень показателей иммунного статуса, демонстрирует прекрасный результат как при самостоятельном применении, так и в комплексе с другими методами. Что значительно снижает опасность рецидивов онкозаболеваний и тяжесть побочных явлений от цитостатических средств и лучевой терапии, при этом усиливая их действие на пораженные клетки.
Щадящая методика доктора Борисова может использоваться неоднократно, рекомендуется курсовое лечение. Количество процедур регулируется схемой лечения и достижением необходимого результата.
В нашей клинической практике используется высокоочищенный до хлорина Е6, хлорофилл, обработанный по уникальной технологии и обладающий широким спектром действия:
Он способен локализовываться в патологических зонах и активироваться под влиянием красного спектра аппаратного излучения, после чего начинает выделять молекулярный кислород высокой энергии. Который, в свою очередь, считается мощным окислителем, уничтожающим опухоли и очищающим от них организм.
Мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который:
Диета
Для предупреждения возникновения общей реакции или устранения ее проявлений необходимо употребление богатых микроэлементами и витаминами продуктов, прием жидкости не менее 2 литров в сутки. Данные советы применимы практически во всех случаях, но желательно сначала обсудить их с лечащим доктором:
Стоит также учитывать и особенности индивидуальных повреждений. Например, после облучения органов брюшной полости отмечаются жидкий стул, тошнота, рвота. Поэтому при диарее желательно исключить из меню молочные изделия. Очень полезны овощные супы, протертые каши, картофельное пюре, отварная рыба, котлеты на пару, кисели.
Советы по образу жизни
Для того чтобы дать возможность организму восстановиться, предотвратить побочные действия или свести их к минимуму, стоит придерживаться простых правил:
Трудовая деятельность
Многие граждане после успешной радикальной терапии через определенное время считаются практически здоровыми и, если позволяет диагноз, могут вновь занять свое рабочее место. Тем не менее, они также остаются под наблюдением врача в целях профилактики развития осложнений. Контроль осуществляется за сердечно-сосудистой системой, морфологической картиной крови, иммунитетом, биоэлектрической активностью головного мозга и т.д.
Вернуться быстрее к любимой работе, почувствовать себя востребованным в своей профессиональной сфере помогут наши специалисты. Хотите задать уточняющие вопросы по реабилитации? Наберите указанный номер телефона горячей линии или закажите обратный звонок, и наши сотрудники обязательно ответят на них.
Ожоги. Патогенез классификация.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
— первая степень – соответствует первой степени отечественной классификации;
— вторая поверхностная степень – соответствует II степени отечественной классификации;
— вторая глубокая степень – соответствует IIIа степени;
— третья степень – соответствует IIIб степени;
— четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом «Наксол» и применением абактериальных изоляторов или кровати «Клинитрон». Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого «мумифицированного» струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.