Чем лечить паротит у взрослого лекарства
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Болезнь эпидемический паротит, или свинка
Болезнь эпидемический паротит, или свинка
Причина заболевания
Вирус эпидемического паротита передаётся от человека к человеку воздушно-капельным путём. Распространению способствует пребывание в детском коллективе, например в детских садах и школах. В организме человека вирус избирательно поражает железистую ткань. Что это значит?
Симптомы и признаки болезни
Свинка сопровождается высокой температурой, лихорадкой, головной болью, слабостью, возможны боли в суставах и мышцах, отсутствует аппетит. При поражении слюнных желёз больных беспокоят боли и отёк в области уха, сухость во рту. В тяжёлых случаях возможны осложнения в виде менингита, энцефалита (воспаление головного мозга), миокардита (воспаление сердечной мышцы). Комбинированное поражение слюнных желёз, яичек или яичников, поджелудочной железы встречается редко.
Девочки реже болеют свинкой и легче переносят заболевание. Поражение других желёз и центральной нервной системы у девочек наблюдается реже, по сравнению с мальчиками.
Болезнь «свинка» у взрослых
У детей половые железы находятся в состоянии низкой функциональной активности, до полового созревания. По этой причине в детском возрасте они менее уязвимы. Половые железы взрослого человека активны, вырабатывают половые гормоны и клетки. Вот почему болезнь свинка у мужчин и женщин чаще приводит к бесплодию.
У взрослых болезнь протекает тяжелее, вирус часто поражает половые железы, центральную нервную систему. Выражены симптомы интоксикации, высокая температура, боли в мышцах, суставах. Заболевание может протекать с поражением нескольких желёз.
Течение заболевания
Болезнь свинка имеет длительный инкубационный период (время от заражения до начала первых симптомов), который обычно занимает от 12 до 19 дней. В этот период вирус активно размножается в тканях слюнных желёз. Возможны предвестники заболевания: отсутствие аппетита, слабость, недомогание, головная боль.
С момента окончания инкубационного периода начинается активный период болезни. Важно: человек, заражённый свинкой, способен заразить другого человека ещё до начала симптомов и до 7-8 дней после появления первых признаков.
В этот период болезнь свинка имеет ярко выраженные симптомы. Отёк околоушной области, воспаление, высокая (до 40 градусов) температура, интоксикация постепенно спадают к 5-7 дню, иногда позже. В среднем заболевание от начала до выздоровления длится месяц или чуть больше.
После выздоровления остаётся стойкий пожизненный иммунитет к болезни.
На данный момент специфического лечения свинки, направленного на вирус-возбудитель, нет. Лечение проводят с помощью симптоматической терапии, направленной на отдельные симптомы заболевания.
При высокой температуре и боли применяют противовоспалительные и жаропонижающие препараты: ибупрофен, парацетамол. Не рекомендуется применять аспирин для лечения детей. Так как жевание причиняет боль, нужно готовить пищу в жидком или протёртом виде. Следует избегать продуктов, способных стимулировать слюноотделение, тем самым повышая нагрузку на слюнные железы и усиливая боли. Например: кислое, жареное.
Важно: для борьбы с интоксикацией необходимо давать больному большое количество жидкости.
Для повышения сопротивляемости организма проводится общеукрепляющее лечение витаминами, иммуностимуляторами.
На воспалённую область можно наложить круговую повязку, необходимо сухое тепло.
Так как больной заразен, устанавливается карантин. Предметы быта и обихода, столовые приборы обеззараживаются антисептическими препаратами.
При возникновении болей в животе и рвоты, сонливости, сильной головной боли в сочетании с сонливостью, потерей сознания, судорогами требуется экстренная медицинская помощь.
При поражении центральной нервной системы возможны: глухота, судорожный синдром, отставание в умственном развитии, внутричерепная гипертензия, нарушения психики, частичные параличи.
При поражении поджелудочной железы, что бывает очень редко, может развиться сахарный диабет 1 типа.
В целом заболевание протекает доброкачественно. Серьёзные осложнения встречаются очень редко. При своевременной вакцинации заболевание вам не грозит.
Чем лечить паротит у взрослого лекарства
Эпидемический паротит (свинка) – вирусное заболевание, протекающее с поражением железистых органов (чаще слюнных желез, особенно околоушных, реже поджелудочной железы, половых, молочных желез и др.), а также нервной системы (менингит, менингоэнцефалит).
Наиболее поражаемый контингент – дети в возрасте 5-15 лет. Случаи заболевания среди детей первого года жизни крайне редки, также редко заболевание встречается у пациентов старше 40 лет.
Как правило, заболевание протекает не очень тяжело, но чревато целым рядом опасных осложнений. Чтобы застраховаться от неблагоприятного течения болезни необходимо предупредить саму возможность развития паротита. Для этого существует вакцина от эпидемического паротита, входящая в перечень обязательных прививок Национального календаря прививок.
Источник эпидемического паротита – больной человек любой формой паротита. Больной свинкой заразен за 1-2 дня до появления первых признаков болезни и в течение 9 дней после ее начала. Инкубационный период – от 11 до 21 суток.
Путь передачи инфекции – воздушно-капельный (при кашле, чихании, разговоре).
Симптомы эпидемического паротита
Неосложненные формы заболевания характеризуются поражением только слюнных желез; при осложненной форме, помимо слюнных, поражаются и другие железы (поджелудочная, щитовидная, половые, молочные и др.), а также нервная система, миокард, суставы, почки.
Клинические проявления эпидемического паротита разнообразны.
У некоторых больных за 1–2 дня до развития типичной картины эпидемического паротита наблюдаются явления в виде разбитости, недомогания, болей в мышцах, головной боли, озноба, нарушения сна и аппетита. В большинстве случаев начало заболевания острое с повышением температуры, лихорадка может достигать максимальной выраженности на 1–2-й день болезни и продолжается 4–7 дней. Отмечаются признаки, связанные с поражением слюнных желез, – сухость во рту, боли в области уха, усиливающиеся при жевании, глотании, разговоре, припухлость околоушной слюнной железы, вначале с одной стороны, а через 1–2 дня и с другой. Лицо у больного становится весьма характерным, в связи с чем, заболевание раньше называлось «свинка», т.к. увеличенные околоушные железы хорошо заметны. Местные изменения и проявления интоксикации начинают ослабевать к 4-5-му дню заболевания, температура постепенно снижается, и к 8– 10-му дню происходит выздоровление.
Осложнения паротита
При эпидемическом паротите осложнения чаще проявляются в поражении железистых органов и центральной нервной системы.
Лечение эпидемического паротита
Неосложненный эпидемический паротит, протекающий в легкой и среднетяжелой формах, лечат на дому. Госпитализация показана только в случаях тяжелых осложнений и по эпидемиологическим показаниям. Важными элементом в лечении паротита является режим, питание и уход.
При развитии осложнений эпидемического паротита показана консультация андролога, гинеколога, отоларинголога и сурдолога.
Что можете сделать вы
Специфической терапии эпидемического паротита нет. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек. Лечение направлено на предупреждение развития осложнений. Не занимайтесь самолечением! Только врач может грамотно поставить диагноз и проверить, не поражены ли другие железы.
Что может сделать врач
Лечение заключается в назначении симптоматической терапии, направленной на уменьшение проявлений заболевания и его осложнений, с применением противовирусных препаратов.
Эпидемический паротит неосложненный (B26.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Синонимы — паротитная инфекция, parotitis epidemica, свинка, заушница, «окопная» болезнь, «солдатская» болезнь. Эпидемический паротит — острая антропонозная воздушно-капельная инфекционная болезнь, характеризующаяся преимущественным поражением слюнных желёз и других железистых органов (поджелудочной железы, половых желёз, чаще яичек и др.), а также ЦНС.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация эпидемического паротита (Лобзин Ю.В., 2003) [2].
По типу:
А. Типичные формы:
· неосложненные: поражение только слюнных желез, одной или нескольких;
· осложненные: поражение слюнных желез и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, нефрит).
По степени тяжести:
· легкий;
· средний;
· тяжелый.
Б. Атипичные формы:
· стертая;
· инаппарантная.
В. Резидуальные явления эпидемического паротита:
· атрофия яичек;
· бесплодие;
· сахарный диабет;
· глухота;
· нарушение функций центральной нервной системы.
Этиология и патогенез
ЭТИОЛОГИЯ
Возбудитель эпидемического паротита — вирус Pneumophila parotiditis, патогенный для человека и обезьян. Относится к парамиксовирусам (семейство Paramyxoviridae, род Rubulavirus), антигенно близок к вирусу парагриппа. Геном вируса эпидемического паротита представлен одноцепочечной спиралевидной РНК, окружённой нуклеокапсидом. Для вируса характерен выраженный полиморфизм: по форме он представляет округлые, сферические или неправильные элементы, а размеры могут варьировать от 100 до 600 нм. Обладает гемолитической, нейраминидазной и гемагглютинирующей активностью, связанной с гликопротеинами HN и F. Вирус хорошо культивируется на куриных эмбрионах, культуре почки морской свинки, обезьян, сирийского хомячка, а также клетках амниона человека, малоустойчив в окружающей среде, инактивируется при воздействии высокой температуры, при ультрафиолетовом облучении, высушивании, быстро разрушается в дезинфицирующих растворах (50% этилового спирта, 0,1% раствора формалина и др.). При низкой температуре (–20 °С) он может сохраняться в окружающей среде до нескольких недель. Антигенная структура вируса стабильна. Известен только один серотип вируса, имеющий два антигена: V (вирусный) и S (растворимый). Оптимальная рН среды для вируса — 6,5–7,0. Из лабораторных животных наиболее чувствительны к вирусу эпидемического паротита обезьяны, у которых удаётся воспроизвести заболевание путём введения вирусосодержащего материала в проток слюнной железы.
ПАТОГЕНЕЗ
Вирус эпидемического паротита попадает в организм через слизистую оболочку верхних дыхательных путей и конъюнктиву. Экспериментально показано, что аппликация вируса на слизистую оболочку носа или щеки приводит к развитию заболевания. После проникновения в организм вирус размножается в клетках эпителия дыхательных путей и разносится с током крови по всем органам, из которых наиболее чувствительны к нему — слюнные, половые и поджелудочная железы, а также ЦНС. О гематогенном распространении инфекции свидетельствует ранняя вирусемия и поражение различных органов и систем, отдалённых друг от друга. Фаза вирусемии не превышает пяти дней. Поражение ЦНС и других железистых органов может наступать не только после, но и одновременно, раньше и даже без поражения слюнных желёз (последнее наблюдают очень редко). Характер морфологических изменений в поражённых органах изучен недостаточно. Установлено, что преобладает поражение соединительной ткани, а не железистых клеток. При этом для острого периода типично развитие отёка и лимфоцитарной инфильтрации интерстициального пространства железистой ткани, однако вирус эпидемического паротита одновременно может поражать и саму железистую ткань. В ряде исследований показано, что при орхите, помимо отёка, поражается и паренхима яичек. Это обусловливает уменьшение выработки андрогенов и приводит к нарушению сперматогенеза. Сходный характер поражения описан и для поражения поджелудочной железы, результатом чего может быть атрофия островкового аппарата с развитием сахарного диабета.
Эпидемиология
Клиническая картина
Cимптомы, течение
Диагностические критерии: 1
Жалобы:
· температуры тела до 38,0- 40,0°С;
· головная боль;
· озноб;
· нарушение сна и аппетита;
· слабость, недомогание;
· болезненность при жевании и открывании рта;
· боли в области уха;
· сухость во рту.
Анамнез:
· острое начало заболевания;
· появление припухлости в околоушной области с одной стороны, через несколько дней с другой;
· контакт с больным;
· отсутствие вакцинации и перенесенного в прошлом эпидемического паротита.
Физикальное обследование
Характерные синдромы:
Интоксикационный синдром:
· Повышение температуры от субфебрильных цифр (при легкой степени тяжести) до 38,0-40,0°С (при средней и тяжелой степени тяжести). Лихорадка достигает максимальной выраженности на 1-2 день болезни и продолжается 4-7 дней, снижение температуры происходит литически. При осложненном течении эпидемического паротита интоксикация и лихорадка протекают волнообразно, каждая волна связана с появлением очередного осложнения.
Синдром поражения железистых органов
Паротит ( одно- двустороннее поражение околоушных слюнных желез):
· умеренно болезненная припухлость в околоушной области спереди, снизу и сзади от ушной раковины, тестоватой консистенции, в центре уплотнение, мочка уха оттопырена, воспаленная железа заполняет ямку между шеей и нижней челюстью;
· при двустороннем поражении желез голова «грушевидной» формы, уши оттопырены;
· отечность клетчатки вокруг железы с распространением на щеку, височную область и область сосцевидного отростка (не всегда);
· кожа над припухлостью натянута, с трудом собирается в складку, имеет
обычную окраску, местная температура не изменена;
· положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки),
· положительный симптом Мурсона (при осмотре слизистой оболочки щек отечность и гиперемия вокруг устья околоушного (стенонова) протока околоушной железы);
· снижение саливации.
Субмаксиллит (одно- двустороннее поражение подчелюстных слюнных желез):
· под нижней челюстью пальпируется веретенообразное болезненное образование, тестоватой консистенции;
· отек мягких тканей, распространяющийся на шею (не всегда);
· снижение саливации.
Сублингвит:
· припухлость и болезненность в подбородочной области и под языком;
· снижение саливации;
· возможно развитие отека глотки, гортани, языка при выраженном увеличении подчелюстных, подъязычных слюнных желез.
Осложнения:
Панкреатит (поражение поджелудочной железы):
· повышение температуры тела;
· тошнота, рвота;
· боли в верхних отделах живота;
· жидкий стул или запоры.
Орхит (поражение половых желез):
· повышение температуры тела;
· боли в пораженном яичке с иррадиацией в паховую и бедренную области;
· увеличение яичка в 2-3 раза (чаще одностороннее поражение правого яичка);
· плотная консистенция;
· болезненность при пальпации;
· кожа мошонки гиперемирована;
· «первичный» орхит (предшествует увеличению околоушных слюнных желез);
· «сопутствующий» орхит (развивается одновременно с паротитом);
· «автономный» орхит (единственное» проявление болезни.
Простатит (поражение предстательной железы):
· боли в области промежности и заднего прохода;
· увеличение предстательной железы с помощью пальцевого исследования прямой кишки.
Оофорит (поражение женских половых желез ):
· повышение температуры тела;
· слабость, недомогание;
· боли в подвздошной области.
Синдром поражения центральной и периферической нервной системы
Серозный менингит:
Серозный менингит сочетается с поражением других органов и систем, начинается через 3-6 дней после появления симптомов паротита:
· острое начало;
· резкое повышение температуры тела до 39,0-40,0°С;
· головная боль;
· повторная рвота;
· бессонница;
· гиперестезия;
· светобоязнь;
· гиперакузия;
· судороги;
· бред;
· положительные менингеальные симптомы (ригидность затылочных мышц, симптомы Брудзинского, Кернига).
В редких случаях симптомы серозного менингита опережают поражение слюнных желез.
Менингоэнцефалит развивается на 6-10 день заболевания, редкое, тяжелое осложнение эпидемического паротита:
· сильная головная боль;
· многократная рвота;
· адинамия;
· сонливость;
· заторможенность;
· потеря сознания;
· клонико-тонические судороги;
· парезы черепных нервов;
· гемипарезы;
· мозжечковая атаксия.
Мононевриты ( поражение черепных нервов), преимущественно поражения VII пары по периферическому типу и VIII пары:
· при поражении слухового нерва – головокружение, нистагм, шум в ушах, снижение слуха.
Миелиты и энцефаломиелиты появляются на 10-12 день болезни, проявляются спастическим нижним парапарезом, нарушением функции тазовых органов (недержание стула, мочи).
Редкие осложнения эпидемического паротита: мастит, бартолинит, тиреоидит, нефрит, уретрит, геморрагический цистит, миокардит, дакриоцистит, поражение дыхательной системы, отек глотки, гортани, языка.
Критерии тяжести эпидемического паротита :
· выраженность симптомов интоксикации;
· наличие или отсутствие осложнений.
Легкая форма:
· симптомы интоксикации отсутствуют или слабо выражены (повышение температуры тела до субфебрильных цифр, незначительная слабость, недомогание, головная боль);
· осложнения отсутствуют.
Тяжелая форма:
· симптомы выраженной интоксикации: температура тела выше 40°С, резкая слабость, нарушение сна, тахикардия, снижение АД;
· осложнения множественные;
· токсикоз и лихорадка протекают в виде волн, каждая новая волна связана с появлением очередного осложнения.
Диагностика (амбулатория)
Лабораторные исследования 3
Клинический анализ:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена.
Биохимический анализ:
· биохимический анализ крови: повышение активности амилазы;
· биохимический анализ мочи: повышение активности диастазы.
Серологический анализ крови:
· ИФА – выявление IgM к вирусу эпидемического паротита.
· РСК, РТГА – нарастание титра антител в 4 раза и более при исследовании парных сывороток (первая берется в начале заболевания, вторая через 2-3 недели), при однократном исследовании диагностический титр 1:80.
Молекулярно-генетический метод:
· ПЦР – выявление РНК вируса в слюне, смыве из носоглотки.
Инструментальные исследования:
· на амбулаторном уровне не проводятся.
Диагностика (стационар)
Лабораторные исследования 4:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена.
· ОАМ: протеинурия, цилиндрурия (при тяжелом течении заболевания).
· Биохимический анализ крови: повышение активности амилазы, диастазы.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена;
· ОАМ: протеинурия, цилиндрурия (при тяжелом течении заболевания);
· Биохимический анализ крови: повышение активности амилазы, диастазы.
Серологический анализ крови:
· ИФА – выявление Ig M к вирусу эпидемического паротита.
· РСК, РТГА – нарастание титра антител в 4 раза и более при исследовании парных сывороток (первая берется в начале заболевания, вторая через 2-3 недели), при однократном исследовании диагностический титр 1:80.
Молекулярно-генетический метод:
· ПЦР – выявление РНК вируса в слюне, смыве из носоглотки.
Инструментальные исследования (по показаниям):
· спинномозговая пункция – при выявлении общемозговой симптоматики, положительных менингеальных симптомах;
· УЗИ слюнных желез – для уточнения степени поражения;
· УЗИ органов брюшной полости – для определения степени поражения размеров и структуры поджелудочной железы;
· УЗИ органов мошонки, малого таза – для определения степени поражения органов репродуктивной системы;
· ЭКГ – при нарушениях со стороны сердечно-сосудистой системы, для раннего выявления поражения сердца (при тяжелой степени тяжести);
· Рентгенография органов грудной клетки – при появлении подозрений на развитие воспалительных изменений в нижних отделах органов дыхания, в том числе пневмонии;
· ЭЭГ – при наличии очаговой неврологической симптоматики, судорог, признаков внутричерепной гипертензии.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Гнойный паротит | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, припухлость в околоушной области. | Консультация хирурга | Лихорадка выше 390С. Припухлость в области слюнных желез резко болезненная, плотная с постепенным размягчением и флюктуацией. Поражение всегда одностороннее. Выделение гноя из устья стенонова протока. В ОАК лейкоцитоз с нейтрофильным сдвигом влево, повышенная СОЭ. |
| Инфекционный мононуклеоз | Общие симптомы: острое начало, лихорадка, симптомы интоксикации, припухлость в околоушной, подчелюстной областях. | Консультация инфекциониста | Увеличение шейных лимфатических узлов, расположенных в виде цепочек по ходу грудинно-ключично-сосцевидных мышц, ангина, гепатоспленомегалия, сыпь, возможно наличие желтушного синдрома. Упорная длительная лихорадка. В ОАК лейкоцитоз с нейтрофильным сдвигом влево, ускоренная СОЭ. Диагноз подтверждается при выявлении в крови атипичных мононуклеаров и нарастании титра антител, агглютинирующих чужеродные эритроциты (реакция Пауля-Буннеля). |
| Лимфогранулематоз | Общие симптомы: припухлость в околоушной, подчелюстной областях. |
Окончательный диагноз лимфогранулематоза подтверждается результатами биопсии лимфатического узла.
Изменений в ОАК нет.
В ОАК тромбоцитопения, анемия.
Алгоритм дифференциально-диагностического поиска при наличии у больного припухлости в подчелюстной и околоушной областях
Лечение (амбулатория)
В амбулаторных условиях осуществляется лечение легких и среднетяжелых форм эпидемического паротита без осложнений.
Немедикаментозное лечение:
· Режим: постельный в остром периоде болезни (7-10 дней).
· Диета №2: обильное питьё, кислые фруктовые соки и морсы, вода с лимонным соком (для стимуляции секреции слюны слюнными железами). Пища жидкая, полужидкая, молочно-растительная, ограничение хлебобулочных, макаронных изделий, жирных, жареных блюд, капусты. Разрешается черный хлеб, рис, картофель.
· Местно на область слюнных желез сухое тепло.
· Уход за полостью рта, полоскание ротоглотки (теплой кипяченой водой, отваром трав, 2% раствором гидрокарбоната натрия, антисептиками) 4-6 раз в сутки.
· При орхите – ношение суспензория.
Медикаментозное лечение
Этиотропная терапия: не проводится.
Патогенетическая терапия
Детоксикационная терапия :
· обильное питье из расчета 20-40 мл/кг.
Десенсибилизирующая терапия :
один из нижеперечисленных препаратов:
· хлоропирамин 25 мг, по 1 таблетке внутрь 3 раза в сутки, 5-7 дней [УД – С];
или
· цетиризин 5 мг, 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B],
или
· лоратадин 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B].
Витаминотерапия для регуляции окислительно-восстановительных процессов, антиоксидантной целью:
· аскорбиновая кислота 50 мг, по 2 драже внутрь 3 раза в сутки, курс 2 недели.
Перечень дополнительных лекарственных средств
· ибупрофен200 мг, 400 мг, внутрь [УД-А]; Профилактические мероприятия [1- 3, 6, 7]:
Изоляция до 9-го дня с момента заболевания. Заключительная дезинфекция в очагах не проводится. Помещение проветривают и проводят влажную уборку с использованием дезинфицирующих средств.
Среди контактных разобщению сроком на 21 день подлежат дети до 10 лет, не болевшие эпидемическим паротитом и не привитые. С 10 дня контакта проводят систематическое медицинское наблюдение (осмотр, термометрия).
В очагах эпидемического паротита определяется круг лиц, подлежащих иммунизации по эпидемическим показаниям. Иммунизации подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие эпидемическим паротитом ранее, не привитые (или однократно привитые), с неизвестным инфекционным и прививочным анамнезом, а также лица, у которых при серологическом обследовании не выявлены антитела в защитных титрах к вирусу эпидемического паротита. Иммунизация против эпидемического паротита по эпидемическим показаниям проводится в течение 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный в соответствии с инструкцией по его применению. Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие- изготовитель) вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
Специфическую профилактику проводят живой вакциной ККП в 12 месяцев, ревакцинацию – в 6 лет.
Мониторинг состояния пациента:
· повторный осмотр участкового врача через 2 дня или раньше, если пациенту стало хуже, появились лихорадка выше 38 о С, повторная рвота, сильная головная боль, сонливость, вялость;
· информировать пациента, в какой ситуации необходимо вновь обратиться к врачу;
· направить больного на стационарное лечение: при появлении осложнений со стороны нервной системы (нарушение сознания, бред, судороги, менингеальные симптомы), желудочно-кишечного тракта (боли в верхних отделах живота, повторная рвота), мочеполовой системы (боли в паховой области, увеличение яичка).
Индикаторы эффективности лечения
· купирование симптомов заболевания;
· отсутствие осложнений.
или
· диклофенак 75 мг/2 мл, в/м [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А].
· хлоропирамин 25 мг, внутрь [УД – С];
или
· цетиризин 5 мг, 10 мг, внутрь [УД – B];
или
· лоратадин 10 мг, внутрь [УД – B].
Показания для консультации специалистов:
· консультация хирурга: при развитии клиники острого живота и решения вопроса об оперативном лечении тяжелой формы орхита;
· консультация эндокринолога: при развитии сахарного диабета и ожирения в исходе эпидемического паротита;
· консультация гастроэнтеролога: при поражении поджелудочной железы;
· консультация уролога: при поражении половых желез и предстательной железы;
· консультация акушера-гинеколога: при эпидемическом паротите у беременных женщин, у лиц с поражением женских половых желез.
Лечение (стационар)
Тактика лечения [1-3, 4, 6, 7]
Немедикаментозное лечение:
· Режим: постельный в остром периоде болезни (7-10 дней).
· Диета №2: обильное питьё, кислые фруктовые соки и морсы, вода с лимонным соком (для стимуляции секреции слюны слюнными железами). Пища жидкая, полужидкая, молочно-растительная, ограничение хлебобулочных, макаронных изделий, жирных, жареных блюд, капусты. Разрешается черный хлеб, рис, картофель.
· Местно на область слюнных желез сухое тепло.
· Уход за полостью рта, полоскание ротоглотки (теплой кипяченой водой, отваром трав, 2% раствором гидрокарбоната натрия, антисептиками) 4-6 раз в сутки.
· При орхите – ношение суспензория.
Медикаментозное лечение
Этиотропная терапия не разработана.
Десенсибилизирующая терапия:
один из нижеперечисленных препаратов:
· хлоропирамин 25 мг, по 1 таблетке внутрь 3 раза в сутки, 5-7 дней [УД – С];
или
· цетиризин 5 мг, 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B].
Патогенетическое лечение эпидемического паротита с осложнениями
| Серозный менингит | Панкреатит | Орхит | Бактериальные осложнения |
| ГКС-терапия Один из нижеперечисленных препаратов -Преднизолон, ампулы 30 мг/мл, 25 мг/млиз расчета 2 мг/кг/сут. в/в, в/м; -Дексаметазон, ампулы 4 мг/мл из расчета 0,2 мг/кг/сут., курс лечения до 3-х суток. Дегидратационная терапия с 4-5 дня заболевания Фуросемид, ампулы 10 мг/мл по 2,0 мл (в тяжелых случаях до 100 мг/сут.), курс лечения 1-3 дня; -маннитол (10, 15 и 20%) – 400,0 мл в/в кап.в течение 10-20 мин. (при угрозе отека мозга); -ацетазоламид 250 мг, по 1 таблетке в сутки | Антисекреторная терапия Один из нижеперечисленных препаратов -Пантопразол 20мг, 40 мг внутрь 2 раза в сутки, -Омепразол20 мг, 40 мг 2 раза в сутки. Ингибиторы протеаз -Апротинин 10000 ЕД, ампулы, в/в капельно, курс 5-7 дней. Лечение недостаточности экзокринной функции поджелудочной железы -Панкреатин 10000, 25000 Ед. на прием пищи | ГКС-терапия |
-Преднизол он 5 мг, внутрь 40-60 мг на 5-7 дней, с последующим ежедневным уменьшением дозы на 5 мг
Один из нижеперечисленных препаратов
-Амоксициллин+клавулоновая кислота 500/125 мг, 875/125 мг по 1 таблетке 2-3 раза в день, курс 7-10 дней;
-Цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней;
-Цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней.
Перечень дополнительных лекарственных средств
· ибупрофен 200 мг, 400 мг, таблетки внутрь [УД-А];
· или диклофенак 75 мг/2 мл, ампулы в/м [УД – А].
· или парацетамол 500 мг, таблетки внутрь [УД – А].
· хлоропирамин 25 мг, таблетки внутрь [УД – С];
· или цетиризин 5 мг, 10 мг, таблетки внутрь [УД-B],
· или лоратадин 10 мг, таблетки внутрь [УД-B].
· преднизолон, 30 мг/мл, 25 мг/мл, ампулы в/м, в/в;
· дексаметазон, 4 мг/мл, ампулы в/м, в/в;
· фуросемид, 10 мг/2,0 мл, ампулы в/м, в/в;
· маннитол 10, 15 и 20% 400,0 мл флакон, в/в;
· ацетазоламид 250 мг, таблетки внутрь;
· пантопразол 20, 40 мг таблетки, или
· омепразол 20, 40 мг таблетки;
· апротинин 10000 ЕД, ампулы, в/в.
· панкреатин 10000, 25000 ЕД, капсулы;
· амоксициллин+клавулоновая кислота 500/125 мг, 875/125 мг, таблетки или
· цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г в/м, в/в, или
· цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, в/м, в/в;
· 0,9% раствор хлорида натрия, 400, флакон в/в;
· 5% раствора декстрозы, 400,0, флакон в/в;
· меглюмина натрия сукцинат, 400,0, флакон в/в.
Хирургическое вмешательство:
· при тяжелом течении орхита – рассечение белочной оболочки яичка.
Другие виды лечения: нет.
Показания для консультации специалистов
· консультация хирурга: для дифференциальной диагностики с острыми хирургическими заболеваниями брюшной полости, решения вопроса об оперативном лечении тяжелой формы орхита;
· консультация эндокринолога: при развитии сахарного диабета и ожирения в исходе эпидемического паротита;
· консультация гастроэнтеролога: при поражении поджелудочной железы;
· консультация уролога: при поражении половых желез и предстательной железы;
· консультация акушера-гинеколога: при эпидемическом паротите у беременных женщин, у лиц с поражением женских половых желез;
· консультация клинического фармаколога: для коррекции и обоснования лечения.
Показания для перевода в отделение интенсивной терапии и реанимации
· тяжелые формы эпидемического паротита с выраженными неврологическими нарушениями, развитием неотложных состояний (дыхательная, сердечно-сосудистая недостаточность, признаки угнетения сознания).
Индикаторы эффективности лечения:
· купирование симптомов заболевания;
· отсутствие осложнений;
· нормализация лабораторных показателей – ОАК, биохимического анализа крови;
· восстановление трудоспособности.
Дальнейшее ведение:
· Контроль за выпиской и установлением диспансерного наблюдения за реконвалесцентами. Выписку больного из стационара после перенесенного паротита, проводят по клиническим показаниям и при отсутствии осложнений не ранее 9 дней от начала заболевания. Пациенты, перенесшие эпидемический паротит с осложнениями подлежат диспансерному наблюдению у соответствующих специалистов, которые определяют программу и срок диспансерного наблюдения, снятие с диспансерного учета после стойкого исчезновения остаточных явлений.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение – боксы или маломестные палаты):
· среднетяжелые и тяжелые формы с осложнениями;
· наличие факторов риска (хронические заболевания, иммунодефицитные состояния);
· эпидемиологические показания – лица, проживающие в семейных общежитиях, коммунальных квартирах, неблагоприятных социальных условиях.
ЭПИДЕМИЧЕСКИЙ ПАРОТИТ
Эпидемический паротит (свинка, заушница) традиционно относят к числу «детских» инфекций, поскольку возбудитель заболевания, обладающий достаточно высоким индексом контагиозности, способен к быстрому распространению преимущественно среди детского контин
Эпидемический паротит (свинка, заушница) традиционно относят к числу «детских» инфекций, поскольку возбудитель заболевания, обладающий достаточно высоким индексом контагиозности, способен к быстрому распространению преимущественно среди детского контингента. Однако этот факт не исключает возможность развития заболевания у взрослых. Недостаточное внимание врачей к особенностям течения данного заболевания у взрослых таит в себе серьезную опасность из-за возможности поражения, в частности, нервной системы и репродуктивного аппарата мужчин.
Эпидемический паротит (ЭП) представляет собой острое системное вирусное инфекционное заболевание, регистрируемое чаще у детей школьного возраста и характеризующееся преимущественным поражением слюнных желез, а также других железистых органов и нервной системы.
Возбудителем эпидемического паротита (ЭП) является вирус, принадлежащий к семейству Paramyxovirus, для которого характерен выраженный полиморфизм: его размеры могут варьировать от 100 до 600 нм, а по форме представлять округлые, сферические или неправильные элементы. Геном вируса представлен одноцепочечной спиралевидной РНК, окруженной нуклеокапсидом. Антигенная структура вируса стабильна, и на сегодняшний день известен только один его серотип. Вирус обладает нейроминидазной, гемолитической и гемагглютинирующей активностью, которые связаны с гликопротеинами HN и F.
In vitro вирус ЭП культивируется на различных клеточных культурах млекопитающих и куриных эмбрионах.
Вирус ЭП нестоек во внешней среде и проявляет исключительную чувствительность к высокой температуре, ультрафиолетовому излучению, высушиванию и дезинфицирующим веществам.
Несмотря на то что в экспериментальных условиях удается воспроизвести заболевание у некоторых видов млекопитающих (прежде всего, на обезьянах), считается, что «естественным хозяином» вируса ЭП является только человек с клинически манифестными, стертыми или субклиническими формами заболевания. Выделение вируса инфицированным больным начинается уже в конце инкубационного периода (за пять—семь дней до начала заболевания) и продолжается вплоть до девятого дня от появления первых клинических признаков заболевания. Таким образом, средний период контагиозности больного для окружающих составляет около двух недель. Наиболее активное выделение вируса во внешнюю среду происходит в первые три—пять дней заболевания. В остром периоде заболевания вирус ЭП обнаруживается в слюне, а в случае развития менингита — в ликворе. Кроме того, установлено, что вирус может обнаруживаться в других биологических секретах больных: крови, моче, грудном молоке и в пораженной железистой ткани.
Восприимчивость человека к паротитной инфекции оценивается достаточно высоко (около 100%) и сохраняется на этом уровне на протяжении всей жизни, если пациент ранее не перенес ЭП или не был против него вакцинирован (см. рисунок 1). Крайне редко регистрируются случаи заболевания у детей до шести месяцев и у лиц старше 50 лет.
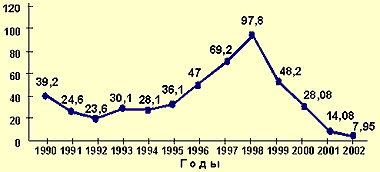 |
| Рисунок 1. Динамика заболеваемости эпидемическим паротитом в России с 1990 по 2002 гг. в показателях на 100 тыс. населения. |
Первичной локализацией возбудителя на слизистой верхних дыхательных путей с последующим поражением слюнных желез определяется воздушно-капельный путь распространения инфекции. Кроме того, допускается возможность передачи возбудителя путем прямого контакта с игрушками или посудой, контаминированных инфицированной слюной, однако следует помнить, что такой путь передачи может быть реализован только в детском коллективе, поскольку вирус ЭП нестоек во внешней среде. Одним из факторов, ускоряющих распространение вируса ЭП, является наличие сопутствующих острых респираторных инфекций — за счет существенного повышения выделения возбудителя во внешнюю среду.
ЭП относится к «управляемым» инфекциям, уровень заболеваемости которых зависит от проведения вакцинации. Но на сегодняшний день только в 38% стран мира вакцинация против ЭП включена в национальные прививочные календари (Galazka A. M. et al., 1999). Вакцинация против ЭП значимо повлияла на показатели заболеваемости. До введения обязательной вакцинации ЭП имел эпидемическое распространение преимущественно среди детей младшего школьного возраста. Подъем заболеваемости был типичен для осенних и зимних месяцев, а эпидемии повторялись через каждые два—пять лет. Из-за постоянной циркуляции вируса среди детского контингента, к 15 годам антитела к вирусу ЭП в сыворотке крови обнаруживались более чем у 90% детей. Внедрение обязательной вакцинации способствовало весомому (в десятки раз) снижению заболеваемости ЭП. В то же самое время была отмечена тенденция к изменению возрастной структуры заболевших: на фоне уменьшения заболеваемости детей вырос удельный вес заболеваемости взрослых пациентов. В условиях обязательной вакцинации случаи эпидемического распространения вируса ЭП стали регистрироваться в организованных коллективах старшей возрастной группы (воинский контингент, учащиеся колледжей и т. д.) (Caspall K. et al., 1987).
После перенесенного заболевания у больных формируется напряженный пожизненный иммунитет. В литературе имеются лишь отдельные описания повторных случаев заболевания ЭП. Хотя длительность поствакцинального иммунитета изучена недостаточно хорошо, большинство исследователей также указывают на его достаточную продолжительность.
Особую группу составляют дети до года, защита которых от заболевания ЭП обеспечивается наличием трансплацентарных специфических антител (IgG) к вирусу ЭП. Активный трансплацентарный транспорт иммуноглобулинов класса G начинается уже в шесть месяцев беременности и быстро нарастает к ее концу. В сыворотке крови плода концентрация IgG превышает материнские уровни в соотношении 1,2-1,8 : 1. В течение первого года жизни титры IgG к вирусу ЭП медленно снижаются и в возрасте от девяти до 12 месяцев выявляются только у 5,2% наблюдаемых (C. Nicoara et al., 1999).
Многие исследователи указывают на то, что хотя, в целом, уровень заболеваемости ЭП снижается, риск появления нозокомиальных форм болезни возрастает, что объясняется поздним выявлением больных, у которых заболевание протекает с развитием серозного менингита, орхита, оофарита и других осложнений (C. Aitken, D. J. Jeffries, 2001).
Воздушно-капельным путем распространения вируса ЭП определяются входные ворота инфекции: слизистая рото- и носоглотки. Экспериментально установлено, что прививка вируса ЭП на слизистую оболочку носа или щеки приводит к развитию заболевания. Первичная вирусная репликация происходит в эпителиальных клетках верхних дыхательных путей и сопровождается распространением вируса в назофарингеальные и регионарные лимфоузлы с последующей виремией и системной диссеминацией вируса. Фаза виремии непродолжительная и не превышает трех–пяти дней. В этот период происходит распространение вируса в различные органы и ткани (слюнные, половые, поджелудочную железы, центральную нервную системы и др.), воспалительная реакция в которых и определяет клинические проявления заболевания.
Несмотря на то что характер патологических изменений в пораженных органах до сих пор недостаточно изучен, в последнее время особое внимание исследователи обращают на поражение железистых клеток, тогда как ранее ведущим патоморфологическим субстратом поражения рассматривали развивающиеся в органах интерстициальный отек и лимфогистиоцитарную инфильтрацию. Исследования показывают, что хотя для острого периода типично развитие отека и лимфоцитарной инфильтрации интерстициального пространства железистой ткани, однако вирус ЭП одновременно может поражать и саму железистую ткань. Так, исследование J. Aiman соавт. (1980) показало, что при орхите, помимо отека, поражается и паренхима яичек (клетки Leydig), что обуславливает уменьшение выработки андрогенов и нарушение сперматогенеза (R. Le Goffic et al., 2003). Сходный характер поражения описан и в том случае, когда оказался затронут островковый аппарат поджелудочной железы, результатом чего может быть его атрофия с развитием диабета.
В процессе развития заболевания в организме вырабатываются специфические антивирусные антитела, нейтрализующие вирус и препятствующие его проникновению в клетки. Имеются наблюдения, что дисбаланс формирующегося клеточно-гуморального иммунитета при ЭП чаще наблюдается у лиц с более тяжелыми и осложненными формами заболевания.
Период инкубации при ЭП, в среднем, составляет 18—20 дней, хотя он может быть как укороченным (до 7—11 дней), так и более продолжительным (до 23—25 дней).
Многочисленные наблюдения показывают, что клинические проявления ЭП могут широко варьировать. Так, типичные формы ЭП (с поражением слюнных желез) регистрируются только у 30—40% инфицированных, в то время как около 40—50% заболевших переносят ЭП в атипичной форме с преобладанием неспецифических респираторных признаков болезни, а у 20% пациентов он протекает вообще субклинически. Некоторые авторы указывают на то, что процент субклинических форм среди переболевших может достигать 30%. С возрастом у пациентов увеличивается частота стертых форм заболевания, а соотношение типичных и стертых форм составляет среди детей 7—9 лет — 1:1; 10–14 лет — 1:3; и 15–19 лет — 1:11 (В. А. Постовит, 1997). Четкого объяснения данного феномена пока не существует, если не принимать во внимание традиционного — о наличии у пациентов разной степени выраженности специфического противопаротитного иммунитета.
Для ЭП типично острое начало заболевания, хотя у 15% взрослых и 5% детей заболевание может манифестировать с короткого (до одних суток) продромального периода, который крайне редко может удлиняться до двух-трех суток. Для него типичны неспецифические проявления в виде общего недомогания, головной боли, миалгий, чувства познабливания, субфебрильной температуры, анорексии и катаральных явлений.
Типичная форма ЭП характеризуется поражением слюнных желез, регистрируемых уже в первые сутки заболевания. Хотя при ЭП могут поражаться любые слюнные железы, тем не менее более специфично для этого заболевания вовлечение околоушных слюнных желез, которое у 70—80% пациентов имеет двустороннюю локализацию. При этом следует помнить, что синхронность поражения околоушных слюнных желез не типична, и интервал времени между поражением одной и другой железы может составлять от одних до трех суток.
В большинстве случаев у больных отмечается комбинированный характер поражения с вовлечением в процесс не только околоушных, но и подчелюстных и подъязычных слюнных желез. Изолированное поражение подчелюстных и подъязычных слюнных желез хотя и возможно, однако представляет большую редкость.
Развитие воспаления в слюнных железах, как правило, сопровождается лихорадкой, хотя описаны случаи, когда ЭП протекал без повышения температуры тела или с субфебрилитетом. Практически одновременно с повышением температуры до 39-40°С больные отмечают болевые ощущения в области околоушных слюнных желез, особенно при жевании и открывании рта. Болевые ощущения в области проекции околоушных слюнных желез предшествуют развитию отека железы у подавляющего большинства заболевших (свыше 90%). К числу ранних клинических признаков ЭП относится симптом Филатова (обнаружение болевых точек). Уже в течение первых суток у больных в области проекции околоушной слюнной железы появляется небольшая припухлость. Достаточно быстро (в течение нескольких часов) развивается отек, который может распространяться на область сосцевидного отростка, кпереди на щеку и на область шеи. По мере увеличения околоушной слюнной железы, мочка уха на стороне поражения поднимается вверх, придавая лицу больного типичную «грушевидную» форму. Отек околоушной железы с момента начала заболевания нарастает в течение трех—пяти дней. Кожа в области проекции воспаленной слюнной железы напряжена, лоснится, однако ее цвет не изменен. У больных отмечается умеренная болезненность при пальпации пораженной железы.
В этот период больные часто жалуются на шум и боль в ухе (на стороне поражения), что обусловлено сдавливанием отечной железой евстахиевой трубы, их беспокоят затруднения при глотании и разговоре. Описанный при ЭП симптом Мурсу (небольшая гиперемия и отек слизистой в области устья выводного стенонова протока) может выявляться, по данным разных авторов, от 5 до 80 и более процентов случаев.
Как показывают исследования последних лет, лимфатический аппарат также вовлекается в процесс при ЭП, тем не менее увеличение регионарных лимфатических узлов у больных выявляется довольно редко (от 3 до 12%), что отчасти можно объяснить тем, что камуфлируется развивающимся отеком на стороне поражения. Развитие гепатолиенального синдрома для ЭП также не типично.
Лихорадочная реакция у больных ЭП сохраняется в течение всего периода разгара заболевания, которому соответствует развивающийся отек пораженной слюнной железы. Наблюдения показывают, что у детей разрешение отека происходит уже к девятому дню болезни, тогда как у взрослых оно может наступать несколько позднее. Пролонгирование лихорадочной реакции у больных ЭП, возможно, связано с последовательным вовлечением в патологический процесс других слюнных желез либо другой локализацией процесса (орхит, ЦНС и др.). Хотя для ЭП типично одноволновое течение заболевания, описаны случаи, когда у больных регистрировались две и даже три волны заболевания.
Согласно традиционным представлениям, иная локализация патологического процесса при ЭП (кроме слюнных желез) рассматривается как осложнение заболевания. Хотя эти поражения действительно регистрируются в более поздние сроки, тем не менее современные исследования позволяют рассматривать их как более тяжелые варианты течения заболевания (В. И. Покровский, С. Г. Пак, 2003), поскольку они обусловлены специфической тропностью вируса ЭП (см. таблицу 1).
| Таблица 1. Варианты локализации инфекционного процесса у больных ЭП. | ||||||||||||||||||||||||||||||||||||||||||||||||
| Органы поражения | Частота регистрации | |||||||||||||||||||||||||||||||||||||||||||||||
| Орхит/орхоэпидидимит (у мальчиков в постпубертатном периоде) | 15-35 % | |||||||||||||||||||||||||||||||||||||||||||||||
| Оофорит (у девочек в постпубертатном периоде) | ||||||||||||||||||||||||||||||||||||||||||||||||
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| В 26 | Эпидемический паротит | — | — |
| В 26.0 | Паротитный орхит | ||
| В 26.1 | Паротитный менингит | ||
| В 26.2 | Паротитный энцефалит | ||
| В 26.3 | Паротитный панкреатит | ||
| В 26.8 | Эпидемический паротит с другими осложнениями | ||
| В 26.9 | Эпидемический паротит без осложнений | ||
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация эпидемического паротита (Лобзин Ю.В., 2003) [2].
По типу:
А. Типичные формы:
· неосложненные: поражение только слюнных желез, одной или нескольких;
· осложненные: поражение слюнных желез и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, нефрит).
По степени тяжести:
· легкий;
· средний;
· тяжелый.
Б. Атипичные формы:
· стертая;
· инаппарантная.
В. Резидуальные явления эпидемического паротита:
· атрофия яичек;
· бесплодие;
· сахарный диабет;
· глухота;
· нарушение функций центральной нервной системы.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии: 2
Жалобы:
· температуры тела до 38,0- 40,0°С;
· головная боль;
· озноб;
· нарушение сна и аппетита;
· слабость, недомогание;
· болезненность при жевании и открывании рта;
· боли в области уха;
· сухость во рту.
Анамнез:
· острое начало заболевания;
· появление припухлости в околоушной области с одной стороны, через несколько дней с другой;
· контакт с больным;
· отсутствие вакцинации и перенесенного в прошлом эпидемического паротита.
Физикальное обследование
Характерные синдромы:
Интоксикационный синдром:
· Повышение температуры от субфебрильных цифр (при легкой степени тяжести) до 38,0-40,0°С (при средней и тяжелой степени тяжести). Лихорадка достигает максимальной выраженности на 1-2 день болезни и продолжается 4-7 дней, снижение температуры происходит литически. При осложненном течении эпидемического паротита интоксикация и лихорадка протекают волнообразно, каждая волна связана с появлением очередного осложнения.
Синдром поражения железистых органов
Паротит (одно- двустороннее поражение околоушных слюнных желез):
· умеренно болезненная припухлость в околоушной области спереди, снизу и сзади от ушной раковины, тестоватой консистенции, в центре уплотнение, мочка уха оттопырена, воспаленная железа заполняет ямку между шеей и нижней челюстью;
· при двустороннем поражении желез голова «грушевидной» формы, уши оттопырены;
· отечность клетчатки вокруг железы с распространением на щеку, височную область и область сосцевидного отростка (не всегда);
· кожа над припухлостью натянута, с трудом собирается в складку, имеет
обычную окраску, местная температура не изменена;
· положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки),
· положительный симптом Мурсона (при осмотре слизистой оболочки щек отечность и гиперемия вокруг устья околоушного (стенонова) протока околоушной железы);
· снижение саливации.
Субмаксиллит (одно- двустороннее поражение подчелюстных слюнных желез):
· под нижней челюстью пальпируется веретенообразное болезненное образование, тестоватой консистенции;
· отек мягких тканей, распространяющийся на шею (не всегда);
· снижение саливации.
Сублингвит:
· припухлость и болезненность в подбородочной области и под языком;
· снижение саливации;
· возможно развитие отека глотки, гортани, языка при выраженном увеличении подчелюстных, подъязычных слюнных желез.
Осложнения:
Панкреатит (поражение поджелудочной железы):
· повышение температуры тела;
· тошнота, рвота;
· боли в верхних отделах живота;
· жидкий стул или запоры.
Орхит (поражение половых желез):
· повышение температуры тела;
· боли в пораженном яичке с иррадиацией в паховую и бедренную области;
· увеличение яичка в 2-3 раза (чаще одностороннее поражение правого яичка);
· плотная консистенция;
· болезненность при пальпации;
· кожа мошонки гиперемирована;
· «первичный» орхит (предшествует увеличению околоушных слюнных желез);
· «сопутствующий» орхит (развивается одновременно с паротитом);
· «автономный» орхит (единственное» проявление болезни.
Простатит (поражение предстательной железы):
· боли в области промежности и заднего прохода;
· увеличение предстательной железы с помощью пальцевого исследования прямой кишки.
Оофорит (поражение женских половых желез):
· повышение температуры тела;
· слабость, недомогание;
· боли в подвздошной области.
Синдром поражения центральной и периферической нервной системы
Серозный менингит:
Серозный менингит сочетается с поражением других органов и систем, начинается через 3-6 дней после появления симптомов паротита:
· острое начало;
· резкое повышение температуры тела до 39,0-40,0°С;
· головная боль;
· повторная рвота;
· бессонница;
· гиперестезия;
· светобоязнь;
· гиперакузия;
· судороги;
· бред;
· положительные менингеальные симптомы (ригидность затылочных мышц, симптомы Брудзинского, Кернига).
В редких случаях симптомы серозного менингита опережают поражение слюнных желез.
Менингоэнцефалит развивается на 6-10 день заболевания, редкое, тяжелое осложнение эпидемического паротита:
· сильная головная боль;
· многократная рвота;
· адинамия;
· сонливость;
· заторможенность;
· потеря сознания;
· клонико-тонические судороги;
· парезы черепных нервов;
· гемипарезы;
· мозжечковая атаксия.
Мононевриты (поражение черепных нервов), преимущественно поражения VII пары по периферическому типу и VIII пары:
· при поражении слухового нерва – головокружение, нистагм, шум в ушах, снижение слуха.
Миелиты и энцефаломиелиты появляются на 10-12 день болезни, проявляются спастическим нижним парапарезом, нарушением функции тазовых органов (недержание стула, мочи).
Редкие осложнения эпидемического паротита: мастит, бартолинит, тиреоидит, нефрит, уретрит, геморрагический цистит, миокардит, дакриоцистит, поражение дыхательной системы, отек глотки, гортани, языка.
Критерии тяжести эпидемического паротита:
· выраженность симптомов интоксикации;
· наличие или отсутствие осложнений.
Легкая форма:
· симптомы интоксикации отсутствуют или слабо выражены (повышение температуры тела до субфебрильных цифр, незначительная слабость, недомогание, головная боль);
· осложнения отсутствуют.
Тяжелая форма:
· симптомы выраженной интоксикации: температура тела выше 40°С, резкая слабость, нарушение сна, тахикардия, снижение АД;
· осложнения множественные;
· токсикоз и лихорадка протекают в виде волн, каждая новая волна связана с появлением очередного осложнения.
Лабораторные исследования 5
Клинический анализ:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена.
Биохимический анализ:
· биохимический анализ крови: повышение активности амилазы;
· биохимический анализ мочи: повышение активности диастазы.
Серологический анализ крови:
· ИФА – выявление IgM к вирусу эпидемического паротита.
· РСК, РТГА – нарастание титра антител в 4 раза и более при исследовании парных сывороток (первая берется в начале заболевания, вторая через 2-3 недели), при однократном исследовании диагностический титр 1:80.
Молекулярно-генетический метод:
· ПЦР – выявление РНК вируса в слюне, смыве из носоглотки.
Инструментальные исследования:
· на амбулаторном уровне не проводятся.
Диагностический алгоритм
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне 5
Жалобы:
· температуры тела до 38,0-40,0°С;
· головная боль;
· озноб;
· нарушение сна и аппетита;
· слабость, недомогание;
· болезненность при жевании и открывании рта;
· боли в области уха;
· сухость во рту.
Анамнез:
· острое начало заболевания;
· появление припухлости в околоушной области с одной стороны, через несколько дней с другой;
· контакт с больным;
· отсутствие вакцинации и перенесенного в прошлом эпидемического паротита.
Физикальное обследование
Интоксикационный синдром:
· Повышение температуры от субфебрильных цифр (при легкой степени тяжести) до 38,0-40,0°С (при тяжелой степени тяжести). Лихорадка достигает максимальной выраженности на 1-2-й день болезни и продолжается 4-7 дней, снижение температуры происходит литически. При осложненном течении эпидемического паротита интоксикация и лихорадка протекают волнообразно, каждая волна связана с появлением очередного осложнения.
Синдром поражения железистых органов
Паротит (одно- двустороннее поражение околоушных слюнных желез):
· умеренно болезненная припухлость в околоушной области спереди, снизу и сзади от ушной раковины, тестоватой консистенции, в центре уплотнение, мочка уха оттопырена, воспаленная железа заполняет ямку между шеей и нижней челюстью;
· при двустороннем поражении желез голова «грушевидной» формы, уши оттопырены;
· отечность клетчатки вокруг железы с распространением на щеку, височную область и область сосцевидного отростка (не всегда);
· кожа над припухлостью натянута, с трудом собирается в складку, имеет обычную окраску, местная температура не изменена;
· положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки;
· положительный симптом Мурсона (при осмотре слизистой оболочки щек отечность и гиперемия вокруг устья околоушного (стенонова) протока околоушной железы);
· снижение саливации.
Субмаксиллит (одно- двустороннее поражение подчелюстных слюнных желез):
· под нижней челюстью пальпируется веретенообразное болезненное образование, тестоватой консистенции;
· отек мягких тканей, распространяющийся на шею (не всегда);
· снижение саливации.
Сублингвит:
· припухлость и болезненность в подбородочной области и под языком;
· снижение саливации;
· возможно развитие отека глотки, гортани, языка при выраженном увеличении подчелюстных, подъязычных слюнных желез.
Панкреатит (поражение поджелудочной железы):
· повышение температуры тела;
· тошнота, рвота;
· боли в верхних отделах живота;
· жидкий стул или запоры.
Орхит (поражение половых желез)
· повышение температуры тела;
· боли в пораженном яичке с иррадиацией в паховую и бедренную области;
· увеличение яичка в 2-3 раза (чаще одностороннее поражение правого яичка);
· «первичный» орхит (предшествует увеличению околоушных слюнных желез);
· «сопутствующий» орхит (развивается одновременно с паротитом);
· «автономный» орхит (единственное проявление болезни);
· плотная консистенция;
· болезненность при пальпации;
· гиперемия кожи мошонки.
Простатит (поражение предстательной железы)
· боли в области промежности и заднего прохода;
· увеличение предстательной железы с помощью пальцевого исследования прямой кишки.
Оофорит (поражение женских половых желез)
· повышение температуры тела;
· слабость, недомогание;
· боли в подвздошной области.
Синдром поражения центральной и периферической нервной системы
Серозный менингит:
Серозный менингит сочетается с поражением других органов и систем, начинается через 3-6 дней после появления симптомов паротита.
· острое начало;
· резкое повышение температуры тела до 39,0-40,0°С;
· головная боль;
· повторная рвота;
· бессонница;
· гиперестезия;
· светобоязнь;
· гиперакузия;
· судороги;
· бред;
· потеря сознания;
· положительные менингеальные симптомы (ригидность затылочных мышц, симптомы Брудзинского, Кернига).
В редких случаях симптомы серозного менингита опережают поражение слюнных желез.
Менингоэнцефалит развивается на6-10 день заболевания, редкое, тяжелое осложнение эпидемического паротита:
· сильная головная боль;
· многократная рвота;
· адинамия;
· сонливость;
· заторможенность;
· потеря сознания;
· клонико-тонические судороги;
· парезы черепных нервов;
· гемипарезы;
· мозжечковая атаксия.
Мононевриты (поражение черепных нервов), преимущественно поражения VII пары по периферическому типу и VIII пары:
· при поражении слухового нерва – головокружение, нистагм, шум в ушах, снижение слуха.
Миелиты и энцефаломиелиты появляются на 10-12 день болезни, проявляются спастическим нижним парапарезом, нарушением функции тазовых органов (недержание стула, мочи).
Редкие осложнения эпидемического паротита: мастит, бартолинит, тиреоидит, нефрит, уретрит, геморрагический цистит, миокардит, дакриоцистит, поражение дыхательной системы, отек глотки, гортани, языка.
Критерии тяжести эпидемического паротита:
· выраженность симптомов интоксикации;
· наличие или отсутствие осложнений.
Легкая форма:
· симптомы интоксикации отсутствуют или слабо выражены (повышение температуры тела до субфебрильных цифр, незначительная слабость, недомогание, головная боль), осложнения отсутствуют.
Тяжелая форма:
· симптомы выраженной интоксикации: температура тела выше 40°С, резкая слабость, нарушение сна, тахикардия, снижение АД;
· осложнения множественные;
· токсикоз и лихорадка протекают в виде волн, каждая новая волна связана с появлением очередного осложнения.
Лабораторные исследования 4:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена.
· ОАМ: протеинурия, цилиндрурия (при тяжелом течении заболевания).
· Биохимический анализ крови: повышение активности амилазы, диастазы.
Инструментальные исследования (по показаниям):
· спинномозговая пункция – при появлении общемозговой симптоматики, положительных менингеальных симптомах;
· УЗИ слюнных желез – для уточнения степени поражения;
· УЗИ органов брюшной полости – для определения степени поражения размеров и структуры ткани поджелудочной железы;
· УЗИ органов мошонки, малого таза – для определения степени поражения органов репродуктивной системы;
· ЭКГ – при нарушениях со стороны сердечно-сосудистой системы, для раннего выявления поражения сердца (при тяжелой степени тяжести);
· Рентгенография органов грудной клетки – при появлении подозрений на развитие воспалительных изменений в нижних отделах органов дыхания, в том числе пневмонии;
· ЭЭГ – при наличии очаговой неврологической симптоматики, судорог, признаков внутричерепной гипертензии.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК: лейкопения, лимфоцитоз, СОЭ не изменена;
· ОАМ: протеинурия, цилиндрурия (при тяжелом течении заболевания);
· Биохимический анализ крови: повышение активности амилазы, диастазы.
Серологический анализ крови:
· ИФА – выявление Ig M к вирусу эпидемического паротита.
· РСК, РТГА – нарастание титра антител в 4 раза и более при исследовании парных сывороток (первая берется в начале заболевания, вторая через 2-3 недели), при однократном исследовании диагностический титр 1:80.
Молекулярно-генетический метод:
· ПЦР – выявление РНК вируса в слюне, смыве из носоглотки.
Инструментальные исследования (по показаниям):
· спинномозговая пункция – при выявлении общемозговой симптоматики, положительных менингеальных симптомах;
· УЗИ слюнных желез – для уточнения степени поражения;
· УЗИ органов брюшной полости – для определения степени поражения размеров и структуры поджелудочной железы;
· УЗИ органов мошонки, малого таза – для определения степени поражения органов репродуктивной системы;
· ЭКГ – при нарушениях со стороны сердечно-сосудистой системы, для раннего выявления поражения сердца (при тяжелой степени тяжести);
· Рентгенография органов грудной клетки – при появлении подозрений на развитие воспалительных изменений в нижних отделах органов дыхания, в том числе пневмонии;
· ЭЭГ – при наличии очаговой неврологической симптоматики, судорог, признаков внутричерепной гипертензии.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Гнойный паротит | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, припухлость в околоушной области. | Консультация хирурга | Лихорадка выше 390С. Припухлость в области слюнных желез резко болезненная, плотная с постепенным размягчением и флюктуацией. Поражение всегда одностороннее. Выделение гноя из устья стенонова протока. В ОАК лейкоцитоз с нейтрофильным сдвигом влево, повышенная СОЭ. |
| Инфекционный мононуклеоз | Общие симптомы: острое начало, лихорадка, симптомы интоксикации, припухлость в околоушной, подчелюстной областях. | Консультация инфекциониста | Увеличение шейных лимфатических узлов, расположенных в виде цепочек по ходу грудинно-ключично-сосцевидных мышц, ангина, гепатоспленомегалия, сыпь, возможно наличие желтушного синдрома. Упорная длительная лихорадка. В ОАК лейкоцитоз с нейтрофильным сдвигом влево, ускоренная СОЭ. Диагноз подтверждается при выявлении в крови атипичных мононуклеаров и нарастании титра антител, агглютинирующих чужеродные эритроциты (реакция Пауля-Буннеля). |
| Лимфогранулематоз | Общие симптомы: припухлость в околоушной, подчелюстной областях. |
Окончательный диагноз лимфогранулематоза подтверждается результатами биопсии лимфатического узла.
Изменений в ОАК нет.
В ОАК тромбоцитопения, анемия.
Алгоритм дифференциально-диагностического поиска при наличии у больного припухлости в подчелюстной и околоушной областях
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Апротинин (Aprotinin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Ацетазоламид (Acetazolamide) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Лоратадин (Loratadine) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Натрия хлорид (Sodium chloride) |
| Омепразол (Omeprazole) |
| Панкреатин (Pancreatin) |
| Пантопразол (Pantoprazole) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Фуросемид (Furosemide) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
В амбулаторных условиях осуществляется лечение легких и среднетяжелых форм эпидемического паротита без осложнений.
Немедикаментозное лечение:
· Режим: постельный в остром периоде болезни (7-10 дней).
· Диета №2: обильное питьё, кислые фруктовые соки и морсы, вода с лимонным соком (для стимуляции секреции слюны слюнными железами). Пища жидкая, полужидкая, молочно-растительная, ограничение хлебобулочных, макаронных изделий, жирных, жареных блюд, капусты. Разрешается черный хлеб, рис, картофель.
· Местно на область слюнных желез сухое тепло.
· Уход за полостью рта, полоскание ротоглотки (теплой кипяченой водой, отваром трав, 2% раствором гидрокарбоната натрия, антисептиками) 4-6 раз в сутки.
· При орхите – ношение суспензория.
Медикаментозное лечение
Этиотропная терапия: не проводится.
Патогенетическая терапия
Детоксикационная терапия:
· обильное питье из расчета 20-40 мл/кг.
Десенсибилизирующая терапия:
один из нижеперечисленных препаратов:
· хлоропирамин 25 мг, по 1 таблетке внутрь 3 раза в сутки, 5-7 дней [УД – С];
или
· цетиризин 5 мг, 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B],
или
· лоратадин 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B].
Витаминотерапия для регуляции окислительно-восстановительных процессов, антиоксидантной целью:
· аскорбиновая кислота 50 мг, по 2 драже внутрь 3 раза в сутки, курс 2 недели.
Перечень дополнительных лекарственных средств
· ибупрофен200 мг, 400 мг, внутрь [УД-А];
или
· диклофенак 75 мг/2 мл, в/м [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А].
· хлоропирамин 25 мг, внутрь [УД – С];
или
· цетиризин 5 мг, 10 мг, внутрь [УД – B];
или
· лоратадин 10 мг, внутрь [УД – B].
Показания для консультации специалистов:
· консультация хирурга: при развитии клиники острого живота и решения вопроса об оперативном лечении тяжелой формы орхита;
· консультация эндокринолога: при развитии сахарного диабета и ожирения в исходе эпидемического паротита;
· консультация гастроэнтеролога: при поражении поджелудочной железы;
· консультация уролога: при поражении половых желез и предстательной железы;
· консультация акушера-гинеколога: при эпидемическом паротите у беременных женщин, у лиц с поражением женских половых желез.
Профилактические мероприятия [1- 3, 6, 7]:
Изоляция до 9-го дня с момента заболевания. Заключительная дезинфекция в очагах не проводится. Помещение проветривают и проводят влажную уборку с использованием дезинфицирующих средств.
Среди контактных разобщению сроком на 21 день подлежат дети до 10 лет, не болевшие эпидемическим паротитом и не привитые. С 10 дня контакта проводят систематическое медицинское наблюдение (осмотр, термометрия).
В очагах эпидемического паротита определяется круг лиц, подлежащих иммунизации по эпидемическим показаниям. Иммунизации подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие эпидемическим паротитом ранее, не привитые (или однократно привитые), с неизвестным инфекционным и прививочным анамнезом, а также лица, у которых при серологическом обследовании не выявлены антитела в защитных титрах к вирусу эпидемического паротита. Иммунизация против эпидемического паротита по эпидемическим показаниям проводится в течение 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный в соответствии с инструкцией по его применению. Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие- изготовитель) вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
Специфическую профилактику проводят живой вакциной ККП в 12 месяцев, ревакцинацию – в 6 лет.
Мониторинг состояния пациента:
· повторный осмотр участкового врача через 2 дня или раньше, если пациенту стало хуже, появились лихорадка выше 38 о С, повторная рвота, сильная головная боль, сонливость, вялость;
· информировать пациента, в какой ситуации необходимо вновь обратиться к врачу;
· направить больного на стационарное лечение: при появлении осложнений со стороны нервной системы (нарушение сознания, бред, судороги, менингеальные симптомы), желудочно-кишечного тракта (боли в верхних отделах живота, повторная рвота), мочеполовой системы (боли в паховой области, увеличение яичка).
Индикаторы эффективности лечения
· купирование симптомов заболевания;
· отсутствие осложнений.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения [1-3, 4, 6, 7]
Немедикаментозное лечение:
· Режим: постельный в остром периоде болезни (7-10 дней).
· Диета №2: обильное питьё, кислые фруктовые соки и морсы, вода с лимонным соком (для стимуляции секреции слюны слюнными железами). Пища жидкая, полужидкая, молочно-растительная, ограничение хлебобулочных, макаронных изделий, жирных, жареных блюд, капусты. Разрешается черный хлеб, рис, картофель.
· Местно на область слюнных желез сухое тепло.
· Уход за полостью рта, полоскание ротоглотки (теплой кипяченой водой, отваром трав, 2% раствором гидрокарбоната натрия, антисептиками) 4-6 раз в сутки.
· При орхите – ношение суспензория.
Медикаментозное лечение
Этиотропная терапия не разработана.
Десенсибилизирующая терапия:
один из нижеперечисленных препаратов:
· хлоропирамин 25 мг, по 1 таблетке внутрь 3 раза в сутки, 5-7 дней [УД – С];
или
· цетиризин 5 мг, 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин 10 мг, по 1 таблетке внутрь 1 раз в сутки, 5-7 дней [УД-B].
Патогенетическое лечение эпидемического паротита с осложнениями
| Серозный менингит | Панкреатит | Орхит | Бактериальные осложнения |
| ГКС-терапия Один из нижеперечисленных препаратов -Преднизолон, ампулы 30 мг/мл, 25 мг/млиз расчета 2 мг/кг/сут. в/в, в/м; -Дексаметазон, ампулы 4 мг/мл из расчета 0,2 мг/кг/сут., курс лечения до 3-х суток. Дегидратационная терапия с 4-5 дня заболевания Фуросемид, ампулы 10 мг/мл по 2,0 мл (в тяжелых случаях до 100 мг/сут.), курс лечения 1-3 дня; -маннитол (10, 15 и 20%) – 400,0 мл в/в кап.в течение 10-20 мин. (при угрозе отека мозга); -ацетазоламид 250 мг, по 1 таблетке в сутки | Антисекреторная терапия Один из нижеперечисленных препаратов -Пантопразол 20мг, 40 мг внутрь 2 раза в сутки, -Омепразол20 мг, 40 мг 2 раза в сутки. Ингибиторы протеаз -Апротинин 10000 ЕД, ампулы, в/в капельно, курс 5-7 дней. Лечение недостаточности экзокринной функции поджелудочной железы -Панкреатин 10000, 25000 Ед. на прием пищи | ГКС-терапия |
-Преднизол он 5 мг, внутрь 40-60 мг на 5-7 дней, с последующим ежедневным уменьшением дозы на 5 мг
Один из нижеперечисленных препаратов
-Амоксициллин+клавулоновая кислота 500/125 мг, 875/125 мг по 1 таблетке 2-3 раза в день, курс 7-10 дней;
-Цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней;
-Цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней.
Перечень дополнительных лекарственных средств
· ибупрофен 200 мг, 400 мг, таблетки внутрь [УД-А];
· или диклофенак 75 мг/2 мл, ампулы в/м [УД – А].
· или парацетамол 500 мг, таблетки внутрь [УД – А].
· хлоропирамин 25 мг, таблетки внутрь [УД – С];
· или цетиризин 5 мг, 10 мг, таблетки внутрь [УД-B],
· или лоратадин 10 мг, таблетки внутрь [УД-B].
· преднизолон, 30 мг/мл, 25 мг/мл, ампулы в/м, в/в;
· дексаметазон, 4 мг/мл, ампулы в/м, в/в;
· фуросемид, 10 мг/2,0 мл, ампулы в/м, в/в;
· маннитол 10, 15 и 20% 400,0 мл флакон, в/в;
· ацетазоламид 250 мг, таблетки внутрь;
· пантопразол 20, 40 мг таблетки, или
· омепразол 20, 40 мг таблетки;
· апротинин 10000 ЕД, ампулы, в/в.
· панкреатин 10000, 25000 ЕД, капсулы;
· амоксициллин+клавулоновая кислота 500/125 мг, 875/125 мг, таблетки или
· цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г в/м, в/в, или
· цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, в/м, в/в;
· 0,9% раствор хлорида натрия, 400, флакон в/в;
· 5% раствора декстрозы, 400,0, флакон в/в;
· меглюмина натрия сукцинат, 400,0, флакон в/в.
Хирургическое вмешательство:
· при тяжелом течении орхита – рассечение белочной оболочки яичка.
Другие виды лечения: нет.
Показания для консультации специалистов
· консультация хирурга: для дифференциальной диагностики с острыми хирургическими заболеваниями брюшной полости, решения вопроса об оперативном лечении тяжелой формы орхита;
· консультация эндокринолога: при развитии сахарного диабета и ожирения в исходе эпидемического паротита;
· консультация гастроэнтеролога: при поражении поджелудочной железы;
· консультация уролога: при поражении половых желез и предстательной железы;
· консультация акушера-гинеколога: при эпидемическом паротите у беременных женщин, у лиц с поражением женских половых желез;
· консультация клинического фармаколога: для коррекции и обоснования лечения.
Показания для перевода в отделение интенсивной терапии и реанимации
· тяжелые формы эпидемического паротита с выраженными неврологическими нарушениями, развитием неотложных состояний (дыхательная, сердечно-сосудистая недостаточность, признаки угнетения сознания).
Индикаторы эффективности лечения:
· купирование симптомов заболевания;
· отсутствие осложнений;
· нормализация лабораторных показателей – ОАК, биохимического анализа крови;
· восстановление трудоспособности.
Дальнейшее ведение:
· Контроль за выпиской и установлением диспансерного наблюдения за реконвалесцентами. Выписку больного из стационара после перенесенного паротита, проводят по клиническим показаниям и при отсутствии осложнений не ранее 9 дней от начала заболевания. Пациенты, перенесшие эпидемический паротит с осложнениями подлежат диспансерному наблюдению у соответствующих специалистов, которые определяют программу и срок диспансерного наблюдения, снятие с диспансерного учета после стойкого исчезновения остаточных явлений.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение – боксы или маломестные палаты):
· среднетяжелые и тяжелые формы с осложнениями;
· наличие факторов риска (хронические заболевания, иммунодефицитные состояния);
· эпидемиологические показания – лица, проживающие в семейных общежитиях, коммунальных квартирах, неблагоприятных социальных условиях.
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
Ig G иммуноглобулины G
Ig M иммуноглобулины М
АД артериальное давление
ИФА иммунноферментный анализ
МЕ Международные единицы
ОАК общий анализ крови
ОАМ общий анализ мочи
ПЦР полимеразная цепная реакция
РНК рибонуклеиновая кислота
РСК реакция связывания комплемента
РТГА реакция торможения гемагглютинации
СМЖ спинномозговая жидкость
СОЭ скорость оседания эритроцитов
УЗИ ультразвуковое исследование
ЭКГ электрогардиография
ЭЭГ эхоэнцефалогроафия
Список разработчиков протокола:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», профессор, проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный инфекционист МЗСР РК.
2) Ким Антонина Аркадьевна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», доцент, заведующая кафедрой инфекционных болезней и дерматовенерологии.
3) Нурпеисова Айман Женаевна – КГП «Поликлиника №1» Управления здравоохранения Костанайской области, заведующая гепатологического центра, врач-инфекционист высшей категории, главный внештатный инфекционист.
4) Мажитов Талгат Мансурович – доктор медицинских наук, АО «Медицинский университет Астана», профессор кафедры клинической фармакологии и интернатуры.
Конфликт интересов: отсутствует.
Список рецензентов: Доскожаева Сауле Темирбулатовна – Доктор медицинских наук, АО «Казахский медицинский университет непрерывного образования», проректор по учебной работе, заведующая кафедрой инфекционных болезней с курсом детских инфекций.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.




