Чем лечить печеночную энцефалопатию
Печёночная энцефалопатия: лечение, прогноз.
ЛЕЧЕНИЕ ПЕЧЁНОЧНОЙ ЭНЦЕФАЛОПАТИИ
Лечебная тактика больных ПЭ в первую очередь направлена на устранение факторов, способствующих поддержанию или прогрессированию ПЭ: остановку желудочно-кишечного кровотечения, ликвидацию анемии, инфекции, отказ от алкоголя, отмену больших доз диуретиков и седативных препаратов.
Лечение больных с ОПечН или декомпенсацией ХПечН должно проводиться в условиях отделений интенсивной терапии. Ведение больных в этих состояниях предусматривает поддержание основных жизненно важных функций организма.
Интенсивная терапия проводится в условиях постоянного мониторинга сознания и степени энцефалопатии, показателей гемодинамики (ЧСС, АД, ЦВД), дыхания (ЧДД, SaO2), Нв и Нt, электролитных показателей (К+, Na+), уровня гликемии, биохимических анализов, коагулограммы и др. При развитии дыхательной недостаточности необходимо обеспечить адекватную искусственную вентиляцию лёгких.
В задачи инфузионной терапии входят: восполнение объёма циркулирующей крови, нормализация микроциркуляции, коррекция водно-электролитных и кислотно-основных нарушений, уменьшение уровня интоксикации за счёт дилюции токсинов и стимуляции диуреза. Инфузионная терапия проводится растворами кристаллоидов, глюкозы, крахмалов и декстранов. Для устранения нарушений в системе гемостаза может потребоваться переливание свежезамороженной плазмы, при выраженной анемии – эритроцитной массы. При угнетении сократительной способности миокарда назначают препараты с инотропным действием – норадреналин, добутамин. Развитие полиорганной недостаточности требует соблюдения всех принципов ведения больных в критических состояниях.
1. Диета.
Особое внимание у больных ПечН следует уделять коррекции белковой недостаточности, поскольку при возрастании белковой нагрузки на печень могут усугубляться признаки ПЭ. Соблюдение диеты больными приводит к уменьшению образования аммиака и других токсинов в толстой кишке и соответствующему снижению гипераммониемии.
В случаях хронической ПЭ рекомендуется ограничить потребление белка до 1 г на 1 кг массы тела, а при прогрессировании печёночной энцефалопатии до III-IV стадии – до 20-30 г/сут. Во время выздоровления содержание белка увеличивают на 10 г/сут через день. После ликвидации признаков ПЭ количество вводимого в организм белка может быть увеличено до 80-100 г/сут. Предпочтение следует отдавать растительным белкам, поскольку они имеют меньший аммониегенный эффект и содержат небольшое количество ароматических аминокислот.
В качестве источников энергии у больных ХПечН используют глюкозу и жиры. Считается, что за счет глюкозы потребности в небелковых калориях должны удовлетворяться на 50-60%. За счёт жиров у больных ХПечН удовлетворяется 40-50% потребностей в небелковой энергии. Установлено, что при ЦП окисление введённых липидов и их клиренс не нарушены.
Имеются специальные смеси для проведения энтерального питания, например Нутриэн Гепа (Нутритек, Россия). Это специализированная смесь с повышенным содержанием разветвлённых аминокислот и пониженным – ароматических аминокислот, предназначенная для использования у больных с заболеваниями печени и печёночной энцефалопатией. По количеству и качеству питательных веществ смесь соответствует современным подходам к предупреждению и лечению белково-энергетических нарушений у больных печёночной недостаточностью (ПечН) с целью нормализации азотистого баланса, питательного статуса, разрешения ПЭ. В одном литре продукта содержится 26 г белка, 24 г жиров, 170 г углеводов. Белок представлен на 50% легко усвояемым нативным белком молока с соотношением казеин/сывороточный белок равным 1: 1 и на 50% смесью кристаллических аминокислот L-лейцина, L-изолейцина, L-валина в соотношении 9: 5: 4. Жиры включают смесь среднецепочечных триглицеридов (50%) с натуральными растительными маслами. Отношение среднецепочечных к длинноцепочечным триглицеридам составляет 1: 1. Углеводы включают смесь мальтодекстрина и сахарозы. С целью обеспечения потребности в белках используются специальные растворы аминокислот для парентерального введения с приставкой Гепа. В соответствии с рекомендациями ESPEN (2009) растворы аминокислот назначяются при ПЭ III-IV стадии.
2. Медикаментозная терапия.
Лекарственные препараты, применяемые в терапии ПЭ, различаются по механизму действия и точки приложения. Одно из основных мест занимают лекарственные средства, снижающие гипераммониемию. Этот эффект достигается за счёт уменьшения образования аммиака в кишечнике, усиления обезвреживания аммиака в печени и связывания аммиака в крови.
Лактулоза (β-галактозидофруктоза) представляет собой синтетический дисахарид, который расщепляется в толстой кишке под действием микрофлоры на молочную и уксусную кислоты. В свою очередь снижение рН кишечника, припятствует размножению бактерий-амминопродуцентов и всасыванию аммиака. Лактулоза считается «золотым стандартом» лечения больных ПЭ. Доза препарата составляет 15-45 мл каждые 8-12 часов до получения стула 2-3 раза в сутки. В случае невозможности использования лактулозы per os назначяются клизмы в объёме 300 мл лактулозы на 700 мл воды. Положительный эффект применения лактулозы отмечается у 60-70% больных с ПЭ.
Неомицин считается альтернативой невсасывающимся дисахаридам. Неомицин назначается в случае непереносимости невсасывающихся дисахаридов или при невозможности наблюдения за их воздействием, например у больных с диареей. Неомицин оказывает воздействие на микрофлору кишечника, вырабатывающую аммиак. Неомицин плохо всасывается в кишечнике, поэтому его токсичность (нефро- и ототоксичность) может возникать в результате длительного приёма. Доза препарата составляет от 3 до 6 г/сут в течение первых 2-3 дней, затем следует снизить дозу до 1-2 г/сут.
При проведении лечения Гепа-Мерцем используют следующие схемы: на 1-м этапе препарат вводят внутривенно по 20-40 г в сутки в течение 7 дней, на 2-м этапе препарат назначают per os по 18 г/сут в течение 14 дней.
a-Кетоглюконат орнитина усиливает обезвреживание аммиака в крови. Препарат вводят внутривенно в дозе 15-25 г/сут или внутримышечно – 2-6 г/сут в зависимости от тяжести ПЭ. Механизм гипоаммониемического действия схож с Гепа-Мерцем.
Для лечения ПЭ применяют лекарственные средства, механизм действия которых направлен на уменьшение тормозных процессов в ЦНС. Наиболее известным из них является антагонист бензодиазепиновых рецепторов – флумазенил. Флумазенил назначают внутривенно струйно в дозе 0, 8-1 мг, после улучшения состояния больного переходят на пероральный приём препарата в дозе 50 мг/сут. В клинических исследованиях у 560 больных ХПечН было установлено, что в группе, где назначали флумазенил, уменьшение степени ПЭ наблюдали у 15% больных, в контрольной группе улучшение наступило лишь у 3% больных.
Дополнительно для подавления флоры кишечника, которая продуцирует аммиак и другие токсины, назначают приём антибиотиков (рифаксимин, метронидазол, ципрофлоксацин, ванкомицин, неомицин). Наиболее часто в практике используются метронидазол-800 мг/сут, ванкомицин-0, 6-2, 0 г/сут и ципрофлоксацин-500 мг/сут. Длительность терапии антибактериальными препаратами обычно составляет 5 дней. Назначение антибиотиков сочетают с применением высоких клизм, позволяющих очистить толстую кишку на максимальном протяжении. Санация кишечника с целью удаления азотсодержащих субстанций особенно актуальна при желудочно-кишечных кровотечениях.
Гепасол А представлен фирмой производителем как специальное средство для парентерального питания. В состав препарата входят L-аргинин, аспарагиновая кислота, сорбит, L-яблочная кислота, витамины и электролиты. Энергетическая ценность 1000 мл составляет 200 ккал. Однако основным лечебным действием Гепасола А служит его способность снижать выраженность гипераммониемии. L-аргинин и аспарагиновая кислота относятся к числу важных субстратов орнитинового цикла синтеза мочевины, который происходит в печени. Яблочная кислота служит основой для пополнения запасов аспарагина в организме. Показаниями к назначению являются ПЭ на фоне острых и хронических заболеваний печени, ПЭ после наложения портосистемных анастамозов. Отмечен положительный эффект от применения Гепасола А у больных с ПЭ I-II степени. Гепасол А вводят внутривенно в дозе 500 мл, возможно повторное введение каждые 12 ч. Однако при углублении тяжести ПЭ больных переводили на терапию L-орнитином-L-аспартатом.
3. Окклюзия шунтов.
Одной из причин развития ПЭ является формирование портокавальных шунтов. Крупные спонтанные портокавальные шунты обычно сочетаются со стойкой ПЭ и могут привести к госпитализации больного в состоянии комы. У больных ХПечН ПЭ может также возникать после ТВПШ. Лечебная тактика подразумевает окклюзию шунтов в случае постоянной и рефрактерной энцефалопатии. Большая часть эпизодов ПЭ развивается через 2 месяца после ТВПШ и хорошо отвечает на лечение лактулозой. С течение времени происходит уменьшение просвета шунтов, что тоже может привести к регрессу энцефалопатии. При тяжёлой ПЭ производят окклюзию портосистемных шунтов рентгенэндоваскулярными методами. Считается, что рентгенэндоваскулярные методы более безопасна по сравнению с хирургическими методами.
4. Применение экстракорпоральных методов детоксикации.
Потенциально эффективными методами терапии критических состояний, к которым относится ПечН, являются экстракорпоральные методы лечения (ЭМЛ). В настоящий момент ЭМЛ стали неотъемлемым компонентом терапии больных в критических состояниях: 67-84% больным, находящихся в отделениях интенсивной терапии, проводится эктракорпоральная детоксикация. В основе действие ЭМЛ на организм больного лежит снижение уровня интоксикации, коррекция уремических нарушений, контроль водно-электролитного и кислотно-основного обменов.
У больных с ПечН экстракорпоральная поддержка направлена на создание условий для восстановления функции печени. На данный момент ЭМЛ используются как «мост» для трансплантации, т. е. жизнь больного, поддерживается максимально долго с целью подбора донорского органа и выполнения успешной операции. В других случаях ЭМЛ создает условия для регенерации гепатоцитов и восстановления функции печени.
На протяжении нескольких десятилетий для поддержания функции печени и борьбы с осложнениями ПечН использовались следующие виды ЭМЛ (табл. ).
Печеночная энцефалопатия
Печеночная энцефалопатия является потенциально обратимым расстройством нервной системы, связанным с нарушениями обмена веществ при печеночноклеточной недостаточности либо в результате портосистемного шунтирования крови. Это проявление болезней печени считается одним из самых тяжело протекающих. Печеночная энцефалопатия сопровождается когнитивными нарушениями, которые могут серьезно влиять на состояние пациента и усложнять уход за ним.
Симптомы
Печеночная энцефалопатия протекает в несколько стадий, на которых выраженность клинических проявлений различается. В целом заболевание сопровождается широким набором психических и неврологических нарушений. Основные из них описаны ниже.
Расстройства сна. У больных печеночной энцефалопатией вначале появляется сонливость. В дальнейшем происходит инверсия (радикальное изменение) нормального ритма бодрствования и сна.
Нарушения сознания. При данном заболевании обычно отмечается снижение количества спонтанных действий. Больной редко фиксирует взгляд, у него наблюдаются апатия и заторможенность, на вопросы отвечает кратко. При дальнейшем ухудшении состояния человек, страдающий печеночной энцефалопатией, реагирует только на интенсивные стимулы.
Изменения личности. У больных может наблюдаться потеря интереса к семье, ребячливость. Причем эти изменения нередко сохраняются даже в период ремиссии, что свидетельствует о вовлечении лобных долей мозга в патологический процесс. При печеночной энцефалопатии больные могут пребывать в состоянии эйфории или игривом настроении.
Расстройства интеллекта. Нарушения когнитивных функций (памяти, внимания и т. д.) могут быть легкими и сильно выраженными. В тяжелых случаях наблюдается спутанность сознания.
Нарушения речи. У больных печеночной энцефалопатией голос становится монотонным, а речь – невнятной, медленной. В дальнейшем нарушения речи могут стать еще более тяжелыми (дисфазия).
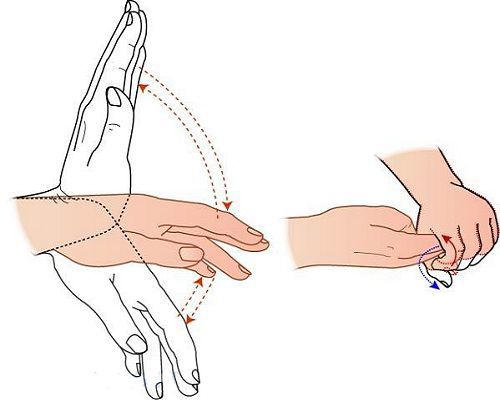
Хлопающий тремор. При данном заболевании наблюдается характерное хлопающее (сгибательно-разгибательное) движение кисти при вытянутых руках и широко расставленных пальцах.
Кома. Вначале может напоминать обычный сон, но в дальнейшем больной перестает реагировать на внешние раздражители полностью.
Диагностика
Для оценки тяжести заболевания могут использоваться специальную шкалу (West Haven), которая учитывает эмоциональный статус, состояние сознания, выраженность двигательных нарушений и т. д. Больным могут назначить ЭЭГ, сделать анализы для определения концентрации аммиака в крови.
Лечение

Лечебное питание. Больным с печеночной энцефалопатией может быть показано частое дробное питание. Рекомендуется принимать понемногу пищи несколько раз в течение дня, а также перед сном. Не допускается появление чувства голода. При данном заболевании может быть предпочтительна низкопротеиновая диета. Суточное потребление белка может составлять 1,2–1,5 г на каждый килограмм массы тела.
Трансплантация печени. Это может быть единственным способом терапии тяжелых форм печеночной энцефалопатии, которые не удается вылечить консервативно. Данный синдром сам по себе не является показанием к трансплантации. Однако она может быть рекомендована в тех случаях, когда печеночная энцефалопатия значительно снижает качество жизни пациента и не поддается другим видам терапии. Тогда трансплантация возможна даже при удовлетворительном состоянии печени.
Печеночная энцефалопатия
Комплекс часто обратимых в начальной стадии и необратимых в конечной стадии нервно-мышечных и психических нарушений, возникающих вследствие выраженной печеночной недостаточности, в настоящее время рассматривается в качестве синдрома печеночной энцефалопатии. Наряду с истинной печеночной энцефалопатией выделяют и так называемые псевдопеченочные энцефалопатии.
Этиология и патогенез
Известны два варианта возникновения и прогрессирования печеночной энцефалопатии: 1) при острой печеночной недостаточности вследствие появления выраженного печеночно¬го некроза (а) у больных с острыми токсическими гепатитами, ассоциированными с воздействием пищевых и/или так называемых промышленных ядов, с некоторыми лекарствен¬ными препаратами, (б) с тяжелым острым алкогольным гепатитом, (в) с острым вирусным гепатитом, (г) у больных с эндо¬генными токсическими гепатозами, возникающими после портосистемного шунтирования крови, операции отключения тонкой кишки и острой жировой печени беременных; 2) при хронической печеночной недостаточности, обычно возникающей при поздних стадиях цирроза печени.
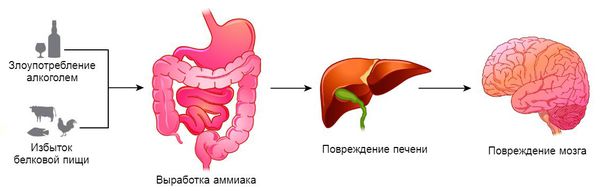
Патогенез печеночной энцефалопатии до настоящего времени не совсем ясен, хотя уже многое известно. Предполагается наличие определенной связи между появлением отека и функциональных нарушений, с одной стороны, и воздействием нейротоксинов и возникновением аминокислотного дисбаланса — с другой, появляющихся вследствие печеночно-клеточной недостаточности и/или портосистемного шунти¬рования крови. Это приводит к нарушению проницаемости гематоэнцефалитического барьера, изменению активности ионных каналов, нарушению нормальных процессов нейротрансмиссии и обеспечения нейронов макроергическими соединениями. Токсическое воздействие продуктов метаболизма азотистых соединений на центральную нервную сис¬тему приводит к появлению печеночной энцефалопатии. Аммиак и ароматические аминокислоты, наряду с производными индола и фенола, метионином и меркаптанами, являющимися продуктами бактериального гидролиза серосодержащих аминокислот (метионин, цистин, цистеин) в кишечнике, — основные эндогенные нейротоксины, уровень которых в крови при печеночной энцефалопатии обычно повышен. Механизм действия меркаптанов ассоциируется с ингибированием Na+K+ АТФазы в мембранах нервных клеток и увели-чением транспорта ароматических аминокислот в головной мозг.
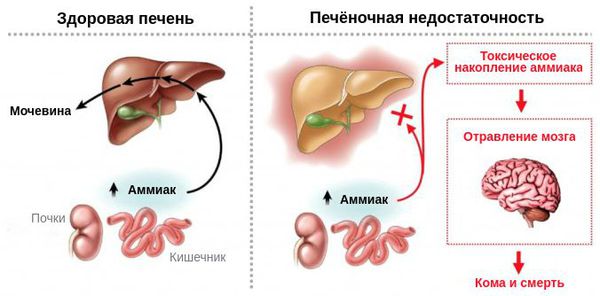
Известно, что аммиак преимущественно образуется в толстой и частично в тонкой кишке (при гидролизе белка и моче¬вины кишечной микрофлорой, распаде глутамина — основно¬го источника энергии клеток слизистой оболочки), в почках — при дезаминировании различных аминокислот, возникнове¬нии гипокалиемии, в мышцах (с увеличением физической на¬грузки, приводящей к окислительному дезаминированию адениловой кислоты). Около 50 процентов образующегося аммиака возникает при расщеплении белков в печени. Метаболизм аммиака и аминогрупп аминокислот в цикле Кребса с образованием мочевины и глутамина происходит в печени.
Гипераминоацидемия и гипераммониемия при циррозе пе¬чени ассоциирована в основном с нарушением способности клеток печени производить мочевину и глутамин, появлением коллатеральных внепеченочных и внутрипеченочных портокавальных анастомозов, по которым венозная кровь, содержа¬щая различные кишечные токсины, включая и аммиак, посту¬пает в систему большого круга кровообращения, минуя мета-болизм в печени. Аммиак в неионизированной форме поступает в головной мозг через гематоэнцефалический барьер, > стимулируя перенос ароматических кислот, также поступающих в головной мозг.
Клинические проявления печеночной энцефалопатии
Своевременная диагностика печеночной энцефалопатии имеет существенное значение для лечения больных и прогно¬за заболевания. В клинической картине печеночной энцефалопатии обычно выделяют 4 или 5 стадий. В частности, при выделении 4 стадий первая стадия печеночной энцефалопатии рассматривается в качестве продромальной стадии, для которой характерно нарушение поведения больного различного характера, в частности, несоответствующий обстановке эмоциональный статус: снижение активности и способности к концентрации внимания, апатия; замедление психических реакций и речи, периодическое оцепенение с фиксацией взгляда или, наоборот, эйфория с некоторым психомоторным возбуждением, реже агрессивность с негативизмом, но с со¬хранением ориентации и критики. В этой стадии у больного возникает снижение умственной способности (нарушение арифметического счета), часто отмечаются расстройства сна:
бессонница ночью и сонливость днем.
Во второй стадии становятся заметными более глубокие неврологические и психические нарушения. Больной совершает стереотипные движения, бесцельные и бессмысленные по¬ступки. Часть больных становятся неопрятными, фамильярными или агрессивными по отношению к больничному персоналу; отмечается оглушенность, характерен неспецифический симптом > тремора (астерикса).
Для третьей стадии характерен комплекс общемозговых, пирамидных и экстрапирамидных расстройств. Выраженные нарушения сознания (ступор) прерываются иногда кратко¬временным возбуждением, недержанием мочи, нарушением зрачковых рефлексов, появлением скрипа зубов, фибрилярных подергиваний и судорог мышц, иногда расстройств чувствительности или возникновением гиперрефлексии и моторной слабости. Возможны и пирамидные расстройства: костно-сухожильная гиперрефлексия, клонус коленной чашечки и стопы, двусторонний симптом Бабинского. При невроло-гическом исследовании выявляют и выраженные экстрапира¬мидные знаки: мышечную гипертонию конечностей пласти¬ческого типа с мышечными болями, ригидность скелетной мускулатуры, маскообразность лица с гипомимией, дизартрию, замедление произвольных движений. На этой же стадии комы, иногда и ранее, выявляется характерный печеночный запах изо рта, обусловленный выделением с выдыхаемым воз-духом летучих ароматических соединений кишечного проис¬хождения, в норме метаболизируемых печенью: индолов, меркаптанов и жирных кислот с короткой цепью.
Четвертая стадия рассматривается в качестве печеночной комы, которая в начальной стадии обычно неглубокая, часто с периодами ясного сознания или возбуждения. В этот период у больных зрачки умеренно сужены, отмечаются глубокие сухожильные рефлексы, однако реакции на болевые раздражители сохранены; выявляются ригидность мышц и > тремор. По мере прогрессирования комы отмечается снижение артериального давления (АД), учащение частоты дыхания, появляются дыхание типа Куссмауля или Чейна—Стокса, мидриаз; отсутствует реакция зрачков на свет. В конечной стадии глубокой и необратимой комы исчезают рефлексы, болевая чувствительность и периоды возбуждения.
Часть исследователей выделяют эндогенную печеночную форму (первичная печеночная кома, острая дистрофия печени, острая печеночная недостаточность) и экзогенную форму (вторичная печеночная кома, гепатопортальная энцефалопатия, портокавальная энцефалопатия), при которых степень выраженности нейропсихических симптомов колеблется от латентной формы (0) до выраженной комы (4). Главный кри¬терий определения стадии синдрома печеночной энцефалопатии — состояние сознания больного. В качестве этиологических аспектов эндогенной печеночной комы рассматривают¬ся острые заболевания печени, приводящие к печеночно-клеточной недостаточности; экзогенной печеночной комы — хронические заболевания печени, также приводящие к печеночно-клеточной недостаточности, портокавальное шунтирование крови.
Клинические проявления при латентной (субклинической) форме печеночной энцефалопатии обычно отсутствуют; при обследовании больных, однако, можно выявить ухудшение умственной деятельности и исчезновение некоторых навы¬ков, выявление которых возможно лишь с использованием в обследовании больных психометрических тестов. В частнос¬ти, для диагностики этой формы печеночной энцефалопатии наиболее часто используют тесты > и >, нормы для которых установлены на основании результатов обследования лиц европейской популяции, или тест на >, включая оценку изменений почерка пациента и клинико-лабораторных данных.
Клинически выраженная печеночная энцефалопатия услов¬но разделяется на 4 стадии. В первой стадии больной обычно рассеян, больному трудно и он не может сосредоточиться; у него обнаруживаются небольшие изменения личности, нару¬шение сна, снижение внимания; при осмотре больного выявляются незначительно выраженные атаксия и тремор, апраксия, легкий > тремор.
Для второй стадии клинически выраженной печеночной энцефалопатии характерно появление у больного слабости и быстрой усталости, летаргичности, апатии; отмечается и не¬адекватное поведение больного с заметными изменениями в структуре личности с нарушением ориентации во времени; при осмотре больного выявляются > тремор, повышенные рефлексы и монотонная речь.
В третьей стадии клинически выраженной энцефалопатии особенно заметны сонливость, спутанность сознания, отсутствие ориентации во времени; отмечаются бессвязная речь, бред, агрессивность больного; гипо- и/или гиперрефлексия, судороги, ригидность мышц и > тремор; чувству¬ется печеночный запах.
В четвертой стадии при обследовании больных выявляются характерные признаки комы, выраженный печеночный залах, признаки увеличения внутричерепного давления.
Хроническая портокавальная энцефалопатия у больных с циррозом печени может продолжаться много лет. Нервно-психические нарушения у части больных с циррозом печени могут отмечаться в течение нескольких месяцев — лет, не при¬водя к возникновению комы. Однако постепенно прогрессирует деградация личности, возникают нервно-мышечные нарушения, соответствующие гепатоцерсбральной дегенерации, рецидивируют психические расстройства с нарушения¬ми сознания (делириозные, сумеречные, сопорозные и пара-ноидно-галлюцинаторные нарушения), увеличивается деградация личности. Наблюдаются снижение интеллекта, тремор с атаксией, нистагмом, ригидностью, усиление при эмоциональном возбуждении аномальных движений хореоатетоидного типа. Возникает нарушение равновесия, появляются эпилептические приладки, спастическая параплегия.
При проведении дифференциальной диагностики необхо¬димо исключить и вероятность появления так называемых псевдопеченочных энцефалопатий, которые могут быть ассо¬циированы с нарушениями электролитного баланса (гиперволемией, алкалозом, гипо- и гипернатриемией, гипокалиемией, а также связанных с выраженными диареей и рвотой, с некоторыми хирургическими операциями, например с парацентезом).
Терапия печеночной энцефалопатии
При лечении больных с печеночной энцефалопатией необходимо прежде всего улучшить качество жизни больных и устранить возможные факторы риска, способствующие появле¬нию и прогрессированию печеночной энцефалопатий. При наличии кровотечения необходимо провести остановку кровотечения; если позволяют условия, используя эндоскопический метод остановки кровотечений; провести антибиотикотерапию инфекции.
Необходим полноценный уход за больными (частая смена белья, протирание кожи дезинфицирующими растворами и т.п.). Целесообразно обеспечить больных полноценной дие¬той за счет увеличения углеводов и временного ограничения белка. Основная цель медикаментозной терапии — уменьшение гипераммониемии, снижение ингибирования централь¬ной нервной системы. В качестве препаратов, снижающих гипераммониемию, чаще всего используют те, применение ко¬торых в лечении больных позволяет уменьшить образование аммиака и токсинов в кишечнике и усилить обезвреживание аммиака в печени, а также обеспечить достаточное очищение кишечника от аммиакообразующих веществ при помощи клизм и лакгулозы. При наличии печеночной энцефалопатий целесообразен отмен седативных и мочегонных средств, а также и транквилизаторов.
При назначении лекарственных препаратов необходимо учитывать их механизм действия и вероятную эффективность. В настоящее время одним из препаратов, рассматриваемых в качестве наиболее эффективных в терапии печеноч¬ной энцефалопатий, является лактулоза, основное действие которого заключается в снижении концентрации ионов аммония в крови на 25—50 процентов, уменьшении выраженности пече¬ночной энцефалопатий и гнилостной диспепсии, улучшении психического состояния больных. Лактулоза угнетает образование аммиака бактериями и снижает всасывание аммиака че¬рез слизистую оболочку кишечника, способствуя уменьшению концентрации аммиака в крови, вызывающего нейропсихические клинические проявления болезни. Лактулоза особенно показана для подавления кишечной флоры, продуцирующей аммиак Выведение связанных ионов аммония происходит лишь при развитии слабительного эффекта. Эффективность начального действия лактулозы после введения насту¬пает через 24—48 ч.
При острых стадиях печеночной энцефалопатий целесообразно начинать лечение с введения лактулозы в виде очисти¬тельных клизм (от 300 до 700 мл лактулозы на 1 л воды) через каждые 6—8 ч. Лишь после улучшения состояния больных лактулозу назначают внутрь по 15—30 мл 4 раза в день. Замечена большая эффективность лактулозы при печеночной энцефалопатии, если лечение больных сразу назначается в высоких дозах. У больных с умеренной печеночной энцефалопатией лактулоза в дозах, вызывающих слабительный эффект, по сво¬ей интенсивности равнозначна применению неомицина в комбинации с сульфатом магния.
С целью уменьшения образования в кишечнике токсинов, в том числе и аммиака, используют и антибиотики (рифаксимин, неомицин и ципрофлоксацин). Рифаксимин — антибиотик, применяемый в составе комплексной терапии при гипераммониемии. Дозу препарата подбирают индивидуально по 10—15 мг/кг в день (средняя продолжительность лечения не более 7 дней) по 2 таблетки через 8 ч. Ципрофлоксацин обыч¬но назначают в дозе по250мг2—3 раза в день или внутривенно по 200 мг 2 раза в сутки, продолжительность введения — 30 мин, продолжительность лечения — от 7 до 14 дней.
При лечении больных с печеночной энцефалопатией ис¬пользуют и другие препараты. Установлено, что препарат > после внутривенного введения в сочетании с лактулозой более эффективен (и при меньших дозах орнитина) Обычно при печеночной энцефалопатии больным чаще назначают 45—90 мл сиропа в 2—3 приема. Детям — в сниженной дозировке с учетом их возраста. Лактулоза (один пакетик со¬держит 10 г сухого порошка) – по 20-30 г 3 раза в день; поддерживающую дозу выбирают индивидуально (в пределах рН стула 5,0—5,5 2—3 раза в день).
Орнитин оказывает дезинтоксикационное, гипоаммониемическое и гепатопротективное действие, утилизируя аммо¬нийные группы в синтезе мочевины (орнитиновый цикл), снижает концентрацию аммиака в плазме крови, способствуя нормализации кислотно-щелочного равновесия в организме больного. Орнитин обычно вводят внутримышечно в дозе 2 г, предварительно разводят в 10 мл воды для инъекций или внутривенно в дозе 2 г 2—4 раза в сутки в течение 10—20 дней капельно, не менее 40 капель в минуту.
Флумазенил конкурентно блокирует бензодиазепиновые рецепторы и снижает центральные психомоторные эффекты веществ, их возбуждение; нейтрализует снотворно-седативное действие и восстанавливает самостоятельное дыхание, сознание (в случаях передозировки бензодиазепинов)
Бензодинат натрия вводят внутривенно, предварительно разбавляют 5-процентным раствором глюкозы или 0,9-процентным раствором хлорида натрия (начальная доза 0,2 мг в течение 15с; при необхо¬димости дозу препарата постепенно увеличивают).
Опыт показывает, что возможны различные варианты лечения больных с циррозом печени и печеночной энцефалопатией. В частности, в лечении таких больных можно использо¬вать в качестве базисного препарата адеметионин в виде внутривенных введений в сочетании с орнитином в дозе до 15 г в сутки или по 9 г в сутки внутривенно капельно в дозе 10 мл (5 г Х.-орнитин-Ь-аспарата), 3 раза в сутки в течение 7 дней или 1 пакетик гранулята (3 г Ь-орнитин-Ь-аспарата) внутрь до 5 раз в сутки сочетании с лакгулозой до 60 мл в сутки.
Возможны и другие варианты введения орнитина: при пер¬вой и второй стадиях печеночной энцефалопатий – в течение 7 дней внутривенно по 20 г в день, затем 14 дней — per os в дозе 18 г в сутки (по б г 3 раза вдень за 20 мин до еды), при вто¬рой и третьей стадии — в первые 14 дней по 30 г внутривенно в день, затем 7 дней per os – в дозе 18 г в сутки (всего 21 день).
В заключение следует отметить, что устранение возможных факторов риска – одно из главных условий успешного лечения больных с печеночной энцефалопатией. В принципе терапию печеночной энцефалопатий (подбор тех или иных медикаментозных препаратов, их комбинаций и дозировок) проводят с учетом субъективного и объективного состояния больных, индивидуальной переносимости тех или иных медикаментозных препаратов, основным из которых является лактулоза, назначение которой особенно целесообразно для подавления кишечной флоры, продуцирующий аммиак. Больным циррозом печени целесообразно назначение и гептрала. В необходимых случаях проводят и дополнительное медикаментозное лечение больных.
Профилактическое лечение больных с циррозом печени с использованием препарата “Лактулоэа” целесообразно начинать своевременно, при выявлении этого заболевания.
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Какие клинические симптомы позволяют диагностировать ПЭ? Каковы проявления неврологических нарушений на разных стадиях развития ПЭ? В чем заключаются особенности развития ПЭ при алкоголизме? Каких ошибок должен избежать врач при лечении ПЭ?
Какие клинические симптомы позволяют диагностировать ПЭ?
Каковы проявления неврологических нарушений на разных стадиях развития ПЭ?
В чем заключаются особенности развития ПЭ при алкоголизме?
Каких ошибок должен избежать врач при лечении ПЭ?
Этиология и патогенез
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника Избыток белка в рационе |
 |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
Механизм развития ПЭ
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
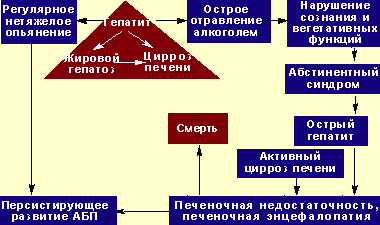 |
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
Е. И. Вовк
МГМСУ, ННПОСМП, Москва
Что такое печеночная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Максимовой Елены Владимировны, гастроэнтеролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Печёночная энцефалопатия — это потенциально обратимый синдром нарушения нервной системы, развивающийся у пациентов с заболеваниями печени. Сопровождается различными неврологическим и психическими нарушениями: изменениями личности, снижением умственных способностей, депрессией, нарушением памяти, концентрации внимания, ориентации в месте, времени и пространстве. Ухудшает жизнь не только пациенту, но и его родственникам. Может протекать бессимптомно, в тяжёлых случаях приводит к коме и смерти.
Наиболее частыми причинами развития болезни становятся цирроз печени и портосистемное шунтирование печёночной вены. Такой тип шунтирования используется для лечения портальной гипертензии — между печёночной и воротной венами создаётся соустье, которое позволяет предупредить кровотечение из варикозно расширенных вен пищевода и желудка.
К факторам риска, способствующим развитию и прогрессированию печёночной энцефалопатии, относятся:
Симптомы печеночной энцефалопатии
Клиническая симптоматика заболевания очень разнообразна: от минимальных изменений привычного поведения пациента или нарушений сна (дневной сонливости или ночной бессонницы ) до комы. Чаще всего болезнь сопровождается изменениями интеллекта, поведения, сознания и нейромышечными нарушениями.
Степень выраженности симптомов зависит от течения основного заболевания, особенностей рациона и провоцирующих факторов, например употребления алкоголя. Иногда печёночная энцефалопатия развивается спонтанно.
На ранних стадиях у пациентов наблюдаются негрубые нарушения поведения и когнитивные расстройства. Они будут заметны скорее родственникам и близким больного, чем врачу, который осматривает больного. Зачастую эти нарушения принимаются за проявления психических заболеваний или действие алкоголя.
У людей с циррозом печени вне зависимости от того, проявляется он клинически или нет, выявляются начальные признаки печёночной энцефалопатии в виде снижения концентрации внимания, расстройства исполнительных функций и замедления скорости психомоторных процессов.
Частым симптомом печёночной энцефалопатии является нарушения режима «сон — бодрствование»: пациенты подолгу спят днём и не могут заснуть ночью. Помимо прочего наблюдается плохая ориентация во времени и пространстве. Зачастую пациенты не могут ответить на вопросы, кто они, где находятся, ведут себя неадекватно, возбуждённо или, наоборот, сонливы, что впоследствии при прогрессировании печёночной энцефалопатии может привести к сопору (глубокому угнетению сознания) и коме.
Характерным проявлением явной печёночной энцефалопатии является астериксис — быстрые хаотичные подёргивания во время напряжения мышц. Чаще сопровождается сгибательно-разгибательными движениями кисти в запястье, из-за чего создаётся впечатление, будто кисть хлопает (отсюда другое название этого симптома — «хлопающий тремор»). Но иногда астериксис проявляется в других мышцах, приводя к дрожанию век, губ, языка, подёргиванию лодыжек или ступней.
Таким образом, к симптомам печёночной энцефалопатии относят :
Патогенез печеночной энцефалопатии
Существует несколько механизмов развития заболевания. Первые два механизма считаются основными. С одной стороны — это выраженное снижение детоксикации организма вследствие острой или хронической болезни печени. С другой стороны — формирование функциональных или органических аномальных сосудов между системой портального (брюшного) и общего кровообращения, что приводит к проникновению токсических продуктов в головной мозг.
Кроме того, рассматриваются такие механизмы, как:
Аммиак воздействует на астроциты. Эти клетки поддерживают барьер между кровеносной и центральной нервной системой, который защищает нервную ткань от проникновения токсинов, циркулирующих в крови. При поражении печени в кровь попадает большое количество аммиака, защитный барьер нарушается: астроциты набухают, приводя к отёку головного мозга и развитию симптомов печёночной энцефалопатии.
Классификация и стадии развития печеночной энцефалопатии
В соответствии с рекомендациями Европейской ассоциации по изучению печени (EASL), печёночная энцефалопатия должна классифицироваться по четырём параметрам:
В зависимости от основного заболевания печёночная энцефалопатия делится на три типа:
В зависимости от течения заболевания выделяют:
В зависимости от наличия провоцирующих факторов печёночная энцефалопатия может быть:
Осложнения печеночной энцефалопатии
Осложнения печёночной энцефалопатии развиваются на последних стадиях болезни. Они заключаются в резком угнетении сознания, вплоть до комы.
При угнетении центральной нервной системы нарушаются все рефлексы. Пациенты не реагируют ни на один раздражитель, кроме болевого. Зрачки не сужаются в ответ на свет.
Диагностика печеночной энцефалопатии
Диагноз «печёночная энцефалопатия» устанавливается по характерным клиническим проявлениям, результатам лабораторных, инструментальных исследований и данным психометрического тестирования. Дальнейшая тактика лечения и прогноз заболевания будут зависеть от степени (стадии) заболевания.
Распознать скрытое течение болезни очень важно по двум причинам:
Заподозрить печёночную энцефалопатию можно у пациентов при наличии следующих симптомов:
Психометрическое тестирование в первую очередь используется для диагностики клинически невыраженной печёночной энцефалопатии. Чувствительность тестов достаточна высока — 70-80 %.
За последние 30 лет было разработано несколько десятков простых, доступных психометрических тестов, которые можно использовать в различных комбинациях. Их подразделяют на две группы:
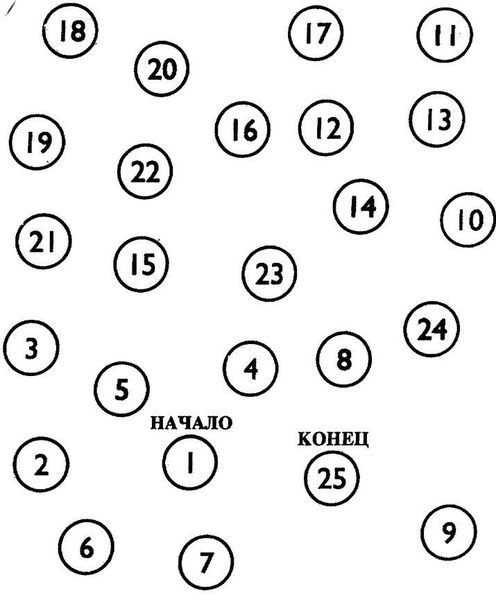
При проведении теста связи чисел пациенту необходимо соединить линией цифры от 1 до 25. Они напечатаны вразнобой на листе бумаги.
Также в диагностике печёночной энцефалопатии используются следующие психометрические тесты:
Во время проведения теста КЧМ частота красного света, который изначально составляет 60 Гц и генерируется как высокочастотный импульс, вызывает у пациента ощущение постоянного света, а затем с течением времени сменяется мельканием. Именно в этот момент пациенту необходимо нажать кнопку на приборе. Гепатоанализатор регистрирует частоту, на которой красный луч «стал мелькать».
Дифференциальная диагностика
При постановке диагноза «печёночная энцефалопатия» важно исключить другие причины, которые могли вызвать такую же клиническую симптоматику. К подобным причинам можно отнести неврологические, соматические заболевания и различные интоксикации.
Дифференциальную диагностику затрудняет отсутствие отличительных симптомов, которые встречались бы только при печёночной энцефалопатии. Американская ассоциация по изучению болезней печени рекомендует при постановке диагноза учитывать нарушения, которые также изменяют уровень сознания. К ним относятся:
Лечение печеночной энцефалопатии
Лечение печёночной энцефалопатии предполагает:
Диета при печёночной энцефалопатии позволяет нормализовать белковый обмен в организме и не допустить прогрессирования болезни. Белок в рационе пациентов с печёночной энцефалопатией должен быть в первую очередь растительного происхождения в виду их лучшей переносимости. На II-III стадиях болезни следует употреблять не менее 60 г белка в сутки, чтобы не запустить процесс распада и окисление веществ. После исчезновения клинических симптомов заболевания допустимый суточный объём белка можно увеличить до 80-100 г (из расчёта 1-1,5 г/кг).
Лактулоза считается препаратом первой линии в лечении пациентов с манифестными стадиями печёночной энцефалопатии. Об эффективности правильно подобранной дозы будет свидетельствовать появление как минимум двух опорожнений кишечника мягким или неоформленным стулом в течение суток. Дальнейший подбор дозы препарата осуществляется индивидуально: главное — поддержать 2-3-кратное ежедневное опорожнение кишечника.
Прогноз. Профилактика
Меры профилактики печёночной энцефалопатии :