Чем лечить сердечную недостаточность у женщин после 50 лет
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
Распространённость
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Патогенез сердечной недостаточности
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
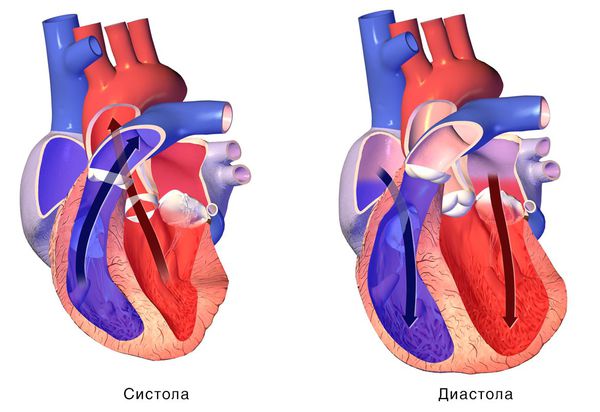
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
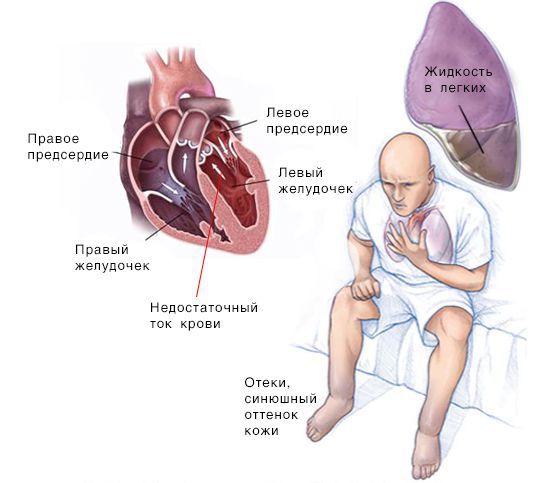
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
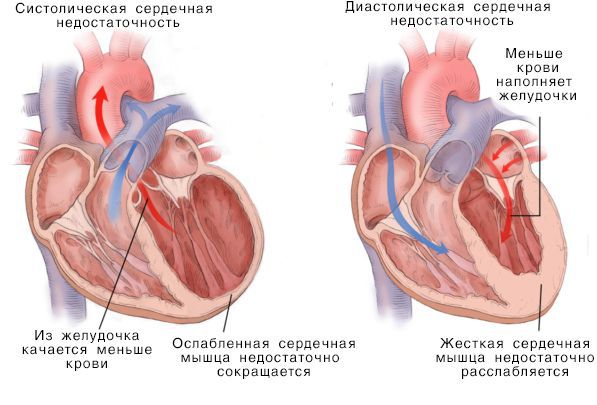
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
Диагностика сердечной недостаточности
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
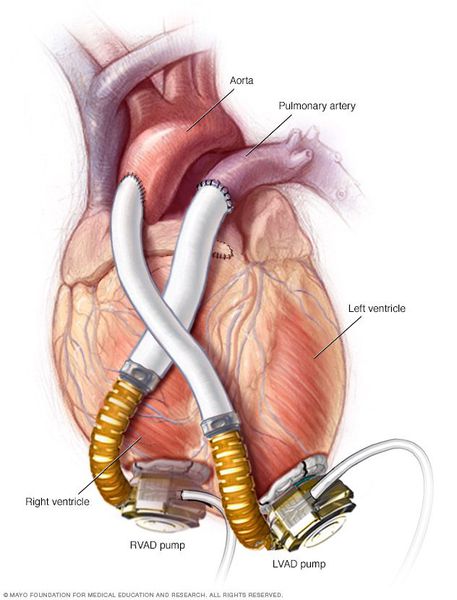
Хирургические и механические методы лечения
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.
Симптомы сердечной недостаточности в пожилом возрасте: найти и обезвредить
Вопросы, рассмотренные в материале:
По результатам исследований было обнаружено, что у порядка 8 % населения встречаются нарушения в работе сердца. Симптомы сердечной недостаточности в пожилом возрасте могут привести к летальному исходу. Уровень смертности от этого заболевания в 10 раз выше, чем от инфаркта миокарда. Поэтому необходимо как можно раньше начинать комплекс терапевтических и поддерживающих мероприятий.
Лучшие цены на услуги по уходу за пожилыми в Москве и области!
Дом престарелых в мкр Левобережный
Забронировать 10 дней
Дом престарелых в квартале Терехово
Забронировать 10 дней
Дом престарелых в Левобережном
Забронировать 10 дней
Дом престарелых в Химках
Чем опасна сердечная недостаточность
Результатом развития сердечной недостаточности является ухудшение притока крови ко всем органам и системам организма. Риску подвергается не только сердце, но и печень, почки, нервная сеть и мышцы. Человек ходит, словно по лезвию бритвы, так как каждое обострение (декомпенсация) может привести к смерти.
Для того чтобы исключить такой вариант развития событий, нужно знать, что сердечная недостаточность — не болезнь, а осложнение различных заболеваний. В первую очередь — артериальной гипертонии, ишемической болезни сердца, нарушений ритма сердца, инфаркта миокарда, сахарного диабета, пороков сердца и прочих причин, а также их совокупности. Результатом появления сердечной недостаточности могут стать хронические болезни почек, анемия. Крайне важно диагностировать состояние здоровья, ведь выявление тревожных симптомов на ранних сроках и своевременное лечение уменьшат риск развития опасного для жизни состояния.
Риск развития сердечной недостаточности увеличивается с возрастом. Но если в Америке и Европе средний возраст тех, у кого выявляют проблемы с сердцем, составляет 70–89 лет, в России эта планка снижена до 50–69 лет, что, как правило, связано с поздним обращением за медицинской помощью, несоблюдением выданных специалистом рекомендаций и плана лечения. Повлиять на развитие сердечной недостаточности могут такие факторы как: тяжелая инфекция (пневмония, грипп), эмоциональный и физический стресс.
Наибольшую опасность для жизни представляют периоды обострения (декомпенсации) сердечной недостаточности, раз за разом все больше повреждается сердечная мышца, а также другие важные органы. Вследствие декомпенсации ухудшается общее состояние организма, появляются следующие симптомы: одышка, кашель, отеки в области лодыжек и живота, быстрая утомляемость, затруднение дыхания в положении лежа, быстрая прибавка в весе (что свидетельствует об отеках), учащенное сердцебиение. Если у пациента обнаружен любой из перечисленных выше симптомов, а также присутствуют другие признаки ухудшения общего состояния, больной должен незамедлительно обратиться в медицинское учреждение, а при тяжелом обострении сердечной недостаточности — лечь на госпитализацию в отделение кардиореанимации.
Рекомендуем
Причины развития сердечной недостаточности в пожилом возрасте
Хроническая сердечная недостаточность (ХСН) у пожилых людей развивается вследствие естественных физиологических процессов старения и усугубляется из-за прогрессирования патологических изменений, произошедших в более раннем возрасте. Основным фактором развития ХСН является атеросклероз, который приводит к затруднениям коронарного кровотока и нарушениям обменных процессов в миокарде. Постепенно ослабевает насосная функция сердца, и оно больше не может удовлетворять потребность организма в транспортировке кислорода к тканям. ХСН по причине возрастных изменений развивается примерно к 80 годам. Степень тяжести поражений может варьироваться от бессимптомного течения до инвалидизации по причине ограничения физической активности.
ХСН развивается не только на фоне изменения функционирования сердечной мышцы из-за последствий повреждающих факторов, хронических заболеваний сердечно-сосудистой системы, но и по причине процессов, связанных с биохимией и физиологией миокарда. В возрасте 70–75 лет можно увидеть первые признаки сердечной недостаточности. У 15 % людей в пожилом возрасте сердечные заболевания к этому времени переходят в декомпенсированную стадию. Прогрессирующие атеросклеротические изменения приводят к уплотнению сосудистых стенок. В патологический процесс вовлекается аорта, магистральные артерии и артериолы. Мелкие сосуды артериального русла вытягиваются, поражение распространяется на сосуды мозга и сердца.
Возникновение ишемии миокарда приводит к постепенному замещению мышечной ткани фиброзной, далее появляется диффузный или очаговый кардиосклероз, способность миокарда к сокращению прогрессивно ухудшается. Сужение кровеносных сосудов (стеноз) и прочие перемены в их функционировании увеличивают нагрузку на левый желудочек. Формируется ортостатическая гипотензия, признаками которой выступают головокружения при изменении положения тела.
Рубцовые изменения касаются аортового гидроклапана, утрата пластичности осложняется отложением солей кальция в тканях. Нагрузка при работе левого желудочка возрастает, так как нарушается смыкание створок. Таким образом, работа митрального клапана не может обеспечить нормальное течение жизненных процессов.
Спустя 10 лет проявляются признаки клапанной недостаточности. Чем старше становится человек, тем сильнее нарушается работоспособность вилочковой железы, ослабевает иммунная защита организма. В результате происходит сбой в слаженной работе сердца, оно не может прогнать через себя необходимый объем артериальной крови, в органы и ткани перестает поступать достаточный объем кислорода, правые отделы сердца подвергаются увеличенной нагрузке. Угроза возникновения ХСН повышается, если у пациента уже есть следующие заболевания:
Рекомендуем
Сердечная недостаточность: симптомы и лечение в пожилом возрасте
На развитие сердечной недостаточности как у молодых, так и у пенсионеров влияет ишемическая болезнь сердца. Но существуют отклонения в нормальной жизнедеятельности, которые сигнализируют о существовании запущенной ХСН, в основном они встречаются у людей пожилого возраста. Это такие заболевания как:
Лучшие цены на услуги по уходу за пожилыми в Москве и области!
Дом престарелых в мкр Левобережный
Подробнее
Дом престарелых в квартале Терехово
Подробнее
Дом престарелых в Химках
Хроническая почечная недостаточность (ХПН) (в том числе невыявленная) считается фактором ХСН. Она ухудшает течение болезни чаще у пожилых пациентов, чем у больных молодого и среднего возраста.
Сердечную недостаточность можно выявить на раннем сроке, если внимательно наблюдать за следующими симптомами:
Если вы обнаружили один или даже несколько признаков, указанных выше, это сигнализирует о том, что требуется в ближайшее время обратиться к врачу. Если специалист увидит симптомы сердечной недостаточности, он направит пациента к кардиологу.
По мере прогрессирования ХСН ее проявления становятся ярко выраженными, возникают новые, которые пациент может принять за признаки наличия других заболеваний, не связанных с работой сердца. Среди них:
Если у пациента возникла ишемическая болезнь сердца, то указанные выше симптомы могут говорить об атипичных приступах стенокардии или о течении инфаркта миокарда в редких формах.
У людей среднего возраста выявить сердечную недостаточность по существующим признакам значительно проще, чем у пожилых, так как у них заболевание может проходить как с минимальным количеством симптомов, так и принимать многообразные формы клинических проявлений. Затруднения в установлении верного диагноза возникают, так как дестабилизацию состояния на себя берет наиболее страдающий орган — почки, легкие, мозг.
В итоге клиническими признаками прогрессирующей сердечной недостаточности у людей пожилого возраста может быть усугубление симптомов ХПН, усиление кашля, вплоть до признаков бронхообструкции, проявления церебральной ишемии: повышенная («беспричинная») утомляемость, снижение физической и умственной работоспособности, головокружение, шум в ушах, нарушение сна, возбуждение, сменяющееся длительной депрессией.
Диагностировать патологию в работе сердца можно при помощи следующих способов:
Если врачи поставили диагноз — сердечная недостаточность, в первую очередь нужно изменить образ жизни. Начать стоит с питания. Снизить употребление соли, а при выявленном нарушении липидного обмена (переваривания и всасывания жиров) ограничить продукты, содержащие жиры животного происхождения. Уменьшить употребление жидкости в том случае, если у пожилого человека бывают отеки.
Рекомендуем
Нельзя употреблять спиртное, стоит отказаться от курения. При декомпенсированной сердечной недостаточности больному предписан постельный режим. В стадии компенсации благотворное влияние оказывают умеренные физические нагрузки.
Лечение хронической сердечной недостаточности у пожилых пациентов проводится комплексно, одновременно с терапией сопутствующих заболеваний. В курс лечения включаются:
Мерцательная аритмия и случаи тромбозов в анамнезе являются показаниями к назначению антикоагулирущего препарата Варфарина. В дополнение к нему пациенту могут выписать такие лекарства как:
Заболевания сердечно-сосудистой системы чаще всего приводят к летальному исходу больных, именно поэтому проводить лечение народными средствами следует с особой осторожностью. Эти методы можно применять как дополнительные к основному лечению и непосредственно после того, как их утвердит кардиолог. Аналогично с выбранным медикаментозным лечением подход должен быть комплексным.
Рекомендуем
Профилактика обострений сердечной недостаточности в пожилом возрасте
При хронической сердечной недостаточности пациенты должны применять комплекс поддерживающих терапевтических мер на всю дальнейшую жизнь.
Для людей пожилого возраста особенно необходимо придерживаться таких рекомендаций: исключить курение и употребление алкогольных напитков, организовать ежедневный рацион на основе диеты №10.
Общая терапия предусматривает умеренные физические нагрузки и плавное снижение веса. Еду можно термически обрабатывать следующими способами:
Ежедневно необходимо выпивать не менее 1,5 литров чистой питьевой воды. Воздержаться от быстрых углеводов (сахар, белый хлеб, сладости), заменив их на медленные (цельнозерновой хлеб, крупы, фрукты). Рацион нужно выстроить таким образом, чтобы общий объем калорий не превышал допустимую норму с учетом физической активности.
Важно соблюдать режим питания и не пропускать приемы пищи, в том числе и завтрак. Исключите перекусы в промежутках между основными приемами пищи. Ежедневно на столе пациента должно быть 5 порций овощей или фруктов, а так же источники животного белка: морепродукты, рыба, нежирное мясо птицы.
Белки, жиры и углеводы должны поступать в таком соотношении: 20 %, 30 % и 50 % соответственно.
Специалисты придерживаются мнения, что мужчинам нужен сон не менее 7 часов в сутки, женщинам — 9 часов. Но в среднем рекомендуется спать не менее 7–8 часов. Лучше соблюдать такой режим: отходить ко сну не позже 23 часов, а просыпаться до 7 часов.
Не реже одного раза в год даже здоровый человек должен проходить профилактический осмотр для выявления заболеваний на начальных стадиях. Для диагностирования состояния сердечно-сосудистой системы в ходе обследования проводят измерение артериального давления, делают ЭКГ, определяют масса тела. Если первоначальные результаты указывают на наличие симптомов сердечной недостаточности у пожилого человека, то проводят ряд дополнительных мероприятий (УЗИ сердца, Доплеровское исследование, коронарография, МРТ) для выявления точных заболеваний.
Рекомендуем
Дома для престарелых в Подмосковье
Сеть пансионатов для пожилых людей предлагает дома для престарелых, которые являются одними из лучших в плане комфорта, уюта и расположены в красивейших местах Московской области.
Мы готовы предложить:
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их не волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Консультацию относительно приема в пансионат Вы можете получить по телефону: