Чем лечить ушиб берцовой кости
Как лечить ушиб берцовой кости?
Ушиб большой берцовой кости и малой может случаться в процессе различных спортивных игр, но также нередко встречаются бытовые ушибы из-за падений, ударах о бордюр и другие препятствия. Врачи относят подобные ушибы к закрытым повреждениям костей без значительного нарушения структуры. В данной статье мы рассмотрим симптомы и лечение ушиба берцовой кости.
Симптомы ушиба берцовой кости
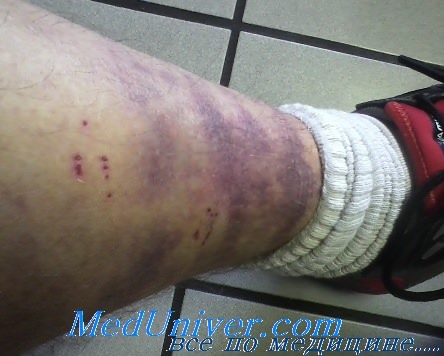
Первым и основным симптомом, которым сопровождается ушиб берцовой кости, является достаточно сильная боль после удара. Зачастую возникает гематома, представляющая собой кровоизлияние под кожей из-за повреждения сосудов, образуется припухлость, объемы которой зависят от степени повреждения и особенностей организма пострадавшего. Если болевой синдром не пропадает в течение 30-60 минут, а только усиливается, дело может быть в переломе.
Серьезный ушиб малой берцовой кости или большой иногда вызывает настолько сильные боли, что пострадавший может потерять сознание. Подобной травме свойственно постепенное ослабление болевого синдрома в течение первых двух часов после повреждения, а еще через несколько часов она начинает медленно нарастать. Связано это с увеличением размеров отека в пораженной области.
Появившаяся на ноге гематома со временем ограничивает подвижность конечности. Изначально кровоподтек имеет красный оттенок, но через несколько дней синяк зеленеет, желтеет и пропадает.
Первая помощь при ушибе берцовой кости
Когда человек получает ушиб берцовой кости лечение должно быть правильным, поэтому на случай возможного перелома (пока его не опровергнут) рекомендуется наложить на поврежденную ногу шину и обратиться к врачу. Снять нарастающую отечность следует холодным компрессом. Хорошо подойдет завернутый в полотенце лед или пакет с замороженными продуктами из морозилки.
Видео
Лечение ушиба, опухоли и повреждений берцовой кости
В течение первых нескольких дней после того, как человек получил ушиб берцовой кости шишка не исчезнет. Рекомендуется первые три дня прикладывать к пораженной зоне холод, а затем можно будет приступить к реабилитации с использованием тепла. Согревающие процедуры поспособствуют исчезновению гематомы. Можно использовать следующие средства:
• компрессы на спирту;
• согревающие мази;
• теплые ванны.
Важно не переусердствовать с прикладыванием тепла, чтобы не перегреть травмированное место и не усугубить ситуацию.
В некоторых случаях лечение ушибов берцовой кости проводят с помощью йодной сетки, которую рисуют в месте повреждения для снятия воспаления. Хороший эффект дают противовоспалительные мази и кремы с содержанием таких активных компонентов, как ибупрофен, кетопрофен и диклофенак. Использовать мазь или гель следует несколько раз в день.
При сильных болях врачи прописывают парентеральный прием анальгетических препаратов или противовоспалительных средств нестероидной группы. Когда в пораженном месте возникает крупная гематома с четкой флюктуацией, медики могут назначить пункцию для удаления скопившейся крови.
Последствия
Степень тяжести ушиба берцовой кости влияет на последствия для организма пострадавшего. Например, если травма серьезная, участок кожи может омертветь.
Наиболее опасным из возможных последствий является периостит, представляющий собой воспаление с распирающей и пульсирующей болью при повышении температуры тела. Для лечения заболевания назначают антибиотические препараты.
Другим неприятным последствием несвоевременного лечения ушиба берцовой кости является флегмона. Это обширное гнойное воспаление, протекающее в мягких тканях и спровоцированное стрептококком, стафилококком или синегнойной палочкой. Воспалительный процесс без должного лечения переходит на суставы, мышечные ткани, связки.
Чем лечить ушиб берцовой кости
Голень состоит из большеберцовой и малоберцовой костей, но весовую нагрузку несет только большеберцовая. Мышцы бедра прикрепляются к верхнему отделу большеберцовой кости. Малоберцовая кость прикреплена к большеберцовой посредством межкостной перепонки. Межкостная перепонка делится в форме буквы У как в верхнем, так и в нижнем отделах и охватывает межберцовые суставы.
Одну из ветвей «У» называют передневерхней межберцовой связкой, другую — задне-верхней межберцовой связкой. Точно такое же деление межкостная перепонка имеет внизу, образуя переднюю и заднюю нижние межберцовые связки. Малоберцовая кость в верхнем своем отделе малозначима для сегмента, здесь ее можно удалить практически без последствий. Напротив, нижняя ее часть играет важную роль в образовании вилки голеностопного сустава.
Мышцы голени находятся в фасциальных футлярах, из которых выделяют четыре: передний, малоберцовый, глубокий задний и поверхностный задний футляры. Передний футляр вмещает в себя тыльные сгибатели стопы, а задний — подошвенные сгибатели. Малоберцовый футляр охватывает пронаторы стопы.
Ушибы нижних конечностей встречаются очень часто, поскольку эта область подвержена воздействию прямых ударов. Наблюдаются четыре типа ушибов:
1) ушибы мышц переднего фасциального футляра; при этом отмечаются сильные боли, вызванные повышением внутрифутлярного давления;
2) ушибы подкожной части большеберцовой кости, часто приводящие к травматическому периоститу;
3) ушибы области заднего футляра, которые встречаются реже и менее болезненны, чем ушибы мышц переднего футляра;
4) ушибы малоберцового нерва в месте, где он охватывает верхний отдел малоберцовой кости, что приводит к болезненному невриту и преходящему параличу малоберцового нерва с вторичным отвисанием стопы.
В месте ушиба может сформироваться гематома. Если она возникает в переднем фасциальном футляре, для предотвращения ишемии и последующего некроза мышц может потребоваться экстренная фасциотомия.
Лечение зависит от обширности и вида повреждения. Если имеется свежая, пальпируемая гематома, ее можно удалить, используя асептическую технику с последующим наложением давящей повязки и холодных компрессов в течение следующих 12 ч. Если ушиб ограничен диффузным поражением мышц, первичное лечение должно включать пузырь со льдом и покой для пораженной конечности в приподнятом положении в первые 48 ч.
При вовлечении периоста единственной необходимой мерой является наложение защитной мягкой повязки и назначение обезболивающих средств. При ушибах с вовлечением нерва у больного отмечают локальную припухлость и боль с парестезиями. Он жалуется на ощущение слабости и боль, отдающую в зону дерматомной иннервации по боковой поверхности голени и стопы. После исчезновения боли остаются острое ощущение покалывания и онемение. У больных с тяжелым ушибом общего малоберцового нерва эти начальные симптомы сменяются бессимптомным периодом, в котором больной отмечает лишь ощущение давления над нервом, утрату функции нерва, сенсорную гипертензию и слабость тыльных сгибателей стопы.
Этот период потери функции сменяется периодом восстановления функции нерва, причем в первую очередь восстанавливается чувствительность. Восстановление функции нерва может быть полным или частичным. Лечение ушиба нерва сначала неспецифично — в течение 48 ч пузырь со льдом к месту ушиба, затем горячие компрессы. Если у больного паралич нерва, необходимо защитить мышцы, наложив на стопу и голеностопный сустав защитную гипсовую лонгету, удерживающую стопу в нейтральном положении. Больным, у которых вслед за бессимптомным периодом быстро развивается паралич, рекомендуется хирургическая ревизия. Если паралич наступил сразу же после ушиба, подход к лечению обычно более консервативен. Всех больных с повреждением нерва следует направлять к ортопеду.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Виды травм коленного сустава и особенности их лечения
Одна из наиболее частых видов травм – это повреждение коленного сустава. В группе риска находятся профессиональные спортсмены, а также люди, ведущие активный образ жизни, в том числе футболисты, занимающиеся велоспортом, горными лыжами, сноубордисты и т.д. Однако довольно часто травмируются и те, кто далек от спорта – после автомобильной аварии, при неудачном падении, резкой нагрузке на коленный сустав. Если речь идет о легком ушибе, нужно наложить охлаждающий компресс, воспользоваться специальной мазью и на некоторое время снизить физическую нагрузку. Если же имеет место травма более тяжелого характера, важно своевременно обратиться к врачу-травматологу – в некоторых случаях не обойтись и без хирургического вмешательства, реабилитации и физиотерапевтических мероприятий.
Факторы риска
Конечно, от травмы коленного сустава никто не застрахован, но есть определенные факторы, которые могут повысить вероятность ее возникновения:
Основные виды травм коленного сустава
Повреждения передней крестообразной связки (ПКС)
ПКС обеспечивает колену динамическую устойчивость, она фиксирует голень и не дает ей перемещаться внутрь и вперед. По сути, ПКС является основным стабилизатором колена, и если она повреждена, то нормальная работа конечности попросту невозможна. Травма ПКС весьма распространенная – она может произойти как в ходе спортивных мероприятий, так и в быту, при падении с велосипеда и т.д. В большинстве случаев она вызывается внезапным торможением, остановкой при ходьбе или беге, часто встречается при авариях и в контактном спорте.
Нарушения работы задней крестообразной связки (ЗКС)
Встречается гораздо реже. Задача ЗКС состоит в удержании голени от смещения назад. Как правило, если имеет место разрыв ЗКС, речь идет о серьезной и тяжелой травме. Разрыв ЗКС происходит только под очень сильным физическим воздействием – к примеру, при мощнейшем ударе по ноге во время спортивного состязания, либо при ударе бампером автомобиля.
Травмы менисков
Перелом надколенника
Бывает закрытого и открытого типа, случается одинаково часто как у мужчин, так и у женщин, в пожилом и молодом возрасте. Это внутрисуставное нарушение, происходящее в большинстве случаев в результате удара по надколеннику, при быстром сокращении четырехглавой мышцы, либо при сочетании этих двух процессов. Перелом может быть поперечным, нижнего полюса или вертикальным (последний встречается крайне редко, иногда его даже не диагностируют).
Ушибы
Это нарушение мягких тканей, при котором целостность анатомических структур сохраняется, однако внутрисуставные элементы могут пострадать (иногда из-за ушиба развивается гемартроз или синовит).
Вывихи коленного сустава
Составляет около двух процентов от всех травм, в группе риска находятся профессиональные спортсмены, а также те, кто ведет сидячий образ жизни. Происходят вывихи в результате удара или резкого движения.
Принято выделять первичные и вторичные травмы. После первичной крайне важно правильно осуществить лечение и восстановление. Именно застарелые, недолеченные повреждения в итоге приводят к возникновению вторичной травмы, а также развитию других патологий.
Общая симптоматика травм
В зависимости от разновидности повреждения оно может сопровождаться различными симптомами. Наиболее часто встречаются следующие:
Диагностика травм коленного сустава
Первое, что осуществляет доктор – это сбор анамнеза. Врач тщательно собирает информацию о том, каким образом произошло травмирование, есть ли у пациента какие-либо патологии, какой образ жизни он ведет. Кроме клинической оценки могут потребоваться такие мероприятия, как рентгенография, лабораторные исследования, магнитно-резонансная томография, компьютерная томография. Путем обследования можно выявить локализацию – разрыв сухожилия четырехглавой мышцы (тогда надколенник смещен в нижнюю сторону), разрыв связки надколенника (в этом случае он перемещен в верхнюю часть), поперечный перелом (путем пальпации можно ощутить границы между разными фрагментами кости). Выявлению проблемы может мешать сильновыраженная отечность. Если отек очень большой, без КТ или МРТ не обойтись. Кроме того, оценивается возможность разгибания сустава. Рентген позволяет выявить смещение, но иногда он показывает, что все нормально даже при наличии серьезного повреждения.
Консервативное лечение травм
Если речь идет о легкой травме, прибегают к консервативным методам лечения. Прежде всего, это:
Какие именно лекарственные препараты будут выписаны, какие физиотерапевтические процедуры использованы, определит врач – он назначит лечение в зависимости от тяжести травмы, от особенностей организма конкретного пациента.
Операция на коленном суставе
Если речь идет о разрыве мениска или ПКС, то без операции не обойтись. Сегодня мало кто прибегает к открытой хирургии, наиболее эффективным и безопасным способом лечения является артроскопия коленного сустава. Она позволяет минимально повреждать окружающие ткани, а также дает возможность с точностью диагностировать проблему и сразу же осуществить лечение. При помощи троакара в колене осуществляются два или три отверстия (по необходимости), через один вводятся хирургические инструменты, внутрисуставная полость промывается. В другое отверстия вставляется длинная трубка с камерой на конце – артроскоп. Изображение выводится в высоком разрешении на экран, благодаря чему врач может в режиме реального времени наблюдать за всеми осуществляемыми манипуляциями. Это позволяет проводить операцию максимально качественно и без осложнений.
Один из дополнительных бонусов артроскопии – быстрое восстановление. Начать реабилитацию в большинстве случаев можно уже на третий день. Не требуется проводить много времени в стационаре, а уже через несколько недель пациент получит доступ к выполнению привычных движений и вернется в спорт. Еще один плюс – это отсутствие больших шрамов. От артроскопического вмешательства, так как оно является малоинвазивным, остаются только небольшие следы с боковой части колена.
Реабилитация после операции на коленном суставе
После операции исключительно важно осуществлять реабилитацию, она включает физиотерапию и проведение гимнастики. В частности, используются:
Почему появляется боль в коленном суставе?
Боль в коленном суставе мы чаще всего списываем на травмы: случайные растяжения, вывихи, неловкие движения. Но причина не всегда так очевидна. В новой статье мы решили разобраться, из-за чего еще может появится боль в колене.
При дискомфорте в колене мы редко задумываемся о повреждении суставов. После сорока и вовсе кажется, что беспокоиться не о чем: в этом возрасте суставы неизбежно будут болеть. На самом деле очень важно вовремя узнать, почему появляется боль в коленном суставе: это может быть сигнал травмы, заболевания или даже проблем с нервной системой.
Что может быть повреждено в колене?
Колено — один из самых крупных суставов в человеческом теле. Оно состоит из:
Все эти части могут быть повреждены, хоть и не все могут болеть: в костях нет нервных окончаний.
Болью в колено могут отдавать повреждения бедренной и берцовой костей, а также близлежащих мышц.
Части повреждений, например, вывих сустава, повреждение или разрыв мениска, снизят подвижность. Повреждения даже мелких сосудов вызовут гематому и воспаления, которые будут причинять дискомфорт при попытке пошевелить ногой. Суставная сумка — отличная среда для заражения: после вирусных и бактериальных инфекций пациенты часто жалуются на осложнения и боли в суставах. А при заболевании нервов пациент будет ощущать острую простреливающую боль в колене даже при полностью здоровом суставе.
Боль в колене из-за травм
Травмы — одна из самых распространённых причин болей. Колени можно повредить при неудачном падении, занятии спортом, резком движении, даже неудобная обувь может спровоцировать осложнения.
Такие повреждения может диагностировать хирург или травматолог. Часто достаточно визуального осмотра, но вас могут отправить на рентген (при подозрении на перелом или вывих) или томографию, если врач заподозрил повреждение связок или мениска.
Какие заболевания суставов могут вызвать боль?
Любое поражение сустава, будь это разрушение хряща, инфекция в суставной сумке или воспаление костей, будут вызывать ноющую боль и снижение подвижности. Не всегда болезнь локализована именно в колене: общие заболевания суставов будут поражать всё тело. Колени же при этом будут разрушаться быстрее из-за высокой нагрузки.
Для диагностики этих заболеваний проводят рентген, магнитно-резонансную или компьютерную томографию, на которых видно все части поражённого сустава. При подозрениях на воспаление врач посоветует сдать общий и биохимический анализ крови, возьмёт пункцию синовиальной жидкости. Для исключения инфекционных болезней вас могут направить на дополнительные анализы и флюорографию.
Боль в коленном суставе из-за повреждения нервов
Намного реже боль в коленях появляется из-за нарушения нервной ткани. Оно сопровождается резкими простреливающими болями, может начаться онемение и покалывание в ноге.
Для диагностики нервных заболеваний применяют МРТ или КТ, в зависимости от противопоказаний пациента. Если боль вызвана защемлением нерва, то, возможно, потребуются анализ крови и синовиальной жидкости, чтобы определить причину деформации сустава.
Можно ли определить по симптому, почему появляется боль в коленном суставе?
Точную причину боли можно будет понять только у специалиста и после соответствующих анализов. Однако примерно определить хотя бы область поражения вполне возможно:
Примерно определив причину боли, можно подготовиться к посещению врача, сделать необходимые анализы и снимки. Это сократит время диагностики и ускорит восстановление. Не пытайтесь лечить больное колено самостоятельно, так как можно ошибиться с причиной возникновения болезни и усугубить состояние. Сильную боль можно снять анальгетиками, а по поводу противовоспалительных средств, хондропротекторов, бандажа и физиотерапии лучше проконсультироваться у доктора.
Артрит голеностопного сустава
Голеностоп – это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Голеностопный сустав – это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения – лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин – ревматоидные поражения, у мужчин – реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
Первые признаки
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Явные симптомы
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей – энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Хондропротекторы что это как выбрать, насколько они эффективны
.jpg)