Чем лечить вирусную экзантему у детей
Публикации в СМИ
Экзантема внезапная
Внезапная экзантема — острое вирусное инфекционное заболевание детей раннего возраста, проявляющееся высокой лихорадкой и пятнисто-папулёзной сыпью на коже, появляющейся одномоментно на всём теле на фоне нормализации температуры. Возбудитель — неклассифицированный вирус герпеса человека типа 6.
Эпидемиология. Широко распространённая детская инфекция, поражающая до 30% всех детей от 6 мес до 3 лет. Механизм передачи плохо изучен, предположительно, воздушно-капельный. Пик заболеваемости — весна и осень. Инкубационный период — 5–15 дней.
Клиническая картина. Заболевание начинается остро с повышения температуры тела до 39–40,5 °C. Лихорадочный период продолжается в течение 4 сут и сопровождается явлениями выраженной интоксикации (тошнота, рвота, судорожные припадки и т.п.). Повышенная температура снижается обычно на 5-й день критически или ускоренным лизисом. На фоне нормализации температуры на коже появляются (одномоментно, «внезапно»!) дискретные, розовые и пятнистые, реже пятнисто–папулёзные высыпания. Сыпь «отцветает» в течение нескольких суток, не оставляя после себя пигментации (возможно мелкое отрубевидное шелушение на коже лица). Сыпью обычно поражается кожа туловища и конечностей, лицо поражается меньше. Симптоматика экзантемы может сопровождаться астеновегетативными явлениями (слабость, анорексия, раздражительность и т.п.), лимфаденопатией, гепатоспленомегалией.
Методы исследования • Анализ крови: лейкопения с относительным лимфоцитозом • Серологические реакции: выявление lgM, lgG к ВПГ типа 6 (HHV-6) • ПЦР сыворотки на HHV-6.
Дифференциальная диагностика • Сепсис • Инфекции мочевых путей • Краснуха • Корь • Инфекционная эритема • Энтеровирусные инфекции • Отиты • Менингиты • Бактериальная пневмония • Реакции на ЛС.
Лечение. Препараты выбора •• Жаропонижающие средства, например парацетамол, — по показаниям. Ацетилсалициловая кислота не рекомендована в связи с опасностью развития синдрома Рея •• Фенобарбитал — для купирования судорожных приступов.
Диета. Увеличение потребления жидкости (соки, компоты).
Осложнения • Судорожные приступы на фоне высокой температуры тела • Энцефалит (редко) • Менингит.
Течение и прогноз. Течение острое доброкачественное, полное восстановление без осложнений. Однократно перенесённое заболевание обусловливает постоянный иммунитет.
Синонимы: Псевдокраснуха • Шестая болезнь
МКБ-10 • B08.2 Экзантема внезапная [шестая болезнь]
Код вставки на сайт
Экзантема внезапная
Внезапная экзантема — острое вирусное инфекционное заболевание детей раннего возраста, проявляющееся высокой лихорадкой и пятнисто-папулёзной сыпью на коже, появляющейся одномоментно на всём теле на фоне нормализации температуры. Возбудитель — неклассифицированный вирус герпеса человека типа 6.
Эпидемиология. Широко распространённая детская инфекция, поражающая до 30% всех детей от 6 мес до 3 лет. Механизм передачи плохо изучен, предположительно, воздушно-капельный. Пик заболеваемости — весна и осень. Инкубационный период — 5–15 дней.
Клиническая картина. Заболевание начинается остро с повышения температуры тела до 39–40,5 °C. Лихорадочный период продолжается в течение 4 сут и сопровождается явлениями выраженной интоксикации (тошнота, рвота, судорожные припадки и т.п.). Повышенная температура снижается обычно на 5-й день критически или ускоренным лизисом. На фоне нормализации температуры на коже появляются (одномоментно, «внезапно»!) дискретные, розовые и пятнистые, реже пятнисто–папулёзные высыпания. Сыпь «отцветает» в течение нескольких суток, не оставляя после себя пигментации (возможно мелкое отрубевидное шелушение на коже лица). Сыпью обычно поражается кожа туловища и конечностей, лицо поражается меньше. Симптоматика экзантемы может сопровождаться астеновегетативными явлениями (слабость, анорексия, раздражительность и т.п.), лимфаденопатией, гепатоспленомегалией.
Методы исследования • Анализ крови: лейкопения с относительным лимфоцитозом • Серологические реакции: выявление lgM, lgG к ВПГ типа 6 (HHV-6) • ПЦР сыворотки на HHV-6.
Дифференциальная диагностика • Сепсис • Инфекции мочевых путей • Краснуха • Корь • Инфекционная эритема • Энтеровирусные инфекции • Отиты • Менингиты • Бактериальная пневмония • Реакции на ЛС.
Лечение. Препараты выбора •• Жаропонижающие средства, например парацетамол, — по показаниям. Ацетилсалициловая кислота не рекомендована в связи с опасностью развития синдрома Рея •• Фенобарбитал — для купирования судорожных приступов.
Диета. Увеличение потребления жидкости (соки, компоты).
Осложнения • Судорожные приступы на фоне высокой температуры тела • Энцефалит (редко) • Менингит.
Течение и прогноз. Течение острое доброкачественное, полное восстановление без осложнений. Однократно перенесённое заболевание обусловливает постоянный иммунитет.
Синонимы: Псевдокраснуха • Шестая болезнь
МКБ-10 • B08.2 Экзантема внезапная [шестая болезнь]
Вирусные экзантемы в практике педиатра
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; март; 2016; стр.54 А.С. Боткина, к. м. н., ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, г. Москва
Ключевые слова: дети, вирусные заболевания, экзантема, энантема
Key words: children, viral infections, rash, enanthema
В повседневной практике педиатру часто приходится сталкиваться с различными изменениями на коже пациентов. По статистике, различные поражения кожи являются причиной почти 30% всех обращений к педиатру. Иногда это только дерматологические проблемы, иногда высыпания являются проявлениями аллергической или соматической патологии, но в последнее время существенно вырос процент дерматологических проявлений инфекционных заболеваний. Иными словами, синдром инфекционной экзантемы прочно входит в нашу практику и требует определенной осведомленности, так как порой он является одним из главных диагностических признаков, позволяющих своевременно поставить диагноз и избежать тяжелых последствий.
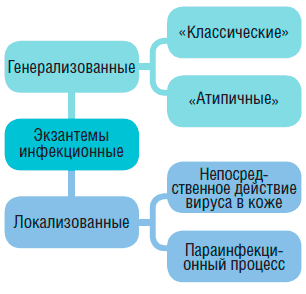
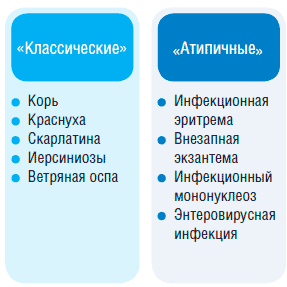
Единой классификации инфекционных экзантем в настоящее время не существует. Наиболее удобно их разделять на генерализованные и локализованные. Классическими называют экзантемы потому, что заболевания, относящиеся к данной группе, всегда протекают с синдромом экзантемы. Атипичные же заболевания сопровождаются высыпаниями часто, но не всегда (рис. 1, 2).
В статье речь пойдет о генерализованных вирусных атипичных экзантемах.
Рис. 1. Классификация экзантем
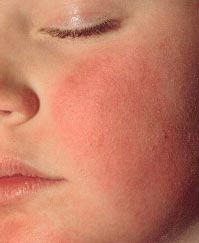
Фото 1. Симптом «нашлепанных» щек при инфекционной эритеме
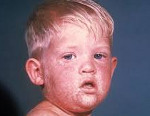
Период разгара начинается с появления сыпи. В 1-й день она возникает на лице в виде мелких красных пятен, которые быстро сливаются, образуя яркую эритему на щеках, что придает больному вид получившего пощечину (симптом «нашлепанных щек»). Через 1-4 дня сыпь на лице разрешается, и одновременно с этим на коже шеи, туловища и разгибательных поверхностях конечностей появляются округлые пятна от розового до ярко-красного цвета и папулы. Изредка поражаются ладони и подошвы. Характерно некоторое центральное просветление, придающее сыпи своеобразный сетчатый, похожий на кружево вид (симптом кружевной сыпи). В большинстве случаев высыпания сопровождаются зудом кожи. Важно помнить, что после появления сыпи вирус не определяется в секрете носоглотки и крови, поэтому больные заразны только в период до появления сыпи.
Рис. 2. Генерализованные экзантемы
Экзантема при парвовирусной инфекции постепенно исчезает в течение 5-9 дней, но при воздействии провоцирующих факторов, таких как солнечное облучение, горячая ванна, холод, физическая нагрузка и стресс, могут персистировать недели и даже месяцы. Исчезает сыпь бесследно.
У части больных на фоне сыпи или после ее исчезновения может отмечаться поражение суставов. Характерно симметричное поражение преимущественно коленных, голеностопных, межфаланговых, пястно-фаланговых суставов. Болевой синдром зависит от тяжести заболевания и может быть слабым или сильным, затрудняющим самостоятельное передвижение, суставы опухшие, болезненные, горячие на ощупь. Течение полиартритов доброкачественное.
Специфической этиотропной терапии парвовирусной инфекции не существует. В зависимости от клинической формы проводится посиндромная терапия.
Инкубационный период составляет около 14 дней. Заболевание начинается остро с повышения температуры тела. Лихорадка фебрильная, длится 3-5, а порой и 7 дней, сопровождается интоксикацией, увеличением шейных и затылочных лимфоузлов, инъекцией зева и барабанных перепонок. Нередко отмечается гиперемия и отечность конъюнктивы век, придающая ребенку «сонный» вид и разрешающаяся в первый день экзантемы.
Диагноз «розеола» в большинстве случаев не вызывает затруднений и устанавливается, как правило, на основе типичной клинической картины. Для подтверждения диагноза можно использовать серологическую диагностику, однако у многих детей с первичной инфекцией не развивается необходимый для определения уровень IgM [12]. Кроме того, у большинства людей старше 2-летнего возраста имеются антитела к вирусу герпеса типа 6 и для верификации необходимы парные сыворотки: выявление четырехкратного нарастания титра IgG к вирусу герпеса типа 6 или переход отрицательного результата в положительный служат подтверждением диагноза. Также возможно применение ПЦР, с помощью которой можно выявить вирус в тканях (в крови, слюне).
Заболевание склонно к саморазрешению и в подавляющем большинстве случаев не требует специфического лечения.
Инкубационный период составляет от 2 недель до 2 месяцев. Основной симптомокомплекс включает следующие ведущие симптомы:
Заболевание в большинстве случаев начинается остро, с подъема температуры тела до высоких цифр. Обычно весь симптомокомплекс разворачивается к концу первой недели. Наиболее ранними клиническими проявлениями являются: повышение температуры тела; припухание шейных лимфатических узлов; наложения на миндалинах; затруднение носового дыхания. К концу первой недели от начала заболевания у большинства больных уже пальпируются увеличенная печень и селезенка, в крови появляются атипичные мононуклеары.
Помимо основного симптомокомплекса, при инфекционном мононуклеозе часто отмечаются различные изменения кожи и слизистых оболочек, появляющиеся в разгар заболевания и не связанные с приемом лекарственных препаратов. Практически постоянным симптомом является одутловатость лица и отечность век, что связано с лимфостазом, возникающем при поражении носоглотки и лимфатических узлов. Также нередко на слизистой оболочке полости рта появляются энантема и петехии. В разгар заболевания часто наблюдаются различные высыпания на коже. Сыпь может быть точечной (скарлатиноподобной), пятнисто-папулезной (кореподобной), уртикарной, геморрагической. Сыпь появляется на 3-14-й день заболевания, может держаться до 10 дней и разрешается бесследно. Отличительной чертой является ее большая интенсивность на акральных участках, где она обычно сливается и дольше держится. Экзантема не зудит и проходит бесследно.
Инфекционный мононуклеоз в большинстве случаев протекает гладко, без осложнений. Заболевание заканчивается через 2-4 недели. В некоторых случаях по истечении этого срока сохраняются остаточные проявления болезни.
Этиотропнаятерапия инфекционногомононуклеоза окончательно не разработана. При среднетяжелой и тяжелой формах можно использовать препараты рекомбинантного интерферона (виферон), индукторы интерферона (циклоферон), иммуномодуляторы с противовирусным эффектом (изопринозин) [17, 18]. В основном применяется патогенетическая и симптоматическая терапия [19, 20].
Фото 2. Болезнь «рук, ног и рта»
Энтеровирусная экзантема может быть вызвана различными типами энтеровирусов, а в зависимости от этиологии различается и симптоматика. Выделяют три вида энтеровирусных экзантем:
Розеолоформная экзантема (бостонская болезнь) начинается также остро, с повышения температуры до фебрильных цифр. Лихорадка сопровождается интоксикацией, першением и болью в горле, хотя при осмотре ротоглотки никаких существенных изменений, кроме усиления сосудистого рисунка, нет. В неосложненных случаях лихорадка держится 1-3 дня и резко падает до нормы. Одновременно с нормализацией температуры появляется экзантема. Она имеет вид округлых розовато-красных пятен размером от 0,5 до 1,5 см и может располагаться по всему телу, но наиболее обильной бывает на лице и груди. На конечностях, особенно на открытых участках, сыпь может отсутствовать. Сыпь сохраняется 1-5 дней и бесследно исчезает [22].
Генерализованная герпетиформная экзантема возникает при наличии иммунодефицита и характеризуется наличием мелкой везикулезной сыпи. Отличием от герпетической инфекции является отсутствие сгруппированности везикул и помутнения их содержимого.
Заболевание встречается повсеместно, болеют преимущественно дети до 10 лет, однако отмечаются случаи заболеваний и среди взрослых, особенно молодых мужчин. Так же как и при других энтеровирусных заболеваниях, встречается чаще летом и осенью.
Заболевание протекает легко и разрешается самостоятельно без осложнений в течение 7-10 дней. Однако необходимо помнить, что вирус выделяется до 6 недель после выздоровления [27, 28].
Диагностика энтеровирусных экзантем носит комплексный характер и предусматривает оценку клинических симптомов заболевания совместно с данными эпидемиологического анамнеза и обязательного лабораторного подтверждения (выделение энтеровируса из биологических материалов, нарастание титра антител) [29].
Лечение носит в большинстве симптоматический характер. Применение рекомбинантных интерферонов (виферон, реаферон), интерфероногенов (циклоферон, неовир), иммуноглобулинов с высоким титром антител может потребоваться только при лечении больных тяжелыми формами энтеровирусного энцефалита [30].
Таким образом, проблема инфекционных заболеваний, сопровождающихся экзантемами, остается актуальной по сей день. Высокая распространенность данной патологии среди населения требует повышенного внимания от врачей любой специальности.
Внезапная экзантема
Внезапная экзантема – острое инфекционное заболевание детей раннего возраста, вызываемое вирусом герпеса 6 и 7 типа, протекающее с температурной реакцией и кожными высыпаниями. При внезапной экзантеме последовательно появляются фебрильная температура, затем – папулезная сыпь на коже туловища, лица и конечностей. Специфическими методами диагностики внезапной экзантемы являются ПЦР выявление ВГЧ-6 и ИФА титров IgM и IgG. Лечение внезапной экзантемы, главным образом, симптоматическое (жаропонижающие средства), возможно назначение противовирусных препаратов.
Общие сведения
Внезапная экзантема (псевдокраснуха, розеола, трехдневная лихорадка, шестая болезнь) – детская вирусная инфекция, характеризующаяся высокой лихорадкой и пятнистой сыпью на коже. Внезапная экзантема поражает около 30% детей раннего возраста (от 6 месяцев до 3-х лет). В большинстве случаев внезапная экзантема развивается у ребенка в возрасте от 9 месяцев до 1 года; реже до 5 месяцев. Предполагается, что заболевание передается воздушно-капельным и контактным путем. Пик распространения инфекции приходится на осень и зиму; девочки и мальчики болеют одинаково. Внезапная экзантема переносится детьми однократно, после чего у переболевших вырабатывается устойчивый иммунитет.
Причины внезапной экзантемы
Этиологическими агентами, вызывающими внезапную экзантему, являются вирусы герпеса человека типа 6 и 7 (HHV-6 и HHV-7). Среди этих двух типов HHV6 обладает большей патогенностью и считается основным возбудителем внезапной экзантемы; HHV7 выступает вторым возбудителем (кофактором).
HHV-6 и HHV-7 принадлежат к семейству Herpesviridae, роду Roseolovirus. Наибольшей тропностью вирусы обладают к T-лимфоцитам, моноцитам, макрофагам, астроцитам, древовидным клеткам, ткани эпителия и др. Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и фактора некроза опухоли-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
У подростков и взрослых с HHV-6 связано бессимптомное течение мочевой инфекции. Кроме этого, реактивация латентно персистирующего в ЦНС вируса может вызывать развитие менингоэнцефалита и миелита. По имеющимся сведениям, HHV-6 является «виновником» доброкачественных (лимфаденопатия) и злокачественных (лимфома) лимфопролиферативных заболеваний. С HHV-7 некоторые авторы связывают синдром хронической усталости.
Симптомы внезапной экзантемы
Инкубационный период при внезапной экзантеме составляет от 5 до 15 суток. Заболевание начинается с внезапного повышения температуры тела до высоких значений (39-40,5°С). Период лихорадки длится в течение 3-х суток, сопровождаясь выраженным интоксикационным синдромом (слабостью, апатией, отсутствием аппетита, тошнотой).
Характерно, что при внезапной экзантеме, несмотря на такую высокую температуру, в большинстве случаев отсутствуют катаральные явления (насморк, кашель). Сравнительно редко, у младших детей возникает диарея, заложенность носа, увеличение шейных лимфатических узлов, отечность век, гиперемия зева, мелкая сыпь на мягком небе и язычке. У грудных детей иногда отмечается пульсация родничка.
Температура тела несколько снижается в утреннее время; на фоне приема антипиретиков дети чувствуют себя удовлетворительно. Поскольку внезапная экзантема по срокам совпадает с прорезыванием зубов, повышенную температуру родители часто объясняют именно этим фактом. Иногда при резком повышении температуры до 40°С и выше развиваются фебрильные судороги: при внезапной экзантеме они встречаются у 5-35% детей в возрасте от 18 месяцев до 3-х лет. Фебрильные судороги, как правило, не опасны и проходят самостоятельно; они не связаны с повреждением нервной системы.
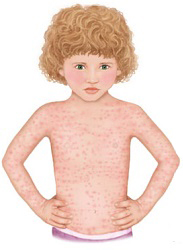
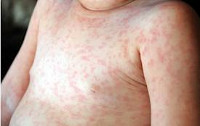
Критическое снижение температуры при внезапной экзантеме происходит на 4-е сутки. Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Осложнения при внезапной экзантеме развиваются довольно редко и, главным образом, у детей со сниженным иммунитетом. Описаны случаи развития острого миокардита, менингоэнцефалита, краниального полиневрита, реактивного гепатита, инвагинации кишечника, постинфекционной астении. Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Диагностика внезапной экзантемы
Несмотря на большую распространенность, диагноз внезапной экзантемы своевременно устанавливается крайне редко. Этому способствует быстротечность заболевания: пока ведется диагностический поиск, симптомы инфекции, как правило, исчезают самостоятельно. Тем не менее, дети с высокой лихорадкой или сыпью должны быть непременно осмотрены педиатром и детским инфекционистом.
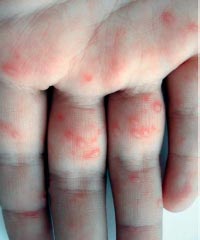
В физикальном обследовании ведущая роль принадлежит изучению элементов сыпи. Для внезапной экзантемы характерно наличие мелких розовых пятен, исчезающих при диаскопии, а также папул диаметром 1-5 мм. При боковом освещении заметно, что элементы сыпи слегка возвышаются над поверхностью кожи.
В общем анализе крови обнаруживается лейкопения, относительный лимфоцитоз, эозинопения, гранулоцитопения (иногда агранулоцитоз). Для выявления вируса используется метод ПЦР. Для определения активного вируса в крови применяется культуральный метод. У переболевших внезапной экзантемой детей с помощью ИФА в крови выявляются IgG и IgM к HHV-6 и HHV-7.
В случае развития осложнений внезапной экзантемы необходимы консультация детского невролога, детского кардиолога, детского гастроэнтеролога и дополнительные инструментальные исследования (ЭЭГ, ЭКГ, УЗИ брюшной полости и др.).
При внезапной экзантеме дифференциальная диагностика должна осуществляться с лихорадкой неизвестной этиологии, краснухой, корью, скарлатиной, инфекционной эритемой, энтеровирусными инфекциями, аллергической сыпью, лекарственной токсидермией, пневмонией, пиелонефритом, отитом.
Лечение внезапной экзантемы
Контагиозность вируса не является высокой, тем не менее, дети с внезапной экзантемой должны быть изолированы от сверстников до исключения других инфекционных заболеваний и исчезновения симптомов.
В комнате, где находится больной с внезапной экзантемой, проводятся ежедневная влажная уборка и проветривания каждые 30 минут. В лихорадочном периоде ребенок должен получать обильное питье (чаи, компоты и морсы). Прогулки разрешаются после нормализации температуры.
Специфического лечения внезапной экзантемы не существует. Если дети плохо переносят высокую температуру, показан прием жаропонижающих препаратов (парацетамола или ибупрофена). По назначению детского врача при внезапной экзантеме могут быть использованы противовирусные и антигистаминные препараты.
Прогноз и профилактика внезапной экзантемы
В большинстве случаев течение внезапной экзантемы доброкачественное. Обычно заболевание заканчивается полным восстановлением здоровья. Однократно перенесенная инфекция обусловливает формирование постоянного иммунитета.
Вакцинопрофилактики внезапной экзантемы не существует. Основные профилактические мероприятия сводятся к изоляции заболевшего ребенка и предупреждению осложнений.
Вирус Коксаки: спокойствие, только спокойствие
Поделиться:
Новость о вспышке инфицирования этим вирусом всколыхнула ряды отдыхающих в жарких странах и их соотечественников, проводящих лето на курортах России. Напуганные «эпидемией» граждане спешно ищут панацею, а те, у кого отпуск еще впереди, в панике решают совсем отказаться от купленных заранее туров на побережье. А если остыть и спокойно разобраться, что же это за вирус такой с загадочным именем Коксаки и какую болезнь он вызывает?
Кто такой Коксаки?
Эти энтеровирусы были случайно обнаружены в 1949 году, когда американский ученый Гилберт Далльдроф исследовал фекалии больных полиомиелитом для создания лекарства или вакцины. Попытка создать средство от полиомиелита провалилась, зато Далльдроф вошел в историю как открыватель энтеровирусов, которым он дал название Коксаки — по имени небольшого городка на реке Гудзон, откуда ученый получил первые образцы материала для исследований.
Несмотря на довольно экзотичное звучное название, вирусы Коксаки не представляют собой ничего сверхординарного. Это обычные энтеровирусы, которые хорошо себя чувствуют в желудочно-кишечном тракте человека. Они распространены по всему миру, их активность зависит от сезона и климата.
Читайте также:
Пять мифов о свином гриппе
Энтеровирусные инфекции — привычное дело летом и ранней осенью в странах с умеренным климатом, а в полутропиках и тропиках на протяжении всего года. При этом число заболевших каждый год примерно одинаково. Так что слухи об эпидемии, собирающей невиданный урожай именно в этом году, мягко говоря, не соответствуют действительности. Как не соответствуют ей и россказни об опасности заболеваний, ассоциированных с вирусом Коксаки.
Рука-нога-рот
Это не пустой набор существительных, описывающих части тела, — это название болезни, которая развивается вследствие инфицирования энтеровирусами и в том числе вирусом Коксаки. Чаще всего она поражает младенцев и малышей младше 5 лет, но не исключена заболеваемость и среди детей школьного возраста и взрослых.

Все начинается похоже на грипп: с резкого повышения температуры, снижения аппетита и слабости. Но в отличие от гриппа через 1–2 дня во рту появляются маленькие красные высыпания, которые превращаются в язвы, — это состояние называют герпангиной. Конечно, она ничего не имеет общего с вирусом герпеса — просто напоминает на вид герпетические поражения.
Одновременно «расцвечиваются» розовыми пятнами (иногда с волдырями, как при ветряной оспе) ладони рук и подошвы ног, оправдывая забавное название болезни. Сыпь может появляться также на коленях, локтях, ягодицах, в области гениталий. Иногда (но далеко не всегда) поражаются ногти: они могут слоиться, трескаться, а затем и вовсе отслоиться. К счастью, этот процесс обычно протекает безболезненно, а ногти благополучно отрастают заново.
При хорошем иммунном ответе, особенно у детей, возможно и бессимптомное течение заболевания, при этом человек, сам того не зная, является источником инфекции. Вирусы содержатся в выделениях из носа и горла больного, жидкости, которая выделяется из язвенных поражений, и фекалиях.
Инфицирование происходит при личном контакте, с частичками слюны при кашле или чихании, а также при касании загрязненных поверхностей (дверных ручек, предметов быта и т. д.). Заразными больные могут быть вплоть до полного выздоровления, хотя максимальная вероятность «подарить вирус другу» сохраняется в течение первой недели со дня начала лихорадки.
Будем лечить или пусть живет?
С вопросом «кто виноват?» мы разобрались, остался не менее животрепещущий и традиционный «что делать?». А делать особо и нечего. Энтеровирусная инфекция, как, собственно, и большинство заболеваний, ассоциированных с вирусами, лечению не подлежит. Никакие противовирусные средства, интерфероны или гомеопатические пилюли не могут изменить течение болезни.
Выздоровление происходит «автоматически», в среднем через 7 дней, когда энтеровирусы бесславно погибнут. А пока болезнь в разгаре, следует выполнять одно простое, но важное правило — компенсировать потери жидкости, чтобы избежать обезвоживания организма. Помогут обычная питьевая вода, компоты или специальные регидрационные смеси, лучше — холодные, чтобы снизить чувствительность болевых рецепторов и уменьшить боль в горле.
При высокой температуре или болевом синдроме показаны жаропонижающие и анальгетики, например Парацетамол (Панадол). Больному до выздоровления не следует выходить на улицу или в места скопления людей, поскольку он является источником инфекции. Чтобы снизить вероятность заражения родственников, хорошо бы усилить санитарную бдительность: проветривать помещения, проводить регулярную уборку, обеспечить больного индивидуальной посудой и предметами гигиены. Если инфекция «нашла» вас на отдыхе, сосредоточьтесь на частом мытье рук горячей водой с мылом.
Осложнения: редко, но метко
В подавляющем большинстве случаев синдром «рука-нога-рот» переносится неплохо и проходит бесследно. Однако изредка заболевание может дать довольно серьезное осложнение — серозный менингит. Поэтому при появлении таких симптомов, как головная боль, скованность в шее и боль в спине, следует немедленно вызвать врача. Все остальные проблемы, связанные с вирусом Коксаки, решаются практически сами по себе. Главный лекарь этого заболевания — время, причем довольно непродолжительное. И, конечно, Коксаки — не та причина, по которой стоит лишать себя долгожданного отпуска на курорте.
Товары по теме:[product strict=» Панадол»]( Панадол), [product strict=» Парацетамол»]( Парацетамол)
Экзантема у детей: причины, клиническая картина, лечение, профилактика
Экзантема у детей: течение и лечение
Экзантема – это болезнь, которая имеет вирусную природу и в основном поражает детей раннего возраста.
Основными признаками являются гипертермия (повышение температуры тела) и папулезные высыпания по всему телу, которые вызывают немалое беспокойство у мам. Заболевание диагностируется у 30% детей в возрасте от шести месяцев до трех лет.
Причины
Экзантему (ее еще называют внезапной экзантемой) вызывают вирусы герпеса человека типа 6 и 7 (HHV-6 и HHV-7) – первый более опасен и является основным возбудителем. Попав в организм, вирусные частицы взаимодействуют с иммунными комплексами, провоцируя образование экзантемы. Также такие вирусы взаимодействуют по отдельности с такими биологическими структурами:
Экзантема у взрослых наблюдается гораздо реже. Следует помнить, что у детей подросткового возраста и у взрослых с вирусом HHV-6 связана мочевая инфекция, для которой характерно бессимптомное течение. Также такой вирус может, не проявляясь, жить в тканях центральной нервной системы, затем активироваться и вызывать:
Кроме того, имеются данные, что HHV-6 способен вызвать развитие лимфопролиферативных патологий – тех, которые проявляются разрастанием лимфоидной ткани. Это значит, что при выявлении экзантемы следует проявить настороженность по отношению к описанным патологиям, провоцируемым этим видом вируса.
Признаки экзантемы
Инкубационный период (временя пребывания возбудителя в организме без каких-либо клинических проявлений) длится от 5 до 15 суток.
Реже у детей проявляются такие признаки экзантемы, как понос, заложенность носа, отечность век и тканей вокруг глаз, сыпь на мягком небе. При этом насморк и кашель отсутствуют. При экзантеме у детей на фоне описанной клинической картины могут развиваться судороги.
На четвертые сутки температура снижается, что создает ложное впечатление о выздоровлении. Но практически сразу же на теле ребенка появляется незаразная сыпь в виде мелких точек или пятнышек. Она исчезает через 2-4 дня.
Диагностика
Легко ли диагностируется экзантема у детей? Признаки типичны, но диагноз ставят своевременно довольно редко. Пока проводится обследование, симптомы инфекции могут исчезнуть самостоятельно, без врачебного вмешательства. Тем не менее, даже при улучшении состояния ребенка он должен быть скрупулезно осмотрен.
Необходимо тщательное исследование элементов сыпи. Это мелкие розовые пятна и папулы диаметром до 1-5 мм. Элементы сыпи немного возвышаются над поверхностью кожных покровов.
Инструментальные методы применяются в случае развития осложнений экзантемы:
Лабораторная диагностика экзантемы включает такие методы:
Осложнения
Если ребенок болеет экзантемой, следует остерегаться таких осложнений:
После перенесенной экзантемы дети чаще страдают простудными заболеваниями.
Лечение экзантемы у детей
Контагиозность вируса не очень высокая, но больных детей следует изолировать. Специфического лечения нет. Лечение экзантемы при правильных назначениях не затягивается.
На период лечения экзантемы у детей нужна регулярная влажная уборка помещения.
Профилактика
Вакцины, при помощи которой можно было бы избежать риска заболеть экзантемой, нет. Главными профилактическими мероприятиями являются:
Внезапная экзантема
Внезапная экзантема – острое инфекционное заболевание детей раннего возраста, вызываемое вирусом герпеса 6 и 7 типа, протекающее с температурной реакцией и кожными высыпаниями. При внезапной экзантеме последовательно появляются фебрильная температура, затем – папулезная сыпь на коже туловища, лица и конечностей. Специфическими методами диагностики внезапной экзантемы являются ПЦР выявление ВГЧ-6 и ИФА титров IgM и IgG. Лечение внезапной экзантемы, главным образом, симптоматическое (жаропонижающие средства), возможно назначение противовирусных препаратов.
Общие сведения
Внезапная экзантема (псевдокраснуха, розеола, трехдневная лихорадка, шестая болезнь) – детская вирусная инфекция, характеризующаяся высокой лихорадкой и пятнистой сыпью на коже. Внезапная экзантема поражает около 30% детей раннего возраста (от 6 месяцев до 3-х лет). В большинстве случаев внезапная экзантема развивается у ребенка в возрасте от 9 месяцев до 1 года; реже до 5 месяцев. Предполагается, что заболевание передается воздушно-капельным и контактным путем. Пик распространения инфекции приходится на осень и зиму; девочки и мальчики болеют одинаково. Внезапная экзантема переносится детьми однократно, после чего у переболевших вырабатывается устойчивый иммунитет.
Причины внезапной экзантемы
Этиологическими агентами, вызывающими внезапную экзантему, являются вирусы герпеса человека типа 6 и 7 (HHV-6 и HHV-7). Среди этих двух типов HHV6 обладает большей патогенностью и считается основным возбудителем внезапной экзантемы; HHV7 выступает вторым возбудителем (кофактором).
HHV-6 и HHV-7 принадлежат к семейству Herpesviridae, роду Roseolovirus. Наибольшей тропностью вирусы обладают к T-лимфоцитам, моноцитам, макрофагам, астроцитам, древовидным клеткам, ткани эпителия и др. Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и фактора некроза опухоли-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
У подростков и взрослых с HHV-6 связано бессимптомное течение мочевой инфекции. Кроме этого, реактивация латентно персистирующего в ЦНС вируса может вызывать развитие менингоэнцефалита и миелита. По имеющимся сведениям, HHV-6 является «виновником» доброкачественных (лимфаденопатия) и злокачественных (лимфома) лимфопролиферативных заболеваний. С HHV-7 некоторые авторы связывают синдром хронической усталости.
Симптомы внезапной экзантемы
Инкубационный период при внезапной экзантеме составляет от 5 до 15 суток. Заболевание начинается с внезапного повышения температуры тела до высоких значений (39-40,5°С). Период лихорадки длится в течение 3-х суток, сопровождаясь выраженным интоксикационным синдромом (слабостью, апатией, отсутствием аппетита, тошнотой).
Характерно, что при внезапной экзантеме, несмотря на такую высокую температуру, в большинстве случаев отсутствуют катаральные явления (насморк, кашель). Сравнительно редко, у младших детей возникает диарея, заложенность носа, увеличение шейных лимфатических узлов, отечность век, гиперемия зева, мелкая сыпь на мягком небе и язычке. У грудных детей иногда отмечается пульсация родничка.
Температура тела несколько снижается в утреннее время; на фоне приема антипиретиков дети чувствуют себя удовлетворительно. Поскольку внезапная экзантема по срокам совпадает с прорезыванием зубов, повышенную температуру родители часто объясняют именно этим фактом. Иногда при резком повышении температуры до 40°С и выше развиваются фебрильные судороги: при внезапной экзантеме они встречаются у 5-35% детей в возрасте от 18 месяцев до 3-х лет. Фебрильные судороги, как правило, не опасны и проходят самостоятельно; они не связаны с повреждением нервной системы.
Критическое снижение температуры при внезапной экзантеме происходит на 4-е сутки. Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Осложнения при внезапной экзантеме развиваются довольно редко и, главным образом, у детей со сниженным иммунитетом. Описаны случаи развития острого миокардита, менингоэнцефалита, краниального полиневрита, реактивного гепатита, инвагинации кишечника, постинфекционной астении. Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Диагностика внезапной экзантемы
Несмотря на большую распространенность, диагноз внезапной экзантемы своевременно устанавливается крайне редко. Этому способствует быстротечность заболевания: пока ведется диагностический поиск, симптомы инфекции, как правило, исчезают самостоятельно. Тем не менее, дети с высокой лихорадкой или сыпью должны быть непременно осмотрены педиатром и детским инфекционистом.
В физикальном обследовании ведущая роль принадлежит изучению элементов сыпи. Для внезапной экзантемы характерно наличие мелких розовых пятен, исчезающих при диаскопии, а также папул диаметром 1-5 мм. При боковом освещении заметно, что элементы сыпи слегка возвышаются над поверхностью кожи.
В общем анализе крови обнаруживается лейкопения, относительный лимфоцитоз, эозинопения, гранулоцитопения (иногда агранулоцитоз). Для выявления вируса используется метод ПЦР. Для определения активного вируса в крови применяется культуральный метод. У переболевших внезапной экзантемой детей с помощью ИФА в крови выявляются IgG и IgM к HHV-6 и HHV-7.
В случае развития осложнений внезапной экзантемы необходимы консультация детского невролога, детского кардиолога, детского гастроэнтеролога и дополнительные инструментальные исследования (ЭЭГ, ЭКГ, УЗИ брюшной полости и др.).
При внезапной экзантеме дифференциальная диагностика должна осуществляться с лихорадкой неизвестной этиологии, краснухой, корью, скарлатиной, инфекционной эритемой, энтеровирусными инфекциями, аллергической сыпью, лекарственной токсидермией, пневмонией, пиелонефритом, отитом.
Лечение внезапной экзантемы
Контагиозность вируса не является высокой, тем не менее, дети с внезапной экзантемой должны быть изолированы от сверстников до исключения других инфекционных заболеваний и исчезновения симптомов.
В комнате, где находится больной с внезапной экзантемой, проводятся ежедневная влажная уборка и проветривания каждые 30 минут. В лихорадочном периоде ребенок должен получать обильное питье (чаи, компоты и морсы). Прогулки разрешаются после нормализации температуры.
Специфического лечения внезапной экзантемы не существует. Если дети плохо переносят высокую температуру, показан прием жаропонижающих препаратов (парацетамола или ибупрофена). По назначению детского врача при внезапной экзантеме могут быть использованы противовирусные и антигистаминные препараты.
Прогноз и профилактика внезапной экзантемы
В большинстве случаев течение внезапной экзантемы доброкачественное. Обычно заболевание заканчивается полным восстановлением здоровья. Однократно перенесенная инфекция обусловливает формирование постоянного иммунитета.
Вакцинопрофилактики внезапной экзантемы не существует. Основные профилактические мероприятия сводятся к изоляции заболевшего ребенка и предупреждению осложнений.
Вирус Коксаки — симптомы, лечение у детей и взрослых
Вирус Коксаки — основной возбудитель энтеровирусной инфекции. Преимущественно поражает детей. Вирус негативно влияет на работу почек, сердца, легких, печени, центральной нервной системы.
Описание энтеровирусной инфекции Коксаки
Вирусы Коксаки распространены повсеместно — в воде, почве, продуктах питания. Основная эпидемиологическая особенность — формирование здорового вирусоносительства в организме человека. При этом вирусы могут выделяться в окружающую среду 3-6 недель. Вирусоносителями являются 17-40% здоровых взрослых людей, 20% детей, 33% детей до года.
Вирус Коксаки типа A, B проникает в организм через слизистые ротовой полости, верхних дыхательных путей, кишечника. Основной путь передачи — фекально-оральный. Реже — контактно-бытовой, воздушно-капельный и трансплацентарный.
Энтеровирус проникает в клетки слизистой кишечника, где происходит его репликация. Затем вирус с током крови попадает в различные внутренние органы. Более 70% заболевших — дети до 15 лет, чаще болеют дети до года. Мальчики и мужчины болеют чаще.
К типичным формам заболевания относят:
К атипичным формам относят стертую, инапаральную энтеровирусную инфекцию.
Энтеровирусная инфекция Коксаки протекает в легкой, среднетяжелой и тяжелой форме.
У взрослых антитела к распространенным серотипам вируса Коксаки выявляют у 30-80% людей.
Средняя продолжительность инкубационного периода — 7-10 дней. Иногда от 2 до 35 дней. Клинические проявления болезни у детей и взрослых разнообразны.
Распространенные клинические проявления:
У детей инфекция Коксаки часто протекает бессимптомно. Чаще всего выявляют герпангину, синдром «рука-нога-рот». Но ребенок является заразным на протяжении всего заболевания и в течении 1-2 недель после выздоровления.
Для выявления формы энтеровирусной инфекции проводят сбор анамнеза, анализ клинических проявлений, назначают лабораторные инструментальные обследования.
Дополнительные методы — ЭКГ, биохимический анализ крови, коагулограмма, УЗИ, МРТ.
Терапия при энтеровирусной инфекции Коксаки направлена на устранение симптомов интоксикации, нормализацию биохимических показателей крови и спинномозговой жидкости, предотвращение осложнений.
Лечение проводят амбулаторно, при симптомах поражения центральной нервной системы, периферическом параличе, менингеальном синдроме и других опасных для жизни состояний требуется госпитализация.
При лечении детей назначают противовирусные и иммуномодулирующие препараты, иммуноглобулины. Дополнительно необходимо соблюдать постельный режим, пить больше теплой жидкости. Показана молочно-растительная диета, из рациона нужно исключить жирную, тяжелую, вредную пищу.
Неспецифическая профилактика вируса Коксаки заключается в соблюдении правил личной гигиены, тщательном мытье овощей и фруктов. Необходимо избегать контакта с людьми, у которых наблюдаются клинические проявления энтеровирусной инфекции.
Розеола или трехдневная лихорадка
Так как непременным симптомом розеолы являются высыпания на коже, родители часто обращаются не только к педиатру, но и к дерматологу.
У детской розеолы много названий: внезапная экзантема, трехдневная лихорадка, псевдокраснуха. Во многих случаях ее не диагностируют как отдельное заболевание, при повышении температуры ставится диагноз ОРВИ, сыпь списывают на аллергию на лекарственные препараты, принимаемые во время болезни.
Что такое детская розеола?
Детская розеола это вирусное заболевание, для которого характерен резкий подъем температуры, а затем, после ее снижения, появление мелкой розовый сыпи, распространяющейся по всему телу. В первые три дня, до появления высыпаний, диагноз поставить сложно, так как кроме температуры нет никаких характерных симптомов. Именно появление сыпи помогает определить, что это именно розеола.
Передается эта инфекция предположительно воздушно-капельным путем, инкубационный период 9-12 дней. Лабораторного подтверждения диагноза не требуется, и, как правило, никаких анализов не проводится. Обычно болеют дети от 6 месяцев до 3 лет, преимущественно в весеннее-осенний период.
Какой возбудитель вызывает данное заболевание?
Чаще всего розеола вызывается вирусом герпеса человека 6-го, реже 7-го типов. Herpes virus 6 (HHV-6) очень широко распространен, при рождении младенцы обладают антителами от матери, которые защищают его. Их уровень значительно снижается к 4 месяцам, и ребенок становится восприимчив к инфекции. После 2 лет иммунная система уже может довольно успешно справиться с вирусом, не допуская развития острого заболевания. А вот в промежутке организм детей наиболее уязвим, пик заболеваемости приходится на 6-12 месяцев.
Специфической профилактики розеолы не существует, из общих мер, снижающих риск заболевания, можно отметить регулярные проветривания помещений, где находится ребенок, ограничения тесных телесных контактов с взрослыми (не стоит целовать маленького ребенка в губы, в носик, облизывать ложки и соски и так далее).
После перенесенного заболевания вырабатывается стойкий иммунитет, случаи повторного заражения довольно редки, но иногда встречаются. После 4 лет практически у всех обследованных детей определяются антитела к этому вирусу.
Характерные признаки болезни?
Чем розеола отличается от краснухи?
При краснухе сыпь появляется одновременно с температурой, располагается в основном на конечностях, немного отличается по внешнему виду. Также для краснухи не характерен такой резкий и высокий подъем температуры.
Бывают ли осложнения?
В подавляющем большинстве случаев организм справляется самостоятельно и без последствий. Высокая температура при внезапной экзантеме может вызвать фебрильные судороги. Как правило, они не опасны, проходят без последствий для ребенка и не связаны с повреждениями нервной системы или мозга. Но, если это произошло в первый раз, ребенок должен быть осмотрен неврологом.
Иногда встречаются сопутствующие симптомы в виде воспалительных процессов в носоглотке и увеличения лимфоузлов. Крайне редко, при соответствующей предрасположенности, возможны неврологические осложнения болезни: энцефалит, менингит.
Как лечить розеолу?
Ребенок должен быть осмотрен педиатром, так как высокая температура может быть не только при розеоле, но и при других инфекционных заболеваниях, требующих лечения, например при отите, инфекции мочевыводящих путей.
Специфического лечения вируса вызывающего розеолу не существует, поэтому лечение симптоматическое: жаропонижающие средства при высокой температуре, чтобы облегчить состояние ребенка. Пока держится температура, важно следить, чтобы ребенок потреблял достаточно жидкости. Если ребенок отказывается от еды, не нужно кормить через силу, как только состояние улучшится, аппетит вернется.
Когда появляется сыпь, смазывать ее чем-либо или принимать противоаллергические препараты не нужно. Пятна проходят самостоятельно, не оставляя следов, возможно небольшое шелушение кожи, которое так же проходит без лечения. Ребенка в этот период можно купать. После купания может отмечаться увеличение яркости сыпи из-за протока крови к коже, это временное явление, которое не ухудшает течение заболевания.
Противовирусное лечение проводят при тяжелом течении болезни, как правило, у детей со сниженным иммунитетом. При лечении пациентов с иммунодефицитом необходима консультация детского инфекциониста.
Вирусные экзантемы в детском возрасте (часть 1)
Этиология многообразна, при этом вирусы (2/3 случаев) и бактерии играют особую роль. Медикаменты и аутоиммунные заболевания редко бывают причиной экзантем в детском возрасте. Экзематозным заболеваниям в широком смысле, прежде всего, папулезная/папулодеквамативная формы (например, экзематозный Lichen ruber, Pityriasisrosea, Pityriasis lichenoides acuta et varioloformis, Pityriasis lichenoides chronica) здесь рассматриваться не будут.
В то время, как многие экзематозные заболевания (прежде всего классические детские заболевания) являются формами проявления инфекций вызванных определенными возбудителями, то для других клинически различимых картин заболеваний как, например, Gianotti-Crosti-Syndrom возбудителями являются вирусы совершенно различных групп. Этиология других экзематозных заболеваний, как, на-пример, экзантема новорожденного, синдром Кавасаки и впервые описанной в 1992 году унилатеральной латероторакальной экзантемы, до сих пор не выяснена.
В развитии вирусной экзантемы кажется принимают участие три патогенетических механизма:
1. Вирусы через кровь попадают в кожу и вызывают повреждения ткани (варицелла, Herpes simplex, энтеровирусы).
2. Реакция возбудителей инфекции с циркулирующими и клеточными иммунными факторами вызывает появление экзантемы (masern, краснуха)
3. Даже без наличия возбудителей инфекции циркулирующие «иммунные факторы» вызывают экзантему (острая уртикария, Stevens-Johnson-Syndrom, Putpura fulminans).
Причины тропизма некоторых вирусов к определенным локализациям на коже и слизистых (например, Hand-Fuss-Mund-Erkrankung) не известны. Необходимо определить и механизмы прилипания и фагоцитоза как причинные факторы.
Токсины обуславливают симптомы бактериально вызванной экзантемы. Наряду с непосредственным влиянием токсина, в центре патогенетического события стоят и суперантигены (токсический синдром шока).
Клиническая картина с морфологией, упорядочиванием и различием экзантем часто уже оказывается диагностической; анамнез и физикальное обследование (наличие сопутствующих симптомов, а также возраст ребенка представляют другие важные диагностические критерии. При сомнениях можно провести лабораторные исследования (серологические) для подтверждения диагноза.
Знание экзантематозных заболеваний в детском возрасте имеет большое значение для выделения жизнеугрожающих заболеваний и для проведения профилактических мероприятий (так, например, беременные без соответствующего АК должны держаться подальше от детей с краснухой).
МАКУЛЕЗНО/ПАПУЛЕЗНАЯ/МАКУЛОПАПУЛЕЗНАЯ ЭКЗАНТЕМА
Экзантема в детском возрасте чаще всего проявляется в макулезной или макулопапулезной форме. Вирусы являются основными возбудителями (приблизительно 2/3 случаев, причем наряду с неполиоэнтеровирусами при этом рассматриваются прежде всего и респираторные вирусы (адено-, рино-, параинфлюенцы-, респираторно-синцитиальные и инфлюенца-вирусы), вирусы Ebstein-Barr, HHV 6- и HHV 7-вирусы и парвовирус В 19.
Вирусы классических детских заболеваний таких, как цитомегалии и гепатитов редко оказываются причиной макулезной или макулопапулезной экзантемы. В дифференциально-диагностическом плане следует учитывать лекарственные, бактериотоксические экзантемы, а также синдром Кавасаки.
Таблица 1
Вирусные экхантемы в детском возрасте (макулезные/папулезные/макулопапулезные)
Заболевание/возбудитель
Время года
Распределение экхантемы
Продрома
Ассоциированные симптомы
1. Лицо ретроаурикулярно
2. Распространение от черепа каудально
Лихорадка, насмотрк, кашель, конъюнктивит, пятна Koplick
Лихорадка, фотофобия, кашель
1. Лицо, ретроаурикулярно
2. Распространение каудальное от черепа
Лихорадка, боли в шее, аденопатия
Щеки, конечности, ягодица
Отек лимфатических узлов возможен, иногда прурит
Erythema subitum/Parvovirus B19
Подчеркнуто на шее и туловище
Erythema infectiosum/Parvovirus B19
Лицо, Streckseiten проксимальных конечностей, реже туловище
Полиартрит/полиартральгия, симптомы гриппа отек лимфатических узлов
Handschuh-Socken-Syndrom/ Parvovirus B19
Руки, ноги, реже туловище
Лихорадка, отек лимфатических узлов, артральгии, прурит и жжение пальплантарно, поражения слизистых (оральных)
Классические детские заболевания
КОРЬ
Синонимы: Rubeola (только в английском синоним, в немецком Rubola: краснуха), Morbilli
Эпидемиология. Корь проявляет сезонные колебания с учащением в зимние и первые весенние месяцы. Высококонтагиозные вирусы кори передаются капельно-воздушным путем (разговор, кашель, чихание) главным образом в продромальной стадии. Инкубационный период до продромальной стадии составляет 10 дней, спустя 4 дня развивается экзантема. Со времени введения в практику вакцинации живой коревой вакциной в 1967 году наряду с повсеместным снижением уровня заболеваемости отмечается сдвиг в сторону молодого взрослого возраста.
Клиника. Продромальная стадия, на 4 дня предшествущая экзантеме, характеризуется высокой лихорадкой, насморком, сухим кашлем и типичной фотофобией, протекающей с выраженным конъюнктивитом. За день до появления экзантемы на слизистых щек, вблизи от выходных протоков паротис, появляются 1-2 мм в диаметре беловато-сероватые плоские папулы с эритематозным Halo (Koplik-Flecken); при этом на мягком небе определяется темно-красная энантема.
Ретроаурикулярно, на границы волос на лбу и на шее начинает появляться макулопапулезная экзантема и распространяться каудально, проявляя склонность к слиянию. Когда она спустя 3 дня достигает дистальных частей нижних конечностей (чаще всего не поражая ступни и ладони), краниально уже начинается излечение, протекающее с нежной десквамацией и дополнительно через 1-2 недели могут появится капиллярные геморрагии.
Пациенты, которые были привиты еще убитыми вирусами кори (до 1967 года) и позднее инфицированные естественными вирусами кори, дают, так называемую, не типичную картину кори, которая характеризуется подчеркнутой на конечностях, часто геморрагической экзантемой и пневмонией с тяжелым течением. Пятна Koplik отсутствуют.
Осложнения. Коревая инфекция приводит к преходящему на 1-2 месяца ослаблению Т-клеток, проявляющейся в кожном тесте сниженной реакцией на Recall-антиген. Клинически это может проявиться средним отитом (наиболее частое осложнение), пневмонией (чаще всего бактериальной, у иммуносупрессированных пациентов вирусной гигантоклеточной пневмонией) или энцефалитом.
При энцефалите следует различать три формы:
У иммунносупрессированных пациентов развивается острый прогрессивный инфекционный энцефалит.
1. У иммуннокомпетентных пациентов чаще всего имеет место острый постинфекционный энцефалит, который появляется уже во время экзантемы и расматривается как аутоиммунологическая реакция.
2. Редко через несколько лет развивается подострый, склерозирующий панэнцефалит (SSPE). Это могут вызвать оставшиеся, структурно измененные, ускользнувшие из под контроля иммунной системы вирусы кори.
В развивающихся странах коревая инфекция не редко приводит к развитию энтеропатии с потерей протеинов, являющейся наиболее частой причиной смерти.
Диагностика. Клиника с типичной продромальной стадией (всегда надо искать патогномоничные пятна Koplik) и экзантемой с тенденцией к слиянию всегда указывает на диагноз. IgM-AK к вирусам кори самое раннее определяются на 3-й день экзантемы (ELISA). Соскобы со слизистых дают в начале экзантемы патогномоничные для кори гигантские клетки («Wartin-Finkeldey-Zellen»).
Терапия. Терапия кори симптоматическая (постельный режим, антипиретики, наружные, например, Lotio alba). Осложнения требуют интердисциплинарной кооперации.
Рекомендуется проводить профилактические прививки с 12 месяца жизни первая со школьного возраста вторая (живыми вакцинами). Пассивная иммунизация иммуноглобулином проводится внутривенно у иммунносупрессированных пациентов в течение 6 дней после экспозиции.
При тяжелом течении оправдывает себя оральный прием витамина А.
Дифференциальный диагноз. Исключаются другие классические детские заболевания такие как краснуха, Erythema infectiosum и скарлатина, а также экзантемы вызванные лекарствами и морбиллиформная экзантема при инфекционном мононуклеозе. При пальмоплантарном поражении всегда следует исключить Lues II.
КРАСНУХА
Синонимы: Rubella, Rubeola (только в немецком синоним, в английском Rubeola: корь), German measles
Эпидемиология. В основном краснуха встречается весной. Передача происходит капельным путем, причем ее контагиозность меньше чем у кори. Время инфекции составляет от 2 до 3 недель. Прививка (с 12 месяца жизни) сроки заболевания краснухой значительно сдвигает в сторону молодого взрослого возраста. У до 10% фертильных женщин однако не обнаруживается никаких антител против вирусов краснухи; из-за этого возникает опасность эмбриопатии (синдром Gregg).
Этиопатогенез. Вирусы краснухи относятся к РНК-тогавирусам и попадают в кровь через респираторную мукозу. Распространение вирусов и реакция антиген-антитело в коже могут служить объяснением появления экзантемы.
Клиника. Ведущим симптомом считается увеличение лимфатических узлов окципитально и ретроаурикулярно. Просовидная папулезная экзантема начинается ретроаурикулярно и распространяется как и корь краниокаудально, однако, не имеет тенденции к слиянию. Общее состояние характеризующееся умеренной лихорадкой (до 38оС) и гриппоподобным симптомом, которое предшествуют экзантеме в виде продромы, не вызывает опасения. Часто инфекция краснухи оказывается без симптомной.
Осложнения. Очень редко у детей могут развиться энцефалиты и артральгии/артриты. Инфекция, прежде всего на ранних стадиях беременности представляет опасность для детей (80% в первом триместре, 30% во втором триместре). В первые недели берменности она может вызвать аборт, более поздние инфекции связаны с невынашиваемостью и развтием Gregg-Syndrom (триада глухоты, порока сердца и катаракты). Другим существенным симптомом является врожденная тромбоцитопеническая пурпура.
Диагностика. Увеличение лимфатических узлов диагноз указующим проявлением. Серологически (ELISA) диагноз подтверждается; возможно выделение вируса из секретов (назофарингеальных, мочи).
Терапия. Простая наружная терапия достаточна (например, Lotio alba). К профилактическим мероприятиям относится изоляция детей на неделю после появления экзантемы. Дети с врожденной краснухой должны изолироваться на более длительное время, так как они могут выделять вирус в секретах до года.
Согласно рекомендациям по прививкам STIKO первая прививка вместе с таковой от кори и свинки производится с 12 месяца жизни, вторая с 6 года жизни. Повторная прививка производится между 11 и 18 годами жизни у детей и подростков ранее не получивших прививки или с недостаточной защитной вакцинацией.
При инфекциях краснухи во время ранних сроков беременности следует учитывать возможность осложнений которые могут заставить принять решение о возможном прерывании беременности; если беременные женщины без соотвествующего количества антител вступили в контакт с больными краснухой, то рассматривается возможность лечения иммуноглобулинами-краснухи.
Дифференциальный диагноз. В дифференциально диагностическом плане рассматриваются экзантемы другого инфекционного генеза (классические детские заболевания, Lues II) а также медикаментозные экзантемы.
Другие врожденные инфекции как токсоплазмоз, сифилис, цитомегалия и Herpes simplex, которые также протекают с тромбоцитопенией, также входят в дифференциальный диагноз врожденной краснухи.
ЭКЗАНТЕМЫ, ВЫЗВАННЫЕ ЭНТЕРОВИРУСАМИ
Эпидемиология. Две трети экзантем в летние и осенние месяцы обусловлены энтеровирусами (семейство пикорновирусов). Обычно, поражаются дети младшего возраста. Энтеровирусы убиквитарны и в основном передаются фекально-оральным путем реже через респирационный тракт. Время инкубации составляет 3-8 дней.
Этиопатогенез. Энтеровирусы относятся к односпиральным РНК-вирусам. Классическое разделение охватывает группу коксаки-А-вирусы (23 типа), коксаки-В-вирусы (6 типов) а также экховирусы (из которых 34 типа относится к неполиоэнтеровирусам). Согласно предыдущей классификации было идентифицировано 67 серотипов. Вновь изолируемые типы (до сих пор 68-71) предполагается увели-чат это количество.
Клиника. Энтеровирусная инфекция дают весьма широкий симптоматический спектр. Наряду с поражениями респирационного и гастроинтестинального трактов со специфическими жалобами на лихорадку в основном поражаются органные системы глаза, сердце, ЦНС (у детей старшего возраста).
Более 30 серотипов ассоциирует с одной экзантемой (чаще всего A16, Echo 9, B5, A9, Echo 11-31, en-terovirus 71).
Морфологически экзантемы характеризуются большой вариабельностью. Чаще всего вначале они принимают макулезную/макулопапуллезную форму, чтобы позднее принять уртикарийное, везикулолезное, геморрагическое или пустулезное обличье.
Но как типоспецифическиим рассматривается только заболевание рука-нога-рот (коксаки A16), дающее появление везикул на покрасневшей основной Morphe и поэтому будет обсуждаться в разделе «везикалярная экзантема».
Экзантемы вызванные энтеровирусами часто сопровождаются лихорадкой, слабостью, болями головы и шеи.
Осложнения. Редко инфекция энтеровирусами сопровождается такими осложнениями как энцефалит, миоперикардит, пневмония или полиоподобными симптомами.
Диагностика. Из-за перекрестных реакций четырех серотипов выделение вируса считается наиболее достоверным методом диагностики (исследование мочи, стула, ликвора, секрета носа и носоглотки).
Терапия. Терапия симптоматична и должна определяться при тяжелом течении с поражением многих органов в кооперации с детским врачом. Мероприятия по изоляции не обязательны.
Дифференциальный диагноз. В дифференциально-диагностическом плане необходимо учитывать инфекции вызванные Herpes simplex, менингококками и синдром Кавасаки.
ЭКЗАНТЕМЫ, ВЫЗВАННЫЕ ВИРУСОМ ГЕРПЕСА
Варицелла (см. ниже)
Пузырьки, представляющие основную морфу рассмотрение варицеллы, переводят в раздел «везикулярная экзантема».
ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ
Синонимы: Железистая лихорадка Pfeiffer, «kissing disease» («поцелуйная болезнь»)
Этиопатогенез. Вирус Ebstein-Barr это вирус из группы вирусов герпеса (двухспиральные ДНК-вирусы) лучше всего изученной в отношении патогенеза. Вначале размножение вирусов происходит в основном в эпителии ротовой полости. Клетками целями в дальнейшем развитии становятся В-лимфоциты, которые на своей клеточной мембране экспримируют вирусзакодированные антигены. Эти мембранные антигены вызывают Т-киллер-реакцию, являющуюся одной из основных причин последующих органных изменений. В то время как HHV 4 (Ebstein-Barr) описывается как наиболее частая причина мононуклеоза, в качестве возбудителей реже рассматриваются HHV 5 (цитомегалия), HHV 6, HHV 7, парвовирус В19 и вирусы краснухи.
Осложнения. Редкими осложнениями могут быть панцитопения, пери- и/или миокардит (изменение Т-волны на ЭКГ), менингоэнцефалит, образование аутоантител, а также развитие лимфопролиферативных заболеваний. Ассоциация имеется в отношении злокачественных лимфом и назофарингеальлных карцином. При гепатоспленомегалии следует помнить о возможном разрыве селезенки.
Диагностика. В картине крови при лейкоцитозе 12000-18000 ml отмечается лимфоцитоз (70-80% пациентов) и тромбоцитопения (50% пациентов). Через взаимодействие с вирус-инфицированными В-лимфоцитами происходит активация Т-лимфоцитов и в мазке крови появляются морфологически атипические лимфоциты (клетки мононуклеоза).
Подтверждение диагноза проводится серологически (непрямая иммунофлюоресценция).
Paul-Bunell-тест выявлется в сыворотке инфицированных EBV так называемые гетерофильные АК (антитела агглютинирующие эритроциты овцы). Изоляция EBV-вирусов мозможна из орофарингеальной слюны.
Терапия. Терапия симптоматическая и должна быть направлена на предупреждение возможных осложнений (ведение при гепатоспленомегалии). При зуде эффективно применение антигистаминных препаратов.
Чрезмерная гипертрофия тонзилл и тромбоцитопения хорошо отвечают на введение стероидных препаратов. Общее состояние существенно улучшается. Часто применяемая терапия ампициллином или амоксициллином бесполезна и почти всегда сопряжена с появлением морбиллиформной «ампициллин-экзантемы». Патогенез ее неясен. Через 1-2 дня после применения антибиотикотерапии на-чинает появляться морбиллиформная экзантема на туловище и затем происходит ее генерализация. Обращает внимание выраженная склонность к слиянию, которая иногда напоминает такувую при кори.
Профилактически оправданы общие гигиенические мероприятия (тщательное мытье рук). До сих пор прививки не существует.
Дифференциальный диагноз. В дифференциально диагностическом плане рассматриваются заболевания протекающие с фаринготонзилитами (стрептококковые инфекции, дифтерия, цитомегалия), лимфоаденопатииями (токсоплазмоз), гепатитами (вирусные гепатиты) а также лимфомами и лейкемиями.
Экзантема вызванная вирусами Epstein-Barr не типична и при проведении дифференциальной диагностики отличается от экзантем вызванных другими вирусами и лекарствами (краснухи, кори, экзантем вызванных Echo-, Coxsackie- и вирусами гепатитов).
Диагноз «ампициллиновая экзантема» вряд ли представляет трудности (анамнез, симптомы).
GIANOTTI-CROSTI-SYNDROM (GCS)
Синонимы: Acrodermatitis papulosa eruptiva infantilis, Infantiles acrolokalisiertes papulovesikuloses Syndrom, Crosti-Gianotti-Syndrom
Этиопатогенез. GCS изначально описывался как экзантема ассоциированая с гепатитом В. Позднее этой экзантеме была противопоставлена идентичная не ассоциирующая с гепатитом В экзантема (Crosti-Gianotti-Syndrom, Infantiles acrolokalisiertes papulovesikuloses Syndrom). Сегодня эти заболевания объединяются как GCS, в отношении которой инфекция гепатитом В стала связываться реже. Чаще всего стали выделяться вирусы Epstein-Barr. В дальнейшем, GCS стала описываться в ассоциации с HHV 6, цитомегалией, Coxsackie, парвовирусом В 19 и параинфлюенцей. GCS наблю-дался в виде реакции на прививки прежде всего дифтерии-коклюш, дифтерия-столбняк-коклюш-полиомиелит.
Спонгиоз, отек папиллярной дермы и периваскулярный лимфацитарный инфлтрат приводили к типичной папулезно-папуловезукулярной экзантеме, которая предположительно объясняется как инфекционно-аллергическая.
Клиника. При не вызывающем беспокойства общем состоянии у детей развивается экзантема на предрасположенных местах щеках, конечностях, часто поражая стопы и ладони и область ягодицы. Появляются просовидные, лихеноидные, красные папулы или папуловезикулы со склонностью к слиянию, которе лишь иногда сопровождаются зудом. Экзантема сохраняется в течение от двух до восьми недель. Редко развивается генерализированная лимфоаденопатия и гепатит с повышением уровней энзимов печени.
Диагностика. Типичная экзантема (морфология, распределение) упрощают постановку диагноза. Серология гепатита относится к диагностике, с помощью которой можно рассчитывать на обнаружение гепатит-ассоциированных антигенов только через 10 дней после появления экзантемы.
Терапия. Лечения не требуется. При выявлении гепатит-ассоциированных антигенов следует обращать внимание на то, чтобы дети из группы риска держались подальше от заболевших.
Дифференциальный диагноз. Нейродермит, Lichen ruber и лихеноидная лекарственная экзантема морфологически могут напоминать Gianotti-Crosti-Syndrom, но сопряжены с сильным зудом. Pityriasis rosea преимущественно поражает туловище по Spalt линиям кожи.
EXANTHEMA SUBITUM
Синонимы: Roseola infantum, трехдневная лихорадка
Эпидемиология. Exanthema subitum относится к наиболее частым экзантемам раннего детского возраста. Перенос в виде капельной инфекции. Время инкубации 5-15 дней. Время максимального проявления между 6 и 24 месяцами жизни. В возрасте 4 лет почти у всех детей определяются антитела.
Этиопатогенез. Возбудители Exanthema subitum принадлежат к группе человеческих вирусов герпеса (двухспиральные ДНК вирусы) и характеризуются Т-клеточной лимфотропией. Человеческий вирус герпеса 6 (HHV 6) является возбудителем Exanthema subitum, в 10% случаев устанавливается связь с HHV 7. Вирусы инфицирую мононуклеарные клетки и стимулируют выработкупровоспалтельных ци-токинов (интерлейкин-1b и тумор-некротизирующий фактор a). На основании различных характеристик роста и явной патогенетической активности можно различить варианты HHV 6 A и HHV 6 B.
Клиника. Поле внезапно наступившей и сохраняющейся в течение 3-6 дней лихорадки (39-40,5оС) у детей происходит снижение температуры и появляется чаще всего дискретная макулезная экзантема с преимущественным поражением шеи и туловища. Она регрессирует уже спустя несколько ча-сов до 2 дней. Дети пребывают в общем хорошем состоянии, редко проявляется кашель, насморк или боли в животе (диарея). При физикальном обследовании часто отмечается лимфоаденопатия и фаринготонзилит с розовыми папулами величиной с игольную головку. В области uvula и мягкого неба. У трети грудных детей отмечается выстояние переднего родничка.
Осложнения. Наиболее частым осложнением являются фебрильные судороги (у почти 10% пациентов). К редким осложнениям относятся энцефалит, гепатит, ретинит, пневмония и тромбоцитопеническая пурпура.
Диагностика. В картине крови лейкопения с относительным лимфоцитозом. Серологические тесты (IgM, 4-кратное увеличение IgG) подтверждают инфекцию. Однако следует принимать во внимание серологическую перекрестную реактивность. Была описана реактивация HHV 6 антител при инфекции HHV 7.
Определение вирусных частичек (EM, PCR) не доказывает наличия HHV инфекции, так как вирусы идентифицируются также и у асимптоматичных индивидуумов.
Терапия. Лечение симптоматичное. Мероприятия по изоляции не нужны. Обращать внимание на осложнения.
Дифференциальный диагноз. Диагностическим является не морфа экзантемы, которая также может быть обусловлена и другими вирусами (адено- и энтеровирусами, краснухи и параинфлюенцей), а типичное течение.
Exantheme im Kindesalter. Exantheme durch Viren. Monatsschr Kinderheilkd. 147:1036-1052
Перевод с немецкого – Ю.М.Богданов, кафедра педиатрии ФПК Северного медуниверситета, г.Архангельск
 Читайте также:
Читайте также: