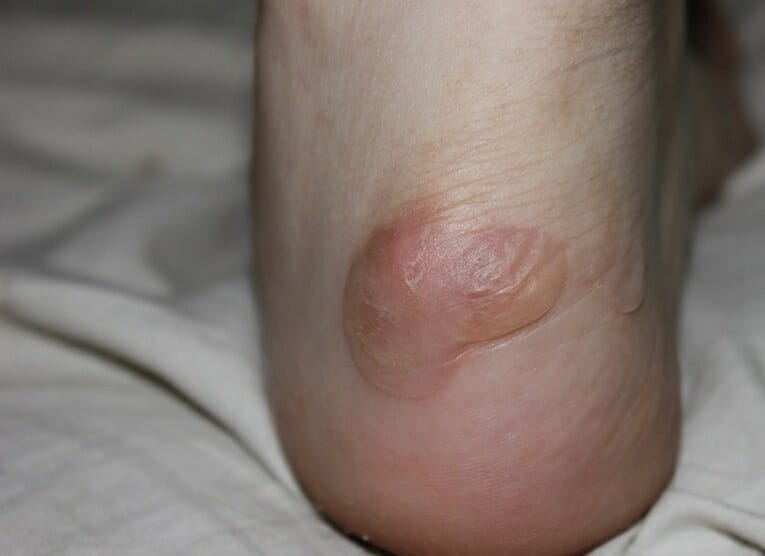
Чем лечить вскрывшуюся мозоль на пятке
Лопнула мозоль на ноге
Каждый человек хоть раз в жизни обнаруживал у себя мозоль.
Не меньшее число людей испытывало изрядные мучения от того, что эта мозоль лопалась и после этого нещадно болела.
Отчего берутся и как с ними правильно бороться – расскажем в статье.
Как они образуются?
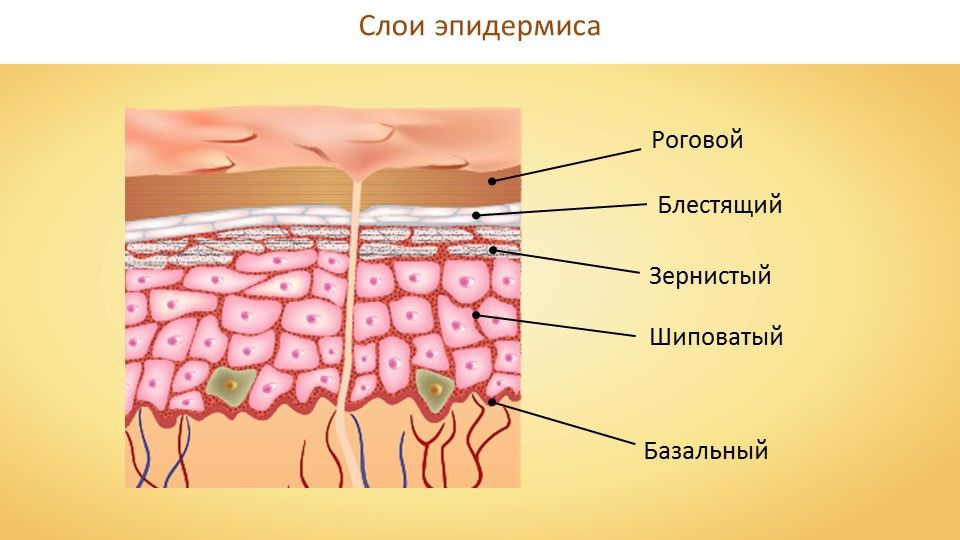
Поверхностный слой кожи называется эпидермисом и состоит из нескольких (более точно – 5) слоев:
Все слои между собой связаны достаточно тесно, чтоб убедиться в этом достаточно собрать кожу в складку – она не расслоится.
Но если долго натирать эпидермис в одном месте, то рано или поздно произойдет одно из двух событий:
В обоих случаях происходит травматизация кожи, развивается воспаление.
Одним из этапов которого является экссудация.
Это выход межклеточной жидкости наружу в пространство между слоями эпидермиса.
Классическая мозоль – не что иное, как пузырек.
Верхней стенкой его является поврежденный роговой, иногда и блестящий, слои, а нижней – зернистый или шиповатый.
Расслоение эпидермиса приводит к асептическому воспалению, раздражению нервных окончаний кожи, из-за чего возникает боль.
По своей сути, мы имеем поверхностную рану, прикрытую клетками собственно эпидермиса.
Есть еще вариант так называемой сухой мозоли или натоптыша.
Он является следствием травматизации глубоких слоев эпидермиса и возникает всегда на подошве.
Не удивительно – там наиболее выражен роговой слой, а нагрузки приходится выдерживать весьма приличные.
Здесь все обходится без скопления жидкости.
Но зачастую отмечается формирование стержня из разрушенных осевым давлением тканей (корня натоптыша).
Более 80% мозолей приходится на пузыри.
Типичные места появления:
На ладонях пузыри появляются из-за работы с разными инструментами.
Такими, как отвертка, молоток, сельскохозяйственные орудия труда.
Иногда их так и называют – трудовые мозоли.
Причиной появления пузырей на ногах практически всегда является тесная и неудобная обувь.
На тыле стопы натирают бретельки туфель, язычки, швы колодки.
Задняя часть пятки натирается из-за неправильно подобранной или неладно скроенной обуви.
В паху мозоли возникают не очень часто, но пузыри могут сформироваться в местах, где нежная кожа трется о швы белья.
Мозоли на руках
Излюбленная локализация – основания первых фаланг пальцев, иногда – середина ладонной поверхности.
Мозоли на этих местах возникают очень быстро и так же быстро лопаются.
Особенно, если человек продолжает ту же деятельность, которая привела к формированию пузыря.
Мозоли на ногах
Очень много проблем доставляют женщинам.
В стремлении выглядеть красивыми, дамы жертвуют комфортом и обувают неудобные туфли.
Результат – неэстетичные и болезненные пузыри над пяткой, на тыле стопы, на боковых поверхностях.
Мешают ходить ужасно.
Лидируют женщины и по количеству натоптышей.
Причина та же – обувь.
Как поступать с мозолями?
Первая мысль, которая приходит в голову при появлении пузыря с болью, жжением и дискомфортом – проколоть его и выпустить скопившуюся жидкость.
Такое решение неправильное и вредное, почему – расскажем ниже.
Второй вариант – оставить все как есть и перестать обращать на мозоль внимание.
Тоже не самый верный вариант, так как качество жизни не улучшается и сохраняется риск развития осложнений.
Оптимальный подход предполагает осторожность в поведении с мозолями, меры по профилактике их осложнений.
Какие именно – тоже распишем в подробностях.
Мозоль: вскрытие пузыря
Многие так и поступают, подвергая себя значительному риску.
Лопнувшая мозоль представляет собой уже открытую рану.
Учитывая места, в которых они обычно появляются, у этой раны очень высока вероятность инфицироваться.
Вот что будет, если лопнуть мозоль на ноге или руке:
Конечно, такие осложнения возникают не всегда, но риск их развития все же есть.
Но и его можно свести к минимуму.
Как поступать с мозолью на ноге
При первых признаках формирования мозоли на стопе, на любом участке, первое что необходимо сделать, это – сменить обувь на такую, которая не трет ступню, пальцы.
Если такая ситуация возникла, например, на работе, – туфли просто снять и дать ногам покой.
Когда куда-нибудь идти необходимо, то есть смысл подложить мягкий ватный тампон между натертостью и обувью.
Прокалывать и лопать пузырь нельзя, так как это еще больше усугубит причиняемый болевой синдром и дискомфорт.
Также нельзя смазывать поверхность пузыря маслами и смягчающими мазями.
Потому что это приведет к увлажнению мозоли и затянет выздоровление.
Наша задача – поскорее и без последствий подсушить пузырек.
Что нужно:
Так можно свести к минимуму вероятность сорвать или содрать тонкую кожицу на пузыре слишком рано, до того момента как раневая поверхность под ней начнет заживать.
Как поступать с мозолью на руке
Ладонные мозоли легче предупредить – надевать перчатки, проявлять осторожность при пользовании инструментами.
Если же пузырь уже сформировался, то ему нужно обеспечить щадящий режим.
Не работать больной рукой, при необходимости – наложить на больное место мягкую повязку без крема или мази.
Цель такая же – предотвратить раннее лопание мозоли.
Иначе заживать рана будет гораздо дольше, и соответственно – причинять больше неудобств.
Как быть с лопнувшей мозолью?
Несмотря на все старания, самопроизвольное и слишком раннее вскрытие пузыря происходит сплошь и рядом.
Заметить это можно по вытекающей жидкости: рука или нога мокреют.
Болевые ощущения сначала немного стихают за счет того, что вытекший экссудат как бы смазывает поверхность кожи и снижает трение.
Но вскоре боль и жжение возвращаются с еще большей интенсивностью, чем было до вскрытия пузыря.
Что делать и чем лечить такие состояния, зависит от размера и локализации мозоли.
Маленькая мозоль на ноге
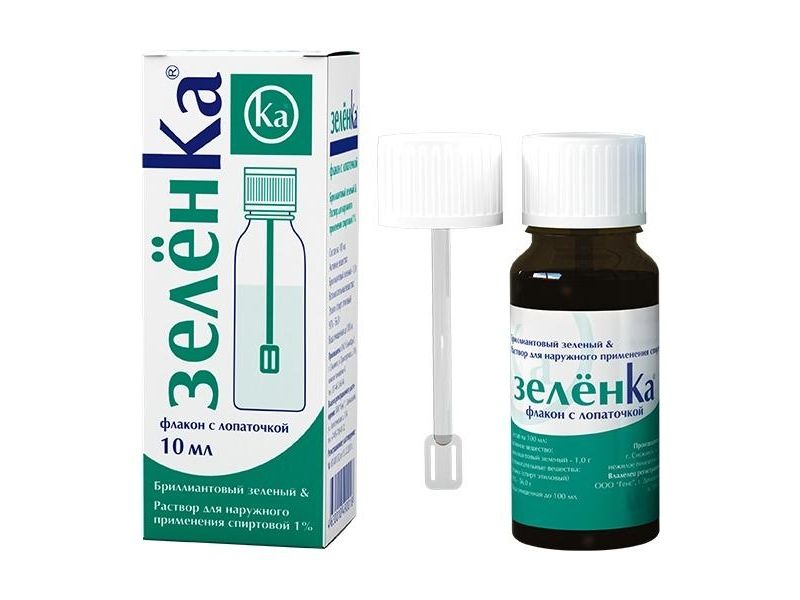
Пузырьки с диаметром около 1 см можно обработать марганцовкой, спиртом.
Выше мы писали, что их лучше носить с собой.
Можно обычной зеленкой.
Затем наклеить сверху ватный тампон на лейкопластыре или полоску бактерицидного пластыря, и на том все.
Такую лейкопластырную повязку следует менять 1-2 раза в день.
Присохшую вату можно отмачивать той же марганцовкой.
Необходимости в мазях с антибиотиками нет.
Соблюдение таких правил поможет ранке побыстрее зажить.
Естественно, что не следует сдирать начинающиеся формироваться корочки и отмершую кожу.
Они должны отшелушиться самостоятельно.
Большая мозоль на ноге
Лопнувшая мозоль с диаметром основания пузыря больше 1 см причиняет существенную боль.
Если расположена на пальцах стопы или на пятке – то ходьба в обуви превращается в настоящее мучение.
Для лечения последствий лопнувшей крупной мозоли на ступне можно предпринять такие шаги:
Место повреждения может оказаться загрязнено пылью или другим мелким мусором.
Тогда перед тем, как мазать зеленку или фукорцин, ранку лучше промыть перекисью водорода.
Стерильности эта жидкость не обеспечит, но образующаяся пена хорошо очищает рану от посторонних частичек.
Покой ноге и смена повязок 2 раза в день помогут зажить лопнувшей мозоли за несколько дней.
Отдирать подсохшую кожу нельзя, но можно воспользоваться такой мазью, как «Бепантен».
В ее состав входят компоненты, стимулирующие репаративные процессы, за счет чего эпителизация раневой поверхности проходит быстрее.
Мозоль на руке
Для такой локализации характерно формирование одного или нескольких пузырей на ладони в области основания первых фаланг пальцев.
Когда такие мозоли лопаются, боль и жжение заставляют беречь руку, за счет чего снижается трудоспособность.
Помощь проста:
Можно ли после этого продолжать работу – зависит от индивидуальных условий.
Единственно, нельзя продолжать работать без защитных перчаток.
Чем меньше беспокоить руку, тем скорее лопнувшая мозоль заживет.
Сухие мозоли
В классическом понимании, лопнуть сухая мозоль или натоптыш не способны, так как обладают очень выраженным роговым слоем эпидермиса.
Зато они могут трескаться и вызвать тем самым очень сильную боль, кровотечения.
Если сухая мозоль «лопнула», обезболивание можно проводить также, как и при лопании пузырей.
Отсюда начинаются отличия: сухую мозоль необходимо размягчать.
Рецептов несколько:
Последним методом врачи пользоваться не рекомендуют, так как есть риск вызвать тяжелый ожог кожи стопы, пятки.
Можно мазать тем же «Бепантеном» два раза в день.
Поверхностные трещины натоптышей без сформированного стержня эта мазь заживляет за несколько суток.
Осложненные варианты мозолей
Возникшая на месте лопнувшей мозоли рана – отличное место для размножения патогенных микроорганизмов.
Присоединение инфекции можно распознать по таким признакам:
При появлении таких симптомов стоит подумать над тем, чтоб показать рану врачу.
Можно, конечно, попробовать лечиться самим.
В таком случае предпочтение лучше отдавать не традиционным народным методам, а проверенным медикаментозным средствам.
Основой лечения лопнувшей инфицированной мозоли являются мази.
Правда, здесь «Бепантеном» мазать уже бесполезно, так как требуется противомикробный компонент.
Одним из вариантов является мазь «Офлокаин».
В ее состав входит антибиотик фторхинолонового ряда офлоксацин и анестетик.
Просто наносится прямо на ранку и прикрывается мягкой бинтовой или лейкопластырной повязкой.
Кроме этого, можно применять «Левомеколь», эритромициновую и другие мази.
При отсутствии видимого улучшения в течение 48 часов или малейшем ухудшении состояния раны, необходимо как можно скорее показаться врачу.
Как правильно поступать?
Лучше всего не допускать развития мозоли: носить удобную обувь, при работе пользоваться перчатками.
Если же мозоль появилась, то ей необходимо обеспечить покой и стерильность до тех пор, пока она не сойдет.
Однако бывают такие ситуации, когда ждать нет смысла.
Например, при крупных мозолях на руках и ногах, из-за которых страдает качество жизни человека.
В подобных случаях лучше всего прийти на прием к врачу дерматологу.
И с его помощью лопнуть мозольный пузырь в асептических условиях и безболезненно.
Также врач посоветует, как вести образовавшуюся рану дальше, чтоб она зажила быстро и без осложнений.
То же касается и сухих мозолей.
Практика показывает, что именно квалифицированная врачебная консультация позволяет избавиться от натоптышей навсегда.
Если мозоль доставляет беспокойство, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
«Левомеколь» – антибактериальный комбинированный препарат наружного применения, обладающий широким спектром действия. Мазь «Левомеколь» препятствует распространению болезнетворных микробов, устраняет отек, ускоряет заживление ран, а также повышает местный иммунитет кожи.
Левомеколь при ожогах
Такое сочетание обеспечивают два активных компонента в составе мази – Хлорамфеникол (он же Левомицетин) и Метилурацил. Хлорамфеникол – натуральный антибиотик, который активно блокирует кишечную, синегнойную и стафилококковую палочку. А метилурацил ускоряет регенерацию эпидермиса. Особенность метилурацила заключается в способности беспрепятственно и быстро проникать в дерму, причем не затрагивая мембранную оболочку клеток. Данный процесс связан с выведением из межклеточного пространства избыточной жидкости, которая обычно является причиной отеков и синяков.
Для чего применяется Левомеколь?
Левомеколь оказывает многоплановое лечебное воздействие:
Мазь быстро убирает все воспалительные процессы на коже
Стоит отметить, что наличие гнойных выделений и некротических тканей не мешает выполнять мази Левомеколь свою функцию. Препарат можно применять для обеззараживания и ускорения регенерации тканей.
Показания к применению мази Левомеколь
Так как мазь Левомеколь обладает антибактериальным эффектом, и при этом стимулирует восстановление структуры тканей, препарат показан при следующих заболеваниях:
Мазь Левомеколь можно использовать детям
«Левомеколь» можно использовать для детей с 1 года. Но перед этим обязательно необходимо проконсультироваться с педиатром.
Противопоказания
Как и многие препараты, «Левомеколь» имеет противопоказания:
В официальной инструкции по использованию указано, что в педиатрии мазь назначается, начиная с 3-х лет. Однако многие педиатры на основании безвредности «Левомеколя», разрешено его применение с грудного возраста.
Побочные эффекты
«Левомеколь» считается универсальным препаратом, обычно хорошо переносится пациентами. Но при передозировке (в случае применения препарата более недели), могут возникнуть аллергические кожные реакции.
О несовместимости с другими лекарственными средствами не сообщалось. Следите, чтобы мазь не попала в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их проточной водой. При проглатывании необходимо промыть желудок.
Во время беременности и грудного вскармливания
Так как Левомеколь принимается местно, не попадает в кровоток и не оказывает системного действия, то противопоказаний, кроме общих, для беременных женщин и мам, которые кормят малыша грудью, нет
Перед использованием мази необходимо проконсультироваться с врачом
Левомеколь при лечении ожогов
При ожогах Левомеколь нужен, чтобы не допустить заражения раневой поверхности болезнетворными инфекциями, а также для ускорения заживления тканей. Левомеколь справляется и с воспалениями, которые могут повлечь нагноение раны. Мазь хорошо очищает место поражения как от гнойного отделяемого, так и от некротических клеток.
Система обработки ожога небольшой площади 1-2 степени следующая:
Ожог обрабатывают до полного заживления тканей. Общая продолжительность курса при небольших бытовых ожогах составляет 5 – 14 дней.
Левомеколь при лечении прыщей
«Левомеколь» обладает антибактериальным и ранозаживляющим действием, поэтому широко используется в дерматологии, частности, в лечении угревой сыпи. Курс лечения зависит от степени выраженности заболевания и количества высыпаний на коже.
Мелкие прыщи лечат, нанеся на область поражения тонкий слой мази. Это делается вечером на несколько часов, а перед сном Левомеколь смывается. В течение двух недель прыщики исчезают, кожа лица выравнивается, заживают небольшие рубчики.
Лечение прыщей с помощью мази
На единичные воспаленные прыщи Левомеколь наносят точечно тонким слоем, а сверху закрывают небольшим кусочком ваты и оставляют на 2-3 часа. Терапия составляет 2-3 дня.
Что касается вскрытых прыщей, то лекарство закладывают непосредственно в образовавшиеся отверстия.
Для лечения угревой сыпи Левомеколь наносят на область поражения на всю ночь. Утром мазь необходимо смыть. Обычно курс лечения занимает 2 недели, в течение которых воспаление спадает, угри прорываются или рассасываются.
Для устранения подкожных прыщей необходимо сделать следующее:
Продолжительность лечебной процедуры составляет 3-5 часов. Если на коже возникли глубокие болезненные гнойники, то повязку держат на теле всю ночь.
Продолжительность терапии составляет около 7-10 дней, в зависимости от степени поражения дермы.
Левомеколь при лечении геморроя
Мазь Левомеколь можно использовать в качестве дополнения к комплексной терапии при геморрое в периоды обострения. Применять мазь рекомендуется в случаях, когда из геморроидальных узлов выделяется кровь. Так как препарат оказывает антибактериальное действие (ранки могут быть инфицированы каловыми массами), помогает снять воспаление и нейтрализовать патогенные бактерии, Левомеколь назначают для регенерации тканей анального отверстия.
необходимо обмыть промежность и анальное отверстие водой с мылом, и обсушить мягким полотенцем;
Левомеколь при геморрое
Левомеколь при лечении ран
Левомеколь помогает заживлять пораженные ткани и предотвращает инфицирование раневой поверхности. Причем не так важно, нагноилась рана или нет.
Если рана не гнойная, то сначала пораженный участок обрабатывается антисептиком. Мазь наносится тонким слоем на ночь, затем ее необходимо прикрыть стерильной марлевой салфеткой и зафиксировать бинтом. Чаще всего обработка раны требуется один раз в день.
А если рана глубокая и сопровождается инфекционным поражением, то Левомеколь предварительно разогревают до 35 градусов Цельсия, затем пропитывают мазью стерильную салфетку (можно использовать несколько, если пораженная область обширная) и вводят в очаг поражения. Если область поражения обширная, используют несколько салфеток с Левомеколью. Важно, чтобы рана была заполнена полностью, но не слишком плотно.
Отметим, что для введения медикамента в колотые и глубокие раны лучше использовать дренажную резиновую трубку, а саму разогретую мазь вводить при помощи шприца.
Продолжительность курса терапии обычно длится от 5 до 10 дней.
Применение мази Левомеколь в гинекологии
Левомеколь успешно применяется в гинекологии и урологии.
В гинекологии терапия проводится с помощью тампонов, с нанесенной на них мазью. Подобный метод показан для лечения следующих состояний:
Система лечения представляет собой следующую последовательность действий:
Описанным выше способом активное вещество мази доставляется к пораженной области и всасывается в окружающие ткани влагалища.
В урологии Левомеколь используют при лечении баланита и баланопостита у мужчин, поскольку оказывает противовоспалительное и противомикробное действие. Система лечения представляет собой следующую последовательность действий:
Средство накладывают 1-2 раза в сутки до полного выздоровления. После снятия воспаления Левомеколь накладывают еще в течение недели по 1 разу в день – вечером, перед сном.
Левомеколь или мазь Вишневского. Что лучше?
Начнем с того, что мазь Вишневского и Левомеколь хоть и применяются в похожих случаях, но все-таки имеют разнонаправленный спектр действия. Так, мазь Вишневского эффективна, когда рана находится в процессе регенерации. Поэтому она не может быть использована при нагноении раны или ее сильном воспалении. Да, препарат содержит в составе антисептик, но его концентрации недостаточно, чтобы обеспечить бактерицидный эффект. Тем более дёготь и касторовое масло стимулируют кровообращение в пораженной области, чем усугубляют ситуацию.
Именно поэтому мазь Вишневского не такая эффективная, так как Левомеколь имеет более высокую антибактериальную активность за счёт наличия в нём антибиотика и ускоряет процесс оттока гноя из раны. Также важными являются следующие отличительные черты, которые определяют превосходство мази Левомеколь:
Но если пациенту помогает мазь Вишневского, то менять ее нет особого смысла.
Аналоги
Аналоги мази Левомеколь обладают бактерицидным и заживляющим эффектом. Но разница заключается в действующем веществе препарата. Так, среди аналогов можно назвать Фугентин, Левосин (дополнительно обладает обезболивающим эффектом), Протэгентин, Фастин-1, Салицилово-цинковая паста.
Синонимами, то есть лекарствами с тем же самым веществом (но в большей концентрации), что и у мази Левомеколь, можно считать Нетран и Левометил. Лекарства-заменители может назначить только лечащий врач.
Источники
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
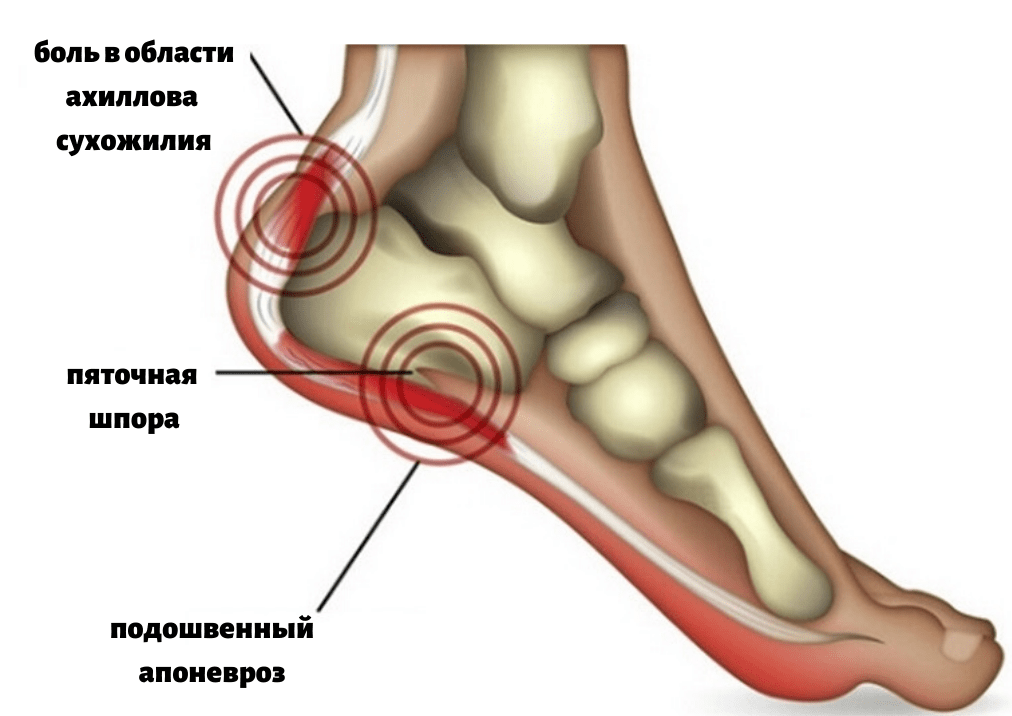
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
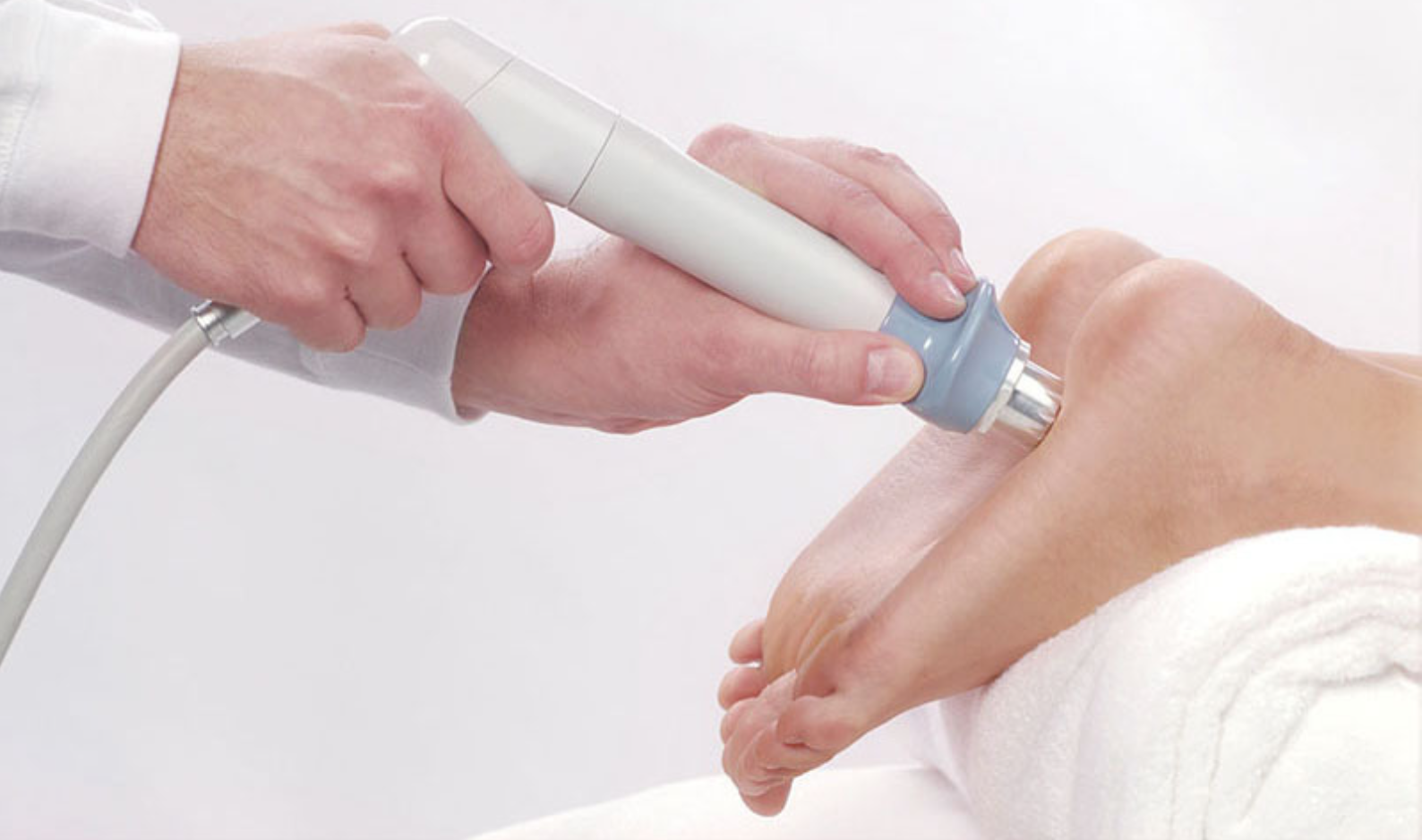
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
Как быстро и эффективно вылечить мозоль на пятке в домашних условиях
Время на чтение: 8 минут
Возникшую на пятке мозоль чаще всего вполне можно устранить в домашних условиях. Такие образования бывают двух видов — сухие и водяные (мокрые), и каждый из этих вариантов требует своего подхода к лечению. Избавиться от мозоли помогают аптечные препараты и народные средства. Но предварительно рекомендуется проконсультироваться со специалистом, поскольку для различных мозолей есть свои варианты лечения.
Удаление мокрых мозолей
Мокрая мозоль представляет собой волдырь, наполненный межклеточной жидкостью. Он образуется при отслоении верхнего слоя кожи, что бывает при длительном трении — из-за неудобной обуви.
Такие мозоли возникают у людей с чувствительной кожей. И это не просто косметический недостаток. При прикосновении к волдырю верхний слой кожи может проколоться или повредиться, есть риск образования ранки, зачастую на ногу становится больно наступать.
Если мокрая мозоль с пузырем имеет небольшую площадь, то ее достаточно просто заклеить, но предварительно непосредственно под пластырь нанести любую ранозаживляющую мазь — хватит количества размером с горошину.
Прокалывание
При большом размере мозоли рекомендуется обратиться к врачу. Прокалывание в домашних условиях производить крайне нежелательно. Но если требуется избавиться от проблемы как можно быстрее, то к прокалыванию мозоли дома нужно отнестись как к небольшой хирургической операции. Необходимо принять все меры предосторожности, чтобы не занести инфекцию.
Особую аккуратность нужно соблюдать в отношении тех пузырей, внутри которых находится не прозрачная межклеточная жидкость, а сукровица. Это является признаком того, что повреждение достигло достаточно глубоких слоев и дошло до кровеносных сосудов.
Действуют следующим образом:
После участок кожи обрабатывают антисептиком и смазывают кремом, обладающим ранозаживляющими свойствами, иначе быстро сформируется сухая мозоль.
Компрессы
Избавиться от мозоли можно при помощи алоэ:
Аналогичными размягчающими свойствами обладает и компресс из репчатого лука:
Устранение натоптышей
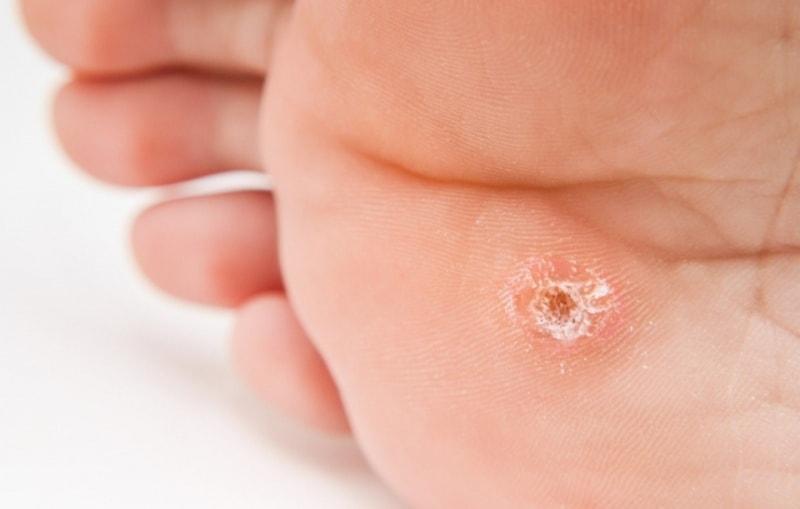
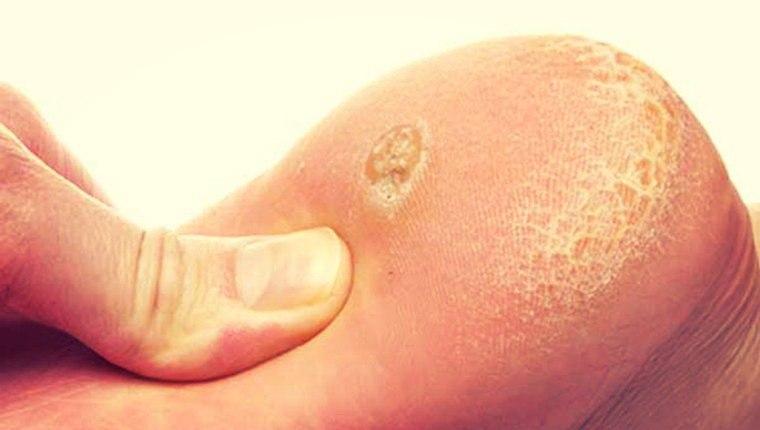
Натоптыши у взрослых представляют собой участки омертвевшей кожи, которые выглядят как утолщение и отличаются более светлым желтоватым или сероватым оттенком по сравнению с окружающими тканями. Это твердая на ощупь кожа, ее чувствительность снижена. Хотя натоптыши чаще образуются на подушечках пальцев, они нередко бывают и на пятке. В принципе, это и есть сухая разновидность мозолей. И она в большинстве случаев хорошо поддается лечению.
Натоптыши часто выглядят как подошвенные бородавки, которые требуют другого лечения. Но обычно нароста на них нет. Если есть сомнение, необходимо обратиться к врачу, который поставит точный диагноз.
Процедуры для размягчения
Натоптыши можно легко удалить пемзой или пилкой для педикюра. Необязательно распаривать огрубевшие места. Подологи (врачи, которые занимаются проблемами стопы) даже считают, что шлифовка насухую дает лучший результат, хотя и отнимает больше времени.
Но такая процедура может вызывать неприятные ощущения, поэтому людям с чувствительной кожей предпочтительно сначала размягчить мозоль.
В данном случае поможет мыльно-содовая ванночка для ног:
Другое народное средство для размягчения мозолей:
Вечером процедуру можно повторить.
Средства борьбы с сухими мозолями
В домашних условиях справиться с мозолями помогают компрессы, мази и ванночки на основе растительных или минеральных компонентов. К числу наиболее популярных народных средств относятся:
Лечение нужно проводить до устранения огрубелой кожи. Обычно хватает 5-7 ежедневных процедур.
Удаление стержневых мозолей
Внутренняя мозоль опасна тем, что в сердцевине есть плотный стержень, уходящий вглубь кожи. В таких случаях:
Необходимо учитывать, что чистотел вызывает химический ожог. Сок плохо отстирывается, поэтому после процедуры нужно сразу надевать носок, чтобы не запачкать постельное белье.
Лечение лопнувших мозолей
Если мозоль на ноге лопнула, следует:
Хорошо себя зарекомендовал крем Супер Антимозолин, который содержит не только антисептик (салициловую кислоту), но и экстракты осины и эвкалипта, которые ускоряют заживление трещин на коже. Кремом смазывают пораженный участок раз в сутки и заклеивают обычным пластырем.
Можно промыть место, где находился лопнувший волдырь, перекисью водорода, намазать синтомициновой эмульсией и наложить повязку.
Эффективным средством для обработки уже поджившей лопнувшей мозоли считается мазь Бенсалитин, в состав которой входят салициловая и бензойная кислоты, обладающие антисептическими свойствами.
Если есть нагноение, используют такие антибиотики, как Банеоцин. Этот препарат выпускают в виде порошка. Им можно обрабатывать кожу даже маленьких детей. Курс лечения не должен превышать 7 дней.
Применение мозольных пластырей
Пяточные мозоли, как сухие, так и мокрые, хорошо поддаются лечению с помощью специальных мозольных пластырей.
Такие средства разработаны на основе прогрессивной гидроколлоидной технологии. Эти пластыри иногда сравнивают со второй кожей, так как они плотно прилегают к пяткам, снимают боль, защищают от попадания инфекции и ускоряют процессы заживления. То есть они не просто закрывают натоптыши, волдыри и лопнувшие мозоли на ногах, а лечат их.
В аптеках можно приобрести и мозольные пластыри с салициловой кислотой. Такие средства считаются достаточно эффективными, хотя в большей степени направлены на обеззараживание проблемного участка и его размягчение, а не заживление кожи.

Курс лечения составляет 3-4 дня, пока не будет получен нужный эффект.
Лечение мозолей у ребенка
Дети постоянно находятся в движении. Из-за этого кожа ног у них трется, и на пятках образуются мозоли, как мокрые, так и сухие. Прокалывать их ни в коем случае нельзя, так как высок риск нагноения тканей.
Действовать нужно следующим образом:
После обязательно нужно сохранить тепло, для чего на ноги надевают носки. Надо проследить за тем, чтобы ребенок не бегал, создавая дополнительную нагрузку, а лег спать.
Из народных средств хорошо помогают описанные выше ванночки с питьевой содой и отваром ромашки.
Заключение
Мозоли обязательно нужно лечить. Небольшие натоптыши могут пройти самостоятельно, но на это потребуется больше времени. Кроме того, есть риск занести в ранку инфекцию. Поэтому при появлении мозолей, особенно мокрых и стержневых, рекомендуется обращаться к врачу — дерматологу или подологу.
Вскрытие мозоли
1. Общие сведения
Мозоли – широко распространенное явление, которое в абсолютном большинстве случаев не попадает в поле зрения поликлинических или, тем более, стационарных хирургов. Исключение составляют редкие случаи осложнений, требующие хирургического вмешательства и последующего интенсивного лечения.
Такое развитие событий обусловлено преимущественно тем, что «обычные» мозоли вскрываются в домашних условиях без соблюдения элементарных правил асептики и принципов первичной медицинской самопомощи. Поэтому не лишним будет вспомнить, что представляет собой кожная мозоль и какие меры необходимо предпринять для ее устранения и профилактики.
Подчеркнем, что в данном случае речь идет лишь о кожных мозолях; мозоли костные – патология иного рода, которая должна рассматриваться отдельно.
2. Причины
Непосредственная причина образования мозолей на коже – локальное механическое воздействие, стереотипное по характеру (повторяющееся трение, вибрирующее давление и т.п.). Если на данном участке сочетание интенсивности и продолжительности такого воздействия превышает некий порог прочности, устойчивости, плотности кожи, – клеточные слои повреждаются, регенеративные механизмы не успевают восстанавливать ткань, и в ней начинаются те или иные патологические изменения, которые, опять же, зависят от силы, длительности и векторов механического раздражения.
При сильном трении, непривычном для какой-либо зоны, мозоль может образоваться и спонтанно вскрыться за считанные минуты; напротив, при мягком, почти незаметном, но постоянном давлении и растирании могут пройти годы, пока кожа не уплотнится и огрубеет адекватно воздействию. Вообще, адаптивные возможности кожной ткани весьма велики: она может приспособиться (ороговев, как говорится, до каменной твердости) даже к веслам, лопате или тяжелому лесорубному топору.
Наиболее типичное происхождение мозолей – работа с ручными приспособлениями и инвентарем, игра на музыкальных инструментах (особенно струнных), регулярные тренировки на спортивных снарядах. Обширную и разнообразную группу образуют также мозоли, связанные с обувью: неправильно подобранная, тесная или слишком свободная, не соответствующая индивидуальным ортопедическим особенностям (плоскостопие, высокий подъем, суставные воспаления и мн.др.), грубая и просто некачественно скроенная и сшитая обувь может стать причиной серьезных проблем.
3. Симптомы и диагностика
Выделяют несколько типов мозолей, которые существенно отличаются как этиологически, так и клинически. Скажем, стержневая мозоль обычно образуется в ответ на внедрение мелкого инородного тела (заноза, попавшая под кожу стружка, частичка камня и т.п.) и представляет собой уходящее вглубь уплотнение, видимое снаружи как шляпка с центральным кратером. Разновидностью мозолей являются также натоптыши – ороговевшие участки на подошвах ступней, иногда достаточно большой площади, без четкой границы с кожей нормальной эластичности и влажности.
Наиболее очевидна и существенна разница между двумя основными категориями мозолей: мягкими и сухими.
Мягкие (водяные) мозоли на этапе формирования представляют собой локально-раздраженный, покрасневший, мокнущий, болезненный участок кожи, который быстро трансформируется в заполненный серозной жидкостью пузырек или мешочек («водянка»); если на этом этапе воздействие не прекращается, мягкая мозоль неизбежно прорывается с образованием открытой ранки. Проникновение патогенных микроорганизмов запускает инфекционно-воспалительный процесс, классическими признаками которого является отечность, гиперемия, четко локализованная боль, местное повышение температуры. К наиболее серьезным из упомянутых выше осложнений относятся гнойные абсцессы, флегмона, остеомиелит.
Мозоль сухая (твердая), выглядит как локальное округлое ороговение, обычно изжелта-серое, радиусом от нескольких миллиметров до нескольких сантиметров, четко отграниченное от окружающей кожи и возвышающееся (иногда значительно) над ее уровнем. Какие-либо болевые или дискомфортные ощущения возникают, как правило, лишь при надавливании или боковом смещении такой мозоли.
Наиболее частой зоной образования мозолей являются дистальные, оконечные отделы рук и ног (фаланговые сгибы, подушечки пальцев, межпальцевые промежутки, кожа ладоней и ступней), а также локти и колени. Более специфические мозоли могут возникать и на других участках: например, у профессиональных скрипачей от постоянного контакта с твердым лакированным деревом деки огрубевает кожа на кости нижней челюсти слева.
Как правило, в дополнительной диагностике нет никакой нужды: дерматолог или хирург с первого взгляда отличает мозоль от воспалительной кисты или абсцесса, склеродермических кожных изменений, бородавки, припухлости вследствие воспаления сустава и т.п. Однако в отдельных случаях может понадобиться дифференциально-диагностическое исследование (например, гистологическое или ультразвуковое).
4. Лечение
При вскрытии мягкой мозоли в домашних условиях первоочередной задачей являются меры антисептики: пораженный участок должен быть тщательно вымыт и дезинфицирован, игла стерилизована (лучше воспользоваться стерильной иглой, прилагаемой к любому одноразовому шприцу). После вскрытия и истечения содержимого раневую поверхность также следует обработать дезинфицирующим раствором, осторожно удалить стерилизованным маникюрным инструментом лоскуты омертвевшей кожи (ни в коем случае не отрывать!), наложить антибиотическую мазь и, при необходимости, защитную повязку или бактерицидный пластырь. Существует также широкий спектр средств народной медицины, рассмотрение которых выходит за рамки данной статьи.
Для устранения и профилактики сухих мозолей предлагаются лечебно-гигиенические кремы, гели, мази, жидкости; можно найти также бесчисленные рекомендации по распариванию, применению пемзы, размягчающих компрессов и пр. Однако более важно запомнить следующее.
При первых признаках инфекционно-воспалительного процесса, равно как и при начавшемся быстром изменении размеров, формы, цвета мозоли и/или связанных с ней ощущений, – следует немедленно обратиться к врачу (хирургу или дерматологу). В настоящее время успешно применяется, с учетом индивидуальных нюансов каждого случая, множество методов безопасного удаления и лечения мозолей: радиоволновые, лазерные, криотерапевтические, микрохирургические методики.
Лопнула мозоль на ноге
Каждый человек хоть раз в жизни обнаруживал у себя мозоль.
Не меньшее число людей испытывало изрядные мучения от того, что эта мозоль лопалась и после этого нещадно болела.
Отчего берутся и как с ними правильно бороться – расскажем в статье.
Как они образуются?
Поверхностный слой кожи называется эпидермисом и состоит из нескольких (более точно – 5) слоев:
Все слои между собой связаны достаточно тесно, чтоб убедиться в этом достаточно собрать кожу в складку – она не расслоится.
Но если долго натирать эпидермис в одном месте, то рано или поздно произойдет одно из двух событий:
В обоих случаях происходит травматизация кожи, развивается воспаление.
Одним из этапов которого является экссудация.
Это выход межклеточной жидкости наружу в пространство между слоями эпидермиса.
Классическая мозоль – не что иное, как пузырек.
Верхней стенкой его является поврежденный роговой, иногда и блестящий, слои, а нижней – зернистый или шиповатый.
Расслоение эпидермиса приводит к асептическому воспалению, раздражению нервных окончаний кожи, из-за чего возникает боль.
По своей сути, мы имеем поверхностную рану, прикрытую клетками собственно эпидермиса.
Есть еще вариант так называемой сухой мозоли или натоптыша.
Он является следствием травматизации глубоких слоев эпидермиса и возникает всегда на подошве.
Не удивительно – там наиболее выражен роговой слой, а нагрузки приходится выдерживать весьма приличные.
Здесь все обходится без скопления жидкости.
Но зачастую отмечается формирование стержня из разрушенных осевым давлением тканей (корня натоптыша).
Более 80% мозолей приходится на пузыри.
Типичные места появления:
На ладонях пузыри появляются из-за работы с разными инструментами.
Такими, как отвертка, молоток, сельскохозяйственные орудия труда.
Иногда их так и называют – трудовые мозоли.
Причиной появления пузырей на ногах практически всегда является тесная и неудобная обувь.
На тыле стопы натирают бретельки туфель, язычки, швы колодки.
Задняя часть пятки натирается из-за неправильно подобранной или неладно скроенной обуви.
В паху мозоли возникают не очень часто, но пузыри могут сформироваться в местах, где нежная кожа трется о швы белья.
Мозоли на руках
Излюбленная локализация – основания первых фаланг пальцев, иногда – середина ладонной поверхности.
Мозоли на этих местах возникают очень быстро и так же быстро лопаются.
Особенно, если человек продолжает ту же деятельность, которая привела к формированию пузыря.
Мозоли на ногах
Очень много проблем доставляют женщинам.
В стремлении выглядеть красивыми, дамы жертвуют комфортом и обувают неудобные туфли.
Результат – неэстетичные и болезненные пузыри над пяткой, на тыле стопы, на боковых поверхностях.
Мешают ходить ужасно.
Лидируют женщины и по количеству натоптышей.
Причина та же – обувь.
Как поступать с мозолями?
Первая мысль, которая приходит в голову при появлении пузыря с болью, жжением и дискомфортом – проколоть его и выпустить скопившуюся жидкость.
Такое решение неправильное и вредное, почему – расскажем ниже.
Второй вариант – оставить все как есть и перестать обращать на мозоль внимание.
Тоже не самый верный вариант, так как качество жизни не улучшается и сохраняется риск развития осложнений.
Оптимальный подход предполагает осторожность в поведении с мозолями, меры по профилактике их осложнений.
Какие именно – тоже распишем в подробностях.
Мозоль: вскрытие пузыря
Многие так и поступают, подвергая себя значительному риску.
Лопнувшая мозоль представляет собой уже открытую рану.
Учитывая места, в которых они обычно появляются, у этой раны очень высока вероятность инфицироваться.
Вот что будет, если лопнуть мозоль на ноге или руке:
Конечно, такие осложнения возникают не всегда, но риск их развития все же есть.
Но и его можно свести к минимуму.
Как поступать с мозолью на ноге
При первых признаках формирования мозоли на стопе, на любом участке, первое что необходимо сделать, это – сменить обувь на такую, которая не трет ступню, пальцы.
Если такая ситуация возникла, например, на работе, – туфли просто снять и дать ногам покой.
Когда куда-нибудь идти необходимо, то есть смысл подложить мягкий ватный тампон между натертостью и обувью.
Прокалывать и лопать пузырь нельзя, так как это еще больше усугубит причиняемый болевой синдром и дискомфорт.
Также нельзя смазывать поверхность пузыря маслами и смягчающими мазями.
Потому что это приведет к увлажнению мозоли и затянет выздоровление.
Наша задача – поскорее и без последствий подсушить пузырек.
Что нужно:
Так можно свести к минимуму вероятность сорвать или содрать тонкую кожицу на пузыре слишком рано, до того момента как раневая поверхность под ней начнет заживать.
Как поступать с мозолью на руке
Ладонные мозоли легче предупредить – надевать перчатки, проявлять осторожность при пользовании инструментами.
Если же пузырь уже сформировался, то ему нужно обеспечить щадящий режим.
Не работать больной рукой, при необходимости – наложить на больное место мягкую повязку без крема или мази.
Цель такая же – предотвратить раннее лопание мозоли.
Иначе заживать рана будет гораздо дольше, и соответственно – причинять больше неудобств.
Как быть с лопнувшей мозолью?
Несмотря на все старания, самопроизвольное и слишком раннее вскрытие пузыря происходит сплошь и рядом.
Заметить это можно по вытекающей жидкости: рука или нога мокреют.
Болевые ощущения сначала немного стихают за счет того, что вытекший экссудат как бы смазывает поверхность кожи и снижает трение.
Но вскоре боль и жжение возвращаются с еще большей интенсивностью, чем было до вскрытия пузыря.
Что делать и чем лечить такие состояния, зависит от размера и локализации мозоли.
Маленькая мозоль на ноге
Пузырьки с диаметром около 1 см можно обработать марганцовкой, спиртом.
Выше мы писали, что их лучше носить с собой.
Можно обычной зеленкой.
Затем наклеить сверху ватный тампон на лейкопластыре или полоску бактерицидного пластыря, и на том все.
Такую лейкопластырную повязку следует менять 1-2 раза в день.
Присохшую вату можно отмачивать той же марганцовкой.
Необходимости в мазях с антибиотиками нет.
Соблюдение таких правил поможет ранке побыстрее зажить.
Естественно, что не следует сдирать начинающиеся формироваться корочки и отмершую кожу.
Они должны отшелушиться самостоятельно.
Большая мозоль на ноге
Лопнувшая мозоль с диаметром основания пузыря больше 1 см причиняет существенную боль.
Если расположена на пальцах стопы или на пятке – то ходьба в обуви превращается в настоящее мучение.
Для лечения последствий лопнувшей крупной мозоли на ступне можно предпринять такие шаги:
Место повреждения может оказаться загрязнено пылью или другим мелким мусором.
Тогда перед тем, как мазать зеленку или фукорцин, ранку лучше промыть перекисью водорода.
Стерильности эта жидкость не обеспечит, но образующаяся пена хорошо очищает рану от посторонних частичек.
Покой ноге и смена повязок 2 раза в день помогут зажить лопнувшей мозоли за несколько дней.
Отдирать подсохшую кожу нельзя, но можно воспользоваться такой мазью, как «Бепантен».
В ее состав входят компоненты, стимулирующие репаративные процессы, за счет чего эпителизация раневой поверхности проходит быстрее.
Мозоль на руке
Для такой локализации характерно формирование одного или нескольких пузырей на ладони в области основания первых фаланг пальцев.
Когда такие мозоли лопаются, боль и жжение заставляют беречь руку, за счет чего снижается трудоспособность.
Помощь проста:
Можно ли после этого продолжать работу – зависит от индивидуальных условий.
Единственно, нельзя продолжать работать без защитных перчаток.
Чем меньше беспокоить руку, тем скорее лопнувшая мозоль заживет.
Сухие мозоли
В классическом понимании, лопнуть сухая мозоль или натоптыш не способны, так как обладают очень выраженным роговым слоем эпидермиса.
Зато они могут трескаться и вызвать тем самым очень сильную боль, кровотечения.
Если сухая мозоль «лопнула», обезболивание можно проводить также, как и при лопании пузырей.
Отсюда начинаются отличия: сухую мозоль необходимо размягчать.
Рецептов несколько:
Последним методом врачи пользоваться не рекомендуют, так как есть риск вызвать тяжелый ожог кожи стопы, пятки.
Можно мазать тем же «Бепантеном» два раза в день.
Поверхностные трещины натоптышей без сформированного стержня эта мазь заживляет за несколько суток.
Осложненные варианты мозолей
Возникшая на месте лопнувшей мозоли рана – отличное место для размножения патогенных микроорганизмов.
Присоединение инфекции можно распознать по таким признакам:
При появлении таких симптомов стоит подумать над тем, чтоб показать рану врачу.
Можно, конечно, попробовать лечиться самим.
В таком случае предпочтение лучше отдавать не традиционным народным методам, а проверенным медикаментозным средствам.
Основой лечения лопнувшей инфицированной мозоли являются мази.
Правда, здесь «Бепантеном» мазать уже бесполезно, так как требуется противомикробный компонент.
Одним из вариантов является мазь «Офлокаин».
В ее состав входит антибиотик фторхинолонового ряда офлоксацин и анестетик.
Просто наносится прямо на ранку и прикрывается мягкой бинтовой или лейкопластырной повязкой.
Кроме этого, можно применять «Левомеколь», эритромициновую и другие мази.
При отсутствии видимого улучшения в течение 48 часов или малейшем ухудшении состояния раны, необходимо как можно скорее показаться врачу.
Как правильно поступать?
Лучше всего не допускать развития мозоли: носить удобную обувь, при работе пользоваться перчатками.
Если же мозоль появилась, то ей необходимо обеспечить покой и стерильность до тех пор, пока она не сойдет.
Однако бывают такие ситуации, когда ждать нет смысла.
Например, при крупных мозолях на руках и ногах, из-за которых страдает качество жизни человека.
В подобных случаях лучше всего прийти на прием к врачу дерматологу.
И с его помощью лопнуть мозольный пузырь в асептических условиях и безболезненно.
Также врач посоветует, как вести образовавшуюся рану дальше, чтоб она зажила быстро и без осложнений.
То же касается и сухих мозолей.
Практика показывает, что именно квалифицированная врачебная консультация позволяет избавиться от натоптышей навсегда.
Если мозоль доставляет беспокойство, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.