Чем лечить вульвовагинит в домашних условиях
Что такое вульвит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
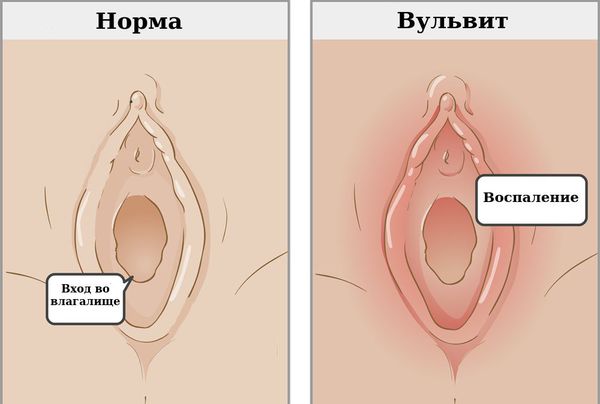
Вульвит — воспаление наружных женских половых органов (вульвы). Как правило, развивается вторично в результате раздражения вульвы патологическими выделениями из влагалища.
Вульвит сам по себе встречается крайне редко, так как для микроорганизмов, вызывающих воспаление, не существует анатомических преград для распространения. Разделение полового тракта на отделы удобно для врачей и физиологов в плане анатомии и локализации. Но для инфекционного агента препятствием может служить только девственная плева, но только до определённого момента. Если девочке, страдающей вульвитом, вовремя не провести гигиенические и лечебные мероприятия, инфекция неминуемо поднимется выше. Чаще всего характерно сочетание вульвита и вагинита (воспаления влагалища). В этом случае ставят диагноз » вульвовагинит «.
Вульвит бывает первичным и вторичным. Первичный возникает в случае первичного воспаления на вульве, причиной которого может быть нарушение личной гигиены или травма. Чаще наблюдается у девочек, не достигших половой зрелости. Например, при отсутствии гигиены происходит раздражение слизистой вульвы мочой, скоплением слущенных эпителиальных клеток, отделяемым слизистых и сальных желёз. Естественно, такой субстрат является хорошей питательной средой для размножения микроорганизмов. Активируется условно-патогенная флора, и развивается воспаление наружных половых органов — вульвит.
Факторы, способствующие развитию вульвита:
Некоторые заболевания, вызывающие воспаление вульвы, стоит рассмотреть подробнее.
Неспецифический аэробный вагинит — заболевание, при котором в микробиоте влагалища превалируют аэробные (нуждающиеся в кислороде) микроорганизмы: стрептококки, стафилококки и др.
Для женщин пожилого возраста характерно развитие вульвита на фоне дистрофических заболеваний вульвы (вульварная дистрофия). Дистрофия вульвы — это нарушение роста и созревания эпителия, в результате которого на участках его поражения появляются белые пятна. Данная патология развивается на фоне хронического воспаления вульвы, дефицита гормонов, изменения рецепторных реакций, особенно связанных с возрастом. Дистрофия вульвы включает в себя гиперплазию (увеличение объёма), склерозирующий лихен, смешанную форму дистрофии.
Что способствует дистрофии:
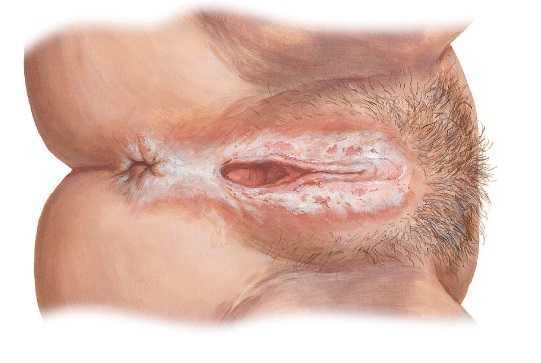
К разновидностям дистрофии вульвы относится склеротический лишай вульвы (склерозирующий лихен). Может встречаться в любом возрасте. Поражаются большие и малые половые губы, клитор и кожа вокруг анального отверстия в виде «восьмерки». Кожа в области вульвы при лихене тонкая, пергаментообразная, гладкая, блестящая и хрупкая, легко трескается, к ней быстро присоединяется воспаление. Складки уплотняются, клитор закрывается плотными рубцами, вход во влагалище резко сужается, иногда происходит сужение наружного отверстия мочеиспускательного канала. На долю склерозирующего лихена приходится 25 % всех поражений вульвы.
Грань между всеми перечисленными состояниями очень тонкая, так как все эти заболевания сопровождаются зудом, микротрещинами, повышенной травматизацией вульвы, расчёсами. Легко присоединяется воспаление вульвы с развитием классической картины вульвита.
Симптомы вульвита
Общими характерными симптомами вульвита являются жжение и зуд, болезненность при ходьбе и мочеиспускании.
Признаки острого и хронического воспаления могут отличаться. При остром вульвите покраснение вульвы — главный признак. Кроме того, могут наблюдаться другие симптомы :
При хроническом течении у пациентки может появиться небольшой отёк, жжение, неприятные ощущения в паху, покраснение кожи. Когда острая стадия проходит, эрозии заживают, меняя форму половых органов. У девочек при хроническом течении могут появиться сращения половых губ — синехии.
Стоит отметить, что из-за широкого применения антибиотиков многие инфекции протекают неспецифично. Из-за этого бывает сложно определить патологию по клинической картине.
Патогенез вульвита
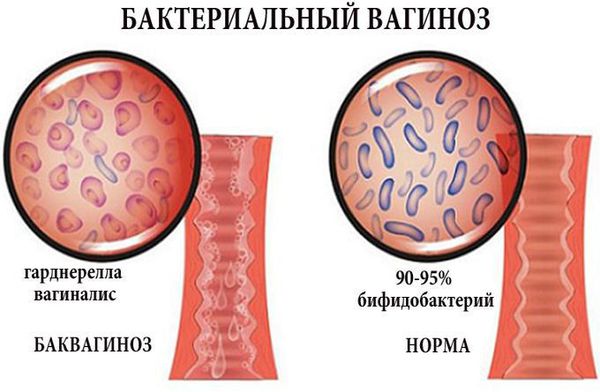
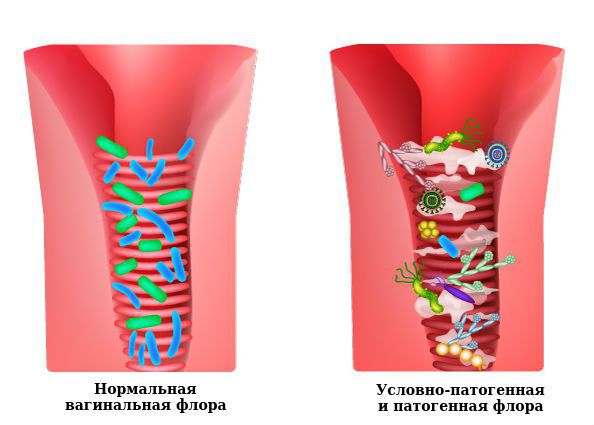
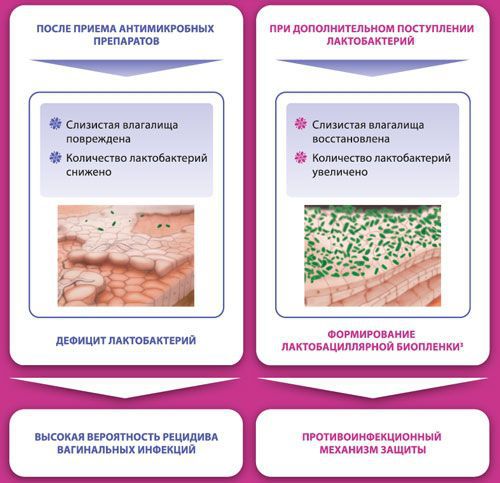
Влагалище не стерильно, в нём обнаруживается около 1500 видов различных микроорганизмов, но в норме преобладают лактобактерии (95-98 %), и в основном они представлены четырьмя видами (из 154 описанных в природе): L. Crispatus, L. Jensenii, L. Inners, L. Gasseri.
Размножение и колонизация лактобактерий зависит от уровня эстрогенов. Согласно теории Шредера — Лейзера, в эпителии влагалища благодаря эстрогенам поддерживается определённый уровень сахаров (гликогена). Лактобациллы питаются гликогеном и затем вырабатывают молочную кислоту и перекись водорода, создавая кислую среду (рН 3,8-4,5). Такой кислотно-щелочной баланс является оптимальным для роста молочнокислых бактерий и губительным для условно-патогенных микроорганизмов. Колонии лактобактерий вместе с продуктами своей жизнедеятельности образуют биоплёнку — гликокаликс, которая выстилает влагалище изнутри и защищает его.
Два вида лактобактерий (L. Crispatus, L. Jensenii) являются перекись-продуцирующими. Другие два вида способны формировать биоплёнки с условно-патогенной флорой, становясь причиной инфекций влагалища. Чаще всего они обнаруживаются у женщин с рецидивирующим бактериальным вагинозом.
Лактобактерии стимулируют фагоцитарную активность нейтрофилов и макрофагов — способность поглощать и перерабатывать чужеродные агенты. Кроме того, они активизируют синтез интерферонов и секреторного иммуноглобулина А, который находится на поверхности слизистой оболочки и является первой линией защиты от патогенных микроорганизмов. Также защитную функцию выполняет влагалищная жидкость, которая вырабатывается постоянно (0,5-2,0 мл в сутки). Она содержит в себе секрет цервикальных желёз и эндометрия, транссудат кровеносных и лимфатических сосудов, бактерии, лимфоциты, клетки влагалищного эпителия, молочную кислоту. В этой жидкости происходят активные процессы, которые препятствуют развитию инфекций.
К резкому снижению количества лактобацилл могут привести факторы развития вульвита. В этом случае начинает преобладать условно-патогенная и патогенная флора, вызывающая воспаление. Развивается вульвовагинит с характерной симптоматикой.
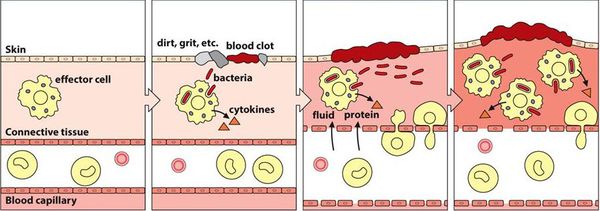
Воспаление слизистой протекает со сменой трёх последовательно развивающихся фаз:
Повреждение ткани запускает фазу экссудации, при которой появляются все признаки острого воспаления, такие как боль, покраснение, отёк. На этом этапе легко присоединяется микробный агент, так как воспалительная жидкость является прекрасной средой для его размножения.
При длительно существующем вульвите над процессами экссудации начинают преобладать процессы пролиферации. Этот процесс завершается образованием рубцов, особенно если воспаление сочетается с иммунным дефицитом, гипоксией, нарушением нейро-гуморальной регуляции. Всё это приводит к развитию дистрофических заболеваний вульвы с возможной малигнизацией.
Классификация и стадии развития вульвита
Так как вульвит чаще всего развивается в сочетании с вагинитом, целесообразно рассмотреть классификацию вульвовагинита.
По клиническому течению:
По причине возникновения выделяют первично-инфекционные и первично-неинфекционные вульвовагиниты.
Первично-инфекционные развиваются под воздействием патогенных микроорганизмов и вирусов :
Первично-неинфекционные развиваются на фоне разных патологий или повреждающих воздействий:
К неопухолевым дистрофическим поражениям кожи и слизистой оболочки вульвы относятся:
Осложнения вульвита
Учитывая, что вульвит — это воспаление, вызванное преимущественно инфекционным агентом, осложнения вульвита взаимосвязаны с теми осложнениями, которые может вызвать данный инфекционный агент.
Если вульвит обусловлен наличием флоры, ассоциированной с бактериальным вагинозом, то для него характерны следующие патологии:
Часто в патологический процесс вовлекается мочевыделительная система, в результате чего развиваются цистит и уретрит. Существует риск восходящей инфекции с развитием плацентита и хориоамнионита во время беременности. Возможна внутриутробная гибель плода.
При кандидозных вульвовагинитах возможное развитие локализованной или диссеминированной формы кандидоза у новорождённого.
Диагностика вульвита
Основные методы диагностики
Микроскопия мазка. Под микроскопом определяются возбудители вульвовагинальной инфекции: кандиды, трихомонады, гонококкки, неспецифическая флора.
Бактериологическое исследование посевов и определение чувствительности к антибиотикам и бактериофагам позволяет высеять возбудителя на питательных средах и подобрать оптимальное лечение с учётом тех препаратов, к которым данный микроб показал отсутствие устойчивости.
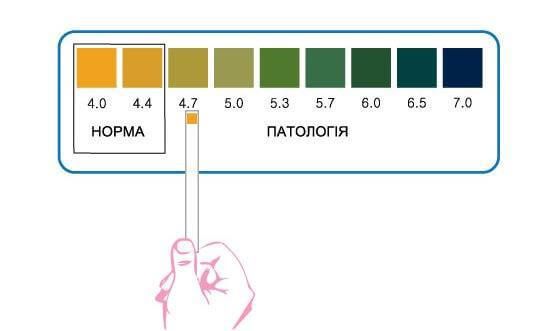
PН тест проводится с помощью лакмусовых полосок с индикатором кислотности на конце. Он позволяет определить повышение рН.
Применяют также аминный тест: каплю выделений из влагалища наносят на предметное стекло, к ней добавляют немного 10 % калия гидроксида. При положительном результате появляется или усиливается «рыбный запах».
ПЦР-диагностика — самый точный метод, позволяющий определить возбудителя вульвовагинальной инфекции по молекуле ДНК. Методом ПЦР (полимеразной цепной реакции) выполняются анализы фемофлор и флороценоз, с помощью которых можно выявить как специфическую флору, включающую возбудителей ЗППП (трихомониаза, гонореи, хламидиоза, микоплазмоза и др.), так и неспецифическую флору. Эти анализы позволяют диагностировать ассоциации микроорганизмов и их превалирующие виды. Применяя ПЦР, можно подтвердить вирусную этиологию заболевания (например герпес или ВПЧ), дифференцировать анаэробный и аэробный вульвовагинит.
При аэробном вагините снижается количество лактобактерий, рН может быть от 4,5 до 5,5, наблюдаются выделения разного типа. Может отмечаться воспаление, но не всегда выраженное. Аминный тест — отрицательный, флора — аэробная условно-патогенная.
Цитологическое исследование позволяет с помощью мазков-отпечатков с наиболее подозрительных участков вульвы определить наличие раковых клеток.
Дополнительные методы диагностики
Дополнительные исследования проводят по показаниям.
Вульвоскопия (простая и расширенная). Использование микроскопа с большим увеличением в 7-28 раз в практике акушера-гинеколога позволяет выявить атипичные (изменённые) клетки, конкретизировать изменения эпителиального покрова, трактовка которых при визуальном наблюдении затруднена. Расширенная вульвоскопия производится с использованием красителей:
То есть при вульвоскопии оценивается реакция тканей в ответ на обработку медикаментозными средствами.
Вульводиния, вестибулодиния — это боль в области вульвы, которая длится 3 месяца или более, при этом она не вызвана инфекцией, кожным заболеванием или другим состоянием. Чаще всего описываются такие симптомы, как жжение, раздражение, мокнутие. Болеть может вся вульва или отдельные участки. Боль бывает постоянной и эпизодической. Проблема вульводинии пока не решена нигде в мире, гайдлайны (рекомендации) отсутствуют.
Лечение вульвита
Успех в лечении вульвовагинита зависит от точной постановки диагноза, основанной на тщательном анализе анамнеза, данных клинического и лабораторного методов исcледования. Только после получения результатов бактериологического, вирусологического и гистологического исследований, подтверждающих диагноз, можно начинать терапию.
В первую очередь назначается противоинфекционный препарат с учётом чувствительности и вида микроорганизма.
Лечение пациенток с длительными вульвитами проводится совместно с дерматологами. В таких случаях можно назначить комбинированный местный препарат «Тетрадерм». В его состав входят:
«Макмирор комплекс» — противомикробное комбинированное средство, содержащее нифурател, нистатин. Препарат не подавляет рост лактобацилл, поэтому после курса терапии нормальная флора влагалища быстро восстанавливается.
К эубиотикам относятся также свечи «Ацилакт», «Лактонорм», «Триожиналь» и др.
В комплексной терапии вульвитов используют также витаминотерапию, иммуностимуляторы, индукторы интерферона [7] .
Местное применение эстрогенов восстанавливает кислотность влагалища и нивелирует микробиологические изменения, особенно в период менопаузы, когда уровень женских половых гормонов падает. Также помогает предотвратить рецидивы инфекций мочевыводящих путей.
Вагинальное применение препаратов эстриола уменьшает сухость влагалища, зуд и диспареунию (болезненность при половом акте), существенно улучшает цитологические данные. Эстриол является натуральным эстрогеном. Он — самый безопасный. Не оказывает влияния на эндометрий и молочные железы. Эстриол содержат такие препараты, как «Овестин» (крем и свечи), «Орниона» (крем) и др. Для лечения дистрофии вульвы используется эстриол в разовой дозе 2-3 недели ежедневно, затем рекомендована поддерживающая доза 1-2 раза в неделю. Причём непосредственно на вульву наносится только малая часть разовой дозы, а остальную часть необходимо ввести во влагалище.
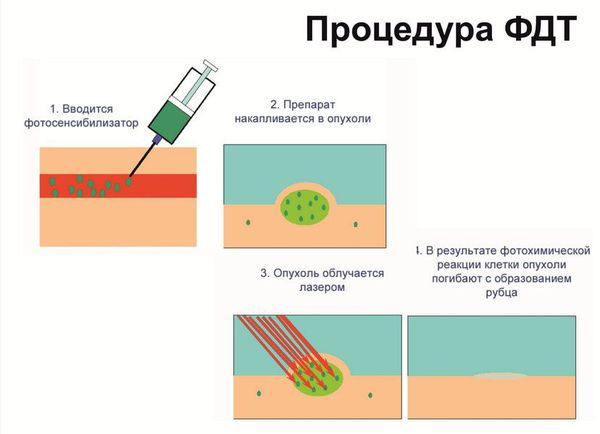
В качестве хирургического лечения используются: криодеструкция, радиочастотная и лазерная коагуляция, вульвэктомия. Однако из-за частых послеоперационных осложнений и рецидивов, неудовлетворительных косметических и функциональных результатов от этих методов отказываются в пользу менее травматичных.
Если результат не устраивает, процедуру можно провести повторно. П о окончании лечения в рачу виден хороший косметический эффект, улучшение цитологической и морфологической картины. Сама женщина, как правило, отмечает уменьшение зуда, жжения, болезненности, сухости, повышение эластичности ткани, улучшение качества половой жизни.
При выполнении фотодинамической терапии пациенту обязательно:
Прогноз. Профилактика
Прогноз лечения зависит от индивидуального подхода к лечению пациента. В век высоких медицинских технологий вульвит возможно излечить полностью. Всё зависит от правильной постановки диагноза и правильного определения причины заболевания. С помощью современных методов диагностики сделать это несложно. Лечение должно подбираться с учётом чувствительности выделенного агента. Только в запущенных случаях воспаления, когда уже произошли изменения в строении слизистой вульвы, полное излечение может быть проблематичным.
Профилактические мероприятия при вульвовагините в первую очередь должны быть направлены на своевременное и полное лечение инфекционных поражений мочеполового тракта.
Кроме того, в качестве мер профилактики необходимо:
Вульвовагинит лечение и симптомы
Вульвовагинит может стать рецидивирующим и хроническим, без должного внимания данную проблему оставлять нельзя ввиду риска возникновения серьезных осложнений – угрозы развития внематочной беременности, привычного невынашивания, трубного бесплодия и т.п. Поэтому если вы заметили у себя симптомы вульвовагинита, обязательно обратитесь к гинекологу. Вы можете получить консультацию специалиста в сети клиник «Доктор рядом» в Москве по цене 1 550 рублей.
Классификация вульвовагинитов, причины возникновения
По типу течения выделяется хронический, острый (менее одного месяца) и подострый вульвовагинит (длящийся менее трех месяцев). По характеру течения можно отметить персистирующий (упорно протекающий) и рецидивирующий вульвовагинит, для которого характерны частые периоды обострений и этапы ремиссии.
Причины вульвовагинита могут быть различны, поэтому выделяется несколько форм этого заболевания.
На слизистой влагалища у женщины находится большое количество различных микроорганизмов, оказывающихся там, как правило, в результате интимной близости. Обычно они не приводят к развитию заболеваний, кроме того, влагалище имеет свойство самоочищения. Для возникновения бактериального вульвовагинита необходим ряд факторов:
патогенные свойства микроорганизмов, попавших во влагалище. В большинстве случаев появление заболевания могут спровоцировать кишечная палочка, стрептококки, стафилококки;
нарушения в работе иммунной системы. В данной ситуации вульвовагинальный воспалительный процесс может возникнуть даже в результате жизнедеятельности «безвредных» бактерий;
сопутствующие патологии органов мочеполовой системы, такие как воспаление мочевого пузыря (цистит), воспаление мочеиспускательного канала (уретрит);
несоблюдение норм личной гигиены.
Такую форму заболевания может вызвать механическое раздражение половых губ, клитора, влагалища. Виной тому становятся:
частые занятия мастурбацией;
введение инородных тел во влагалище;
излишне активная сексуальная жизнь;
ношение слишком узкого, давящего, трущего нижнего белья, вызывающего дискомфортные ощущения;
несоблюдение норм личной гигиены.
Вульвовагинит при ослабленном иммунитете
При нарушениях в работе иммунной системы образование воспалительного процесса является частым явлением. Также нередко возникновение кандидоза, в числе проявлений которого отмечается кандидозный вульвовагинит. Причинами ослабления иммунитета становятся:
частые либо серьезные инфекционные заболевания;
синдром приобретенного иммунодефицита при ВИЧ-инфекции;
несбалансированное питание, скудный рацион, возникновение гиповитаминоза;
частые стрессы, регулярное физическое перенапряжение, несоблюдение режима труда и отдыха, недостаточное количество часов сна.
В данном случае воспалительный процесс вульвы и слизистой оболочки влагалища образуется вследствие возникновения ряда аллергических реакций:
появление аллергии на свечи, кремы, мази, гели, применяемые при лечении различных гинекологических болезней;
возникновение аллергической реакции на грибки рода Candida. Эти микроорганизмы можно назвать реактогенными, вследствие чего к кандидозному вульвовагиниту нередко присоединяется аллергический;
появление аллергии на различные предметы, с которыми могут контактировать женские наружные половые органы – средства для осуществления интимной гигиены, материалы нижнего и постельного белья, косметические средства.
Развитие данной формы заболевания провоцируют специфические инфекционные болезни, в числе которых:
гонорея. У женщин взрослого возраста заражение происходит в результате полового контакта. У девочек инфицирование наиболее часто возникает в возрасте от трех до семи лет вследствие повышенной уязвимости влагалища к влиянию различных инфекций;
сифилис. После того как произошло заражение, в районе наружных половых органов образуется первичный очаг заболевания – сифилитический шанкр;
трихомониаз. Чаще всего возникает у женщин и девочек подросткового возраста, которые активно ведут половую жизнь. Встречаются случаи семейного характера заболевания, когда им страдают родители, инфицирование может осуществляться бытовым путем. Также отмечаются случаи заражения новорожденных в процессе родовой деятельности;
кандидоз. Грибок рода Candida зачастую поражает наружные половые органы и влагалище вследствие ослабления иммунитета, возникновения гиповитаминоза, осуществления терапии антибактериальными средствами, наличия болезней эндокринной системы;
наличие вирусов – аденовирусов, вируса папилломы человека, герпесвирусов, вирусов парагриппа, гриппа;
дифтерия. Как правило, поражение наружных половых органов происходит после возникновения дифтерии зева.
Вульвовагинит на фоне сахарного диабета или диабетический вульвовагинит
Если у пациентки, страдающей сахарным диабетом, длительное время не проводится эффективная корректирующая терапия, в течение определенного времени возникает ряд осложнений, в числе которых поражение мелких кровеносных сосудов. Нарушение кровотока в сосудах женской репродуктивной системы провоцирует развитие воспалительного процесса вульвы и слизистой оболочки влагалища. Впоследствии к нарушению кровотока может добавиться инфекция. Следует отметить, что вульвовагинит на фоне сахарного диабета тяжело поддается терапии.
Вульвовагинит при некорректном использовании антибиотических средств
Если антибиотики были назначены и принимались неверно, происходит уничтожение нормальной микрофлоры влагалища, вследствие чего велик риск образования воспалительного процесса. Частым побочным эффектом проведения лечения антибиотиками становится развитие кандидозного вульвовагинита.
Вульвовагинит на фоне гельминтозов
При глистных заболеваниях, вызываемых гельминтами, паразитические черви зачастую выползают за пределы кишки и оказываются на кожном покрове с целью откладывания яиц. Также они могут проникнуть во влагалище, что спровоцирует появление воспалительного процесса.
В целом же можно отметить, что классификация вульвовагинитов является довольно условной. При диагностике во влагалище зачастую обнаруживается несколько различных видов микроорганизмов. И если изначально заболевание развивалось вследствие наличия причин неинфекционного характера, с течением времени в любом случае возможно присоединение инфекции.
Факторы, провоцирующие появление вульвовагинита
Выделяется ряд факторов, способствующих развитию воспалительного процесса вульвы и влагалища и не являющихся при этом прямыми причинами возникновения заболевания. К ним относятся:
плохое соблюдение норм интимной гигиены, редкая смена нижнего белья, соприкосновение с грязными ободками унитазов (например, в общественных местах);
беспорядочные половые контакты;
появление опрелостей в складках в районе наружных половых органов вследствие ожирения;
различные травмы, болячки, ссадины, а также раздражение на коже и слизистой оболочке влагалища в результате использования неподходящих средств личной гигиены;
кожные болезни – такие как псориаз, экзема;
опущение и выпадение влагалища, матки;
наличие геморроя, анальных трещин, болезней прямой кишки;
наличие абсцессов, фурункулов, карбункулов, флегмон и прочих очагов гнойного воспалительного процесса в районе половых органов;
использование гормональных методов контрацепции, содержащих большое количество эстрогенов;
применение медикаментозных средств для лечения злокачественных новообразований (цитостатиков);
проведение лучевой терапии вследствие онкологических болезней;
прием медикаментозных средств, в основе создания которых лежат гормоны коры надпочечников (глюкокортикоидов);
дисфункциональное расстройство яичников;
ослабление иммунитета, связанное с серьезными травмами, хирургическими вмешательствами, новообразованиями, инфекционными заболеваниями.
Если женщина отмечает присутствие в своей жизни хотя бы одного из вышеперечисленных факторов, риск развития вульвовагинита у нее возрастает.
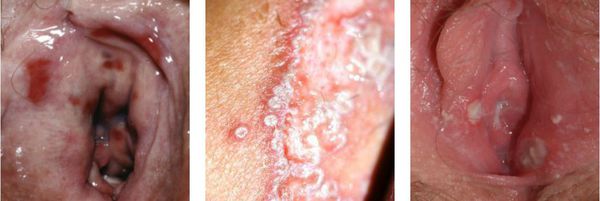
Факторы, вызывающие вульвовагинит, многообразны, но при этом общие клинические проявления данного заболевания схожи. Острый вульвовагинит характеризуется ярко выраженными признаками местного воспалительного процесса. В числе жалоб пациенток – болевые ощущения, зуд, чувство жжения, усиливающиеся во время мочеиспускания, интимной близости, ходьбы. При осмотре в клинике врач выявляет отек половых губ, гиперемию вульвы, покраснение на бедрах, промежности. При вульвовагинитах в тяжелых формах могут появляться эрозии в районе наружных половых органов. Вульвовагинит у детей, помимо зуда, проявляется невротическими симптомами, нарушениями сна. Для острой формы заболевания характерно появление обильных либо наоборот скудных бели с творожистой, водянистой, кровянистой, гнойной структурой, зачастую имеющих неприятный запах.
Когда процесс становится хроническим, в числе основных клинических проявлений отмечаются выделения из половых органов патологического характера и зуд в районе вульвы, наблюдающийся на постоянной основе. В результате переохлаждения организма, изменения рациона (чрезмерного употребления кондитерских изделий, острых, пряных продуктов) возникают обострения. Как правило, при восходящем распространении инфекции происходит развитие оофорита, сальпингита, эндометрита.
Вульвовагинит при беременности несет серьезную опасность – он может спровоцировать самопроизвольный выкидыш, хориоамнионита, послеродовой эндометрит, развитие инфекции у новорожденных.
Этиологическая форма воспалительного процесса вульвы и влагалища выявляется и уточняется посредством применения средств комплексной инструментальной и лабораторной диагностики. На приеме у гинеколога обязательно проводятся осмотр на кресле и взятие мазков на анализ. В соответствии с показаниями могут быть назначены кольпоскопия и вагиноскопия (пациенткам детского возраста), цервикоскопия. Лабораторная диагностика осуществляется путем микроскопического исследования мазков и бактериологического посева материала, взятого из половых путей пациентки. О воспалительном характере патологического процесса свидетельствуют повышение уровня лейкоцитов, присутствие микроорганизмов. Наличие специфической флоры выявляется путем проведения анализа методом ПЦР. В обязательном порядке назначается общий анализ мочи, девочкам соскоб на энтеробиоз. Дифференциальная диагностика осуществляется между неспецифическими и специфическими вульвовагинитами. Также, чтобы исключить воспалительный процесс в матке и придатках, делается ультразвуковое исследование органов малого таза. В случае рецидивирующего вульвовагинита уточнить этиологию могут помочь узкие специалисты – аллерголог, уролог, эндокринолог, фтизиатр, венеролог.

Во время терапии этиотропными средствами используются антибиотики в форме вагинальных свечей, таблеток, кремов, а также системные препараты. Их врач назначает на основании данных о выделенной флоре влагалища. Также могут применяться поликомпонентные средства, обладающие местными антибактериальными, антимикотическими, антипротозойными свойствами. При вульвовагинитах, которые вызваны результатом жизнедеятельности грибков рода Candida, назначаются антигрибковые препараты – Клотримазол, Натамицин, Флуконазол и т.п. Когда курс противомикробной терапии завершается, микрофлора влагалища восстанавливается посредством введения и перорального приема препаратов с пробиотиками. В течение всего периода, пока длится лечение, необходимо соблюдать половой покой. Если воспалительный процесс протекает в острой форме с ярко выраженной симптоматикой, врач может назначить пациентке постельный режим.
В первую очередь необходимо тщательно соблюдать интимную гигиену, особенно в жаркое время года, ежедневно производить смену нижнего белья, которое должно быть изготовлено из хлопчатобумажной ткани. В синтетическом белье кожа «не дышит», образуется большое количество пота, происходит увеличение числа патогенных микроорганизмов.
Рекомендуется иметь половые контакты с одним постоянным партнером. Беспорядочная половая жизнь увеличивает риск возникновения вульвовагинита, особенно спровоцированного инфекциями, передающимися половым путем. При использовании любрикантов во время интимной близости рекомендуется выбирать водорастворимые смазки.
Также следует придерживаться принципов здорового питания для поддержания нормального веса тела – включить в рацион большое количество овощей и фруктов, кисломолочных продуктов, злаков. Не злоупотреблять кондитерскими изделиями, острой, жареной, жирной, соленой пищей.
Все медикаментозные средства и особенно антибиотики необходимо принимать только в соответствии с назначениями специалиста. При наличии предрасположенности к возникновению кандидоза требуется заранее сообщать об этом врачу.
Не следует часто делать спринцевания, так как это вымывает полезную микрофлору из влагалища, и пренебрегать регулярными профилактическими гинекологическими осмотрами.
Процедуры
Консультации и диагностика
Терапевтическая гинекология
Гинекологические манипуляции
Точную стоимость услуг сети клиник «Доктор рядом» можно узнать по телефону +7(495) 308-03-88 или в регистратуре.
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 27 лет.
Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки:
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
Симптомы вульвовагинита
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах.
Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают «творожистые» выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла «молочница». Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо «прислушаться» к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
По причинному фактору вульвовагиниты подразделяют на две основные группы: первично-инфекционные и первично-неинфекционные.
Кандидозный вульвовагинит: патогенез, клиника, диагностика, современные принципы терапии
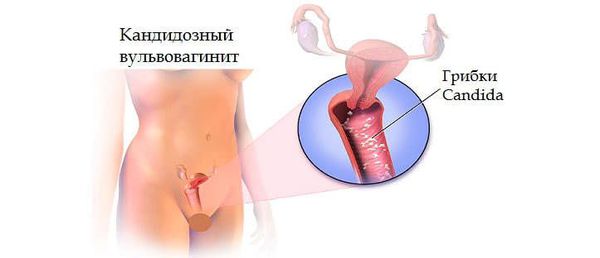
Кандидозный вульвовагинит — инфекционное поражение слизистой вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida. Поражает, как правило, женщин репродуктивного возраста, реже встречается у девушек и женщин в периоде пери- и постменопаузы.
Кандидозный вульвовагинит — инфекционное поражение слизистой вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida. Поражает, как правило, женщин репродуктивного возраста, реже встречается у девушек и женщин в периоде пери- и постменопаузы.
В последние годы распространенность кандидозного вульвовагинита неуклонно растет, удельный вес этого заболевания в структуре инфекционных поражений вульвы и влагалища составляет 30 — 45%. В настоящее время кандидозный вульвовагинит занимает второе место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин за медицинской помощью. В США ежегодно регистрируется 13 млн. случаев этого заболевания. Во время беременности распространенность этой инфекции достигает 40 — 46% (Horowitz B. J., 1991), она является одной из причин развития осложнений беременности (число самопроизвольных выкидышей на ранних сроках беременности, угроза прерывания беременности возрастают в 1,5 раза, опасность инфицирования плода и новорожденного — в 2,4 раза). Кандидозный вульвовагинит обнаруживают у 30% онкологических больных и у 64% пациентов с различными эндокринными нарушениями. По данным J. S. Bingham (1999), 75% женщин репродуктивного возраста имеют по крайней мере один эпизод кандидозного вульвовагинита в течение жизни, а 50% — и повторный эпизод. 5% женщин планеты страдают рецидивирующим кандидозным вульвовагинитом.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, среди которых в подавляющем большинстве случаев (85 — 90%) возбудителем является C. albicans (Sobel J. D., 1998). Среди остальных видов Candida клиническое значение имеют преимущественно C. glabrata (по старой классификации — C. torulopsis), C. tropicalis, C. parapsilosis, C. krusei, С. guilliermondi, значительно реже — C. pseudotropicalis и Saccharomyces cerevisiae.
Значительное учащение случаев кандидозного вульвовагинита обусловлено действием ряда предрасполагающих факторов.
При назначении антибиотиков широкого спектра действия необходимо учитывать, что они подавляют не только патогенные бактерии, но и находящиеся во влагалище лактобациллы, являющиеся физиологическими антагонистами дрожжеподобных грибов (лактобациллы подавляют прикрепление Candida к клеткам эпителия и их размножение). В результате рН влагалищного содержимого увеличивается (сдвигается в щелочную сторону), процесс самоочищения влагалища нарушается. Кроме того, Candida обладают способностью использовать антибиотики в качестве источников питания. При этом создаются благоприятные условия для активного размножения Candida в половых органах женщины.
Хорошо известны и факты развития кандидозного вульвовагинита при беременности. Первый эпизод кандидозного вульвовагинита отмечается у многих женщин именно во время беременности. Частота кандидозного вульвовагинита у беременных достигает 40 — 46% (Horowitz B. J., 1991). Такие высокие показатели обусловлены изменениями гормонального баланса во время беременности. Наибольшая степень колонизации отмечается в последнем триместре и у первородящих.
Кандидозный вульвовагинит — одна из болезней современной цивилизации. Развитию кандидозного вульвовагинита способствует ношение белья из синтетических тканей, плотно облегающего тело, в результате чего создается микроклимат с повышенной влажностью и температурой, что приводит к мацерации рогового слоя кожи, возникновению термостатных условий для развития местной микрофлоры, в том числе и кишечной, где среди грибов C. albicans составляет свыше 95% (Антоньев А. А., 1985). Вирулентность C. albicans увеличивается в условиях повышенной влажности (потливости). Поэтому ношение тесного синтетического нижнего белья, подмывание душем под напором, использование спреев, применение прокладок является триггером развития реакции гиперчувствительности и предрасполагает к колонизации Candida.
Обычно кандидоз возникает эндогенно, как следствие дисметаболических расстройств и дисфункции иммунной системы. Возможно также заражение половым путем, хотя эта точка зрения все еще вызывает спор (несмотря на то, что партнеры могут быть носителями одного и того же штамма возбудителя).
Патогенез кандидозного вульвовагинита сложен и недостаточно изучен. Учитывая тот факт, что штаммы C. albicans, выделенные у больных кандидозным вульвовагинитом и у носителей, существенно не различаются по ряду биохимических характеристик, можно сделать заключение о ведущей роли состояния макроорганизма в развитии кандидозного вульвовагинита, а не свойств возбудителя. Триггером развития заболевания является не изменение свойств гриба, а снижение резистентности организма хозяина.
В развитии кандидозной инфекции различают следующие этапы:
В этой последовательности отражены все этапы развития тяжелого кандидоза, однако в более легких случаях инфекция может стабилизироваться на одном из данных этапов.
При кандидозном вульвовагините инфекционный процесс чаще затрагивает только поверхностные слои эпителия влагалища. В силу существующего на этом уровне динамического равновесия между микроорганизмами (грибами), которые стремятся, но не могут проникнуть в более глубоко расположенные слои слизистой оболочки, и макроорганизмом, который пытается, но не способен полностью элиминировать возбудитель, инфекция может персистировать десятки лет. А утрата равновесия может привести либо к обострению заболевания, либо, напротив, к ремиссии или выздоровлению.
В настоящее время различают три клинические формы кандидозного вульвовагинита:
Хронический кандидозный вульвовагинит характеризуется длительностью заболевания — более 2 месяцев. А на коже и слизистых оболочках вульвы и влагалища преобладают вторичные элементы в виде инфильтрации, лихенизации и атрофичности тканей.
После завершения курса лечения, несмотря на отрицательные результаты культурального исследования, эрадикация микрорганизма может быть неполной. Это может привести к возникновению рецидивов, причем этиологическую роль в их развитии обычно играет тот же штамм. Рецидивирующий кандидозный вульвовагинит диагностируется в случае, если в течение 12 месяцев имеют место четыре или более обострения заболевания, доказанных микологически. Развивается примерно у 5% пациенток с кандидозным вульвовагинитом. При этом у 50% женщин с рецидивирующим кандидозным вульвовагинитом симптомы заболевания появляются в интервале от нескольких дней до 3 месяцев после успешного излечения острой формы.
Клинические проявления кандидоза разнообразны и зависят от характера предшествующих заболеваний, стадии патологического процесса, сопутствующей микробной флоры и т. д. Для генитального кандидоза характерны следующие клинические симптомы: обильные или умеренные творожистые выделения из влагалища, зуд и жжение в области наружных половых органов, усиление зуда во второй половине дня, во время сна, после водных процедур, полового акта, длительной ходьбы, во время менструации, неприятный запах, усиливающийся после половых контактов.
Существуют ситуации когда происходит инвазия паренхиматозных органов псевдогифами с развитием в них микроабсцессов. В этом случае наступает диссеминированный или генерализованный кандидоз, который отличается торпидностью течения и характеризуется выраженной реакцией со стороны всех систем организма, вовлеченных в процесс.
Диагностика кандидозного вульвовагинита должна быть комплексной.
Ведущая роль в диагностике кандидозного вульвовагинита наряду с клиническими симптомами принадлежит микробиологическим методам исследования (микроскопия мазков вагинального отделяемого и культуральный метод исследования), диагностическая ценность которых достигает 95% (Анкирская А. С., 1995).
Микроскопическое исследование является одним из наиболее доступных и простых методов диагностики. Исследование проводят в нативных и окрашенных по Граму препаратах.
Культуральный метод — посев материала на питательную среду — позволяет определить количество, родовую и видовую принадлежность грибов, их чувствительность к антифунгальным препаратам, а также выявить характер и степень микробной обсемененности другими условнопатогенными бактериями.
В последние годы применяют методы экспресс-диагностики, которые в минимально короткие сроки с довольно высокой точностью позволяют выявить штаммы гриба при помощи готовых тест-систем с благоприятными средами для роста грибов. Использование экспресс-диагностики является весьма перспективным, оно не занимает много времени и отличается простотой в использовании, однако результаты тестов не позволяют судить о наличии сопутствующей флоры.
При тяжелых, рецидивирующих формах кандидозного вульвовагинита, сопровождающихся нарушениями в иммунной системе, возможно определение титров антител к грибам рода Candida в сыворотке крови. Но этот метод исследования практически не применяется из-за высокой частоты ложноотрицательных и ложноположительных результатов.
Кольпоскопический метод диагностики не является специфическим. Он выявляет изменения эпителия, характерные для воспалительного процесса, но не позволяет определить этиологию заболевания.
В зависимости от концентрации дрожжеподобных грибов рода Candida и характера сопутствующей микрофлоры в вагинальном биотопе, выделяют три формы Candida-инфекции влагалища:
Такая нозологическая дифференциация целесообразна с точки зрения выбора рациональной этиотропной терапии.
Несмотря на бурное развитие фармакологической индустрии и огромный выбор антимикотических препаратов, проблема лечения кандидозного вульвовагинита не теряет своей актуальности. Учитывая высокую частоту заболевания, длительное течение, а также частое рецидивирование процесса, можно предположить, что, вероятнее всего, речь идет о необоснованном подходе к диагностике и лечению данного заболевания. Таким образом, необходимость разработки новых схем терапии кандидозного вульвовагинита с привлечением уже известных антимикотических препаратов, обладающих адекватным спектром действия, с одновременным воздействием непосредственно на возбудитель и на все возможные системные резервуары дрожжеподобных грибов является важной задачей для исключения возможных рецидивов.
Терапия кандидозного вульвовагинита зависит от клинической формы заболевания.
Основной целью лечения кандидозного вульвовагинита является прежде всего эрадикация возбудителя.
В соответствии с классификацией Л. С. Страчунского (1994), для лечения кандидозного вульвовагинита в настоящее время используются следующие основные противогрибковые препараты:
Обычно диагноз кандидозного вульвовагинита устанавливается достаточно легко, и по большей части пациентки излечиваются благодаря местному применению противогрибковых препаратов. Но традиционное интравагинальное лечение нередко оказывается нерегулярным и сопряжено с такими побочными действиями, как раздражение и чувство жжения во влагалище, учащенное мочеиспускание. Этими факторами обусловлена плохая приверженность лечению. Женщины нередко прекращают лечение сразу после исчезновения симптомов заболевания, тогда как эрадикация возбудителя не происходит. В то же время надо учитывать, что в период развития клинических проявлений кандидозного вульвовагинита показатели кандидной колонизации кишечника оказываются достоверно выше. Для эрадикации кишечного резервуара могут быть использованы неабсорбируемые пероральные антимикотики.
Общей рекомендацией по лечению осложненных форм кандидозного вульвовагинита является удлинение терапевтической схемы (при использовании местных форм продолжительность лечения возрастает вдвое, при использовании препаратов для системного воздействия рекомендуется повторный прием той же дозы через неделю при однократном назначении и т. д.).
Таким образом, для уменьшения вероятности развития рецидивов врач должен всегда применять системный подход к диагностике и лечению заболевания с воздействием одновременно как на возбудитель, так и на все возможные резервуары дрожжеподобных грибов.
Учитывая, что беременность является основным предрасполагающим фактором развития кандидозного вульвовагинита, особую проблему представляет его лечение при этом состоянии. Главным требованием в этой ситуации является безопасность лечения. По данным различных авторов, при беременности не установлена необходимость в более продолжительных курсах лечения. Предпочтение следует отдавать местному лечению.
Из всего арсенала антимикотиков, существующих на сегодняшний день, широкое применение в лечении кандидозного вульвовагинита нашли препараты, относящиеся к новому классу триазольных соединений и содержащие в своем составе флуконазол, например микомакс.
Флуконазол (флюкостат) 150 мг высокоактивен в отношении Candida albicans и лишь около 3 — 5% штаммов Candida albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrata резистентны к флуконазолу. К флюконазолу могут быть устойчивы и Saccharomyces cerevisiae.
Следует отметить увеличение эффективности лечения кандидозного вульвовагинита примерно на 10 — 12% после двукратного применения флуконазола (одна доза 150 мг 1 раз в 5 — 6 дней) по сравнению с однократным приемом (эффективность достигает 94 — 95%).
Флуконазол оказывает хороший профилактический эффект при рецидивирующем кандидозе. Препарат хорошо переносится. Возможное осложнение — легкий, быстро проходящий желудочно-кишечный дискомфорт (менее 2%), еще реже наблюдаются головная боль и кожные высыпания.
Применение флуконазола у беременных и кормящих женщин для лечения кандидозного вульвовагинита нецелесообразно, так как возможный риск для плода превышает показания.
Среди полиеновых антибиотиков, использующихся для лечения кандидозного вульвовагинита, хорошо известен препарат пимафуцин — фунгицидный полиеновый антибиотик из группы макролидов широкого спектра действия для местного и перорального применения, содержащий в качестве активной субстанции натамицин.
Пимафуцин выпускается в различных лекарственных формах: кишечнорастворимые таблетки по 100 мг, влагалищные свечи по 100 мг, 2%-ный крем.
К натамицину чувствительно большинство патогенных дрожжеподобных грибов, особенно C. albicans.
Натамицин связывает стеролы клеточных мембран, нарушая их целостность и функцию, что приводит к гибели микроорганизмов. Препарат практически не абсорбируется из ЖКТ. Он не токсичен и не оказывает аллергизирующего действия. Натамицин в таблетках благодаря кишечнорастворимой оболочке действует только в кишечнике. Случаев резистентности к натамицину в клинической практике не отмечено.
Пимафуцин не оказывает тератогенного действия (при назначении его беременным в дозе 100 мг в сутки), в связи с чем обосновано его применение во время беременности (даже в I триместре) и в период лактации.
Для лечения кандидозного вульвовагинита или вульвовагинита смешанного генеза как небеременных, так и беременных и кормящих женщин можно рекомендовать комбинированный препарат для местного применения, с низкой системной абсорбцией — тержинан. В состав этого препарата входит: тернидазол — производное имидазола, действует на анаэробный компонент микрофлоры влагалища; неомицин сульфат — антибиотик широкого спектра действия из группы аминогликозидов, действие которого направлено на грамположительные и грамотрицательные бактерии; нистатин — противогрибковый антибиотик из группы полиенов, высокоактивен в отношении грибов рода Candida; преднизолон — глюкокортикоид, оказывает выраженное противовоспалительное действие (позволяет быстро купировать в острой стадии признаки воспаления — гиперемию, боль, зуд и т. д.).
На сегодняшний день тержинан является одним из немногих местных препаратов, обладающих широким спектром действия за счет удачно подобранной комбинации составных частей.
Учитывая особенности кандидозной инфекции, а также фармакодинамики и фармакокинетики вышеизложенных антимикотиков, нами была разработана нижеприведенная схема лечения кандидозного вульвовагинита и оценена ее клиническая эфективность. Мы провели клинико-микробиологическое обследование 56 пациенток в возрасте от 18 до 49 лет с кандидозным вульвовагинитом, подтвержденным микроскопическим и культуральным методами исследования. Улучшение состояния большинство пациенток отметили уже на 3 — 4-й день лечения. Микологическая санация и полное клиническое выздоровление были достигнуты у 53 (94,6%) пациенток.
Предлагаемая схема включает препараты, обладающие различными точками приложения, воздействуя одновременно на различные этапы жизнедеятельности и метаболизма возбудителя, а также на все возможные системные резервуары дрожжеподобных грибов.
Микомакс (per os) 150 мг двукратно (первая доза 1-й день, вторая доза — на 6-й день).
Гино-травоген — 1 вагинальный суппозиторий глубоко во влагалище на ночь 1-й день.
Пимафуцин (per os) по 100 мг 4 раза в день — 10 дней со 2-го дня лечения.
Предложенная схема лечения кандидозного вульвовагинита имеет высокую эффективность, быстро купирует симптомы, уменьшает процент рецидива, способствует повышению эффективности терапии этого широко распространенного гинекологического заболевания. Частое рецидивирование заболевания после проведения антимикотического лечения различными препаратами позволяет рекомендовать данную комплексную терапию для лечения как острого, так и хронического рецидивирующего кандидозного вульвовагинита у небеременных и некормящих женщин.
Для лечения кандидозного вульвовагинита беременных женщин из вышеупомянутых препаратов можно применять:
При наличии у полового партнера баланита, болезненности до и после коитуса, рекомендовано лечение препаратом мифунгар в виде крема, который наносится тонким слоем 2 — 3 раза в сутки.
Мы сталкиваемся с большими затруднениями в вопросах лечения генитального кандидоза еще и вследствие того, что чаще всего кандидоз представляет собой не заболевание, передающееся половым путем, а маркер неблагополучия в организме (иммунодефицитные состояния, дисгормональные нарушения и др.). В связи с этим параллельно с антимикотической терапией необходимо проводить коррекцию состояний, приводящих к развитию кандидозного вульвовагинита.
Несмотря на то что существуют определенные схемы лечения кандидозного вульвовагинита, выбор лекарственного средства в каждом конкретном случае должен зависеть от тяжести клинического течения заболевания, наличия микст-инфекции и сопутствующих заболеваний. Только такой комплексный подход к данной проблеме позволит повысить эффективность лечения кандидозного вульвовагинита, снизить частоту и процент рецидивирования данного заболевания.
Литература
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, МГМСУ, Москва