Чем лечить язвенный гастрит
Эрозивный гастрит желудка
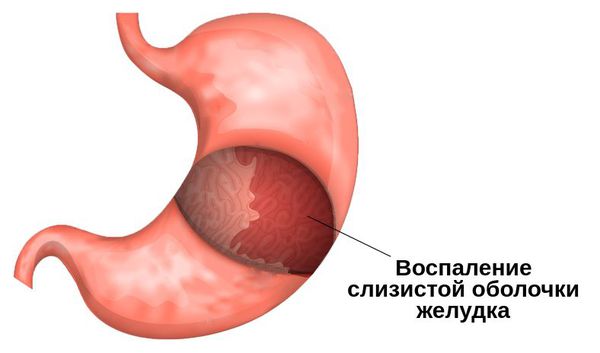
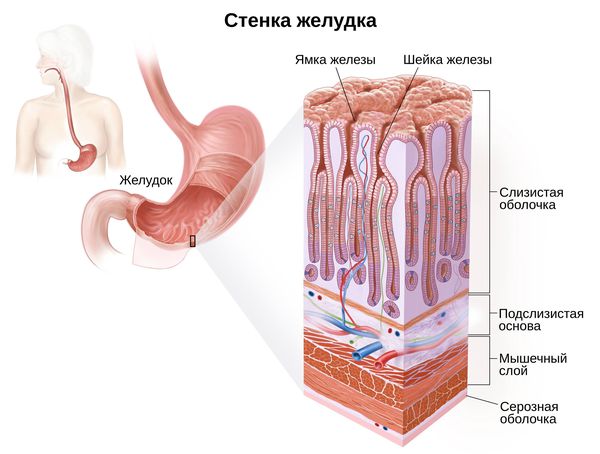
Гастрит – распространенное заболевание, связанное с воспалением слизистой оболочки желудка. При эрозивном, или геморрагическом, гастрите слизистая не просто воспаляется, а начинает стираться, образуются кровотечения (эрозии). Эрозивный гастрит развивается медленно, на первых порах человек обычно игнорирует его симптомы. Поэтому заболевание поражает обширную часть слизистой желудка.
Эрозивный гастрит также называют стрессовым гастритом, так как заболевание часто возникает внезапно, вследствие травмы, болезни или нервного перенапряжения.
Как и обычный, эрозивный гастрит бывает острым и хроническим. Острый эрозивный гастрит развивается быстро, особенно если сопровождается стрессами. Хроническая форма характеризуется множественными эрозиями на слизистой желудка.
Причины
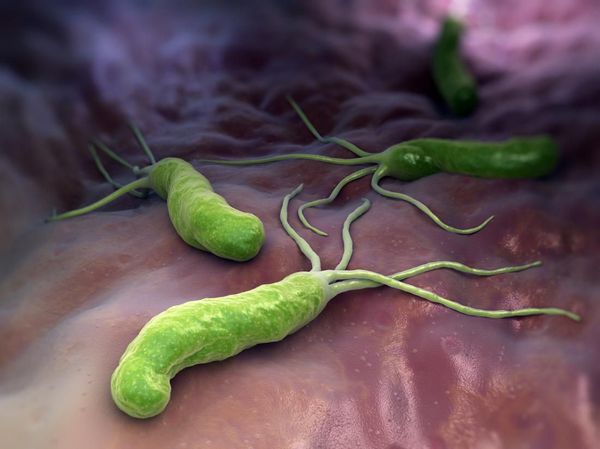
Часто эрозивный гастрит развивается на фоне обычного воспаления слизистой желудка. Причиной обычного гастрита в большинстве случаев становится бактерия Helicobacter pylori (вызывает хеликобактерную инфекцию). Также эрозии слизистой могут быть вызваны следующими причинами:
Симптомы
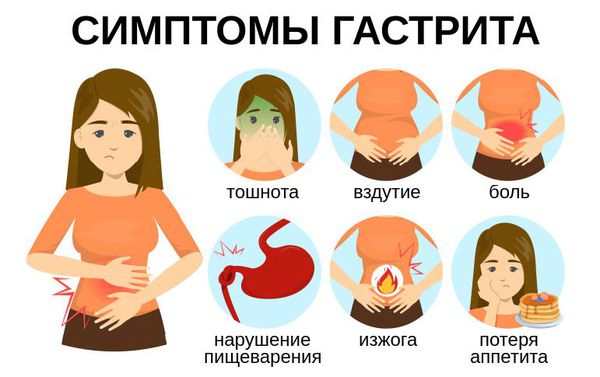
Симптоматика эрозивного и острого гастрита сходная (боль в животе, расстройство стула, тошнота, изжога, рвота, общая слабость организма и т.д). Но при остром эрозивном гастрите к этим симптомам добавляются еще и признаки желудочного кровотечения, такие как:
Хронический эрозивный гастрит часто протекает почти без тревожных симптомов. Может беспокоить тошнота, вздутие живота, общая слабость, чувство дискомфорта. Часто обострения хронического гастрита имеют сезонный характер. Если эти, на первый взгляд безобидные, симптомы становятся регулярными или продолжаются хотя бы в течение недели – следует обратиться к врачу.
Осложнения
Если вовремя не начать лечение, эрозивный гастрит может спровоцировать опасные осложнения. Среди них – тяжелые внутренние кровотечения, язва желудка и двенадцатиперстной кишки, в особо тяжелых случаях – рак желудка.
На фоне гастрита может развиться общее неприятие пищи организмом, как следствие – авитаминоз, чрезмерная худоба, изжога, частая рвота.
Что можете сделать Вы
При симптомах эрозивного гастрита следует обратиться к врачу-гастроэнтерологу. Только врач может точно определить характер и особенности заболевания, а значит, назначить правильную диету. Ограничьте количество пищи: пораженному желудку тяжело переваривать еду. Лучше начать питаться чаще (5-6 раз в день) и понемногу.
Не употребляйте продукты, которые раздражают слизистую оболочку желудка: острое, жареное, горячее, кислое – то, что стимулирует выработку кислоты и пищеварительных ферментов. Постарайтесь исключить употребление алкоголя, отказаться от курения. Показаны нежирные мясные и рыбные бульоны, молочные супы. Свести к минимуму дискомфорт при заболевании поможет негазированная минеральная вода.
Важно устранить факторы, провоцирующие стресс.
Что может сделать врач: диагностика
Точная диагностика проводится при помощи эндоскопии (зонд). Также врач исследует анализы мочи и кала на наличие инфекции и кровяных примесей. Возможно, потребуется анализ желудочного сока для измерения уровня кислотности.
Что может сделать врач: лечение
Лечение проводится в стационарных условиях. Кроме диеты врач назначает специальные лекарства, которые помогают усилить защиту слизистой желудка. При наличии микробного фактора назначаются антибактериальные препараты. При тяжелом течении болезни показаны препараты-ингибиторы протонной помпы, которые уменьшают концентрацию желудочной кислоты.
Профилактика
Профилактика эрозивного гастрита в основном сводится к правильному питанию. Стоит соблюдать следующие правила:
Гастрит симптомы и лечение у взрослых
Гастрит – поражение слизистой оболочки желудка с преимущественно воспалительными изменениями при острой форме и явлениями структурной перестройки, дисрегенерации и атрофии при хроническом течении. Наиболее распространенным типом болезни является бактериальный, вызванный возбудителем Helicobacter pylori. Гастрит часто имеет психологические триггеры и также может спонтанно регрессировать (частично или полностью излечиваться) при отсутствии стрессоров.
В зависимости от формы заболевания может потребоваться прием антибиотиков. Те, кто склонен к проблемам с желудком, должны отказаться от кофе, курения, алкоголя. Цитрусовые можно есть только в небольших количествах, т. к. они содержат вещества, которые способствуют выработке кислоты в желудке и, таким образом, могут вызвать подкисление. Самолечение при гастрите недопустимо. Лекарства должен назначать врач, опираясь на тип болезни и состояние организма пациента. Предлагаем список эффективных препаратов от гастрита, который подобран на основании эффективности и соотношения цена-качество.
Особенности гастрита
Причины заболевания до сих пор точно не установлены. Триггерным фактором, безусловно, является психосоциальный стресс. По-видимому, личность также играет определенную роль в формировании болезни. Многие больные гастритом страдают от чувства вины, разочарований и постоянного конфликтного напряжения.
Развиться гастрит также может при злоупотреблении спиртными напитками. Алкоголь стимулирует выработку желудочной кислоты. Таким образом, в краткосрочной перспективе может возникнуть подкисление желудка. Кроме того, спиртные напитки атакуют защитный слой слизистой оболочки желудка, способствуя воспалению.
Особенно выраженным может быть воспаление слизистой оболочки желудка после тяжелых и сложных операций или при жертвах ожогов. В обеих ситуациях для организма возникает максимальный стресс, и желудок особенно восприимчив к раздражению слизистой оболочки желудка.
Симптомы гастрита
Острое воспаление слизистой, сводится к дистрофически-некробиотическому повреждению железистого аппарата и поверхностного эпителия слизистой. Данное состояние приводит к воспалительным изменениям и, как правило, не остается незамеченным. После приема пищи возникают сильные боли, иррадиирующие в спину.
Хронический гастрит, как правило, не вызывает сильного дискомфорта, поэтому часто остается незамеченным. Конкретные симптомы: изжога, вздутие живота или ощущение тяжести после еды.
Даже если признаки хронического гастрита не слишком выражены, к ним все же следует относиться серьезно. При повторяющемся или продолжающемся более 3-4 недель дискомфорте в верхней части живота рекомендуется обратиться к врачу. Важно своевременное лечение хронического воспаления слизистой. В противном случае может развиться язва и кровотечение.
Диагностика гастрита
Лечение гастрита
При остром гастрите часто лечение не требуется. Острая фаза длится около 24 часов. Корректируется, как правило, 24-часовой диетой. За это время слизистая оболочка желудка восстанавливается. Если причина гастрита заключается в приеме лекарств, таких как ревматические болеутоляющие средства, то лечение проводится ингибиторами протонного насоса или производными простагландина.
Особенности лечения гастрита в зависимости от его типа:
Рейтинг лучших препаратов для лечения гастрита взрослым
№1 – «Омез» (омепразол).
Снижает секрецию соляной кислоты. При однократном использовании оказывают обратимое угнетение. Оказывает бактерицидное действие на H.pylori. Выпускается в форме капсул с дозировкой по 10, 20 и 40 мг.
Производитель: Dr. Reddy’s Laboratories [Доктор Реддис Лабораторис], Индия
№2 – «Алмагель» (алгелдрат, магния гидроксида паста).
Выпускается в форме суспензии. Нейтрализует соляную кислоту, уменьшая переваривающую активность желудочного сока. Обладает обволакивающим действием и предохраняет слизистую от раздражения.
Производитель: Actavis [Актавис], Болгария
№3 – «Маалокс» (алгелдрат, магния гидроксид).
Нейтрализует соляную кислоту в желудке, не вызывая вторичной гиперсекреции. Повышает pH желудочного сока и обволакивает стенки, уменьшая негативное воздействие повреждающих факторов.
Производитель: Sanofi Aventis [Санофи-Авентис], Италия
№4 – «Де-Нол» (висмута трикалия дицитрат).
Противоязвенное средство, которое эффективно подавляет H. pylori. Оказывает вяжущее и противовоспалительное действие. Выпускается таблетированной форме по 56 и 112 шт.
Производитель: ЗиО-Здоровье, Россия(Подольск)
№5 – «Пиобактериофаг» (пиобактериофаг).
Назначается при атрофической форме гастрита в комплексной терапии. Антибактериальный препарат, эффективный против протеи, стафилококка, стрептококка и пр. Предварительно необходимо определить фагочувствительность возбудителя. Выпускается в форме раствора для приема внутрь во флаконах по 20 и 100 мл.
Производитель: Микроген НПО, Россия
№6 – «Гастрофарм» (Lactobacillus delbrueckii spp. bulgaricus штамм 51 (LB-51)).
Назначается для лечения эрозивного гастрита. Оказывает защитное действие на слизистую желудка, стимулирует процессы регенерации. Также устраняет боль и обладает антацидным эффектом (уменьшает кислотность желудка).
Производитель: Biovet AD [Биовет АД], Болгария
№7 – «Хилак форте» (Escherichia coli, Lactobacillus acidophilus, Lactobacillus helveticus, Enterococcus faecalis DSM).
Препарат биологического происхождения для регулирования равновесия кишечной микрофлоры. Помогает справиться с гастритом и дуоденитом.
Производитель: Merckle [Меркле], Германия
№8 – «Омепразол» (омепразол).
Ингибитор протонного насоса снижает секрецию желез желудка, независимо от природы раздражителя. Обладает выраженным бактерицидным эффектом, быстро купирует симптомы гастрита. Производители: Синтез ОАО (Россия), ПРО МЕД (Россия), Озон ООО (Россия), Teva (Испания).
Производитель: Синтез ОАО, Россия
№9 – «Ультоп» (омепразол).
Производитель: KRKA [КРКА], Россия
Перед началом лекарственной терапии рекомендуется проконсультироваться с врачом. Самолечение может стать причиной необратимых процессов в организме, что приведет к развитию осложнений.
Меры профилактики
Лечение у взрослых рекомендуется начинать при первых симптомах гастрита. Препараты должен подбирать врач, опираясь на тип заболевания. Самую эффективную схему лечения гастрита может назначить специалист только после получения результатов комплексной диагностики.
Язва желудка: симптомы, диагностика, лечение язвенной болезни
Язва желудка – это распространенная хроническая патология гастроинтестинальной системы с периодическими рецидивами, характеризующаяся повреждением стенки желудка в виде раны (эрозии или язвы), которая может углубляться вплоть до полного разрыва, что угрожает жизни.
Язвенной болезнью страдает около 6-14% населения [1, 3, 5]. Так в России на диспансерном учете состоит около 3 млн пациентов с язвой, а 50% всех лиц с инвалидностью, связанной с заболеваниями ЖКТ, приходится на пациентов с язвенной болезнью [6].
Соотношение мужчин и женщин с язвой желудка составляет 2:1, у молодых мужчин язвенная болезнь встречается чаще и протекает тяжелее, но после 40 лет оба пола сравниваются между собой. В целом язва желудка встречается преимущественно в возрастной группе от 40 до 60 лет [2].
Под воздействием различных причин нарушается баланс между повреждающими и защитными факторами. Агрессивное воздействие на слизистую оболочку бактерий, продуктов питания или лекарственных средств не компенсируется выработкой слизи и бикарбонатов. В итоге не происходит в должном объеме восстановление эпителиальных клеток, ухудшается кровоснабжение. Формируется вначале неглубокое (эрозия), а затем и значительное (язва) повреждение слизистой, мышечной и даже серозной оболочек желудка круглой, щелевидной форм, а реже – в виде глубокой воронки или кратера.
Причины язвы желудка
Язвенная болезнь может быть ассоциированной с бактерией Helicobacter pylori или идиопатической, самостоятельной (эссенциальной) или симптоматической (на фоне воздействия провоцирующих факторов). Ее причинами считаются нарушение гормональной и центральной нервной регуляции, эндокринные нарушения, циркуляторно-гипоксические язвы, лекарственные, токсические и аллергические изъязвления, специфические язвы желудка.
Этиологически язва желудка или двенадцатиперстной кишки связана с наличием бактерии Helicobacter pylori. Путь передачи инфекции – фекально-оральный, поэтому язву можно считать «болезнью грязных рук». Бактерии находятся в эпителии слизистой желудка, выделяя ферменты уреазу и протеазу, которые и сами по себе повреждают его стенку, повышают кислотность желудочного сока, что также способствует изъязвлению. Около 80% язв желудка формируются под влиянием хеликобактера [3].
Наследственная предрасположенность аутосомно-рецессивного типа не приводит к обязательному образованию язвы желудка, но создает такую возможность. Современные диагностические методы позволяют выявить основные маркеры наследственно-обусловленной язвы желудка. При выявлении риска следует с профилактической целью соблюдать определенные ограничения, избегая предрасполагающих факторов. На генетические факторы как на цепочку нанизываются воздействия внешней среды, способствующие развитию язвенной болезни.
Провоцирует формирование язвы желудка прием нестероидных противовоспалительных препаратов (аспирин, вольтарен, парацетамол) и кортикостероидных гормонов, что повышает уровень кислотности желудочного сока и приводит к появлению эрозий и язв.
Предрасполагающие факторы язвенной болезни
Острый или хронический стресс сам по себе не образует дефектов слизистой оболочки, но провоцирует обострения язвы желудка. Помимо стресса, на пациента влияют травмы, регулярное нарушение режимов сна и питания, гормональные возрастные изменения, заболевания поджелудочной железы, дефицит антитрипсина желудка.
Тесно связан с язвой желудка гастрит – воспаление слизистой оболочки желудка, предшественник язвенной болезни, имеющий такую же этиологию. Воспаление способствует нарушению структуры стенки желудка. Сопутствует язва желудка ишемической болезни сердца, хронической обструктивной болезни легких, распространенному остеохондрозу.
Способствуют обострениям язвы желудка нарушения питания с использованием острой, кислой, соленой или маринованной, слишком холодной или горячей пищи. Курение, прием алкоголя и энергетических коктейлей, крепкого кофе приводят к нарушениям защитных функций слизистой и повышению кислотности желудочного сока.
Осенне-весенний период сопровождается более частыми обострениями. В межсезонье нередки простуды, при которых пациенты неконтролируемо принимают противовоспалительные препараты, также провоцирующие язвенную болезнь.
Симптомы язвы желудка
Признаки язвы желудка могут различаться в зависимости от особенностей функционирования ЖКТ, глубины и локализации повреждения; а при бессимптомном течении – вовсе отсутствовать.
Осложнения язвенной болезни
При язвах желудка и хронических гастритах отмечается и низкая кислотность, в этих случаях риск озлокачествления выше.
Диагностика язвы желудка
Постановку диагноза начинают со сбора анамнеза и осмотра. Отмечаются белый налет на языке, болезненность при пальпации или перкуссии в эпигастрии.
Анализы при язве желудка
Лечение язвы желудка
Неосложненную язву желудка лечат в поликлинике. Госпитализация показана при осложнениях, с целью диагностики и при очень выраженных обострениях. Лекарства при язве желудка направлены на уничтожение инфекционного агента, прекращение воздействия агрессивных факторов, купирование болевого и диспептического синдромов, лечение воспаления, профилактику осложнений.
Пациенты с язвой желудка находятся на диспансерном наблюдении и получают противорецидивную терапию. После обострения рекомендовано лечение в специализированных санаториях.
Диета при язве желудка
Применение лечебного питания регламентируется Приказом МЗ РФ от 23 сентября 2020 г. N 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием» [4].
Согласно Номенклатуре стандартных диет, особое питание для взрослых пациентов при язвенной болезни желудка назначается в период ремиссии. Основной вариант стандартной диеты (ОВД), а при обострении – вариант диеты с механическим или химическим щажением (ЩД). После оперативного вмешательства по поводу резекции желудка рекомендован вариант диеты с повышенным количеством белка (высокобелковая диета – (ВБД) [4]. При язве желудка нужно предпочитать продукты с буферными свойствами, способные нейтрализовать и связывать соляную кислоту.
Что и как едят при язве желудка?
В рацион входят отварные, паровые или тушеные мясо или рыба; кисломолочные нежирные продукты, иногда молоко; подсушенный хлеб, макароны, сухое печенье; отварные, тушеные, печеные или паровые овощи; яйца; каши; кисель, какао, чай, ягодные и фруктовые муссы, желе, запеченные фрукты.
Питание требуется частое, малыми порциями, в теплом виде. Температура готовых блюд может быть от 15 °С до 65 °С. Еду не следует подогревать и готовить в СВЧ-печах. Прием пищи должен быть нетороплив, проходить в спокойной обстановке.
Что такое гастрит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ситало Ивана Юрьевича, эндоскописта со стажем в 5 лет.
Определение болезни. Причины заболевания
Причины острого гастрита:
Helicobacter pylori можно заразиться при употреблении плохо термически обработанной еды и воды. Бактерия также может передаться от больного человека через поцелуи, предметы личной гигиены, плохо вымытую посуду, общие столовые приборы и зубные щётки. Однако заражение не всегда происходит при совместном проживании с заболевшим: оно возможно при определённых условиях времени и среды.
Симптомы острого гастрита
Признаки гастрита зависят от его формы и степени поражения слизистой. Первые симптомы общие для всех форм заболевания. К ним относятся:
Эти симптомы чаще проявляются сразу после еды или через 15-20 минут и могут сохраняться до 6-14 часов. Они возникают из-за диспепсии (нарушения пищеварения). В связи с нехваткой специальных ферментов, которые участвуют в переваривании пищи, процесс пищеварения замедляется.
При возникновении осложнений в виде язвы желудка или увеличении внутрижелудочного давления появляются боли.
Патогенез острого гастрита
Патогенез острого гастрита представляет собой процесс воспаления, вызванный провоцирующими факторами, о которых говорилось выше, в частности грамотрицательными бактериями Helicobacter pylori, несбалансированным питанием и вредными привычками.
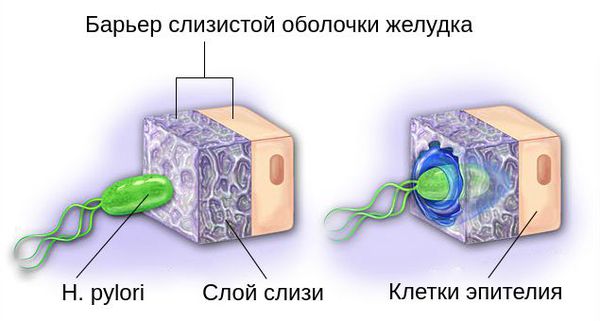
Бактерии Helicobacter pylori благодаря своей форме и жгутикам обходят защитный барьер организма. Разрушая слизистый защитный слой желудка с помощью вырабатываемых экзотоксинов и ферментов, они продвигаются вглубь слизистой оболочки и прилипают к её клеткам.
К основным факторам, повреждающим слизистую оболочку желудка, относят:
Однако патогенез острого гастрита — это не только разрушение слизистой оболочки желудка, но и работа иммунной системы по восстановлению её целостности.
При повреждении слизистой организм вырабатывает специальные вещества, которые активируют клетки иммунной системы, удаляющие патогенные вещества.
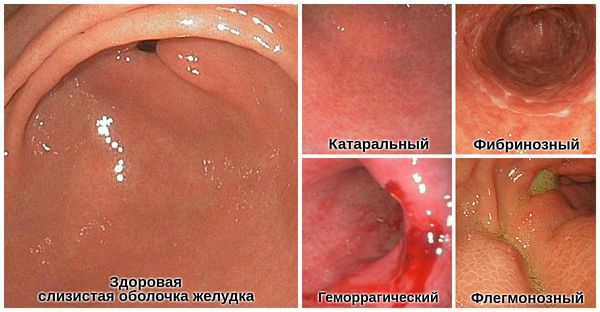
Классификация и стадии развития острого гастрита
В зависимости от глубины повреждения слизистой оболочки желудка, распространённости, причины и характера воспаления выделяют следующие формы острого гастрита.
1. По глубине воспаления :
2. По распространённости :
3. По этиологии (причине) :
4. По характеру воспаления :
Осложнения острого гастрита
Как правило, при ранней диагностике и вовремя начатом лечении острый гастрит хорошо поддаётся лечению. Осложнения чаще возникают вследствие несвоевременного обращения к врачу или несоблюдения рекомендаций. К осложнениям относятся:
Хронический гастрит нарушает равновесие между бактериями Helicobacter pylori и факторами естественной устойчивости к инфекции. Защитных факторов организма может быть недостаточно для уничтожения популяции этих бактерий.
Диагностика острого гастрита
Диагностика начинается с опроса и осмотра пациента. Во время беседы гастроэнтеролог уточняет, что ел пациент перед появлением признаков острого гастрита, какие препараты он принимает, есть ли у него сопутствующие заболевания (невралгии, болезни желчного пузыря, печени или сердца). Объективно обращает на себя внимание бледная и сухая кожа, налёт на языке, высыпания в области носогубного треугольника, горечь и неприятный запах изо рта. При пальпации (прощупывании) возникает болезненность в эпигастрии с иррадиацией в левое или правое подреберье.
Для подтверждения диагноза применяют различные лабораторные и инструментальные методы исследования.
К важным лабораторным анализам можно отнести:
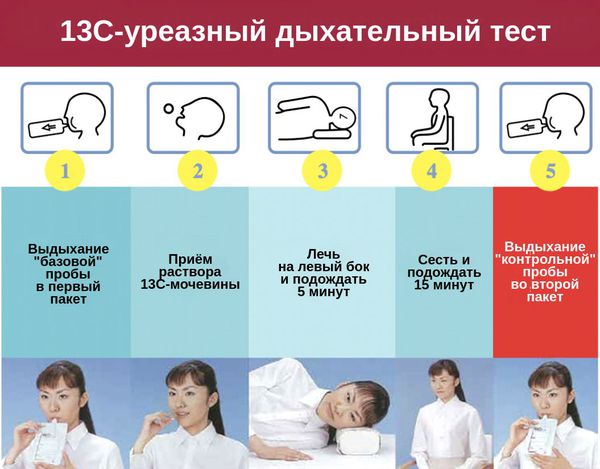
Из инструментальных методов диагностики чаще всего применяют:
Преимуществом ФГДС является возможность выполнения биопсии — отщипнуть небольшой участок ткани из разных отделов желудка. Данная процедура безболезненна, не способна вызвать кровотечение.
Правила подготовки к ФГДС довольно просты:
Часто пациенты эмоционально напуганы из-за предстоящей ФГДС. Процедура неприятна, но терпима и практически безболезненна. Как правило, на неё отводится 15 минут, но при отсутствии патологий процесс занимает не больше 2-5 минут.
ФГДС может проходить под:
Чаще всего врачи используют местное обезболивание — орошение слизистой глотки и корня языка специальным анестетическим препаратом. Это надёжный, проверенный годами метод, который не даёт каких-либо осложнений, легко переносится пациентами любого возраста. Он позволяет снизить рвотный рефлекс и успокоить пациента, не даёт осложнений. Уже через 10-15 минут обследуемый чувствует себя так же, как и прежде.
Наркоз (медикаментозный сон) проводится при отсутствии противопоказаний, переносится легко, даёт возможность избежать негативных эмоций от процедуры, а также спокойно и качественно работать врачу-эндоскописту. Медикаментозный сон проводится во многих странах мира на регулярной основе при проведении стандартной эндоскопической процедуры (слип-эндоскопии). Местная анестезия чаще является исключением из правила и проводится при наличии противопоказаний к внутривенной седации, которых крайне мало.
Осложнения после ФГДС возникают редко. К ним относятся: сухость или першение во рту, головная боль из-за сильной нервозности пациента. При расправлении стенок желудка во время процедуры может появиться отрыжка воздухом.
Заразиться при ФГДС невозможно, если оборудование обрабатывается и стерилизуется не вручную, а в автоматических установках для мойки эндоскопов.
Лечение острого гастрита
Первостепенная задача в лечении острого гастрита — устранить причины болезни и не допустить развития осложнений. Тактика лечения подбирается доктором индивидуально, она зависит от причин и тяжести заболевания.
На начальном этапе для очищения желудка больному дают выпить 2-3 стакана тёплой воды, после чего нужно вызвать рвоту. Затем в первые 12, 24, 48 часов показаны холодные компрессы на верхнюю часть живота, голодание и покой с дальнейшим назначением щадящей диеты и постепенным расширением рациона. Переход на здоровое питание осуществляется приблизительно в течение 14 дней.
Диета — это 80 % лечения гастрита, поэтому результат зависит от ответственности пациента. Важно соблюдать основные правила диеты:
Второй этап — медикаментозная терапия. При лечении острого гастрита назначают:
Если гастрит был вызван бактериями Helicobacter pylori, показаны антибиотики. Чаще всего врачи назначают препараты на основе амоксициллина. Возможно комбинированное лечение двумя и более видами антибиотиков с обязательным применением пробиотиков.
Лечение острого флегмонозного гастрита выполняется хирургическим путём. Оно заключается в выполнении гастротомии (вскрытии желудка) и дренировании гнойного очага.
Многие пациенты придерживаются ошибочного мнения, что после приёма лекарств в течение нескольких дней они выздоравливают, так как воспаление слизистых стенок желудка уменьшилось. Но лечение гастрита невозможно без дальнейшего соблюдения диеты и отказа от раздражающих факторов — некоторых лекарств, курения и алкоголя.
Прогноз. Профилактика
Острый гастрит катарального типа при правильном и своевременно начатом лечении чаще всего завершается выздоровлением пациента через 5-7 дней.
Неблагоприятный прогноз имеют несколько видов гастрита:
Основные профилактические меры :
Острый гастрит — это первая ступень перед переходом заболевания в хроническую форму, поэтому его нельзя игнорировать. Если вовремя диагностировать проблему и начать лечение, болезнь больше не повторится.