Чем лечить застуженные почки
Пиелонефрит: симптомы и лечение
Причины возникновения и развития пиелонефрита
Воспаление почек возникает, когда инфекция нижних отделов мочевыводящих путей распространяется вверх и, двигаясь через уретру, доходит до мочевого пузыря, а оттуда – по мочеточникам в почки.
Главная причина пиелонефрита – инфекция в сочетании с нарушенным оттоком мочи. Любая проблема, которая нарушает нормальный отток мочи, увеличивает риск острого пиелонефрита. Например, мочевыводящие пути необычного размера или формы с большей вероятностью могут привести к острому пиелонефриту.
Также локальное переохлаждение поясничной области может вызвать развитие пиелонефрита, даже в отсутствие анатомических особенностей и при нормальном оттоке мочи.
Симптомы пиелонефрита
Острый пиелонефрит
Хронический пиелонефрит
Пациенты с хронической формой заболевания могут испытывать только легкие симптомы или вовсе не испытывать признаков недуга.
Хронический пиелонефрит чаще встречаются у людей с непроходимостью мочевыводящих путей. Она может быть вызвана инфекциями, пузырно-мочеточниковым рефлюксом или анатомическими аномалиями. Хронический пиелонефрит чаще встречается у детей, чем у взрослых.
Гендерные особенности
Кто в группе риска
Диагностика пиелонефрита
Лечение пиелонефрита
Хотя при правильном лечении симптомы могут пройти уже в течение 2–3 дней, курс антибиотиков необходимо завершить до конца, согласно рекомендации врача (обычно лечение длится от 10 до 14 дней). Если прервать курс терапии досрочно, может выработаться резистентность возбудителя заболевания к антибиотику – это затруднит дальнейшее лечение и увеличит риск хронического пиелонефрита.
Лечение хронического пиелонефрита возможно. Оно проводится по принципам терапии острого пиелонефрита, только требует больше времени и усилий. Лечение предусматривает устранение причины, которая привела к застою мочи, восстановление почечного кровообращения, уничтожение патогенной бактерии при помощи антибиотикотерапии, укрепление общего иммунитета. Даже если удается добиться устойчивой ремиссии, может потребоваться поддерживающая прерывистая антибактериальная терапия. Лечение хронического заболевания – серьезный вызов для медиков и долгий путь для пациента, поэтому так важно своевременно обращаться к врачу при первых симптомах недомогания и не тратить драгоценное время на самолечение.
Без должного лечения острый пиелонефрит переходит в хроническую форму. Если инфекция продолжит распространяться, почки могут быть необратимо повреждены. В редких запущенных случаях инфекция может попасть в кровоток. Последствия этого могут быть крайне серьезные, вплоть до сепсиса и бактериального шока.
Пиелонефрит у беременных
Беременность вызывает множество трансформаций в организме, в том числе и физиологические изменения мочевыводящих путей. Повышенный уровень прогестерона (гормона, поддерживающего нормальное течение беременности) и усиленное давление на мочеточники увеличивают риск пиелонефрита.
Пиелонефрит у беременных может потребовать госпитализации в случае, если это состояние угрожает жизни и матери, и ребенка. Также невылеченные инфекции почек у беременных увеличивают риск преждевременных родов, отслойки плаценты, внутриутробного инфицирования плода и поражения его нервной системы. При правильном и своевременном лечении всех этих последствий можно избежать, роды проходят в срок, прогноз благоприятный и для женщины, и для ребенка.
При беременности крайне важно понимать, первый ли это случай заболевания в анамнезе женщины, или болезнь носила хронический характер, а на фоне беременности произошло обострение. Как показывает статистика, первичное воспаление почек у беременных лечится успешно и без осложнений.
Чтобы предотвратить пиелонефрит у беременных, необходимо сдавать анализ на инфекции при планировании беременности. Также проводят посев мочи в начале второго триместра. Раннее обнаружение ИМП может предотвратить инфекцию почек.
Пиелонефрит у детей
Это распространенное заболевание среди детей, занимающее второе место по частоте случаев после ОРВИ.
Основная группа риска среди детей – дети дошкольного возраста. Девочек, в силу анатомических особенностей, болезнь поражает чаще, чем мальчиков.
Самый распространенный возбудитель детского пиелонефрита – кишечная палочка. Кроме нее, в мазках часто обнаруживают протей (простейших), золотистый стафилококк, энтерококки.
Вовремя замеченный острый пиелонефрит у детей полностью вылечивается в большинстве случаев. После полного восстановления в течение трех лет после болезни требуются регулярное обследование (первые три месяца – раз в 10 дней, дальше – ежемесячно) и наблюдение врача. Спустя три года требуется обследование раз в 3 месяца, чтобы не пропустить важную бессимптомную патологию.
Как сохранить здоровье почек в период простудных заболеваний?
Опасные последствия ОРВИ: под прицелом почки
В период эпидемии ОРВИ нужно особенно внимательно относится к своему здоровью и помнить о возможных осложнениях, вызываемых вирусными инфекциями. Грипп и другие простудные заболевания могут спровоцировать развитие пиелонефрита или гломерулонефрита. У больного может развиться острая хроническая почечная недостаточность, уро сепсис, пиелонефрит. Перечисленные заболевания наносят серьезный вред здоровью пациента и могут стать причиной потери трудоспособности.
Распространенные симптомы, свидетельствующие о заболеваниях почек
Болезни почек часто протекают без выраженной симптоматики. Со временем патологии мочевыделительной системы приводят к появлению рвоты, тошноты, потери аппетита, бессоннице и мышечным спазмам. Помимо этого возникает чувство слабости, меняется частота и продолжительность мочеиспускания. У больных повышается артериальное давление, возникает отечность ступней и развивается одышка. Для постановки точного диагноза нужно незамедлительно обратиться к нефрологу.
Как сохранить здоровье почек: советы врача-нефролога
Основные функции почек — регуляция минерального баланса в организме, выработка гормонов, а также фильтрация и удаление из крови отходов жизнедеятельности. Для поддержания здоровья почек необходимо употреблять достаточное количество жидкости. Необходимое количество воды помогает почкам выводить из организма мочевину и токсины. Норма жидкости зависит от климата, характера физической активности и других факторов. В среднем взрослому человеку требуется не менее 2 литров воды в сутки.
Для сохранения здоровья почек откажитесь от употребления табачных изделий. Никотин повреждает сосуды и приводит к нарушению кровоснабжения почечной ткани. Употребление алкогольных напитков также создает дополнительную нагрузку на мочевыделительную систему. Этанол нарушает водно-солевой баланс и отравляет ткани токсинами. Регулярное употребление спиртного приводит к развитию воспалительных процессов и патологических изменений в надпочечниках. Нужно помнить о том, что безопасной дозы алкоголя не существует. Если вы хотите сохранить здоровье почек, то нужно полностью отказаться от алкогольных напитков.
Записаться на платный прием к нефрологу в Екатеринбурге Вы можете по телефону: +7 (343) 228-11-28 или через сайт клиники.
Пересмотрите свой рацион питания. Старайтесь употреблять меньше соли. Повышенное содержание натрия в организме неизбежно приведет росту кровяного давления и болезни почек. Взрослому человеку вполне достаточно 5-6 грамм соли ежедневно. Употребляйте нестероидные противовоспалительные препараты только по назначению врача. Бесконтрольный прием аспирина и ибупрофена приводит к разрушению почечной ткани. Нормальная работа почек может нарушаться вследствие приема противоаллергических препаратов, а также лекарств, содержащих магний и алюминий.
Как снять приступ почечной колики – 7 способов
Почечная колика – состояние, которое сопровождается одним из самых сильных приступов боли. Пациент может впасть в шоковое состояние, если не получит своевременную помощь. Такой интенсивный синдром вызван миграцией камня из лоханки почки в мочеточник. Пациенты с мочекаменной болезнью сталкиваются с приступами колики все чаще, если не занимаются лечением основной патологии.
Почечные колики – симптомы
Состояние развивается с разной скоростью – это зависит от размера камня, который покидает лоханку, сопутствующих заболеваний. Боль возникает из-за повышения давления в почке и растяжения почечной капсулы – она обогащена нервными окончаниями.
Боль становится острой и невыносимой, вызывать скорую помощь стоит сразу же, обнаружив симптомы. Болевой синдром распространяется на бедра, у мужчин ощущается боль в паху, у женщин – на внутренней части бедра и в больших половых губах.
Только опытный врач сможет провести дифференциальную диагностику и определить, что это приступ колики, так как признаки совпадают и с такими заболеваниями как:
Своевременное лечение мочекаменной болезни – лучший способ снять боль при почечной колике и избавиться от нее навсегда.
Чем снять почечную колику дома – топ-7 способов
Скорую нужно вызывать обязательно, даже если кажется, что приступ уже прошел. Препараты, которыми можно снять приступ боли при почечной колике, помогают только от симптома, но камень остается на месте и вскоре экстренное состояние снова повторится.
Как снять почечную колику дома до приезда бригады скорой помощи:
Важно помнить! Комбинированные средства, обезболивающие или спазмолитики, нужно принимать с крайней осторожностью и четко записывать название препарата и дозировку до приезда скорой. Пациентам пожилого возраста, астматикам и диабетикам не рекомендуется принимать лекарства до приезда врача.
Помогут снять почечную колику дома и противовоспалительные препараты:
Пациентам с заболеваниями ЖКТ эти препараты нужно принимать с крайней осторожностью, а по возможности – воздержаться от их применения или снимать почечную колику в инъекции.
Помните, что колика – это только сопутствующее состояние. Пока основная проблема не будет устранена, боль будет возвращаться с новыми силами. Клиника урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова помогает избавиться от мочекаменной болезни и предупредить колику. Запишитесь на прием по телефонам +7 (499) 409-12-45 или +7 (926) 242-12-12. Возможна срочная запись для получения экстренной помощи.
Воспаление почек (нефрит)
Что такое нефрит?
Процесс воспаления, сопровождающийся поражением структуры почек и нарушением их функциональности, называют нефритом. Это явление встречается часто, поэтому при первых его проявлениях многие начинают интересоваться, как вылечить нефрит. Но прежде, чем заниматься лечением, стоит сначала разобраться в причинах и симптомах проявления недуга.
Симптомы воспаления почек
Быстрый ритм и эмоциональные нагрузки довольно часто становятся причиной различных заболеваний, поэтому рекомендуется посещать врачей-урологов не реже двух раз в год. Появления нефрита сопровождается неприятными симптомами. Основные признаки этого недуга характеризуются такими проявлениями:
Когда четко проявляются хотя бы несколько симптомов нужно немедленно обращаться к специалисту. А также определиться, где лечить заболевания, связанные с расстройствами и нарушениями почек.
Причины появления нефрита
В любом случае первые признаки появления воспалений в области почек говорят о том, что необходимо срочно записаться к врачу-урологу. Самолечение только может усугубить патологию и вызвать побочные последствия. Поэтому самому полностью избавиться от болезни не получится. Нефрит чаще всего появляется вследствие таких причин:
Учитывая сложные и непростые факторы, влияющие на появление нефрита, только врач-уролог с высокой квалификацией сможет точно поставить диагноз и назначить правильную медикаментозную терапию.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика нефрита в «СМ-Клиника»
Чтобы лечение было действенным и не наносило вред больному, грамотный специалист проведет комплексное диагностическое обследование. «СМ-Клиника» в Москве оказывает самые современные диагностические услуги, которые являются наиболее щадящими и безболезненными. О стоимости можно узнать подробнее на сайте клиники.
На основании первичного осмотра, врач назначит необходимый комплекс диагностических мер:
Центр «СМ-Клиника» имеет все технические возможности для проведения качественной диагностики: современно обустроенные лаборатории, компьютерное оборудование и новые исследующие аппараты, с помощью которых можно точно и в кратчайшие сроки поставить правильный диагноз.
Клиника привлекает к сотрудничеству опытных урологов, оказывающих своевременную и необходимую помощь.
Лечение нефрита в «СМ-Клиника»
После всех анализов и процедур специалист ставит диагноз и разрабатывает комплекс лечебной терапии. Специалисты «СМ-Клиника» подбирают для каждого пациента свою программу индивидуального лечения. Все разработанные методики основаны на лечении с применением медикаментов, физиопроцедур и фитопрепаратов.
Терапия медикаментозного характера основана на комплексном подходе. Пациенту назначат антибиотик широко спектра действия, противовоспалительные, общеукрепляющие препараты, витамины. Но все способы лечения основаны на щадящем режиме и диетическом питании.
Специалисты-диетологи разработают меню на каждый день. Принимаемая пища должна быть насыщена микроэлементами, минералами, витаминами, что способствует скорейшему выздоровлению. Следует исключать соль, острые специи и пряности.
При критических случаях, когда лечение оказывается не эффективным и терапия не помогает, врачи вынуждены прибегнуть к щадящему оперативному вмешательству (резекция) для устранения инфекционного источника. При развитии почечной недостаточности может быть назначен гемодиализ.
Профилактика нефрита
Чтобы не допустить появление болезни, следует поддерживать иммунитет, не переохлаждаться, избегать стрессов и сильных физических нагрузок, а также вовремя лечить воспалительные процессы.
Помните, предотвратить намного легче, чем потом испытывать на себе последствия болезни.
Университет
А чаще всего болезни почек возникают у женщин
Подробности различных недугов мы узнали у ассистента кафедры урологии БГМУ, кандидата медицинских наук Андрея Гаврусева.
— Почему именно девушки и женщины чаще всего подвержены подобным болезням?
— Это и переохлаждения, и инфекции, которые попадают в уретру. То есть причины в половой жизни. У мужчин инфекция не попадает в мочевой пузырь так быстро, как у женщин. Это чисто анатомические особенности организма.
— Андрей Александрович, как понять, что с почками что-то не то?
— Какие стандартные обследования нужно пройти, чтобы проверить почки?
ОТ КАКИХ БОЛЕЗНЕЙ МОГУТ СТРАДАТЬ ПОЧКИ?
1. Острый пиелонефрит
Чаще всего болеют молодые девушки и женщины. Возникает как следствие недолеченного цистита. Тянет поясницу, повышается температура, учащается мочеиспускание.
2. Хронический пиелонефрит
Появляется из-за недолеченного острого пиелонефрита. Пациент не проходит полный курс лечения, не появляется на контрольных обследованиях, игнорирует противорецидивное лечение. Лечиться от хронического пиелонефрита придется всю жизнь.
3. Почечная недостаточность
Если запустить хронический пиелонефрит, он может перерасти в почечную недостаточность. Функция почек снижается, и страдают другие органы: суставы, желудок, сердце.
4. Врожденные аномалии
Бывает так, что у человека от рождения опущение почек или их удвоение. Это врожденные аномалии. За ними нужно наблюдать. Если из-за этих аномалий пациент страдает – необходимо хирургическое лечение.
5. Мочекаменная болезнь
Довольно частое заболевание. До конца не доказано, что именно вызывает появление камней и песка в почках. Однако у всех пациентов с мочекаменной болезнью обнаруживался хронический пиелонефрит.
Заболевания нефрологического характера возникают по разным причинам. Это и чрезмерное употребление животного белка в пищу (наша любовь к белковымдиетам нас губит), и лечение противовоспалительными средствами при гриппе и ОРВИ. Острую почечную недостаточность вызывает и поддельный алкоголь низкого качества.
БУДЬ В КУРСЕ!
От чего появляются камни в почках?
— Если не воспалительные процессы, то что еще может способствовать появлению песка и камней в почках?
— Однообразное питание с употреблением большого количества белка, мяса. Могут способствовать и заболевания желудочно-кишечного тракта. Влияет жесткая вода, которая содержит большое количество солей кальция.
КСТАТИ
Пейте больше воды, спасайте почки!
ОЛЬГА ЕРОХИНА
Фото: ЕКАТЕРИНА МАРТИНОВИЧ
Комсомольская правда, 26 марта 2013
Пиелонефрит
Количество людей, страдающих заболеваниями мочевыделительной системы, постоянно увеличивается. Сегодня в России примерно 4% населения страдают от подобных болезней, при этом женщины болеют гораздо чаще мужчин. Особенности анатомического строения женской мочевыделительной системы позволяют инфекции практически беспрепятственно проникать в мочевой пузырь.
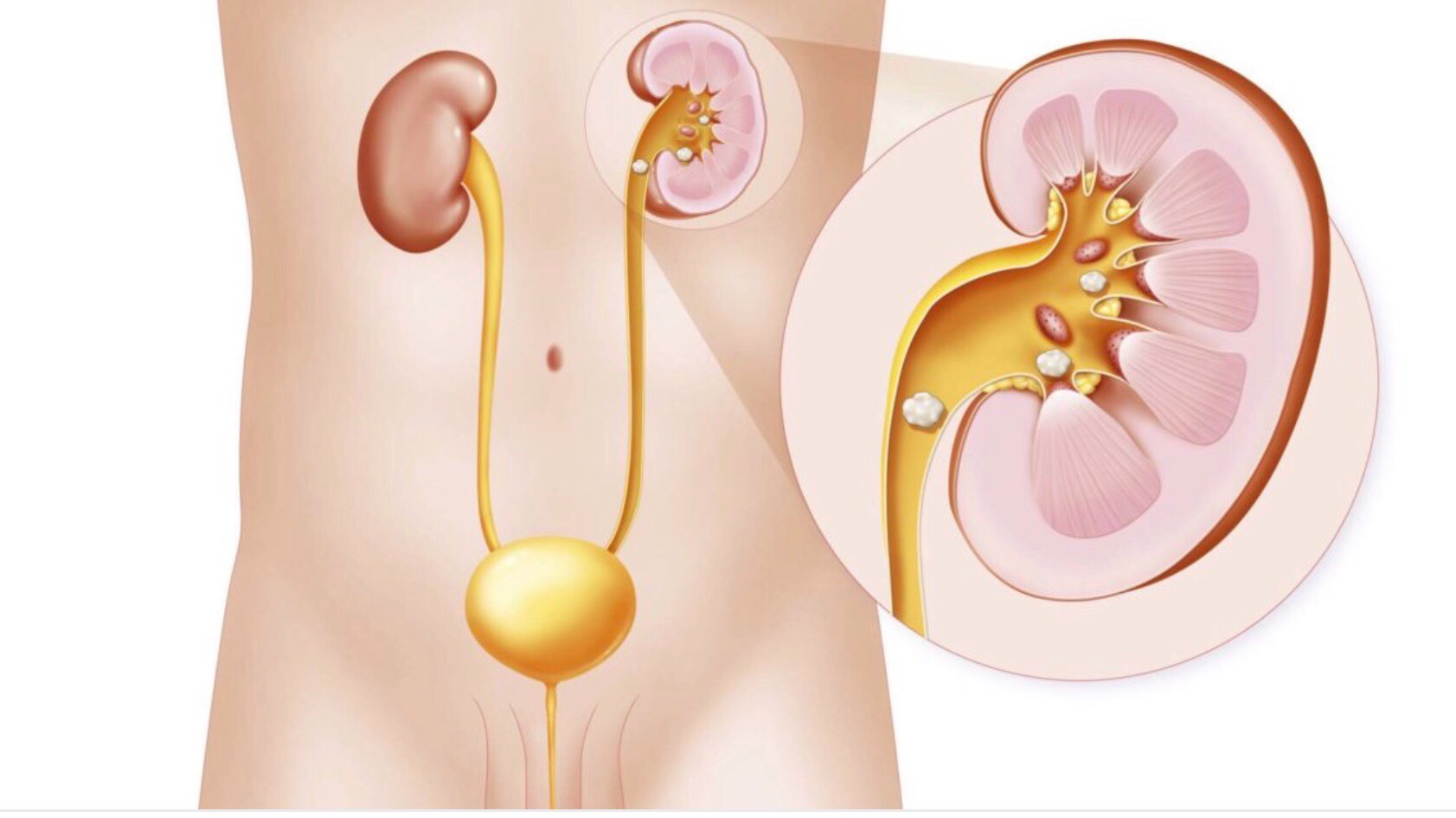
Пиелонефрит – это неспецифическое воспалительное заболевание почек с поражением канальцевой системы органа, почечной паренхимы и чашечно-лоханочной области. Представляет собой инфекционный процесс, проявляется болью в области поясницы и высокой температурой тела. При остром течении требует срочной госпитализации, без должного лечения приводит к серьезным осложнениям.
Диагностикой и лечением заболевания занимается уролог или нефролог.
Пиелонефрит – что это за болезнь?
Инфекция поражает самый верхний отдел мочевыделительной системы – почки.
С учетом этиологии, течения болезни и площади охвата пиелонефрит может быть:
В 80% случаев острая форма переходит в хроническую, которая в 70% случаев протекает бессимптомно. Очаг инфекции может сохраняться на протяжение всей жизни, даже если пациент не испытывает выраженных симптомов почечной патологии. При этом достаточно незначительного сбоя в работе иммунной системе или ее ослабления, чтобы спровоцировать обострение болезни.
Симптомы пиелонефрита
Острая форма имеет характерную клиническую картину:
При хронической форме признаки пиелонефрита несколько смазаны, симптоматика видоизменена:
При отсутствии лечения хроническая форма приводит к перерождению почечной ткани в соединительную, что приводит к почечной недостаточности.
Причины заболевания
Основная причина – агрессия патогенной или условно-патогенной флоры (протей, кишечная палочка, энтерококки, стафилококки, синегнойная палочка и др.). В абсолютно здоровом организме их активность автоматически подавляет иммунная система. При ее нарушении защитные силы слабеют, и болезнь активизируется.
Факторы развития инфекционного процесса:
У женщин заболевание диагностируют в 3-5 раз чаще, нежели у мужчин.
На заметку! Инфекция может попадать в организм по восходящему пути (через уретру и мочевой пузырь) или используя гематогенный и лимфогенный пути распространения – мигрируя в почки из других очагов инфекции в организме.
Диагностика
Острый пиелонефрит почек требует срочной госпитализации, поэтому основная диагностика проходит в условиях стационара. Помимо общего осмотра с измерением температуры, простукиванием поясничной зоны и пальпацией брюшины, врач назначает инструментальные методы обследования и лабораторные анализы.
Список лабораторных анализов:
Внимание! Любые отклонения уровня калия от естественной фиксированной нормы являются поводом для назначения гемодиализа.
Воспаление почек (нефрит)
Что такое нефрит?
Процесс воспаления, сопровождающийся поражением структуры почек и нарушением их функциональности, называют нефритом. Это явление встречается часто, поэтому при первых его проявлениях многие начинают интересоваться, как вылечить нефрит. Но прежде, чем заниматься лечением, стоит сначала разобраться в причинах и симптомах проявления недуга.
Симптомы воспаления почек
Быстрый ритм и эмоциональные нагрузки довольно часто становятся причиной различных заболеваний, поэтому рекомендуется посещать врачей-урологов не реже двух раз в год. Появления нефрита сопровождается неприятными симптомами. Основные признаки этого недуга характеризуются такими проявлениями:
Когда четко проявляются хотя бы несколько симптомов нужно немедленно обращаться к специалисту. А также определиться, где лечить заболевания, связанные с расстройствами и нарушениями почек.
Причины появления нефрита
В любом случае первые признаки появления воспалений в области почек говорят о том, что необходимо срочно записаться к врачу-урологу. Самолечение только может усугубить патологию и вызвать побочные последствия. Поэтому самому полностью избавиться от болезни не получится. Нефрит чаще всего появляется вследствие таких причин:
Учитывая сложные и непростые факторы, влияющие на появление нефрита, только врач-уролог с высокой квалификацией сможет точно поставить диагноз и назначить правильную медикаментозную терапию.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика нефрита в «СМ-Клиника»
Чтобы лечение было действенным и не наносило вред больному, грамотный специалист проведет комплексное диагностическое обследование. «СМ-Клиника» в Москве оказывает самые современные диагностические услуги, которые являются наиболее щадящими и безболезненными. О стоимости можно узнать подробнее на сайте клиники.
На основании первичного осмотра, врач назначит необходимый комплекс диагностических мер:
Центр «СМ-Клиника» имеет все технические возможности для проведения качественной диагностики: современно обустроенные лаборатории, компьютерное оборудование и новые исследующие аппараты, с помощью которых можно точно и в кратчайшие сроки поставить правильный диагноз.
Клиника привлекает к сотрудничеству опытных урологов, оказывающих своевременную и необходимую помощь.
Лечение нефрита в «СМ-Клиника»
После всех анализов и процедур специалист ставит диагноз и разрабатывает комплекс лечебной терапии. Специалисты «СМ-Клиника» подбирают для каждого пациента свою программу индивидуального лечения. Все разработанные методики основаны на лечении с применением медикаментов, физиопроцедур и фитопрепаратов.
Терапия медикаментозного характера основана на комплексном подходе. Пациенту назначат антибиотик широко спектра действия, противовоспалительные, общеукрепляющие препараты, витамины. Но все способы лечения основаны на щадящем режиме и диетическом питании.
Специалисты-диетологи разработают меню на каждый день. Принимаемая пища должна быть насыщена микроэлементами, минералами, витаминами, что способствует скорейшему выздоровлению. Следует исключать соль, острые специи и пряности.
При критических случаях, когда лечение оказывается не эффективным и терапия не помогает, врачи вынуждены прибегнуть к щадящему оперативному вмешательству (резекция) для устранения инфекционного источника. При развитии почечной недостаточности может быть назначен гемодиализ.
Профилактика нефрита
Чтобы не допустить появление болезни, следует поддерживать иммунитет, не переохлаждаться, избегать стрессов и сильных физических нагрузок, а также вовремя лечить воспалительные процессы.
Помните, предотвратить намного легче, чем потом испытывать на себе последствия болезни.
Пиелонефрит: симптомы и лечение
Причины возникновения и развития пиелонефрита
Воспаление почек возникает, когда инфекция нижних отделов мочевыводящих путей распространяется вверх и, двигаясь через уретру, доходит до мочевого пузыря, а оттуда – по мочеточникам в почки.
Главная причина пиелонефрита – инфекция в сочетании с нарушенным оттоком мочи. Любая проблема, которая нарушает нормальный отток мочи, увеличивает риск острого пиелонефрита. Например, мочевыводящие пути необычного размера или формы с большей вероятностью могут привести к острому пиелонефриту.
Также локальное переохлаждение поясничной области может вызвать развитие пиелонефрита, даже в отсутствие анатомических особенностей и при нормальном оттоке мочи.
Симптомы пиелонефрита
Острый пиелонефрит
Хронический пиелонефрит
Пациенты с хронической формой заболевания могут испытывать только легкие симптомы или вовсе не испытывать признаков недуга.
Хронический пиелонефрит чаще встречаются у людей с непроходимостью мочевыводящих путей. Она может быть вызвана инфекциями, пузырно-мочеточниковым рефлюксом или анатомическими аномалиями. Хронический пиелонефрит чаще встречается у детей, чем у взрослых.
Гендерные особенности
Кто в группе риска
Диагностика пиелонефрита
Лечение пиелонефрита
Хотя при правильном лечении симптомы могут пройти уже в течение 2–3 дней, курс антибиотиков необходимо завершить до конца, согласно рекомендации врача (обычно лечение длится от 10 до 14 дней). Если прервать курс терапии досрочно, может выработаться резистентность возбудителя заболевания к антибиотику – это затруднит дальнейшее лечение и увеличит риск хронического пиелонефрита.
Лечение хронического пиелонефрита возможно. Оно проводится по принципам терапии острого пиелонефрита, только требует больше времени и усилий. Лечение предусматривает устранение причины, которая привела к застою мочи, восстановление почечного кровообращения, уничтожение патогенной бактерии при помощи антибиотикотерапии, укрепление общего иммунитета. Даже если удается добиться устойчивой ремиссии, может потребоваться поддерживающая прерывистая антибактериальная терапия. Лечение хронического заболевания – серьезный вызов для медиков и долгий путь для пациента, поэтому так важно своевременно обращаться к врачу при первых симптомах недомогания и не тратить драгоценное время на самолечение.
Без должного лечения острый пиелонефрит переходит в хроническую форму. Если инфекция продолжит распространяться, почки могут быть необратимо повреждены. В редких запущенных случаях инфекция может попасть в кровоток. Последствия этого могут быть крайне серьезные, вплоть до сепсиса и бактериального шока.
Пиелонефрит у беременных
Беременность вызывает множество трансформаций в организме, в том числе и физиологические изменения мочевыводящих путей. Повышенный уровень прогестерона (гормона, поддерживающего нормальное течение беременности) и усиленное давление на мочеточники увеличивают риск пиелонефрита.
Пиелонефрит у беременных может потребовать госпитализации в случае, если это состояние угрожает жизни и матери, и ребенка. Также невылеченные инфекции почек у беременных увеличивают риск преждевременных родов, отслойки плаценты, внутриутробного инфицирования плода и поражения его нервной системы. При правильном и своевременном лечении всех этих последствий можно избежать, роды проходят в срок, прогноз благоприятный и для женщины, и для ребенка.
При беременности крайне важно понимать, первый ли это случай заболевания в анамнезе женщины, или болезнь носила хронический характер, а на фоне беременности произошло обострение. Как показывает статистика, первичное воспаление почек у беременных лечится успешно и без осложнений.
Чтобы предотвратить пиелонефрит у беременных, необходимо сдавать анализ на инфекции при планировании беременности. Также проводят посев мочи в начале второго триместра. Раннее обнаружение ИМП может предотвратить инфекцию почек.
Пиелонефрит у детей
Это распространенное заболевание среди детей, занимающее второе место по частоте случаев после ОРВИ.
Основная группа риска среди детей – дети дошкольного возраста. Девочек, в силу анатомических особенностей, болезнь поражает чаще, чем мальчиков.
Самый распространенный возбудитель детского пиелонефрита – кишечная палочка. Кроме нее, в мазках часто обнаруживают протей (простейших), золотистый стафилококк, энтерококки.
Вовремя замеченный острый пиелонефрит у детей полностью вылечивается в большинстве случаев. После полного восстановления в течение трех лет после болезни требуются регулярное обследование (первые три месяца – раз в 10 дней, дальше – ежемесячно) и наблюдение врача. Спустя три года требуется обследование раз в 3 месяца, чтобы не пропустить важную бессимптомную патологию.
Как сохранить здоровье почек в период простудных заболеваний?
Опасные последствия ОРВИ: под прицелом почки
В период эпидемии ОРВИ нужно особенно внимательно относится к своему здоровью и помнить о возможных осложнениях, вызываемых вирусными инфекциями. Грипп и другие простудные заболевания могут спровоцировать развитие пиелонефрита или гломерулонефрита. У больного может развиться острая хроническая почечная недостаточность, уро сепсис, пиелонефрит. Перечисленные заболевания наносят серьезный вред здоровью пациента и могут стать причиной потери трудоспособности.
Распространенные симптомы, свидетельствующие о заболеваниях почек
Болезни почек часто протекают без выраженной симптоматики. Со временем патологии мочевыделительной системы приводят к появлению рвоты, тошноты, потери аппетита, бессоннице и мышечным спазмам. Помимо этого возникает чувство слабости, меняется частота и продолжительность мочеиспускания. У больных повышается артериальное давление, возникает отечность ступней и развивается одышка. Для постановки точного диагноза нужно незамедлительно обратиться к нефрологу.
Как сохранить здоровье почек: советы врача-нефролога
Основные функции почек — регуляция минерального баланса в организме, выработка гормонов, а также фильтрация и удаление из крови отходов жизнедеятельности. Для поддержания здоровья почек необходимо употреблять достаточное количество жидкости. Необходимое количество воды помогает почкам выводить из организма мочевину и токсины. Норма жидкости зависит от климата, характера физической активности и других факторов. В среднем взрослому человеку требуется не менее 2 литров воды в сутки.
Для сохранения здоровья почек откажитесь от употребления табачных изделий. Никотин повреждает сосуды и приводит к нарушению кровоснабжения почечной ткани. Употребление алкогольных напитков также создает дополнительную нагрузку на мочевыделительную систему. Этанол нарушает водно-солевой баланс и отравляет ткани токсинами. Регулярное употребление спиртного приводит к развитию воспалительных процессов и патологических изменений в надпочечниках. Нужно помнить о том, что безопасной дозы алкоголя не существует. Если вы хотите сохранить здоровье почек, то нужно полностью отказаться от алкогольных напитков.
Записаться на платный прием к нефрологу в Екатеринбурге Вы можете по телефону: +7 (343) 228-11-28 или через сайт клиники.
Пересмотрите свой рацион питания. Старайтесь употреблять меньше соли. Повышенное содержание натрия в организме неизбежно приведет росту кровяного давления и болезни почек. Взрослому человеку вполне достаточно 5-6 грамм соли ежедневно. Употребляйте нестероидные противовоспалительные препараты только по назначению врача. Бесконтрольный прием аспирина и ибупрофена приводит к разрушению почечной ткани. Нормальная работа почек может нарушаться вследствие приема противоаллергических препаратов, а также лекарств, содержащих магний и алюминий.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.