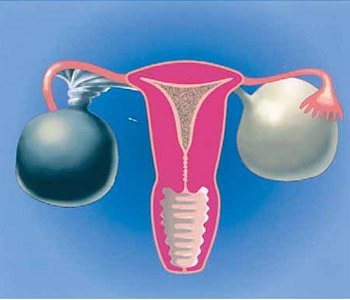
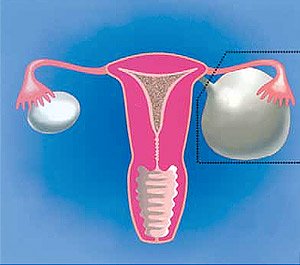
Чем лечить жидкость в яичнике
Чем опасно жидкостное образование в яичнике
Содержание
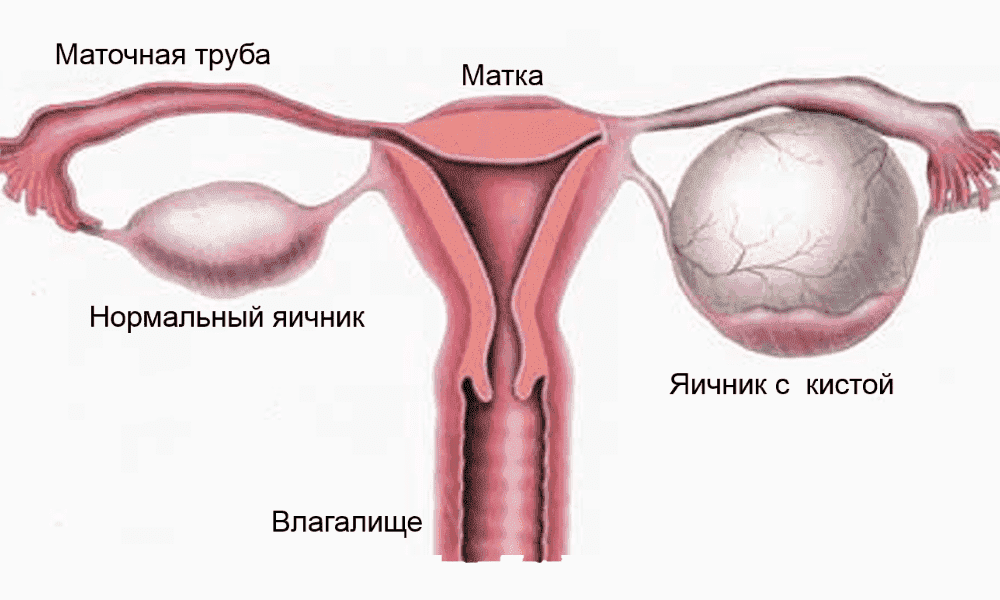
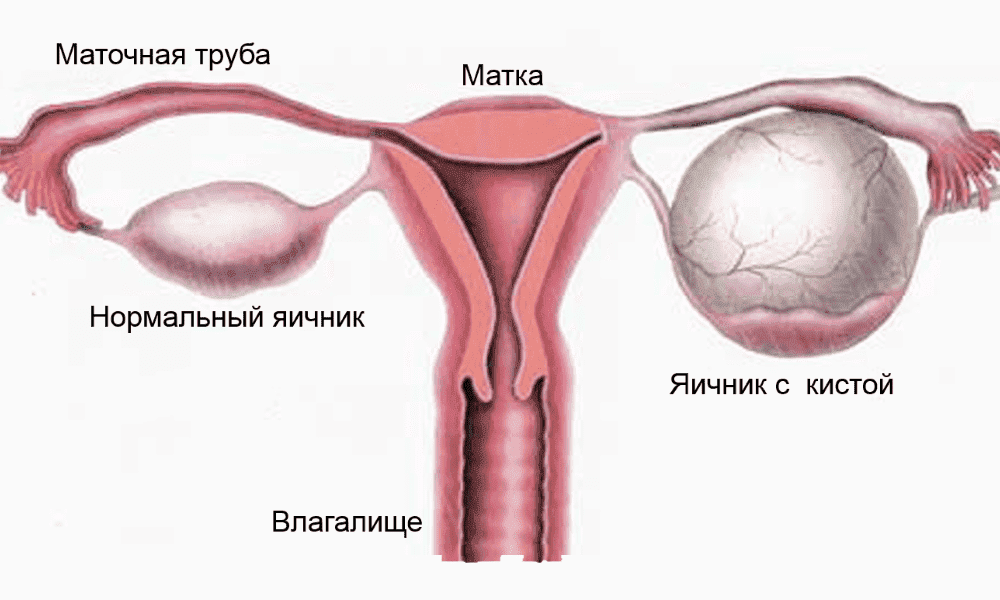
После прохождения УЗИ некоторые женщины обнаруживают, что яичник содержит жидкостное образование. Далеко не всегда в таких случаях следует бить тревогу, ведь такого рода киста часто проходит сама собой вместе со следующим месячным циклом.
Опасность подобные образования вызывают в случае, если наблюдается:
В таком случае можно говорить о развитии новообразования и необходимости его детального обследования. Следует сказать, что жидкостное образование левого яичника или правого характерно для женщин после сорока лет, однако может быть обнаружено в любом возрасте.
Причины новообразований в яичнике
Подобные новообразования довольно распространены, однако изучить природу их возникновения до сих под довольно трудно. Однако можно сказать определенно, что жидкостное образование в яичнике является следствием гормонального сбоя. Природа этого сбоя может быть как патогенной, вызванной самим организмом, так и искусственной, возникшей как следствие приема гормональных препаратов.
Диагностика и лечение образований в яичнике
Базовые обследования, проводящиеся, когда подозревается жидкостное образование левого яичника, сводятся к УЗИ и анализу крови на гормональный фон. Такой подход позволяет получить общие данные о состоянии организма и назначить дальнейшую терапию. В большинстве своем, у женщин с такой патологией нарушается менструальный цикл и овуляция, страдает, в первую очередь, репродуктивная, а затем и прочие системы человека.
Если организм склонен к возникновению новообразований, тогда к развитию аномалии его могут подтолкнуть стрессы, образ жизни, неправильное питание, несоблюдение режима работы и отдыха и т.д. Если у вас обнаруживается фолликулярная киста или жидкостное образование в правом яичнике, следует немедленно обратиться за помощью к специалистам.
Когда вы озабочены проявлением тех или иных симптомов заболевания или обнаружилось, что яичник содержит жидкостное образование после обследования УЗИ, то вам необходимо записаться на прием к специалисту.
Киста яичника: виды, методы диагностики, операция по удалению
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Кисты яичников представляют собой опухолевидные образования, полость которых заполнена различными тканями, в том числе кровью, слизью и жидкостью.
Классификация кист яичников в зависимости от их строения и способа образования:
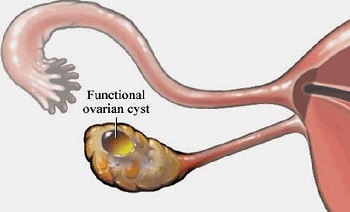
1. Фолликулярная (функциональная) киста яичника
Образуется из фолликулов, имеет гладкие стенки, ровную поверхность, полость которой заполнена жидкостью. Размер её обычно не больше 8 см в диаметре. Причиной возникновения кисты считают дисбаланс гормонов, поэтому чаще всего ее диагностируют при половом созревании или климаксе. Небольшие кисты (до 4 см) могут развиваться бессимптомно и в течение 3 менструальных циклов бесследно исчезать.
При образованиях большего размера (6-10 см) появляются следующие симптомы:
2. Киста желтого тела
Образуется в 2-ую фазу менструального цикла из желтого тела, которое вовремя не исчезает. Когда лопается фолликул и новая яйцеклетка опускается, на этом месте возникает желтое тело. Если же в данном цикле оплодотворение не происходит, то желтое тело исчезает само по себе, из-за прекращения доступа крови. Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Факторы, способствующие образованию кисты желтого тела:
Симптоматика при этой кисте слабо выражена: (незначительная болезненность, чувство тяжести и дискомфорта в животе со стороны образования, задержки менструаций или, наоборот, затяжные менструации). Зачастую такие кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно исчезают.
3. Параовариальная киста яичника
Чаще развитие её бессимптомно. Однако, у некоторых пациенток выявляются периодические тянущие боли в пояснице, внизу живота, нарушается цикл регул, бесплодие. Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
4. Муцинозная киста яичника
5. Дермоидная киста яичника
Также относится к доброкачественным опухолям. Частота их выявления составляет 15-20% случаев всех кист яичников. Вначале она имеет круглую форму, которая потом меняется на овальную форму с гладкими стенками. Содержимое её представлено различными клетками и тканями организма (кости, волосы, зубы, хрящи, мышцы, жировая или нервная ткань, др.). Величина диаметра кисты может быть больше 15 см.
К факторам риска относятся гормональные всплески, поэтому развивается данная киста чаще всего у женщин при климаксе и в момент полового созревания.
Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 см и более). К таковым относятся: ощущения распирания и тяжести, болезненность внизу живота, иногда увеличение живота в размерах, а в дальнейшем учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции.
6. Эндометриоидная киста
Способствуют эндометриозу вообще, и развитию «шоколадных» кист в том числе, следующие факторы:
В некоторых случаях эндометриоидная киста протекает бессимптомно, но может проявляться болью внизу живота, в пояснично-крестцовой области. Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
Большие кисты, сдавливая окружающие органы малого таза, могут способствовать нарушению мочеиспускания, запорам, вздутию живота. При длительном существовании «шоколадные» кисты могут осложняться разрывом, нагноением и формированием спаечного процесса.
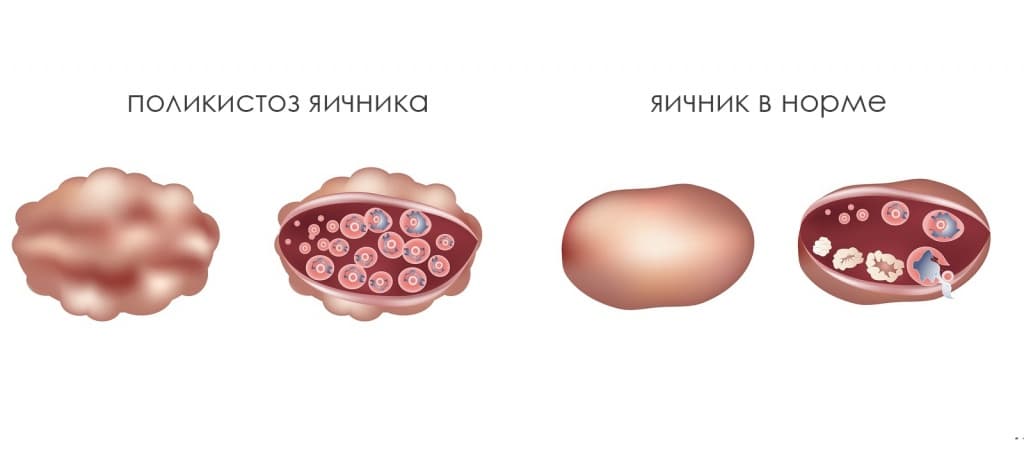
7. Поликистоз яичников.
Факторы риска образования поликистоза:
Поликистоз бывает: первичный (истинный) и вторичный.
Он обычно возникает в период полового созревания. Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
Заболевание свойственно женщинам старшего возраста, с повышенным весом и высокими показателями инсулина.
Наиболее часто поликистоз проявляется бесплодием, кроме того приводит к следующим изменениям: оволосение на любых участках тела; изменение скелета и мускулатуры по мужскому типу; развитие подкожной клетчатки на животе; изменения в голосовом аппарате. Это симптомы гиперандрогении имеют различную степень выраженности у разных пациенток.
Такое состояние требует динамического наблюдения за пациенткой, так как гормональный спектр женщин с поликистозом способствует пролиферативным процессам в миометрии, что является риском в плане развития рака матки.
Осложнения кисты яичника
Малигнизация кисты яичника.
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
2.При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы
Диагностика кисты яичника
Методы лечения кисты яичника
Чаще всего проводится в период менопаузы у женщин, когда пациентка уже не планирует беременеть. Такая же тактика применяется при только что выявленных кистах небольшого диаметра (до 10 сантиметров).
При обнаружении кисты яичника, лечение заключается в выжидательной тактике в течение 3 месяцев, с учетом того, что большинство образований в яичниках на протяжении нескольких менструальных циклов способны подвергаться обратному развитию (саморассасыванию). При этом следует выполнять динамическое наблюдение по УЗИ для контроля размеров образования. Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Лечение кисты яичника гормональными препаратами (прогестерон или его аналоги) нацелено на снижение уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Так же гормональную терапию можно дополнить приемом витаминов (фолиевой и аскорбиновой кислоты и витамина Е) и общеукрепляющих препаратов. Стимулирование иммунной системы может спровоцировать защитные реакции, которые будут направлены на предотвращение развития заболевания. Если на фоне гормональной терапии не наблюдают положительный эффект, или происходит увеличение кист в размерах, то показано оперативное лечение.
Операция по удалению кисты яичника
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
Методы проведения операции по удалению кист яичника
Лапароскопическое удаление кисты яичника
Виды лапароскопических операций:
Послеоперационный период
Начинать вставать после операции рекомендуется с первого дня. Очень важно, чтобы в послеоперационный период было достаточно движений. Это является профилактикой послеоперационных осложнений. Пища должна употребляться в жидком виде. Длительность пребывания в стационаре обычно 1-2 дня и зависит от объема хирургического вмешательства и общего состояния пациентки.
Доступ к яичникам осуществляется через разрез на передней брюшной стенке. При этом виде хирургического вмешательства яичник может быть удален частично или полностью. Во время полостной операции необходим общий наркоз. Послеоперационный период восстановления после лапаротомии длится не менее 2-х недель.
Показаниями к данному виду операции являются: ожирение, осложненная киста яичника с гнойным воспалительным компонентом и кровотечением, подозрение на злокачественный процесс.
После хирургического вмешательства планировать беременность рекомендуется не ранее, чем через 3-4 менструальных цикла.
Опухоли и опухолевидные образования яичников
Это заболевание лечат:
Отделение гинекологии
Запись на приём Задать вопрос
Любое объемное образование на придатках, независимо от его формы, размеров, наличия или отсутствия болевого синдрома и возраста пациентки является поводом для тщательного наблюдения и дообследования. Среди прочих, диагноз «киста яичника» считается основным и всегда выносится на первое место. При сохранении кисты яичника более двух менструальных циклов незамедлительно должен быть решен вопрос о хирургическом лечении и удалении этого образования. Желательно, чтобы результаты обследования и наблюдения были подкреплены заключением УЗИ в динамике.
По современной классификации все образования, которые определяются в области придатков матки, относятся к опухолям яичников. Но по старой классификации к опухолям яичников относят кисты и кистомы.
Как правило, под термином «киста яичника» подразумевается образование в яичнике, имеющее капсулу и различное содержимое. Жидкость в кисте может быть совершенно различной: как очень водянистой, так и плотной, вязкой. В яичниках развиваются опухоли самого различного происхождения и строение.
По данным различных авторов частота встречаемости опухолей яичников составляет 8-19% гинекологических заболеваний. Выделяют истинные опухоли яичников (кистомы) и опухолевидные образования яичников (кисты).
К опухолям яичников относятся в основном:
К опухолевидным образованиям относятся в основном:
Киста
Киста – ретенционное образование, которое образуется в результате накопления секрета внутри этого образования (то есть не за счет истинного роста). Кисты, в основном, возникают на фоне гормональных изменений и на фоне хронического воспалительного процесса в области малого таза.
Тактика ведения
Если через 2 месяца киста не исчезает, то необходимо оперативное вмешательство, что объясняется в первую очередь онконастороженностью. При образовании на яичнике она гораздо выше, нежели при других опухолевых процессах женской половой сферы, например миоме матки.
Задача гинекологов общего профиля – любой ценой предупредить развитие онкопроцесса, и задача эта на сегодняшний день значительно облегчена появлением ультразвука и лапароскопии. Если четко выявляется киста, а не опухоль, то операция ограничивается цистэктомией – удалением кисты с капсулой (для предотвращения рецидива). Лапароскопия дает возможность удалить кисту без повреждения здоровой ткани яичника, при минимальном вмешательстве удалить параовариальную кисту. При развитии осложнений также показано оперативное вмешательство.
Кистома
Кистомы – это истинные опухоли яичников, они способны к росту, то есть их увеличение идет не за счет накопления секрета, а за счет роста. Кистомы бывают доброкачественные, потенциально злокачественные и злокачественные.
Выделяют следующие группы пациентов с повышенным риском развития кистом.
Для опухолей яичников очень трудно найти скрининг – выявление определенного симптома у большой группы больных. Начать углубленное обследование необходимо начинать у женщин, у которых обнаружено объемное образование более 3 см в области придатков матки при бимануальном исследовании.
Обследование при опухоли яичников:
Тактика ведения
1. Объем оперативного вмешательства при злокачественной опухоли яичника:
экстирпация матки с придатками и удаление большого сальника, т.е. удаление шейки матки, матки, придатков. Большой сальник удаляется потому, что в 18-20% случаях обнаруживают микрометастазы, сальник активно участвует в накоплении и продукции асцитической жидкости (особенно при запущенных стадиях).
2. Объем оперативного вмешательства при доброкачественном процессе: аднексэктомия (удаление придатков).
При операции производят внимательный осмотр внутренней выстилки кисты (могут быть злокачественные разрастания). Во время операции выполняют экспресс гистологическое исследование.
Лечение воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место во время послеродового или послеабортного периода, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой: тогда возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом и увеличением СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс завершается, реже переходит в подострую и хроническую формы, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя. Дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительнее цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза/сут в/м + Метрогил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз/сут. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не должна быть менее 7–10 дней. В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250000 ЕД 4 раза в день или Дифлюкан по 50 мг/день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера–Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5% раствор глюкозы — 500 мл, 1% раствор хлористого кальция — 200 мл, Унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза/сут. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин, протеин), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да и в этом нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных больных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится также антибиотиками (предпочтительнее фторхинолонами III поколения — Ципрофлоксацин, Таривид, Абактал), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается или удовлетворительным, или средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы мало нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как Роцефин, Цефобид, Фортум предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение Клафорана (цефотаксима) в дозе 1,0–2,0 г 2–4 раза/сут в/м или одну дозу в 2,0 г в/в в сочетании с гентамицином по 80 мг 3 раза/сут (гентамицин можно вводить однократно в дозе 160 мг в/м). Обязательно следует сочетать эти препараты с введением Метрогила в/в по 100 мл 1–3 раза/сут. Курс лечения антибиотиками следует проводить не менее 5–7 дней, назначая цефалоспорины II и III поколений (Мандол, Зинацеф, Роцефин, Цефобид, Фортум и другие в дозе 2–4 г/сут) [14].
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессии воспаления и возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов гемодеза, Реополиглюкина, Рингера–Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором Унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза/сут в/в [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту (Аспирин) по 0,25 г/сут в течение 7–10 дней, а также в/в введение Реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапия, тиосульфат натрия, Гумизоль, Плазмол, Алоэ, ФиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, обеспечивающий анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
Морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково, антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов стоит необратимый характер воспалительного процесса. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, часто сопутствующими тяжелым нарушениям функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить ряд характерных синдромов:
Клинически интоксикационный синдром проявляется в интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании, смещении за шейку матки и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных, проявляясь у большинства высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастают сдвиг белой крови влево и число молекул средней массы, отражающих нарастающую интоксикацию. Нередко возникает изменение функции почек из-за нарушения пассажа мочи. Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитном дисбалансе и т. д.
Стратегия лечения данной группы больных строится на органосохраняющих принципах операций, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной объем операции и время ее проведения должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток — особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике от онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно ценно ввести одну суточную дозу антибиотиков на операционном столе сразу после окончания операции. Эта концентрация является необходимой в качестве барьера для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры беталактамные антибиотики (Цефобид, Роцефин, Фортум, Клафоран, Тиенам, Аугментин).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками и в дальнейшем (по чувствительности). Курс лечения основывается на клинической картине, лабораторных данных, но не должен быть менее 7–10 дней. Отмена антибиотиков проводится по их токсическим свойствам, поэтому гентамицин чаще отменяется первым, после 5–7 дней, или заменяется на амикацин.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетаются с иммуностимулирующей терапией (УФО, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью профилактики рецидивов и восстановления специфических функций организма.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва
Чем опасно жидкостное образование в яичнике
Содержание
После прохождения УЗИ некоторые женщины обнаруживают, что яичник содержит жидкостное образование. Далеко не всегда в таких случаях следует бить тревогу, ведь такого рода киста часто проходит сама собой вместе со следующим месячным циклом.
Опасность подобные образования вызывают в случае, если наблюдается:
В таком случае можно говорить о развитии новообразования и необходимости его детального обследования. Следует сказать, что жидкостное образование левого яичника или правого характерно для женщин после сорока лет, однако может быть обнаружено в любом возрасте.
Причины новообразований в яичнике
Подобные новообразования довольно распространены, однако изучить природу их возникновения до сих под довольно трудно. Однако можно сказать определенно, что жидкостное образование в яичнике является следствием гормонального сбоя. Природа этого сбоя может быть как патогенной, вызванной самим организмом, так и искусственной, возникшей как следствие приема гормональных препаратов.

Диагностика и лечение образований в яичнике
Базовые обследования, проводящиеся, когда подозревается жидкостное образование левого яичника, сводятся к УЗИ и анализу крови на гормональный фон. Такой подход позволяет получить общие данные о состоянии организма и назначить дальнейшую терапию. В большинстве своем, у женщин с такой патологией нарушается менструальный цикл и овуляция, страдает, в первую очередь, репродуктивная, а затем и прочие системы человека.
Если организм склонен к возникновению новообразований, тогда к развитию аномалии его могут подтолкнуть стрессы, образ жизни, неправильное питание, несоблюдение режима работы и отдыха и т.д. Если у вас обнаруживается фолликулярная киста или жидкостное образование в правом яичнике, следует немедленно обратиться за помощью к специалистам.
Когда вы озабочены проявлением тех или иных симптомов заболевания или обнаружилось, что яичник содержит жидкостное образование после обследования УЗИ, то вам необходимо записаться на прием к специалисту.
Лечение воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место во время послеродового или послеабортного периода, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой: тогда возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом и увеличением СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс завершается, реже переходит в подострую и хроническую формы, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя. Дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительнее цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза/сут в/м + Метрогил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз/сут. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не должна быть менее 7–10 дней. В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250000 ЕД 4 раза в день или Дифлюкан по 50 мг/день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера–Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5% раствор глюкозы — 500 мл, 1% раствор хлористого кальция — 200 мл, Унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза/сут. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин, протеин), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да и в этом нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных больных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится также антибиотиками (предпочтительнее фторхинолонами III поколения — Ципрофлоксацин, Таривид, Абактал), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается или удовлетворительным, или средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы мало нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как Роцефин, Цефобид, Фортум предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение Клафорана (цефотаксима) в дозе 1,0–2,0 г 2–4 раза/сут в/м или одну дозу в 2,0 г в/в в сочетании с гентамицином по 80 мг 3 раза/сут (гентамицин можно вводить однократно в дозе 160 мг в/м). Обязательно следует сочетать эти препараты с введением Метрогила в/в по 100 мл 1–3 раза/сут. Курс лечения антибиотиками следует проводить не менее 5–7 дней, назначая цефалоспорины II и III поколений (Мандол, Зинацеф, Роцефин, Цефобид, Фортум и другие в дозе 2–4 г/сут) [14].
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессии воспаления и возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов гемодеза, Реополиглюкина, Рингера–Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором Унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза/сут в/в [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту (Аспирин) по 0,25 г/сут в течение 7–10 дней, а также в/в введение Реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапия, тиосульфат натрия, Гумизоль, Плазмол, Алоэ, ФиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, обеспечивающий анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
Морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково, антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов стоит необратимый характер воспалительного процесса. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, часто сопутствующими тяжелым нарушениям функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить ряд характерных синдромов:
Клинически интоксикационный синдром проявляется в интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании, смещении за шейку матки и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных, проявляясь у большинства высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастают сдвиг белой крови влево и число молекул средней массы, отражающих нарастающую интоксикацию. Нередко возникает изменение функции почек из-за нарушения пассажа мочи. Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитном дисбалансе и т. д.
Стратегия лечения данной группы больных строится на органосохраняющих принципах операций, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной объем операции и время ее проведения должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток — особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике от онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно ценно ввести одну суточную дозу антибиотиков на операционном столе сразу после окончания операции. Эта концентрация является необходимой в качестве барьера для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры беталактамные антибиотики (Цефобид, Роцефин, Фортум, Клафоран, Тиенам, Аугментин).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками и в дальнейшем (по чувствительности). Курс лечения основывается на клинической картине, лабораторных данных, но не должен быть менее 7–10 дней. Отмена антибиотиков проводится по их токсическим свойствам, поэтому гентамицин чаще отменяется первым, после 5–7 дней, или заменяется на амикацин.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетаются с иммуностимулирующей терапией (УФО, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью профилактики рецидивов и восстановления специфических функций организма.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва
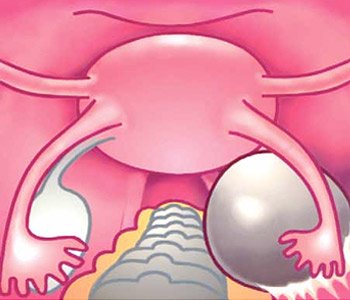
Кисты яичников
Обычно женщины сталкиваются с таким заключением после УЗИ органов малого таза. И многих оно заставляет нервничать. Однако кисты яичников бывают разные и не всегда, вопреки распространенному мнению, их надо удалять хирургическим способом.
Разберемся, что такое киста. Слово «kystis» в переводе с греческого означает «пузырь». Именно «пузырем» киста яичника и является — кистообразованием в яичнике, полость которого может быть заполнена жидкостью, кровью, слизью и различными тканями.
Классификация
У женщин в детородном возрасте кисты яичников встречаются часто, при этом большинство из них являются доброкачественными новообразованиями, среди которых преобладают функциональные, эндометриоидные кисты, дермоидные кисты (зрелые тератомы) и серозные цистаденомы.
Функциональные кисты (фолликулярная киста, киста жёлтого тела) образуются из естественных структур яичника — фолликула и жёлтого тела. Фолликулярные кисты являются следствием того, что по различным причинам, не происходит овуляция, нелопнувший фолликул остается на некоторое время в яичнике и может даже увеличиваться в размере. Кисты жёлтого тела являются результатом избыточного накопления жидкости в жёлтом теле, образующемся после овуляции. Функциональные кисты существуют непродолжительное время (до 2-3 месяцев), чаще всего исчезают самостоятельно и не требуют никакого лечения. При этом женщине рекомендуются половой покой, ограничение физических нагрузок и воздействия высоких температур (бани, сауны и тд). С целью контроля за состоянием кисты яичника выполняется УЗИ органов малого таза на 2-5 день менструального цикла.
Эндометриоидные кисты (эндометриомы) возникают вследствие эндометриоза яичника. Ежемесячные небольшие кровотечения из очага эндометриоза приводят к образованию в яичнике полости, заполненной кровью, которая со временем сгущается, темнеет и становится похожей по консистенции и цвету на жидкий шоколад. Поэтому такие кисты еще называют «шоколадными». В 0,8% случаев эндометриомы малигнизируются (перерождаются в недоброкачественные). Тактика лечения эндометриоидных кист определяется индивидуально в зависимости от её размера, возраста женщины, репродуктивных планов и тд. Терапия может быть ограничена назначением гормональных препаратов, но чаще подобные кисты удаляются хирургическим путем.
Дермоидные кисты яичника появляются вследствие нарушения течения эмбрионального периода, когда в яичник будущего ребенка попадают клетки покровного эпителия. Поэтому такие кисты содержат жировую ткань, зубы, волосы, кости. Дермоидная киста обычно не достигает больших размеров, растет медленно, около 2% перерождаются в рак. Лечение таких кист оперативное.
Серозные цистаденомы представляют собой новообразования доброкачественной природы, с эластичными плотными стенками, содержащие прозрачную серозную жидкость. Стенки кисты плотные, внутренняя поверхность капсулы — гладкая. Новообразование безболезненно и достаточно подвижно, по внешним признакам напоминает фолликулярную кисту. Встречаются также папиллярные серозные цистаденомы, которые характеризуются наличием папиллярных разрастаний на внутренней поверхности капсулы. Такие кисты могут быть пограничными и в большинстве случаев перерождающимися в злокачественные опухоли, поэтому серозные цистаденомы всегда удаляются хирургически.
Инвазивный эндометриоз мочевых путей. Видео прямого эфира
Бережная лапароскопия в лечении кист яичников с сохранением овуляторного резерва
Киста яичника — доброкачественный процесс в яичниках неопухолевого характера. Представляет собой пузырь (один или несколько), наполненный жидким или полужидким содержимым. Возникшее в структуре яичника, это образование способно увеличить его объем в разы. Различают фолликулярную, эндометриоидную кисты яичника, кисту желтого тела и др.
Функциональные кисты (лютеиновые, фолликулярные) происходят из фолликула и желтого тела — естественных структур яичника. Их существование весьма непродолжительно — не более 2-3 месяцев, в дальнейшем они исчезают самостоятельно.
Эндометриоидные кисты, называемые также эндометриомами, являются результатом эндометриоза яичника. Небольшие очаги каждый месяц понемногу кровоточат, что ведет к образованию полости, заполненной кровью. Постепенно сгущаясь, она становится темнее, и приобретает вид жидкого шоколада — отсюда происходит название «шоколадная» киста.
Кистозные опухоли яичника — к ним принадлежат серозные и муцинозные цистаденомы, зрелые тератомы (дермоидные кисты). И хотя внешне они сходны с кистами, их все-таки относят к истинным опухолям. В некоторых случаях различить их можно только с помощью гистологического исследования.
Симптоматика
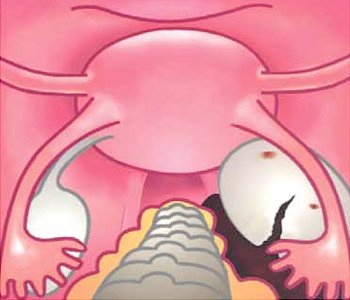
Рис.1. Киста правого яичника (вид при лапароскопии)
Рис.2. Перекрут дермоидной кисты яичника
Рис.3. Разрыв эндометриодной кисты левого яичника (вид органов малого таза при лапароскопии).
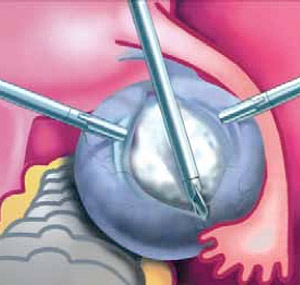
Рис.4. Этап лапароскопической операции — вылущивание кисты из здоровой ткани яичника
Рис.5. На схеме показан удаляемый объем патологической ткани при цистаднексэктомии
Рис.6. Помещение кисты яичника в специальный пластиковый контейнер перед извлечением из брюшной полости.
Зачастую какие-либо симптомы заболевания отсутствуют, нередко недуг обнаруживается совершенно случайно во время проведения профилактического обследования или при ультразвуковом исследовании по поводу другой патологии.
Боли, возникающие внизу живота, как правило, тянущего или ноющего характера. В некоторых случаях пациентка ощущает всего лишь чувство тяжести. Иногда болезнь дает о себе знать появившейся болезненностью после полового акта. Однако не исключено усиление боли, ее распространение по всему животу, при этом нередко присоединяются тошнота и рвота. При разрыве, что чаще происходит с лютеиновыми кистами, или перекруте — в основном у дермоидных кист, боли могут отдавать в прямую кишку.
О разрыве фолликулярной кисты свидетельствует кратковременная боль, однако угрозы здоровью этот процесс не представляет. Но при разрыве эндометриоидной кисты яичника возникает неотложное состояние — в этом случае необходима срочная операция. При обсеменении эндометриоидными клетками полости брюшины при небольшой прикрытой перфорации возможно распространение заболевания и переход болезни в более тяжелую стадию.
Также возможны задержки, свидетельствующие о нарушении менструального цикла, не исключено развитие дисфункционального маточного кровотечения. При кистозной опухоли больших размеров у пациентки может увеличиваться живот.
Диагностика кист яичника
Для диагностики проводится
Лечение кисты яичника
Лечебный процесс может иметь три направления:
Сегодня лапароскопическая операция — «золотой стандарт» в лечении кист благодаря минимальной травматизации брюшной стенки. Кроме того, при таком методе исключено образование спаек в малом тазу.
Показания к операции
При вышеперечисленных показаниях необходимо хирургическое вмешательство. Однако объем операции индивидуален для каждой пациентки. У женщин фертильного возраста при отсутствии злокачественного процесса проводится цистэктомия — вылущивание, при этом ткань яичника остается интактной (не затронута процессом). У женщин старше 50-ти лет или в тех случаях, если ткани яичника поражены, проводится овариоцистэктомия — удаление образования вместе с оболочками. В том случае, если в процесс вовлечены маточные трубы, рекомендовано проведение цистаднексэктомия, при этом удалению подлежат киста совместно с придатками.
При тяжелом течении болезни и распространенном процессе, при наличии кист больших размеров в яичнике здоровая ткань может отсутствовать, поэтому в таких случаях его следует удалять полностью. Но удаление одного яичника неспособно привести к существенным гормональным нарушениям у женщин фертильного возраста. В дальнейшем у таких пациенток не возникает нарушений менструального цикла, способность родить здорового ребенка сохранена.
Для сохранения функций яичника огромное значение имеет уменьшение ожога ткани. Поэтому для иссечения кисты использование электрохирургии во время выполнения операции минимально. Кроме того, с целью снижения риска появления спаек сегодня широко используются противоспаечные гели нового поколения. Для предупреждения распространения содержимого кисты в брюшную полость во время операции применяется специальный пластиковый контейнер, в который помещается киста во время извлечения из полости брюшины.
Для письменной консультации, с целью определения вида кисты яичника и показаний к операции, а также выбора правильной тактики хирургического лечения вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Послеоперационный период
Хирургическое вмешательство длится 15-40 минут. После выполненной операции на коже остаются три разреза, длина которых около 5-10 мм. Вставания с постели происходят уже с первого дня после операции, тогда же больная может принимать жидкую пищу. Пациентка покидает клинику, как правило, на 1-6 день — длительность пребывания зависит от тяжести процесса и объема выполненной операции. К привычному образу жизни женщина возвращается на 10-14 день. От половых отношений следует воздержаться в ближайший месяц.
В дальнейшем прооперированным больным следует регулярно посещать гинеколога. УЗИ нужно пройти через 1, 3, 6 месяцев, затем достаточно одного раза в полгода. Женщинам репродуктивного возраста для нормализации функции яичников рекомендован прием гормональных средств на протяжении 3-6 месяцев.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Вопросы пациенток о лечении кист и опухолей яичника
Как долго можно откладывать операцию при кисте яичника?
Любое образование яичника, более 3 см в диаметре и существующее дольше 2–3 месяцев, является показанием к оперативному лечению. Это связано с тем, что определить точно, что образование не является онкологическим процессом можно, только получив гистологическое заключение. Проблема опухолевидных процессов яичников остаётся одной из самых актуальных в современной гинекологии, снижаются репродуктивные возможности женщин, остаётся высоким риск их перерождения в рак. В эпоху малоинвазивных хирургических технологий длительное наблюдение и консервативное лечение недопустимы. Особенно это касается пациенток с опухолью яичника.
Сохранится ли яичник?
При выполнении лапароскопии кисты яичника удаляется только сама киста; здоровая ткань максимально сохраняется.
К сожалению, нет. Существуют исследования, позволяющие с той или иной степенью достоверности предположить доброкачественность или злокачественность процесса (например, УЗИ — исследование или анализ крови на онкомаркеры), но точно определить характер процесса может только гистологическое исследование удалённого образования.
Как нужно готовиться к операции на яичниках?
Если вы планируете хирургическое лечение по поводу кисты или опухоли яичников, прошу вас внимательно изучить раздел предоперационной подготовки.
Если Вы хотите более подробно узнать о применяющихся методах обезболивания при хирургическом лечении заболеваний яичников, пожалуйста, ознакомьтесь внимательно со специально размещенным материалом.
Что меня ждет после операции на яичнике?
Операция переносится пациентками легко, т. к. травма передней брюшной стенки и кровопотеря минимальны. Больная выписывается, как правило, на следующий день после операции (по своему желанию), дома продолжает приём антибактериальных, обезболивающих препаратов. При выписке пациентке даются подробные рекомендации о приёме лекарств и контроле за процессом послеоперационной реабилитации.
Принимать душ можно после снятия швов (5 — 7 сутки после операции), до этого момента пациентке рекомендуется не мочить наклейки.
На следующий день после операции разрешаем приём бульона, кефира, йогуртов; на 2-ые сутки можно добавить суп, паровую куриную котлету, творог; после появления стула рекомендуется постепенное расширение пищевого рациона.
После любого вмешательства на яичнике может сдвинуться менструальный цикл, часто кровянистые выделения начинаются после операции. Это абсолютно нормально и не опасно. Пациенткам рекомендуется воздержание от половой жизни в течение 1 месяца после операции. Через 3 недели пациенткам разрешается посещение бассейна, через 1,5 — 2 месяца — возврат к обычной физической активности.
Как правило, с целью улучшения репаративных процессов, нормализации гормонального статуса и профилактики обострения воспалительных процессов, пациенткам назначаются оральные контрацептивны на 4 — 6 месяцев после получения результатов гистологического заключения. Беременность разрешается через 2 — 3 месяцев после операции.
Где я могу у вас прооперироваться?
Первичный консультативный прием пациенток с кистами и опухолями яичников я провожу в Москве в Швейцарской университетской клинике. Ознакомиться более подробно с моими основными клиническими базами в Москве и в Швейцарии.
Методики малоинвазивной хирургии, применяющиеся мною, позволяют проводить две, а иногда три операции одновременно во время одной анестезии силами бригады из нескольких хирургов. Более детально вопрос симультанных операций, в том числе при кисте яичника, рассмотрен в специальном разделе сайта. Одновременное выполнение нескольких оперативных вмешательств позволит сократить нагрузку на организм, уменьшить время госпитализации, ускорить восстановление организма по сравнению с выполнением нескольких операций с интервалом в 5-6 недель.
Больше информации по теме киста яичника:
Отзывы пациентов
15.04.2021 17:10:00 Отзыв оставлен в инстаграм под ником elena_bay_bay
02.11.2020 11:26:00 Олеся
Дорогой, любимый Константин Викторович!
Пишет Вам пациентка, одна из тысяч, которую Вы сделали здоровой и счастливой. После недолгих моих раздумий, после Вашей консультации по почте, я приехала к Вам на операцию.
Летела из Алматы, надеясь и веря, что я обязательно смогу стать мамой. У меня был просто чудовищный «букет» всего, что только может быть по-женски: 8 миом — самая большая 11 см(. ), лейкоплакия, эндометриоз, киста яичника. Первая моя беременность закончилась на сроке 6 недель, замерла. Местные врачи сказали, что это все из-за миом и предложили единственный (на их взгляд) выход — полостная операция. Сказали, что ничего не обещают и гарантий на материнство не дают.
Я проплакала все слёзы, а потом нашла Вас! И Вы дали гарантию, прямо вот так, без всяких предисловий! И кроме того, Вы меня просто ошарашили, сказав, что такую гигантскую миому уберёте лапароскопически — через 3 микро дырочки.
Я не верила, что это со мной происходит! Но я ни секунды не сомневалась и доверилась Вам. Ваши золотые руки сделали просто невозможное! Я встала через 3 часа после операции, хотя Ваши великолепные девушки-медсестры говорили, что может не стоит так торопиться! А я готова была летать!
И вот спешу сказать, что у нас с мужем есть сынок Владик! Ему сейчас 3 года 4 месяца. Забеременела я с ПЕРВОЙ попытки сразу, как Вы дали «добро». Все-таки Вы отчасти вершите судьбы людей.
Очень любим Вас! Думаем и вспоминаем практически каждый день! Дай Бог Вам здоровья и энергии на долгие годы.
28.08.2020 14:52:00 Отзыв оставлен в инстаграм под ником mustafaevaasliat
10.02.2020 10:17:00 Заргарьянц Жанна
25.01.2019 17:00:00 Наталья Вороненко
Дорогой Константин Викторович, огромное спасибо за Ваш высочайший профессионализм как хирурга, так и диагноста, за вашу теплоту, такт, удивительную человечность, неравнодушие к пациентам и борьбу за сохранение каждого органа!
В сентябре 2018 года мне диагностировали кисту яичника. После трех месяцев динамического наблюдения за ней и попыток консервативного лечения врач посоветовал ее убрать, поскольку она росла, а мой возраст (50 лет) не давал права на дальнейшее выжидание. Я должна была лечь на операцию в одну из ведущих московских клиник, но очень волновалась, поскольку мнения двух профессоров по объему операции расходились. По мнению одного, надо было убирать один яичник с кистой, по мнению другого, оба.
За два дня до назначенной операции я встретилась с подругой (врачом по образованию) и рассказала о предстоящей операции и своих сомнениях. Она настояла на моей консультации с Константином Викторовичем Пучковым, у которого она дважды оперировалась и которому безгранично доверяла. Константин Викторович был удивлен тем, что я не прошла стандартных для данной патологии обследований, на основании которых и делается оценка масштабов предстоящего вмешательства.
После прохождения всех необходимых обследований состоялась консультация, во время которой ассистент Кулакова Регина Андреевна долго и скрупулёзно собирала мой анамнез, который потом за несколько секунд четко и кратко изложила Константину Викторовичу. Меня поразило, что профессор предложил решение не только той проблемы, с которой я пришла, но и увидел другую. В результате было решено провести одновременно две операции.
Анализов, которые я собирала для первоначальной клиники, оказалось недостаточно. И это не было ни излишней диагностикой, поскольку мне объяснили, для чего они необходимы, ни попыткой заработать, поскольку мне предоставили возможность пройти обследования в тех местах, которые мне были удобны территориально или материально боле выгодны.
Приятно удивила консультация терапевта (профессор Серебрянский Ю.Е.), который не просто дал заключение перед операцией, но и обратил мое внимание на отдельные (не связанные с операцией) проблемы и предложил пути их решения.
Однозначно могу сказать, что в Швейцарской клинике лечат не болезнь, а больного. При этом, на самом высочайшем уровне: начиная от белоснежных пушистых халатов, заканчивая отсутствием видимых швов, которые надо снимать.
Отдельно хочется выразить благодарность всему персоналу клиники, который делает пребывание в ней максимально кратким и комфортным.
С уважением,
Наталья Вороненко
voronenkonv@gmail.com
06.09.2018 11:00:00 Яушева И.И.
Добрый день, Константин Викторович!
Пишу Вам, чтобы выразить благодарность за Вашу великолепную работу.
Прошел уже месяц со дня операции.
Восстановление после операции прошло сказочно быстро!
Чувствую себя хорошо, никаких последствий, следов Вашей операции практически не видно (в отличие от всех предыдущих).
Пришлось поволноваться, ожидая результатов биопсии. Но все обошлось, буду жить!
Спасибо Вам за Ваши умения, сочувствие!
С уважением,Яушева И.И.
23.07.2018 09:30:00 Лилия
26.06.2018 13:22:00 Нестерова Наталья Владимировна
07.09.2017 10:35:00 Рахимова Фируза
Здравствуйте, Константин Викторович!
С уважением и благодарностью, Рахимова Фируза.
16.08.2017 10:35:00 Бурлакова Мария
20.03.2017 13:33:00 Марина
Здравствуйте, Константин Викторович! Хотела выразить Вам свои слова безмерной благодарности после проведённой операции.
Кратко расскажу мою историю. Планирую беременность с помощью ЭКО. Первый протокол короткий неудачный. В марте 2016 лапаротомия. Удалили непроходимые трубы, прижгли очаги эндометриоза, рассекли часть спаек. Часть прямой кишки не удалось отделить от нижней части матки, поэтому остался большой остался очаг эндометриоза на кишечнике, яичники чистые. Сразу после операции принимала визанну, а затем колола деферелин депо, начали супердлинный протокол ЭКО, к сожалению безуспешный. Я не заняла, что делать. У меня были высокие показатели онкомаркера, я боялась что у меня рак. Знакомые, которые оперировались у Вас подсказали возможность прооперироваться у первоклассного хирурга, который может решить все вопросы с эндометриозом, даже на кишке.
Вы провели мне операцию в декабре 2016 г и сделали это все лапароскопически, удалили эндометриоз с кишки и брюшины, чему я очень рада. Очень вам благодарна за проведённую операцию! Мои онкомаркеры пришли в норму уже через 3 недели после операции! Как вы и рекомендовали после 1-2 х уколов диферелина (это 5-6 всего) идти на ЭКО. Я так рада, что боль меня уже не беспокоит, спасибо вам! Врачи удивляются таким отличным послеоперационным результатам! Я очень очень очень благодарна Вам, жить без боли это чудо.
Марина, г. Курск
marine_1@rambler.ru
31.08.2016 11:03:00 Годунова Евгения
Здравствуйте,Константин Викторович!! Хотела выразить Вам слова огромной благодарности! 1 июня 2015 года Вы мне делали операцию по удалению эндометриоидной кисты единственного сохранившегося яичника. И по удалению обширного эндометриоза 4 степени.У меня без Вас не было никакой надежды на беременность. Но,чудеса случаются! Мой АМГ упал до 0,51,но не смотря на это у нас все получилось! Сейчас я беременна разнополой двойней!) обошлось без эко и других стимуляций. Еще раз огромное Вам спасибо за такую возможность! Ведь если бы не Ваши золотые руки,мне бы удалили полностью яичник вместе с кистой.Дай Бог Вам здоровья! Спасибо!
solnishko6368@yandex.ru
09.05.2016 02:15:00 Наталья Коваленко
Здравствуйте, Константин Викторович. Благодарю за проведённую мне операцию! Все наши местные врачи Краснодара поражены вашим мастерством и талантом! Чувствую себя хорошо!
С уважением, Наталья Коваленко.
vladnatkov@rambler.ru
27.03.2016 22:34:00 Евгений и Анна Буслаевы
Константин Викторович, Здравствуйте!
Часто вас вспоминаем добрым словом.
Прошло 9 лет после моей операции (киста селезенки) и операции моей супруги Ани (киста яичника).
С Великим Уважением!
Евгений и Анна Буслаевы
pro-mont@mail.ru
20.02.2016 09:55:00 Павлова Елена
Здравствуйте Константин Викторович.
Хочется поблагодарить всех сотрудников Швейцарской Университетской клиники, а в особенности Любимову Елену Анатольевну, Агишеву Валерию Владиславовну за внимательное отношение, бережные очень аккуратные осмотры, за добрые глаза и понимание, за четкую и грамотную консультацию. Спасибо Леониду Венидиктовичу — анестезиологу работавшему во время операции, мед.сестричке Настеньке, которая выхаживала меня после наркоза и другим сестричка которые ухаживали и помогали после операции. Отдельное спасибо Троицкой Ольге за оперативную подготовку к операции.
Уважаемый Константин Викторович, выражаю Вам искреннюю благодарность и низкий поклон за спасение моей жизни, за то что Вы подарили мне надежду на возможность стать мамой и я постараюсь ее осуществить. За Ваши золотые руки, энергичность, солнечную улыбку, опыт, талант, доброту, жизнерадостность, за доброе сердце. Я благодарю Господа Бога, что он направил меня именно в Вашу клинику. Храни Вас Господь. Простите если кого-то забыла или что-то не так написала, за многословие.
С Уважением
Павлова Елена г. Самара
elenaelena7777888@gmail.com
Профессор, д.м.н. Пучков К.В.
Сертифицирован по специальностям: хирургия, гинекология, урология, проктология, онкология.
Стаж: 32 года
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.