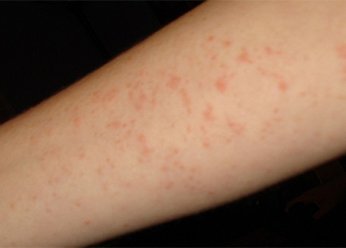
Чем лечится аллергический дерматит
Аллергический дерматит
Фирсакова
Светлана Сергеевна
Врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Аллергический дерматит – дерматологическое заболевание, возникающее при воздействии на организм определенного вещества.
Патология может проявиться в любом возрасте
Характерные особенности аллергического дерматита:
Мнение эксперта
— Существует такой миф, что люди страдающие аллергией чаще болеют инфекционными заболеваниями, потому что у них слабее иммунитет. Это ложное суждение. Устойчивость ко многим инфекциям у человека, имеющего склонность к аллергии, может быть абсолютной такой же, как и у здорового человека. Нет прямой связи между противоинфекционной защитой и аллергией.
Фирсакова Светлана Сергеевна, врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Аллергический дерматит фото
Аллергический дерматит как реакция на чернила
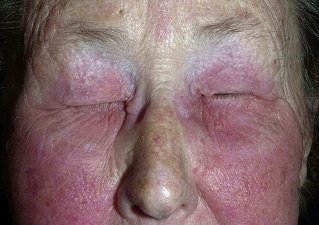
Аллергический дерматит лица
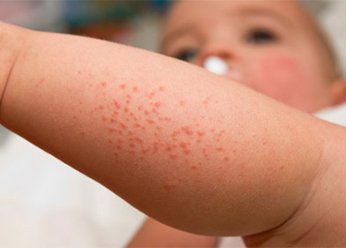
Аллергический дерматит на руках
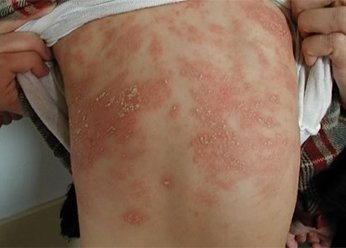
Аллергический дерматит на спине
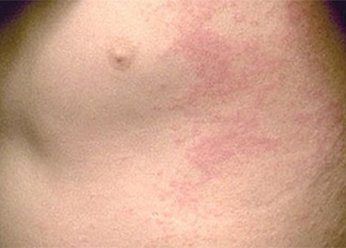
Аллергический дерматит на груди
Аллергический дерматит на руках
Причины аллергического дерматита
Причиной возникновения аллергического дерматита у разных людей является какой-то индивидуальный аллерген: им может оказаться пищевой продукт, компонент бытовой химии, бижутерия, ткань одежды и многое другое.
Довольно часто аллергический дерматит диагностируется у людей, страдающих хронической аллергией, бронхиальной астмой, крапивницей. Известна и наследственная предрасположенность к развитию болезни.
Психоэмоциональные нагрузки неспособны спровоцировать аллергическую реакцию, но они могут существенно ухудшить состояние больного.
В зависимости от аллергена различают несколько видов аллергического дерматита:
Симптомы аллергического дерматита
Клинические проявления аллергического дерматита хорошо заметны на фото (они сходны с признаками экземы) – большие красные пятна, покрытые мелкими пузырьками. Когда пузырьки лопаются, образуется мокнутие. После стихания воспалительного процесса кожа покрывается корочками, сформированными из подсыхающей жидкости и отмирающих тканей. Еще один симптом – сильный зуд, непрекращающийся даже во время сна.
При хронической форме болезни наблюдается шелушение и лихенизация – кожа утолщается, усиливается рисунок, нарушается пигментация.
Лечение аллергического дерматита
Прежде чем назначать лечение, необходимо поставить правильный диагноз и установить причину аллергического дерматита. С этой целью врач осматривает пациента, изучает историю развития заболевания, направляет на анализ крови, проводит аллергические пробы.
В некоторых случаях достаточно исключить аллерген, чтобы избавиться от проблемы. В противном случае врач назначит лекарственные препараты.
Чем лечить аллергический дерматит? Основу терапии составляют наружные противовоспалительные и увлажняющие препараты, а так же антигистаминные и десенсибилизирующие средства, устраняющие неприятную симптоматику. Длительность приема – от двух недель до 4 месяцев.
Системная терапия включает применение антигистаминных препаратов. В зависимости от выраженности заболевания, наличия/отсутствия некоторых хронических заболеваний могут назначаться препараты первых поколений (часто вызывают сонливость) или более современные средства, лишенные седативного эффекта. Обычно медикаментозное лечение аллергического дерматита включается также прием энтеросорбентов, удаляющих аллерген из пищеварительного тракта.
Кроме общего лечения, необходимо и местное. Наиболее часто применяются гормоносодержащие мази и кремы. Они быстро снимают воспаление и покраснение, избавляют от отечности и зуда. Но использовать их можно короткими курсами, обычно не более 2-3 недель. При более длительном использовании возможно развитие некоторых нежелательных побочных явлений.
В случае более длительного течения заболевания, а также для уменьшения количества лекарственных препаратов дерматологи дополняют лечение негормональными местными препаратами. Отлично зарекомендовал себя крем Лостерин, изготовленный на основе обессмоленного нафталана. Он оказывает десенсибилизирующие, отшелушивающее и антимикробное действие, снимает воспаление, устраняет боль и зуд. Благодаря миндальному маслу и Д-пантенолу он способствует регенерации клеток и заживлению ран.
В стадии мокнутия действенную помощь окажет цинко-нафталановая паста Лостерин. Она обладает подсушивающими, вяжущими, адсорбирующими, обеззараживающими, антисептическими, противовоспалительными и противозудными свойствами. К тому же паста размягчает роговой слой, что облегчает проникновение действующих веществ вглубь кожного покрова.
Препараты линии Лостерин (крем, паста, гель для душа, шампунь, крем-мыло), не содержат гормонов, красителей и отдушек. Поэтому они рекомендованы для ежедневного ухода за кожей, так как не вызывают синдрома отмены и побочных эффектов. Эти препараты способствуют предотвращению симптомов болезни и позволяют продлить период ремиссии.
Дополнительно можно делать примочки с отваром хвоща, череды, календулы, лаврового листа, цветов ромашки, корня алтея, чайной заварки. Примочки охлаждают и успокаивают кожу, подсушивают и дезинфицируют ранки. Подобное действие оказывают и ванночки.
Эффективно дополнят медикаментозное лечение физиопроцедуры (укрепляют иммунитет, повышают резистентность организма к аллергенам):
Основу меню должны составлять рисовая, гречневая и овсяная каши, легкие бульоны, обезжиренные кисломолочные продукты, мясо птиц, нежирная говядина, желтые и зеленые овощи и фрукты. Крупу перед варкой необходимо вымочить в холодной воде в течение 8-10 часов. Варить бульон нужно в 2 этапа: первый бульон сливают, так как он содержит аллергены, а в пищу используют второй, менее насыщенный.
Важен и способ приготовления продуктов. Следует питаться вареными и приготовленными на пару блюдами, жареная, запеченная и копченая пища может вызвать обострение болезни.
Пить нужно обычную и минеральную воду, некрепкий зеленый чай без сахара, отвар из череды, цветов ромашки, корешков солодки, коры черной смородины и красной калины. Лучше отказаться от кофе, какао, черного чая, молочных коктейлей, фруктовых соков, спиртных напитков, газированной воды.
Профилактика аллергического дерматита
Чтобы избежать развития рецидивов необходимо исключить воздействие аллергенов. Для поддержания гигиены рекомендуется использовать гипоаллергенные средства, например, крем-мыло, гель для душа и шампунь серии Лостерин.
Список литературы
Читайте также
Дерматит – это воспаление кожи, вызванное различными факторами. Дерматит поражает самые разные участки тела, включая грудь. Наиболее часто дерматит на груди встречается у женщин во время беременности / кормления и сопровождается покраснением кожи, сыпью, шелушением и сильным зудом.
Дерматитом называют воспаление кожных покровов, связанное с различными факторами. Это реакция кожи на те или иные раздражители. К основным симптомам можно отнести зуд, покраснение, высыпания и шелушение. Одной из разновидностей дерматита является себорейный дерматит. Чаще всего он поражает участки кожи, на которых расположено большое количество сальных и потовых желез – лицо (лоб, подбородок), волосистую часть головы, грудь. Также часто себорейный дерматит возникает на спине, что сопровождается большими неудобствами, связанными с невозможностью самостоятельно обработать воспаленный участок кожи. Кроме того, эта часть тела постоянно соприкасается с одеждой и потеет, что провоцирует дополнительное раздражение.
Себорейный дерматит – это воспаление участков кожи, на которых развиты сальные железы. Чаще всего заболевание возникает у мужчин, подростков во время полового созревания и младенцев. Себорейным дерматитом болеет 2–5 % от всего населения.
Причины возникновения дерматита могут быть разные, и одна из них — неправильное питание.
Если вы хотите избавиться от неприятных симптомов дерматита (покраснение, зуд, высыпания и т.д.), прежде всего необходимо начать со своего рациона и исключить продукты-аллергены. В этой статье мы расскажем, чем можно питаться при дерматите, а каких продуктов лучше избегать.
Дерматит: причины, виды, симптомы, лечение
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
Симптомы дерматита
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
Лечение дерматита
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.
Атопический дерматит: причины, симптомы, диета при дерматите у взрослых
Атопический дерматит – это хроническое заболевание кожных покровов воспалительного характера, протекающее с периодами обострения и ремиссии. Болезнь обычно возникает в младенческом возрасте. У взрослых часто наблюдается стабилизация состояния и длительная ремиссия, хотя отдельные проявления могут повторяться на протяжении всей жизни.
Атопический дерматит не является инфекционным заболеванием, он не передается от человека к человеку. Патология имеет наследственную предрасположенность.
Атопический дерматит принадлежит к иммуннозависимым болезням. Главным провоцирующим фактором являются мутации, которые приводят к разрушению белка, формирующего защитный барьер кожи. Это приводит к значительному водному дефициту а, как следствие, появлению аллергических реакций.
Обострения болезни возникают на фоне:
Болезнь заявляет о себе в раннем младенчестве — в возрасте от 2-3 месяцев. К школьным годам обычно отмечается улучшение состояния, рецидивы характерны в период полового созревания. Во взрослом возрасте заболевание диагностируется реже, часто развивается на фоне бронхиальной астмы.
Симптомы атопического дерматита
Клиническая картина заболевания:
Из-за сильного зуда пациент постоянно расчесывает пораженные участки, что приводит к дополнительному травмированию кожи и повышает риск попадания в организм вторичной инфекции.
Основные симптомы заболевания отрицательно сказываются на психологическом состоянии пациентов. Они становятся раздражительными, подавленными, испытывают неуверенность в себе и своей привлекательности. Пациенты также часто страдают бессонницей и синдромом хронической усталости.
Постоянное травмирование кожи несет в себе риск такого осложнения как пиодермия (бактериальная инфекция). На теле и на волосистой части кожи головы возникают гнойники. Еще одно осложнение — это присоединение вирусной или грибковой инфекции.
Диагностика и лечение
Лечение атопического дерматита осуществляет врач-дерматолог. Для диагностики проводят осмотр кожи пациента, назначают аллергические пробы, проведение гистологического исследования. Заболевание необходимо дифференцировать от псориаза, чесотки, себорейной экземы, грибковых заболеваний. Для этого анализируют характер и локализацию высыпаний.
Важной частью диагностических мероприятий является определение аллергена, который вызывает периоды обострения негативных реакций.
Лечение атопического дерматита направлено на минимизацию или полное исключение контакта с аллергеном, провоцирующим обострение. Для снятия зуда, воспаления и шелушения кожи назначают ряд медикаментозных средств. Среди них:
Все лекарственные препараты необходимо принимать исключительно по назначению врача и под его наблюдением. Самолечение опасно для здоровья.
Успех в лечении, полученный в результате приема лекарственных средств, должен подкрепляться другими методами лечения и коррекции. Пациенту показаны физиотерапевтические процедуры, такие как плазмафорез, акупунктура, лазеротерапия.
Большую роль в успешном лечении атопического дерматита играет организация правильного ухода за кожей. Поскольку в периоды обострения кожа становится чрезмерно сухой, необходимо пользоваться средствами для увлажнения и нормализации водно-липидного баланса верхнего слоя.
Ошибочно мнение, что при обострении дерматита нельзя принимать ванну. Напротив, кожа нуждается в бережном очищении и интенсивном увлажнении. Для принятия ванны нельзя использовать очень горячую воду.
Для увлажняющего эффекта лучше всего пользоваться специальными средствами-эмолентами. Они обеспечивают необходимый уровень увлажнения, питают и насыщают кожу, способствуют удержанию влаги клетками. Такой уход служит профилактикой нарушения целостности покровов и появления болезненных трещин.
Исследования доказали, что соблюдение правил специальной диеты значительно ускоряет процесс избавления от зуда и других реакций кожи. Диета при атопическом дерматите предусматривает дробное питание небольшими порциями, соблюдение питьевого режима (не менее 1,5–2 литров воды в сутки), включение в меню разнообразных блюд, приготовленных из разрешенных продуктов.
Пациентам разрешены нежирные сорта мяса и рыбы, кисломолочные продукты, капуста, огурцы, картофель, бананы, зеленые яблоки. Рекомендованы каши из перловой, гречневой, овсяной крупы с добавлением фруктов. Блюда лучше всего готовить на пару, запекать или тушить. При таком способе приготовления сохраняются витамины и полезные вещества.
Лицам, страдающим атопическим дерматитом, следует исключить из меню:
При атопическом дерматите у ребенка также важно соблюдать диету с исключением сильных аллергенов. Любой новый продукт вводят очень осторожно, небольшими порциями и следят за реакцией организма. Детям до полутора лет нужно обязательно сохранить грудное вскармливание.
Для того, чтобы достичь стойкой ремиссии, людям, страдающим атопическим дерматитом, необходимо соблюдать следующие профилактические меры:
Беременные женщины, страдающие атопическим дерматитом, должны позаботиться о профилактике заболевания у будущего ребенка. Для этого нужно воздержаться от приема ряда лекарственных препаратов, соблюдать соответствующую диету, выполнять предназначения врача.
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
Главные недостатки гормональных мазей при лечении дерматита:
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.
В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Полезная информация
Что такое аллергический дерматит?
Причины
Этот тип дерматита основан на развитии кожных реакций с участием иммунной системы. То есть, Организм человека воспринимает какой-либо действующий на него фактор или вещество, как чужеродное, что в итоге и проявляется соответствующими симптомами.
Важно помнить, что такая нетипичная реакция со временем пройти не может. Она будет проявляться постоянно в большей или меньшей степени после контактирования с повреждающим агентом, так как клетки иммунной системы “помнят” о провокаторе всегда и малейшее его воздействие приведёт к незамедлительной их активации и соответствующему ответу.
Что же может выступать в качестве провокатора развития аллергического дерматита?
Различные химические соединения (тканевые и кожные красители; краски, лаки и клей; чернила для татуировок; многочисленные косметические средства, краски для волос, парфюмерия)
Соединения никеля, хрома, входящие в состав зубных протезов, заколок для волос, украшений
Многочисленные лекарственные средства также могут быть причиной дерматитов такого типа (антибактериальные препараты, обезболивающие и многие другие), в том числе может встречаться реакция на пластырь
Пищевые продукты (из наиболее аллергенных стоит отметить яйцо, молоко, морепродукты, мёд, орехи)
Растения (сорные и культурные злаки, например, пшеница, рожь, лебеда, одуванчик; деревья, такие, как берёза, орешник, а также фруктовые, как например, слива, яблоня, вишня)
Табачные изделия и их дым
Инсектициды (химические средства, применяемые для уничтожения различных насекомых категории вредители)
Яд змей, перепончатокрылых, пауков и многих насекомых
Синтетические и натуральные полимеры (смолы, каучук, канифоль, пластические массы), которые довольно часто выступают в качестве первых причин развития данного типа заболеваний профессионального характера, то есть при непосредственном контакте в ходе работ 1


Симптомы
Как правило, аллергический контактный дерматит проявляется точно в месте воздействия повреждающего фактора, как например, раздражение кожи под наклеенным пластырем или в области контакта с ювелирным изделием. 2 Однако, в некоторых случаях аллергическая реакция выходит за пределы области воздействия провокатора, и тогда поражаются и соседние участки кожи, а в худших ситуациях и всё тело. Распространение процесса связано с переносом раздражающего вещества на другие области, как например, при трении глаз, на половые органы, и процессы повреждения кожи в виде покраснения, зуда, высыпаний располагаются и на них.
Развитие аллергического дерматита проявляется спустя некоторое время после повторного контакта с провокатором. Связано это с тем, что в основе данного процесса лежит реакция иммунной системы замедленного типа. 1 А это означает, что не всегда реакция организма наступает сразу же, что порою и связано с трудностями определения причин.
Типичные симптомы – это зуд и жжение в поражённой аллергеном области. Кожа становится красной, может отекать с формированием волдырей. Нередко даже могут сформироваться пузырьки (везикулы), болячки (папулы), волдыри (будто вздутие кожи) и большие пузыри с влажными участками, корками. 1
Примеры аллергического дерматита:
Осложнения
Как уже упоминалось, не всегда процесс такой аллергической реакции остаётся локализованным и не выходит за пределы воздействуемой области, например, ремешка часов на руке, кольца или духов, в местах распыления духов на кожу шеи. Порою при тяжёлых реакциях симптомы распространяются дальше по телу и это, безусловно, уже считается осложнением.
Также опасно, если выявленное и потенциально опасное вещество попадает в организм через пищеварительную систему. Это касается, например, аллергического дерматита, вызванного пищевыми продуктами. В таких случаях процесс практически всегда обширный и затрагивает не одну анатомическую область тела человека. Он сопровождается появлением покраснений по всему телу, выступают зудящие элементы.
Одним из вариантов осложнений считается фотосенсибилизация, то есть связана с солнцем. Она возникает в результате воздействия на кожу какого-то раздражающего агента, например, антибактериального мыла, и проявляется лишь после попадания на все обработанные им участки солнечных лучей. При других ситуациях без солнца, например, в пасмурную погоду, такие фотоконтактные дерматиты не проявляются. 4
Диагностика
Для подтверждения диагноза врачу порою достаточно всего лишь подробного опроса пациента, внимательного осмотра кожных изменений, выяснения кем работает, с какими веществами был контакт, и когда возникла реакция. 4 Довольно часто пациенты сами отмечают и предполагают, что стало причиной аллергической реакции.
В случае тяжело протекающих реакций со стороны организма, постоянно повторяющихся обострений желательно определение уровня общего иммуноглобулина E в организме, а также постановка кожных проб, проведение патч-тестов. 4 Именно благодаря последнему исследованию удаётся точно и наиболее достоверно определить причину дерматитов. Так как, мы прекрасно понимаем, что лечение не будет эффективным, когда провоцирующий агент так и остаётся неопознанным и тем более не исключён из жизни пациента.
Лечение
Самое важное на этапе лечения – это удалить аллерген, полностью исключить его из своего рациона, если это какие-либо продукты питания, или из своего обихода, если это стиральный порошок или какой-то косметический продукт. 1 Важно помнить: одно и то же вещество может на этикетке обозначаться совершенно по-разному. И если вы знаете на что конкретно у вас аллергия, например, на какое-то химическое соединение, то надо тщательно изучать состав используемого продукта, знать все его синонимы, чтобы в очередной раз не спровоцировать развитие нежелательных последствий.


Если предстоит контакт с предполагаемой причиной ваших аллергических реакций, и он неизбежен (например, работа мастером по покрытию ногтей или парикмахером), то необходимо максимально защитить себя от нежелательных эффектов: применять меры индивидуальной защиты, будь то маска или перчатки. Также стоит уточнить у вашего эксперта по технике безопасности, если предполагаемый раздражающий фактор связан с вашим родом деятельности, о возможности проникновения химического реагента сквозь ткань и развитии очередного дерматита. 4
Лечение дерматита назначается врачом и зависит в первую очередь от типа реакции организма, в частности кожи, а также от общего самочувствия пациента. Если процесс лишь накожный и занимает небольшую область контакта, то врач может определить, что достаточно только наружного лечения. Оно может ограничиться гормональной мазью или кремом, смягчающими средствами. Для снятия зуда могут быть рекомендованы медикаменты с противоаллергическим действием внутрь. 1


Если наблюдается присоединение вторичной инфекции, то врач добавляет к лечению соответствующие препараты с антибактериальными компонентами. Вторичная инфекция может проявлять себя в виде наличия гнойных пузырьков и корочек. 1
При развитии тяжёлой формы аллергического контактного дерматита, которая может проявляться распространением высыпаний по всему телу, нарушением работы органов дыхания в виде, например, затруднения дыхания, врач может назначить коротким курсом гормональные препараты внутрь для снятия острого процесса. 5 Если это необходимо, то лечение также может включать дезинтоксикационную терапию (внутривенное капельное введение реологических растворов), средства с адсорбирующим эффектом. 4
Лечение у взрослых
У взрослых этапы лечения основываются на 3 основных моментах:
Как правило, одновременно рекомендуется соблюдение диеты с ограничением продуктов, которые способны провоцировать усиление имеющейся аллергической реакции. Связано это с тем, что организм в этот период может быть агрессивно настроен в отношении вполне безобидных для него ранее продуктов. К таким продуктам могут относиться шоколад, яйцо, клубника, томаты, консервированная пища, сыры, а также продукты со специями и вкусовыми добавками. 6
Если же состояние тяжёлое, аллергическая реакция ярко выражена и распространена, то в таких ситуациях процесс полного выздоровления, разумеется, затягивается. В некоторых случаях (например, при нарушении работы органов дыхания) рекомендуется госпитализация в отделение больницы для наблюдения и предупреждения возможных осложнений.


Лечение и его продолжительность в основном зависят от типа реакции кожного покрова, механизма воздействия и поступления раздражителя в организм человека. И, если это только местная реакция и кратковременный контакт, то и терапия будет относительно непродолжительной по времени.
Лечение у детей
Аллергический дерматит у ребёнка лечится так же, как и у взрослого. Безусловно, дозы назначаемых врачом лекарственных средств обязательно применяются только по возрасту.
В первую очередь рекомендуется попытаться выявить, на что так могла среагировать кожа и максимально быстро исключить этот продукт из рациона или предмет из обихода. Важно на период терапии исключать из питания и продукты с высокой способностью провоцировать развитие аллергии. 6
Если необходимо применение и наружного лечения, то оно также назначается врачом, выполняется строго по показаниям и на непродолжительный срок, как правило, до снятия симптомов.
В качестве наружных препаратов могут использоваться:
Родителям стоит запомнить, на что конкретно у ребёнка произошло развитие аллергического дерматита и в будущем не допускать повторного его появления. По возможности, рекомендуется выполнять специальные диагностические исследования для подтверждения реакции на предмет или продукт (к ним относят постановку кожных проб, патч-тестов). 4
Лечение у новорожденных
Развитие болезни связано с функциональной незрелостью и в некотором роде даже с беззащитностью кожного покрова и всего организма в целом в отношении окружающих его веществ, предметов и в целом среды. Очень важно максимально оберегать и защищать кожу деток в столь трепетном возрасте. Если необходимо применение каких-то наружных уходовых средств, то обязательно обращайте внимание на возраст, с которого рекомендуется его использовать. Если вы замечаете непонятные высыпания на теле ребёнка и можете связать их с чем-то, то тот провоцирующий фактор необходимо непременно удалить из обихода новорожденного и сообщить об этом лечащему врачу.


Наиболее яркий пример диагноза аллергический дерматит – это появление сыпи на теле новорожденного, находящегося на грудном вскармливании после употребления мамой в пищу шоколада, молочных продуктов.
В тяжёлых ситуациях, когда процесс занимает всю поверхность тела, возможно, врач назначит гормональное лечение данного вида дерматита в виде уколов или капельниц медикаменты против аллергии внутрь курсом на период наличия высыпаний. 5
Дерматит: причины, виды, симптомы, лечение
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
Симптомы дерматита
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
Лечение дерматита
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.
Атопический дерматит, как лечить и можно ли вылечить хронический атопический дерматит
Врачи-специалисты отвечают на часто задаваемые вопросы пользователей.
Врачи-специалисты отвечают на часто задаваемые вопросы пользователей:
Что такое атопический дерматит?
Атопический дерматит – это одно из самых распространенных заболеваний аллергического характера, проявляющееся в тяжелой форме, поражая кожу. Заболевание дерматитом обусловлено генетически и, к сожалению, является хроническим. Проявления атопического дерматита достаточно типичны.
Основным клиническим симптомом атопического дерматита можно считать кожный зуд. Он встречается во всех возрастных группах.
Заболевание атопическим дерматитом является местным проявлением внутренних нарушений в иммунной системе.
При диагнозе атопический дерматит, прежде всего, лечение должно иметь комплексный характер и способствовать нормализации общих функций иммунной системы. В связи с этим, ключевая роль при лечении атопического дерматита должно отводиться иммунотропным препаратам или, по-другому – иммуномодуляторам.
Во врачебной практике, для лечения атопического дерматита, не первый год применяется препарат Тимоген, который выпускается в форме крема,спрея для носа, а также – в парентеральной форме.
(Информация о применении Тимогена для специалистов)
Хоть в медицине и был сделан огромный шаг вперед в этой области, вопрос о том, как же лечить атопический дерматит, по-прежнему стоит достаточно остро. Проблема лечения дерматита является серьезное и требует как совместной работы врача с пациентом, так и поддержки больного со стороны членов его семьи.
Как проявляется атопический дерматит?
Обычно первые проявления атопического дерматита начинаются в детстве. Тем не менее, известны случаи, когда атопический дерматит давал о себе знать и в более позднем возрасте.
У половины больных первые признаки атопического дерматита возникают уже на первом году жизни. Из них у 75% первые симптомы можно обнаружить в возрасте от 2 до 6 месяцев. Более редкими являются случаи, когда у пациентов обнаруживают дерматит в период от года до 5 лет жизни. Наиболее редким случаем является появление клинической картины в 30-летнем возрасти или даже в 50-летнем.
Лица мужского пола, по статистике, являются более подверженными заболеванию атопическим дерматитом.
На всех стадиях атопического дерматита отмечается интенсивный кожный зуд, а также повышенная кожная реактивность к разным раздражителя.
Обычно зуд является предшественником кожной сыпи и меняет свою интенсивность в течение дня, усиливаясь к вечеру.
Впоследствии зуда на коже возникают неприятные высыпания, отеки и расчесы.
Атопический дерматит у детей
Диагностика и симптомы атопического дерматита у детей
Понятие “атопический дерматит” не слишком распространено вне медицинских кругов. В простонародье дерматит обычно называют диатезом, в медицине, тем не менее, такого понятия не существует. При этом различают стадии атопического дерматита: самую раннюю, младенческую, которую и называют диатезом, детскую, а также подростково-взрослую (позднюю).
Младенческая, самая ранняя стадия, – это период до 2-х лет. На коже ребенка появляются пятна красного цвета, локализованные чаще всего на лице (на щеках и на лбу). Протекает дерматит достаточно остро: пораженные участки намокают, возникает отечность, образуются корочки. Кроме лица, дерматиту могут быть подвержены и другие участки тела (ягодицы, голени, волосистая часть головы). Острую стадию характеризует покрасневшая кожа и папулезные элементы (кожные бугорки).
Период обострения дерматита характеризуется тем, что папулы и красные пятна в основном появляются в кожных складках, за ушами, на поверхности локтевых или коленных суставов. Кожа становится сухой и начинает шелушиться. В последствии, у ребенка появляется, так называемое, “атопическое лицо”. Усиленная пигментация вокруг глаз, дополнительные кладки на нижнем веке, а также тусклые цвет кожи характеризуют “атопическое лицо”.
Если же стадия атопического дерматита не является обостренной, то чаще всего дерматит проявляется в виде сухости кожных покровов, а также трещин на коже на тыльных поверхностях кистей и в области пальцев.
Осложнения атопического дерматита у детей
Атрофия кожи, наряду с присоединением бактерий пиодермии, при атопическом дерматите, являются одними из наиболее частых осложнений.
Стоит помнить, что при лечении атопического дерматита, следует избегать расчесываний кожи, так как они нарушают барьерные и защитные свойства кожи, сказываясь достаточно пагубно. Интенсивное расчесывание может способствовать развитию микробных инфекций и возникновению грибковой флоры.
При пиодермии на коже образуются гнойнички, которые через какое-то время подсыхают, а на их месте образуются корочки. Высыпания могут быть локализованы совершенно разнообразно. Бактерии пиодермии вызывают повышение температуры и нарушение общего самочувствия у человека.
Еще одно довольно часто возникающее при атопическом дерматите осложнение – это вирусная инфекция. На коже появляются пузырьки, наполненные прозрачной жидкостью. Провоцирует это явление вирус герпеса, который является возбудителем, так называемой, простуды на губах. Подобные высыпания часто образуются в области воспалительных очагов, но также могут поражать и здоровую кожу или слизистую оболочку (полости рта, половые органы, глаза, горло).
Грибковое поражение также является частым осложнением при атопическом дерматите. Чаще всего от грибка страдают ногти, волосистая поверхность головы и кожный складки. Это характерно для взрослых. В детском возрасте же чаще всего грибок поражает слизистую оболочку полости рта.
И бактериальные, и грибковые поражения могут иметь место одновременно.
Примерно у 80% пациентов, которые страдают атопическим дерматитом, нередко возникает бронхиальная астма или ринит аллергического характера. Обычно это происходит в позднем детском возрасте.
Лечение атопического дерматита у детей
Задаваясь вопросом о том, как лечить атопический дерматит, в первую очередь, стоит помнить, что лечение не следует начинать самостоятельно. Для установления точного диагноза и назначения лекарственных препаратов стоит обратиться к врачу. Это обусловлено тем, что ряд серьезных заболеваний имеет очень схожие с дерматитом симптомы. Самостоятельное лечение может поставить здоровье и даже жизнь ребенка под угрозу.
Более того, не стоит самостоятельно продлевать курс лечения лекарственными препаратами. Побочные действия имеют любые лекарственные препараты, и, даже если они помогают справиться с недугом, при неправильной методике лечения, эти побочные действия могу дать о себе знать.
Общие принципы или как лечить атопический дерматит:
Также следует помнить, что при обострение дерматита, методики лечения отличаются от тех, что рекомендованы при обычном течении болезни.
И помните, что атопический дерматит (АД) – это хроническое заболевание, которое требует достаточно длительного лечения, даже если обострение заболевания отсутствует.
Гипоаллергенная диета при атопическом дерматите у детей
Важно помнить, что только врач может поставить точный диагноз и назначить адекватное лечение.
При этом вылечить атопический дерматит полностью невозможно, так как это хроническое заболевание. Тем не менее, существуют методы и средства, способные уменьшить покраснения и устранить зуд.
Прежде всего, стоит попытаться устранить аллерген, который может вызывать у ребенка негативную реакцию.
Принимая во внимание степень обострения дерматита, нужно обуспечивать бережный уход за кожей малыша.
Возможны случаи, когда аллергические воспаления протекают без явных клинических воспалений, при этом изменяются свойства кожи. Влажность и проницаемость кожи страдают в первую очередь. Для устранения симптомов хорошо помогает лечебная косметика. Нарушенные свойства кожных покровов хорошо восстанавливаются с помощью витаминизированной косметики.
Важное место занимает особая диета, при лечении дерматита. В периоды обострения за питанием следует следить особо внимательно. Смягчить диету можно, если нет обострения заболевания.
Сохранение грудного вскармливания на максимально долгий срок (не менее 6 месяцев) является ОЧЕНЬ ВАЖНЫМ элементом для здоровья ребенка. Продукты, способные вызвать обострение аллергии, мама должна исключить из рациона.
Новорожденного ребенка, как и в первый год его жизни, важно правильно купать. Мылом пользоваться нельзя. Рекомендуется использовать специализированные шампуни, а лучше – лечебные.
Молочный белок, яйца, рыба, арахис и соя – это одни из наиболее распространенных аллергенов. Нужно не забывать, что, даже если вы не подвержены этому, существует потенциальный риск развития пищевой аллергии у ребенка.
В разном возрасте проявления аллергии различны. На первом-втором году жизни у детей явно преобладает пищевая аллергия.
У маленьких детей лечение пищевой аллергии – достаточно сложный процесс. Для ребенка и его мамы, в период кормления, необходимо грамотно подобрать диету – это один из главнх принципов, помогающих лечению атопического дерматита.
Профилактика атопического дерматита у детей
При профилактике и лечении атопического дерматита существуют два основных принципа: это создание гипоаллергенной среды, для устранения контакта с аллергенои и, конечно же, соблюдение особой диеты. Если не следовать данным принципам, эффективность лечения снижается в значительной степени.
По сути, построение гипоаллергенной среды – это соблюдение особого образа жизни. Главное целью является устранение факторов, которые потенциально могут вызывать раздражение кожи, провоцируя тем самым обострение дерматита.
Для профилактики атопического дерматита и создания гипоаллергенной среды существуют следующие рекомендации:
Отдых с ребенком больным атопическим дерматитом
Ребенку, оторый болет атопическим дермтаитом, нельзя загорать – об этом стоит помнить родителям. Распространенной ошибкой является пребывание больного на солнце в течение длительного времени. Несмотря на то, что это может привести ко временным улучшениям, в дальнешем, сильное оюбострение заболевания практикчески неизбежно.
Для больных атопическим дерматитом благоприятным является побережье Азовского моря и другие места отдыха с теплым, но сухим климатом.
Что вызывает обострение дерматита? Какие факторы, провоцируют рецидивы?
Диета и образ жизни больных с атопическим дерматитом
У больных атопическим дерматитом в еде не должны пристутствовать аллергены, а диета должна быть специальная, строго предписанная врачом.
Существуют продукты, употребление которых следует свести к минимуму при дерматите:
– Строго не рекомендуется употребление морепродуктов, шоколада,цитрусовых, орехов, рыбы, кофе, майонеза, баклажанов, горчицы, специй, томатов, красного перца, молока, яиц, сосисок, колбас, грибов, газированных напитков, клубники, земляники, меда, арбузов, ананасов.
– Категорически запрещен алкоголь.
Разрешенные при атопическом дерматите продукты:
– Можно: крупяные и овощные супы; вегетарианские супы; масло оливковое; масло подсолнечное; отварной картофель; каши из гречневой, рисовой, овсяной круп; молочнокислые продукты; огурцы; петрушку; чай; отрубной или цельнозерновой хлеб; сахар; укроп; яблоки печёные; биойогурты без добавок; однодневный творог; простоквашу компот из яблок или из сухофруктов (кроме изюма).
Все факторы, которые усиливают потение и зуд (например, физическая нагрузка) стоит избегать. Нужно контролировать воздействие температуры и влажности, избегая их крайних значений. Влажность воздуха, которая считается оптимальной – 40%. Сушка вещей должна проходить вне комнаты, где находится больной. Больны противопоказан оносить одежду из грубых тканей. Перед ноской новой одежды ее необходимо тщательно простирывать.
При стирке одежды и постельных принадлежностей нужно стараться использовать минимальное количество кондиционера для белья, после чего белье нужно дополнительно прополоскать. Стоит исключить использование средств личной гигиены, содержащих спирт.
По возможности следует избегать стрессовых ситуаций.
1-2 раза в неделю следует проводить смену постельного белья. Очень важно обеспечить устранение источников скопления пыли и плесени. Телевизор, компьютер, бытовую технику из спальни больного атопическим дерматитом следует убрать. Легкая влажная уборка проводится 1 раз в день, генеральная уборка не реже 1 раза в неделю.
Очень рекомендовано на кухен разместить вытяжку. В спальне полезно установить очиститель воздуха. Кондиционеры с фильтром на выходе хороши в жаркое время года.
В доме, где находится больной, нельзя курить.
При дерматите большое внимание следует уделять водным процедурам. Не стоит пользоваться обычным мылом, предпочтительнее всего использовать масло для душа или лечебный шампунь.
После душа больному обязательно необходимо смазать кожу увлажняющими средствами.
Длительное пребывание на солнце противопоказано всем страдающим от дерматита пациентам.
Не стоит ни в коем случае расчесывать и растирать кожу, иначе все соредства для лечения атопического дерматита будут неэффективны.
Реально ли вылечить атопический дерматит?
К сожалению, заболеванию атопическим дерматитом, способствует множество факторов. Обычно атопический дерматит обусловлен генетической предрасположенностью. Кроме того, на его развитие оказывают влияние факторы окружающей среды. Под влиянием иммунологической реакции организма нарушается функциональное состояние кожного барьера, изменяется реактивность сосудов и нервов, что отражается в виде описанных ранее симптомов.
Атопический дерматит– хроническое заболевание. Несмотря на развитие медицины, к сожалению, вылечить атопический дерматит нельзя, но вполне реально контролировать его течение.
Где отдыхать больным атопическим дерматитом?
Больным атопическим дерматитом показан сухой морской климат.
Сравнение препаратов для лечения атопического дерматита
Препарат: Элоком крем/мазь/лосьон
Состав, действие препарата: Глюкокортикостероид – мометазон; потивовоспалительное, противозудное
Показания к применению:
Дерматит, простой лишай, солнечная крапивница; использовать только по назначению врача и при строгом соблюдении инструкции
Побочные эффекты / особые рекомендации:
Не рекомендован детям до 2 лет, беременным и кормящим женщинам, не рекомендуется использовать более 2 недель, при длительном использовании может возникнуть подавление функции гипоталамо-гипофизарно-надпочечниковой системы, а также симптомы надпочечниковой недостаточности после отмены препарата, следствие этого у детей замедление роста.
Препарат: Адвантан мазь/мазь жирная/крем/эмульсия
Состав, действие препарата: Глюкокортикостероид Метилпреднизалона ацепонат; противозудное; противовоспалительное
Показания к применению:
Дерматит, экзема, термические и химические ожоги; использовать только по назначению врача и при строгом соблюдении инструкции
Побочные эффекты / особые рекомендации:
Не рекомендован детям до 2 лет, беременным и кормящим женщинам, не рекомендуется использовать более 2 недель, при длительном использовании может возникнуть подавление функции гипоталамо-гипофизарно-надпочечниковой системы, а также симптомы надпочечниковой недостаточности после отмены препарата, следствие этого у детей замедление роста.
Препарат: Тимоген крем
Состав, действие препарата: Тимоген – иммуностимулятор; вследствие восстановления иммунитета клетки оказывает противовоспалительное, противозудное, регенерирующее, заживляющее действия
Показания к применению:
Дерматит, Дерматит, осложненный вторичной инфекцией, экзема, механические, термические и химические травмы кожных покровов.
Побочные эффекты / особые рекомендации:
В редких случая возможны аллергические реакции на вспомогательные вещества.
Препарат: Нафтадерм линимент
Состав, действие препарата: Линимент нафталанской нефти; противозудное, противовоспалительное, антисептическое, смягчающее, болеутоляющее
Показания к применению:
Псориаз, экзема, атопический дерматит, себорея, фурункулез, раны, ожоги, пролежни, радикулит, невралгия
Побочные эффекты / особые рекомендации:
Выраженная анемия, почечная недостаточность, гиперчувствительность, склонность к кровоточивости слизистых, только после консультации при беременности и кормлении грудью и применение у детей, пачкает белье, имеет своеобразный запах, может возникнуть сухость кожи
Препарат: Элидел крем
Состав, действие препарата: пимекролимус- иммуносупрессант, противовоспалительное, противозудное
Показания к применению: Атопический дерматит, экзема
Побочные эффекты / особые рекомендации:
С осторожностью применять беременным и кормящим грудью женщинам, а также детям до 2 лет, при ослаблении иммунитета возникает опасность появления инфекций и иммунодефицита организма.
Не нашли ответа на вопрос?
Задайте вопросы по применению Тимогена врачу онлайн, и вы получите профессиональный ответ специалиста. Исследовательский отдел Цитомед ведет исследования и разработку препаратов для лечения атопического дерматита.