Чем лечится головная боль напряжения
Головные боли напряжения: как распознать и избавиться
Головные боли напряжения (ГБН) – наиболее распространенный вид головной боли. От них по разным данным страдает 30—78% людей во всем мире, в то время как более известные мигрени наблюдаются только у 8—20%. Чаще они наблюдаются у женщин старше 20 лет, хотя нередко встречаются даже у школьников. Но крайне редко впервые ГБН возникают после 50 лет.
Головные боли напряжения относятся к первичным формам головных болей или цефалгий и не обусловлены органическими изменениями в головном мозге и кровеносных сосудах. Но, несмотря на доброкачественность происхождения, боль в голове значительно ограничивает человека, снижает его работоспособность и качество жизни в целом. Поэтому она не менее других видов цефалгий требует получения консультации невролога и грамотного лечения.
Ранее ГБН рассматривались в качестве психогенного расстройства и их называли болями мышечного напряжения или стрессовой цефалгией. Но проведенные исследования показали, что они все же имеют нейробиологическое происхождение.
Виды и причины
Головные боли напряжения делят на:
Во всех случаях приступ может длиться как несколько минут, так и затягиваться на несколько суток.
Приступ ГБН может протекать с напряжением или без напряжения мышц головы, шеи и лица. В первом случае будет дополнительно наблюдаться болезненность в них.
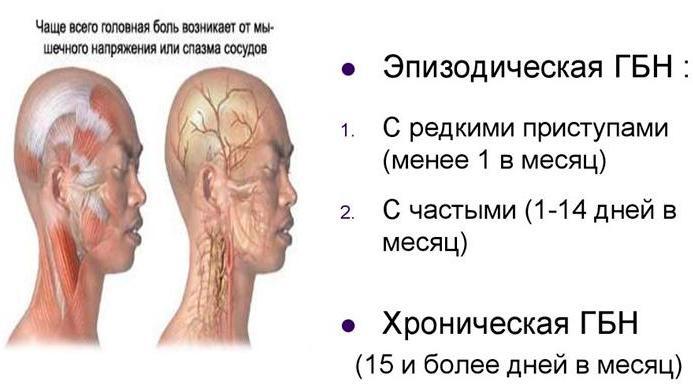
Таким образом, ГБН в основном делят по частоте возникновения. Чаще всего неврологи сталкиваются со случаями частых эпизодических и хронических головных болей напряжения. Причем частые эпизодические боли склонны трансформироваться в хронические. Этому способствуют:
Основной причиной возникновения головных болей напряжения является эмоциональный стресс. Несколько реже они обусловлены продолжительным пребыванием в статической позе, провоцирующей напряжение перикраниальнх мышц. Но последнее может быть и следствием патологий шейного отдела позвоночника, которые нередко провоцируют рефлекторное спазмирование мышечных волокон. В таком случае дополнительно могут присутствовать боли в шее.
Остеохондроз шейного отдела позвоночника – крайне распространенное заболевание, характерное для представителей сидячих профессий. Происходящие при нем изменения в межпозвоночных дисках приводят к развитию воспалительного процесса и появлению болезненных ощущений, что вызывает развитие мышечно-тонического синдрома. Это запускает порочный круг развития ГБН. При отсутствии лечения патологические изменения в дисках прогрессируют, что может приводить к компрессии спинномозговых корешков и развитию неврологических осложнений, одним из которых становятся сильные боли в затылке.
Иногда наблюдается сочетание мигреней и эпизодических ГБН. Но в основном больные могут отличить самостоятельно один приступ от другого.
Как проявляются головные боли напряжения
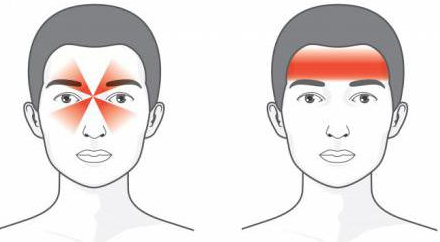
При ГБН голова болит с двух сторон в висках, затылке, области темени. Сами боли носят давящий или сжимающий характер, но не пульсирующий. Они редко становятся сильными, мучительными. Чаще всего наблюдается боль легкой или умеренной интенсивности. Часто пациенты описывают свои ощущения, как «сдавление головы обручем», «опоясывающую боль вокруг висков», «давящую боль, как шлем или каска». Они могут возникать:
Приступ начинается постепенно, хотя при серьезном эмоциональном потрясении способен развиваться резко. Он может сопровождаться:
Но ГБН не лишает человека работоспособности полностью, хотя и отрицательно сказывается на ней. Также характерной чертой головных болей напряжения является улучшение состояния при испытании положительных эмоций, во время приятных занятий, отдыха, расслабления. В отдельных случаях даже переключение внимания с одной задачи на другую, более приятную приводит к уменьшению выраженности боли в голове.
Когда болит голова, часть пациентов замечает преходящий или постоянный дискомфорт, ощущение напряжения в области затылка, задней поверхности шеи и надплечий. Иногда мышцы этих зон настолько напряжены, что возникают откровенные боли. Подобное называют синдромом «вешалки для пальто» и обусловлено в основном продолжительным пребыванием в статической позе со склоненной головой. Выраженность напряжения мышц нарастает по мере увеличения интенсивности и частоты приступов головной боли.
ГБН отличаются от мигреней отсутствием ощущения пульсации, двусторонностью процесса, а также отсутствием тошноты, рвоты, выраженной светобоязни и непереносимости громких звуков. Хотя иногда все же возможно возникновение незначительной повышенной чувствительности к свету и звукам.
Несколько тяжелее протекают хронические ГБН. Хотя приступы проходят с теми же симптомами, их высокая частота изматывает человека. Это сказывается не только на его способности выполнять повседневные обязанности, но и отражается на психологическом состоянии, провоцируя раздраженность, повышение уровня тревожности, нарушения сна, тоску, депрессивные расстройства. Все это в комплексе существенно снижает качество жизни больного.
ГБН нужно дифференцировать от головной боли при вегето-сосудистой дистонии (ВСД). В последнем случае, помимо того, что болит голова, пациенты отмечают головокружение, ощущение сердцебиения, повышенную потливость ладоней, дрожь в руках, покалывание в груди, затруднение дыхания или только часть их этих симптомов. При ВСД нередко наблюдаются предобморочные состояния или даже потеря сознания.
Диагностика ГБН
Если часто болит голова, обязательно нужно обратиться к неврологу. Хорошо бы подготовиться к визиту к специалисту и заранее начать вести дневник, в котором стоит отмечать все эпизоды головных болей, описывать их характер, силу, локализацию и факторы, предшествующие их появлению. Также стоит записывать, что помогло купировать приступ.
ГБН имеют достаточно характерные симптомы, которые позволяют в большинстве случаев дифференцировать их от других нарушений, в том числе органических поражений головного мозга, уже на первой консультации. Для этого врач изначально опрашивает пациента и предлагает ему на специальной шкале отметить интенсивность болезненных ощущений или устно оценить их выраженность от 1 до 10, т. е. используется методика ВАШ.
При определении типа головной боли обязательно проводится оценка по шкале ВАШ (визуально-аналоговой шкале). Для ГБН типично получение показателя до 6 баллов, обычно в пределах 3—5.
Основными отличительными чертами головных болей напряжения являются:
О ГБН свидетельствует наличие болей, отвечающих как минимум 2-м из следующих параметров:
Дополнительными диагностическими признаками головных болей напряжения являются:
Уже это позволяет с высокой долей вероятности утверждать наличие головных болей напряжения. Но в рамках первичного осмотра обязательно проводится исследование перикраниальных мышц, а также оценка неврологического статуса. Для этого врач легко надавливает и совершает мелкие вращательные движения вторым и третьим пальцем на лоб, виски, область жевательных, трапециевидных и других мышц головы и шеи. В ходе этого он может обнаружить мышечные уплотнения, а пациенту нужно сообщать о выраженности болевых ощущений по десятибалльной шкале. Также в ходе осмотра проводятся специальные неврологические тесты. Этого обычно достаточно для диагностики ГБН и подбора соответствующего ситуации лечения.
ГБН редко сопровождается другими неврологическими расстройствами.
Если в ходе осмотра и опроса пациента обнаружены другие симптомы, нехарактерные для головных болей напряжения, назначаются дополнительные методы исследования:
С их помощью удается обнаружить другие нарушения, которые могут сопутствовать ГБН и ухудшать состояние больного, в частности остеохондроз, атеросклероз, синдром позвоночной артерии, ВСД.
Лечение головных болей напряжения
Тактика лечения ГБН определяется индивидуально неврологом. Врач учитывает частоту возникновения приступов, их силу, наличие сопутствующих расстройств, психологическое состояние больного. При частых эпизодических и хронических ГБН всегда требуется комплексный подход, призванный разорвать звенья порочного круга развития болей и нормализовать как психоэмоциональное состояние пациента, так и устранить чрезмерное мышечное напряжение и сами боли.
При разработке тактики лечения невролог руководствуется следующими основополагающими принципами:
Поэтому пациентам с головными болями напряжения рекомендована не только медикаментозная терапия, но и немедикаментозные методы, в частности психотерапия, лечебный массаж и мануальная терапия, физические нагрузки, в особенности посещение бассейна, занятия йогой и т. д.
При назначении лечения больному обязательно разъясняется природа возникновения приступов головной боли и акцентируется внимание на роли эмоциональных факторов, а также чрезмерного напряжения мышц головы и шеи. Поэтому очень важно научиться избегать подобных нежелательных воздействий, т. е. стараться не вступать в конфликты, спокойнее реагировать на различные жизненные обстоятельства, а также регулярно делать перерывы в работе, а если она связана с длительным пребыванием в статическом напряженном положении.
Если пациент замечает снижение остроты зрения, напряжение глаз во время работы за компьютером, чтения и т. д., ему необходима консультация офтальмолога. При наличии показаний назначаются очки, которые необходимо обязательно надевать во избежание зрительного перенапряжения.
Медикаментозная терапия
Фармакотерапия ГБН включает не только обезболивающие, которые стоит принимать для купирования приступа, но и ряд других препаратов, направленных на устранение спазма мышц и нормализацию психоэмоционального состояния. Все они подбираются строго индивидуально с учетом сопутствующих патологий и других особенностей. Чаще всего пациентам назначаются:
Продолжительность лечения головных болей напряжения составляет не менее 3 месяцев. В большинстве случаев курс занимает 4 месяца, реже его продлевают до 6-ти месяцев. Если же прекратить терапию раньше, резко возрастает вероятность возвращения приступов с прежней силой.
Если головные боли напряжения сочетаются с мигренями, дополнительно назначаются β-блокаторы, блокаторы кальциевых каналов и др.
Для купирования приступа рекомендуется принимать обезболивающие препараты, в частности НПВС и комбинированные средства. Это:
Но главным правилом использования анальгетиков, является их применение не более 10 раз в месяц! Это необходимо, чтобы избежать развития лекарственного абузуса и обусловленного им головной боли. Но применять подобные препараты следует с большой осторожностью при наличии заболеваний органов ЖКТ, в частности гастрита, язвенной болезни желудка и двенадцатиперстной кишки. Пероральные средства из группы НПВС оказывают раздражающее действие на слизистые оболочки органов желудочно-кишечного тракта, т. е. отличаются ульцерогенным действием. Это может спровоцировать обострение хронических гастроэнтерологических патологий и стать причиной появления болей в животе разной степени интенсивности.
Даже при редких приступах головной боли напряжения пациентам с заболеваниями ЖКТ следует обращаться к врачу для индивидуального подбора обезболивающего препарата.
Уменьшить болезненность так же помогают:
Психотерапия
Поскольку ГБН очень часто связаны с расстройствами и нестабильностью психологического состояния, рекомендуется получить консультацию психотерапевта и следовать его рекомендациям. Индивидуально подобранные психотерапевтические методики помогают устранить основной триггер развития приступов или снизить его влияние на самочувствие человека.
В частности при головных болях напряжения хорошо себя зарекомендовала когнитивно-поведенческая терапия. Она базируется на принципах когнитивной и поведенческой терапии и позволяет научиться обнаруживать, объективно оценивать и правильнее реагировать не только на внешние раздражители, но и на собственные мысли. В результате регулярных практик человек развивает новые, более совершенные способы поведения, которые впоследствии трансформируются в полноценные поведенческие модели и уже не требуют столь тщательного самоконтроля и самоанализа.
Лечебный массаж
Процедура лечебного массажа является эффективным и безопасным способом расслабления и лечения головных болей напряжения. Он практически не имеет противопоказаний и может проводиться даже при беременности и детям.
При лечебном массаже специалист воздействует на мышцы спины и шеи, что приводит к активизации кровообращения, ускорению обмена веществ, а также способствует улучшению работы нервной системы и устранению застойных процессов. Квалифицированный врач может добиться полного расслабления перенапряженных мышц воротниковой зоны, а положительные эмоции, испытываемые пациентом во время сеанса, приводят к выбросу эндорфинов и устранению психологического напряжения.
При этом грамотное воздействие на перикраниальные мышцы позволяет ускорить процесс их восстановления и повышения эластичности волокон, что позволяет устранить хронический спазм и быстро добиться улучшения самочувствия. Это же дает возможность устранить раздражение нервов сжатыми мышцами и избежать хронизации головных болей. Дополнительными положительными свойствами лечебного массажа являются повышение работоспособности и повышение качества сна.
В своей работе специалист использует разные методы воздействия, включая поглаживание, растирание, разминание и вибрацию. Их применение в индивидуально определенном порядке и силой позволяет получить выраженный эффект, заметный уже после первого сеанса.
Мануальная терапия
Лечебный массаж и мануальная терапия – не одно и то же, а основное отличие между этими методами заключается в глубине воздействия и применяемых методиках. При ГБН могут использоваться оба метода как вместе, так и по отдельности.
Мануальная терапия подразумевает глубокую проработку мышц, суставов и связок, в частности позвоночного столба. Она показана даже при отсутствии патологий позвоночника, а при их наличии – незаменима. Столь высокая значимость мануальной терапии объясняется тем, что работа всех органов зависит от состояния спинного мозга и отходящих от него спинномозговых корешков, которые и защищаются позвоночником. Поэтому воздействие на него и восстановление правильного положения позвонков, межпозвонковых дисков, устранение малейших деформаций при дополнительной проработке мышц спины и шеи способствует улучшению работы всех органов, самочувствия, настроения и уменьшению тревожности.
Особенно важна мануальная терапия спины и шеи при диагностировании остеохондроза, сопровождающего ГБН или ставшего причиной их возникновения. Также она позволяет преодолеть мышечно-тонический синдром и полностью разорвать порочный круг боли.
В остальных случаях рекомендуется постизометрическая релаксация (ПИР) и так называемая краниосакральная мануальная терапия. ПИР – методика мягкого, щадящего воздействия. Благодаря ее применению удается добиться максимально расслабления и растяжения мышц в области воздействия, повышения их эластичности и, соответственно, устранения болей.
Краниосакральная терапия подразумевает воздействие на кости черепа и проработку позвонков шейного отдела. В результате грамотных и предельно осторожных действий специалиста удается улучшить или даже полностью привести в норму кровоснабжение головного мозга, что особенно актуально при синдроме позвоночной артерии. Но, что более важно для больных, страдающих от головных болей, краниосакральная терапия дает возможность устранить приступы, в том числе мигреней, а также повысить когнитивные способности человека. Все это крайне положительно сказывается на работоспособности больного и его психологическом состоянии, что и является залогом прогрессивного уменьшения частоты приступов и их интенсивности.
При этом мануальная терапия может проводиться даже беременным женщинам и детям.
Физические нагрузки
Регулярные физические нагрузки – прекрасная профилактика развития приступов ГБН и множества других заболеваний. Благодаря им удается снять напряжение и почувствовать удовлетворенность. При отсутствии тяжелых сопутствующих заболеваний пациенты вольны самостоятельно выбирать вид нагрузок. Это могут быть занятия танцами, бег, аэробика, работа в тренажерном зале, фитнес и любые другие виды спорта. Даже обычная ходьба, особенно в располагающем к отвлечению от дурных мыслей местах (в парке, в лесу), способствует улучшению самочувствию и снижению выраженности, как и частоты приступов.
Но особенно положительно сказываются на состоянии больных посещение бассейна и занятия йогой. Первые особенно показаны при обнаружении патологий позвоночника, поскольку исключают нагрузку на него и в то же время позволяют формировать крепкий мышечный корсет. Занятия йогой, напротив, в большей степени направлены на растяжку и развитие гармонии, что весьма благотворно сказывается на тяжести и частоте приступов ГБН.
При частом возникновении приступов головной боли важно не медлить и обратиться к неврологу. Уже на первой консультации при наличии ГБН врач в большинстве случаев сможет разобраться с проблемой и подобрать оптимальное в сложившейся ситуации лечение. При этом грамотный подход к борьбе с болевым синдромом позволяет не только избежать хронизации головных болей, но и уменьшить выраженность приступов, существенно снизить их количество и добиться значительного повышения качества жизни пациента.
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва
Головная боль напряжения
Головная боль напряжения (ГБН) – термин, который мало, кому известен, хотя и считается часто устанавливаемым диагнозом. Это самостоятельное заболевание, которое может классифицироваться как психомиогенная/идиопатическая/стрессовая головная боль. ГБН относится к первичному заболеванию, которое не связано с другими проблемами со здоровьем.
Что может привести к головной боли напряжения
Истинные причины развития ГБН до сих пор не выяснены, но врачи выделили два провоцирующих фактора.
Перенапряжение психического характера
Речь идет о хроническом стрессовом состоянии, которое сопровождается сильным мышечным напряжением. Во время такого напряжения происходит сдавление кровеносных сосудов, расположенных в толще мышц, что приводит к нарушению метаболических процессов. Именно такой «механизм» развития проблемы провоцирует сильную головную боль – это сигнал о том, что нужно что-то предпринять для предотвращения развития серьезных патологий неврологического характера. В данном случае нужно убрать фактор стресса.
Неправильное соотношение болевых и противоболевых импульсов
Эта проблема возникает при частых тревогах, беспокойствах, депрессиях, которые становятся причиной нарушений в работе медиаторов. Такая ситуация заканчивается снижением порога болевого восприятия, и человек испытывает сильные головные боли от любого даже незначительного прикосновения.
Врачи не разделяют эти два провоцирующих фактора, так как они всегда взаимосвязаны. Описываемое состояние практически в каждом случае связывают с ипохондрией, неврозами и астенией.
Как проявляется ГБН
Симптомы рассматриваемого заболевания достаточно характерны и могут стать основой для постановки предварительного диагноза. Больной будет предъявлять жалобы на постоянно присутствующие тупые ощущения давления в мышцах шеи, височных мышцах, мышцах скальпа. Их нередко описывают, как будто на голову надет обруч, каска или шлем. Характеристики боли при ГБН:
По тому, как часто появляются симптомы, ГБН делится на два вида.
Эпизодический вид заболевания всегда переходит в хроническую форму течения, если человек не получал никакого лечения.
Методы диагностики
Как правило, пациент с головной болью обращается к врачу-неврологу. На первом приеме у врача больной должен ответить на ряд вопросов – как часто возникает головная боль, с чем она может быть связана, в какое время суток возникает, где локализуется. Затем будет собран анамнез жизни – врач выяснит, какие заболевания были ранее диагностированы, случались ли травмы головы в последнее время и так далее.
Нередко такого полноценного опроса достаточно для постановки диагноза, но чтобы не допустить ошибки, специалисты назначают инструментальное обследование, зачастую – компьютерную томографию головного мозга. Если какие-либо морфологические патологические изменения в структуре мозга отсутствуют, показатели артериального давления находятся в пределах нормы, и никаких других причин к возникновению рассматриваемого состояния не выявлено, то диагностика на этом считается законченной.
Наши врачи
Лечение головной боли напряжения
Такой вид головной боли подразумевает применение определенных лекарственных препаратов. Если рассматриваемый тип ГБН возникает нечасто, то поможет однократный прием средств нестероидной/противовоспалительной группы. При частых повторениях ГБН эпизодического характера врачи предлагают больному пропить эти же лекарственные препараты курсом, чтобы «разорвать» цикл повторений.
Нередко ГБН сопровождается спазмом перикраниальных мышц (мышц тыла шеи, жевательных, височных, мышц скальпа), что ухудшает самочувствие больного и усиливает основной симптом. Для избавления от такого неприятного ощущения рекомендуется принимать миорелаксанты. Также с этой целью выполняют инъекции местных анестетиков (лидокаин, наропин) в спазмированные мышцы.
Люди с ярко выраженными симптомами чаще всего не обращаются за квалифицированной медицинской помощью, а пытаются решить проблему самостоятельно, принимая обезболивающие препараты. Это не решит проблему – лечение ГБН подразумевает комплексный подход. В качестве дополнительной терапии специалист может назначить прием витаминов, ноотропных или седативных средств.
Немаловажную роль в успешной терапии играют дополнительные методы лечения:
Лечение хронического вида ГБН
Если головная боль напряжения протекает в хронической форме, то запрещено принимать классические препараты с обезболивающим эффектом! Они не только не избавят от болей, но и усложнят процесс полноценного лечения. Врачи назначают антидепрессанты, которые нужно принимать в течение полугода по специально разработанной индивидуальной схеме. Допускается назначение и других лекарственных препаратов из группы антидепрессантов, курс терапии составляет не менее 60 дней.
Такая тактика лечения подразумевает не только избавление от боли, но и исключение причины возникновения ГБН – например, антидепрессанты решают проблемы дисфункции вегетативной нервной системы. Дополнительный лечебный эффект окажут и физиотерапевтические процедуры (такие же, как и в случае терапии эпизодического типа патологии).
Головная боль напряжения требует профессионального подхода к лечению. При появлении симптомов этого заболевания целесообразно обратиться к специалистам в ЦЭЛТ – будут проведены все необходимые диагностические мероприятия, назначено лечение.
Головная боль напряжения: признаки, лечение и клинические рекомендации
Что такое головная боль напряжения?
Механизмы и виды тензионной головной боли
Причины головной боли напряжения
Головная боль напряжения имеет многофакторную природу, но точные механизмы ее возникновения до сих пор не определены.
Считается, что факторы окружающей среды влияют на развитие эпизодической головной боли больше, чем на формирование хронической формы, в то время как генетические факторы, по-видимому, играют важную роль в развитии именно хронической тензионной боли.
Болезненность перикраниальных (черепных) мышц, сопутствующие эмоциональные расстройства и механические нарушения позвоночника и, особенно, шеи могут быть сопутствующими причинными факторами.
Рис.1 Головная боль напряжения
Патофизиология возникновения боли
Таким образом, стимулы от мышц, которые обычно безвредны, ошибочно принимаются за боль при хронической тензионной боли.
Виды тензионных болей
Головные боли напряжения могут быть эпизодическими или хроническими:
2. Хронические головные боли напряжения возникают ≥ 15 дней в месяц.
Симптомы головной боли напряжения
Цефалгия напряжения описывается как давление или стеснение в разных зонах головы, ощущается в виде повязки на голове или “сжимания в тисках”, часто возникает с обеих сторон в затылочной или лобной области и распространяются по всей голове, иногда переходит на область шеи или начинается от нее.
Боль этого вида обычно бывает слабой или умеренной. В отличие от мигрени, головные боли напряжения не сопровождаются тошнотой и рвотой, не усугубляются физической активностью, светом, звуками или запахами.
Провоцирующими факторами тензионных цефалгий могут быть:
Диагностика
Диагностика головной боли напряжения основана на характерных симптомах и обычном врачебном обследовании, которое включает и неврологическую оценку. Потенциальные провоцирующие факторы хронической головной боли напряжения следует выявлять и лечить.
Диагностические критерии ГБН8
(Международная классификация головной боли, 2018 г.)
A. Длительность от 30 минут до 7 дней
B. Боль имеет как минимум 2 из следующих характеристик:
1. двусторонняя
2. сжимающая/давящая (непульсирующая)
3. интенсивность боли от легкой до умеренной
4. обычная физическая нагрузка не усиливает боль
C. Наличие 2 обязательных симптомов:
1. отсутствие тошноты или рвоты
2. только фотофобия или только фонофобия
D. Не соответствует критериям других видов боли
Специфическими «симптомами тревоги» при головной боли являются:
Тем не менее, исследование головного мозга могут проводить при неострой головной боли при любом из следующих состояний:
Лечение
Лечение тензионной головной боли включает:
Медикаментозное лечение
Медикаментозное лечение тензионной головной боли ограничено, однако у многих людей оно может оказывать положительный эффект. Используются лечебные средства для устранения и профилактики болевых приступов, однако препараты для купирования боли нужно применять с осторожностью, так как при частых эпизодах головной боли есть риск развития лекарственно индуцированной цефалгии.
Для устранения болевых приступов наиболее эффективны такие группы фармпрепаратов, как анальгетики (обезболивающие) и нестероидные противовоспалительные средства (НПВС). Использовать эти препараты можно только, когда эпизоды боли возникают не чаще 2 раз в неделю и суммарно не более 8 дней в месяц. При этом, такие препараты, например, как ацетилсалициловая кислота, нельзя использовать дольше 2 недель в месяц, так как:
Немедикаментозное лечение
Ношение очков. Пациенты, у которых ГБН имеет в основе компонент зрительного перенапряжения и которым показано ношение очков, должны их носить или использовать для работы.
Акупунктура. Метод оказывается эффективным у некоторых людей, однако требует тщательного индивидуального подхода.
Психотерапия. Так как головная боль напряжения почти всегда имеет эмоционально-психологический компонент, индивидуально подобранные психотерапевтические методики оказываются очень эффективны у пациентов с хронической тензионной болью. Например, когнитивно-поведенческая терапия сочетает в себе принципы когнитивной терапии, которая учит человека выявлять, оценивать и лучше реагировать на свои негативные мысли и убеждения, а также поведенческую терапию, которая развивает новые и адаптивные способы поведения.
Релаксация. Техники расслабления основаны на идее, что нежелательный результат, такой как головная боль, можно уменьшить или избежать, изменив физиологические реакции и уменьшив возбуждение нервной системы. Различные формы релаксации включают:
Клинические рекомендации и прогноз
Индивидуально подобранная профилактическая терапия позволяет значительно облегчить течение тензионной головной боли, нормализовать самочувствие и качество жизни у большей части людей, страдающих цефалгией.
Важными компонентами предупреждения приступов боли и их прогрессирования являются:
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва