Чем мазать линейный лишай
Чем мазать линейный лишай
В большинстве случаев наблюдается у детей дошкольного возраста, реже у женщин.Сообщалось о многочисленных случаях у младенцев.
Имеется сообщение о возникновении заболевания у младенца после вакцинации БЦЖ.Некоторые авторы предполагают, что причиной заболевания являются невриты периферических нервов.
Линейный лишай имеет тенденцию развиваться довольно остро в течение от нескольких дней до нескольких недель, с появлением эритематозных, цвета кожи или гипопигментированных, слегка возвышающихся над уровнем кожи, узелков диаметром 2-3 мм, которые располагаются линейно или вдоль линий Блашко. Папулы могут быть блестящими и плоскими, с гладкой или шелушащейся поверхностью.
В начале своего развития линейный лишай может казаться воспаленным, но по мере прогресса, высыпания становятся мягкими, телесного цвета или гипопигментированными.Зуд чаще всего отсутствует.После уменьшения воспаления на коже остаются зоны постэруптивной депигментации.
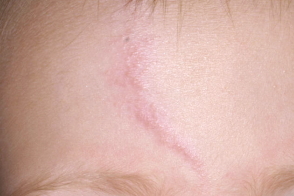 | 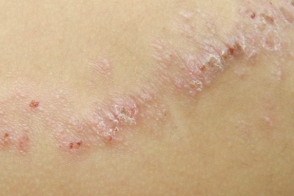 |
| эритематозный | чешуйчатый |
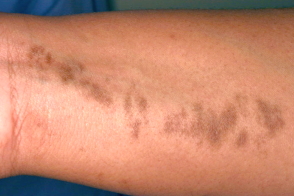 | 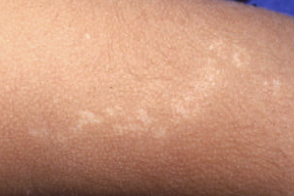 |
| гиперпигментный | гипопигментный |
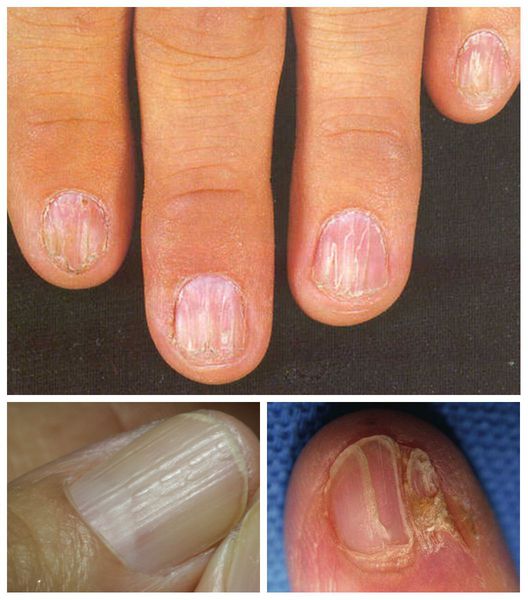
Поражение ногтей
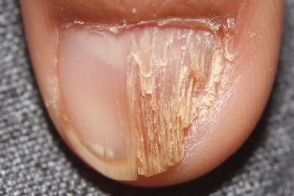 У части больных отмечается поражение ногтевых пластинок в виде ониходистрофии с линейным продольным выступом и расщеплением.Поражается один или несколько ногтей.С течением времени ногти восстанавливаются. У части больных отмечается поражение ногтевых пластинок в виде ониходистрофии с линейным продольным выступом и расщеплением.Поражается один или несколько ногтей.С течением времени ногти восстанавливаются. |
Диагноз ставится на основании характерной клинической картины.
Дерматоскопия
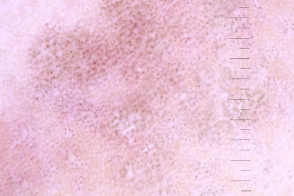 | 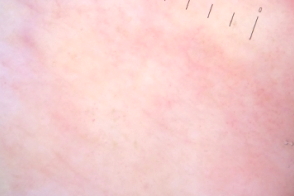 | 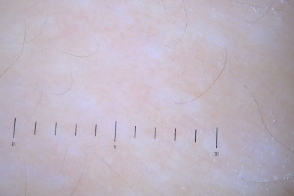 |
| серые пигментные гранулы и рубцово-подобная линия на фоне неизмененной кожи | точечные и линейные нерегулярные сосуды | множество мелких округлых однородных белых областей |
Гистологическое исследование
В редких случаях требуется гистологическое исследование при котором выявляются лентообразный лимфоцитарный инфильтрат вдоль дермально-эпидермального перехода, с расширением инфильтрата вниз на придаточные структуры, очаговый паракератоз, спонгиоз и изолированные некротические кератиноциты.
Линейный лишай следует отличать от:
Линейный лишай разрешается спонтанно без вмешательства.Средняя продолжительность заболевания составляет приблизительно 6-12 месяцев, но иногда и значительно дольше.Остаточная гипопигментация может сохраняться в течение нескольких лет.
Топические кортикостероиды и смягчающие средства могут применяться для снятия зуда, но они не уменьшают продолжительность заболевания.
Что такое лишай красный плоский? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костюковой Д. С., детского дерматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
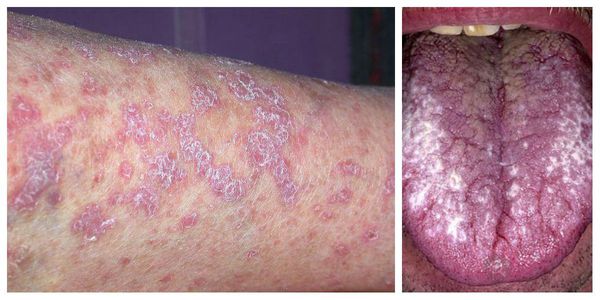
Симптомы красного плоского лишая
Для заболевания характерны:
Характерными признаками поражения кожи являются:
Патогенез красного плоского лишая
Так как красный плоский лишай — это хроническое заболевание, для которого характерен воспалительный процесс с последовательной сменой фаз:
В развитии заболевания главная роль принадлежит иммунным изменениям в организме. В крови и в области высыпаний происходит нарушение между клетками, регулирующими иммунный ответ. В крови образуются иммунные комплексы, при которых иммунная система не распознаёт собственные клетки. В результате вырабатываются лимфоциты, лейкоциты, иммуноглобулины. Это вызывает повреждение собственных тканей кожи и слизистой.
Классификация и стадии развития красного плоского лишая
По Международной классификации болезней (МКБ-10) выделяют несколько разновидностей болезни:
Также выделяют три стадии болезни:
По клинической картине выделяют множество форм заболевания.
Формы поражения кожи
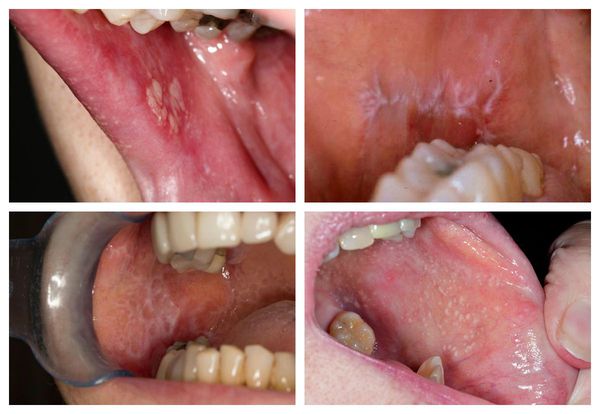
Формы поражения слизистых оболочек
Осложнения красного плоского лишая
После высыпаний могут оставаться шрамы. Некоторые участки кожи, на которых были высыпания, темнеют. Возможно необратимое выпадение волос — алопеция.
Диагностика красного плоского лишая
Для подбора правильной тактики лечения необходимо сдать:
Чтобы выявить или исключить патологии со стороны внутренних органов, назначаются консультации других специалистов:
При сифилисе сыпь многообразна, представлена одинаковыми по величине папулами тёмно-красного цвета, плотными в основании, овальных очертаний, болезненных при надавливании (симптом Ядассона). Отмечается шелушение по типу воротничка Биетта — появление чешуек по краю папул, когда шелушение в центре уже закончилось. Также для этой болезни характерны положительные серологические реакции — наличие антител в сыворотке крови. При красном плоском лишае все эти признаки не наблюдаются, папулы красновато-фиолетового цвета с пупковидным вдавлением в центре, отличается зудом.
При атопическом дерматите слизистые оболочки не поражаются. Сыпь обычно локализуется на лице, сгибах колен и локтей. Вокруг высыпаний кожа утолщается.
При отрубевидном волосяном лишае (болезни Девержи) папулы желтовато-красного цвета, появляются на коже разгибательной части рук и ног, тыльной стороне пальцев (симптом Бенье — мелкое шелушение при поскабливании). Когда папулы сливаются, образуется поверхность, напоминающая тёрку, кожа становится плотной и грубой. Для красного плоского лишая данная картина не характерна.
Лечение красного плоского лишая
Лекарственная терапия предполагает следующие варианты лечения:
Прогноз. Профилактика
Методов профилактики не существует. Чтобы вовремя выставить диагноз, начать лечение и не допустить развития осложнений, нужно обратиться к врачу при первых признаках заболевания.
Для профилактики рецидивов красного плоского лишая нужно придерживаться здорового образа жизни, исключать приём лекарств, которые могут спровоцировать рецидив, избегать психоэмоциональных перенапряжений.
Лишай. Виды, симптомы, лечение. Статья
Под термином «лишай» («лихен», «зараза» в переводе с греческого) еще с 18 века рассматривали большинство кожных заболеваний, которые на отдельных этапах своего развития сопровождались зудящими мелкими узелками.
В настоящее время в группу лихенов входят 3 заболевания:
лишай красный плоский;
Термин «лишай» настолько укоренился в дерматологической классификации, что стал неотъемлимым в определении таких совершенно различных дерматозов, как лишай розовый Жибера, лишай отрубевидный, лишай простой пузырьковый, лишай опоясывающий, лишай белый атрофический Цумбуша, чешуйчатый лишай или псориаз, стригущий лишай или микроспория и прочие. Таким образом, причины развития «лишая» могут быть как вирусные или грибковые агенты, так и генетические факторы, эндокринные или неврологические расстройства. А многие довольно известные и часто встречающиеся заболевания, такие как псориаз и красный плоский лишай, в настоящее время причины возникновения их до конца не выяснены.
Рассмотрим типичные представители группы лихенов:
Выделяют несколько клинических форм красного плоского лишая:
гипертрофическая форма (в виде плотных бородавчатых бляшек застойно красного или синюшного оттенка);
атрофическая форма (сыпь в виде пятен с характерной лиловой окраской);
пузырная форма (на поверхности узелков возникают пузырьки или пузыри с серозным содержимым, а в местах трения появляются эрозивно-язвенные дефекты);
Эрозивно-язвенная форма, нередко развивается у больных сахарным диабетом и гипертонией (эрозии и мелкие язвы окружены типичными папулами). Фолликулярная форма (мелкие узелки в устьях волосяных фолликулов). Пигментная форма (пигментация предшествует формированию папул, ограниченные очаги в области живота, ягодиц, нижних конечностей).
Папулы располагаются на коже полового члена, в области коленных и локтевых суставов, возможно распространение сыпи. Папулы блестящего лишая мелкие 1-2 мм, плоские, с гладкой поверхностью, округлые или полигональные, телесного или бледно-розового цвета с перламутровым оттенком. Высыпания множественные, однако никогда не сливаются, могут быть на месте травматизации. Зуд не беспокоит. Течение заболевания длительное, порой достигает 15-20 лет, может спонтанно разрешаться.
Диагноз «лишай» ставится клинически, может подтверждаться гистологическим исследованием кожи. Лечение «лишая» преимущественно амбулаторное, с учетом провоцирующих и сопутствующих патологий у конкретного пациента. Поскольку течение заболевания часто длительное, пациенту рекомендуется диспансерное наблюдение у дерматолога, обследование, лечение, в том чисте санаторно-курортная реабилитация. Чем раньше пациенту будет поставлен правильный диагноз, тем более эффективными будут используемые методы лечения и достигнут желаемый результат!
Линейный лишай
Линейный лишай – дерматологическое заболевание неясной этиологии, при котором наблюдается папулезная сыпь (появление узелковых элементов на кожных покровах). Симптомом этого состояния являются высыпания в виде узких полос на конечностях и туловище. Линии распространения сыпи практически всегда соответствуют расположению нервных стволов. Диагностика линейного лишая ввиду специфичности проявлений этого заболевания обычно не представляет особых проблем. Используют данные дерматологического осмотра, изредка производят биопсию кожи на пораженных участках. Этиотропного лечения линейного лишая не существует, применяют поддерживающую терапию, назначают витамины и кортикостероидные средства.
Общие сведения
Линейный лишай (полосовидный лишай, lichen striatus) – одна из редких разновидностей дерматозов. Причины развития заболевания до сих пор недостаточно изучены. Патология была впервые описана в 1941 году дерматологами Ф. Сене и М. Каро. Линейный лишай обычно поражает детей в возрасте 2-3-х лет, изредка встречается у подростков и взрослых. По данным медицинской статистики, болезнь чаще диагностируется у девочек, чем у мальчиков. Проявления заболевания возникают внезапно и через некоторое время самопроизвольно исчезают даже при отсутствии лечения, по этой причине линейный лишай считается относительно легко протекающим дерматозом. Прогноз благоприятный. Все проявления, включая остаточную гипопигментацию, исчезают в течение 3-4 лет.
Причины линейного лишая
Этиология этого дерматологического состояния достоверно не установлена, имеются лишь предположения относительно его природы. Наибольшей популярностью пользуется теория о взаимосвязи кожных проявлений и поражения периферических нервов. Гипотеза отчасти подтверждается расположением узелков, которые выстраиваются в узкие полосы, соответствующие проекции нервных стволов. Это обстоятельство и сходство изменений кожи, выявляемых в процессе гистологического исследования, позволяет некоторым исследователям связывать линейный лишай с таким состоянием, как нейродермит.
По другой теории возникновения линейного лишая заболевание обусловлено врожденными нарушениями развития нервных и кожных тканей. В качестве доказательства справедливости этого предположения часто указывают преимущественно детский возраст больных. Кроме того, в некоторых случаях локализация высыпаний при линейном лишае соответствует не расположению нервов, а так называемым линиям Блашко. Эти линии являются следствием миграции эмбриональных кожных клеток и у здорового человека обычно неразличимы невооруженным глазом. С точки зрения второй гипотезы линейный лишай может рассматриваться как кожные проявления легкой формы эмбриопатии. Однако на сегодняшний день ни одна из указанных теорий развития заболевания не является доказанной и общепринятой.
Симптомы линейного лишая
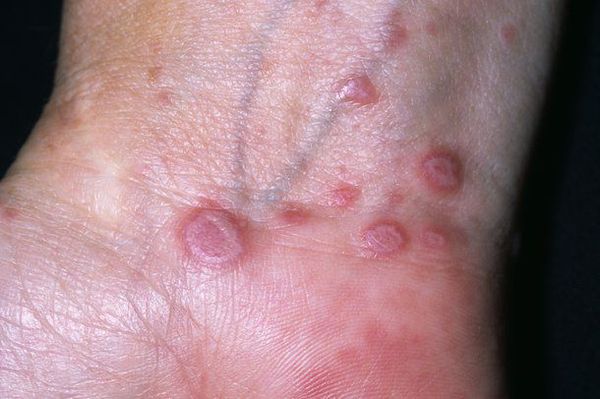
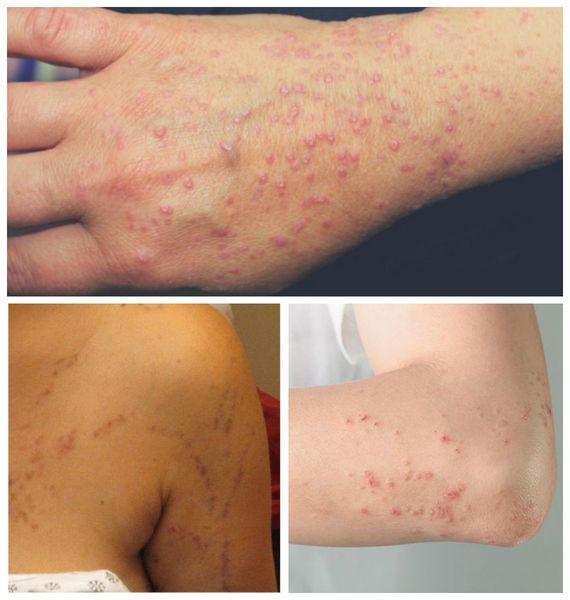
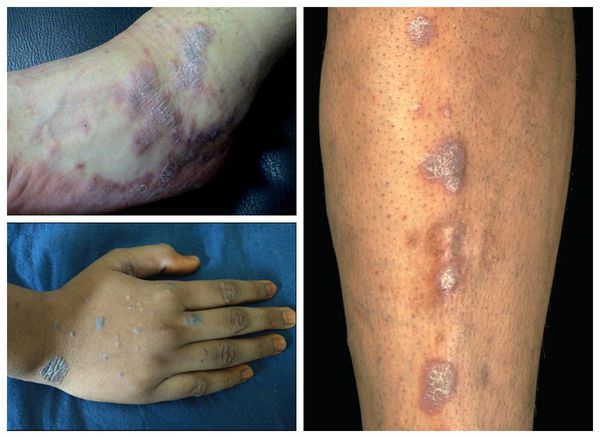
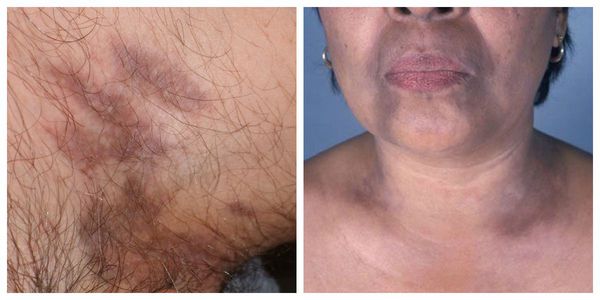
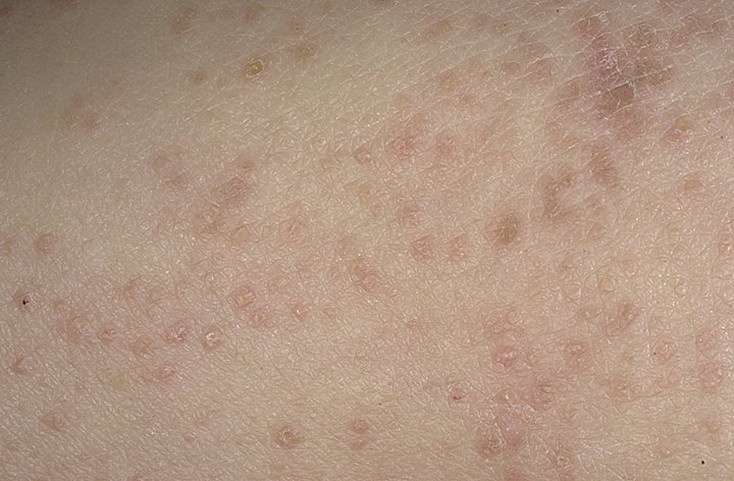
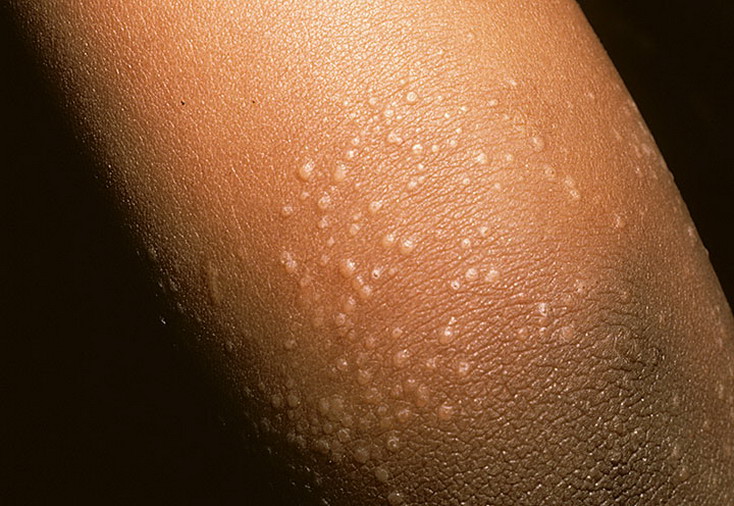
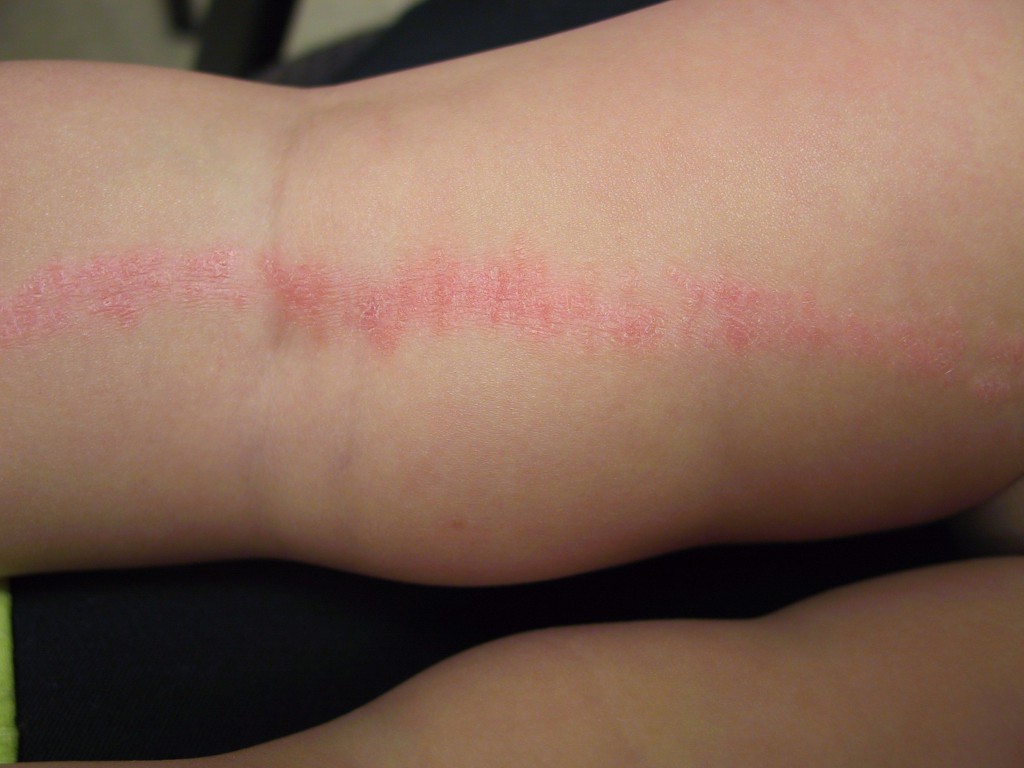
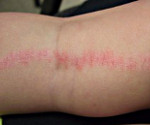
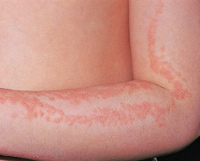
Как правило, симптомы линейного лишая возникают в возрасте 2-3-х лет. Для заболевания характерно стремительное начало, переход от здоровой кожи к выраженным высыпаниям может занимать всего несколько часов. Выраженность сыпи постепенно растет, достигая максимума в течение нескольких месяцев. Ведущим проявлением заболевания являются типичные высыпания, которые чаще всего возникают на кожных покровах рук, голеней, ягодиц и спины, иногда на лице. Распределение сыпи при линейном лишае представляет собой узкие полосы шириной до 1-2 сантиметров и длиной от 5 до 30 сантиметров. Линии могут быть прямыми, волнистыми или в форме причудливых завитков. Поражение кожных покровов при линейном лишае обычно одностороннее, симметричное расположение сыпи практически не встречается.
При расположении на конечностях полосы сыпи всегда идут параллельно продольной оси руки или ноги. Сначала они сильнее проявляются в проксимальной части, затем узелки постепенно возникают дистальнее. Сами высыпания при линейном лишае обычно представлены папулезно-сквамозными элементами размером 2-3 миллиметра, немного выступающими над поверхностью кожи. Их цвет варьируется от слегка розового до ярко-красного, интенсивность окраски элементов со временем постепенно уменьшается. Кожный зуд встречается редко, никаких других общих или дерматологических симптомов при линейном лишае не выявляется. При начале разрешения сыпи папулы начинают светлеть, после их исчезновения остаются участки гипопигментации. При типичном разрешении линейного лишая нарушения пигментации кожных покровов также постепенно исчезают.
Диагностика линейного лишая
Несмотря на то, что большинство разновидностей дерматозов достаточно сложно диагностировать и дифференцировать, линейный лишай за счет своих специфических симптомов довольно легко распознается в ходе обычного осмотра дерматолога. На кожных покровах пациента выявляются высыпания в виде четко выделенных полос, соответствующих анатомическому положению нервов, или, реже, линиям Блашко. Отдельные элементы сыпи представлены папулезными узелками размерами 2-3 миллиметра розового или красного цвета, при застарелых поражениях может отмечаться гипопигментация кожи, свидетельствующая о начале самопроизвольного (или под воздействием лечения) разрешения симптомов линейного лишая.
В спорных случаях производится биопсия пораженных участков кожи с их дальнейшем гистологическим изучением. При линейном лишае в дерме выявляются лимфоцитарные и гистиоцитарные инфильтраты с преимущественно периваскулярным расположением. В эпидермисе обнаруживается незначительное количество лимфоцитов и очаги акантоза, возможно нарушение процессов ороговения. Гистологическое исследование в первую очередь необходимо для дифференциальной диагностики линейного лишая, который следует отличать от линейной формы красного плоского лишая, унилатерального невуса и некоторых форм псориаза. В редких случаях эти состояния настолько похожи по своим клиническим проявлениям, что только изучение тканевой структуры очагов поражения может внести ясность в диагноз.
Лечение линейного лишая
Позиция относительно лечения линейного лишая в дерматологии неоднозначная. По мнению одних специалистов, учитывая тенденцию этого состояния к самопроизвольному разрешению, никакие терапевтические меры не требуются. В отдельных случаях для уменьшения такого симптома, как кожный зуд, допускается использование кортикостероидных и нафталиновых мазей. Другие дерматологи утверждают, что поддерживающее лечение способно стимулировать начало разрешения кожных высыпаний при линейном лишае и значительно ускорить выздоровление. Мнение обеих групп специалистов имеет право на существование, поскольку данное заболевание действительно почти всегда рано или поздно самопроизвольно излечивается.
В процессе терапии линейного лишая местно назначают кортикостероидную, цинковую и нафтизиновую мази для уменьшения зуда и выраженности воспалительных проявлений. Из препаратов общего действия чаще всего используют витамины, особенно Е и группы В – по некоторым данным, это ускоряет течение заболевания почти в два раза. В лечении линейного лишая также широко применяют физиотерапевтические мероприятия: ультрафиолетовое облучение, ПУВА-терапию и электрофорез витаминными средствами. Предполагается, что посещение морских курортов и купание также благотворно влияют на организм при этом состоянии.
Прогноз и профилактика линейного лишая
Прогноз линейного лишая благоприятный, средняя длительность течения патологии при отсутствии лечения составляет 2-3 года. Еще несколько месяцев (иногда до года) на поверхности кожных покровов сохраняются остаточные явления в виде участков гипопигментации линейной формы. Терапевтические мероприятия имеют неодинаковую эффективность у разных больных, но в некоторых случаях могут сокращать срок течения линейного лишая в два раза. Из-за неясности этиологии и внезапности развития профилактические мероприятия при этом дерматологическом состоянии не разработаны.
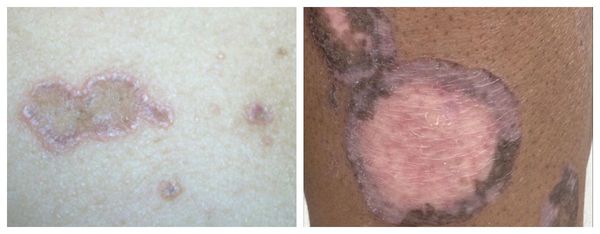
Склероатрофический лихен
В 1885 чешский гинеколог Август Брейски (August Breisky) описал lichen sclerosus et atrophicus — хронический неинфекционный дерматоз с очаговой атрофией кожи и слизистых
В структуре дерматологических болезней эта патология составляет меньше 1%, однако в последние годы отмечена тенденция к росту заболеваемости.
За 130 лет lichen sclerosus et atrophicus приобрел немало различных названий. Среди них:
Виды лихена
В зависимости от локализации высыпаний принято различать следующие формы:
Экстрагенитальная
Генитальная.
Если спонтанное излечение не происходит, то генитальный склероатрофический лихен переходит в крауроз (от греч. krauros — сухой, хрупкий) вульвы или крайней плоти — головки полового члена для которого характерно развитие склерозирования с потерей подвижности тканей. При краурозе поверхность пораженных участков сухая, блестящая, плотная. При поражении вульвы обычен интенсивный зуд и телеангиоэктазии. Если не лечить заболевание, в дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и, нередко, рак. Крауроз полового члена проявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти, приводить к фимозу и сужению отверстия мочеиспускательного канала. В противоположность краурозу вульвы, при поражениях полового члена зуд отсутствует, и болезнь не осложняется раком.
Генитальную форму разделяют на:
Клиническая картина
Склероатрофический лихен не относится к заболеваниям, передаваемым половым путем.
Течение заболевания волнообразное — площадь и интенсивность высыпаний могут уменьшаться и увеличиваться. Нередко склероатрофический лихен осложняется присоединением грибковой и/или бактериальной инфекциии.
Возникновение лихена
Возникновение склероатрофического лихена связывают также с частой травматизацией слизистых, воздействием раздражающих веществ, нарушениями метаболизма, эндокринные, нейрогенные и иные факторы.
Доминируют 2 теории возникновения склероатрофического лихена:
Аутоиммунная
Аргументы: наличие семейного анамнеза, связь с определенными классами HLA, наличие аутоантител, сочетание с очаговой и системной склеродермией, витилиго, красным плоским лишаем, другой аутоиммунной патологией кожи и/или слизистых оболочек.
Инфекционная
Аргументы: в половине случаев заболевание формируется на фоне острых или хронических инфекционных заболеваний, отмечена связь с лаймской болезнью (боррелиозом). Во время диагностики часто удается выявить высокий титр антител к спирохетам Бургдорфера, а клиническая картина существенно улучшается после лечения пенициллином.
Специфические меры профилактики не разработаны. Традиционно рекомендуют: обеспечить бережный и мягкий уход за больными местами, использовать белье из хлопка и выбирать модели, не оказывающие давления на очаги поражения, регулярно и обильно использовать средства для смягчения и увлажнение слизистых, а туалет проводить с использованием нейтральных моющих средств.
Лечение лихена
Лечение склероатрофического лихена направлено на осуществление следующих задач:
Комплекс лечебных мероприятий определяется тремя доминирующими патогенетическими механизмами:
Фармакодинамика препарата Лонгидаза ® обусловлена фибринолитической активностью гиалуронидазы, усиленной и пролонгированной за счет фиксации на высокомолекулярном носителе.
Соответственно, медикаментозное лечение проводят:
Кортикостероидами
(оказывают ингибирующее влияние на функции клеточного и гуморального иммунитета); длительная терапия стероидами в форме кремов и мазей может приводить к истончению кожи и вызвать дискомфорт.
Ингибиторами кальциневрина
— подавляют активацию Т-лимфоцитов, блокируя выработку в T-хелперах 1 и 2 типа провоспалительных цитокинов, таких как интерлейкины IL-2, −4, −5, −10, фактор некроза опухоли TNF и гранулоцитарно-макрофагальный колониестимулирующий фактор GM-CSF. Такролимус — мазь Протопик 0,03% и 0,1%. Среди нежелательных эффектов этого препарата: ощущение жжения и зуда, покраснение, боль, раздражение, сыпь в месте нанесения, развитие фолликулита и акне. Зарегистрированы единичные случаи малигнизации (кожные и другие виды лимфом, рак кожи). Пимекролимус — крем Элидел 1%. Среди побочных эффектов жжение в месте нанесения крема, развитие импетиго и кожных инфекций, ринит, крапивница.
Ферментными препаратами
(способствуют рассасыванию рубцов): гиалуронидаза, трипсин, хемотрипсин.
Лечебное действие препарата Лонгидаза ®
В диапазоне рекомендуемых доз Лонгидаза ® селективно разрушает измененную по составу и структуре соединительную ткань в области фиброза, не влияя на морфологию и функцию нормальной соединительной ткани.
Высокомолекулярный носитель не только стабилизирует гиалуронидазу, но и связывает (инактивирует) высвобождающихся в ходе гидролиза матрикса продукты (ионы железа, меди, гепарин и т.п.), способные одновременно и ингибировать гиалуронидазу, и стимулировать синтез соединительной ткани.
Таким образом, Лонгидаза ® не только избирательно деполимеризует матрикс фиброзно-гранулематозных образований, но и блокирует попытку организма компенсаторно нейтрализовать последствия этой деполимеризации путем усиления синтеза коллагена.
Лонгидаза ® подавляет гиперплазию соединительной ткани, контролируя патологический процесс на всех стадиях его развития.
Лонгидаза ® не обладает антигенными свойствами, мутагенной активностью, не оказывает аллергизирующего, эмбриотоксического, тератогенного и канцерогенного действия.