Чем мазать раздражение под носом после насморка
Как избавиться от покраснения вокруг носа
Если вы заметили, что кожа вокруг носа покраснела знайте, что это происходит не просто так. Ваша кожа реагирует на вашу диету, окружающую среду и ваш уход за кожей так, как вы не можете предсказать. Прежде чем нанести еще один слой тонального крема или консилера, спросите себя, почему ваша кожа краснеет и посмотрите можете ли вы найти способ решить эту проблему.
В этой статье мы рассмотрим тему покраснения вокруг носа более подробно. Мы поговорим о том, что вызывает его и как уменьшить покраснени. Вы также увидите наши лучшие подборки профессиональных препаратов Yon-Ka Paris, чтобы уменьшить покраснение вокруг носа.
Что вызывает покраснение вокруг носа?
Покраснение вокруг носа чаще развивается зимой, когда ваша кожа сухая и немного потрескавшаяся.
Другие причины покраснения включают в себя следующее:
Простые советы для уменьшения покраснения
Чтобы быстро уменьшить покраснение и воспаление, попробуйте один из этих методов:
Вот некоторые дополнительные рекомендации, которые вы можете попробовать, чтобы уменьшить воспаление и покраснение:
Если вы не уверены, что вызывает покраснение кожи вокруг носа вам, возможно придется попробовать несколько наших советов, прежде чем вы найдете решение, которое работает. Тем временем, не используйте никаких жестких средств по уходу за кожей или тяжелой косметики и избегайте всего, что не помечено как не комедогенное (не забивающее поры).
Как избежать ухудшения покраснения кожи
При лечении основной причины вашего покраснения есть раздражители которых вы должны избегать, чтобы не ухудшить ситуацию. Например, вы можете отказаться от макияжа в течение нескольких дней, чтобы дать коже время восстановиться – вы также можете избегать прямых солнечных лучей и экстремальных температур.
Вот некоторые другие раздражители которых вы должны избегать, чтобы помочь уменьшить покраснение вокруг носа:
Если вы хотите уменьшить покраснение, важно дать вашей коже время восстановиться и сохранить ее увлажненной. Если вам нужна небольшая дополнительная помощь есть ряд препаратов по уходу за кожей, которые вы можете попробовать.
Рекомендуемые продукты Yon-Ka Paris для уменьшения покраснения кожи
Покупая препараты по уходу за кожей, чтобы уменьшить покраснение вокруг носа вы должны знать свой тип кожи. Выбор неправильных средств для вашего типа кожи может сделать вашу кожу слишком сухой или слишком жирной – это также может вызвать появление прыщей, которые могут ухудшить вашу красноту.
Вот некоторые из лучших препаратов Yon-Ka Paris, которые помогут вам уменьшить покраснение:
Выявление основной причины покраснения лица является первым шагом в его лечении, но есть средства Йонка по уходу за кожей, которые могут помочь вам на этом пути.
Зуд и жжение в носу: что делать

Часто к этим проявлениям добавляется слезотечение (особенно после приступа чихания) или сухость в носовых проходах, которая усугубляется появлением корочек и затруднением дыхания через нос.
Зуд и жжение в носу не всегда бывают безобидными. Они сопровождают респираторные заболевания, аллергию, могут свидетельствовать о других серьезных патологиях.
Симптомы зуда и жжения
Если жжение и зуд не проходят самостоятельно в течение нескольких дней, значит, они сигнализируют о начале какого-либо заболевания. Жжением или зудом проявляются следующие патологии:
Зуд в носу часто сопровождается вторичными симптомами. Появляются слизистые выделения, отходят засохшие корочки. При простудном характере – головная боль, повышенная температура, кашель, насморк, покраснения слизистой, высыпания на коже вокруг носа.
Причины сухости и жжения в носу
Кроме симптомов заболевания, сухость слизистой носа развивается по ряду внешних причин:
К каким осложнениям может привести
При правильной терапии состояние сухости и жжения слизистой носа удается ликвидировать в течение нескольких дней.
Заниматься самолечением, не зная причины недомогания, не рекомендуется. Если жжение в носу вызвано хроническим ринитом, при котором истончается или утолщается слизистая и появляется неприятный запах, необходимо пройти комплексное лечение под присмотром врача. В противном случае состояние человека только ухудшится: повысится утомляемость, ухудшится качество сна, появится храп.
Будучи причиной зуда в носу, аллергия может приводить к поражению бронхов и, в частности, бронхиальной астме.
Постоянное ощущение напряжение при затрудненном дыхании становится причиной нервозности, психической нестабильности, стресса. Это, в свою очередь, приводит к психосоматическим расстройствам, гормональным нарушениям.
К какому врачу обратиться
Проблемами состояния органов дыхания занимается врач-отоларинголог. Он определяет причину болезни, назначает обследование, ставит диагноз и рекомендует лечение. При необходимости он направляет на консультацию аллерголога, инфекциониста или дерматолога.
Диагностика

Для постановки диагноза важно знать, какие лекарства принимает больной, каковы условия его проживания и работы, а также испытывал ли он в последнее время стрессы. Обязательно следует назвать хронические заболевания, которыми страдает пациент, или склонность к аллергическим реакциям.
Для подтверждения диагноза назначаются исследования крови, гормонального фона. Проводится посев выделений или дерматоскопия (метод исследования поверхности кожи, слизистых).
Внимание врача привлекут увеличенные лимфатические узлы, а также состояние печени, селезенки и щитовидной железы.
Как избавиться от неприятных симптомов
Как до постановки диагноза, так и во время лечения можно промывать нос препаратами на основе морской воды или использовать капли с ионами серебра, чтобы очистить слизистую и облегчить ощущение зуда или жжения слизистой.
Важным моментом в лечении заболевания органов дыхания является поддержание требуемого уровня влажности и чистоты воздуха в помещении. В доме необходимо проводить регулярную влажную уборку, не допускать скапливания пыли. Важно, чтобы во время отопительного сезона влажность воздуха в доме или квартире составляла 40-60%.
Закаливание, поддержание иммунитета, правила личной гигиены, забота о сбалансированном питании, борьба с гиподинамией и отсутствие вредных привычек позволят создать крепкую защиту от поражения слизистой носа.
Необходимо внимательно относиться к лечению заболеваний верхних дыхательных путей и заботиться о защите органов дыхания при работе с опасными веществами.
Лечение
Избавление от неприятных ощущений в носу зависит от того, насколько точно определена их причина.
Если причиной зуда является аллергия, то устранение источника реакции станет первым шагом в лечении. Далее используются антигистаминные лекарства и назначается специальная диета. Полезно промывать нос растворами морской соли. Кортикостероиды применяются в самых крайних случаях и только по назначению врача.
Если причиной поражения слизистой явилась грибковая инфекция, отоларинголог назначает противогрибковые назальные и таблетированные средства.
Для лечения вирусных инфекций врач назначает противовирусные препараты местного действия в комплексной терапии. Бактериальные инфекции лечатся по аналогичному принципу.
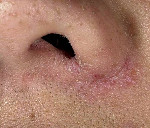
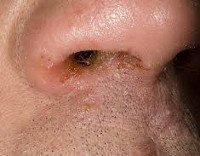
Экзема преддверия носа
Экзема преддверия носа – это дерматологическое заболевание, сопровождающееся воспалительной реакцией кожных покровов преддверия носа. Типичные симптомы: гиперемия, отечность, жжение, зуд, везикуло-пустулезная сыпь, которая сменяется мокнущими изъявлениями и гнойными корками, лихенификациями, экскориациями, шелушением и пигментными пятнами. Диагностика основывается на данных анамнеза, жалобах пациента, результатах внешнего осмотра, дерматоскопии, аллергопроб и других лабораторных методов исследования. Лечение состоит из местной и системной медикаментозной терапии, физиотерапевтических процедур.
МКБ-10
Общие сведения
Экзема преддверия носа – относительно частая дерматологическая патология ЛОР-органов. Согласно статистическим данным, ее распространенность находится в пределах 3,3-11,5 случаев на 1 000 населения. Она составляет более 1/3 всех дерматологических заболеваний этой анатомической области. Болезнь возникает у пациентов всех возрастных категорий, в подавляющем большинстве случаев страдают дети и подростки. В последние годы наблюдается тенденция к росту показателя заболеваемости среди лиц в возрасте 20-35 лет. Это связано с увлечением числа больных, имеющих хронические поражения носа и придаточных пазух, системные и аллергические патологии.
Причины
Заболевание является результатом нарушения работы сразу нескольких систем организма. Обычно оно развивается на фоне повышенной чувствительности к тем или иным антигенам, наличия генетических мутаций и функциональных изменений ЦНС. В меньшей мере ее формированию способствуют дисфункции желез внутренней секреции, иммунодефицитные состояния, хронические стрессы. К наиболее частым триггерам относятся:
Патогенез
В основе патогенеза лежит полиэтиологическая нервно-аллергическая дисфункция. Она проявляется поливалентной (редко – моновалентной) сенсибилизацией кожных покровов, что становится причиной неадекватной реакции на внешние и внутренние раздражители. Это сопровождается повышением тонуса парасимпатической вегетативной нервной системы, которое, в свою очередь, проводит к активной экссудации, обусловленной поражением мышечного слоя стенок сосудов микроциркуляторного русла.
Имеющаяся недостаточность иммунитета обычно обусловлена нарушением функций макрофагов, Т-лимфоцитов-хелперов, нейтрофильных лейкоцитов, избыточным синтезом иммуноглобулинов класса G и E на фоне дефицита класса М. Вторичное инфицирование пораженных тканей провоцирует развитие хронического воспалительного процесса за счет продукции аутоантител.
Классификация
С учетом этиологии и особенностей клинического течения принято выделять различные формы экземы преддверия носа. Деление обусловлено необходимостью использования отличающихся между собой терапевтических и профилактических средств при разных вариантах болезни, упрощения дифференциальной диагностики. Для этой локализации характерны следующие варианты патологии:
Симптомы экземы преддверия носа
Для всех форм болезни характерна этапность развития клинических проявлений – эволюционный полиморфизм. На первой стадии (эритематозной) остро возникает покраснение кожи преддверия носа, отечность, чувство зуда и жжения. В некоторых случаях субъективные ощущения настолько сильны, что приводят к нарушению сна и другим невротическим расстройствам. При прикосновении к пораженным участкам появляется острая боль, в состоянии покоя болевой синдром зачастую отсутствует. При микробной и грибковой формах экземы видны ярко выраженные границы между пораженными и здоровыми тканями, процесс чаще асимметричный.
На 2-3 сутки от начала заболевания на фоне первичных признаков воспаления возникают пустулы и везикулы, заполненные мутной жидкостью – экзема переходит в папуло-везикулезную стадию. Элементы при различных этиопатогенетических вариантах патологии имеют разные характеристики. Их размер варьируется от 1-2 мм до 1 см в диаметре, цвет – от светло-желтого до бурого. Характерная особенность себорейной экземы – сливание пустул и везикул с образованием так называемых «гирлянд» или «колец».
Спустя еще несколько дней начинается стадия мокнутия – элементы кожной сыпи вскрываются, оставляя после себя «серозные колодцы» – специфические эрозии, из которых выделяется умеренное количество экссудата. Последний приводит к мацерации, усиливает воспалительные реакции. Наибольшее количество изъявлений возникает в уголках ноздрей.
Следующая стадия – корковая. Она сопровождается подсушиванием «колодцев», формированием над пораженной кожей гнойных корок или чешуек, экскориаций, лихенификаций. При микробной форме серо-желтые корочки практически полностью покрывают ткани, а на периферии наблюдается выраженное отторжение рогового слоя эпидермиса. При других формах встречаются участки «просветления».
Общая длительность острого экзематозного поражения преддверия носа не превышает 15-20 суток. После этого происходит отторжение корок, заболевание приобретает хроническое течение. Клинически хронизация проявляется инфильтрацией и индурацией кожи вестибулярной части носа, ограниченными очагами повышенной сухости, трещинами. Шелушение, зуд, жжение сохраняются, но становятся менее ощутимыми. При идиопатической экземе образуются вторичные депигментированные или пигментно-васкулярные пятна, постепенно увеличивающиеся в размерах.
Осложнения
Осложнения связаны с присоединением к уже инфицированным тканям кожных покровов носового преддверия новых штаммов патогенной микрофлоры – суперинфекцией. Наиболее распространенными осложнениями являются импетиго, фурункулез, рожистое воспаление наружного носа, щек и остальных участков лица. У детей с экссудативно-катаральным диатезом, болезнь может трансформироваться в атопический дерматит (нейродермит), а инфицирование герпес-вирусами способно приводить к тяжелой форме герпетиформной экземы Капоши.
При выраженном иммунодефиците может наблюдаться эритродермия, тромбофлебит лицевых вен. Этот процесс способен провоцировать развитие внутричерепных осложнений – тромбоза пещеристого синуса, менингита, менингоэнцефалита и др.
Диагностика
Для опытного отоларинголога или дерматовенеролога постановка диагноза не представляет затруднений. Используются анамнестические данные, жалобы пациента и физикальное обследование. Во время сбора анамнеза врач обращает внимание на наличие этиологических или способствующих факторов: условия труда, сопутствующие патологии, ранее проводимое лечение, назначенные препараты. При обследовании ребенка выясняется течение беременности, имеющиеся на момент вынашивания заболевания у матери. Далее применяются следующие методы диагностики:
Лечение экземы преддверия носа
Лечение консервативное, включает в себя местные и системные медикаментозные средства, физиотерапевтические процедуры. Терапевтическая схема составляется индивидуально с учетом возраста пациента, сопутствующих заболеваний, формы экземы, стадии ее развития. Важную роль играет устранение или минимизация контакта с аллергенами. Дальнейшее лечение включает три категории:
Прогноз и профилактика
Прогноз для жизни при экземе преддверия носа благоприятный, для здоровья – сомнительный, зависит от возможности прекратить контракт больного с провоцирующими факторами, корректировать имеющиеся системные нарушения. В зависимости от клинической формы болезни и эффективности подобранной схемы лечения выздоровление или полная клиническая ремиссия наступают к концу 3 недели. К профилактическим мероприятиям относятся предотвращение контракта с аллергенами, сведение к минимуму или полный отказ от использования косметических средств, адекватное своевременное лечение сопутствующих нозологий, укрепление общих защитных сил организма.
Аллергический ринит: как избавиться от симптомов
Аллергический ринит (аллергический насморк) — одно из самых распространенных заболеваний, с которыми люди обращаются за помощью к аллергологу или ищут спасения в аптеке. Распространенность патологии среди населения только нашей страны колеблется от 11 до 24%.
Аллергический ринит (АР) — это воспалительное поражение слизистых оболочек носа, возникающее вследствие аллергической реакции — гиперчувствительности немедленного
типа.
После контакта с аллергеном развивается комплекс симптомов — обычно для этого требуется от нескольких секунд до 15-20 минут.
В числе характерных симптомов АР:
• зуд и жжение в носу, частое приступообразное чихание;
• обильные слизистые выделения из отекшего носа;
• затруднение носового дыхания, снижение обоняния;
• отечность, зуд и раздражение глаз, слезотечение, чувство рези, светобоязнь, ощущение песка в глазах.
Могут отмечаться раздражение, отечность, покраснение кожи над верхней губой и у крыльев носа; расчесы, царапины в области носа из-за постоянного непроизвольного почесывания кончика носа; боли в ушах, горле, першение; слабость, недомогание, раздражительность, повышенная утомляемость, нарушение концентрации внимания и сна.
Выделяют две формы болезни:
• сезонный АР (поллиноз, сенная лихорадка), который обусловлен контактом с пыльцой растений;
• круглогодичный АР, его причина — аллергены, с которыми человек контактирует постоянно (домашняя пыль, пылевые клещи, лекарства, продукты питания, аллергены дрожжевых и плесневых грибов).
Устранить присутствие аллергенов чаще всего невозможно, поэтому АР требует адекватного медикаментозного лечения. Терапия выбирается с учетом выраженности клинических проявлений. В настоящее время разработан ступенчатый подход к лечению аллергического ринита.
1-я ступень
При легкой степени тяжести и непродолжительном интермиттирующем (характеризующемся периодическими подъемами и спадами) течении аллергического ринита рекомендован прием системных (для приема внутрь) антигистаминных препаратов II поколения.
Хорошо зарекомендовали себя при лечении АР средства с действующим веществом дезлоратадином: ЭСЛОНТИН, ЭЗЛОР, ДЕЗЛОРАТАДИН ВЕРТЕКС. Это неседативные антигистаминные препараты длительного дей-ствия (до 24 часов). Средства на основе дезлоратадина предупреждают развитие и облегчают течение аллергических реакций, обладают противозудным и противоэкссудативным действием, уменьшают проницаемость капилляров, преду-преждают развитие отека тканей, спазма гладкой мускулатуры. Дезлоратадин не оказывает воздействия на центральную нервную систему, практически не обладает седативным эффектом (не вызывает сонливости) и не влияет на скорость психомоторных реакций.
Топические (местные) Н1-антагонисты могут быть средствами выбора или использоваться в дополнение к системным антигистаминным препаратам. В тех случаях, когда заложенность носа является выраженным симптомом и нуждается в коррекции, следует применять интраназальные сосудосуживающие средства (деконгестанты) короткими курсами.
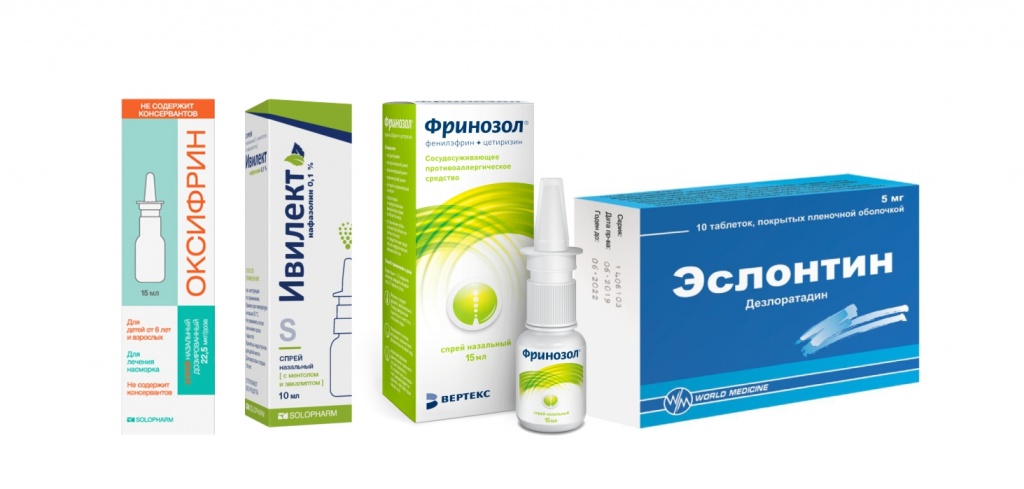
В таких ситуациях для патогенетического и симптоматического лечения рекомендован ФРИНОЗОЛ (цетиризин + фенилэфрин), обладающий сосудосуживающим и противоаллергическим действием. В состав препарата входит вспомогательное увлажняющее вещество глицерол, способствующее удержанию влаги, что помогает обеспечить увлажнение при сухости и раздражении слизистой оболочки полости носа. Рекомендуемая доза для взрослых — 1-2 впрыскивания в каждый носовой ход 2-3 раза в сутки. Препарат не следует применять непрерывно более 7 дней!
В качестве сосудосуживающих средств также показано применение спреев на основе ксилометазолина, оксиметазолина или нафазолина (ОКСИФРИН, ИВИЛЕКТ, Бебифрин, ОТРИВИН ЭКСПРЕСС).
2-я ступень
Используется при легкой степени тяжести и персистирующем (продолжительном) течении АР. В тех случаях, когда АСИТ (аллерген-специфическая иммунотерапия), курсы антигистаминной терапии и кратковременные курсы деконгестантов недостаточно эффективны в подавлении симптомов поллиноза, необходимо лечение стабилизаторами мембран тучных клеток (кромогликат натрия, недокромил натрия) в сочетании с использованием Н1-антагонистов.
3-я ступень
Используется при средней степени тяжести, персистирующем (длительном) течении. Если описанное на предыдущих ступенях лечение не дало эффекта, врач может рассмотреть вопрос о назначении топических (местных) кортикостероидов.
Один из пунктов комплексного лечения АР — сокращение контакта пациента с аллергенами. Именно этой целью (для промывания и очистки носа) на регулярной основе могут применяться солевые назальные растворы (ЛИНАКВА, АКВА МАРИС). Их отличает простота применения, безопасность, возможность использования в комплексной фармакотерапии.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
БИОЛОГИЧЕСКИ АКТИВНАЯ ДОБАВКА. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ ПРЕПАРАТОМ.
Лечение ринита при острых респираторных вирусных инфекциях антигистаминными препаратами I поколения
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в сре
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в среднем в 3 раза выше, чем у взрослых. Временная нетрудоспособность взрослого населения вследствие ОРВИ в России ежегодно составляет 25—30% от общей временной нетрудоспособности и обусловливает большой экономический ущерб. Больные ОРВИ — основной контингент пациентов поликлиники, поэтому одной из главных задач врача является снижение заболеваемости ОРВИ и уменьшение сроков временной нетрудоспособности, а это может быть достигнуто лишь при своевременном выявлении и, главное, при оптимальном лечении этой категории больных.
Группу ОРВИ составляют этиологически самостоятельные заболевания, важнейшими из которых являются грипп, парагрипп, РС-вирусная, риновирусная и аденовирусная инфекция; объединяют их два основных признака: единый механизм передачи возбудителей и сходные клинические проявления инфекционного процесса.
Действительно, различные группы респираторных вирусов могут вызвать практически одинаковые поражения, этиологический же диагноз можно поставить лишь по результатам серологической диагностики, выполняемой только в порядке контроля эпидемиологической обстановки, что, к сожалению, не всегда достижимо в амбулаторно-поликлинических условиях.
Одним из основных и наиболее важных проявлений большинства ОРВИ является ринит. Международная группа по лечению ринитов определяет его как «воспаление слизистой оболочки полости носа, характеризующееся одним или несколькими симптомами: заложенность носа, ринорея, чихание, зуд в носу». Обычно заболевание дебютирует появлением недомогания, ощущения сухости в носу, чиханием. Затем быстро нарастает отек слизистой оболочки носовой полости, появляется ринорея.
Лечебная тактика зависит от тяжести патологического процесса. При достаточно легком течении заболевания, отсутствии угрозы осложнений целесообразно применение немедикаментозных методов лечения (паровые ингаляции, полоскания, горячие ножные ванны, сухое тепло на поясницу и стопы, потогонные процедуры), показана витаминотерапия. При резко выраженной симптоматике острого ринита страдает общее самочувствие больного, снижается его работоспособность, ухудшается качество жизни. Из-за отека слизистой оболочки придаточных пазух носа, евстахиевых труб появляется головная боль в области лба, ощущение заложенности в ушах. Возможно сужение или закупорка слезно-носового канала, что проявляется обильным слезотечением, болезненной припухлостью слезного мешка, возникает угроза развития осложнений со стороны околоносовых пазух и среднего уха. Именно вероятность перехода процесса в хроническую форму и развития осложнений обосновывает целесообразность применения при остром рините лекарственных препаратов. Однако при этом нужно учитывать особенности психологии большинства пациентов, предпочитающих использовать одно, максимум два «всеисцеляющих» средства. Назначение 3—4 лекарственных препаратов, которые необходимо принимать несколько раз в день, ведет к тому, что пациент начинает сомневаться в правильности назначений врача, нарушать режим приема препаратов и как результат снижается эффективность лечения. Таким образом, в амбулаторной практике наиболее предпочтительным можно считать назначение средств, обладающих достаточной широтой терапевтического действия, купирующих основные симптомы заболевания, перекрывающих патогенетически значимые пути его развития и позволяющих свести к минимуму количество приема лекарственных препаратов.
Являясь постоянной составной частью почти всех органов, тканей, жидких сред и выделений организма человека, гистамин опосредует свои физиологические и патологические эффекты через три вида мембранных рецепторов (Н1, Н2, Н3), расположенных на клетках гладкой мускулатуры внутренних органов и кровеносных сосудов, клетках эндотелия, нервных окончаниях, лейкоцитах периферической крови. Сокращение гладкой мускулатуры, повышение проницаемости сосудов, усиление слизеотделения в верхних дыхательных путях, повышение внутриклеточной концентрации цГМФ, легочная вазоконстрикция, усиление хемотаксиса эозинофилов и нейтрофилов, усиление продукции тромбоксана, простогландинов F2a, E2 и аналогичных производных арахидоновой кислоты реализуются через активацию Н1-гистаминовых рецепторов [1, 2].
Необходимостью устранения патологических эффектов гистамина обусловлен поиск, а затем и внедрение в клиническую практику лекарственных препаратов, конкурентно блокирующих Н1-гистаминовые рецепторы. Однако термин «антигистаминные» не полностью отражает суть этих препаратов, так как они вызывают ряд других фармакологических эффектов. Отчасти это обусловлено структурной близостью таких местных гормонов, как гистамин, адреналин, серотонин и ацетилхолин: вещество, устраняющее эффекты одного стимулятора, может блокировать действие другого [3]. Сопутствующие фармакологические эффекты антигистаминных препаратов I поколения считались нежелательными, что и обусловило внедрение в клиническую практику антигистаминных препаратов следующих генераций. Однако Н1-блокаторы I поколения, обладающие свойствами холинолитиков, нашли применение в качестве cредств медиаторной терапии при ОРВИ.
Применение при ОРВИ антигистаминных препаратов I поколения бромфенирамина, хлорфенирамина, хлоропирамина, в отличие от Н1-блокаторов II поколения, высокоэффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорея, чихание и зуд в носу [5—8]. Механизмы действия антигистаминных препаратов I поколения связаны как с их способностью блокировать Н1-гистаминовые рецепторы, так и с конкурентным антагонизмом по отношению к мускариновым рецепторам, которые опосредуют парасимпатическую стимуляцию секреции желез и вазодилатацию. Кроме того, благодаря способности этих препаратов проникать через гематоэнцефалический барьер, они оказывают влияние на соответствующие рецепторные образования в продолговатом мозге и гипоталамусе [9].
Общая оценка эффективности лечения ОРВИ, независимо проводимая пациентами и лечащими врачами по 4-балльной шкале (0 — нет эффекта, 1 — умеренный эффект, 2 — хороший эффект, 3 — отличный эффект), при использовании супрастина составляет в среднем 2,6 балла, что значительно превосходит аналогичный показатель в группе пациентов, не использовавших супрастин (1,9 балла).
Таким образом, антигистаминные препараты I поколения (например супрастин) являются высокоэффективными лекарственными средствами и могут быть рекомендованы для симптоматической и патогенетической терапии ринита при острых респираторных вирусных инфекциях. Небольшие дозировки и возможность назначения препаратов короткими курсами позволяют избежать появления побочных эффектов или минимизировать их [4].
Литература
А. А. Стремоухов, доктор медицинских наук
Е. Б. Мищенко, кандидат медицинских наук