Чем мазать содранные колени
Как правильно обработать рану после падения
Царапины, легкий или сильный порез, ссадина, синяк и рана – все это может появиться после падения ребенка или взрослого. В домашней аптечке должны быть качественные (и не просроченные) средства для оказания первой медицинской помощи.
Что нужно делать после падения?
В первую очередь определяется характер повреждений. Если есть рана, нужно разобраться, насколько она глубока, идет ли кровь, насколько сильно, нет ли повреждения кости.
Небольшое повреждение. Алгоритм действий
После обработки ранки или ссадины независимо от их размеров рекомендуется наложить чистую повязку. Применяется стерильный бинт и салфетка с ранозаживляющим средством или пластырь. Пока средство/препарат будет оказывать свое действие, нужно обеспечить изоляцию от внешней среды/микробов с помощью надежного стерильного укрытия.
Даже если ранка небольшая такие меры обязательно необходимы. В течение ближайшего времени после падения (максимум 1,5 часов) следует провести обработку ранок после падения. В дальнейшем повязку снимают и при необходимости меняют. При незначительных повреждениях в новой повязке нет необходимости, в таком случае ране нужно обеспечить доступ свежего воздуха. Сильные повреждения требуют обращения к врачу.
Все необходимые для оказания помощи препараты и средства можно купить/заказать в аптеках Столички.
Раны и ссадины: что делать категорически нельзя
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
С одной стороны большинство уверены, что наверняка знают, как надо поступить – йод, спирт, пластырь или бинт являются основными помощниками в беде. Однако все несколько сложнее, ведь при неправильной обработке раны можно получить осложнения, которые приведут к инфекции, длительному заживлению или некрасивому шраму.
Виды ссадин и ран
С порезами и всевозможными ссадинами мы сталкиваемся в простом быту. Ссадина – это повреждение, получаемое при механическом трении о грубую и шероховатую поверхность, чаще твердую. Это может быть в результате падения на асфальт или гравий.
Ссадина может быть поверхностной, в этом случае затронут только эпидермис. Место краснеет, немного отекает. Если травма более глубокая, то повреждается не только эпидермис, но и капилляры, что приводит к точечному кровотечению, выделяются капельки крови, но самое главное – человек испытывает сильную боль.
Порез – это неглубокая резаная рана. При такой травме повреждается либо только кожа, либо затрагивается слой жировой клетчатки. В таких случаях возникает кровотечение, интенсивность которого будет определяться глубиной пореза и количеством поврежденных сосудов.
Раны бывают разные поверхностные или глубокие, могут даже повреждаться крупные сосуды. В таком случае возникает сильное кровотечение. Раны могут сопровождаться ушибами, кровоподтеками. Кроме того в рану нередко попадают грязь, различные предметы, земля и т.д.
Лечение ран и ссадин
В первую очередь необходимо обеззаразить полученную рану. Это сделать надо до лечения. Иначе в рану и ткани может попасть инфекция, которая вызывает воспалительные процессы.
При порезах, ранах и ссадинах действуют по следующему алгоритму:
НЕЛЬЗЯ: не используйте воду из открытых водоемов (река, озеро, пруд), так как в них живут микроорганизмы, способные вызвать заражение и инфицирование.
Если вы получили рану на природе, и под рукой нет чистой воды, то промывать рану нужно любым антисептиком на водной основе – перекись водорода, хлоргексидин, мирамистин, раствор марганцовки или фурацилина. Все или любое из этих средств необходимо всегда держать в своей аптечке.
НЕЛЬЗЯ: расширять рану, копаться в ней и т.д. Лучше обратиться за помощью к специалистам.
НЕЛЬЗЯ: поливать раны и ссадины спиртовыми растворами (йод, зеленка, водка и т.п.), так как они могут привести не к лечению, а к ожогам. Такими растворами можно лишь смазывать ткани, окружающие рану.
НЕЛЬЗЯ: использовать на свежих ранах бактерицидные порошки, потому что они препятствуют процессу стягивания краев.
Причины обращения к врачу
Надо обратиться к врачу, если рана или ссадина сопровождаются проблемами. В следующих случаях обязательно нужно посетить специалиста:
ВАЖНО: даже самая маленькая и незначительная ранка – это нарушение кожного покрова, которое болезнетворные микробы и бактерии могут использоваться в качестве входных ворот. Особенную опасность представляют бактерии столбняка. Обязательно обрабатывайте все, даже мелкие ссадины и порезы.
Первая помощь при ссадинах
Ссадина — наружное повреждение кожи. Кровотечения практически нет, но есть сильное покраснение, отечность и царапины. Обычно выделяется прозрачная либо розовая жидкость, но иногда — капельки крови из поврежденных капилляров. Ссадины часто бывают у детей ввиду их особой активности и подвижности, но и у взрослых в результате неудачного падения могут возникнуть такие повреждения кожи. Опасности нет, если проведена правильная обработка ссадин и ран сразу после их выявления. В домашней аптечке должны быть средства, одинаково эффективные для взрослых и детей.
Стандартные рекомендации по оказанию первой помощи при ссадинах выглядят следующим образом:
тот, кто будет обрабатывать рану, должен обеззаразить руки антисептиком;
на ссадину обильно налить хлоргексидин (антисептический раствор);
наложить стерильную повязку из марли либо специальную, предназначенную для лечения ссадин;
зафиксировать повязку бинтом либо лейкопластырем (зависит от масштабов и локализации повреждения).
Перечисленных мер достаточно, чтобы устранить возможные риски инфицирования и воспаления тканей. Если своевременно провести обработку, боли не будет, а рана получит защиту. Фиксация необходима, чтобы перекрыть болезнетворным микроорганизмам доступ к ране.
Готовые стерильные повязки с лечебной мазью удобнее в применении, чем обычный бинт. Такие изделия сохраняют антибактериальные свойства около недели, что исключает необходимость частых перевязок, снижает расходы на материалы и уменьшает неприятные ощущения для пострадавшего. Если использовать самофиксирующийся бинт, понадобится всего 2 оборота, чтобы закрепить повязку. Экономично, просто и недорого.
Первое, что необходимо сделать в домашних условиях

Чтобы избежать попадания инфекции в кровоток, ссадину нужно обработать антисептическим раствором. Заодно удаляются песок, мелкий сор, осколки и камешки. Если не убрать их, кожа будет травмироваться дальше. Если в домашней аптечке не оказалось антисептика, обеззараживание проводят под струей теплой воды из-под крана, предварительно обработав место хозяйственным мылом.
После антисептической обработки поверхностную ссадину нужно промокнуть безворсовой салфеткой, наложить мазь либо повязку с пропиткой. Если ссадина глубокая и выделяется кровь, нужно нанести специальную мазь и накрыть ее давящей повязкой.
Если нет мазевых повязок, каждый день придется делать перевязки, накладывая новые порции лечебных средств. Чтобы не ошибиться с выбором средства, необходимо при удобном случае получить консультацию терапевта или травматолога и узнать, чем пополнить домашнюю аптечку на случай необходимости обработки ран, ссадин и оказания первой помощи детям и взрослым.
Если ссадина получена на природе, нельзя использовать воду из ближайшего водоема. Желательно при подготовке к пикнику положить в сумку флакон с антисептическим средством или антибактериальные влажные салфетки.
Основные виды и классификация ссадин

Если речь идет о травме, полученной от ржавого гвоздя, особых повреждений на коже может и не быть. Если порез гвоздем достаточно глубокий, есть риск столбняка. В таком случае стоит незамедлительно посетить врача и по необходимости сделать прививку.
Первая помощь детям при ссадинах разной глубины
Дети часто травмируют коленки и локти, падая с качелей, велосипедов и роликов, да и просто бегая. Важно заранее поговорить с ребенком о том, что прикладывание листьев подорожника к ране — уже устаревший и совсем неэффективный метод, а иногда даже опасный.
Чаще всего ссадины бывают на детских коленках. Первая помощь при ранах и ссадинах у детей выполняется бесспиртовыми средствами. Поврежденную кожу обрабатывают перекисью водорода, хлоргексидином и аналогами. Порядок действий аналогичен мероприятиям, показанным для взрослых:
Промыть ссадину проточной водой.
Оставить открытой рану, т. к. обычные пластыри и повязки присохнут и при перевязке спровоцируют дополнительную травму кожи.
На подсохшую корочку ссадины ежедневно наносить заживляющую мазь, рекомендованную врачами.
В каких случаях обязательно надо обратиться к доктору?

кровотечение не останавливается. Если наложенная давящая повязка сильно вымокла и кровь не собирается останавливаться, есть риск, что повредился крупный сосуд. Такая же картина наблюдается, если есть проблемы со свертываемостью крови;
в рану попало большое количество земли, есть включения инородных предметов. Специалист примет решение о целесообразности введения сыворотки от столбняка;
если ссадина изначально обработана неверно, а иммунитет пострадавшего низкий, либо имеется сахарный диабет, повреждение кожи может начать гноиться и воспаляться. К симптомам добавляется повышенная температура и дергающая боль в области ссадины. Нужно срочно показаться хирургу. Специалист обработает рану и назначит адекватное лечение.
Мелкие ссадины удается быстро вылечить дома. Хорошо, если в аптечке есть современные средства и перевязочные материалы от ран, ожогов и порезов.
Ссадины у детей
Последнее обновление: 21.02.2021
Автор статьи: врач-педиатр Валентина Ражева
Дети всегда активны, любят бегать и играть в подвижные игры. А это значит, что мелкие травмы для них – не редкость. Чтобы быстро и качественно оказать малышу первую помощь, важно знать, как правильно произвести обработку ссадин у детей, чем лечить их и как ускорить заживление и не допустить инфицирования поврежденных поверхностей.
Почему ссадина у ребенка может быть опасной?
Сами по себе подобные травмы не опасны. Однако если не уделять им должного внимания и не обеспечить соответствующее лечение, заживление повреждения кожи может занять больше времени. Дополнительная опасность заключается в возможности инфицирования ранки. В таком случае к травме почти всегда присоединяется нагноение, местное повышение температуры, а иногда – даже сепсис. Кроме того, нужно учитывать, что загрязнение может вызвать такие опасные заболевания, как, например, столбняк. Поэтому каждый родитель должен знать, как оказать ребенку первую помощь.
Чем обработать ссадины у ребенка: первая помощь и лечение
Чем лечить ссадины на лице у ребенка – на лбу, на носу, под глазом?
Кроме того, что травма на лице привлекает внимание окружающих и причиняет ребенку психологический дискомфорт, такое повреждение может быть опасным и по другой причине: от него могут остаться пятна и даже шрамы. Поэтому при лечении ранки важно не терять время и максимально быстро обработать повреждение описанным выше способом. Также нужно следить за тем, чтобы ребенок не сцарапывал подсыхающие корочки, так как от этого на лице могут остаться рубцы.
Чем мазать ссадины на лице у ребенка, чтобы после выздоровления от них не осталось следов-напоминаний? Рекомендуем использовать для этой цели восстанавливающий крем «Ла-Кри» – безопасное негормональное средство, обеспечивающее быстрый и действенный эффект.
Ссадина на голове у ребенка: в чем опасность и как ее устранить?
Главная опасность травм головы в том, что без должного лечения может произойти инфицирование. Из-за близости мозга и возможных осложнений даже самая маленькая ранка на голове у ребенка должна быть немедленно обработана и обеззаражена. Если волосы мешают обработке, их необходимо состричь.
В случаях, когда же дело не ограничилось ранкой и ребенок жалуется на головокружение и тошноту, нужно срочно вызвать скорую помощь, так как может иметь место сотрясение мозга.
Полезные советы по лечению ран, ушибов и ссадин: что делать, если ребенок упал?
Восстанавливающий крем «Ла-Кри» – ваша помощь в регенерации поврежденной кожи
Крем уменьшает зуд и раздражение, снимает покраснение, борется с микробами, смягчает и питает кожу. Состав средства абсолютно безопасен: в него не входят гормоны и отдушки, поэтому крем рекомендован к применению даже у совсем маленьких деток. Экстракты фиалки, грецкого ореха и череды, пантенол, бисаболол и масло авокадо эффективно борются с воспалительными процессами, оказывают успокаивающий и заживляющий эффект.
Клинические исследования
Проведенные компанией клинические испытания доказывают высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита. В результате терапии отмечено, после применения крема для чувствительной кожи «Ла-Кри»:
Почему возникают и как проявляются гнойничковые заболевания кожи
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Наиболее широко распространены следующие гнойничковые заболевания:
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
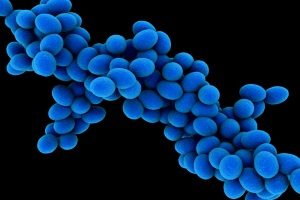
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

В процесс чаще всего вовлекаются следующие участки:
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
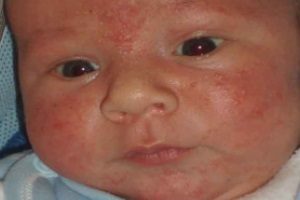
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
Экзантема может быть единственным признаком.

Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
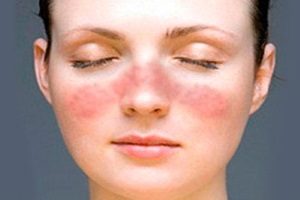
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
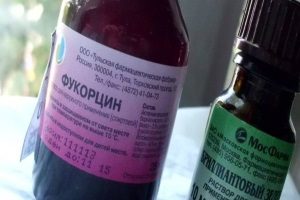
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.



