Чем можно полоскать горло при аллергии
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Аллергический фарингит
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Ильин Сергей Юрьевич
Кандидат медицинских наук
«Лечение хронического фарингита»
«Специальный репортаж», ТВ-программа, телеканал «Москва 24» (ноябрь 2021г.)
Аллергический фарингит – это воспаление, при котором отекает слизистая задней стенки глотки. Патология может быть самостоятельной, но обычно сопровождается ларингитом, конъюнктивитом, синуситом, ринитом, отитом. Воспаление слизистой горла связано с угнетением местного и системного иммунитета.
Причины возникновения аллергического фарингита:
На развитие заболевания часто влияют наследственность, слабый иммунитет, хронические очаги инфекции. Аллергический фарингит также может быть спровоцирован переохлаждением, табакокурением и пр. Часто опасности подвержены люди, работающие на производстве химических веществ.
Основные симптомы заболевания:
Температура – нехарактерный признак заболевания, который обычно указывает на присоединение вторичной инфекции.
Патология считается опасной из-за возможности перехода фарингита в отит, синусит, тонзиллит. Отоларингологи «МедикСити» с помощью самых передовых методов лечения и современного оборудования смогут поставить диагноз, вылечить вас и избавить от неприятных симптомов. Не запускайте аллергический фарингит и не дайте ему испортить вашу жизнь!
Острая форма возникает при длительном или кратковременном воздействии аллергенов на организм. Обычно проходит быстро.
Длительное течение заболевания и возможные осложнения появляются при продолжительном контакте с аллергенами. Воспаление может охватить не только горло, но и дыхательные пути, а также весь организм.
Аллергический фарингит. Диагностика
Диагностировать фарингит может отоларинголог посредством визуального осмотра, а вот тип и характер аллергена определяет аллерголог. Поэтому вам необходима консультация сразу двух специалистов.
Диагностика при данном заболевании включает в себя следующие исследования:
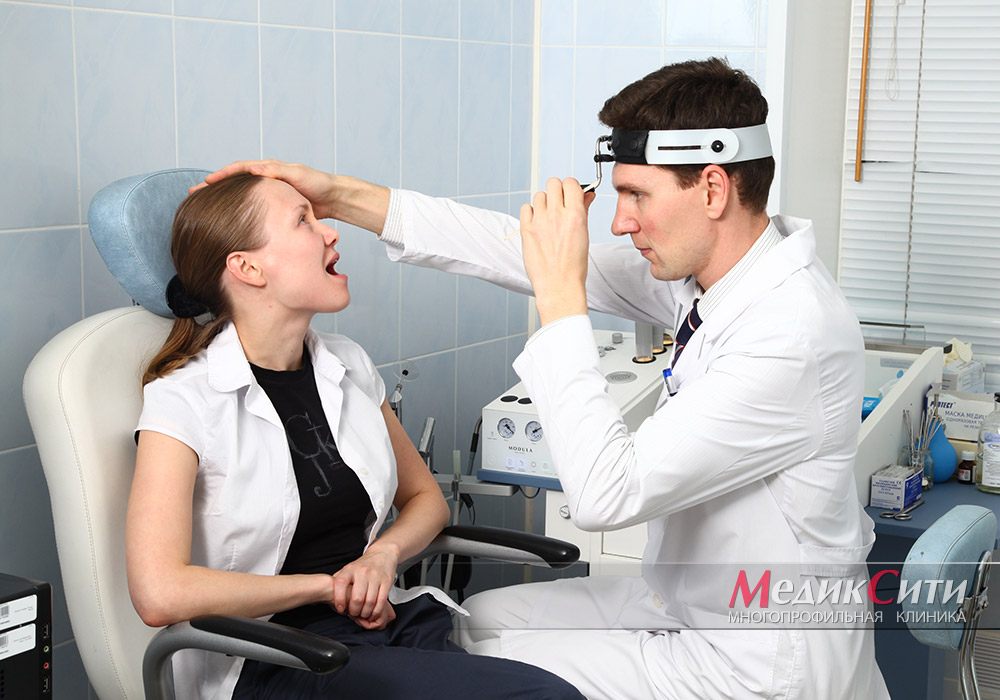
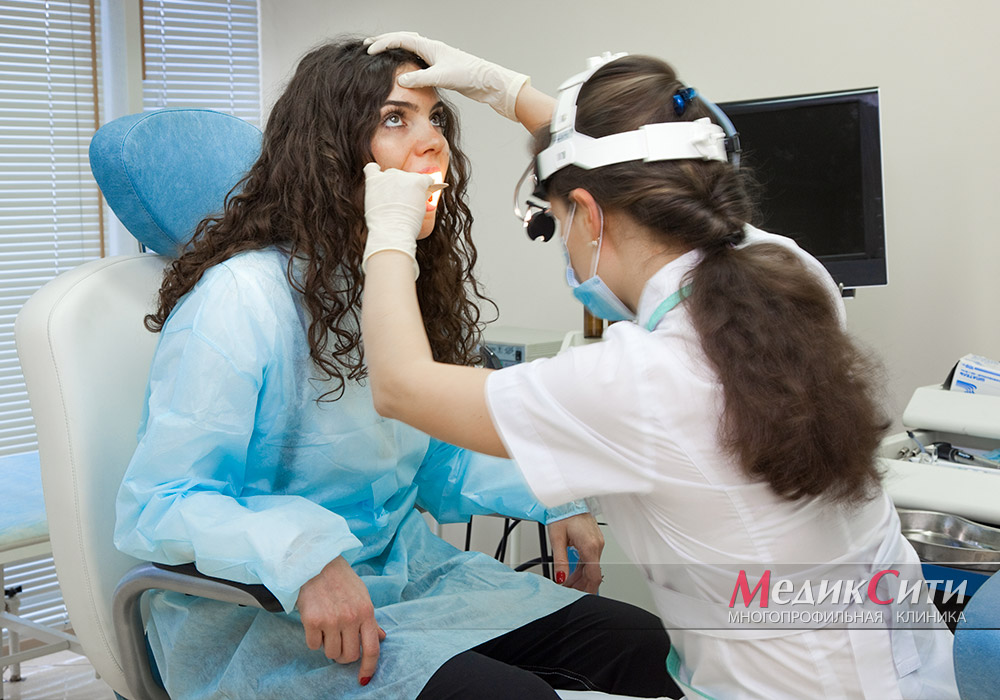
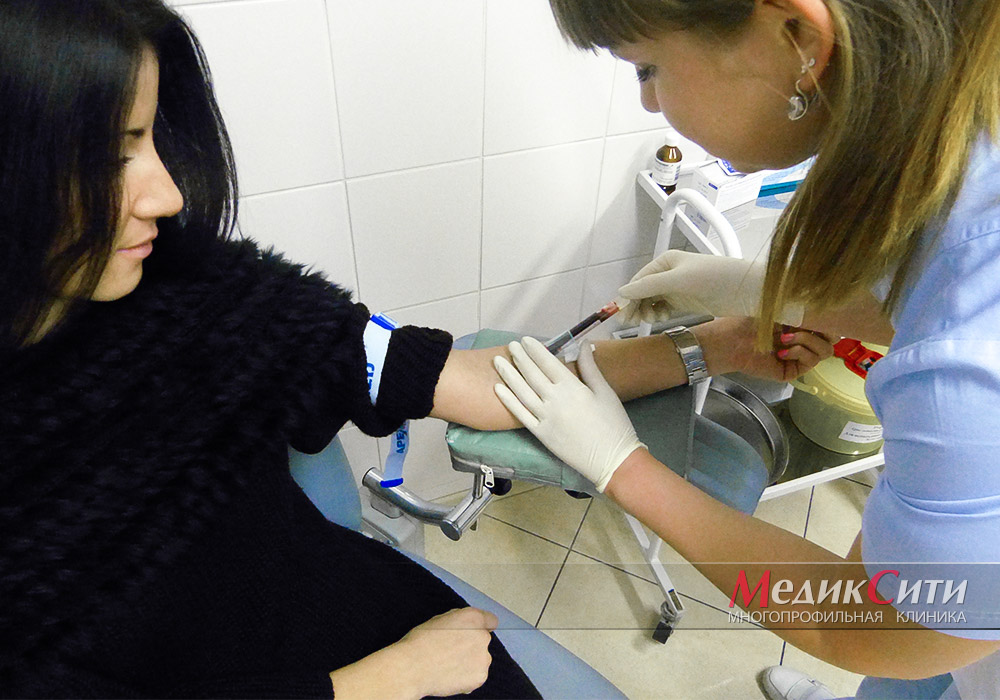
Фарингоскопия – исследование глотки врачом-отоларингологом МедикСити
Фарингоскопия – исследование глотки врачом-отоларингологом МедикСити
Лабораторная диагностика аллергического фарингита
Лечение аллергического фарингита
Лечение часто сводится к консервативной терапии:
Если говорить о медикаментозной коррекции, то специалист обычно назначает:
Консультация врача-отоларинголога в МедикСити
Пациенту следует придерживаться индивидуально разработанной диеты, рекомендованной специалистом.
Физиотерапия не всегда эффективна при аллергическом фарингите.
Оперативные вмешательства возможны в случае присоединения вторичных осложнений инфекционного характера (абсцесс). Хирургическое лечение при обычном течении заболевания не требуется.
При лечении аллергического фарингита специалисты обычно дают благоприятные прогнозы, но только в случае своевременного обращения и лечения. Неправильный подход к терапии может способствовать развитию вторичных патологий, поэтому не рекомендуем заниматься самолечением. В «МедикСити» вам помогут квалифицированные специалисты с большим практическим опытом. Позвольте нам позаботиться о вашем здоровье!
Чем можно полоскать горло при аллергии
При аллергических заболеваниях голосового аппарата лечение складывается из этиологических и симптоматических мероприятий. Этиологическое лечение заключается в десенсибилизации организма, выявлении аллергенов и создании для больного таких условий, в которых не было бы опасности возникновения аллергических реакций. Часто такие больные вынуждены изменять условия труда, а иногда и условия быта. В тех случаях, когда не удается определить аллерген, рецидивы неизбежны.
Абсолютное молчание в течение 3—5 дней и полный отрыв от обычной ежедневной работы — необходимые условия лечения. Выезд из данной местности иногда даже на короткое время даёт хорошие результаты. Известны случаи полного затихания аллергических реакций после удаления из помещений, в которых пребывал больной, букетов свежих или высохших цветов, венков, висящих на стенах, букетов омелы.
Десенсибилизация организма при этиологическом лечении заключается в применении возрастающих доз, начиная от минимальных, экстрактов, приготовленных из субстанций, вызывающих аллергические реакции. Инъекции из специфических аллергенов представляют собой наиболее рациональный способ лечения, которое, правда, продолжается очень долго, так как для каждого больного обычно удаётся определить не один, а несколько аллергенов, а в некоторых, особенно тяжелых случаях, и несколько десятков.
Другим способом десенсибилизации организма является применение десенсибилизирующих средств. К ним относятся антигистаминовые препараты, адреналин, АКТГ, кортизон, а также витамины С и D, как противоаллергическое средство хорошее действие оказывают препараты кальция в виде таблеток или же внутривенных инъекций. Больные, страдающие нарушением кровообращения, плохо переносят эти препараты.
Применение антибиотиков становится необходимым только тогда, если к основному, аллергическому заболеванию присоединяется инфекция. В этих случаях прежде всего следует определить бактерийную флору отделяемого глотки и гортани и устойчивость микробов по отношению к антибиотикам. Применение антибиотиков, по отношению к которым микрофлора является устойчивой, лишено всякого смысла. После применения больших доз антибиотиков развивается гигюавитаминоз, сухость слизистых оболочек, затруднения при отхаркивании, болезнь принимает затяжное течение.
Симптоматическое лечение должно быть прежде всего местным. Целью его является уменьшение гиперемии и отека слизистых оболочек. Хорошие результаты дают ингаляции растворами, содержащими адреналин или эфедрин (от 5 до 10 капель на одну ингаляцию) Antistin-privin (0,50 на 1000) 3 мл.
Иногда благоприятно действуют как примеси, эфирные масла. Однако, некоторые из них, особенно eucaliptol и mentol высушивают слизистую оболочку и поэтому их следует применять в чередовании с витаминами A+D. Раствор Люголя (Jodi puri 0,2, Kali jodati 2,0, Oleum Olivarum ad 20,0) применяется в качестве примеси при ингаляциях в случаях сухого воспаления слизистой оболочки гортани. С большим эффектом действуют ингаляции аэрозолями, т.е. распыленными лекарственными веществами, которые глубоко проникают в дыхательные пути и образуют очень тонкий покров на слизистых оболочках. Настои ромашки и мальвы действуют благоприятно как в виде аэрозолей, так и в тех случаях, когда из них приготавливают растворы для ингаляций. Аэрозоли так же, как и растворы для ингаляций должны быть холодными. В тех случаях, когда присоединяется инфекция, можно применять для лечения антибиотики: пенициллин, стрептомицин и ауреомицин. Однако, предварительно необходимо проверить бактериальную флору, ее состав, устойчивость по отношению к антибиотикам, чтобы применение антибиотиков дало желаемые результаты.
При хронических гипертрофических формах заболеваний гортани хорошие результаты даёт применение 2%—5% раствора азотнокислого серебра (ляпис),
Внутригортанное введение эфирных масел Eucalyptoli, Mentoli aa 2,5. Oleum Olivarum ad 50,0, а также витаминов A+D не приносит вреда в том случае, если они закапываются в малых количествах — 2—3 капли, во время фонации, т.е. при закрытой голосовой щели и если не содержат никаких вредных примесей. Не следует применять для внутригортанных вливаний смесей, приготовленных на парафине, который сплывая вниз и охлаждаясь может вызвать закупорку мелких бронхов.
В течение короткого времени уменьшается отёк и гиперемия голосовых связок под влиянием ионизации 2% Calcium chloratum, 2% Natrium bicarbonicum, 2% Natrium chloratum с положительного полюса. Не следует для ионизации использовать аппаратов с высоким напряжением тока (выше 6—12 вольт) а также поляризирующихся электродов, например, свинцовых.
Как защитить ребенка-аллергика от простуд
Частые простуды в детском возрасте считаются нормой. Растущий организм адаптируется к среде и вырабатывает иммунитет. Но когда малыш болеет слишком часто, защитная система организма страдает. Особенно подвержены вирусам дети с аллергическими заболеваниями.
В медицинском центре «ПанорамаМед» для лечения аллергических заболеваний используется комплексная терапия, включающая в себя медикаментозные и физиотерапевтические методы, в том числе:
Как защитить малышей от ОРЗ и гриппа, рассказывает детский аллергологмедцентра «Панорама Мед» Ксения Алексеевна Добрикова.
— Ксения Алексеевна, почему дети, страдающие аллергическими заболеваниями, чаще подвержены простудам?
Воспаление слизистой носа и горла, присущие ОРЗ и вызываемые вирусами, характерны и для аллергических проявлений. У этих симптомов похожие механизмы развития, в которых участвует гистамин. При повышенной выработке гистамина, инфекция попадает на «подготовленную» почву и развивается быстрее, а последствия ее опаснее. К примеру, у аллергиков гораздо большая вероятность развития стеноза гортани при обычном ОРЗ (хотя основная причина этого осложнения анатомические особенности малышей). Вот почему антигистаминные препараты входят в комплексное лечение ОРЗ и гриппа даже при отсутствии аллергических заболеваний.
— Как влияют на обострение аллергии противовирусные и жаропонижающие препараты, которые мама дает малышу, если у него поднялась температура и заболело горло?
И жаропонижающие, и противовоспалительные, и тем более антибиотики ухудшают течение аллергии. К примеру, при атопическом дерматите врачвсегда назначает одновременно с этими лекарствами антигистаминные препараты. А использование домашних методов лечения – травяных настоев и ингаляций с эфирными маслами у аллергиков вообще недопустимо, поскольку может спровоцировать серьезные осложнения, вплоть до отека горла и удушья. Педиатр и детский аллерголог, у которого наблюдается ребенок, знает характер его заболевания и всегда подскажет, какие методы лечения и профилактики ОРЗ безопасны и эффективны.
— Можно ли предупредить частые простуды у детей-аллергиков в период эпидемии?
Самое главное, в этот опасный для них период – не отменять основного лечения аллергического заболевания. Если у ребенка бронхиальная астма, базисные курсы поддерживающей терапии мы стараемся назначать на весенний и осенний периоды, что помогает избежать обострений и защищает малыша от инфекций. Это особенно важно для тех детей, которые часто болеют.
— Какой результат дает поддерживающая терапия? Сможет ли ребенок отказаться от нее со временем?
В зависимости от течения заболевания, курс поддерживающей терапии длится от трех до шести месяцев, а кому-то назначается круглогодично. При легком течении аллергии лечение отменяется, как только ребенок достигает длительной ремиссии. При тяжелом и среднетяжелом течении заболевания лекарства приходится принимать и во взрослом возрасте.
— Что делать родителям, которые замечали у детей аллергические проявления, но еще не дошли до аллерголога или не уверены в том, что имеет место аллергия? А ведь впереди весна – неблагоприятное время для страдающих сезонным поллинозом.
Курсовое лечение поллиноза начинается еще до периода выделения пыльцы, примерно с марта. Лучше посетить аллерголога и пройти аллергические пробы в осенне-зимний период, чтобы ясно понимать, есть ли связь заболевания с сезоном. Но надо иметь в виду, что февраль-март – время частых простуд, и поллиноз легко можно перепутать с обычным насморком. Детский аллерголог и педиатр помогут родителям разобраться с причинами детского недомогания и поставят правильный диагноз.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.