Что означает 100 поражение легких при коронавирусе
Врачи оценили шансы на выживание у пациентов с полным поражением легких
«Держись, моя девочка»
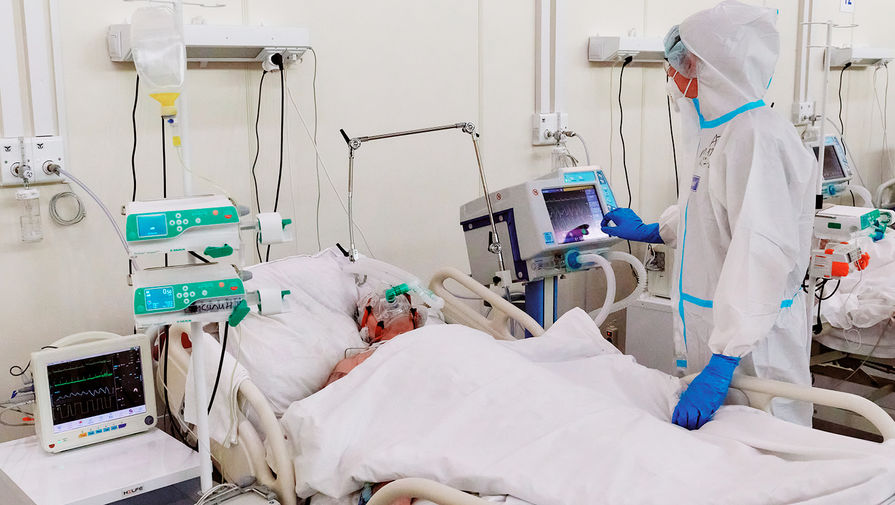
В Иркутске врачам удалось вылечить беременную пациентку, болевшую коронавирусом со стопроцентным поражением легких. Девушка поступила в перинатальный центр на 32-й неделе беременности с высокой температурой и обширным очагом поражения органов дыхания. Чтобы спасти ребенка, медики решили сделать кесарево сечение – девочка родилась здоровой, в то время как ее мать отправилась в реанимацию. Там роженица провела около 50 дней, большую часть из которых ей приходилось дышать при помощи ИВЛ.
«Все время мы ее поддерживали. Рассказывали, что и зачем делаем. Говорили: «Держись, моя девочка». И она держалась. Она поразила своей стойкостью и стремлением выжить. Некоторые сдаются и говорят: «Будь что будет». А она не сдалась», — рассказывала РИА «Новости» заведующая отделением анестезиологии и реанимации №2 Иркутского городского перинатального центра Галина Шкандрий.
Сейчас девушка уже дома – 11 января ее выписали из больницы, так как вирус удалось победить. При этом, как отмечают медики, счастливый случай иркутской роженицы скорее исключение, чем правило.
«Согласно данным ВОЗ, беременные женщины подвержены более высокому риску развития тяжелых форм COVID-19 по сравнению с небеременными репродуктивного возраста. В случае тяжелого течения болезни беременные чаще нуждаются в переводе в отделение интенсивной терапии», — объяснила «Газете.Ru» акушер-гинеколог, эксперт команды приложения «Справочник врача» Мария Филатова.
Сама по себе коронавирусная инфекция не является показанием для кесарева сечения, однако ее тяжелое течение может не оставить врачам выбора. По словам врача-гинеколога Владимира Сурсякова, при стопроцентном поражении легких родить ребенка естественным путем очень трудно.
«В таком случае это будет последнее, что женщина сделает в своей жизни. Кесарево сечение – это единственный способ спасения в данном случае как для мамы, так и для малыша. Тут можно только поаплодировать врачам, которым удалось спасти две жизни в такой сложной ситуации», — заявил медик «Газете.Ru».
В целом развитие COVID-19 на поздних сроках беременности значительно ухудшает прогноз для матери и плода. Как объяснила акушер-гинеколог, генетик, кандидат медицинских наук Наталия Андронова, в таких условиях спонтанная родовая деятельность может резко усилить респираторный дистресс (воспалительное поражение легких — «Газета.Ru») у женщины с поврежденными легкими и привести к смерти.
В качестве примера врач привела случай смерти роженицы в Университетской клинике Нью-Джерси, США, описанный в журнале «The American journal of case reports». Тогда женщину на 37-й неделе беременности с подтвержденным COVID-19 госпитализировали только спустя пять дней после первых признаков родовой деятельности. В результате врачам пришлось провести кесарево сечение, однако спасти женщину не удалось – спустя 15 дней после операции она умерла.
«На основании представленного наблюдения авторы предлагают внести в клинические рекомендации по ведению беременных с COVID-19 плановое кесарево сечение в качестве оптимального метода родоразрешения», — сообщила Наталия Андронова «Газете.Ru».
Есть ли шансы выжить у пациентов со 100%-м поражением легких
Как показывает медицинская практика, случаи стопроцентного поражения легких при коронавирусе – не редкость. Так, к декабрю 2020 года только из Городской больницы Святого Георгия в Санкт-Петербурге выписали больше 60 таких пациентов. Самому старшему из выздоровевших после тяжелой болезни — 93 года.
Некоторым не помешали победить коронавирус даже сопутствующие заболевания. На сайте больницы врачи рассказали случай 72-летней пациентки с сахарным диабетом и сердечно-сосудистой патологией. Она поступила в стационар на шестой день после начала болезни, когда почувствовала нехватку воздуха при ходьбе по квартире.
«При первичной КТ при поступлении отмечалось поражение 60% легочной ткани. Контрольная КТ показала объем поражения легких уже 100%. Ее сумели «вытащить», не прибегая к ИВЛ с интубацией трахеи», — уточнили медики.
В том же декабре вылечиться удалось мужчине из Пензы, у которого из-за коронавируса и пневмонии было поражено 100% легких. На стационарном лечении он находился 1,5 месяца, еще несколько дней провел в реанимации. Теперь ему предстоит пройти длительную реабилитацию.
«Я очень благодарен врачам, всем медсестрам и медбратьям, санитарам — они меня спасли. Вы бы видели, как им самим тяжело работать. Пожалуйста, берегите себя, относитесь серьезно к тому, что нам говорят врачи о масках, дистанции и изоляции. Пережить такое, что пережил я, не пожелаю никому», — цитировал слова пациента местный минздрав.
В ноябре победить коронавирус, поразивший ее легкие полностью, смогла и 60-летняя жительница Уфы с лишним весом и диабетом. По словам врачей, во многом выжить ей помог позитивный настрой.
«Она поступила к нам со стопроцентным поражением легких, то есть у нее было тотальное поражение легких. Женщину сразу же перевели на аппарат ИВЛ, на котором она провела месяц. Если анализировать ее случай с холодным разумом, у нее практически не было шанса выжить, абсолютно никакого.
Но пациентка была настолько позитивно настроенной, настолько веселой, что она прямо зубами вцепилась в жизнь. Мы замечаем, что позитивные люди выходят с минимальными потерями из реанимации», — рассказывал «Башинформ» завотделением реанимации и интенсивной терапии больницы скорой медицинской помощи №22 Рустем Габидуллин.
Поможет только ИВЛ. Или нет?
Как отмечают врачи-пульмонологи, пережить стопроцентное поражение легких крайне тяжело. В таких случаях иммунная система «сильно» реагирует на болезнь — это состояние врачи обычно называют цитокиновым штормом.
«Оно проявляется лихорадкой, болью в голове и в поясничной области, затрудненным дыханием, иногда — тошнотой, рвотой, диареей, изнуряющим сухим кашлем», — рассказала «Газете.Ru» врач-пульмонолог ФНКЦ ФМБА России Анна Сотникова.
При этом думать, что при поражении легких на 100% человек совсем перестает дышать не стоит, подчеркнула терапевт-пульмонолог Марина Казакова:
«Процент поражения легких, который показывает КТ, не говорит о том, что эти участки легкого не участвуют в газообмене. Кроме того, полное поражение легких все же довольно редко встречается на фоне потока случаев заражения».
Основным фактором, влияющим на степень тяжести болезни, являются генетические маркеры. По словам Анны Сотниковой, сейчас выявлена только одна часть генома человека, которая увеличивает риск попасть в реанимацию при коронавирусе примерно на 60%. Это фрагмент третьей хромосомы длиной около 50 тыс. пар.
«Помимо этого, тяжелую переносимость болезни могут обеспечить сопутствующие заболевания у пациента — сердечно-сосудистые и онкологические заболевания, хроническая почечная недостаточность, обструктивная болезнь легких, инсульт, застойная сердечная недостаточность, астма, хронические заболевания печени, а также высокая вирусная нагрузка, которой не избежать при продолжительном тесном контакте с зараженным или носителем вируса», — пояснила медик.
Наиболее распространенным способом лечения таких пациентов является подключение к аппарату искусственной вентиляции легких.
«В таких случаях пациентов вводят в медицинскую кому, чтобы они спокойно умирали. Или выживали. В целом помочь тут может только ИВЛ», — заявил «Газете.Ru» ЛОР-врач, пульмонолог высшей категории Сергей Пурясев.
В особенно тяжелых случаях применяется также плазма переболевших пациентов с антителами, прошедшая патогеноредукцию, то есть обработку свободными радикалами, отметила Анна Сотникова. «Помимо этого, назначается множество препаратов и другие виды комплексной терапии, так что универсального средства от COVID-19 пока нет», — сказала она.
Терапевт-пульмонолог Марина Казакова, в свою очередь, также выделила метод ЭКМО — экстракорпоральной мембранной оксигенации. Его воздействие заключается в том, что при помощи специального оборудования врачи создают искусственную циркуляцию крови, которую насыщают кислородом и очищают от углекислого газа. По своей сути, аппарат выполняет функцию легких, пока врачи пытаются помочь пораженным органам.
По словам врачей, в 56–70% случаев ЭКМО помогает даже тем, кого не может спасти ИВЛ. Однако, согласно справке Минздрава, по всей России аппаратов ЭКМО всего 137, поэтому чаще всего в больницах прибегают к помощи ИВЛ.
«ЭКМО начинает применяться у пациентов, у которых газообмен с помощью ИВЛ уже невозможно исправить. В порядке эскалации терапии этот метод находится на вершине пирамиды: когда никакие другие способы не помогают, приходит его очередь», – рассказывал порталу «Медвестник» главный анестезиолог-реаниматолог МЧС России Даниил Щелухин.
Насколько фатальны для легких последствия коронавируса и есть ли шанс их восстановить: отвечает профессор-пульмонолог
А также у кого повышенный риск развития фиброза, пояснил один из ведущих экспертов по COVID-19, доктор медицинских наук Кирилл Зыков.
ЧТО ЗНАЧАТ ДИАГНОЗЫ «ПНЕВМОСКЛЕРОЗ» И «ПНЕВМОФИБРОЗ»
При этом нужно помнить, что возможности наших легких очень значительны. И если после перенесенного заболевания, в том числе COVID-19, есть какой-то локальный пневмосклероз, относительно небольшие изменения, это не влияет на функциональные возможности легких. То есть человек попросту не почувствует каких-то неприятных последствий.
— Можно ли назвать процент или примерный масштаб повреждения легких, при которых такие последствия уже будут ощутимы?
— В ситуации с COVID-19 обнаружилась поразительная особенность: клиническое состояние, ощущения самого пациента могут не совпадать со степенью повреждения легких на КТ (компьютерной томографии) и по лабораторным данным. Этот одна из загадок новой инфекции. Порой возникает ощущение, что эти параметры живут своей жизнью, независимо друг от друга. Иногда мы видим, что у пациента на КТ поврежден достаточно большой объем легких, а человек уверяет, что чувствует себя нормально. И есть обратная ситуация, когда у больного выраженная одышка, высокая температура, а изменения на КТ довольно незначительны. Эту тайну коронавируса еще предстоит раскрыть.
ЧЕМ ДОЛЬШЕ ТЕЧЕНИЕ БОЛЕЗНИ, ТЕМ БОЛЬШЕ ФИБРОЗНЫЕ ИЗМЕНЕНИЯ
— От врачей сейчас часто можно услышать: о коронавирусной инфекции мы пока знаем мало, и непонятно, что дальше будет с легкими у переболевших.
— На самом деле сейчас мы можем ориентироваться на опыт предыдущих вспышек коронавирусов — SARS, или атипичной пневмонии, в 2002 — 2003 гг. и MERS, или Ближневосточного респираторного синдрома, в 2012 — 2013 гг. Срок наблюдения за пациентами, перенесшими эти виды коронавирусной инфекции, уже достаточно большой. В то время как срок нашего знакомства с COVID-19 всего около полугода.
Поэтому мы можем экстраполировать, то есть переносить данные предыдущих наблюдений на нынешнюю ситуацию. Если говорить об оценках последствий и конкретных цифрах, то большую роль играет тяжесть состояния, в котором госпитализировались пациенты. От этого зачастую зависят и шансы выжить, и частота и масштаб фиброзных изменений в легких. По разным данным, у пациентов с SARS такие изменения в легких встречались в 10 — 20% случаев (как раз в зависимости от тяжести состояния).
— И как долго сохранялись фиброзные изменения в легких?
— Есть наблюдения, что у части пациентов неблагоприятные изменения сохранялись через 9 месяцев после выписки из госпиталя. При этом выраженность фиброза зависела от длительности заболевания и его лечения. Чем дольше течение болезни, тем выше вероятность того, что у человека будут фиброзные изменения.
В ТЕМУ
У кого чаще развивается фиброз легких:
— Люди старшего возраста (65+)
— Люди с генетической предрасположенностью к развитию фиброза (если этим страдали родители или один из них, бабушки, дедушки)
— Пациенты с системными воспалительными заболеваниями соединительной ткани (системная красная волчанка, склеродермия, болезнь Шегрена и другие)
Чем больше уровень повреждений на КТ, тем выше вероятность того, что разовьются фиброзные изменения. Для тех, кто интересуется, упрощенно можно представить себе это процесс так: при «Ковиде» повреждается альвеолярный эпителий (оболочка альвеол, пузырьков в легких), резко возрастает воспалительный ответ. Как защитная реакция организма, в том числе, активируются клетки-фибробласты, формируется коллаген, и это является основной фиброза в дальнейшем
РЕШАЮЩИЙ СРОК — ПЕРВЫЙ ГОД
— После года подвижек в положительную сторону уже не было.
— Но ведь считается, что фиброз необратим? Переродившуюся ткань как легких, так и любого другого органа, в клинической практике еще вроде бы не научились превращать снова в полноценно работающие клетки?
-Так что на практике переболевшим остается ждать в течение года, чтобы понять масштаб «настоящего» фиброза и надеяться, что часть изменений пройдет, так?
— Главное, в течение этого года не усугубить ситуацию, не ухудшить состояние легких, а также принимать меры для восстановления и реабилитации.
Степени поражения легких: КТ1, КТ2, КТ3, КТ4
Компьютерная томография (КТ) легких считается «золотым стандартом» диагностики воспаления легких, в частности пневмонии, ассоциированной с COVID-19. На томограммах — множественных сканах дыхательного органа в трех плоскостях — визуализируются нефункциональные участки уплотнения или инфильтрации легочной ткани.
Когда говорят о поражении легких при пневмонии, то имеют в виду, что альвеолы — маленькие пузырькообразные полости легких, которые отвечают за хранение воздуха и газообмен, заполняются жидкостью, слизью, фиброзной тканью и «выходят из строя».
На ранних стадиях пневмония может протекать практически бессимптомно или вызывать незначительный дискомфорт: кашель, затрудненное дыхание, повышение температуры. Однако она быстро переходит в более тяжелую форму и человек начинает ощущать нехватку воздуха, спазм в груди, вызванный отеком легких, или острый респираторный дистресс-синдром — обширный воспалительный процесс, который дает осложнение на сердце и в некоторых случаях приводит к летальному исходу.
В этой связи очень важно вовремя распознать пневмонию и начать лечение. КТ легких — единственный метод диагностики, который позволяет выявить очаги инфильтрации и оценить степень их выраженности, даже если поражено менее 5% легких.
После компьютерной томографии легких, особенно при наличии подозрений на вирусную пневмонию, пациентов в первую очередь интересуют результаты и расшифровка обследований. В этой статье мы расскажем о том, что означает КТ1, КТ2, КТ3, КТ4 в заключении, и на что следует обратить внимание, если пневмония все-таки была обнаружена.
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
Поражение легких КТ1
На сканах КТ легких обнаружены «матовые стекла» — менее трех. Диаметр очага инфильтрации не превышает 3 см, иные патологические изменения легких не обнаружены. У пациента может быть высокая температура, затрудненное дыхание, кашель, иногда явные симптомы отсутствуют. Лечиться от внебольничной пневмонии КТ1 можно в амбулаторных условиях и дома после консультации врача.
Поражение легких КТ2
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Поражение легких КТ3
Обнаружены множественные участки «матового стекла» с тенденцией к консолидации. Это основной признак, но возможны и другие: ретикулярные изменения, «дерево в почках» или центрилобулярные очаги. При пневмонии КТ3 поражено более 50% легких, нужна срочная госпитализация и интенсивная терапия. Множественные инфекционные очаги и подавленные защитные силы организма способствуют тому, что переход от КТ3 к КТ4 происходит быстрее и легче, чем от КТ1 к КТ2.
Поражение легких КТ4
Критическая стадия поражения легких, когда более 75% легких не участвует в газообмене. На томограммах визуализируется как диффузное поражение лёгочной ткани с ретикулярными изменениями и симптомом «булыжной мостовой», гидроторакс. Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Процент поражения легких при коронавирусе
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
В большинстве клинических случаев новая коронавирусная инфекция вызывает осложнения функционирования бронхо-легочной системы — пневмонию, острый респираторный дистресс-синдром. Поврежденные воспалением альвеолы склеиваются и не способны вмещать воздух. Уменьшается объем потребляемого кислорода, появляется сильная одышка, наступает кислородное голодание органов, которое грозит серьезными последствиями. В таких случаях пациентам назначают компьютерную томографию легких, рентгенологи высчитывают площадь патологически измененных тканей по специальной формуле. Как определить отклонения от нормы и какое поражение легких при коронавирусе считается опасным, рассмотрим в статье.
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Степени поражения легких при коронавирусе
Для КТ диагностики степени поражения легких при коронавирусе была принята следующая классификация:
Рассмотрим воспалительные изменения в процентном соотношении, которые указывают на степень поражения легких, необходимость госпитализации и принятия экстренных мер.
Поражение до 5%
Легкая форма, развивающаяся в первой фазе заболевания, со смазанной симптоматикой похожей на признаки простуды или ОРВИ. Показатели сатурации в пределах 95%. Характеризуется головной болью, заложенностью носа, повышение температуры тела, слабостью и упадком сил. Возможно появление сухого слабого кашля. При своевременном обращении к врачу, следовании врачебным рекомендациям — наблюдается полное излечение без возникновения осложнений.
Поражение до 25%
До 25% патологических изменений считают легкой степенью поражения. Больным назначают лечение на дому. Если в процессе происходит:
Признаки говорят о нарастании ковидных симптомов и степени поражения легких. Необходимо вызвать скорую помощь и подготовиться к госпитализации.
Легочное поражение до 50%
В пределах 50% — это средне-тяжелое поражение, при котором создается условно-неблагоприятный прогноз. Главные признаки:
Повреждения по типу матового стекла занимают половину площади на снимках КТ.
Чем обширнее изменения легочной ткани, тем необратимее могут быть последствия — гипоксия влечет гибель клеток и образование некрозных очагов в органах.
При 50 процентов поражения легких при коронавирусе выживаемость пациентов зависит от возраста, чем моложе больной, тем меньше риски. В группе риска люди с болезнями сердца. Благоприятный исход зависит от своевременной диагностики, адекватной терапии, корректного реабилитационного периода.
Поражение легких 50-60%
Легочное поражение 70% и более
60-70% – состояние тяжелое, с усилением одышки, приступами удушья, лихорадочным состоянием, сопровождающимся высокой температурой. Возникают боли за грудиной. При четвертой стадии легкие не выполняют в полной мере своих функций, высока вероятность развития пневмосклероза. Необходим постоянный мониторинг сатурации, при низких показателях больных подключают к аппарату ИВЛ.
При 75% функционирует только одна четверть легочного объема. Состояние классифицируют как тяжелое с критическим поражением. Высока вероятность развития острого респираторного дистресс-синдрома. Требуется наблюдение в условиях реанимации, мониторинг уровня кислорода, возможен перевод на ИВЛ.
75% поражения легких – опасная грань с неблагоприятным для жизни прогнозом. У выживших наблюдаются тяжелые последствия, необходима длительная реабилитация.
На благоприятный прогноз исхода болезни, начиная с 20-30 процентов поражения легких при коронавирусе, большое влияние оказывает возраст пациента и наличие сопутствующих заболеваний.
Фиброз – как последствие для легких после COVID-19
Примерно у четверти пациентов с заболеванием SARS-CoV-2 развивается пневмония. При тяжелых многоочаговых поражениях возрастает вероятность развития фиброза — осложнения, характеризующегося перерождением патологических тканей в соединительную под влиянием воспалительного процесса.
На вероятность фиброзообразования влияют
Главный симптом, свидетельствующий о развитии фиброза в постковидном периоде — сохраняющаяся в покое одышка, учащение количества вдохов, ЧСС, головокружение, сильная слабость и утомление, цианоз кожи.
Обращение к врачу при обнаружении первых симптомов, прохождение терапии и реабилитации снижает риск необратимых последствий и инвалидизации.
Принципы реабилитации легких после COVID-19
Восстановления функций дыхательной системы начинают еще в стационаре или амбулаторно на 20–25 день после начала болезни после проведения обследования.
Программа реабилитации разрабатывается индивидуально с учетом тяжести перенесенной пневмонии, оценивается процент поражения легких при коронавирусе, возраст, наличие сопутствующих патологий.
Принципы восстановления включают следующие этапы: