Что означает аппликация в медицине
Местное введение лекарственных препаратов при воспалительных заболеваниях верхних дыхательных путей
При лечении воспалительных заболеваний верхних дыхательных путей местному введению лекарственных препаратов придается большое значение. Дело в том, что препараты, во-первых, воздействуют непосредственно на очаг воспаления, во-вторых, создается оптимальна
При лечении воспалительных заболеваний верхних дыхательных путей местному введению лекарственных препаратов придается большое значение. Дело в том, что препараты, во-первых, воздействуют непосредственно на очаг воспаления, во-вторых, создается оптимальная концентрация необходимого лекарственного средства в очаге воспаления и, в-третьих, отсутствует системное поражение.
Необходимо учитывать, что высокая эффективность местного лечения зависит от широты спектра антибактериальной активности используемого препарата. При этом должен отсутствовать риск прямой или перекрестной резистенции и побочных реакций организма на данное лекарство.
В тех случаях, когда речь идет об общем инфекционном заболевании, местное лечение не должно исключать проведение комплексных процедур.
На слизистую оболочку верхних дыхательных путей прекрасно воздействуют различные лекарственные препараты, которые, кроме того, после всасывания в кровь действуют на весь организм. Также при использовании порошков, капель, растворов и ингаляций необходимо помнить, что слизистая оболочка имеет богатейший рецепторный аппарат, и его раздражение оказывает влияние как на организм в целом, так и на отдельные его органы.
Выбор лекарственного препарата и способ его местного введения зависят от того, по какой причине и на какой именно отдел верхних дыхательных путей необходимо оказать лечебное воздействие. Например, вдувание порошка обычно производят на определенный участок слизистой полости носа или ротоглотки.
Местное воздействие лекарственного препарата на слизистую оболочку полости носа не должно подавлять ее физиологические функции (выделительную, мукоциллиарный клиренс) и раздражать слизистую. Чтобы этого избежать, необходимо контролировать концентрацию препарата и его дозировки.
Воздействие на слизистую оболочку верхних дыхательных путей различными лекарственными препаратами призвано уничтожить (нейтрализовать) патогенную флору, попавшую в верхние дыхательные пути, восстановить двигательную функцию мерцательного эпителия, восстановить или, наоборот, подавить выделительную функцию железистых клеток слизистой оболочки, ликвидировать отек слизистой оболочки, а самое главное — восстановить нормальное функционирование слизистой оболочки верхних дыхательных путей. При этом необходимо учитывать длительность действия препарата на слизистую оболочку верхних дыхательных путей и частоту его использования.
Исходя из этого, необходимо подбирать лекарственные препараты таким образом, чтобы они нормализовали одни функции и не оказывали отрицательного влияния на другие.
Поэтому нужно учитывать, что порошок обычно «сушит» слизистую оболочку полости носа, блокирует серозные клетки и подавляет двигательную функцию мерцательного эпителия.
Промывание полости носа лекарственными растворами очищает слизистую оболочку полости носа от образовавшихся на ней гнойных корочек и тем самым создает условия для лучшего всасывания оболочкой лекарственных веществ.
Используя капли для носа, следует учитывать, что препарат эффективен только тогда, когда действует на большой участок оболочки полости носа. Этого можно достигнуть только при наклоне головы сначала в одну, а затем в другую сторону, а не при запрокидывании головы назад, когда капли стекают по нижнему носовому ходу в носоглотку.
Капли могут быть водорастворимыми или масляными. Самой природой слизистая оболочка носа не предназначена для воздействия на нее каплями и порошками. Более физиологичным является использование аэрозолей во время ингаляции.
Эффективность применения ингаляционной терапии не вызывает никакого сомнения. Она оказывает непосредственное воздействие лекарственными веществами на слизистую оболочку верхних дыхательных путей. При всасывании слизистой оболочкой лекарственных веществ во время ингаляции оказывается воздействие на весь организм. Ингаляции проводятся для того, чтобы воздействовать на саму оболочку верхних дыхательных путей, ввести в организм (кровь) лекарственные вещества через слизистую оболочку дыхательных путей.
Для достижения этих целей сами ингаляторы должны быть, во-первых, такими, чтобы ингалируемое лекарственное вещество попадало именно в те отделы дыхательных путей, на которые необходимо оказать воздействие (полость носа, околоносовые пазухи, глотка, гортань, трахея, бронхи, альвеолы). Во-вторых, необходимо, чтобы лекарство повлияло непосредственно на слизистую оболочку дыхательных путей (увлажняло ее, улучшало функцию мерцательного эпителия и очищало слизистую оболочку от пылевых частиц, сухих корочек, слизи, устраняло или хотя бы уменьшало отек слизистой оболочки, устраняло ее воспаление и т. д.).
В-третьих, лекарственный препарат через слизистую оболочку дыхательных путей и через альвеолы должен проникать непосредственно в кровь и оказывать общий лечебный эффект на организм.
При этом ингалируемое лекарственное вещество должно быть в виде аэрозоля. Чем меньше будут аэрозольные частицы лекарственного вещества, тем глубже они проникнут в дыхательные пути и тем больший оздоровительный эффект окажут (табл.).
 |
| Таблица. Величина аэрозольных частиц, оседающих в различных отделах дыхательных путей |
Получить такие мельчайшие частицы можно при воздействии высокочастотным ультразвуковым генератором на водорастворимые лекарственные вещества.
Учитывая все вышесказанное, прибор, ингалирующий лекарственные вещества, должен быть универсальным. Добиться этого довольно сложно. Решением могут стать ультразвуковой и компрессорный ингаляторы. Они позволяют нам воздействовать на необходимый отдел дыхательных путей, а также использовать различные препараты для лечения (воздействуя только на слизистую оболочку или на весь организм через кровь).
Эти приборы предназначены для индивидуального пользования. Они могут применяться не только в больнице, но и дома, а также в дорожных условиях, так как работают в том числе и от аккумулятора автомобиля.
Подобные ингаляторы удобны в использовании, потому что не требуют специального обучения и посторонней помощи при проведении ингаляции. Еще одно преимущество этих ингаляторов в том, что они позволяют экономно, дозировано расходовать лекарственные препараты.
Непосредственно в оториноларингологии при лечении заболеваний носа и околоносовых пазух (риниты, синуситы) используются индивидуальные ингаляторы. Для этого применяется насадка к ингалятору для носа. Вдох осуществляется через нос. Аэрозольные частицы лекарственного вещества при этом вступают в контакт не только со слизистой оболочкой полости носа, но и через функционирующие естественные отверстия проникают в околоносовые пазухи (верхнечелюстные, лобные и клиновидные) и также воздействуют на слизистую оболочку указанных пазух.
Для воздействия на слизистую оболочку ротоглотки (при фарингитах, тонзиллитах), гортани (при ларингитах) вдыхание аэрозолей осуществляется через загубник.
Когда необходимо воздействовать на слизистую оболочку полости носа и ротоглотки одновременно, используется специальная маска.
При проведении ингаляции каждый оториноларинголог должен четко представлять себе цель, которую он преследует, проводя данное лечение. Воздействует ли он только на слизистую оболочку дыхательных путей (смягчение слизистой оболочки, улучшение отхождения слизи, улучшение функции мерцательного эпителия, снятие воспалительного отека) или вводит в кровь через слизистую оболочку дыхательных путей различные лекарственные препараты. В зависимости от целей, это могут быть ингаляции со щелочными растворами, масляными растворами, растворами лекарственных трав, антибиотиков, антибактериальных препаратов, протеолитических ферментов, муколитиков, кровоостанавливающих средств.
В США, Великобритании, Франции, Германии, Индии препараты на растительной основе применяются чаще, чем лекарственные средства на химической основе. В этих странах крупные фармацевтические фирмы выращивают лекарственные травы в экологически чистых зонах, собирают их в определенное время года и суток, перерабатывают их специальным способом. Самые популярные и эффективные препараты этих фирм теперь можно купить и в российских аптеках.
Препараты на растительной основе являются прекрасной альтернативой синтетическим лекарственным препаратам, которые способны вызывать побочные действия.
Очевидно, что во время ингаляций лекарственными препаратами предпочтение должно отдаваться препаратам на растительной основе. Среди них следует выделить эфирные масла, которые обладают ярко выраженными антисептическими, антивирусными, бактерицидными и противовоспалительными свойствами. Они способны выводить из организма токсины. Среди множества эфирных масел, применяемых в медицине при лечении простудных заболеваний, наиболее часто используются мятное, эвкалиптовое, можжевеловое, пихтовое и гвоздичное масла.
Применение эфирных масел для ингаляций более эффективно, так как их мельчайшие частицы равномерно распределяются по всей слизистой оболочке дыхательных путей (полости носа, гортани, трахеи и бронхов), через естественные отверстия они также проникают в околоносовые пазухи (верхнечелюстные, лобные), оказывая там свое лечебное воздействие.
Необходимо учитывать, что вдыхаемые эфирные масла раздражают рецепторы обонятельного анализатора и, в зависимости от состава, могут влиять на самочувствие, настроение, работу сердечно-сосудистой системы.
Кроме того, следует иметь в виду, что эфирные масла можно использовать самостоятельно, без специального ингалятора, путем вдыхания их непосредственно из флакона или при нанесении нескольких капель масла на носовой платок.
Наиболее эффективно действует комбинация нескольких эфирных масел, обладающих различными взаимодополняющими свойствами, которые одновременно воздействуют на слизистую оболочку верхних дыхательных путей, оказывая на нее бактерицидное и противовоспалительное действие, а через нервные рецепторы влияют на различные органы и системы организма.
Итак, при местном введении лекарственных препаратов для лечения воспалительных заболеваний верхних дыхательных путей предпочтение следует отдавать ингаляционной терапии (желательно с использованием ультразвуковых ингаляторов) и вдыханию ароматических эфирных масел.
Р. Г. Анютин, доктор медицинских наук, профессор
МГМСУ, Москва
Примочки. Да не те, а медицинские!
Поделиться:
Как правило, лечение кожных заболеваний ассоциируется с назначением мазей или кремов. Пациенты так и спрашивают: «Чем намазать?».
Увы, довольно часто случаются ситуации, когда мази, имеющие гидрофобную (водоотталкивающую) основу, противопоказаны, нужны другие лекарственные формы.
Когда мазь — неправильный выбор
Есть дерматологическая максима: «Выбор лекарственной формы зависит не от нозологии (названия конкретной болезни), а от стадии воспалительной реакции». То есть одно и то же заболевание, например дерматит или экзема, в зависимости от стадии будет лечится совершенно по-разному.
Так, для островоспалительных состояний кожи, особенно сопровождающихся отеками, везикуляцией (образованием мелких пузырьков), мокнутием (выделением жидкости с пораженной поверхности), образованием эрозий (нарушением целостности кожи), нужно использовать примочки.
К сожалению, при самолечении, а иногда даже по совету врача общей практики пациенты резво начинают применять мази, что неизменно приводит к осложнениям (экзематизации, нагноениям, распространению заболевания по телу и т. д.).
Гидрофобная основа мази, попадая на жидкие выделения, во-первых, не дает проникнуть действующему веществу лекарства к месту его приложения, а во-вторых, создает местную окклюзию, препятствуя свободному оттоку жидкости, очищению ее от гноя, создает благоприятные условия для размножения микроорганизмов.
Поэтому, независимо от нозологии (названия болезни), ту лекарственную форму (паста, мазь, крем, жидкий крем, присыпки или примочки), которая соответствует стадии воспалительной реакции у конкретного пациента на конкретном этапе развития его болезни, определяет врач.
Техника выполнения примочек
Марлю (обычно в 4 слоя) или кусок чистого полотна смачивают в лекарственном растворе (обычно водном) методом погружения, слегка отжимают и накладывают на пораженное место.
Жидкость, испаряясь, охлаждает воспаленную кожу, устраняет чувство жара и напряжения кожи. Повязку меняют каждые 4–5 минут, чтобы она не успевала нагреваться. Если врач не укажет иначе, жидкость должна быть комнатной температуры, однако не должна доставлять дискомфорт пациенту.
Кроме охлаждающего действия примочки способствуют оттоку отделяемого, обладают сосудосуживающим, подсушивающим (по мере высыхания экссудат и/или гной всасывается тканью), очищающим, вяжущим, противозудным, противовоспалительным действием.
В зависимости от особенностей течения болезни примочки могут быть с противомикробными, противогрибковыми, вяжущими, дезинфицирующими компонентами.
Читайте также:
Раствор перманганата калия
Наиболее часто применяют 2–3%-ный водный раствор борной кислоты, водный раствор ихтиола, отвар коры дуба, 0,1%-ный раствор этакридина, 1–2%-ный раствор танина, 0,25–0,3%-ный раствор нитрата серебра (ляпис), 2–3%-ный раствор жидкости Бурова, 1–2%-ный раствор резорцина, раствор фурацилина и др., строго по назначению врача-дерматолога.
В походных условиях, или если пациент стеснен в средствах, для проведения примочек можно использовать 0,9%-ный (физиологический) раствор хлорида натрия (поваренной соли) или даже просто кипяченую воду.
Общая длительность процедуры — от 2 до 5 часов (!), 1 или 2 раза в день, 2–4 дня (обычно показанием для отмены служит прекращение мокнутия).
Наиболее распространенные ошибки
Использовать примочки не так просто, как «помазать мазью», и пациенты часто совершают ошибки.
Увы, дерматология сложна, а у непрерывно оптимизируемых специалистов все меньше времени остается на подробные объяснения правильного применения тех или иных лекарств. Надеюсь, мои заметки, помогут избежать осложнений при лечении кожных болезней.
Трансдермальная аппликация (TDA™) с точки зрения доказательной медицины
Поиск управляемого, не инъекционного метода введения активных компонентов препаратов в кожу так, чтобы средства транспорта лекарственных веществ не повреждали мембрану клеток и не нарушали структуру препарата и его свойства, остается актуальной проблемой в медицине, в том числе и эстетической.
Клинически доказанным методом неинвазивной доставки активных компонентов через кожу является трансдермальная аппликация (TDA™), Meddrop, Германия. Эта методика выполняется с помощью аппарата DERMADROP TDA™, который захватывает кислород из окружающего воздуха и подвергает его очистке. Под действием высокого парциального давления компоненты вводимого вещества насыщаются кислородом и активируются. Благодаря импульсу звуковой волны происходит бесконтактное распределение вещества на обрабатываемом участке.
Проект TDA™ получил две национальные стипендии Комиссии по технологиям и инновациям (KTI) в Швейцарии, доплату за выдающийся федеральный немецкий проект (BMBF) из инициативы «EuroTransBio», выиграл субсидию Европейского Союза по программе поддержки инновационных разработок «EU HORIZON 2020» для малых и средних предприятий.
Как доказали проведенные производителем исследования, в основе метода лежит «трансдермальное перемещение» активного вещества через естественный барьер человеческого тела, состоящий из кожи, преодолеть который, как известно, не могут многие лекарственные вещества и компоненты косметических средств.
Прохождение препаратов через роговую оболочку может осуществляться по:
Трансэпидермальный путь дает наибольшие возможности проникновения, и прохождение осуществляется через пассивную диффузию. Внутриклеточный путь предпочтителен для жирорастворимых препаратов. После прохождения рогового слоя молекулы быстро распространяются через слои эпидермиса и в дерму, где происходит всасывание и активация веществ.
Объективизация результатов исследований
Преодолеть барьер
Оценка эффективности доставки препаратов через роговой слой кожи системой TDA™ проводилась с помощью липкой ленты, а дальнейшая глубина пенетрации изучалась с помощью компьютерных моделей. Результаты соскоба липкой лентой и спектроскопии четко показали, что абсорбция коррелирует с количеством удаленного рогового слоя. Толщину рогового слоя рассчитывали путем суммирования с количеством рогового слоя, удаленного с помощью липкой ленты.
На рисунках 1 и 2 представлена глубина проникновения сывороток, нанесенных с использованием системы TDA™ (рис. 1) и без нее (рис. 2). В обоих экспериментах соскоб липкой лентой начинался через 1 час после нанесения. Расстояния между горизонтальными линиями соответствуют количествам удаленного рогового слоя. Как видно, эти количества уменьшаются с увеличением номеров соскоба липкой лентой. Верхняя линия на рисунке соответствует эпидермальным слоям кожи, а нижняя – границе дермального слоя кожи.
Транспортный поток
Повышение проницаемости рогового слоя достигается посредством использования сывороток на основе LP3-комплекса. LP3-комплекс имеет высокое сродство с липидным слоем кожи, который сразу после нанесения полностью растворяется на поверхности кожи и облегчает миграцию крупных молекул активных компонентов в глубокие слои кожи. С целью оценки влияния транспортирующего вещества на эпидермис с помощью ультразвуковых аппаратов с датчиками высокой частоты до и после применения LP3-комплекса измеряли толщину эпидермиса. Увеличение толщины эпидермиса после процедуры свидетельствовало о повышении проницаемости эпидермального барьера.
На рисунке 3 представлены результаты топографического исследования, показывающие толщину эпидермиса (на рис. – между вертикальными линиями). Средняя толщина эпидермального слоя после применения сывороток на основе LP3-комплекса увеличилась на 65 % по сравнению с эпидермальным слоем необработанной кожи.
Рис. 3. Необработанная кожа и кожа после TDA с использованием сыворотки на основе LP3-комплекса.
Кислородная помпа
При трансдермальной аппликации (TDA™) используется эффект воздействия на клеточные мембраны, которые расширяются и сжимаются под действием парциального давления кислорода, благодаря которому можно перемещать крупные молекулы. Так, проникновение молекул гиалуроновой кислоты с молекулярной массой до 90 KDa в кожу с использованием TDA™ было доказано гистологическими исследованиями кожных лоскутов методом иммунной флуоресценции и иммуноферментного анализа. В качестве препаратов были использованы три известных косметических средства с гиалуроновой кислотой и двенадцать различных соединений гиалуроновой кислоты с LP3-комплексом. Благодаря использованию полученных измерений оптической плотности жидкости точно определен уровень концентрации гиалуроновой кислоты в каждом срезе.
Рис. 4. Распределение гиалуроновой кислоты в коже показано зеленым.
Рис. 5. Высокая интенсивность (столбики красного цвета) означает, что концентрация гиалуроновой кислоты в дерме является высокой.
Как показали исследования, молекулы гиалуроновой кислоты в составе косметических препаратов не проникают сквозь роговой слой эпидермиса, в то время как гиалуроновая кислота, вводимая с использованием аппарата DERMADROP TDA™, проникает в эпидермис и достигает глубоких слоев дермы в высокой концентрации.
Технология DERMADROP TDA™
Основополагающей составляющей методики трансдермальной аппликации являются специально разработанные препараты, заключенные в капсулы, которые через аппликатор аппарата распространяются по обрабатываемой поверхности. Данные клинических исследований подтверждают, что благодаря комплексному воздействию физических факторов, создаваемых аппаратом, достигается максимальная концентрация действующих компонентов в самых глубоких слоях кожи, что способствует усилению регенераторного потенциала клеток кожи, ускоряет метаболизм, запускает неоколлагенез и увеличивает выработку эластина.
Для оценки эффективности влияния сывороток DERMADROP TDA™ на глубину морщин использовали оптический прибор Primo 3D, основанный на цифровой проекции слоев кожи с помощью микрозеркал DLP TI. Аппарат позволяет быстро и с высокой точностью определять состояние кожи и измерять глубину морщин. Было проведено сравнение изображений одних и тех же участков кожи в разных проекциях до, во время процедур и после обработки. В технологии 3D-измерения белый свет проецируется на анализируемую область кожи в виде тонких параллельных линий. В области морщин и дефектов на этих прямых линиях появляются изгибы. Затем это изображение фиксируется с помощью камеры под точно заданным углом. Используя изображения этого искаженного света, компьютерная программа вычисляет глубину морщин.
В исследовании приняли участие 32 женщины. Процедуру DERMADROP TDA™ проводили один раз в неделю в течение 4 недель. Замеры глубины морщин были произведены на одних и тех же участках зоны уголков глаз и нижнего века, лба и носогубных складок до начала исследования и по окончании курса процедур.
Рис. 6. На графике показана глубина морщин на основе исходных данных и через 4 недели.
Рис. 7. Увеличение степени увлажненности кожи после процедур TDA HYAL.
Общее количество морщин на лице снизилось на 32 %, глубина морщин в области лба снизилась в среднем на 21 %, в области глаз – на 47 %, в области носогубных складок – на 27 %.
Для оценки эффективности воздействия сывороток при выраженной сухости была использована методика split-face. В исследовании приняли участие 43 женщины с нормальной и сухой кожей лица. Процедуры DERMADROP TDA™ HYAL проводились на правой или левой стороне лица, как это было определено схемой рандомизации, один раз в неделю в течение 6 недель. Замеры показателей увлажненности кожи производились с помощью корнеометра в начале, на 21-й и 42-й день исследования.
Средние значения трех измерений корнеометра показали статистически значимое увеличение увлажненности кожи у всех пациентов. Показатели увлажненности кожи в среднем увеличились на 22 % через 3 недели и на 27 % через 6 недель исследования.
Документирование видимых изменений состояния кожи и коррекция морщин до и после обработки кожи DERMADROP TDA™ были сделаны стандартные фотографии.
Рис. 8. Внешний вид до и после трех процедур.
Рис. 9. Внешний вид до и после одной процедуры.
Таким образом, метод трансдермальной аппликации позволяет молекулам активных компонентов, под действием физических факторов, создаваемых аппаратом DERMADROP TDA™, достигать специфических рецепторов клеток эпидермиса и дермы, при этом препараты не подвергаются биотрансформации, и исключены все известные негативные последствия и побочные эффекты инъекционной мезотерапии.
Техника проведения процедур DERMADROP TDA™ очень проста: врач перемещает насадку аппарата, не касаясь поверхности кожи, по соответствующим линиям. Методика имеет ряд серьезных преимуществ, таких как безболезненное проведение процедуры, уменьшение количества препарата, необходимого для воздействия, высокая локальная концентрация средства, избирательность воздействия, увеличение скорости воздействия, отсутствие побочных реакций.
В процессе проведения процедуры происходит не только проникновение активных веществ на заданную глубину, но и стимуляция и активация метаболизма в клетках, как результат, заметное омоложение, улучшение цвета и выравнивание рельефа кожи.
Повязки для ран: как в них разобраться
Время чтения: 7 мин.
Повязки для ран: как в них разобраться
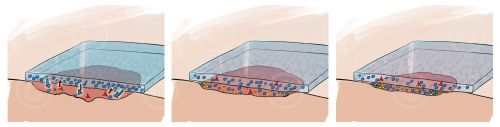
Знаете ли вы, что первую специализированную повязку взамен обычной марлевой салфетки изобрели только в середине ХХ века? Чуть позже ученые доказали, что лечить хронические раны можно только путем сохранения влажной среды. Раньше их наоборот, старались «подсушить», но это не приводило к заживлению — раны оставались в сухом замершем виде.
Влажная среда дает ране возможность отторгнуть отмершие ткани и начать процесс заживления. Именно принцип сохранения влажной среды используется для разработки современных повязок.
Сегодня в аптеках можно увидеть огромное многообразие повязок. Мы поможем вам в них разобраться, вы узнаете их основные характеристики и сможете понимать назначение любой повязки независимо от ее торгового наименования.
Пленочные повязки
Названы так потому, что похожи на пленку или «вторую кожу» — их иногда так и называют. Состоят из тонкого листка полимера, покрытого с одной стороны полиакрилатным клеем.
Из этой повязки делают небольшие пластыри с подушечкой, для маленьких бытовых ран
Такие повязки хоть и «дышат», но влагонепроницаемы.
Пленочные повязки имеют в составе клей, на который у некоторых пациентов может быть аллергия.
Пленочные повязки бывают в рулонах, что позволяет использовать их как крепление других повязок. Но они достаточно дороги, поэтому дешевле крепить повязку пластырями на нетканой основе
Торговые наименования:
Suprasorb F. Фото: cdn1.ozone.ru
Hydrofilm. Фото: www.komus.ru
Пленочная повязка. Фото: ae03.alicdn.com
Пластыри для закрепления повязок
Не все специализированные повязки имеют по краю клеевой слой. Чтобы полностью закрыть повязкой большую рану, можно использовать рулонные пластыри из нетканого материала.
Пластырь Omnifix. Фото: medicaland.ru
Пластырь Plastofix. Фото: avatars.mds.yandex.net
Пластырь-повязка LEIKO. Фото: www.ukazka.ru
Повязка Curafix H. Фото: www.netran.ru
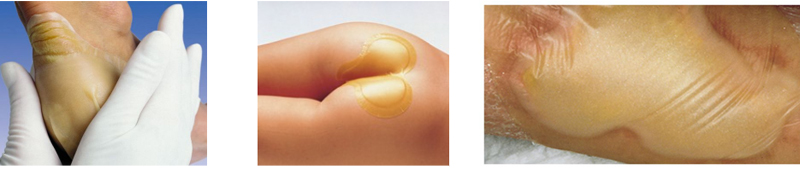
Мазевые сетчатые повязки
Сетчатые повязки представляют собой сетку различной толщины, покрытую мазями с различным действием. Такие повязки не впитывают в себя экссудат (жидкость, которая выделяется из тканей), но могут отлично сохранить влажную среду. Это не дает ране высохнуть, защищает ее от прилипания. Повязки могут использоваться как самостоятельно, так и в комплекте с другими перевязочными средствами, например с простыми марлевыми повязками.
В этом случае на дно раны можно положить сетчатую повязку, а для впитывания отделяемого сверху использовать марлевые или другие повязки.
Чаще всего мазевые сетчатые повязки используют для лечения поверхностных ровных ран и пролежней 2 степени.
Coloplast Physiotulle® Ag. Фото: www.mystoma.ru
Branolind N/Бранолинд Н. Фото: www.eapteka.ru
«Воскопран» c диоксидином. Фото: mednabor.ru
Парапран с хлоргексидином. Фото: www.netran.ru
JELONET/ДЖЕЛОНЕТ. Фото: invimed.ru
Повязка Bactigras. Фото: www.aramed.ru
Повязка Воскопран Повидон-Йод. Фото: www.netran.ru
Atrauman Ag. Фото: rekate-medical.ru
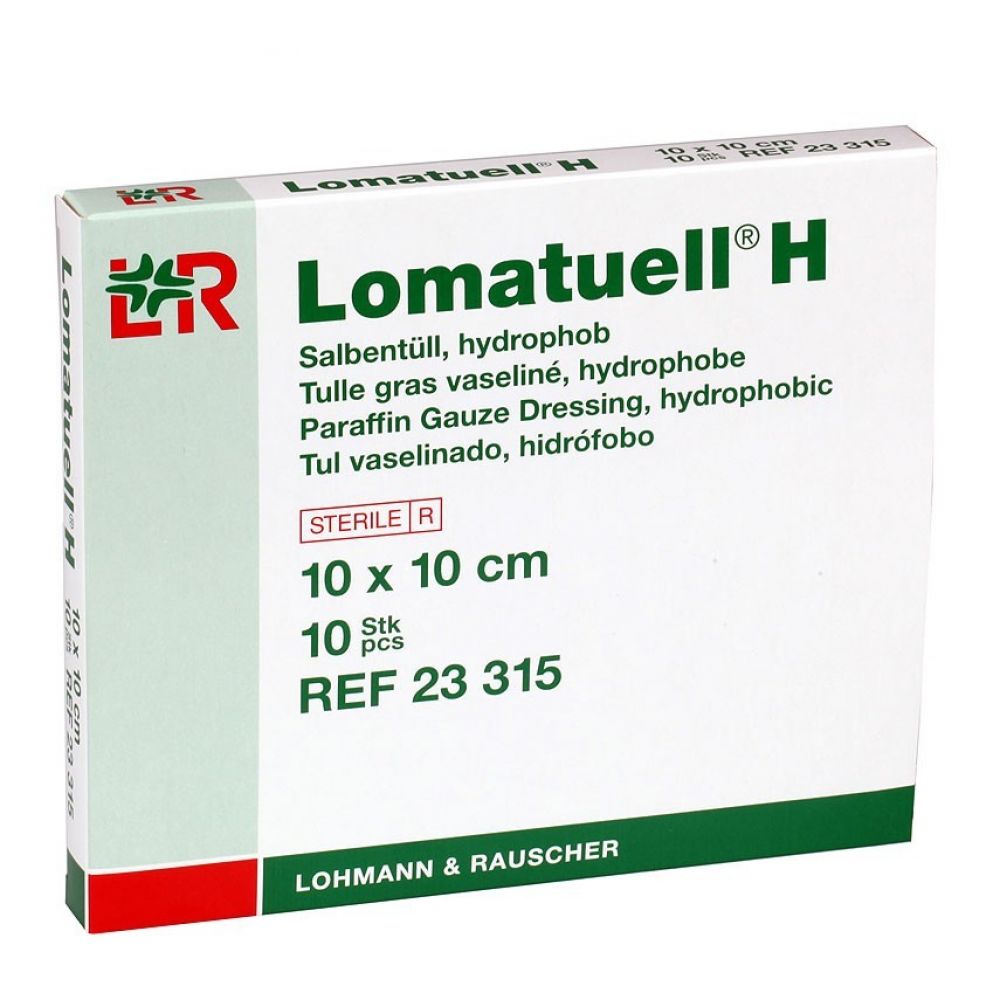
Ломатюль Н (Lomatuell H). Фото: rekate-medical.ru
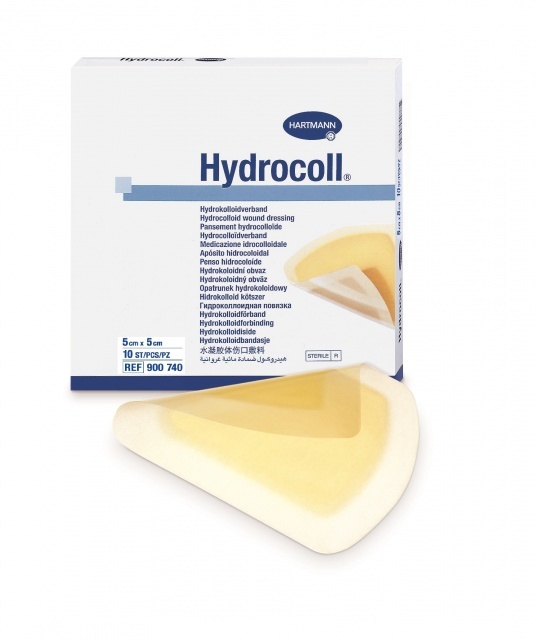
Гидроколлоидные повязки
Основа покрытия гидроколлоидных повязок состоит из микрогранул натриевой соли, пектина и желатина. Такие повязки начали использовать в начале 80-х годов и они до сих пор одни из самых популярных.
Повязка может впитывать в себя небольшое количество отделяемого из раны, хорошо сохраняет влажную среду и преобразует лишнюю влагу в гель.
Повязки Хартманн. Фото: www.mystoma.ru
Превращаясь в гель, гидроколлоид приобретает характерный, не очень приятный запах и желтый цвет, который можно принять за гной. Поэтому такую повязку не следует применять на инфицированные, воспаленные раны и раны с большим количеством отделяемого. Она просто не справится с таким объемом жидкости и бактерий и быстро расплавится. А вот для поверхностных неглубоких ран с небольшим количеством отделяемого гидроколлоидные повязки прекрасно подойдут.
Повязка. Фото: cdn.diacheck.ru
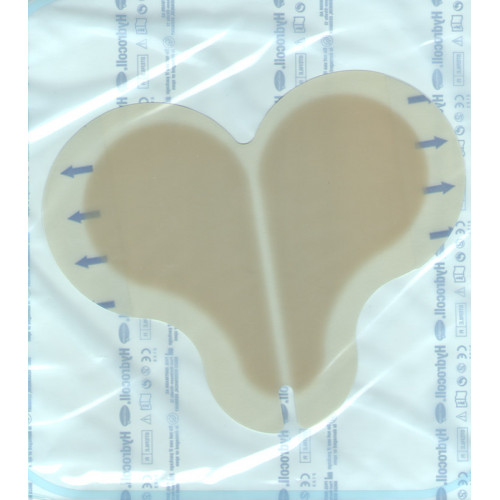
Некоторые повязки делают специальной формы чтобы удобнее было наклеивать на некоторые места образования пролежней (крестец, локти, колени и др.).
Повязка специальной формы. Фото: prozabota.ru
Губчатые повязки
Губчатые повязки сделаны из пенистого материала полиуретана с крупными порами. Они могут быстро впитать в себя большое количество отделяемого и удержать его в себе, что позволяет уменьшить раздражение тканей вокруг раны. Губчатые повязки бывают с клеевым краем (адгезивные) — они сами прилипают к телу и не требуют дополнительной фиксации пластырем. И не адгезивные — их надо дополнительно крепить пластырем или фиксирующей повязкой.
Применяется для неинфицировнных ран. При наличии воспаления и инфекции к ним добавляют повязки или мази с антибиотиком, антисептиком или на основе серебра. Сверху такие повязки покрыты паропроницаемым слоем, что позволяет ране «дышать», но защищает ее от внешнего воздействия.
Многие повязки дополнительно имеют раневое покрытие с силиконом или гидрогелем. Это нужно, чтобы они не прилипали к ране и лучше удерживали влагу.
Повязка Беатаин. Фото: medkalopriemniki.ru
Повязка ГидроТак Комфорт. Фото: www.careproducts.ru
Повязка губчатая Mepilex Ag с серебром антибактериальная. Фото: www.netran.ru/
Permafoam comfort. Фото: images.ru.prom.st
Neofix FibroSorb Ag (Неофикс ФиброСорб Аг). Фото: rekate-medical.ru
Askina Transorbent. Фото: rekate-medical.ru
Альгинатные повязки
Эти повязки производят из водорослей и по структуре они похожи на стекловату. В составе повязки имеют кальция или натрия альгинат, который при соприкосновении с жидкостью превращается в гель.
Альгинаты — природные полисахариды. Основной источник альгинатов в природе — морские водоросли рода ламинарий, где они содержатся в виде солей альгиновой кислоты, преимущественно альгината натрия.
Эти повязки подходят для закладывания в глубокие раны и карманы. Они отлично впитывают в себя большое количество жидкости и бактерий. В виде геля прекрасно справляются с размачиванием некрозов, фибрина и корками отмершей ткани. Именно поэтому такие повязки применяют для лечения пролежней и хронических ран 3-4 степени.
Сейчас такие повязки делают с армированием. Это нужно, чтобы частички альгината не распадались и не оставались в ране. При использовании неармированной повязки рану можно промыть и смыть частички альгината. Альгинат не всасывается и быстро смывается физраствором.
Альгинатную повязку надо закреплять сверху другой повязкой. Это может быть пленочная повязка, гидрогелевая или губчатая. Также альгинатную повязку можно покрыть салфетками и закрепить самоклеящимся бинтом.
Если вы используете альгинатную повязку на очень влажную рану, но ее можно использовать в сухом виде. Если же рана сухая и покрыта некрозом, то альгинат предварительно смачивают физиологическим раствором. Это нужно для восстановления в ране влажной среды.
Algisite M. Фото: www.aramed.ru
Альгинатная повязка Suprasorb A. Фото: www.bonanzamarket.co.uk
Medisorb A. Фото: www.eapteka.ru
Повязка с серебром Альгитек С. Фото: mtkimpex.ru
Гидроактивные повязки (повязки, активируемые растворами)
Покрытие этих повязок состоит из волокон натриевой соли и карбоксиметилцеллюлозы, которые при контакте с раневым секретом превращаются в прозрачный гель. Он создает на поверхности раны влажную среду и не прилипает к ране.
Aquacel Extra. Фото: cdnx.jumpseller.com
HydroClean plus — повязки с активным раствором Рингера
Повязка внутри содержит гель, впитавший раствор Рингера. Раствор Рингера — это солевой раствор, который «вытягивает» из раны отделяемое и гной. Она впитывает в себя экссудат, а раствор Рингера промывает рану. Отлично работает на сухих ранах с некрозами. Очищает раны с гноем и содержащие омертвевшие ткани.
HydroClean plus. Фото: prom.ua
Гидрогелевые повязки
Прозрачные гидрогелевые повязки обеспечивают продолжительное увлажнение раны благодаря высокому, около 60%, содержанию воды. Используют такие повязки для увлажнения ровных, сухих, неинфицированных ран с небольшим отделяемым.
Повязка на ране. Изображение: www.mystoma.ru
Гидрогель производят еще и в виде тюбика или шприца, из которого удобно выдавливать его в глубокие раны и карманы. Он заполняет рану, снабжает ее жидкостью, не дает высохнуть и отторгает отмершие ткани. Такой гель при перевязке можно легко смыть физраствором. Он может оставаться в ране до 4 дней. Гель используется только в тех ранах, где есть некроз и фибрин — черные и желтые сухие корки и пленки. На обычные чистые раны его не кладут, так как он сильно размягчает ткани, а в случае чистой раны это не нужно.
Гелепран. Фото: lan-med.ru
Флеботон (Phleboton). Фото: rekate-medical.ru
Гидросорб Комфорт/Hydrosorb Comfort. Фото: fortemed.ru
Хартманн Гидротак Транспарент. Фото: apteka-sale.ru
Аквабинт Овал. Фото: apteka.ru
Повязка Матопат Medisorb G гидрогелевая. Фото: www.eapteka.ru
Гидросорб Гель. Фото: orto-nova.ru
Гель Suprasorb G. Фото: www.netran.ru
Purilon гель. Фото: medmag24.ru
Неофикс ФиброГель Аг (Neofix FibroGel Ag). Фото: rekate-medical.ru
Гидрогель Intrasite Gel Applipak. Фото: www.netran.ru
Абсорбирующие повязки
Абсорбирующие повязки часто используют на ранах, которые очень мокнут и имеют много отделяемого. Такие повязки помогают справиться с неприятным запахом инфицированных ран и ран с распадом опухолей. В них содержатся суперабсорбенты и серебро.
CARBONET (Карбонет). Абсорбирующая дезодорирующая неадгезивная повязка с активированным углем. Фото: rekate-medical.ru
Повязка впитывающая Mesorb. Фото: ukrmedshop.ua
Повязка Zetuvit E steril. Фото: www.deznet.ru
Комбинированная повязка состоит из губчатого слоя, альгината и серебра. Хорошо впитывает экссудат, уменьшает запах, сохраняет влажную среду. Используется на инфицированных ранах, некрозах.
Аскина Калгитроль Аг. Фото: www.bbraun.ru
Пожалуйста помните, что, используя современные перевязочные средства для лечения пролежней, вы не решаете проблему. Пролежни могут успешно лечиться только, когда мы убираем причину их возникновения — долгое воздействие на ткани тела, когда человек лежит в одной позе более двух часов. Без постоянной смены позы и правильного позиционирования ни одна повязка не поможет вылечить пролежни.
Вам может быть интересно:
Варикоз: причины, осложнения, лечение. Как проявляется варикоз и что будет, если его не лечить.
Профилактика и лечение пролежней у детей. Чтобы у тяжелобольных детей не возникало пролежней, нужно соблюдать те же правила ухода, что и для взрослых. Но есть ряд особенностей.
Правила использования противопролежневого матраса. Какие противопролежневые матрасы бывают, как добиться эффекта от использования противопролежневых матрасов.
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации. Как не допустить этого опасного осложнения диабета, как его лечить, как правильно подбирать обувь и ухаживать за стопами.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.

 Читайте также:
Читайте также: