Что означает диагноз вестибулярный нейронит
Вестибулярный нейронит
Вестибулярный нейронит (ВН) – представляет собой острое, чаще всего вирусное поражение вестибулярного ганглия, вестибулярных ядер и других ретролабиринтных структур.
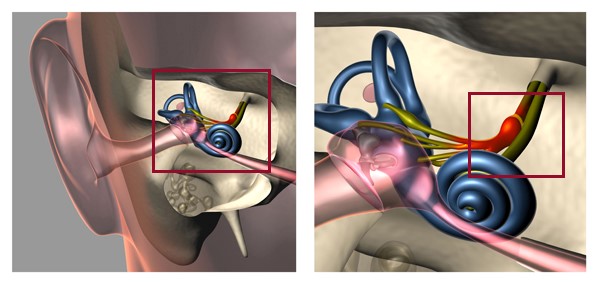
Схематическое изображение поражения вестибулярного нерва при ВН
Заболевание одинаково часто проявляется у лиц мужского и женского пола, чаще всего в возрасте около 40 лет.
Этиология и патогенез
ВН связан с заболеваниями инфекционно-аллергического и токсико-аллергического генеза (вирус простого герпеса 1-го типа, пищевые отравления, нарушения обмена веществ и др.), а также с заболеваниями неустановленной природы. В пользу вирусной этиологии ВН свидетельствуют нередкое развитие заболевания после перенесенной респираторной вирусной инфекции, эпидемический характер болезни с пиком заболеваемости, приходящимся на конец весны и начало лета, а также описанные в литературе случаи одновременного заболевания нескольких членов семьи. Роль вируса герпеса подтверждают случаи развития ВН при герпетическом энцефалите. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев, после чего болезнь бесследно исчезает и никогда более не повторяется.
Клиника
На фоне внезапно возникающего сильного головокружения выявляется горизонтально-ротаторный спонтанный нистагм, направленный в сторону пораженного уха, меняющий через несколько часов свое направление на обратное. Головокружение обычно усиливается при движениях головы и уменьшается при фиксации взора. Часто наблюдается осциллопсия –нечёткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движениях головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие: больной лежит на боку, соответствующем стороне, в которую направлен спонтанный нистагм. У подавляющего большинства пациентов отмечается тошнота (94%) и рвота (65%). Выраженность симптомов настолько пугают пациентов и их родственников, что практически все больные с ВН доставляются в стационар бригадой скорой медицинской помощи.
Слух не снижается, при неврологическом исследовании не выявляются симптомы, указывающие на поражение ствола или других отделов головного мозга. Приступ может продолжаться несколько часов и дней, затем его выраженность постепенно снижается, и обычно через 10-14 дней спонтанные признаки вестибулярной дисфункции проходят.
Диагностика
Основывается на типичной клинической картине заболевания: острое и относительно длительное (от нескольких часов до нескольких суток) головокружение, сопровождающееся неустойчивостью, горизонтальным или горизонтально-ротаторным спонтанным нистагмом с осциллопсией, тошнотой и рвотой. Диагноз можно подтвердить с помощью калорической пробы, выявляющей вестибулярную гипорефлексию или арефлексию на стороне поражения, теста импульсного движения головой
Техника выполнения теста заключается в следующем: пациента просят фиксировать свой взгляд на кончике носа врача, сидящего напротив него, после чего врач кладет руки на голову пациента и резким, внезапным движением ротирует ее вправо, а затем после некоторой паузы влево на 20°. В норме глаза пациента остаются фиксированными объекте наблюдения (кончике носа врача). При нарушения вестибулярной функции глаза пациента поворачиваются вместе с головой, а затем взор возвращается на объект (в данном случае патология у пациентки слева) и шагающей пробы Фукудо.
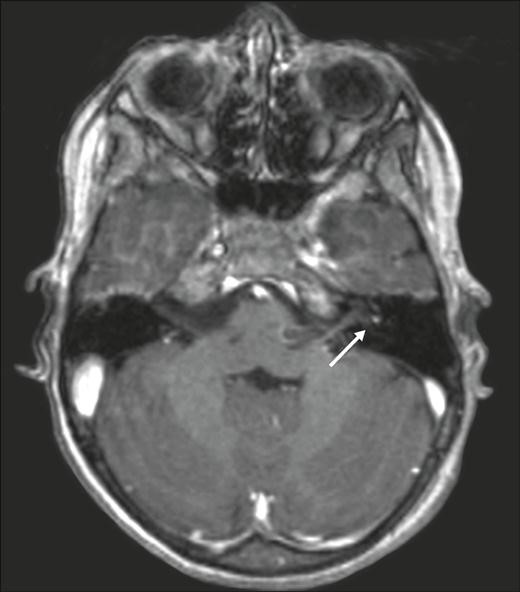
Косвенные признаки ВН можно выявить при использовании высокопольной магнитно–резонансной томографии головного мозга с гадолинием.
Усиленный МР-сигнал от левого вестибулярного нерва у пациента с ВН (МРТ с контрастированием, гадолиний)
Лечение
Основными направлениями терапии пациентов с ВН является уменьшение головокружения, тошноты и рвоты и ускорение вестибулярной компенсации. Симптоматическое лечение включает использование вестибулярных супрессантов: дименгидрината (драмин), метоклопрамида (церукал), бензодиазепиновых транквилизаторов (диазепам) или фенотиазинов (тиэтилперазин). При рвоте используют парентеральный путь введения препаратов. Вестибулярные супрессанты рекомендуют использовать не более 3 дней, поскольку они замедляют вестибулярную компенсацию. Установлено, что у больных с ВН применение в первые трое суток заболевания метилпреднизолона (в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые трое суток) приводит к более высокой частоте восстановления вестибулярной функции через год с момента заболевания.
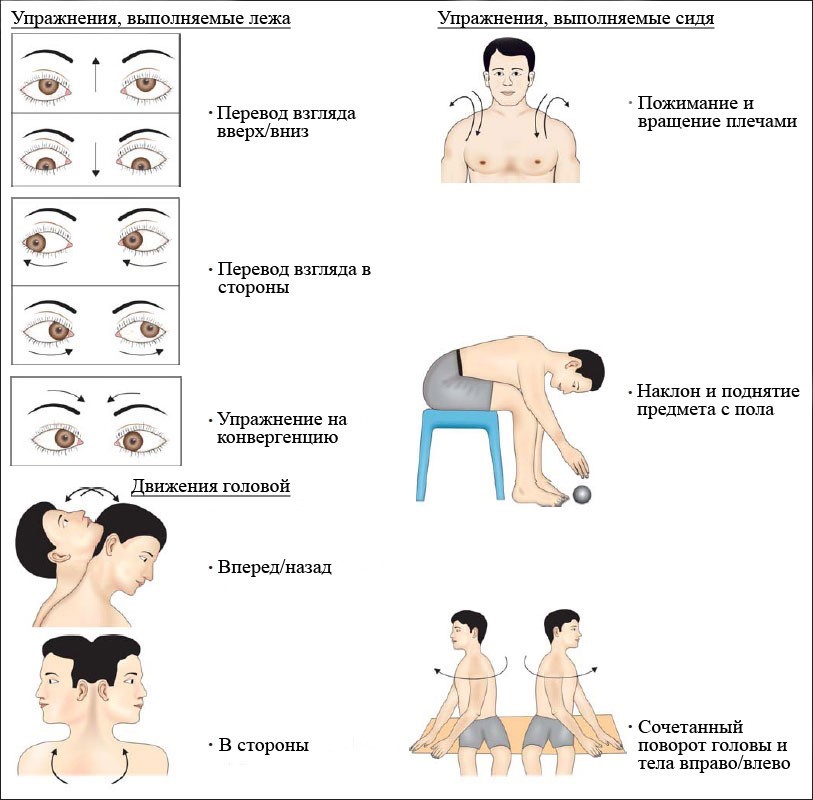
Также рекомендуется проведение вестибулярной гимнастики, включающей упражнения, при которых движения глаз, головы и туловища приводят к сенсорному рассогласованию.
Упражнения для вестибулярной реабилитации (Сawthorne-Сooksey, 1940)
Для ускорения вестибулярной компенсации в сочетании с вестибулярной гимнастикой можно использовать бетагистин до 48 мг/сутки в течение 1 месяца и более. Также патогенетически оправдано применение нейромидина по схеме 20 мг 3 раза в день в течение двух месяцев.
Вестибулярный нейронит: симптомы и лечение
Заболевание преимущественно встречается в возрасте 30–60 лет, мужчины и женщины болеют одинаково часто. Заболевание связывается с избирательным воспалением вестибулярного нерва. Часто ВН (Вестибулярный нейронит) развивается после перенесенного вирусного заболевания. Больные описывают следующим образом: «Меня как будто без предупреждения отправили в космос!». Головокружение длится от нескольких часов до нескольких дней, с тенденцией к постепенному уменьшению. Симптомы усиливаются при движениях головой и поворотах туловища. А вот при фиксации взгляда в одной точке головокружение уменьшается.
Помимо головокружения, приступ вестибулярного нейронита характеризуется:
Нистагм — это непроизвольное колебательное движение глаз.
Выраженное головокружение с тошнотой и рвотой обычно держится от нескольких часов до нескольких суток.
ВН может быть острым и хроническим:
Если все симптомы уходят в течение 6 месяцев, то тогда ВН считается острым, если же продолжают сохраняться, то тогда говорят о хроническом течении.
Очень редко (приблизительно в 2% случаев) возможен рецидив заболевания. В таких случаях поражается вторая, «здоровая» сторона.
Вестибулярный нейронит относится к трудно диагностируемым заболеваниям. Для установления такого диагноза требуется тщательный сбор анамнеза, внимательный осмотр пациента, а также проведение ряда дополнительных методов исследования.
В пользу вестибулярного нейронита свидетельствуют такие данные:
связь с перенесенной недавно вирусной инфекцией;
отсутствие дополнительных симптомов в виде нарушения слуха, головной боли, слабости в конечностях, нарушения речи и тому подобное;
длительность головокружения от нескольких часов до нескольких дней без нарастания симптоматики и дальнейшего ухудшения состояния.
Косвенные признаки вестибулярного нейронита можно выявить при использовании МРТ головного мозга с гадолинием.
Лечение
Основным направлением в лечении вестибулярного нейронита считается симптоматическая терапия. Она заключается в снятии основных симптомов заболевания: головокружения, неустойчивости, тошноты и рвоты. С этой целью могут использоваться:
Для ускорения восстановления вестибулярной функции рекомендуют вестибулярную гимнастику. Однако выполнение их на первых порах может быть сопряжено со значительным дискомфортом..
Полное восстановление вестибулярной функции происходит через год у 40% больных, в 30% восстановление является частичным. Остальные 30% больных попадают в категорию больных с одностороним нарушением вестибулярного аппарата, которое сохраняется и далее. Однако при выполнении вестибулярной гимнастики больной не испытывает существенных проблем с координацией и равновесием.
Вестибулярный нейронит причины, симптомы, методы лечения и профилактики
Вестибулярный нейронит — заболевание, подразумевающее поражение нервных окончаний в вестибулярном аппарате. Характеризуется резкими приступами головокружения. Болезнь требует консультации врача.
Симптомы вестибулярного нейронита
Основный признак недуга — приступы головокружения, развивающиеся вне зависимости от времени суток. Болезнь сопровождается следующими симптомами:
Во время приступа симптоматика обостряется при движении головой. Приступ длится от 2 часов и более. Нистагм беспокоит больного на протяжении нескольких дней. После приступы в течение двух недель сохраняется нарушенная координация движений.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 20 Декабря 2021 года
Содержание статьи
Причины
Заболевание поражает вестибулярный нерв. Врачи выделяют несколько факторов, увеличивающих риск возникновения болезни:
Стадии развития вестибулярного нейронита
Выделяют несколько этапов прогрессирования недуга:
Разновидности
Существует 2 формы заболевания:
Острый вестибулярный нейронит
Характеризуется длительностью до полугода. В некоторых случаях симптоматика исчезает в течение 3 месяцев после обострения.
Хронический вестибулярный нейронит
Отличительная черта хронической формы — лабильность. По мере прогрессирования болезни развиваются приступы головокружения. Симптоматика схожа с синдромом Меньера, однако работа ушей не нарушается. Признаки заболевания остаются на всю жизнь.
Диагностика
Постановка диагноза затрудняется из-за схожести клинической картины с другими заболеваниями. Врач собирает анамнез, учитывает отсутствие нарушений слухового аппарата. Пациенту назначают пробы неврологии для оценки степени работы вестибулярного аппарата. Используют позу Ромберга, калорическую пробу. Магнитно-резонансная томография показывается косвенные признаки патологии. Диагностика подразумевает установление причины возникновения приступа. Врач опрашивает пациента о факторах, которые предшествовали развитию вестибулярного нейронита. Доктор проверяет функционирования органов внутреннего слуха. Электронистагмография фиксирует движение зрачками — нистагм. В сети клиник ЦМРТ используют следующие методы для диагностики вестибулярного нейронита:
Вестибулярный нейронит
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Больной М., 53 лет, поступил в приемное отделение городской больницы с жалобами на головокружение с ощущением вращения окружающих предметов, усиливающееся при движении, тошноту и рвоту. Из–за головокружения пациент не мог ходить без поддержки. Головокружение появилось 3 часа назад. Накануне был эпизод кратковременного (в течение нескольких секунд) головокружения с небольшой тошнотой, самостоятельно регрессировавшего. За неделю до появления головокружения перенес ОРВИ.
При обследовании в приемном отделении больницы отмечался горизонтальный нистагм, направленный влево. В пробе Ромберга пациент отклонялся вправо. Другой очаговой неврологической симптоматики не было.
Головокружение продолжалось еще около 5 часов, постепенно ослабевая. Однако из–за неустойчивости и усиливающейся при движении тошноты почти не мог ходить; несколько шагов делал только с поддержкой. На протяжении следующих двух недель состояние постепенно улучшалось: приступы системного головокружения не возобновлялись, неустойчивость возникала только при резких движениях, быстром вставании с постели.
Возникновение острого вестибулярного головокружения у больного, перенесшего несколько дней назад ОРВИ, отсутствие очаговой неврологической симптоматики за исключением горизонтального нистагма и вестибулярной атаксии, течение заболевания в виде постепенно (в течение нескольких часов) уменьшающегося головокружения и вестибулярной атаксии, сохраняющейся на протяжении нескольких недель и также постепенно регрессирующей, позволило диагностировать у пациента вестибулярный нейронит.
Какова тактика лечения вестибулярного нейронита в остром периоде, какой должна быть реабилитация, и какова вероятность рецидива?
Клиническая картина вестибулярного нейронита была впервые описана Эриком Руттином в 1909 году, а затем более подробно Карлом Ниленом в 1924 году. Термин «вестибулярный нейронит» предложен Чарльзом Халлпайком в 1949 году. Вестибулярный нейронит – третья по частоте причина острого вестибулярного головокружения после доброкачественного пароксизмального позиционного головокружения и болезни Меньера.
Заболевание преимущественно встречается в возрасте 30–60 лет, мужчины и женщины болеют одинаково часто.
Этиология и патогенез
Этиология и патогенез вестибулярного нейронита до конца не ясны. Заболевание связывается с избирательным воспалением (вирусного или инфекционно–аллергического генеза) вестибулярного нерва, на что указывают результаты немногочисленных патоморфологических исследований. В пользу вирусной этиологии (чаще всего вирус простого герпеса первого типа) вестибулярного нейронита свидетельствуют нередкое развитие заболевания после перенесенной респираторной вирусной инфекции, эпидемический характер болезни с пиком заболеваемости, приходящимся на конец весны и начало лета, а также описанные в литературе случаи одновременного заболевания нескольких членов семьи. Роль вируса герпеса подтверждают случаи развития герпетического энцефалита при вестибулярном нейроните.
При вестибулярном нейроните обычно поражается верхняя ветвь вестибулярного нерва, иннервирующая горизонтальный и передний полукружные каналы, а также эллиптический мешочек преддверья лабиринта, на что указывает нередкое сочетание вестибулярного нейронита с доброкачественным пароксизмальным позиционным головокружением, которое обычно обусловлено отолитиазом заднего полукружного канала, иннервируемого нижней ветвью вестибулярного нерва. Значительно реже встречается поражение нижней ветви вестибулярного нерва.
Клиника и диагноз
Вестибулярный нейронит проявляется внезапным и продолжительным приступом системного головокружения, сопровождающегося тошнотой, рвотой и нарушением равновесия. Заболеванию может предшествовать респираторная вирусная инфекция. Иногда за несколько часов или дней до развития острого вестибулярного приступа больные испытывают кратковременные эпизоды головокружения или неустойчивости.
Симптомы вестибулярного нейронита усиливаются при движениях головы или изменении положения тела. Головокружение может уменьшаться при фиксации взора. Характерен спонтанный нистагм, быстрая фаза которого направлена в сторону здорового уха. Мнимое вращение предметов вокруг больного также в типичном случае направлено в сторону здорового уха. В пробе Ромберга больной отклоняется в сторону пораженного уха. Слух не снижается. При неврологическом исследовании отсутствуют симптомы поражения ствола или других отделов головного мозга.
Длительность головокружения колеблется от нескольких часов до нескольких суток. Спонтанный нистагм сохраняется 3–5 дней, нистагм при отведении глаз в сторону здорового уха в очках Френзеля (то есть при выключении фиксации взора) наблюдается еще в течение 2–3 недель. После прекращения головокружения больные на протяжении нескольких суток или недель продолжают испытывать неустойчивость.
Сроки восстановления вестибулярной функции зависят от степени повреждения вестибулярного нерва, скорости центральной вестибулярной компенсации и выполнения больным вестибулярной гимнастики. У многих больных быстрые движения головой могут вызывать осциллопсию и легкую непродолжительную неустойчивость в течение длительного времени после перенесенного вестибулярного нейронита. По данным Okinaka с соавт., через год после заболевания вестибулярная функция полностью восстанавливалась у 40% больных, частично – у 20–30% больных, а в остальных случаях сохранялась односторонняя вестибулярная арефлексия. Тем не менее даже при отсутствии или неполном восстановлении вестибулярной функции больные обычно не испытывают существенных изменений в повседневной активности за счет вестибулярной компенсации. У многих больных, перенесших вестибулярный нейронит, жалобы на головокружение отражают имеющееся соматоформное расстройство.
Вестибулярный нейронит редко (в 2% случаев) рецидивирует, при повторном заболевании поражается «здоровый» вестибулярный нерв. Если у больного, которому был поставлен диагноз вестибулярного нейронита, повторяются приступы вестибулярного головокружения, то следует искать другие причины головокружения, среди которых наиболее часто встречаются болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение и вестибулярная мигрень.
Диагноз вестибулярного нейронита основывается на клинической картине заболевания: острое и относительно длительное (от нескольких часов до нескольких суток) вестибулярное головокружение, сопровождающееся неустойчивостью, горизонтальным или горизонтально–ротаторным спонтанным нистагмом с осциллопсией, тошнотой и рвотой.
Диагноз можно подтвердить с помощью калорической пробы, выявляющей вестибулярную гипо– или арефлексию на стороне поражения. При редко встречающемся поражении нижней ветви вестибулярного нерва калорическая проба отрицательная, но вестибулярный нейронит подтверждают изменения вызванных вестибулярных потенциалов. Косвенные признаки вестибулярного нейронита можно выявить при использовании высоко разрешающей магнитно–резонансной томографии (МРТ) головного мозга с гадолинием.
Дифференциальный диагноз проводят с другими состояниями, проявляющимися длительным вестибулярным головокружением. В отличие от вестибулярного нейронита, острый лабиринтит часто возникает на фоне системной инфекции или острого среднего отита и сопровождается снижением слуха. Перилимфатическая фистула обычно возникает после черепной травмы, баротравмы, сильного кашля или натуживания, сопровождается снижением слуха, подтверждается фистульной пробой. Инсульт в вертебро–базилярной системе сопровождается другими очаговыми неврологическими расстройствами, центральным нистагмом, поражением головного мозга по данным МРТ. Вестибулярный нейронит часто бывает трудно отличить от первого приступа болезни Меньера, которая более вероятна, если головокружение сопровождается шумом в ушах, ощущением распирания в ухе и снижением слуха.
Лечение
Лечение направлено на уменьшение головокружения, тошноты и рвоты (симптоматическое лечение) и ускорение вестибулярной компенсации.
Симптоматическое лечение включает использование препаратов, относящихся к группе вестибулярных супрессантов. Препарат выбора – дименгидринат в дозе 50–100 мг каждые 6 часов. Вместо дименгидрината можно применять метоклопрамид, бензодиазепиновые транквилизаторы и фенотиазины. При рвоте используют парентеральный путь введения (диазепам в/м, метоклопрамид в/м, тиэтилперазин в/м или ректально в свечах). Длительность применения вестибулярных супрессантов определяется длительностью и тяжестью головокружения; как правило, их не используют более трех дней, поскольку эти препараты замедляют вестибулярную компенсацию.
Для ускорения восстановления вестибулярной функции рекомендуют вестибулярную гимнастику, включающую упражнения, при которых движения глаз, головы и туловища приводят к сенсорному рассогласованию. Эти упражнения стимулируют центральную вестибулярную компенсацию. Однако выполнение их на первых порах может быть сопряжено со значительным дискомфортом. Тактика вестибулярной реабилитации и характер упражнений зависят от стадии заболевания, что отражает содержание таблицы 1.
У больных с вестибулярным нейронитом применение в первые трое суток заболевания метилпреднизолона (в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые трое суток) приводит к более высокой частоте восстановления вестибулярной функции через год с момента заболевания. Несмотря на предположительно вирусную природу заболевания, применение у больных противогерпетических препаратов (отдельно или в комбинации с метилпреднизолоном) не улучшает процесс восстановления.
Для ускорения вестибулярной компенсации в сочетании с вестибулярной гимнастикой можно использовать бетагистина дигидрохлорид (Бетасерк 24 мг) по 48 мг в сутки (1 таблетка 24 мг 2 раза в сутки). Этот препарат, блокируя НЗ–рецепторы центральной нервной системы, увеличивает высвобождение нейромедиаторов из нервных окончаний пресинаптической мембраны (гистамин препятствует высвобождению медиаторов), оказывая ингибирующий эффект в отношении вестибулярных ядер ствола мозга. Экспериментальные исследования показали, что бетагистин ускоряет вестибулярную компенсацию. В эксперименте на животных Бетасерк оказывал дозозависимый эффект на электрическую активность полисинаптических нейронов в вестибулярных ядрах.
Периферический вестибулярный синдром как причина развития головокружения и расстройства равновесия
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением новых методов диагностики, созданием как специфических фармакологических препаратов, так и методов реабилитационной терапии. Для врача по-прежнему очень важно точно установить причину развития заболевания и его формы с целью дальнейшего назначения адекватной терапии. На основании опыта работы, накопленного в течение пяти лет в специализированном центре по головокружению и расстройствам равновесия, мы сделали вывод, что у более чем у 50% пациентов на момент обращения появление подобных симптомов обусловливается целым комплексом причин. Это объясняется сложным строением системы равновесия и вестибулярной системы.
Для практикующего врача важно детально ознакомиться с жалобами, предъявляемыми пациентом, и анамнезом развития заболевания. Использование дополнительных современных методов диагностики и консультации у специалистов значительно повышают эффективность диагностики. Прежде всего, из дополнительных методов диагностики следует отметить вестибулометрию и постурографию (возможно, стабилометрию). Если первый метод, представляющий собой комплекс тестов с компьютерной обработкой данных, позволяет ответить на вопросы о функциональном состоянии вестибулярной системы, в том числе об изменениях в вестибулярном рецепторе, центральных вестибулярных структурах, стволе мозга, мозжечке; состоянии глазодвигательной системы; шейных рецепторов и др., то постурография дает возможность оценить состояние равновесия (функциональный состав компонентов — зрения, вестибулярной системы, проприорецепторов), в том числе и для индивидуального подбора и проведения реабилитационной терапии. Ультразвуковое дуплексное исследование магистрального кровотока транскраниального и шейного отделов позволяет кроме обычных процедур проводить исследования с функциональными пробами и получать информацию о венозном кровотоке. В сочетании с поворотными столами этот метод дает возможность получить информацию о повышении внутричерепного давления.
В практике мы сталкиваемся с вестибулярной патологией, которая может быть условно разделена на периферический, центральный и смешанный вестибулярные синдромы. Выбор лечащего врача при существующей системе оказания специализированной помощи чаще всего происходит следующим образом. Если у пациента имеется кохлеовестибулярный синдром, то он направляется к врачу сурдологу; вестибулярный синдром без изменений слуха — к неврологу. На наш взгляд, на первом этапе обследования обязательны консультации у невролога и отоневролога (оториноларинголога), так как периферический вестибулярный синдром без аудиологических симптомов может быть причиной развития заболеваний внутреннего уха, на которых следует остановиться подробнее.
Группу заболеваний внутреннего уха без изменений слуха составляют: доброкачественное пароксизмальное позиционное головокружение (отолитиаз), вестибулярный нейронит, фистула лабиринта, вестибулярная форма болезни Меньера и вторичный гидропс лабиринта.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одна из часто встречающихся причин головокружения, связанных с патологией внутреннего уха. У больных с этой патологией развиваются кратковременные приступы головокружения и нистагма (обычно длящиеся менее 30 с) при изменении положения тела и головы: обычно при повороте в кровати, укладывании и вставании с кровати, сгибании и выпрямлении или вытягивании шеи, чтобы посмотреть вверх.
Основные признаки ДППГ и связанного позиционного нистагма были описаны Робертом Барани (Barany, 1921), но такого термина не существовало до 1952 г., когда Дикс и Холлпайк описали провоцирующий позиционный тест и четко определили синдром (Dix и Hallpike, 1952).
Диагноз ДППГ по-прежнему основывается на обнаружении характерного нистагма положения (который называется также как пароксизмальный позиционный нистагм) у больного с типичным анамнезом позиционного головокружения. Нистагм может наблюдаться при визуальном осмотре в пробе Дикса-Холлпайка, однако так как он возникает вследствие патологии вестибулярного рецептора (т. е. является периферическим), то подвержен угнетению при фиксации взора, поэтому диагностика предполагает применение очков Френзеля или видеонистагмографии. В настоящее время нами накоплен опыт терапии более чем 100 пациентов с подобной патологией. Лечение позволяет перемещать частицы из полукружных каналов в преддверие лабиринта и таким образом купировать головокружение. Эффективность процедур, согласно нашим и зарубежным источникам, колеблется в пределах 90—95%.
Острый вестибулярный нейронит
Это заболевание с пока еще неизвестной этиологией. Наиболее популярна гипотеза о вирусной этиологии. Для него характерны приступы вестибулярного головокружения, часто сопровождающиеся вегетативными реакциями (тошнотой и рвотой). Любые движения головой усиливают ощущение головокружения. Длительность заболевания колеблется от нескольких часов до нескольких суток. Важным признаком является отсутствие, как и при всех заболеваниях этой группы, изменений слуха. При проведении обследования можно наблюдать на фоне асимметричного поражения типичный вестибулярный периферический нистагм, который будет сочетаться с соответствующим отклонением рук и позы при выполнении статокинетических проб. Лечение, как правило, симптоматическое с применением вестибулярных супрессантов на первом этапе. Отдельно следует упомянуть токсический нейронит, вызванный воздействием аминогликозидных антибиотиков, особенно если речь идет о гентамицине. Введение гентамицина, одно—двухкратное, через барабанную перепонку, по своей эффективности с успехом заменяет операцию по разрушению лабиринта (если таковую необходимо выполнить при абсолютной неэффективности других методов лечения).
Не меньшие сложности в диагностике может представлять фистула лабиринта. Это заболевание характеризуется появлением сообщающегося отверстия или канала между средним и внутренним ухом, вследствие чего происходит истечение жидкости из внутреннего уха в полость среднего. Нарушается система гидродинамики, а затем и состояние сенсорных клеток. Чаще всего фистула формируется при баротравме (например, при нырянии, кашле, чихании). Характерный признак — это появление головокружения при пробе Вальсальвы (или аналогичных нагрузках — натуживании или поднятии тяжестей). Фистулы имеют тенденцию к самостоятельному закрытию, однако вследствие часто образующегося повышенного внутрилабиринтного давления (гидропса) могут перейти в хроническую форму. Электрофизиологические, рентгенологические и другие методы исследований не могут дать достоверный ответ на вопрос о наличии фистулы. Поэтому после проведения обследования при определенных результатах тестов решается вопрос о диагностической миринготомии (хирургической отсепаровки барабанной перепонки для ревизии барабанной полости). При обнаружении фистулы производится ее пластика.
Вестибулярной форме болезни Меньера посвящены отдельные исследования, проводившиеся в основном за рубежом. Для типичной болезни Меньера характерны следующие признаки. Обычно заболевание начинается в возрасте 25—45 лет, чаще болеют мужчины. Заболевание сопровождается приступами вестибулярного головокружения, длительностью до 6—12 ч, шумом в ушах, флюктуирующем снижением слуха по сенсоневральному типу с тенденцией к прогрессированию степени тугоухости, ощущением дискомфорта, распирания в пораженном ухе.
Обращает внимание существование большого количества пациентов с вторичным гидропсом лабиринта. Термин «вторичный» предполагает, что увеличение внутрилабиринтного давления происходит вследствие причин, имеющих системную распространенность, и происходящее во внутреннем ухе отражает проявление этих изменений. В одном из номеров «Лечащего Врача» (№9, 2000) мы подробно останавливались на особенностях диагностики и лечения этой патологии.
Подобные изменения предполагают проведение соответствующей терапии, включающей по крайней мере два компонента: нормализацию состояния венозного оттока и терапию гидропса лабиринта. На этом этапе работа с пациентом должна также проводиться при непосредственном участии невролога-вертебролога (мануального терапевта) и отоневролога. Индивидуальное сочетание физических и физиотерапевтических методов, а также комбинированная терапия гидропса (дегидратация, вестибулярная супрессия, вазоативное воздействие на регионарный кровоток во внутреннем ухе) позволяют добиваться излечения пациента. Методом этапной оценки состояния давления во внутреннем ухе также остается электрокохлеография.
Последние исследования в области иммунологии внутреннего уха свидетельствуют, что гидропс лабиринта может быть следствием аутоиммунного поражения внутреннего уха. Морфологические изменения характеризуются: дегенерацией клеток спирального ганглия, атрофией органа Корти, артериитом вокруг кохлеарного нерва и сосудистой полоски, развитием эндолимфатического гидропса. Для вестибулярных расстройств головокружение не является постоянным признаком. Если же оно присутствует, то схоже с меньероподобными головокружениями, сочетающимися с атаксией и приступами внезапного падения. При вестибулометрическом исследовании определяется двухсторонняя симметричная периферическая вестибулярная дисфункция. В клинической картине заболевания встречаются как различные сочетания слуховых и вестибулярных симптомов, так и полное их отсутствие на фоне только внезапных падений. Для практикующего врача возможность установить причину развития патологии внутреннего уха служит указанием для назначения кортикостероидной противовоспалительной терапии.
Лечение периферического вестибулярного синдрома можно условно разделить на две стадии — активного проявления заболевания и подострого состояния. На первом этапе важно проведение патогенетической терапии в комплексе с назначением вестибулярных супрессантов и противорвотных препаратов при сочетании головокружений с вегетативными проявлениями.
В лечении головокружений основное место занимают вестибулярные супрессанты. Термин «вестибулярный супрессант» является собирательным: так обычно называют препараты, которые уменьшают нистагм и ощущение головокружения, вестибулярную неустойчивость или купируют болезнь движения (укачивание).
По крайней мере четыре основных нейромедиатора вестибулярной системы вовлечены в формирование вестибулоокулярного рефлекса: глутамат, ацетилхолин, гамма-аминомасляная кислота и глицин, гистамин.
Глутамат — главный эксцитаторный нейромедиатор. Ацетилхолин является и периферическим, и центральным агонистом, воздействующим на мускариновые рецепторы. Эти рецепторы найдены в стволе мозга и костном мозге. Имеются сообщения о возможном их участии в формировании головокружения. Гамма-аминомасляная кислота и глицин — ингибирующие нейромедиаторы, обнаруженные в вестибулярных нейронах второго порядка и в глазодвигательных нейронах. Гистамин найден в различных центральных вестибулярных структурах, где он представлен диффузно.
Антихолинергические средства оказывают воздействие на мускариновые рецепторы. Важной особенностью для этой группы препаратов является то, что они не проникают через гематоэнцефалический барьер и поэтому неэффективны в лечении болезни движения. Также, в отличие от антигистаминных средств, антихолинергические препараты неэффективны, если их применять после того, как головокружение уже началось.
Все антихолинергические средства, используемые для купирования головокружения, имеют побочные эффекты: расширенние зрачков и седативный. Наиболее часто из препаратов этой группы применяются скополамин и атропин.
Имеются данные, указывающие на то, что центрально действующие антигистаминные препараты предотвращают болезнь движения и уменьшают выраженность вестибулярных проявлений, даже если симптомы уже появились. Большинство антигистаминных препаратов также обладает блокирующим эффектом кальциевых каналов. Однако седативный эффект, которым обладают антигистаминные препараты, оказывает неблагоприятное влияние на процессы вестибулярной адаптации, поэтому данную группу препаратов не следует рекомендовать пациентам для длительного применения.
Бензодиазепиновые препараты — GABA-модуляторы — действуют центрально для подавления вестибулярных реакций. Данные препараты применяются в малых дозах. Их основные недостатки — это привыкание, ухудшение памяти, повышенный риск падений и отрицательное воздействие на вестибулярную компенсацию.
Удачным сочетанием свойств патогенетического препарата с эффектом подавления ощущения головокружения характеризуется бетасерк (бетагистина дигидрохлорид). При воздействии на две группы Н-рецепторов одновременно происходят увеличение кровотока в лабиринтной артерии и супрессия информации, идущей через вестибулярные ядра. Бетасерк можно рассматривать как препарат выбора. В зависимости от патогенеза заболевания бетасерк может сочетаться с другими терапевтическими средствами (за исключением антигистаминных препаратов, сочетание с которыми приводит к ослаблению терапевтического действия обоих лекарственных средств).
Периферическая вестибулярная патология на фоне не проходящей атаксии в дальнейшем, как правило, компенсируется самостоятельно. Однако в целях скорейшего выздоровления пациента может быть использована вестибулярная реабилитация. Это комплекс упражнений, выполняемых самостоятельно или на специальных установках (постурографах или стабилографах) с биологической обратной связью. Включение вестибулярной реабилитации в комплексную терапию периферического вестибулярного синдрома, по нашему мнению, оправдано и должно выполняться под контролем врача. Рекомендуется подобные упражнения назначать после окончания применения пациентом вестибулярных супрессантов. Возможно, бетасерк является исключением, так как в последнее время в отечественной литературе появились работы, свидетельствующие об эффективности вестибулярной реабилитации при использовании бетасерка. С возрастом происходит ухудшение системы равновесия из-за изменений в структуре сенсорных систем и нервной ткани. Поэтому у пожилых людей, даже при наличии периферического вестибулярного синдрома, рекомендуется применять вестибулярную реабилитацию.
В заключение хочу подчеркнуть, что успех работы с пациентами, страдающими головокружениями и расстройствами равновесия, зависит от диагностических возможностей лечебного учреждения, взаимодействия врачей различных специальностей и использования всех средств, эффективных для лечения и реабилитации пациентов.
О. А. Мельников, кандидат медицинских наук
АНО «ГУТА-Клиник», Москва