Что означает лучевая диагностика
Что такое лучевая диагностика и зачем она нужна
Что такое лучевая диагностика и зачем она нужна, объяснил врач хабаровского «КДЦ». По словам Михаила Тайнова, рентгеновский метод в последние годы стал одним из важнейших в медицинской диагностике.
Заведующий рентгенологическим отделением КГБУЗ «Клинико-диагностический центр» Михаил Тайнов подробно рассказал о возможностях современной рентгеновской лучевой диагностики. Как объяснила медик корр. ИА AmurMedia, данная область диагностики сделала в последние годы огромный рывок, а проводимые исследования позволят добиваться прямо-таки фантастических результатов в области диагностики заболеваний.
Качество жизни каждого человека определяется его здоровьем. У современного поколения людей условия существования заметно отличаются от быта и условий жизни предыдущих поколений: ухудшается экология, изменяется характер питания, снижается физическая активность, нарастает скученность населения как в быту, так и на производстве. Это приводит к повреждению защитных сил организма, появлению факторов риска многих заболеваний, а в последующем и развитию болезней. К таким заболеваниям относятся сердечнососудистые, заболевания желудочно-кишечного тракта, органов дыхания, онкологические заболевания, туберкулез.
Одним из приоритетных направлений в медицине выделена профилактика, а именно раннее выявление заболеваний. Одним из важнейших методов медицинской диагностики является рентгеновский.
С момента открытия рентгеновских лучей прошло более ста лет. Современная лучевая диагностика переживает период интенсивного развития, обусловленного бурным техническим ростом, появлением и развитием принципиально новых средств диагностических методов. В течение последних 10 – 15 лет в широкую клиническую практику быстро вошли такие принципиально новые методы рентгеновской диагностики, как цифровая малодозовая, рентгеновская компьютерная томография, магнитный резонанс, позитронная эмиссионная томография и ряд других методов исследования.
Таким образом, рентгеновский метод сегодня остается основным методом визуализации органов и структур человеческого организма и выявления патологических изменений.
В настоящее время краевое государственное бюджетное учреждение здравоохранения «Клинико-диагностический центр» министерства здравоохранения Хабаровского края оснастило рентгенологическое отделение самыми современными цифровыми малодозовыми рентгеновскими аппаратами.
Чем же они лучше обычных аппаратов использующих пленочный фотопроцесс, фотолабораторию с проявлением пленки в темноте?
Тем что, у них более высокое качество изображения, увеличенная информативность рентгеновского изображения, полученная с наименьшим радиационным риском, и большая скорость получения изображения.
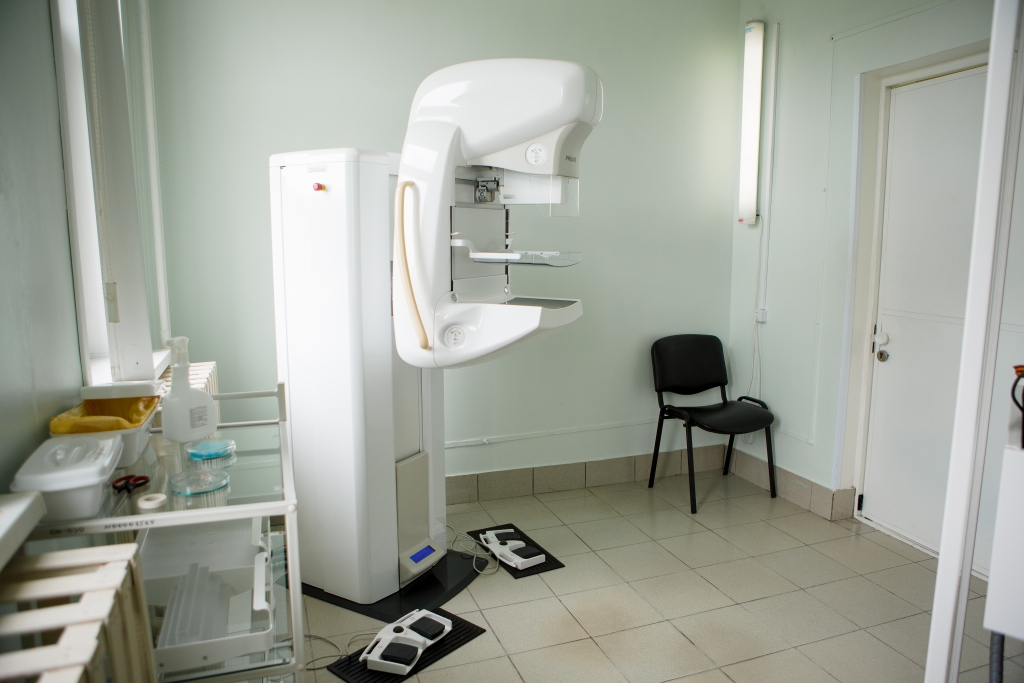
Еще два года назад в учреждении был установлен современнейший микродозовый цифровой маммографический аппарат, который позволил увеличить пропускную способность с 60 до 100 исследований в смену.
Качество получаемых с его помощью изображений молочных желез позволяет увидеть микроструктуры органа, например микрокальцинаты диаметром около 50 микрон. Группы и конгломераты этих микрокальцинатов нередко служат ранним индикатором злокачественного новообразования.
Таким образом, появилась возможность выявлять опухоли молочных желез на самых ранних стадиях развития. Нередко опухоль трудно отличить от разнообразных возрастных изменений, у каждой женщины инволюция молочной железы идет по своему пути. За период от детородного возраста до климактерического, колебания структуры железы зависят от самых разных факторов. Поэтому нередко требуется дообследование, прежде всего ультразвуковая диагностика. Поэтому в учреждении запланировано обучение врача дополнительной специальности – ультразвуковой диагностики.
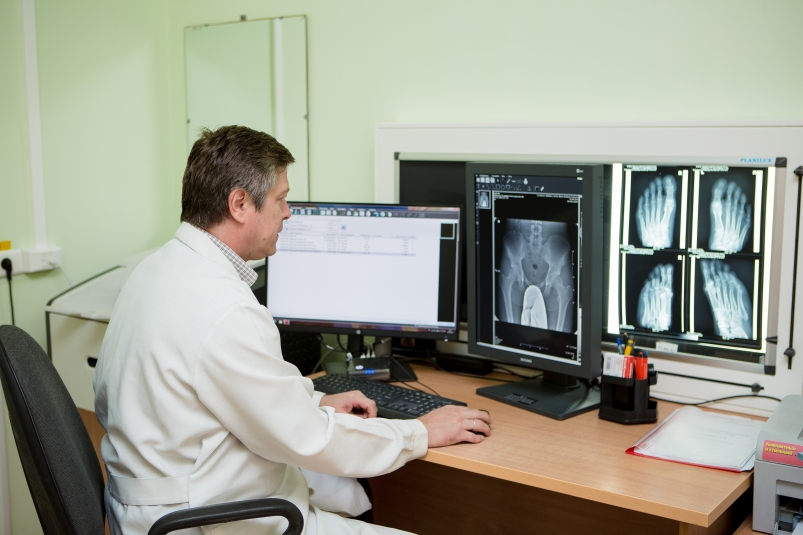
А месяц назад в клинико-диагностическом центре был установлен новый цифровой «флюорограф» — один из самых лучших отечественных цифровых малодозовых рентгенографических аппаратов для диагностики заболеваний легких. Доза облучения при производстве снимка по сравнению с пленочными аппаратами в десятки раз ниже. Установленная компьютерная программа позволяет увеличивать изображение, изменять яркость и контраст. А самое главное, имеется возможность сравнивать с имеющимися снимками в архиве и анализировать малейшие изменения в органах грудной полости.
Через 10 секунд после производства снимка врач рентгенолог видит его изображение на своем рабочем месте. В учреждении практикуется технология двойного чтения снимков. И если выявляется патология, то пациент направляется на следующий этап диагностики – рентгеновское, либо на компьютерную томографию. Этим достигается существенное укорочение времени постановки диагноза. Вся информация по информационной медицинской системе передается лечащему врачу. Ежедневно на данном аппарате проводят более 100 исследований.
В большинстве случаев при ежегодном профилактическом флюорографическом обследовании патологические изменения, а именно онкологический процесс в легких и туберкулез, обнаруживаются на ранней стадии развития. Очень важным является соблюдение сроков флюорографических исследований.
За период ввода аппарата выявлены 3 случая онкологии, 15 — туберкулеза.
В августе этого года в учреждении установлен рентгеновский аппарат от российской компании «Электрон». Основа его – полноформатный статический плоскопанельный цифровой детектор. У нас появились возможности быстрой постановки диагноза за счет цифровой технологии получения снимка. Аппарат автоматически подбирает технические условия съемки с минимально возможной лучевой нагрузкой.
Снимки поступают на рабочее место врача рентгенолога, где анализируются с применением всех необходимых компьютерных инструментов. При необходимости распечатываются или записываются на компакт диск. Все снимки поступают в цифровой архив.
На данном аппарате у нас появилась возможность осуществлять диагностику с помощью контрастных веществ — рентгеноскопия, что очень важно при заболеваниях желудочно-кишечного тракта, почек и др.органов.
Не секрет, что компьютерные системы сложны, состоят из множества электронных компонентов, связаны между собой разными сетевыми протоколами, и они нередко выходят из строя по самым разным причинам. В этом случае на ретгенаппарате предусмотрена замена цифрового процесса на фотопленочный процесс.
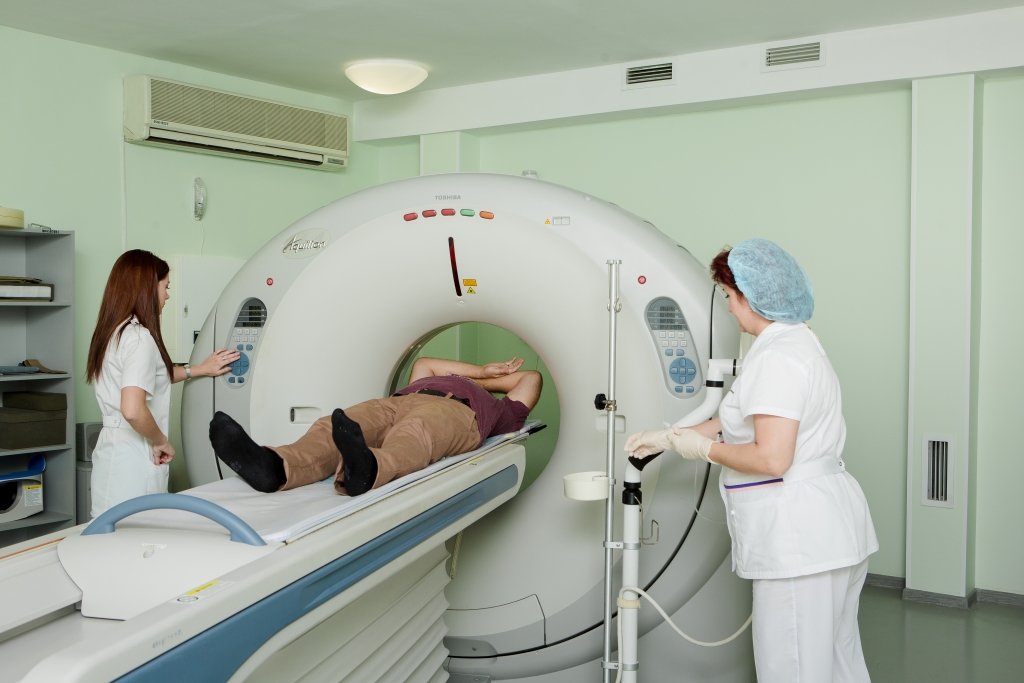
Самый серьезный рентгеновский кабинет в отделении – кабинет спиральной компьютерной томографии. Компьютерный томограф, установленный в «КДЦ», имеет возможность одновременного сбора данных 64 срезов толщиной 0,5 мм. Это позволяет проводить исследования головного мозга и всего тела, включая формирование изображений сердца и сосудов, получать данные для больших объемов при однократной задержке дыхания, что особенно важно для пациентов с тяжёлой патологией (при множественной травме, эмболии легких и в онкологии).
Компьютерный томограф используется в нашем учреждении с 2008 года, но до сих пор остается одним из лучших в городе. Основное направление – это полноценные исследования с введением контрастного вещества при исследовании головного мозга, сосудов, сердца, органов брюшной полости, грудной клетки, малого таза.
В ближайшее время планируем применять новые методики и расширить области применения компьютерного томографа.
Хорошая техника – это половина успеха. Вторая половина – это люди, работающие с этой техникой. У нас работают врачи рентгенологи и рентгенолаборанты высшей квалификационной категорией. В прошлом и этом году пришли новые специалисты, после окончания интернатуры и ординатуры, с новыми знаниями и желанием стать профессионалами своего дела. Это наша надежда на успех в будущем.
Внедрение цифровых рентгеновских аппаратов в повседневную диагностику это первый этап преобразований в рентгенологии. Цифровые технологии значительно улучшают качество рентгеновского процесса, убыстряют постановку диагноза при значительном снижении лучевой нагрузки на пациентов и персонал.
Вторым этапом компьютеризации станет цифровая карта пациента, внедрение радиологической сети в городе. Это позволит не дублировать рентгеновские исследования в различных учреждениях, более объемно анализировать патологические изменения у пациента – а значит, и назначить адекватное лечение.
Современная лучевая диагностика. Часть I
Трудно переоценить роль радиологических методов исследования в диагностике онкологических заболеваний, а также в оценке результатов лечения и динамики болезни. Лучевые методы диагностики позволяют обнаружить многие новообразования на ранних стадиях, поэтому их широкое применение является очень важным аспектом в развитии современной медицины.
У онкологических пациентов, а также у всех, кто хочет пройти обследование, чтобы быть уверенным в отсутствии угрозы заболевания, возникает множество вопросов по методам современной лучевой диагностики, о необходимости и достаточности проведения тех или иных исследований.
На наиболее часто встречающиеся вопросы пользователей сайта отвечает заведующий отделением лучевой диагностики НИИ онкологии им.Н.Н.Петрова, д.м.н., профессор Андрей Владимирович Мищенко.
Какой метод лучевой диагностики является наиболее эффективным в онкологии? Пациенты спрашивают, почему, например, в одних случаях назначают КТ, в других МРТ?
Сегодня в арсенале современной клиники имеется довольно широкий спектр лучевых методов. Зачастую приходиться объяснять не только пациентам, но и консультировать врачей, какой метод лучевой диагностики в данной ситуации наиболее предпочтителен. Лучевая диагностика на сегодняшний день объединяет в себе пять основных методов исследований:
Каждый из методов лучевой диагностики имеет свои особенности, позволяющие увидеть те или иные ткани организма человека. Так, головной и спинной мозг, мягкие ткани (мышцы, сухожилия), органы малого таза лучше визуализируется при магнитно-резонансной томографии.
Ультразвуковое исследование дает хорошее отображение поверхностных структур, мышц, молочной железы, щитовидной железы, лимфатических узлов. С помощью УЗИ исследуются паренхиматозные органы живота, малого таза, особенно при использовании специальных датчиков для исследования женских половых органов и предстательной железы у мужчин.
КТ наиболее часто используется для диагностики органов груди (легкие, средостение), живота, на томографе хорошо видны костные изменения. Однако, иногда можно быстрее и с минимальным воздействием решить вопросы патологии легких или костей при помощи классической рентгенографии.
Радионуклидная диагностика применяется в онкологической практике в основном в виде сцинтиграфии для диагностики метастатического поражения костей, а при использовании специальных препаратов также позволяет диагностировать поражения лимфатических узлов.
При назначении обследования онкологического пациента в каждом конкретном случае учитывается не только тип самой опухоли и степень ее злокачественности, но и проведенное лечение (операция, лучевая терапия, химиотерапия или их комбинации), давность проведенного лечения, состояние организма пациента, сопутствующая патология и другие факторы.
Что делать, если при обследовании в другом лечебном учреждении выявлена опухоль, а пациент не уверен в правильности диагноза?
Я советую пациентам следовать рекомендациям своего лечащего врача. Если у пациента возникают вопросы по назначенному обследованию и лечению, то он может и должен обсудить их с врачом. И, конечно, пациент имеет право на «второе мнение», он может проконсультироваться в любом другом лечебном учреждении, включая и НИИ онкологии им. Н.Н. Петрова. Врач-онколог сопоставит клинические данные с имеющимися результатами обследования и, при необходимости, назначит дополнительные исследования.
Когда пациенты приезжают на лечение в НИИ онкологии из других регионов России, они часто предоставляют результаты КТ и МРТ-исследований, лучше если это будет запись на компакт-диске. К сожалению, иногда на практике мы встречаемся с тем, что качество этих исследований оставляет желать лучшего. Мы всегда стараемся при экспертном анализе предоставленных данных предоставить максимальную информацию врачу-онкологу для принятия решения. В том случае, если этого будет недостаточно, пациенту может быть назначено повторное исследование.
Какие существуют рекомендации по проведению лучевых исследований после проведенного лечения, операции?
Как правило, больные после лечения онкологических заболеваний выписываются под наблюдение онкологов районных поликлиник с четкими рекомендациями: какие исследования и в какие периоды необходимо проходить. При наблюдении за процессом лечения принципиальным моментом является анализ динамики изменений органов, а также самой опухоли, если она осталась.
При сравнении предыдущей картины с сегодняшними данными для врача очень важно соблюдение методики исследования. В связи с этим я рекомендую проходить лучевые исследования по поводу опухолей исключительно в специализированных и проверенных учреждениях.
Мифы и правда о лучевой диагностике
Лучевая диагностика, пожалуй, самое молодое и самое активно развивающееся направление медицины. И хотя нехирургические исследования уже широко распространены, мы все еще многого не знаем о них, а зачастую больше верим мифам и слухам. Чем отличаются КТ и МРТ? Правда ли, что эти исследования – верный способ сразу поставить диагноз и подобрать лечение? Эксперты Центра диагностики и телемедицины развенчивают мифы вокруг своей специальности и рассказывают «Газете.Ru», как развивается радиология в Москве.
1. По сути, все радиологические обследования одинаковые.
В арсенале современного врача-рентгенолога пять основных методов исследований: рентгенодиагностика, компьютерная томография (КТ), ультразвуковая диагностика (УЗИ), магнитно-резонансная томография (МРТ) и радионуклидная диагностика. А также методы, направленные на один конкретный тип исследования – маммография и флюорография, совмещенные гибридные методы и десятки методик исследования. Все они были разработаны не случайно и имеют ряд особенностей. Самый старый из известных науке методов исследования человеческого тела — рентгенография, позволяющий с помощью облучения увидеть кости и органы на двумерном изображении. Первый рентгеновский аппарат в России разработан в 1896 году профессором А.С. Поповым. Еще тогда, в конце позапрошлого века, начали проводиться первые рентгенодиагностические исследования.
Следующим шагом — «продвинутым» рентгеном — можно назвать компьютерную-томографию (КТ), впервые проведенную 1 октября 1971 года. При этом методе одновременно выполняются десятки и даже сотни снимков, собирающиеся в трехмерное изображение. В современной диагностике чаще всего метод используется для визуализации органов груди и живота, костных изменений и применяется для подготовки к сложным хирургическим вмешательствам.
Также на вооружении у современной медицины есть два метода, использующих не радиационные методы. Ультразвуковое исследование (УЗИ) – дает хорошее изображение поверхностных структур, мышц и лимфатических узлов. Чаще всего пациенты сталкиваются с УЗИ, когда нуждаются в исследовании органов живота и малого таза. Магнитно-резонансная томография, как и УЗИ, не использует рентгеновские лучи, но позволяет сделать очень четкие изображения. На МРТ хорошо видны мягкие ткани, мозг и хрящи.
Еще один метод, радионуклидная диагностика – это исследование «наоборот». Вместо того, чтобы облучать пациента снаружи, в его тело вводят радиоактивный препарат, излучение от которого улавливает компьютер. Это действительно сложный тип исследования, который чаще всего используется в онкологии, так как позволяет увидеть образования и метастазы, не проявляющиеся при других методах. Все эти исследования доступны в московских поликлиниках по ОМС, но не стоит забывать, что проводятся они только при наличии показаний. Только врач определяет, какой вид диагностики нужно использовать. При назначении исследования пациенту врач в каждом конкретном случае учитывает, какую информацию нужно получить, а также предыдущую историю болезни и лечения пациента.
2. Все «просвечивающие» обследования очень-очень вредные.
Современная рентгенология и радиология придерживаются принципа ALARA — «As Low As Reasonably Achievable», то есть советуют подвергаться настолько малому количеству радиации, насколько это разумно и возможно. Лучевые исследований не выходят за границы безопасного для человека уровня излучения. За год человек в среднем получает 2–3 мЗв — миллизиверта – радиации, это число может быть в два раза выше в горных местностях, но даже к воздействию больше чем в 10 раз можно приспособиться, если облучение идет небольшими дозами. Согласно санитарным нормам, приемлемой для медицинского персонала считается средняя доза 20 мЗв в год за любые последовательные 5 лет, но не более 50 мЗв в год. Для пациентов в среднем 1 мЗв в год, но не более 5 мЗв в год.
Так, дозовая нагрузка при рентгеновском исследовании одного зуба в стоматологическом кабинете в среднем составляет не более 0,005 мЗв. Столько же радиации человек получит за 1 час полета на самолете или просто прожив 24 часа. Поэтому стоматологи могут безбоязненно и безопасно сделать за прием столько снимков, сколько нужно, чтобы оценить фронт работ и качественно их выполнить. А вот такие серьезные исследования, как, например, КТ с контрастным веществом, имеют уже более значимую лучевую нагрузку. Они не проводятся без направления врача. Все специалисты отделений лучевой диагностики городских поликлиник и больниц знают нормы дозирования лучевой нагрузки, поэтому важно рассказывать врачу обо всех пройденных за год исследованиях.
3. КТ и МРТ выявляют любое заболевание и ими можно заменить другие анализы.
Миф о всесильности лучевой диагностики и возможность самостоятельно записаться на исследования зачастую приводят к лишнему облучению и ненужным тратам. У всех исследований и анализов есть четкие показания, а прохождение КТ и МРТ «для профилактики» может только навредить. МРТ изучает состояние тканей, но может показать не всю картину при исследовании костей. При исследовании легких предпочтительнее рентген или КТ, а о щитовидной железе гораздо больше расскажет УЗИ, чем МРТ. В первую очередь нужно ориентироваться на потенциальную пользу от исследования.
Невозможно, да и не нужно с помощью лучевой диагностики проверять сразу все тело — это поиск иголки в стоге сена. Сначала необходимо обратиться для консультации к терапевту или врачу узкой специализации, который подберет именно те диагностические методы, которые оптимально подходят в вашем случае. Описанием же снимков займутся уже другие специалисты – врачи-рентгенологи, которым в сложных диагностических случаях помогут эксперты референс-центра лучевой диагностики.
4. Даже в Москве сложно сделать МРТ или КТ бесплатно.
Этот миф остается стойким из-за того, что многие частные клиники имеют аппараты КТ и МРТ и активно рекламируют свои услуги. В действительности исследования на этих аппаратах давно доступны по полису ОМС, если у пациента есть направление лечащего врача.
На сегодняшний день в поликлиниках Москвы бесплатно проводят самые разные исследования. Недавно в городе появилась возможность пройти бесплатно по ОМС даже ПЭТ/КТ, которое делается по направлению из онкодиспансера по месту жительства или от врача-онколога государственной больницы.
5. Врач, который помогает правильно расположиться на аппарате, и врач, который смотрит снимки – один и тот же человек. Он же может поставить диагноз.
Проходя лучевые исследования, пациент оказывается в руках целой группы профессионалов. Врачи-клиницисты дают направление на определенное исследование, во время его проведения рядом с пациентом всегда находится рентгенолаборант, который отвечает за правильное выполнение и безопасность. Дальше снимок попадает к врачу-рентгенологу, который интерпретирует, а при необходимости рекомендует направить пациента на другие исследования. Окончательный диагноз ставит врач-клиницист или врач узкой специализации, который направил пациента на лучевое исследование.
В 2019 году в Москве был развернут новый проект — Референс-центр лучевой диагностики, который позволяет сделать интерпретацию и описание исследований еще более профессиональными и быстрыми. Как и все врачи, врачи-рентгенологи зачастую специализируются на определенной анатомической области, например, исследовании головного мозга или органов брюшной полости. Работа в Референс-центре позволяет врачам повысить квалификацию, а пациентам получить удаленную консультацию от эксперта, специализирующегося на исследованиях в конкретной области, причем благодаря телемедицинским технология сделать это можно в ближайшей поликлинике. Расширяясь, Референс-центр станет площадкой для работы врачей-рентгенологов, которая позволит контролировать качество исследований, консультироваться с коллегами в сложных случаях, запрашивать «второе мнение», а также снизить время получения пациентом снимков.
6. В лучевой диагностике ничего не изменилось с момента изобретения МРТ.
Лучевая диагностика, пожалуй, самое молодое и самое активно развивающееся направление медицины, несмотря на то, что скоро она отпразднует свое столетие. Врачи и ученые стремятся к тому, чтобы максимально сократить дозовую нагрузку на пациента и получить максимум информации из одного исследования. Около трех лет назад была разработана и внедрена технология низкодозной компьютерной томографии (НДКТ), позволяющая проводить исследования с гораздо меньшей лучевой нагрузкой. Для получения максимально четких изображений используют методы гибридной визуализации — позитронно-эмиссионную томографию (ПЭТ) объединяют с КТ или МРТ.
В 2015 году благодаря Центру диагностики и телемедицины в Москве появилась уникальная для мировой системы здравоохранения информационная система «Единый радиологический информационный сервис» (ЕРИС), объединившая в единую сеть все городские отделения лучевой диагностики. Теперь врачи-рентгенологи оперативно получают информацию о предыдущих исследованиях пациента, узнают о вышедшем из строя оборудовании, его эксплуатации и простое. Новым помощником врача становится искусственный интеллект: одни алгоритмы учатся распознавать речь и заполнять онлайн-документацию под диктовку, другие — анализировать медицинские изображения и подсказывать врачу-рентгенологу места, на которые стоит обратить особенное внимание.
Флюорография, рентген или КТ легких: чем отличаются и какой метод выбрать?
Лучевая диагностика
Лучевая диагностика объединяет различные методы получения изображения в диагностических целях на основе использования различных видов излучения: это флюорография, традиционное рентгенологическое исследование, компьютерная томография, ангиография. Методы рентгенодиагностики являются основой для диагностики травматических повреждений и заболеваний скелета, болезней легких, пищеварительного тракта.
Было определено, что разные ткани поглощают рентгеновские лучи с разной интенсивностью, поэтому на рентгеновской пленке (а сегодня – еще и на экране монитора приборов) получаются изображения с разной степенью окраски – от белого до черного. Чем плотнее ткань, тем она светлее на снимках. Таким образом, можно получить представление о структурах тела, костях, мягких тканях, определить объемные образования, полости и многие другие патологии.
Рентгенография
Рентгенография – метод рентгеновского исследования, при котором изображение исследуемого объекта получают на пленке или на специальных цифровых устройствах (цифровая рентгенография).
Она является самым доступным методом исследования.
Как работает флюорография легких
Сегодня флюорография применяется для того, чтобы получить двухмерный снимок грудной клетки, преимущественно оценивается состояние легких. В основном, применяется как скрининговый метод обследования – доступный в любой поликлинике и недорогой, быстрый в исполнении.
Что общего и чем отличаются рентген от флюорографии
Оба метода дают возможность получить только двухмерные снимки за счет рентгеновского излучения, используются для исследования грудной клетки и легочной ткани, их возможности зависят от имеющегося в клинике аппарата.
Чем старее аппаратура, тем больше доза облучения рентгена и флюорографии, хуже качество снимка. На старых аналоговых флюорографах можно получить снимки меньшего размера и качества, чем на рентгеновских. На новых цифровых аппаратах нет разницы между рентгеном и флюорографией при выявлении туберкулеза, пневмонии ни по облучению, ни по качеству снимка.
Есть и отличия в зоне обследования. Флюорографическое исследование позволяет оценить проблемы только в области грудной клетки (его выполняют на специальном аппарате), при рентгенографии исследуются различные части тела, используя стационарные и иногда даже мобильные аппараты.
Если оценивать – что лучше, рентген позволяет выполнить снимки в нестандартных проекциях, с захватом соседних областей. Поэтому, при подозрениях на серьезные патологии, бывает так, что пациента после флюорографии отправляют на рентген.
Как делают КТ легких
Компьютерная томография – это тоже рентгенологический метод исследования, в ходе которого выполняется серия послойных снимков тела в поперечном сечении. Компьютерная программа объединяет данные всех этих снимков в трехмерную модель, которая отображается на мониторе.
Сразу уточним, чем еще, кроме трехмерного снимка, отличается рентген от КТ. Такое исследование более детальное и информативное, чем плоский снимок, но и доза облучения больше. Чем новее оборудование, тем лучше программа обрабатывает данные, и для создания снимка требуется меньшая доза облучения. При выявлении некоторых патологий легких, сердца, других органов грудной клетки, стандартная рентгенография не покажет всех изменений. Так, например, при диагностике коронавируса, выбирая, какой метод использовать – рентген легких или КТ, врачи однозначно проводят томографию. Только она может показать типичные изменения, вызванные этим вирусом в легких. На стандартных снимках пневмонии может быть не видно.
Насколько опасен рентген?
Отвечая на вопросы о том, что вреднее, опаснее и информативнее, нужно исходить из предполагаемого диагноза и поставленных целей. В целом томография вреднее, она дает большую лучевую нагрузку, но при этом и её результаты дают максимум важной информации. Это избавляет от необходимости проводить дополнительные снимки в других проекциях, повторять процедуру.
Еще один важный момент – можно ли делать рентген после флюорографии или вместо нее. Если речь идет о диагностике туберкулеза, врачи допускают использование либо того, либо другого метода. Поэтому выполнить можно любое из исследований, их диагностические возможности в современных условиях примерно равны.
Как делают рентген или КТ легких детям
Важно уточнить особенности лучевых исследований в детском возрасте. Первый вопрос – с какого возраста проводится флюорография детям.
Согласно Приказу Минздрава РФ от 21.03.2017 N 124Н можно делать флюорографию детям старше 15 лет. Всем детям младше этого возраста, вне зависимости от показаний, данный вид диагностики не проводится. Если возникает необходимость в обследовании легких на предмет выявления туберкулезного поражения, проводится только рентгеновское обследование. Оно по показаниям допустимо у детей с рождения.
КТ можно делать детям с рождения, но для этого нужны четкие и обоснованные показания. Это такие патологии, которые нельзя подтвердить другим методом. Но важно подчеркнуть, что в возрасте до 6-7 лет, пока ребенку сложно длительное время лежать неподвижно, не плакать и не капризничать, томографию проводят под наркозом или медикаментозным сном.
Когда нужно и не нужно выполнять
Учитывая тот факт, что любые методы рентгеновского исследования – это лучевая нагрузка, для выполнения этих видов диагностики должны быть четкие обоснования и показания. Это справедливо как для взрослых, так и для детей.
Если это подозрение на пневмонию, туберкулезный процесс, абсцессы легкого, травмы грудной клетки, пороки развития, опухолевые процессы, требующие оперативного лечения – эти методы обоснованы и необходимы для постановки правильного диагноза и разработки наиболее оптимальной схемы лечения.
Нельзя проводить рентген и тем более томографию в профилактических целях, в тех случаях, когда диагноз можно определить без лучевых вмешательств.