Что означает плотность паренхимы печени снижена до 48 ед н
Паренхима печени
Печень – жизненно важный орган, любые заболевания которого нужно лечить как можно раньше. Паренхима – это ткань, из которой состоит орган. Когда в ней возникают повреждения, это может быть симптомом разных заболеваний. Важно вовремя определить их причину, назначить комплексное лечение.
Строение органа
Паренхима печени или ее ткань делится на дольки, между ними расположены сосуды, артерии, по которым проходит кровь, желчные пути. Благодаря такому строению печени обеспечивается доступ кровотока ко всем частям органа. Печень отвечает за синтез многих веществ, и все это протекает спокойно. Когда появляются нежелательные изменения, функциональность органа уменьшается.
Избежать изменений паренхимы полностью невозможно, особенно это касается возрастных факторов. Однако, к сожалению, часто сам человек оказывается виноватым в нарушениях работы печени. Причиной тому становится неправильный образ жизни, вредные привычки, грязная экология.
Первое время любые изменения в строении органа заметить сложно, даже УЗИ не помогает их выявить. Поэтому при подозрении на различные заболевания требуется комплексная диагностика, причем не только печени, но и поджелудочной железы, других органов ЖКТ.
Виды изменений
Всего выделяют два вида изменений паренхимы:
Наиболее распространенными являются диффузные изменения, к тому же они наиболее опасные. При очаговых воспалениях вся паренхима печени не затрагивается, но обычно это лишь временно. Например, к ним относятся кисты, абсцессы, но часто сразу на фоне появления этих очаговых изменений проявляются диффузные изменения, затрагивающие весь орган.
Диффузные изменения печени
Патологические изменения паренхимы печени, называющиеся диффузными, бывают нескольких типов:
Причины
Основными причинами диффузных изменений паренхимы являются неправильные привычки человека. Более чем в 80% случаев заболеваний печени у молодых людей учитывается их образ жизни. Среди возможных причин чаще всего встречаются такие:
Некоторые факторы, провоцирующие развитие диффузных изменений, не зависят от образа жизни человека, но встречаются они реже. К ним относятся наследственность, врожденные патологии.
Симптомы диффузных изменений
Поражение печеночной ткани не имеет ярко выраженных признаков, что создает трудности со своевременной диагностикой заболеваний. Обычно пациенты обращаются с жалобами на работу ЖКТ, даже не подозревая о наличии проблем с печенью.
Основными симптомами диффузных изменений являются:
УЗИ и повышенная эхогенность
Основным методом диагностики, позволяющим определить размер печени и каждой ее доли, является УЗИ. Но наиболее важным параметром считается эхогенность органа. Аппарат для ультразвукового исследования генерирует волны. Услышать или почувствовать их человеку невозможно. Ткань каждого органа по-своему реагирует на действие волн, что называется показателем эхогенности. Аппарат фиксирует отраженные волны, что позволяет делать выводы о состоянии органа.
При проведении УЗИ могут выявиться участки паренхимы с пониженной плотностью – гипоэхогенные. Эта зона выглядит на экране монитора как темное пятно, с помощью исследования определяют его точные размеры. Гипоэхогенные зоны в большинстве случаев оказываются доброкачественных или злокачественных образований.
Эхопризнаки, свидетельствующие об увеличенной плотности, могут означать наличие различных заболеваний печени, типа гепатоза, гипертрофии, других. Диффузное уплотнение встречается реже, чем пониженная плотность.
Патологии, диагностируемые с помощью УЗИ
В заключении специалист указывает однородность, плотность, размеры органа. Диффузные изменения паренхимы – не единственная патология, которую можно диагностировать на УЗИ. Другими распространенными явлениями считаются:
Другие методы диагностики
Если после результатов УЗИ остаются сомнения или требуется дополнительное уточнение состояния паренхимы, назначаются дополнительные методы исследования. К ним относятся:
Лечение
Если при диагностике органа обнаружено, что структура неизмененная, плотность и размеры в пределах нормы, воспалительных процессов нет, проблемы с печенью отсутствуют. Любые изменения паренхимы являются основанием для лечения. Обычно исследованием заключения УЗИ, других диагностик и назначением лечения занимается специалист – гепатолог.
Учитывая обширность списка возможных заболеваний, спровоцировавших изменения паренхимы, общего рецепта нет. Каждый пациент получает индивидуальные рекомендации, учитывая поставленный диагноз, его запущенность, другие факторы. Основу лечения составляет медикаментозная терапия. В таблице ниже приведены обобщенные варианты терапии наиболее распространенных причин изменений паренхимы.
| Группа препаратов | Для чего назначаются |
| Противовирусные | При токсических поражениях паренхимы вирусами |
| Гепапротекторы | «Защищают» гепатоциды |
| Фосфолипиды | Укрепляют клетки тканей, снижают некроз гепацитов |
| Аминокислоты | Оказывают общее укрепляющее действие на печень |
| Витамины В и Е | Природные гепапротекторы |
Эффективными препаратами при болезнях печени, являются гетапротекторы. Они оказывают противовоспалительное, мембраностабилизирующее, антиоксидантное, общеукрепляющее действие. Часто назначаются Фосфоглив, Эссенциале, Гепа-мерц, Гептрал.
Диета
Важной частью терапии является корректировка рациона. Печень вынуждена расщеплять все продукты, которые мы употребляем в пищу, поэтому от питания напрямую зависит успех лечения. Диета включает в себя запрет на такие продукты:
Помимо отказа от запрещенных продуктов, требуется соблюдение режима питания: необходимо кушать в одинаковое время ежедневно, небольшими порциями. Все блюда должны быть теплыми, горячее запрещено. Даже чай и другие теплые напитки необходимо остужать до температуры не выше 60 градусов.
Профилактика заболеваний печени
Чтобы предотвратить развитие изменений паренхимы при различных заболеваниях печени, необходимо соблюдать простые правила. Такая профилактика будет полезна для нормальной работы не только печени, но и других внутренних органов.
Основными рекомендациями специалистов являются:
Таким образом, паренхима печени или ее ткань – первое, что реагирует на начало развития заболеваний. Если начинаются диффузные или очаговые изменения, требуется диагностика органа, установление причины и подбор соответствующего лечения.
Компьютерная томография печени
Заболевания печени встречаются в любом возрасте. Они бывают врожденными или приобретаются в процессе жизни. Очень важно диагностировать их на ранней стадии. Компьютерная томография печени является очень надежным и достоверным методом диагностики заболеваний органа.
Показанием для проведения КТ печени является:
Противопоказания для исследования
Ввиду наличия некоторых ограничений к проведению исследования, компьютерная томография органов брюшной полости не может быть рекомендована ряду пациентов. Так, она абсолютно запрещена беременным женщинам, для которых представляет угрозу в связи с возможным тератогенным воздействием на плод рентгеновских лучей.
Также данный метод диагностики не применяется у людей, страдающих явным ожирением. При массе тела обследуемого более 200 кг процедура не может быть проведена даже на самых современных и мощных КТ-аппаратах. Это противопоказание – не исключительная особенность КТ-сканирования; другие исследования также предусматривают ограничения по весу или толщине жировой складки. Например, УЗИ чаще всего бывает невозможна при весе пациентов около 150 кг, а «средние» модели аппаратов для рентгенографии не предназначены для проведения диагностики у людей с массой тела свыше 100-120 кг.
Подготовка к диагностике
Специальная подготовка к КТ печени с не требуется, если не предполагается дополнение процедуры контрастом. Подготовка к КТ печени с контрастированием не сложная. Она заключается в том, что перед проведением обследования нельзя употреблять пищу.
Как проводят процедуру?
Томограф представляет собой кольцо к которому прикреплен подвижный диагностический стол. Пациента размещают на столе лежа на спине. Предупреждают о том, что нужно сохранять неподвижность. Задвигают стол внутрь прибора. При сканировании облучается верхний отдел брюшной полости. Поглощение лучей тканями фиксируется датчиками. Изображение получается в процессе обработки компьютером всех полученных импульсов.
В большинстве случаев выполняют КТ печени с контрастированием. Пациенту вводят контрастный препарат внутривенно. Оно позволяет четко визуализировать границы всех органов в исследуемой зоне и отделить их друг от друга. При наличии новообразований и аномалий контраст помогает точно установить их размеры и плотность. До этого исследования врач должен спросить у пациента об аллергии на йод.
Нормальная картина
Обычно внутрипеченочные желчные протоки на томограммах не видны, однако общий печеночный и общий желчный протоки нередко визуализируются в виде образований с низкой плотностью. В связи с тем что желчь приближается по плотности к воде, внутривенное введение контрастного вещества приводит к более четкому отличию желчных путей от окружающей паренхимы и сосудов печени.
Желчный пузырь визуализируется в виде округлого или эллиптического образования, имеющего, подобно желчным протокам, низкую плотность. Сократившийся желчный пузырь может не визуализироваться (поэтому исследования необходимо выполнять натощак).
Отклонение от нормы
Патологические образования печени в большинстве случаев имеют меньшую плотность, чем неизмененная ее паренхима. КТ позволяет различить довольно мелкие очаги поражения. Используя сканирование с внутривенным контрастированием, можно лучше отличить патологические очаги от нормальной паренхимы вследствие повышения ее плотности.
Первичная опухоль печени или метастазы имеют вид округлых образований с плотностью, несколько меньшей, чем плотность неизмененной паренхимы, и с четкими или размытыми границами. Однако иногда опухоль не удается выявить, так как она не отличается по своей плотности от окружающей паренхимы. Иногда крупная опухоль деформирует контуры печени. Абсцессы печени имеют вид гомогенных гипоэхогенных очагов, имеющих обычно четкие границы. Кисты печени имеют круглую или овальную форму, резко очерченные границы, они менее плотные, чем абсцессы и опухоли.
Плотность рака печени зависит от его стадии. Свежий тромб по плотности превосходит нормальную паренхиму, плотность организующегося тромба меньше плотности паренхимы печени. Внутрипеченочные гематомы имеют различную форму, субкапсулярные гематомы по форме напоминают серп и отдавливают паренхиму печени от капсулы.
При дифференциальной диагностике механической желтухи и других видов желтухи обращают внимание на состояние желчных протоков; расширение последних является признаком механической желтухи, в то время как нормальный их диаметр свидетельствует о немеханической желтухе. Расширенные внутрипеченочные желчные протоки имеют вид ветвящихся линейных и округлых структур низкой плотности на фоне гомогенной паренхимы печени. В зависимости от уровня обструкции может наблюдаться также расширение общего печеночного, общего желчного протоков и желчного пузыря. Нерезко выраженное расширение желчных протоков легче выявить путем контрастирования.
С помощью КТ обычно удается установить причину обструкции желчных путей, например желчные камни или рак головки поджелудочной железы. Однако если перед операцией необходимо знать место обструкции, прибегают также к чрескожной чреспеченочной холангиографии или эндоскопической ретроградной холангиопанкреатографии (реже).
МРТ или компьютерная томография
Магнитно-резонансная и компьютерная томография основаны на различных технологических процессах и предназначены для различных исследований. В основе компьютерной томографии лежит использование рентгеновского излучения, поэтому ей присущ тот же недостаток — во время исследования пациент подвергается облучению, хотя современные аппараты и позволяют снизить дозу облучения до минимума. Принцип прост, как все гениальное. Рентгеновские лучи проходят область тела, которая исследуется, с разных направлений, а затем с помощью обработки полученной информации строится изображение — срез тела. На экране монитора четко видно, в порядке ли все органы, не изменились ли их размеры, не сдвинулись ли они один относительно другого, не появилась ли опухоль. В отличие от невнятного рентгеновского или очень специфического ультразвукового изображения компьютерный томограф дает четкую картинку. Еще компьютерный томограф может передать точные размеры всего, что есть внутри нашего тела — с точностью до миллиметра.
А в технологии магнитно-резонансной томографии применяются магнитные волны, а не рентгеновское излучение. Пациента помещают в магнитное поле, которое образует МР-томограф. За долю секунды аппарат выделяет радиочастотный импульс, и молекулы тканей человека вступают в резонанс. Поэтому томографию называют не просто магнитной, а магнитно-резонансной. Ядра атомов отправляют колебания в ответ, их регистрирует компьютер, он же проецирует на экране изображение среза тканей и органов в различных плоскостях. В случае необходимости можно получать трехмерные изображения для более точной оценки выявленных изменений. Кстати, первоначально магнитно-резонансная томография называлась ядерно-магнитной — из-за колебаний, идущих от ядер атомов человеческих тканей. Однако слово «ядерный» пугало многих, поэтому и было принято решение переименовать метод, и теперь он называется магнитно-резонансной томографией. Никакой ядерной реакции — и тем более радиации — в МР-томографе нет. Это вообще один из самых безопасных видов диагностики, его при необходимости могут назначить беременным женщинам и маленьким детям.
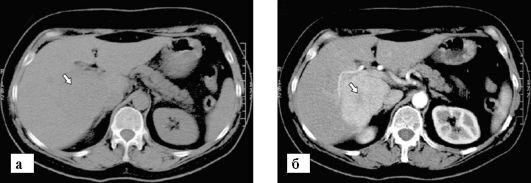
Примеры патологии печени:
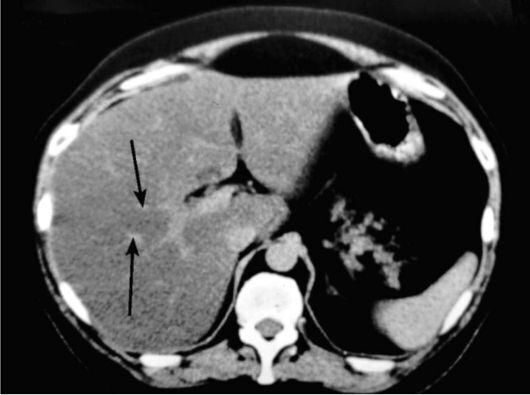
Метастазы в печень — множественные низкоплотные очаги разного размера, говорящие о метастатическом поражении, видны в ткани печени
Гемангиома печени. КТ
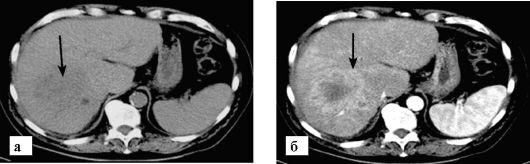
Гепатоцеллюлярная карцинома печени. КГ после контрастирования.
КТ с контрастированием. Множественные врожденные простые кисты печени.
КТ печени с контрастированием. Абсцесс печени. Видна полость в паренхиме печени накапливающая контрастное вещество и окруженная толстой, контрастирующейся капсулой.
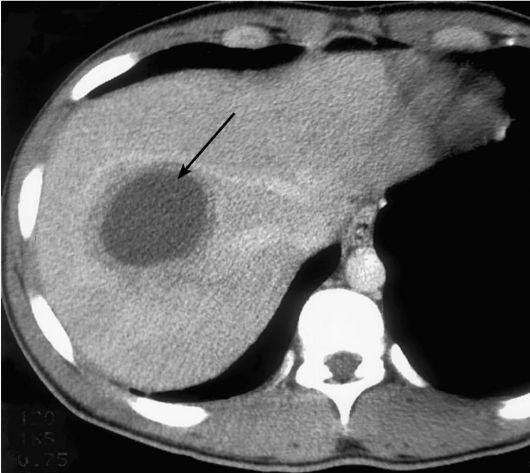
Гепатоцеллюлярный рак (стрелка):
Что означает плотность паренхимы печени снижена до 48 ед н
а) Терминология:
1. Аббревиатуры:
• Преходящие различия плотности печени (ПРПП)
• Преходящие различия интенсивности печени (ПРИП)
2. Определение:
• Преходящее повышение плотности печени (ПРПП) или интенсивности (ПРИП) в артериальной фазе при КТ или МР-исследованиях, обусловленное регионарными вариациями венозного и артериального кровотока в печени
1. Общая характеристика:
• Лучший диагностический критерий:
о Клиновидный участок повышенной плотности в артериальной фазе контрастного усиления:
— Становится изоденсным (изоинтенсивным) паренхиме печени в портально-венозную и отсроченную фазу контрастного усиления
• Локализация:
о Периферические отделы печени, возле ее капсулы
• Размер:
о Различный, в зависимости от этиологии:
— Часто изменения затрагивают долю или сегмент печени, особенно, если обусловлены неопластическим процессом
• Морфология:
о Клиновидная форма, четкие границы:
— Изменения обычно являются субсегментарными
о Преходящее повышение плотности сегмента или доли печени должно иметь идентифицируемую причину
о Небольшие подкапсульные ПРПП чаще возникают на фоне цирроза при отсутствии каких-либо очагов
о Наличие округлого очага на вершине «клина» (треугольника) обычно говорит о том, что ПРПП обусловлено опухолью
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением (артериальная и портально-венозная фаза)
• Выбор протокола:
о Сканирование (в артериальную фазу) начинается через 25-40 секунд после болюсного введения контрастного вещества в вену:
— Объем вводимого контраста должен быть адекватным (больше 100 мл), а скорость 3 мл/сек и выше
о Портально-венозная фаза начинается спустя 60-80 секунд после внутривенного введения контраста
3. КТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участок клиновидной формы с четкими границами, в периферических отделах печени, идентифицируемый на томограммах в артериальной фазе контрастного усиления:
о Становится изоденсным паренхиме печени (и, следовательно, незаметным) в портально-венозной и отсроченной фазе
• Возможно обнаружение специфической причины ПРПП: объемного образования печени (или расположенного около печени), признаков тромбоза воротной или печеночной вены
4. МРТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участки повышенного накопления контраста в артериальную фазу (с использованием препаратов на основе гадолиния):
о Становятся изоинтенсивными печени в венозную и отсроченную фазу контрастного усиления
5. УЗИ:
• Специфические изменения отсутствуют, если не используется контрастное усиление с применением специальных агентов:
о Например, микропузырьков
6. Радионуклидная диагностика:
• Участки преходящего повышения плотности печени могут обусловливать возникновение «псевдопоражений» при радиоизотопных исследованиях:
о «Горячие» очаги накопления коллоидной серы, меченой технецием, в левой доле печени при обструкции верхней полой вены
о «Горячие» очаги, обусловленные повышенным накоплением ФДГ в областях преходящего повышения плотности печени:
— Могут быть ошибочно интерпретированы как опухоль
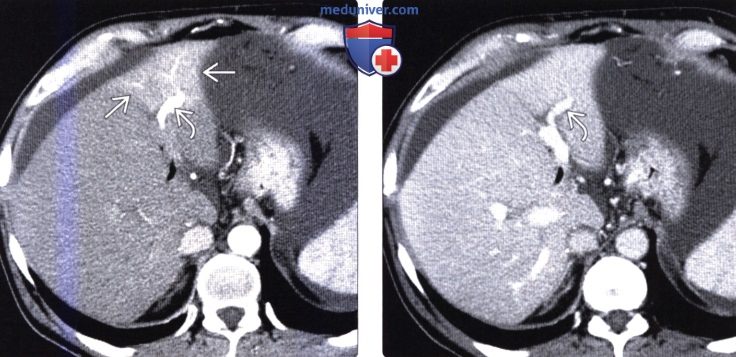
(Справа) На КТ в портально-венозной фазе контрастного усиления у этого же пациента все изменения исчезают, в том числе и со стороны ветви воротной вены в латеральном сегменте. 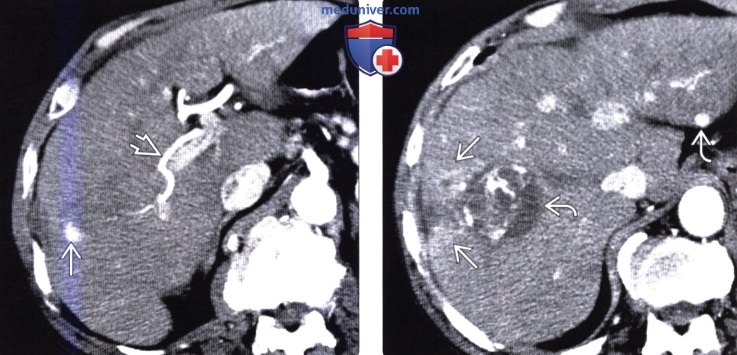
(Справа) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируется неравномерно гиперваскулярная опухоль (ГЦР). В непосредственной близости от образования находится гиперденсный участок, имеющий клиновидную форму, — это, скорее всего, преходящее повышение плотности печени или зона патологически измененной перфузии. 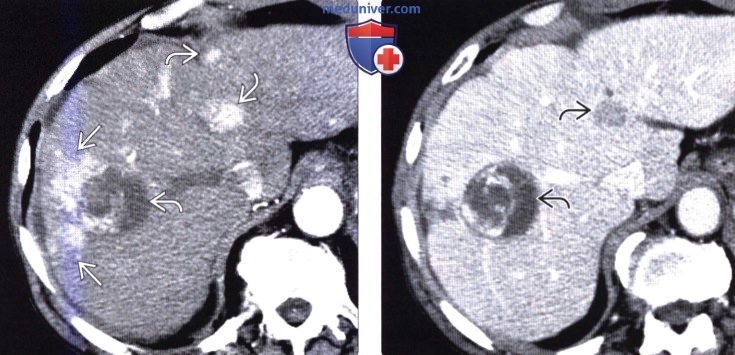
(Справа) На аксиальной КТ в портально-венозную фазу контрастного усиления у этого же пациента участок ПРПП становится значительно менее очевидным; кроме того, определяется «вымывание» контраста из узлов ГЦР. «Вымывание» контраста является важным дифференциальным критерием, позволяющим отличить ПРПП от опухоли; в противном случае можно переоценить истинный размер образования.
в) Дифференциальная диагностика преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
1. Гиперваскулярные образования печени:
• Гепатоцеллюлярный рак, очаговая узелковая гиперплазия, гиперваскулярные метастазы (чаще всего карциноидной опухоли, нейроэндокринных опухолей)
• Обычно имеют округлую или овоидную форму (не клиновидную)
• Может наблюдаться «вымывание» контраста в портально-венозную фазу
• Могут приводить к формированию ПРПП или артериопорталь-ных шунтов:
о Тем не менее, объемные образования необходимо отличать от ПРПП
о Имеют типичную округлую форму
о Могут располагаться на вершине «треугольника» ПРПП
2. Очаговый сливной фиброз:
• Ретракция капсулы, уменьшение объема цирротически измененной печени
• Клиновидная зона повышенной плотности, видимая в отсроченной (а не в артериальной) фазе контрастного усиления
• Часто локализуется в четвертом сегменте печени
3. Гемангиома:
• Узел с периферическим контрастным усилением по типу «незамкнутого кольца»
• Для капиллярных гемангиом характерно контрастное усиление по типу «заполняющей вспышки»: равномерное увеличение плотности в артериальной фазе
• Повышение плотности гемангиомы обусловлено задержкой в ней большого количества крови и контрастного вещества
• Гемангиомы могут обусловливать возникновение ПРПП или формирование артериопортальных шунтов:
о Намного чаше в результате «эффекта сифона», чем сдавливания ветвей воротной вены
4. Участок сохранной паренхимы печени на фоне жирового гепатоза:
• Сохранные участки печени имеют относительно высокую плотность и окружены гиподенсной печеночной паренхимой, инфильтрированной липидами
• Чаще всего обнаруживаются в сегментах 4А и 4В в непосредственной близости от ямки желчного пузыря
• Более очевидны на КТ или МРТ без контрастного усиления, в отличие от ПРПП
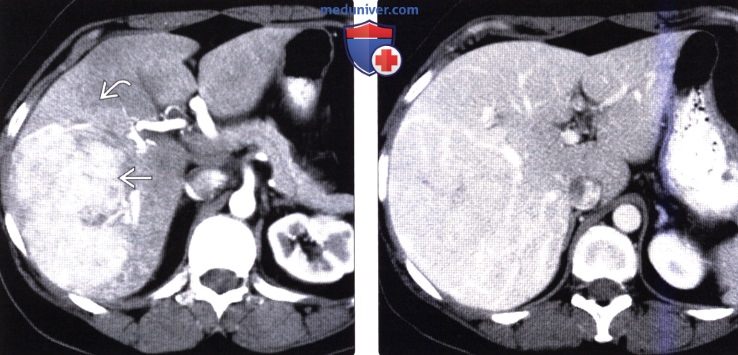
(Справа) На КТ в портально-венозной фазе контрастного усиления у этой же пациентки определяется, что ПРПП и ОНГ практически сравнялись по плотности с паренхимой печени. 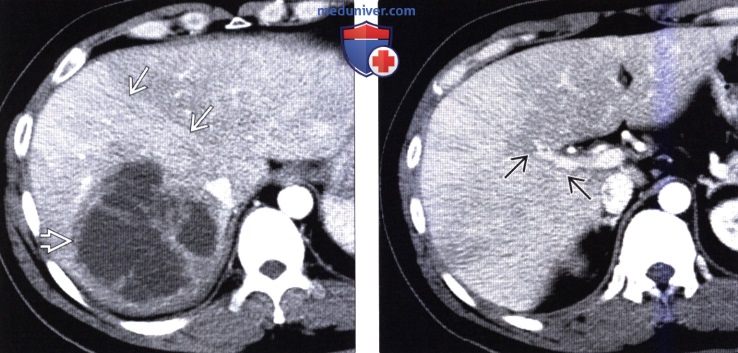
(Справа) На КТ с контрастным усилением в этом же случае определяется участок преходящего повышения плотности правой доли печени, обусловленный двумя факторами: «эффектом сифона» из-за абсцесса, вызывающего приток дополнительного количества артериальной крови в правую долю, а также, что более важно, тромбозом ветвей воротной вены правой доли. 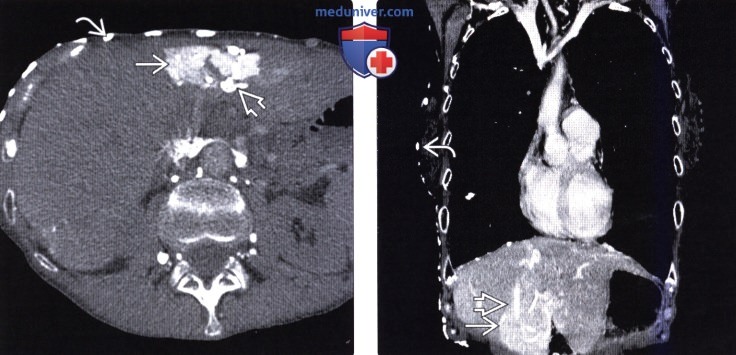
(Справа) На корональной КТ в этом же случае определяется окклюзия верхней полой вены; видны коллатеральные венозные сосуды в грудной стенке, в печени; определяется также повышение плотности медиального сегмента вследствие накопления контраста.
1. Общая характеристика:
• Этиология:
о Кровоснабжение участков ПРПП не нарушено, фармакодинамика контрастных веществ не изменена:
— Артериальная фаза контрастного усиления (начинается примерно через 20-40 сек. после введения контраста):
Йодсодержащий контраст попадает в печень по печеночной артерии, где происходит его «разведение» в соотношении 3:1 в синусоидах при смешивании с венозной кровью, поступающей в печень по ветвям воротной вены
— Венозная фаза (60-80 секунд после введения контраста):
Кровь с контрастным веществом попадает в печень по системе воротной вены
Что приводит к максимальному увеличению плотности паренхимы печени
— Снижение притока крови по системе воротной вены и увеличение артериального кровотока, обусловленное любым процессом, может привести к возникновению ПРПП
о ПРПП в результате снижения кровотока по системе воротной вены:
— Тромбоз сегментарных, периферических ветвей воротной вены:
На фоне гиперкоагуляции
Или септического тромбофлебита, обусловленного, например, аппендицитом или дивертикулом
— Сдавливание печени извне: ребрами, подкапсульной гематомой
— Сдавливание или окклюзия воротной вены объемным образованием (опухолью или абсцессом)
— Повышение давления в синусоидах вследствие холангита или билиарной обструкции
о ПРПП в результате усиления артериального кровотока:
— Периферические артерио-портальные шунты при циррозе
— Гиперваскулярные объемные образования:
Могут приводить к усилению кровотока в окружающей паренхиме печени вследствие «эффекта сифона»
Гепатоцеллюлярный рак
Гиперваскулярные метастазы в печени (например, нейроэндокринных опухолей)
Капиллярная гемангиома
Пиогенный абсцесс печени
— Посттравматическая или врожденная артерио-портальная фистула:
Вследствие биопсии печени
о После проникающей или тупой травмы живота:
После оперативных вмешательств
Врожденная геморрагическая телеангиэктазия (болезнь Ослера-Вебера-Рендю)
о Третий альтернативный или дополнительный путь притока венозной крови в печень:
— Отток венозной крови от желчного пузыря в прилежащие отделы печени:
Повышенное накопление контраста сегментами печени около желчного пузыря может быть обусловлено холециститом
Что обусловливает появление симптома «ободка» на КТ с контрастным усилением и при гепатобилиарной сцинтиграфии с технецием
— Околопупочные и парадиафрагмальные вены:
Соединяют воротную вену с системными венозными сосудами
Так, ПРПП в четвертом сегменте печени возникает вследствие коллатерального кровотока по венам печени в условиях окклюзии верхней или нижней полой вены
При сцинтиграфии с коллоидной серой, меченой технецием, определяется симптом «горячего» квадранта (медиального сегмента)
• Ассоциированные патологические изменения:
о Состояния, характеризующиеся повышенной свертываемостью крови (в случаях окклюзии портальной вены)
о Аппендицит, дивертикулит, осложненный септической окклюзией воротной вены, а также, возможно, абсцессом печени
о Первичная опухоль или метастазы
2. Макроскопические и хирургические особенности:
• Опухолевая инвазия или обструкция вен:
о Опухоли (в порядке уменьшения частоты): гепатоцеллюлярный рак, холангиокарцинома, метастазы
3. Микроскопия:
• Отсутствие изменений тканевой структуры в фокусе ПРПП
• Новообразования печени или другие изменения, являющиеся причиной ПРПП, в прилежащих тканях
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Большей частью симптоматика обусловлена причинным заболеванием:
— Системным венозным тромбозом, опухолью, инфекцией
о ПРПП не провоцируют возникновение симптоматики:
— Травматические или врожденные артериовенозные шунты, приводящие к сбрасыванию большого количества крови, могут обусловливать возникновение сердечной недостаточности с повышенной фракцией выброса:
Особенно у пациентов с врожденной геморрагической телеангиэктазией (болезнью Ослера-Вебера-Рендю)
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Встречаемость ПРПП выше у пациентов с циррозом печени
о ПРПП относительно часто возникают на фоне метастатического поражения печени при первичных опухолях ЖКТ:
— Метастазирование происходит по системе воротной вены:
Метастазы могут вызывать окклюзию ветви воротной вены
3. Течение и прогноз:
• При инвазии воротной вены-прогноз неблагоприятный:
о В случае гепатоцеллюлярного рака, холангиокарциномы, метастазов
• Состояния, проявляющиеся повышенной свертываемостью крови, должны своевременно распознаваться и корректироваться:
о Лучевые методы диагностики позволяют первыми обнаружить ключевые признаки данных состояний
• Септические эмболы, являющиеся причиной возникновения ПРПП, обязательно должны быть идентифицированы:
о Септическая эмболия чаще всего является следствием вялотекущего («тлеющего») дивертикулита или аппендицита
4. Лечение:
• Коррекция причинного заболевания (инфекционного или опухолевого)
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо как можно тщательнее анализировать «верхушку» треугольника ПРПП с целью поиска мелких образований печени
ж) Список использованной литературы:
1. Bhattacharya A et al: Segmental hepatic concentration of 18F-FDG-labeled autologous leukocytes causing a «pseudo-lesion» on PET/СТ in a patient with transient hepatic attenuation difference. Clin Nucl Med. 38(10):e399-401,2013
2. Ames JT et al: Septic thrombophlebitis of the portal venous system: clinical and imaging findings in thirty-three patients. Dig DisSci. 56(7):2179-84, 2011
3. Desser TS: Understanding transient hepatic attenuation differences. Semin Ultrasound CT MR. 30(5):408-17, 2009
4. Torabi M et al: CT of nonneoplastic hepatic vascular and perfusion disorders. Radiographics. 28(7):1967-82, 2008
5. Ahn JH et al: Nontumorous arterioportal shunts in the liver: CT and MRI findings considering mechanisms and fate. Eur Radiol. 20(2)385-94, 2010
6. Kim SW et al: Diffuse pattern of transient hepatic attenuation differences in viral hepatitis: a sign of acute hepatic injury in patients without cirrhosis. J Comput Assist Tomogr. 34(5):699-705, 2010
7. Pradella S et al: Transient hepatic attenuation difference (THAD) in biliary duct disease. Abdom Imaging. 34(5):626-33, 2009
8. Hwang SH et al: Transient hepatic attenuation difference (THAD) following transcatheter arterial chemoembolization for hepatic malignancy: changes on serial CT examinations. Eur Radiol. 18(8):1596-603, 2008
9. Colagrande S et al: Transient hepatic intensity differences: part 1, Those associated with focal lesions, AJR Am J Roentgenol. 188(1):154-9, 2007
Редактор: Искандер Милевски. Дата публикации: 24.2.2020