Что означает пограничная серозная опухоль яичника
Что означает пограничная серозная опухоль яичника
Кафедра общей хирургии ФГБОУ ВО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава РФ, Рязань, Россия
ГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздравсоцразвития России
Московский научно-исследовательский онкологический институт им. П.А. Герцена Росмедтехнологий, Москва
Клинико-морфологические факторы прогноза при пограничных опухолях яичников
Журнал: Онкология. Журнал им. П.А. Герцена. 2014;3(3): 22-25
Виноградов И. И., Андреева Ю. Ю., Новикова Е. Г., Шевчук А. С., Завалишина Л. Э., Франк Г. А. Клинико-морфологические факторы прогноза при пограничных опухолях яичников. Онкология. Журнал им. П.А. Герцена. 2014;3(3):22-25.
Vinogradov I I, Andreeva Yu Yu, Novikova E G, Shevchuk A S, Zavalishina L É, Frank G A. Clinical and morphological predictors in borderline ovarian tumors. P.A. Herzen Journal of Oncology. 2014;3(3):22-25.
Кафедра общей хирургии ФГБОУ ВО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава РФ, Рязань, Россия
Высокий удельный вес в структуре заболеваемости пограничными опухолями яичников составляют женщины репродуктивного возраста. В этой связи часто встает вопрос об органосохраняющих методах лечения, что в свою очередь диктует необходимость оценки риска развития рецидива. Цель исследования — оценка влияния на развитие рецидива таких морфологических факторов, как гистологический тип, наличие имплантов, псаммомных телец и микрососочковых структур в пограничной опухоли. Материал и методы. Материалом для исследования служили гистологические препараты опухолей от 101 женщины в возрасте от 18 до 63 лет (средний возраст 32,14 года), проходившей лечение или консультированной в МНИОИ им. П.А. Герцена с диагнозом пограничной опухоли яичников. Результаты. Выявлено, что импланты, псаммомные тельца и микрососочковая архитектура чаще ассоциированы с рецидивными опухолями.
Кафедра общей хирургии ФГБОУ ВО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава РФ, Рязань, Россия
ГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
Московский научно-исследовательский онкологический институт им. П.А. Герцена
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздравсоцразвития России
Московский научно-исследовательский онкологический институт им. П.А. Герцена Росмедтехнологий, Москва
История изучения пограничных опухолей яичников (ПОЯ) насчитывает уже около 100 лет, однако многие вопросы до настоящего времени не находят своего ответа. Впервые ПОЯ были описаны в 1929 г. гинекологом из США Говардом Тэйлором [1]. Он назвал эти опухоли «полузлокачественными», подчеркивая тем самым особенности их клинического течения, существенно отличающегося как от классического рака яичников, так и от доброкачественных образований.
В структуре неоплазий яичников доля пограничных опухолей составляет около 10—15%, показатели заболеваемости варьируют в различных странах от 1,8 до 4,8‰. ПОЯ развиваются из поверхностного эпителия яичников и кист-включений. С морфологических позиций эти новообразования характеризуются умеренно выраженными пролиферативной и митотической активностью, стратификацией эпителия, ядерной и клеточной атипией. Принципиальным отличием пограничных опухолей от рака яичников является отсутствие стромальной инвазии и характерного для аденокарцином инфильтративного деструктивного роста. Именно эти морфологические характеристики ПОЯ предопределяют их особенное положение в спектре биологической агрессивности опухолей яичников [2, 3].
Соответственно различным видам эпителия, представленного в женской половой системе, выделяют следующие гистологические типы пограничных опухолей: серозные, муцинозные, эндометриоидные, опухоли Бреннера, светлоклеточные и смешанные. Наиболее часто встречаются серозная (50—55%) и муцинозная формы (40—45%), на долю остальных типов ПОЯ приходится 4—5% наблюдений [4, 5]. Характерной особенностью серозных ПОЯ является высокая частота двустороннего поражения яичников, варьирующая от 28 до 66%. Билатеральные муцинозные опухоли наблюдаются не более чем в 10% наблюдений [6, 7].
Экстраовариальные очаги пограничных опухолей на брюшине получили название «имплантов», которые классифицируют на неинвазивные и инвазивные. Чаще выявляют неинвазивные импланты (75%), характеризующиеся торпидным доброкачественным течением. К особенностям этих имплантов следует отнести возможность злокачественной трансформации, способность формировать обширные очаги фиброза в брюшной полости в результате десмоплазии, нередко приводящие к развитию кишечной непроходимости и, как это ни парадоксально, возможность спонтанной регрессии после удаления первичного очага. Инвазивные импланты обнаруживаются в 25% наблюдений и только при серозном варианте ПОЯ. Клинические и морфологические особенности инвазивных имплантов аналогичны таковым при метастазах рака яичников. Учитывая эти обстоятельства, многие патоморфологи предлагают рассматривать серозные пограничные опухоли с инвазивными имплантами как высокодифференцированные серозные аденокарциномы. В целом, перитонеальная диссеминация на момент установки диагноза определяется у 35—38% пациенток с серозными ПОЯ и у 10—15% с муцинозными [8].
Благодаря длительному торпидному течению, ПОЯ в большинстве случаев (60—85%) диагностируют в I стадии процесса. Частота выявления III стадии заболевания составляет 10—35%, при раке яичников — 60—70%. Особенности биологии ПОЯ и преобладание начальных форм заболевания предопределяют хороший прогноз для больных. Если в течение последних десятилетий в результате применения новейших схем лечения удалось приблизить показатели общей 5-летней выживаемости пациенток с раком яичников к 50%, то выживаемость больных с пограничными опухолями остается достаточно стабильной и превышает 90% [7].
Поскольку удельный вес женщин репродуктивного возраста в структуре заболеваемости ПОЯ достаточно высок (более 30%), вопросы сохранения фертильности занимают центральное место в лечении этой категории больных. Благоприятный прогноз, низкая частота рецидивирования и впечатляющие показатели выживаемости, безусловно, создают предпосылки для более широкого применения органосохраняющих и репродуктивных технологий при ПОЯ, чем при раке яичников [9].
Несмотря на высокие показатели выживаемости, поиск новых и оценка существующих прогностических факторов при ПОЯ имеют существенное значение, особенно при планировании органосохраняющего лечения у молодых пациенток.
Как и при раке яичников, при ПОЯ стадия опухолевого процесса является наиболее важным прогностическим фактором. Известно, что у больных с начальными формами болезни рецидивы развиваются в среднем у 5%, при распространенных стадиях — в 25% случаев, а 5-летняя выживаемость при I—II и III—IV стадиях составляет 98 и 82—90% соответственно [7].
Наличие перитонеальных имплантов, особенно инвазивных, является вторым по значимости фактором прогноза. По своему строению и клиническому течению инвазивные импланты очень схожи с метастазами рака яичников и могут служить маркером злокачественной трансформации пограничной опухоли. По данным P. Morice [10], рецидивы при инвазивных имплантах наблюдаются в 2 (45% против 24%) раза чаще, чем при неинвазивных. Десятилетняя выживаемость пациенток с неинвазивными имплантами пограничных опухолей составляет 90—95%, с инвазивными — 60—70%.
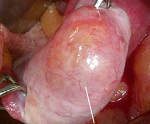
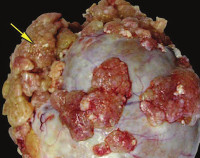
В настоящее время в литературе активно обсуждается прогностическая значимость некоторых морфологических особенностей пограничных опухолей. Так, в серозных пограничных опухолях могут быть обнаружены очаги хрупкой микропапиллярной архитектуры (рис. 1, 2,). Результаты проведенных исследований показали, что рост по поверхности яичника и наличие имплантов больше характерны для микрососочковых серозных пограничных опухолей, чем для типичных [11, 12]. Помимо этого, имеются данные об увеличении частоты рецидивов (до 36%) при микрососочковой структуре пограничной опухоли, выявляемой у 12—18% больных [7].

Много споров ведется вокруг присутствия в ПОЯ кальцификатов, именуемых псаммомными тельцами. Предпринятые попытки определить их возможное прогностическое значение пока не принесли конкретных результатов. Ряд авторов [13] предполагают, что наличие псаммомных телец в высокодифференцированных аденокарциномах обусловлено хорошим прогнозом, объясняя этот факт тем, что их образование связано с повышенным апоптозом в опухоли. Другие [14] считают, что псаммомные тельца не имеют прогностической значимости.
Некоторые авторы [6, 15] связывают высокую частоту рецидивов с наличием микроинвазии, имеющей место у 10—13% больных, и рассматривают фокусы микроинвазии в качестве мелких очагов инвазивного серозного рака, развивающегося на фоне пограничной опухоли. Считается, что это обстоятельство должно служить поводом к изменению диагноза в пользу рака яичников с применением более агрессивной лечебной тактики.
Определенное прогностическое значение при ПОЯ может иметь ДНК-плоидность опухоли. Так, в работах J. Kaern (1993, 2009) было показано, что при анеуплоидии риск умереть от пограничной опухоли в 19 раз выше, чем при диплоидных образованиях [8].
Убедительных данных о том, что гистологический тип опухоли или вовлечение в опухолевый процесс лимфатических узлов является независимым прогностическим фактором, получено не было. Так, проведенный метаанализ 97 исследований, включавший более 4000 больных с ПОЯ, показал, что 6-летняя выживаемость больных с поражением лимфатических узлов составила 98% [16].
Цель настоящего ретроспективного исследования — оценка влияния на развитие рецидива таких морфологических факторов, как гистологический тип, наличие имплантов, псаммомных телец и микрососочковых структур в пограничной опухоли яичников.
Материал и методы
Материалом для исследования служили гистологические препараты пациенток, проходивших лечение или консультированных в МНИОИ им. П.А. Герцена с диагнозом: пограничная опухоль яичников. Исследованы образцы опухолей 101 женщины в возрасте от 18 до 63 лет (средний возраст 32,14 года).
Пациентки были разделены на две группы: 1-я — больные без рецидивов ПОЯ (83 человека — 82,2%); 2-я — больные с рецидивами ПОЯ (18 человек — 17,8%).
Материал фиксировали в 10% забуференном формалине в течение 24 ч, обрабатывали по стандартной методике с использованием ксилола и заливали в парафин. Из блоков изготавливали срезы толщиной 4 мкм, окрашивали гематоксилином и эозином.
Препараты изучали при помощи светового микроскопа Axioskop «OPTON» со стандартным набором оптики. Анализ результатов проводили при помощи пакета программ Statistica 6.0, используя метод процентилей описательной статистики, U-тест Манна—Уитни. Уровень значимости (р) принимали равным 0,05.
Результаты и обсуждение
Нами было выявлено, что подавляющее большинство (78,2%) исследованных ПОЯ были представлены серозным типом. Муцинозные опухоли имели место в 13,8% случаев, смешанные — в 5%, эндометриоидные — в 3%. Однако при изучении распределения типов ПОЯ в исследуемых группах статистически значимых различий обнаружено не было (р>0,05).
Неинвазивные импланты в группе больных без рецидивов отмечены в 15,7% случаев, а в группе с рецидивами — в 77,8%. При этом были выявлены статистически значимые различия по частоте встречаемости имплантов в исследуемых группах (р
Пограничные опухоли яичников ( Атипические пролиферирующие опухоли яичников )
Пограничные опухоли яичников – это неоплазии женских гонад с низким злокачественным потенциалом, занимающие промежуточное положение между злокачественными и доброкачественными новообразованиями. Не имеют патогномоничной симптоматики, чаще всего больные жалуются на тазовые боли, снижение аппетита, тошноту и вздутие живота. Диагностика включает гинекологическое исследование, УЗИ и определение уровня титров опухолевых маркёров, окончательный диагноз устанавливается после оперативного вмешательства. Лечение хирургическое. В зависимости от возраста пациентки и стадии процесса выполняется удаление новообразования или поражённого яичника, двусторонняя аднексэктомия, гистеровариоэктомия.
МКБ-10
Общие сведения
Пограничные опухоли яичников (атипические пролиферирующие опухоли) – эпителиальные новообразования, характеризующиеся присущими раку выраженной пролиферацией, клеточной и ядерной атипией, но не имеющие признаков деструктивной инвазии стромы и солидного роста. Этим опухолевым образованиям свойственно рецидивирование, экстраовариальное распространение, чаще всего поражающее брюшину, редко (в 7-29% случаев) – лимфатические узлы, крайне редко – отдалённые органы. «Метастазы» пограничных опухолей называют имплантами. Импланты могут быть инвазивными (с признаками малигнизации) и неинвазивными. Среди пограничных неоплазий наиболее распространены серозные (50-55%) и муцинозные (40-45%) новообразования. Пограничные опухоли составляют 10-15% в структуре всех овариальных неоплазий и чаще всего встречаются у женщин 30-50 лет.
Причины
Этиология пограничных опухолей яичников неизвестна. Предполагается, что основными причинами развития заболевания являются увеличение количества овуляторных циклов за жизненный период, нарушение секреции гонадотропных гормонов гипофизом и половых – яичниками, расстройства иммунной регуляции. В отличие от причин, факторы риска патологии достаточно изучены, включают:
К предрасполагающим условиям относятся заболевания и состояния, ослабляющие иммунную реакцию (сахарный диабет, тяжёлые инфекции, отравления), ожирение (в том числе имевшее место в детстве и юношестве), повышенное потребление жира (особенно в молодом возрасте). Возникновение опухолей потенцирует длительный психоэмоциональный стресс.
Патогенез
Патогенетические механизмы заболевания изучены слабо. Пограничные новообразования, как и другие опухоли, начинают развиваться вследствие нарушения регулирования клеточного цикла. Воздействие стимулирующих факторов (гонадотропинов, эстрогенов, провоспалительных цитокинов) запускает процесс пролиферации эпителия. Аномально длительный период стимуляции и нарушения процесса апоптоза обуславливают развитие гиперплазии. Повышается вероятность атипии быстро размножающихся клеток, исходом является возникновение опухоли. Почему в одних случаях формируются доброкачественные и пограничные опухоли, длительно не склонные к малигнизации, а в других – рак, до сих пор неизвестно.
Под вопросом остаётся и природа имплантов: одни клиницисты считают их метастазами пограничной неоплазии, другие – независимыми, развившимися из мультифокусных зачатков очагами опухоли. Большинство исследований свидетельствует об их молекулярно-генетическом сходстве с опухолью яичника, однако в ряде случаев выявляются существенные различия. Интересен тот факт, что при максимальной редукции овариальной опухоли перитонеальные импланты нередко подвергаются полному регрессированию.
Классификация
С учетом гистологического типа выделяют следующие виды пограничных неоплазий: серозную (атипическую пролиферирующую серозную опухоль, неинвазивную высокодифференцированную серозную карциному), муцинозную, эндометриоидную, светлоклеточную, опухоль Бреннера, смешанную. Серозные опухоли чаще наблюдаются у женщин репродуктивного возраста, с частотой 35-45% поражают оба яичника, в 30% распространяются на брюшину, в четверти случаев обнаруживаются инвазивные импланты. При муцинозном типе поражения брюшины встречаемость имплантов составляет 10%. Для прочих гистотипов характерно локализованное одностороннее поражение.
Классификация атипических гиперплазий по степени распространённости и стадиям опухолевого процесса аналогична стадированию инвазивного рака, актуальная (пересмотр 2014 года) версия по FIGO выглядит следующим образом:
Стадия I (T1N0M0). Опухолевый процесс ограничен яичниками.
Стадия II (T2N0M0). Опухоль распространяется на органы малого таза.
Стадия III (T3N0M0 или T1-3N1M0). Опухоль поражает брюшину за пределами малого таза или (и) регионарные лимфоузлы (необходимо морфологическое подтверждение).
Стадия IV (T1-3N0-1M1). Имеются метастазы в отдалённых органах.
Симптомы
Симптомы заболевания многообразны и вариабельны. Чаще всего регистрируется болевой синдром – тупые тянущие боли в нижней части живота и области пупка, иррадиирующие в бёдра, голени и поясницу. Общие симптомы включают слабость, недомогание, похудание, быструю утомляемость, потерю работоспособности, нарушение сна и повышение температуры. Со стороны желудочно-кишечного тракта наблюдается тошнота, неприятные ощущения во рту, чувство переполнения желудка при потреблении даже небольших объёмов пищи, отрыжка, рвота, запоры. Со стороны мочевыводящей системы при росте опухоли регистрируются частые позывы, затруднение мочеиспускания. До 37% пограничных новообразований яичников протекает без каких-либо субъективных ощущений.
Осложнения
Основное грозное и наиболее частое осложнение пограничных неоплазий (в основном, серозных) связано с десмоплазией – способностью эпителиальных клеток имплантов воспроизводить соединительную ткань. Результатом этого процесса становятся массивные очаги фиброза в брюшной полости, сдавливающие кишечник, что приводит к необратимым нарушениям его функции и кишечной непроходимости, нередко становящейся причиной гибели больной.
Другим опасным осложнением является малигнизация опухоли или имплантов. Возможны рецидивы со злокачественной трансформацией, характеризующиеся всеми свойствами аденокарциномы – агрессивным местным ростом, высокой вероятностью метастазирования в лимфатические узлы и отдалённые органы. Злокачественное превращение происходит достаточно редко, является причиной летального исхода, связанного с опухолью и её лечением, лишь в 0,7% случаев.
Диагностика
Диагностические исследования назначаются гинекологом или онкогинекологом. Гистологическая верификация диагноза проводится интраоперационно, в ходе лечебного хирургического вмешательства. Важная роль в диагностике принадлежит патоморфологу, поскольку установление гистологического различия между инвазивным раком и атипической гиперплазией нередко представляет затруднения, требует высокой квалификации и профессионального опыта. Дооперационные диагностические мероприятия включают:
Дополнительно может назначаться рентгенография органов грудной полости, КТ и МРТ таза, брюшной полости, колоноскопия, пункционная биопсия дугласова пространства (для исключения рака). Дифференциальная диагностика проводится с первичным и метастатическим овариальным раком, доброкачественными опухолями, ретенционными кистами яичников, опухолями матки (чаще с миомой, саркомой) и кишечника, гнойными воспалениями придатков.
Лечение пограничных опухолей яичников
Единственный метод лечения – хирургический. Поскольку неоплазии во многом схожи со злокачественными новообразованиями, операция должна выполняться онкогинекологом – это позволяет улучшить прогноз, снизить вероятность рецидива. Вмешательство осуществляется через лапаротомический или лапароскопический доступ. Химиотерапия не назначается ввиду неэффективности (возможно, по причине низкой пролиферативной активности таких новообразований), по данным некоторых клинических исследований, ухудшает исход заболевания.
Объём хирургической операции зависит от стадии неоплазии и возраста больной, молодым женщинам по возможности проводится лечение, позволяющее сохранить фертильность. Пациенткам репродуктивного возраста при любой стадии может выполняться резекция яичника (яичников) при условии наличия в нём (них) здоровой ткани. При одностороннем тотальном поражении органа производится односторонняя аднексэктомия, при двустороннем – удаление обоих придатков матки или гистеровариоэктомия. Женщинам, достигшим постменопаузы, при опухолях I-IIIA стадиях с поражением одного яичника проводится односторонняя тубовариоэктомия, при двустороннем поражении – двусторонняя (иногда с удалением матки), при большей распространённости процесса – экстирпация матки с придатками.
В случае поражения брюшины удаляются крупные визуализируемые узлы. Первичная операция обязательно включает хирургическое стадирование для уточнения распространённости процесса и гистологической характеристики имплантов. С этой целью всем больным осуществляется резекция контрлатерального яичника и большого сальника, биопсия брюшины. По результатам гистологического исследования образцов назначается динамическое исследование или повторная операция. При выявлении участков со снижением гистологической дифференцировки – очагов инвазивного роста – применяются протоколы лечения инвазивного рака, включающие химио- и лучевую терапию.
Прогноз и профилактика
Прогноз пограничных опухолей яичника благоприятный. У женщин с первой стадией заболевания пятилетняя выживаемость составляет 99%, десятилетняя – 97%, со второй – 98% и 90% соответственно, с третьей – 96% и 88%, с четвёртой – 77% и 69%. Рецидивы чаще всего возникают через два года после лечения, наблюдаются в 35-50% случаев, после гистеровариоэктомии встречаются вдвое или втрое реже, чем после органосохраняющих операций. Рецидивы без злокачественной трансформации не ухудшают прогноз. Наличие инвазивных имплантов снижает показатель десятилетней выживаемости на 25-30%.
В мероприятия первичной профилактики входит рациональная контрацепция, реализация репродуктивной функции, своевременное лечение гормональных расстройств и воспалительных заболеваний половых органов. Вторичная профилактика заключается в пожизненном наблюдении онкогинеколога с сонографическим и иммунохимическим контролем: в течение 5 лет после операции каждые 3-6 месяцев назначается УЗИ органов брюшной полости и малого таза, анализ опухолево-ассоциированных маркёров, далее эти исследования выполняются один раз ежегодно.
Пограничные опухоли яичников
Диагностируют пограничные опухоли у женщин в возрасте от тридцати до сорока пяти лет, и именно они выступают причиной, из-за которой пациентки не могут забеременеть.
Высокая вероятность рецидива в случае не радикального лечения не дает отнести их к доброкачественным новообразованиям, но и к злокачественным отнести их не представляет возможным. Более чем в шестидесяти процентов случаев диагностируют пограничные опухоли яичников на начальной стадии, а это один из залогов благоприятного прогноза.
Проблема пограничной опухоли яичника состоит как раз в том, что женщины хотят сберечь фертильную функцию, а органосохраняющие методы лечения несут высокую вероятность рецидивирования.
Специалисты Юсуповской больницы разрабатывают план лечения для каждой пациентки индивидуально и максимально учитывают ее потребности. Врачи следят за новинками в медицине, внедряют новые методы и технологии. За годы работы в Юсуповской больнице диагностика и лечение пограничных опухолей яичников проводилась тысячам женщин, и каждая из них выбрала оптимальный для себя метод.
Лучшая больница Москвы с удобным расположением, ведущими специалистами разных отраслей медицины, современным оборудованием, компетентным персоналом и комфортабельными палатами оказывает помощь населению в круглосуточном режиме. Диагностику можно пройти амбулаторно, без очередей и заминок. Лечение подбирается с учетом особенностей каждой пациентки, а также разрабатывается курс реабилитации и в благоприятных условиях восстановление происходит в максимально короткие сроки. Записаться на консультацию необходимо в онлайн режиме и по телефону. Во время личного разговора с врачом можно получить ответы на вопросы о этиологии, патогенезе, диагностике, лечению и реабилитации данного заболевания, решить вопросы госпитализации и дальнейшей тактики.
В случае пограничных опухолей яичников очень важно в начальной стадии правильно расставить приоритеты и не допустить распространению заболевания. На сайте Юсуповской больницы большое количество информации, касающееся данной патологии, а также многих других. Сайт по праву считается одним из лучших информационных сайтов сети.
Причины пограничных опухолей яичников
Пограничные опухоли яичников по морфологическим, клиническим и прогностическим критериям занимают некое срединное положение между злокачественными и доброкачественными новообразованиями. Но, как и в их случае, достоверных причин их возникновения на данное время не установлено. Многочисленные проведенные исследования свидетельствуют о том, что значительно повышают вероятность возникновения пограничных опухолей яичников следующие факторы:
Не опровергается также и инфекционно-вирусная теория возникновения пограничных опухолей яичников.
Достоверным считается тот факт, что беременность, роды и кормление грудью значительно снижают риски возникновения пограничных опухолей яичников.
Классификация пограничных опухолей яичников
От злокачественных новообразований пограничные опухоли яичников отличаются тем, что для них нехарактерна стромальная деструктивная инвазия. Согласно цитологической классификации, пограничные опухоли яичников разделяют на наиболее распространённые – серозная и муцинозная, и более редкие – эндометриоидные, опухоль Бреннера, метанефроидные и смешанные формы.
Также их принято разделять на инвазивные и неинвазивные. Опухоли, которые имеют форму узла и располагаются на ножке, называют поверхностными, а кистовидные злокачественные новообразования – внутрияичниковыми.
Метастазы пограничных опухолей яичников могут располагаться как в толще, так и на поверхности малого и большого сальников.
Симптомы пограничных опухолей яичников
На ранних стадиях пограничные опухоли яичников не имеют не то что специфических признаков, а не дают клиники вообще. Очень часто их диагностируют случайно во время профилактических осмотров или проведения ультразвукового исследования.
Также заподозрить пограничную опухоль яичника может специалист в случае проблемы первичного бесплодия, ведь именно данная опухоль является причиной невозможности забеременеть. Если беременность все-таки наступает, пограничная опухоль яичника может выступить причиной невынашивания.
Хоть в начале заболевания клинических симптомов практически нет, но в дальнейшем могут возникнуть тянущие боли внизу живота и дискомфорт в пояснице, который вначале носит односторонний характер, но вскоре охватывает и вторую сторону. Эти симптомы неинтенсивные и редко становятся причиной обращения к специалисту.
Увеличение размера пограничной опухоли яичника к увеличению живота, что очень часто пациентки объясняют себе набором веса или беременностью.
В дальнейшем присоединяются симптомы, связанные с прогрессированием процесса:
Диагностика пограничных опухолей яичников
Сбор жалоб и анамнеза дополняется гинекологическим осмотром, а также лабораторными и инструментальными методами исследования.
Лабораторные методы включают следующие анализы:
Из инструментальных методов могут быть использованы следующие:
Проведение данных физикальных, лабораторных и инструментальных методов позволит не только определить доброкачественное, пограничное или злокачественное новообразование, а и даст представление о локализации, стадии и распространенности, а также поможет определиться с дальнейшей тактикой ведения пациентки.
Лечение пограничных опухолей яичников
Поскольку основная масса пациенток – женщины репродуктивного возраста, вполне обоснованным их желанием является сохранение матки как органа и, хотя бы, части яичника, которая бы и продолжала функционировать.
Эффективным и оправданным методом лечения пограничных опухолей яичников является хирургический метод.
Щадящая операция подразумевающая одностороннее удаление яичника и брюшины с сохранением второго яичника и матки несет за собой определенный риск. Каждая женщина должна понимать, что пограничная опухоль яичника после такой операции может, а как показывает практика скорее всего и будет, рецидивировать.
Если пациентка все-таки настаивает на органосохраняющей операции, она должна понимать серьезность ситуации и наблюдаться у гинеколога, регулярно обследоваться.
Важно знать, что есть возможность сохранить яйцеклетки путем криоконсервации, таки образом сохраняется возможность выполнения репродуктивной функции даже после двухстороннего удаления яичников.
Женщинам в менопаузе наиболее правильным считается обширное оперативное вмешательство, которое подразумевает удаление матки с придатками, большим сальником с последующей множественной биопсией брюшины. Такой объем вмешательства оправдан значительным улучшением прогноза при пограничной опухоли яичника после операции.
Многочисленные исследования свидетельствуют в пользу неэффективности применения химиотерапевтических препаратов для профилактики рецидивов.
Важно понимать, что несвоевременное лечение, или вовсе отказ от него несет за собой тяжелые последствия в виде перехода в злокачественную форму, так называемая малигнизация, сдавление соседних органов и структур, нарушение репродукции, некроз, перфорация, пенетрация, кровотечение и др.
Юсуповская больница – это не просто рядовая больница Москвы. Она изначально создавалась, чтоб каждый пациент мог в комфортных условиях, в окружении тепла и заботы, получить все необходимые медицинские услуги.
Диагностика и лечение в Юсуповской больнице выполняются с использованием современной техники. Все оборудование высокоточное, качественное. Доктора, которые работают в Юсуповской больнице, обладают не только наивысшими профессиональными, но и прекрасными человеческими качествами, такими как сочувствие и поддержка.
Персонал Юсуповской больницы работает двадцать четыре часа в сутки, чтобы каждый пациент мог получить высокопрофессиональную помощь в любое время суток.
Пограничные опухоли яичников хоть и очень часто долгое время не приносят никакого дискомфорта пациенткам, но требуют обязательного лечения. Опыт наших специалистов, современные технологии и совместная работа врачей Юсуповской больницы помогают найти подход к каждой пациентке, выбрать наиболее эффективную тактику лечения, обезопасить женщину от рецидива и дают возможность вновь почувствовать себя здоровой.
Не стоит откладывать проблему, необходимо немедленно ее решить. Обсудить и объяснить то, что раньше казалось пациенту недостижимым – важная часть работы хорошего специалиста. Вылеченная на ранней стадии пограничная опухоль яичника, не несет за собой никаких последствий для здоровья женщины. Записаться на консультацию можно по телефону или в онлайн режиме в любое время дня и ночи. В Юсуповской больнице всегда рады помочь пациенту.