Что помогает гепарду добывать пищу
Информация о гепатопротекторе для печени Гепагард Актив
Содержит эссенциальные фосфолипиды, L-карнитин и витамин Е
Cпособствует комплексной защите печени от ожирения, улучшению её функций и снижению уровня холестерина
Формы выпуска
Упаковка «БОКС» капсулы 360 мг №120
Упаковка капсулы 360 мг №30
Действие
Компоненты
в 1 капсуле содержится:
активные ингредиенты: лецитин соевый (фосфолипиды) 222 мг, L-карнитин 93 мг, витамин Е 1,25 мг,
вспомогательные компоненты: стеарат магния.
Рекомендации по применению
БАД к пище Гепагард Актив® («Hepaguard Active») рекомендуется при состояниях, когда необходима повышенная потребность организма в фосфолипидах, L-карнитине и витамине Е:
Противопоказания
Индивидуальная непереносимость компонентов.
Перед применением рекомендуется проконсультироваться с врачом.
Средство Гепагард Актив®, с его комплексным составом является очень полезным профилактическим подспорьем, помогающим печени восстановить свою работу. Он способствует снижению воспаления клеток печени, помогает усилить работу ферментов печени и, в конечном, счете, повышает ее устойчивость к токсическим воздействиям.
Гепатопротекторы – незаменимая поддержка печени
Гепатопротекторами называют препараты, обеспечивающие усиление процессов репарации в клетках печени и поддерживающие её нормальную работу. Необходимость применения гепатопротекторов в условиях усиленных нагрузок на печень очевидна. Вследствие болезней, нерационального режима питания и множества других неблагоприятных факторов страдает метаболическая функция печени, восстановить которую помогут именно гепатопротекторы. Препараты гепатопротекторы известны довольно давно; для защиты печени разрабатываются всё новые, улучшенные препараты. Гепатопротекторы очень востребованны, и это закономерно: при современном ритме жизни редкий человек не испытывает проблем с печенью, но даже тем, у кого этот важный орган совершенно здоров, не помешает профилактика его заболеваний с помощью гепатопротекторов.
Печень является одним из самых метаболически активных органов в организме человека, и именно печень подвергается наибольшему отрицательному влиянию свободных радикалов. Для защиты печени от свободных радикалов в составе гепатопротекторов используются эссенциальные фосфолипиды. Это вещества, являющиеся аналогами фосфолипидов, входящих в состав клеточных мембран, что позволяет им останавливать разрушение клеток печени и способствовать регенерации повреждённых участков мембран гепатоцитов, восстанавливая, таким образом, нормальное функционирование печени. Витамин Е является природным антиоксидантом и закономерно входит в состав некоторых гепатопротекторов. Он защищает клеточные и митохондриальные мембраны от соприкосновения со свободными атомами кислорода, перекисными соединениями жирных кислот и другими свободными радикалами, облегчая печени задачу расщепления и переработки вредных веществ, поступивших в организм.
Неусыпный страж: гепатопротектор «Гепагард Актив»
«Гепагард Актив» – универсальный гепатопротектор для защиты печени. Оптимальный состав биологически активных веществ для профилактики и лечения нарушений функций печени гепатопротектора «Гепагард Актив» обуславливает широкий спектр его применения. Основу данного гепатопротектора составляют натуральные эссенциальные фосфолипиды, аналоги веществ, входящих в состав клеточных мембран гепатоцитов, участвующих в работе печени. Применение этого гепатопротектора уместно в следующих случаях:
Курс гепатопротектора «Гепагард Актив» способствует нормализации функционального состояния желудочно-кишечного тракта, снижению степени стеатоза и уровня холестерина.
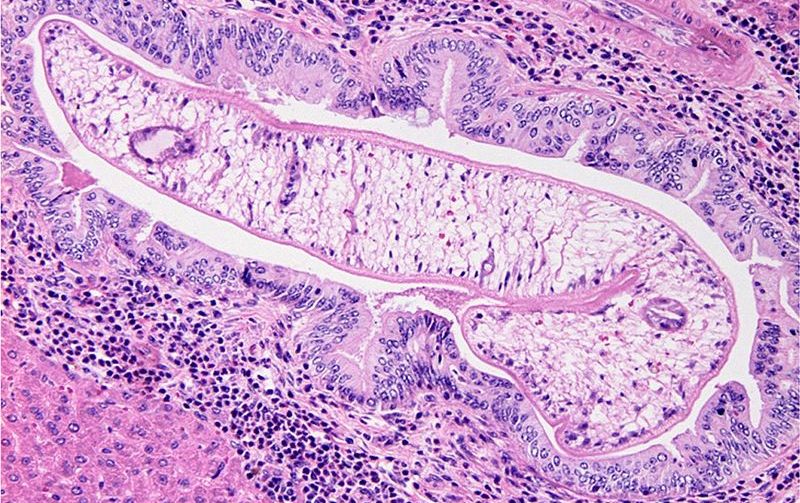
Лечение описторхоза
Летом часто обостряются заболевания желудочно-кишечного тракта. Одна из неприятных болезней – описторхоз. Её симптомы можно легко принять за гастрит. Но точный диагноз могут поставить только в медицинских центрах. Что такое описторхоз, как он себя проявляет и куда обращаться с первыми неприятными симптомами, рассказываем в этой статье.
Что такое описторхоз?

Чем опасен описторхоз?
Возбудитель заболевания двуустка кошачья паразитирует в желчном пузыре и желчных протоках и пожирает слизистую оболочку органов. Постепенно ухудшается нормальный пищеварительный процесс. Возникает дисбактериоз, появляется аллергическая реакция непонятного происхождения, воспаляются ближайшие к желчному пузырю внутренние органы, формируются камни.
Если патология появляется во время беременности, паразит оказывает угнетающее действие на развитие плода, физическое и умственное развитие. Одно из самых страшных последствий – рак печени, желчного пузыря, поджелудочной железы.
Помимо органов желудочно-кишечного тракта, у больного страдают сердце и сосуды, обмен веществ, нервная система. Как следствие, может возникать вегетососудистая дистония, бессонница, нервозность, появляется тремор конечностей, снижается аппетит, изменяется менструальный цикл.
Первые симптомы описторхоза
Первые признаки появляются при снижении защитной функции иммунитета. На ранних стадиях пациент сталкивается с появлением общей слабости, усиливается потоотделение. Острая форма описторхоза проявляется следующим образом:
появление бессонницы и нервозности;
боль в правом подреберье;
болевые ощущения в спине и животе;
наличие астматического бронхита;
ощущение ломоты в теле и повышение температуры;
появление на коже аллергических высыпаний;
присутствие метеоризма, тошноты, рвоты, болей в животе, общего дискомфорта;
резкое снижение аппетита, слишком жидкая консистенция стула.
При обследовании организма врач может обнаружить увеличенную печень, повышенное количество эозинофилов в общем анализе крови.
Симптомы описторхоза у взрослых несколько отличаются от первых признаков детей. У маленьких непосед заболевание выражается в проявлении устойчивого аллергоза, интоксикации всего организма и иммунодепрессивном состоянии. Также может повышаться температура и держаться до 2-3 недель.
Симптомы у женщин проявляются наиболее ярко во время менструального цикла. Если в печени женщины есть паразит, то менструации становятся очень болезненными, а цикл становится нестабильным.
Как быстро проявляется патология?
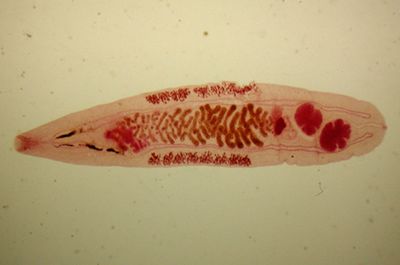
Примерно через 30 дней заболевание переходит в хроническую стадию и его симптомы становятся похожи на хронический холецистит, гастродуоденит, панкреатит, гепатит. Беспокоят приступы боли в правом подреберье, схожие с желчными коликами. Появляется нервозность, нарушения сна, хроническая усталость, частые аллергические высыпания на коже, дрожат руки, веки.
Период острого этапа заболевания – от нескольких дней до 3 месяцев, иногда дольше. К симптомам присоединяются признаки лёгочных заболеваний, увеличивается печень, могут выявиться эрозии и язвы слизистых оболочек и тканей желудка, двенадцатиперстной кишки во время проведения исследования.
Стадии острого описторхоза
Когда же речь идет об описторхозе острой формы, то ее разделяют на 4 класса.
Тифоподобное протекание – присутствуют симптомы панкреатита, желтухи и гепатита, увеличенная печень, есть гастрит, эозинофилы в крови до 90%.
Гепатохолангетический тип – панкреатит, ноющие боли в животе, поражается печень, нарушается функция поджелудочной железы.
Гастроэнтерологический – наличие энтероколита, язвы желудка, эрозивного гастрита, наблюдаются нарушения стула.
Поражение дыхательных путей – присутствие бронхита астматического типа, плеврита и пневмонии.
Как проводится диагностика заболевания?
Другие виды диагностики:
общий анализ крови;
исследование внутренних органов с помощью УЗИ;
анализ кала на яйца глистов;
полимеразная цепная реакция (ПЦР).
После проведения диагностики, врач изучает результаты всех анализов и исследований, ставит пациенту точный диагноз. После постановки точного диагноза пациенту назначается лечение. Оно проходит под строгим наблюдением.
Лечение описторхоза
Лечение патологии должно проводиться независимо от стадии и вида описторхоза. Чем быстрее начато лечение, тем меньше вероятность того, что паразит нанесет сильные увечья вашему организму.
Для того, чтобы начать лечение, необходимо иметь свежие результаты общего анализа крови и мочи, биохимический анализ крови, ФГДС, УЗИ органов брюшной полости, для пациентов старше 40 лет также ЭКГ.
Использование медикаментозных препаратов снимает воспаление. Если есть аллергические реакции, интоксикация, то эту проблему устраняют за счет использования антигистаминных средств. Назначаются желчегонные препараты, которые принимаются в назначенные врачом сроки, прописывают антибиотики. Препараты чаще всего принимаются сроком до 14 дней. Для больного устанавливается специальная диета, которую он обязан соблюдать.
После курса лечения будет сделано контрольное дуоденальное зондирование, вы получите полное медицинское заключение и рекомендации врача, которых нужно придерживаться в течение всей жизни.
После проведения противопаразитарной терапии наступает период реабилитации. Он может длиться на протяжении 3-4 месяцев, основными его задачами являются:
восстановление нормальной работы органов пищеварительной системы;
полное избавление от мертвых гельминтов, которые остались в организме;
устранение последствий жизнедеятельности гельминтов в человеческом организме.
Лечение описторхоза в Красноярске
Диагностику и лечение паразитов можно пройти в частной медицинской клинике «Медюнион». В период пандемии мы оказываем все медицинские услуги согласно масочному режиму. Соблюдается дистанция между пациентами и работниками клиники, все рабочие поверхности обрабатываются каждый час. Наши пациенты могут воспользоваться масками и дезинфекторами для обработки рук.
Стоимость диагностики и лечения будет зависеть о проводимых процедур. Чтобы узнать больше информации, запишитесь на прием к гастроэнтерологу, который проведет осмотр, назначит анализы и лечение. Чтобы записаться, позвоните по телефону +7 391 202-95-54 или заполните онлайн-форму. Укажите необходимую вам процедуру и оставьте свои данные – наш специалист перезвонит вам и обсудит удобное время процедуры.
Кроме того, в клинике действует комплексная программа диагностики «Золотой стандарт». Она включает в себя все виды анализов, в том числе и на паразитов.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Гепагард
Инструкция по применению
Форма выпуска, состав и упаковка
Гепагард – популярная биологически-активная добавка, востребованная в гепатологической практике. Поступающие от пациентов, принимающих Гепагард, отзывы свидетельствуют о нормализации функций печени, улучшении общего состояния здоровья, повышении сопротивляемости организма к воздействию токсических веществ. Перед тем, как купить Гепагард получите консультацию терапевта или гепатолога: у лекарства есть противопоказания. Актуальная цена Гепагард представлена на сайте wer.ru. Заказать Гепагард можно в нашей интернет аптеке. Инструкция по применению и описание препарата представлены в ознакомительном порядке. Наличие препарата уточняйте на сайте. На современном фармакологическом рынке биологически активная пищевая добавка Гепагард представлена в форме капсул, что обусловлено необходимостью регуляции скорости и локализации абсорбции в ЖКТ. В одной капсуле содержится: • фосфолипиды эссенциальные – 0,28 г; • витамин Е – 0,0075 г; • дополнительное вещество – стеарат магния. Капсулы помещены в металлизированные конвалюты, по 10 штук в каждой. В пачке из картона – 3 конвалюты.
Фармакологическое действие
Фосфолипиды эссенциальные принадлежат к группе высокоспециализированных липидов, обладающих выраженными регенерирующими свойствами. Затормаживают разрушение клеточной оболочки, восстанавливают и нормализуют функции клеточных мембран печени. Активируют процессы пищеварения, восстанавливают функциональное состояние всех органов пищеварительной системы.
Показания
Гепагард может быть рекомендован к применению всем пациентам, которые испытывают дефицит эссенциальных фосфолипидов и витамина Е в организме. Используется для коррекции состояний после пищевых отравлений, в т.ч. при алкогольной интоксикации, можно применять во время восстановительного периода после инфекционных заболеваний.
Противопоказания
Не рекомендован прием пищевой добавки беременным женщинам. При индивидуальной непереносимости одного из компонентов БАД следует отказаться от приема препарата.
Способ применения и дозы
Курс применения, как правило, длительный – не менее 30 дней. Нельзя нарушать целостность капсулы, разжевывать или раскрывать ее. Принимается per os. Запивают капсулу чистой негазированной водой. Наиболее оптимальное время для приема – во время еды. Кратность приема – дважды в день по 2 капсулы. В ходе клинических исследований случаев передозировки Гепагард не установлено. Предполагается, что при значительном превышении рекомендованной дозы может наблюдаться усиление выраженности негативных реакций организма на медикаментозное средство.
Побочные действия
Как правило, прием препарата пациентами переносится хорошо, развитие выраженных негативных реакций организма на АДВ препарата не зафиксировано. В некоторых случаях могут появляться аллергические побочные явления: кожные высыпания.
Особые указания
В настоящее время отсутствуют данные об использовании медикаментозного средства в педиатрической практике, поэтому применение препарата пациентами детского и пубертатного возраста не рекомендуется. Появление сыпи на кожных покровах пациента в качестве аллергической реакции после приема препарата требует консультации у врача, который примет решение о целесообразности дальнейшей терапии.
Сроки и условия хранения
К месту хранения Гепагард доступ детей должен быть ограничен. БАД не требует создания особых условий хранения. Рекомендованная T хранения 20-25 градусов Цельсия. Не применяйте медикаментозное средство после истечения срока пригодности, который составляет 24 месяца. Избегайте попадания на упаковку прямых солнечных лучей. Препарат относится к группе лекарств безрецептурного отпуска из аптек. Перед применением в обязательном порядке ознакомьтесь с аннотацией по использованию препарата из упаковки с медикаментозным средством. Чтобы искать Гепагард, аналоги препарата на сайте используйте строку поиска. Купить БАД Гепагард в Москве и других регионах России можно в нашей интернет аптеке.
ПХЭС: к чему быть готовым после удаления желчного пузыря?
Постхолецистэктомический синдром (ПХЭС) – явление не самое распространённое в гастроэнтерологии. Принято считать, что ПХЭС относится к группе заболеваний желчного пузыря. В действительности это даже не болезнь, а собирательное название комплекса симптомов, которые проявляются сразу или вскоре после операций на желчные протоки или удаления (резекции) желчного пузыря.
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после резекции у пациента могут проявиться неприятные симптомы, такие, как:
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
Причины развития постхолецистэктомического синдрома
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
Лечение постхолицистэктомического синдрома
Так как ПХЭС – это не самостоятельное заболевание, лечение синдрома всегда определяется его причинами. Не зная, как правильно лечить постхолицистэктомический синдром, можно лишь усугубить состояние и усилить неприятную симптоматику.
Принципы лечения ПХЭС включают два ключевых момента:
Лечение в основном строится на:
Применение ферментных препаратов при постхолицистэктомическом синдроме
В некоторых случаях ПХЭС может сопровождаться нарушениями со стороны пищеварительной системы. Это связано с тем, что сигналом для выработки желчи и панкреатических ферментов становится приём пищи. Если сигнал не поступает или поступает с перебоями, последующие события также нарушаются. В результате пища не обрабатывает должным образом, и организм недополучает полезные вещества. Это может сказываться на общем состоянии организма и проявляться тяжестью после еды, дискомфортом, вздутием или диареей.