Что помогает при розацеа
Что такое розацеа (розовые угри)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дмитриевой Н.А., дерматолога со стажем в 21 год.
Определение болезни. Причины заболевания
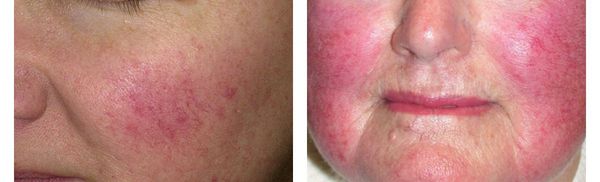
Розацеа (розовые угри) — это хроническое кожное заболевание, сопровождающееся стойким расширением кожных капилляров, образованием папул и пустул (узелков и пузырьков), отёком и покраснением кожи. [1]
Заболевание поражает в основном кожу лица, хотя также может затрагивать и область шеи, груди, верхней части спины и волосистой части головы. Зачастую оно возникает у светлокожих женщин европеоидной расы в 30-50 лет. Среди жителей Европы его распространённость колеблется от 1,5 % до 10 %. [2]
Причины розацеа до конца не изучены. На сегодняшний день учёные считают, что в его развитии участвует одновременно множество факторов. Одни из них (внутренние или эндогенные факторы) создают благоприятную почву, но при этом не являются обязательным условием появления симптомов розацеа. Другие факторы (внешние или экзогенные) провоцируют возникновение тех или иных признаков болезни, если человек предрасположен к этому.
В общем развитию и прогрессированию розацеа способствуют следующие причины:
Симптомы розацеа
Основные симптомы розацеа:
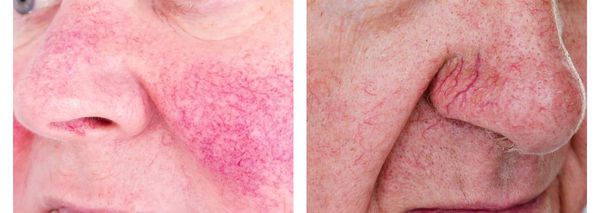
Обычно розацеа протекает хронически, периодически обостряясь и стихая. Некоторые проявления (например, пустулы и папулы) развиваются только во время обострения болезни. Другие симптомы являются постоянными, т. е. присутствуют и в периоды обострений, и во время ремиссии. К ним относятся: стойкая диффузная эритема центральной части лица, телеангиэктазии и фиматозные изменения. [8]
Патогенез розацеа
При розацеа отмечается выброс и других вазоактивных медиаторов воспаления — гистамина, серотонина и простагландинов. [8]
Чрезмерное ультрафиолетовое облучение [6] также способно изменять тонус сосудов в силу повреждающего воздействия на сосудистую стенку, что приводит к её атонии и повышенной хрупкости. Кроме того, при УФ-облучении происходит деградация волокон дермы, что также делает кожу более уязвимой к воздействию внешних факторов.
Розацеа, спровоцированная приёмом кортикостероидных препаратов местного действия (особенно фторсодержащих), имеет особый механизм развития. Дело в том, что при поверхностном залегании внутрикожных мелких кровеносных сосудов, сеть которых особенно хорошо развита на лице предрасположенных к розацеа людей, кортикостероидные препараты всасываются более интенсивно. Кроме того, их своеобразное “депо” на поверхности кожи образуется в расширенных фолликулярных устьях, через которые они проникают в сальные железы. Длительное применение стероидных препаратов ухудшает бактерицидные свойства кожного покрова, истончает эпидермис, что повышает вероятность проникновения патогенных микроорганизмов в более глубокие слои кожи с последующим развитием воспаления.
Воспалительные процессы при появлении папул и пустул стимулируются также бактерией Bacillus oleronius, которую выделяют клещи рода демодекс. [16] Кроме того, в образовании пустулёзных элементов сыпи и нарушениях со стороны органов зрения нередко задействован эпидермальный стафилококк.
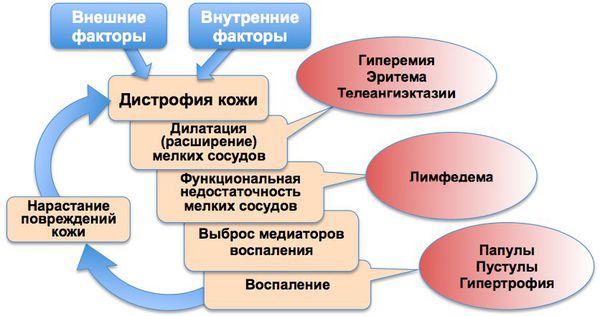
Хроническое воспаление сопровождается функциональной недостаточностью мелких кровеносных и лимфатических сосудов лица, что приводит к развитию отёка (лимфедемы), фиброзным изменениям и утолщениям кожи.
Основные патогенетические звенья розацеа
Классификация и стадии развития розацеа
Розацеа — это хроническая болезнь с чередующимися обострениями и ремиссиями, которая может протекать годами. Тем не менее, прослеживается определённая закономерность стадий патологического процесса, которая позволяет косвенно судить о давности заболевания. В типичном случае выделяют пять стадий: [1] [9] [10]
Выделяют четыре основных подтипа розацеа:
Отдельно рассматривают атипичные формы развития розацеа:
Осложнения розацеа
Длительно протекающее заболевание может иметь широкий спектр осложнений. К ним относятся: [1] [9]
Диагностика розацеа
Обязательный диагностический признак, указывающий именно на розацеа — это стойкая эритема центральной зоны лица, не захватывающая область кожи вокруг глаз и существующая не менее трёх месяцев.
В целом все диагностические критерии подразделяют на две группы:
Для постановки диагноза, как правило, необходимо наличие не менее двух критериев. [9]
Дополнительные инструментальные и лабораторные исследования необходимы для исключения других заболеваний со схожей симптоматикой (различные дерматиты, системные заболевания соединительной ткани и другие), а также для уточнения конкретного варианта течения и основных пусковых механизмов заболевания. От всего этого зависит выбор тактики лечения.
В диагностике розацеа могут быть использованы:
Лечение розацеа
Для успешного лечения розацеа необходимо наблюдаться одновременно у нескольких специалистов — дерматолога, эндокринолога, терапевта, гастроэнтеролога, офтальмолога, психолога и других. [7] [15] Также важно проводить лечение сопутствующих заболеваний — болезней ЖКТ и эндокринной системы. [4] [5]
Поскольку розацеа является хроническим заболеванием, полное его излечение, к сожалению, невозможно. Поэтому основными целями лечения в данном случае являются: [10]
Обязательные компоненты успешной борьбы с розацеа (по версии Национального общества розацеа США): [12]
Медикаментозное лечение:
Немедикаментозное лечение:
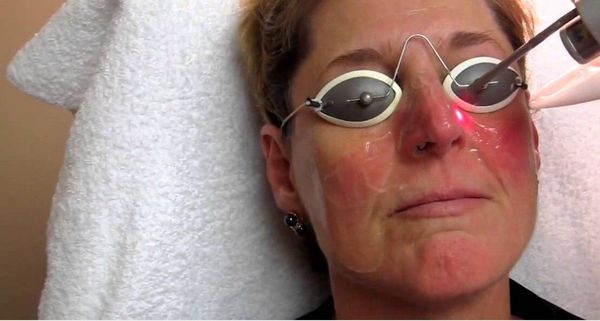
Лазеротерапия используется не только как самостоятельная процедура, но также входит в схему комплексного лечения на разных этапах развития розацеа. Проникая в дерму на глубину до 2 мм, лазерное излучение оказывает антисептическое и антибактериальное действие, что необходимо при лечении папулопустулезных форм розацеа. Лазерная коагуляция и коррекция сосудистых нарушений кожи при эритематозной и телеангиоэктатической формах способствуют достижению более стойкой и длительной ремиссии.
При выраженных фиматозных разрастаниях показано их хирургическое удаление и санация абсцедирующих образований.
Прогноз. Профилактика
Прогноз заболевания в основном благоприятный, за исключением редких случаев с тяжёлыми осложнениями (например, потеря зрения вследствие розацеа-кератита). Тем не менее оно значительно ухудшает социальную адаптацию и качество жизни пациента.
Течение заболевания в большинстве случаев можно успешно контролировать. [12] Благодаря комплексному лечению и систематическим профилактическим мерам можно достичь продолжительных стойких ремиссий и замедлить прогрессирование болезни.
Основные меры профилактики при розацеа заключаются в определении факторов, провоцирующих обострения в каждом конкретном случае, и минимизации их воздействия: [1] [2]
Для успешного лечения и профилактики рецидивов и осложнений важно также строго соблюдать нормы личной гигиены:
Лечится ли розацеа?
Когда пациенты обращаются к нам в клинику и говорят, что никак не получается вылечить розацеа, то, в первую очередь, это связано с неправильной тактикой ведения данной группы пациентов. Наша клиника специализируется на лечении розацеа. Проблема розацеа сейчас стоит довольно остро. Высокие нагрузки, перенапряжение, нехватка сна, постоянное общение с гаджетами, минимальное пребывание на свежем воздухе приводит к повышенной раздражительности нервной системы.
Если у пациента есть генетическая предрасположенность к данному заболеванию, то избыточная нагрузка на нервную систему приводит к запуску воспалительной реакции кожи и дебюту розацеа.
На первичной консультации пациенты часто спрашивают — можно ли вылечить розацеа? Розацеа поддается лечению, мы можем достичь стойкой ремиссии. Пациент может жить полноценной жизнью. При выполнении поддерживающих процедур розацеа не беспокоит. Специфика заболевания заключается в том, что раз начавшись, оно неуклонно прогрессирует. Сама по себе данная патология не пройдёт. У кого-то медленно, у кого-то более скоротечно идёт прогрессирование розацеа.
Сначала может появиться дискомфорт на коже лица, сухость, ощущение стянутости, повышенной чувствительности кожи к внешним факторам. Пациент после умывания лица ощущает дискомфорт на коже, хочется смазать кожу кремом для того, чтобы смягчить ее. В волнительных ситуация пациент чувствуют жар и прилив крови к лицу. Если пациент выпивает алкогольные напитки, то это тоже может провоцировать покраснение кожи лица и появление дискомфортных ощущений.
Можно ли вылечить розацеа навсегда? Розацеа — это хроническое заболевание кожи с поражением сальных желез. Покраснение кожи при розацеа связано с вовлечением сосудов в патологический процесс. Розацеа можно вылечить, но необходимо проводить поддерживающие процедуры.
Для того, чтобы вылечить розацеа на лице необходимо пройти один полноценный курс лечения. Лечение направлено на восстановление нормального обмена веществ в коже. При розацеа протекает ряд патологических процессов. В первую очередь, идёт гиперпродукция кожного сала. Сальные железы начинают работать больше, чем требуется коже. В результате чего формируется воспалительная реакция кожи, начинают размножаться бактерии. Самое сложное в данном патологическом процессе заключается в том, что одновременно развивается выраженная сухость кожи. Несмотря на избыточное выделение кожного сала, кожа страдает крайней степенью обезвоженности. Дополнительно ко всему вышеперечисленному в патологический процесс вовлекаются сосуды. Что значительно усугубляет и усложняет лечение розацеа.
Я страдаю розацеа уже в течение 16 лет. Когда пациенты приходит ко мне на первичный прием, они не могут поверить, что у меня розацеа, и сильно удивляются. «Елена Геннадьевна, ведь у Вас чистое лицо!» — с удивленным взглядом отвечают мне пациенты. Потом заходят на просторы любимого нашего инстаграма и видят выложенные фотографии моего исходного состояния кожи. Можно ли вылечить розацеа на лице навсегда? Официально и строго отвечая – нет. Если смотреть практическую сторону вопроса, то думаю можно осмелиться и сказать, что да, только для этого необходимо выполнять поддерживающие процедуры.
Розацеа лечится сложно, но нам удается достичь ремиссии за 6-8 процедур. Я занимаюсь проблемой розацеа уже 14 лет. Раньше лечение составляло около 14 — 16 процедур. Полноценный курс лечения розацеа я разрабатывала девять лет. За 5 лет удалось уменьшить полноценный курс лечения розацеа в два раза. Если раньше, буквально пять лет назад, для достижения ремиссии больных с розацеа требовалось 14-16 процедур, то на сегодняшний день полный курс лечения составляет до восьми процедур.
Мы используем комбинированные методы лечения ангионевроза кожи (розацеа). Уникальность методик заключается в том, что мы проводим лечебную инъекционную терапию по специальным точкам. В инъекционной терапии мы используем только натуральные компоненты, такие как гиалуроновую кислоту, аминокислоты, растительные экстракты, витамины и микроэлементы.
Важным аспектом в лечении розацеа является использование инъекционных методов лечения с пилингами и лазерными технологиями. Очень важно выполнять это грамотно и с глубоким пониманием того, что ты делаешь в данном конкретном клиническом случае.
Лазерное лечение розацеа мы с пациентом включаем в план обязательно. Но стоит учитывать, что у каждого пациента идет своя схема терапии, и подключаем лазер на разных интервалах. Для проведения аппаратного лечения ангионевроза кожи лица требуется выполнение ряда рекомендаций. Если мы выполним лазерное лечение розацеа у пациента с наличием выраженного обезвоживания кожи лица, то мы получим ухудшение клинической картины основного заболевания.
В первую очередь кожа должна быть готова к проведению лечения розацеа лазером. Очень важно перед лазерным воздействием провести грамотную лечебную инъекционную терапию кожи лица.
Мы применяем лазер Vbeam Perfecta. Это лучший лазер для лечения розацеа, но и с ним нужно уметь работать, а главное, иметь большой опыт работы с пациентами с розацеа.
Основной ошибкой в проведении лечения розацеа лазером в Москве, да и в регионах, является выставление больших энергий при минимизации пассов, проходов. Сосудистый лазер на красителе имеет серьезный расход, что закладывается в себестоимость процедур. Многие думают, что, увеличивая параметры мощности, можно пренебречь количеством вспышек. Разумеется, это не так.
Как избавиться от розацеа навсегда? Мы комбинируем проведение патогенетической терапии (инъекций и пилингов) с лазерным лечением розацеа. В таком случае патогенетическая терапия оказывает профилактическое и лечебное воздействие, а лазер – убирает последствия после воспалительной реакции кожи, выравнивает цвет лица и убирает сосудистый компонент кожи.
Очень важно на первоначальном этапе в подострой стадии розацеа провести процедуру на средних, а иногда чуть ниже средних показателях энергии при наслоении пассов. Да, расход выше, но и эффективность принципиально другая. Нюансы решают многое.
Второй распространенной ошибкой при лечении розацеа лазером является монотерапия. Когда первичный пациент обращается за медицинской помощью к врачу дерматологу, косметологу, а доктор сходу начинает терапию с лазерной коррекции. Доктора можно понять, как и пациента: оба хотят быстрее увидеть результат и уменьшить красноту и убрать сосуды на лице. Мне напоминает это историю с лечением акне, когда пациенты со слезами обращаются к нам после многолетних механических чисток лица. Чистка – это симптоматическая терапия, а не патогенетическая. Так и здесь — лазерное лечение розацеа – это конечный штрих в финале курса лечения, но не основа.
Отвечу на риторический вопрос, можно ли вылечить розацеа навсегда? При выполнении поддерживающих процедур, направленных на нормализацию метаболических процессов в коже, укрепление сосудов, нормализацию работы сальных желез — да. Вы сможете иметь высокий уровень качества жизни и не бояться, что бокал вина может вам дать мощнейшее обострение розовых угрей. Многие пациенты отмечают, что спустя 8-12 месяцев у них уходит страх отката назад, страх, что вот-вот все начнется заново, кожа вновь вернется в исходное состояние. Нет не вернется, если все выполнять грамотно и патогенетически обоснованно.
Стоит отметить, что пациенты с розацеа, которые обратились к нам за медицинской помощью в итоге выглядят более ухоженными, чем пациенты, которые не страдают розацеа и не ухаживают систематически за своей кожей.
Нет худа без добра. Пациент с розацеа после курса терапии достигает ремиссии. Далее к нам пациенты обращаются раз в месяц для выполнения поддерживающих процедур. Положительным бонусом при проведении оздоровительных процедур по лицу является улучшение качественных характеристик кожи. Улучшение тургора, эластичности, цвета, выравнивание рельефа, уходит дряблость, атония кожи, одним словом пациент получает выраженный омолаживающий эффект.
Многие пациенты отмечают после назначенных и проведенных процедур в нашей клинике MDElena, что если бы не розацеа, они бы, возможно, и не пришли к пониманию регулярной заботы и ухода за кожей лица. Когда проходит время (около 8-16 месяцев) пациент начинает потихоньку забывать, что у него розацеа, проходит чувство страха отката назад. Он не ждет появления зуда, красноты, либо прыщей при малейшем стрессе, либо нарушении общего режима для данной группы пациентов. Пациенту уже не требуется выполнять строгие рекомендации по режиму. Он может себе позволит выполнять некоторые послабления в алкоголе, сне, употреблению кофейных напитков. При волнительных ситуациях пациент понимает, что если у него и будет появляться краснота, то незначительная и она быстро самопроизвольно пройдет. Мы получаем принципиально другой ответ кожи на стресс после проведенного лечения.
Нужно четко понимать и дифференцировать, какая процедура на что влияет и какой эффект мы можем от нее ожидать. Если начинать лазерное лечение пациента с первой процедуры, то мы можем получить обострение. Что обязывает нас прийти к выводу, что начало курса необходимо проводить с патогенетической терапии розацеа. После полной антиоксидантной, сосудистой и увлажняющей терапии, мы можем приступить к лазерному воздействию на оставшиеся сосуды.
Дополнительный бонус, который дает нам лечение розацеа на лице лазером, это выравнивание цвета кожи лица и ее тона. По-сути проведение лазерного лечения – это выполнение пролонгированного тонального эффекта кожи. Результат мягкий, красивый, естественный.
Можно ли вылечить розацеа путем применения системных ретиноидов и антибиотиков?
Практически через одного пациента на первичной консультации нам рассказывают, что пропивали курс антибиотиков. Самый распространенный антибиотик, который назначают при данной патологии – это Юнидокс Солютаб, либо Доксициклин. Имейте в виду, что данный антибиотик обладает фотосенсибилизирующим действием, то есть повышает чувствительность кожи к ультрафиолетовому излучению.
Все антибиотики во время приема дают выраженный противовоспалительный эффект, только после его отмены все высыпания возвращаются на круги своя, и пациент понимает, что он вернулся туда, откуда пришел. То есть эффект от антибиотиков носит временный характер. Не стоит дополнительно забывать о негативном влиянии антибиотиков тетрациклинового ряда на печень, почки, кроветворную систему. Если есть возможность не пить антибиотики, то лучше их не пить.
Мы назначаем в качестве вспомогательной терапии антибиотики пациентам при тяжелой форме розацеа, но не всем. Процедур в кабинете врача, как правило, достаточно. Если мы все же назначаем антибиотики по показаниям, то в минимальных превентивных (профилактических), а не терапевтических дозах. Данная тактика позволяет минимизировать негативные побочные эффекты от приема системных антибиотиков.
Стоит учитывать, что, если пациент находится на приеме системных антибиотиков в летний период времени, ему необходимо использовать и применять солнцезащитный крем. Прием фотосенсибилизирующих антибиотиков при избыточной инсоляции может спровоцировать появление пигментных пятен и усилить вероятность появления ожогов.
Существуют специальные схемы приема системных антибиотиков в летний период времени, чтобы снизить риски развития осложнений. Схемы назначаются индивидуально, исходя из клинической картины, анамнеза заболевания и динамики лечения.
Прием Роаккутана, либо других системных ретиноидов, как показывает практика, негативно сказывается на клиническом течении розацеа. Можно ли вылечить розацеа с помощью ретиноидов? Я всех своих пациентов снимаю с приема системных ретиноидов, так как положительного воздействия я не вижу. Как правило 50% пациентов приходят в худшем состоянии после назначения данной группы препаратов другими врачами. Системные ретиноиды вызывают активную сухость кожи и усиливают чувствительность кожи к внешним факторам среды. Пациенты отмечают, что после приема Роаккутана кожа у них краснеет еще сильнее, становится чувствительной и уязвимой, часто появляется усиленное шелушение и дискомфорт.
Я хорошо отношусь в Роаккутану, но не при данной нозологической группе патологии кожи. Роаккутан и розацеа не совместимы, исходя из моего практического опыта.
Нередко мы встречаем клинические случаи, когда пациент страдает акне и ему назначают прием системных ретиноидов. Если доктор назначает прием ретиноидов, то на длительный период. Пациент выполняет назначение доктора и пьет ретиноиды длительный период. На 2-3 месяце приема системных ретиноидов у пациентов появляется повышенная чувствительность кожи к внешним негативным факторам. Пациент начинает замечать, что появился не только дискомфорт кожи, сухость, чувство стянутости, но и отечность тканей, зуд, дополнительные воспалительные элементы. Пациент понимает, что что-то идет не так. Причем в побочных эффектах Роаккутана прописаны повышенная чувствительность кожи к внешним факторам среды, высокая сенситивность, дискомфорт, сухость. Пациент думает, что все в пределах нормы. На самом деле идет ухудшение клинической картины розацеа, а бдительность пациента притуплена. Да и знать ему откуда, не все врачи это понимают, а пациенту знать это просто невозможно.
Все схемы, которые официально рекомендованы для пациентов с акне не работают, либо могут ухудшить клиническую картину пациентов с розацеа. Именно по этой причине так много ошибок в тактике ведения и лечения пациентов с ангионеврозом кожи (розацеа). Блокирование выработки кожного сала, которое используют для пациентов с акне, не подходит для пациентов с розацеа. Для пациентов с розацеа увлажняющая, успокаивающая терапия является ключевым моментом. С одной стороны мы должны провести активную противовоспалительную и себорегулирующую терапию, с другой стороны лечение должно носить деликатный характер. Себорегулирующая терапия – это нормализация выработки кожного сала, но не его ингибирование и подавление.
Прием системных антибиотиков мы заменяем грамотной комбинацией пилингов. Пилинги обладают активным противовоспалительным действием, нормализуют титр демодекса, убирают пораженную кожу естественным путем. Пилинги проникают глубоко и работают основательно. Самое главное понимать, что такие пилинги можно использовать для пациентов с розацеа. Существует много пилингов на эстетическом рынке, необходимо руководствоваться медицинским врачебным индивидуальным подходом, а не стереотипными стандартными схемами назначения.
При грамотном выполнении пилинговых лечебных систем, мы получаем уменьшение количества воспалительных элементов с дальнейшей их полной элиминацией (разрешением), уменьшение красноты кожи. Пациент отмечает, что проходит дискомфорт на коже лица, уменьшается сухость.
Применять пилинги в моновиде нельзя. Важно комбинировать применение пилинговых систем с инъекционной терапией. Глубокая увлажняющая терапия уменьшает чувствительность кожи к негативным факторам окружающей среды. Что значительно повышает и улучшает качество жизни наших пациентов.
Пациент перестает избыточно реагировать на солнце, алкоголь, стресс, гормональные перестройки. Становится уверенным, кожа выглядит чистой, здоровой без воспалительных элементов.
Применение лазерного лечения розацеа позволяет практически полностью убрать красноту кожи лица. Лазерная терапия оказывает выраженное противовоспалительное и осветляющее действие. Не стоит несвоевременно прибегать к лазерной деструкции сосудов. Важно предварительно провести полный курс патогенетического лечения и убрать все провоцирующие механизмы, которые приводят к хроническому, тяжелому, сложно поддающемуся лечению патологии сосудов и сальных желез.
Фармакотерапия розацеа
Розацеа — полиэтиологическое хроническое рецидивирующее заболевание (как правило, кожи лица), характеризующееся стадийным течением. Данное заболевание поражает пациентов в возрасте 30 лет и старше, преимущественно светлокожих. Несмотря на наличие много
Розацеа — полиэтиологическое хроническое рецидивирующее заболевание (как правило, кожи лица), характеризующееся стадийным течением.
Данное заболевание поражает пациентов в возрасте 30 лет и старше, преимущественно светлокожих.
Несмотря на наличие многочисленных работ отечественных и зарубежных исследователей, посвященных изучению розацеа, до настоящего времени этиология этого заболевания полностью не известна, а патогенез не до конца изучен.
К факторам возникновения розацеа относят обнаружение на коже клеща Demodex folliculorum, нарушение деятельности желудочно-кишечного тракта, эндокринной и нервной систем, изменение иммунного статуса, первичные патологические сосудистые реакции.
Долгое время Demodex folliсulorum считался основной причиной возникновения розацеа, пока в результате многочисленных исследований не появились новые данные о патогенезе заболевания. Тем не менее существует предположение о косвенном влиянии Demodex folliculorum на формирование розацеа. Однако возможность клинического выздоровления у больных розацеа при назначении терапии, не включающей акарицидные средства, свидетельствует о непричастности демодекса к возникновению розацеа. Вместе с тем благоприятная почва для жизнедеятельности и размножения клеща способствует ухудшению клинической картины заболевания, усиливая, в частности, различные субъективные ощущения.
Экзогенными причинами возникновения розацеа являются алиментарные (алкоголь, горячие напитки, пряные, копченые продукты), метеорологические факторы (солнечное излучение, высокая или низкая температура воздуха), наличие очагов хронической инфекции. Однако роль инсоляции в развитии розацеа до настоящего времени остается недостаточно изученной, так как в литературе описаны случаи наступления клинической ремиссии заболевания после длительного пребывания пациента под солнцем.
Определенный интерес в формировании розацеа представляет Helicobacter pylori, имеющий значение в возникновении язвенной болезни желудка и развитии розацеа у 67% больных. Появление приливов на коже лица связывают с активацией вазоактивных пептидов под воздействием Helicobacter рylori, накоплением токсинов, обладающих сосудорасширяющим эффектом.
Опубликованы данные о возникновении розацеа у женщин перед менструацией, во время беременности и климакса, что свидетельствует о значении функциональных нарушений в системе гипофиз-надпочечники- гонады. Безусловно, разнообразные эндокринопатии могут способствовать возникновению рецидивов розацеа, но патологию желез внутренней секреции нельзя рассматривать в качестве основной причины развития этого заболевания.
Показана роль вегетососудистой дистонии, астено-невротического синдрома. Существует версия, что преимущественная локализация высыпаний при розацеа над неактивной мускулатурой лица, по-видимому, связана с тем, что отек в этих участках не дренируется сокращениями мышц. В то же время расширенные кровеносные сосуды вмещают большее количество крови, способствуя гиперемии. О роли нарушений функциональной активности головного мозга свидетельствует нередкое сочетание розацеа и мигрени у женщин старше 45 лет.
Розацеа преимущественно отмечается на местах локализации себореи, однако количественного изменения секреции сальных желез не наблюдается.
В настоящее время существует несколько классификаций розацеа, предложенных разными авторами. В 1976 г. Е. И. Рыжкова разработала клинико-морфологическую классификацию розацеа, согласно которой выделяют четыре стадии:
Кистозная форма в настоящее время известна как гранулематозная, или люпоидная, розацеа.
Существует классификация, описанная J. Wilkin:
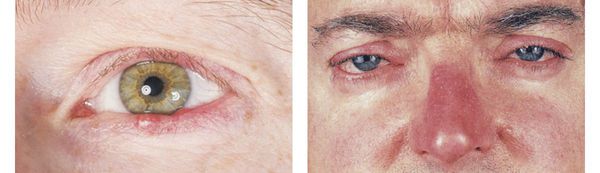
Особая форма — офтальморозацеа.
G. Plewig, T. Jansen, A. Kligman предложили классификацию с учетом последовательности стадий розацеа и атипичных вариантов заболевания.
Клиническим проявлением розацеа служат эпизодические приливы: розацеа-диатез.
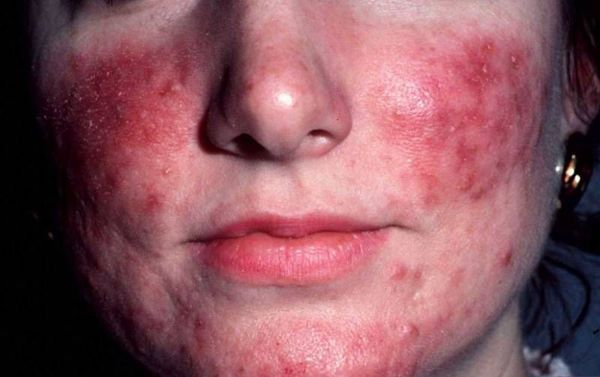
Стадия I: эритематозно-телеангиэктатическая (персистирующая умеренная эритема, единичные телеангиэктазии).
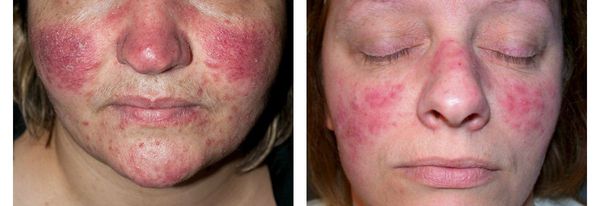
Стадия II: папуло-пустулезная (персистирующая эритема, телеангиэктазии, папулы, пустулы).
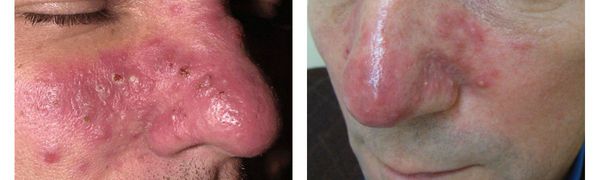
Стадия III: пустулезно-узловатая (персистирующая эритема, многочисленные телеангиэктазии, папулы, пустулы и отечные узлы).
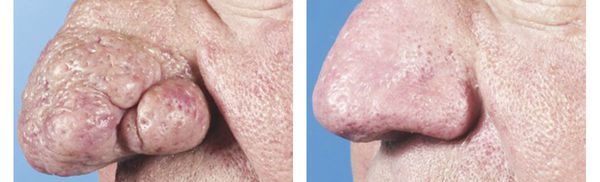
Особые формы розацеа: стероидная; гранулематозная, или люпоидная; грамнегативная розацеа; конглобатная; фульминантная; розацеа с солидным персистирующим отеком; офтальморозацеа; ринофима и «фимы» других локализаций: гнатофима (подбородок), метафима (область лба), отофима (ухо), блефарофима (веки).
Начальные признаки заболевания характеризуются преходящей эритемой, преимущественно центральной зоны лица. Возникают субъективные ощущения в виде покалывания, зуда, жжения. В дальнейшем на фоне стойкой застойной эритемы появляются умеренная инфильтрация и капиллярные телеангиэктазии. Возникает зуд, появление которого нередко связывают с увеличением численности популяции клеща Demodex folliculorum. Транзиторная эритема с течением времени прогрессирует, становится постоянной, приобретает синюшно-застойный оттенок и распространяется на лицо и шею.
При переходе в папулезную стадию на фоне эритемы возникают изолированные или сгруппированные воспалительные розово-красные папулы диаметром до 3–5 мм, плотноэластической консистенции, не склонные к слиянию. Локализуются на щеках, лбу, подбородке, иногда над верхней губой.
При дальнейшем прогрессировании заболевания появляются папуло-пустулы, пустулы до 1–5 мм в диаметре. Элементы склонны к группировке в области носа, носогубных складок, подбородка. Высыпания могут переходить на переднюю поверхность шеи, груди.
Под действием повышенного содержания андрогенов развивается гиперпродукция кожного сала, завершаясь гиперплазией сальных желез. Формирующийся фиброз соединительной ткани ухудшает крово- и лимфообращение, появляется пастозность и отечность лица. Опухолевидные разрастания локализуются на носу, щеках, создавая обезображивающий эффект; формируется ринофима.
У 20–60% больных с розацеа в патологический процесс вовлекаются глаза. Пациенты жалуются на жжение, зуд, болезненность, слезотечение, светобоязнь. Диагностируют блефарит, халазион, конъюнктивит, ирит, иридоциклит, кератит.
В результате длительного нанесения высокоактивных кортикостероидных препаратов на кожу лица развивается стероидная розацеа. Кортикостероидная терапия папулезной розацеа способствует переходу ее в пустулезную и гранулематозную формы. Наиболее частыми побочными эффектами местной кортикостероидной терапии являются телеангиэктазии, атрофия, пигментация кожи, появление папул, пустул. Через 7–10 дней после последнего использования наружных кортикостероидных средств может возникнуть синдром «отмены», т. е. наступает резкое обострение кожного процесса — появляются гиперемия и отечность лица, папулы, пустулы.
Розацеа необходимо дифференцировать с периоральным дерматитом, себорейным дерматитом, синдромом Хабера, вульгарными угрями, красной зернистостью носа, туберкулезной волчанкой, «ознобленной волчанкой» Бенье–Тенессона.
Выбор тактики лечения зависит от клинической формы заболевания, тяжести, длительности течения, переносимости препаратов, наличия сопутствующей соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
В комплексной терапии большое внимание уделяют режиму питания. Больным рекомендуют ограничить потребление животных жиров, копченостей, экстрактивных веществ, алкоголя, острой, горячей пищи. Больные не должны длительное время находиться в помещении с высокой температурой воздуха, следует избегать инсоляции.
Перед лечением рекомендуется провести клинико-лабораторное обследование, выяснить причину возникновения данного заболевания, факторы риска.
Лабораторные исследования включают: общий анализ крови, биохимический анализ крови (определение общего билирубина и его фракций, триглицеридов, трансаминазы, холестерина, щелочной фосфотазы креатинина, глюкозы), выделение и идентификацию микробной флоры кожи с определением чувствительности к антибиотикам; бактериологическое исследование кишечной флоры, соскоб с кожи век и лица для идентификации Demodex folliculorum.
Терапия должна быть комплексной, проводить ее следует совместно с гастроэнтерологом, окулистом, гинекологом.
На начальной, эритематозной, стадии рекомендуется местное применение сосудосуживающих лечебных средств. Тактика лечения, направленная исключительно на купирование воспалительного процесса, недостаточна. Не менее важно предупреждение формирования новых элементов, так как в результате персистирующего воспаления на коже формируются стойкие косметические дефекты — телеангиэктазии, а также «фимы».
Пациентам с проблемной кожей, склонной к повышенному салоотделению, раздражению, для ежедневного очищения кожи лица рекомендуются специальные гели, лосьоны, обладающие кераторегулирующим, себорегулирующим и противовоспалительным действием.
Гель «Клинанс» очищает кожу, не нарушая ее гидролипидную пленку, смывается водой.
Препараты серии «Клерасил Ультра», такие как очищающий лосьон, гель для умывания, обладают противовоспалительным, антибактериальным, себоцидным действием. Гель для глубокого очищения отшелушивает омертвевшие клетки кожи, открывает поры, смягчает кожу.
Для ежедневного очищения и ухода за кожей используются средства серии «Сетафил» — гель и лосьон, наносимые 2–3 раза в сутки или по мере необходимости. Лосьон можно смывать водой или оставлять на коже.
Для уменьшения воспаления и снижения риска патологического рубцевания используют спрей с термальной водой Авен. На раздраженную кожу лица и контуры глаз рекомендуют наносить очищающий лосьон «Авен» для сверхчувствительной кожи. Пенящийся гель «Керакнил» для ежедневной гигиены кожи с тенденцией к развитию акне оказывает кераторегулирующее, бактерицидное, себорегулирующее, увлажняющее действие, не содержит мыла. Применяется утром и вечером.
На первой эритематозной стадии назначают холодные примочки с 1–2% раствором резорцина, некрепким чаем, 2% раствором борной кислоты, которые уменьшают субъективные ощущения зуда и жжения.
При наличии эритрокупероза, особенно с выраженными субъективными признаками, такими как зуд, ощущение дискомфорта и жжения, стянутости кожи, назначается «Дирозеаль» — лечебный крем от локальных покраснений с двойным (профилактическим и лечебным) действием. Он содержит комплекс взаимодополняющих активных веществ, которые активизируют клеточный обмен, утолщают поверхностные слои кожи и делают сетку кровеносных сосудов менее заметной; обладают противоотечным, улучшающим микроциркуляцию крови действием. Крем содержит пигменты зеленого цвета и оказывает маскирующее действие.
При пустулезной стадии применяют антибиотики группы тетрациклинов, макролиды.
Эритромициновую мазь (10000 ЕД/г) наносят 2 раза в сутки. Продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Комплекс «эритромицин — цинка ацетат дигидрат» оказывает противовоспалительное, антибактериальное, комедонолитическое действие. Выпускается в виде порошка в комплексе с растворителем и аппликатором для приготовления раствора для наружного применения. Наносят тонким слоем на пораженные участки кожи 2 раза в сутки; утром (до нанесения макияжа) и вечером (после умывания) в течение 10–12 нед. После высыхания раствор становится невидимым.
Азелаиновую кислоту в виде 15% геля, 20% крема наносят равномерно тонким слоем 2 раза в сутки на предварительно очищенные пораженные участки кожи. Выраженное улучшение наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин. В случае сильно выраженного раздражения кожи в первые недели лечения препарат рекомендовано применять 1 раз в сутки.
В комплекс лечебных препаратов входят витамины B6, C, P и др., десенсибилизирующие средства (тиосульфат натрия, антигистаминные препараты). Назначают также препараты группы ретиноидов, такие как третиноин (Ретин — А) в виде крема или лосьона, которые равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки. Курс лечения — 4–6 нед. Могут развиться побочные эффекты в виде сухости, гиперемии, отечности, гипер- или гипопигментации, фотосенсибилизации.
Адапален является метаболитом ретиноида. Оказывает противовоспалительное действие, обладает комедонолитической активностью, нормализует процессы кератинизации и дифференциации эпидермиса. 0,1% крем или гель равномерно, не втирая, наносят на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед, стойкое улучшение — через 3 мес применения. Побочные эффекты заключаются в гиперемии и шелушении кожи. Не рекомендуется использовать во время беременности и в период кормления грудью. Следует избегать попадания в глаза и на губы, не подвергаться инсоляции; не рекомендуется применять косметические препараты с подсушивающим или раздражающим эффектом (в том числе духи, этанолсодержащие средства). Терапию начинают с геля, а при чувствительной и сухой коже назначают крем, содержащий увлажняющие компоненты.
Ретиноевая мазь 0,05% и 0,1% обладает дерматопротекторным, противосеборейным, противовоспалительным, иммуномодулирующим свойствами. Тормозит гиперпролиферацию эпителия выводных протоков сальных желез, снижает образование кожного сала, облегчает его эвакуацию, уменьшает воспалительную реакцию вокруг желез и усиливает процессы регенерации в коже. Однако мазь не следует назначать больным, получающим другие препараты из группы ретиноидов. Действие мази ослабляется при одновременном назначении антибиотиков тетрациклиновой группы, а также местном применении глюкокортикостероидов.
Учитывая роль Demodex folliculorum в развитии заболевания, после исчезновения островоспалительных явлений следует перейти к лечению антипаразитарными (серно-дегтярными) пастами и мазями, постепенно повышая в них концентрацию серы и дегтя от 5 до 15%, мазью «Ям». Эту мазь следует накладывать в первый день на 15 мин, а затем удалять растительным маслом и смазывать кожу колд-кремом, который устраняет ощущение стянутости и дискомфорта, уменьшает раздражение, вызванное сухостью, восстанавливает гидролипидный баланс. В случае отсутствия ощущения жжения на следующий день увеличивают длительность аппликации на 5 мин и доводят до 1,5 ч. Затем постепенно сокращают это время ежедневно на 5 мин, до полной отмены мази.
С целью противодемодекозного воздействия также назначают 5–10% суспензию бензила бензоата или проводят курс лечения по методу Демьяновича (последовательная обработка кожи 60% раствором тиосульфата натрия, а через 15 мин — 6% раствором соляной кислоты).
Назначают производные нитроимидазола, которые усиливают защитные и регенераторные функции слизистой оболочки желудка и кишечника. Препараты обладают бактериостатическим действием в отношении облигатных анаэробных бактерий, антипаразитарным действием в отношении Demodex folliculorum. Однако метронидазол может иммобилизовать трепонемы, что приводит к ложноположительному TPI-тесту (тесту Нельсона). На фоне терапии препаратом возможно получение ложных результатов при определении активности трансаминаз печени, уровней лактатдегидрогеназы, триглицеридов и глюкозы в плазме крови. Одновременно назначают 1% крем или 1% гель, содержащие метронидазол (Метрогил). Наносят на кожу тонким слоем 2 раза в сутки (утром и вечером) в течение 3–6 нед. Следует избегать попадания геля на слизистые оболочки, в том числе глаз (в состав входит спирт). С осторожностью назначают лицам с гиперчувствительностью к солнечному свету и склонностью к фотоаллергическим и фототоксическим реакциям (во время лечения исключено солнечное облучение). Противопоказано применение в I триместре беременности. На период лечения следует прекратить кормление грудью.
«Розамет» — крем, содержащий 10 мг метронидазола, хорошо зарекомендовал себя как эффективное средство для местного лечения розацеа и периорального дерматита. Благодаря легкой кремовой основе хорошо проникает в кожу, достаточно долго смягчает и увлажняет ее. Препарат наносят 1–2 раза в день тонким слоем после стихания острых воспалительных явлений в очагах поражения. При блефарите «Розамет» наносят на кожу верхних и нижних век 1 раз на ночь. Уже после 3–4 нед регулярного применения происходит значительное уменьшение отека, слезотечения, количества экссудата в уголках глаз.
Возможно также назначение комбинированной терапии, включающей изотретиноин и антиандрогенные лечебные средства (спиронолактон или ципротерон).
На фоне лечения возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносить его следует на очищенную кожу утром и/или вечером.
При сверхчувствительной коже для восстановления комфорта используются специально разработанные средства: крем «Авен для сверхчувствительной кожи», в состав которого входят термальная вода Авен, белый вазелин, полиолы, сквален растительного происхождения за счет которых устраняется раздражение, восстанавливается защитная функция кожи. Крем наносится на очищенную кожу лица 2 раза в день. Успокаивающий крем для гиперреактивной кожи «Толеранс Экстрем» моментально придает ощущение комфорта, уменьшает реактивность кожи, снимает раздражение, улучшает переносимость медикаментозного лечения. Производится в стерильных условиях в соответствии с нормами производства инъекционных препаратов. Выпускается в герметичной упаковке в стерильных мини-дозах, без отдушек, консервантов, поверхностно-активных веществ. В состав крема входят: термальная вода Авен, масло картама, глицерин, жидкий парафин, полимер силикона, диоксид титана, рН = 6.
Для ежедневного ухода и защиты при эритрозе, куперозе и склонности к покраснениям назначают «Антиружер» — крем или эмульсию от покраснений. «Розалиак» — увлажняющее корректирующее средство без парфюмерных отдушек для кожи, склонной к покраснениям.
«Сенсибио AR» – крем, содержащий противовоспалительные и восстанавливающие компоненты, препятствующие появлению покраснений и устраняющие ощущение жара уже при первом нанесении.
«Сенсибио AR» можно рекомендовать в качестве монотерапии или в сочетании с другими методами лечения (лазер, электрокоагуляция или циклины, метронидазол). Крем рекомендовано наносить утром и/или вечером на тщательно очищенную кожу.
Эти средства особенно показаны пациентам в период повышенной чувствительности кожи к внешним раздражителям, после хирургических вмешательств.
Физиотерапевтические методы ускоряют разрешение воспалительных элементов розацеа.
Применяют также методы деструкции телеангиэктазий: электрофорез хлорохина или эпинефрина на очаги поражения ежедневно или через день, курс — 12–15 процедур (при эритемной стадии); криотерапия (криомассаж) — 2–3 раза в неделю, курс — 10 процедур; электрокоагуляция — от 20 до 100 процедур в зависимости от стадии и распространенности процесса; лазеротерапия.
Лечение ринофимы сводится, как правило, к хирургическому иссечению гипертрофированных тканей.
Для лечения вторичных послевоспалительных изменений кожи — гиперпигментаций, псевдоатрофий, рубцов — применяется микрокристаллическая дермабразия, проводимая 1 раз в неделю, курс — 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения. Поверхностные химические пилинги a-гидроксильными кислотами (30–70%; рН менее 3,5). Правильно выполненное кислотное шелушение кожи позволяет в большинстве случаев достичь положительных результатов. Вместе с тем, как и любая другая процедура, различные виды химического пилинга должны выполняться по строго определенному протоколу, с учетом типа кожи, ее чувствительности, показаний и противопоказаний. Нерациональное стремление к увеличению степени воздействия кислоты на кожу может привести не только к росту количества осложнений и нежелательных побочных реакций, но и снизить ее эффективность.
В качестве профилактики образования атрофических рубцов, образующихся после пустул, рекомендуется применение геля «Контрактубекс», оказывающего фибринолитическое, противовоспалительное, кератолитическое действие. Гель стимулирует клеточную регенерацию без гиперплазии, ингибирует пролиферацию келоидных фибробластов. Наносится 2–3 раза в сутки на рубцовую ткань. Курс лечения при свежих рубцах составляет в среднем 4 нед.
При нарушении целостности кожного покрова и при высоком риске вторичного инфицирования целесообразно назначать восстанавливающий крем «Сикальфат». Регенерирующий эффект препарата достигается за счет сукральфата, входящего в его состав, а цинк-медный комплекс обеспечивает антибактериальный эффект.
При нарушении целостности эпидермиса назначают «Эпителиаль А. Н.»-восстанавливающий крем, содержащий 0,2% гиалуроновую кислоту и обладающий активным регенерирующим действием на уровне эпидермиса и дермы.
Профилактика розацеа включает защиту от солнечных лучей, диету, тщательное очищение кожи, соблюдение температурного режима.
Солнцезащитные средства серии «Ангелиос» не содержат химических фильтров, не имеют запаха, прекрасно переносятся, адаптированы к каждому типу кожи, каждому фототипу в соответствии с получаемой дозой солнечной инсоляции.
При лечении пациентов с розацеа важен комплексный подход к назначению препаратов. Необходима продолжительная патогенетическая терапия на фоне базисного ухода.
А. Г. Пашинян, доктор медицинских наук
РГМУ, Москва