Что помогает при воспалении лимфоузлов в горле
Что такое шейный лимфаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Шейный лимфаденит — это увеличение лимфатических узлов в области шеи, вызванное воспалением.
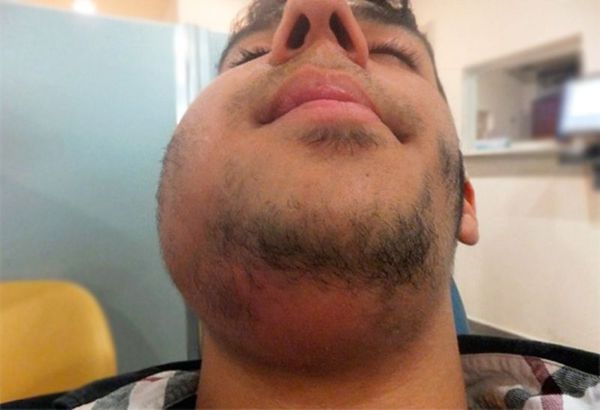
При остром лимфадените увеличенный лимфоузел становится плотным и болезненным, кожа воспалённой области краснеет, повышается местная температура и появляется слабость. При хроническом лимфадените других симптомов, кроме увеличения лимфоузла, может не быть.
Причины шейного лимфаденита
Лимфаденит может возникать из-за воспаления в зубочелюстной системе и ЛОР-органах. Реже его причиной становятся местные заболевания кожи, например фурункул, карбункул и нагноившаяся эпидермальная киста.
К развитию шейного лимфаденита могут приводить специфические и неспецифические возбудители. В первом случае лимфаденит сопровождает основное заболевание, особенности воспаления лимфоузлов напрямую зависят от возбудителя.
Во втором случае причиной становятся гнойные раны и воспалительные процессы, связанные с тканями зуба и периодонтом, например кариес, осложнённый периодонтитом. Клиническая картина от возбудителя при этом не зависит.
Возбудители специфического лимфаденита:
Возбудители неспецифического лимфаденита:
Симптомы шейного лимфаденита
Когда в организм проникают вирусы и бактерии, лимфатическая система реагирует на них одной из первых. Поэтому шейный лимфаденит может быть первым проявлением основного заболевания. Позже к нему присоединяются другие симптомы, характерные для туберкулёза, сифилиса, чумы, ВИЧ или других инфекций.
Симптомы острого лимфаденита
При остром серозном лимфадените:
Эти симптомы — повод немедленно обратиться за медицинской помощью.
При остром гнойном лимфадените клинические признаки более выражены. Возбудители воспаления и их токсины распространяются по организму и попадают в системный кровоток, поэтому интоксикация нарастает и симптомы усиливаются.
Симптомы острого гнойного лимфаденита:
На этой стадии лимфатический узел нагнаивается, но близлежащие ткани ещё не поражены. Без своевременной медицинской помощи воспаляются соседние лимфатические узлы и окружающие ткани и возникает осложнение лимфаденита — аденофлегмона.
Симптомы хронического лимфаденита
Хронический лимфаденит часто протекает без симптомов. При обострении основного заболевания, например тонзиллита или ринита, лимфоузел увеличен и причиняет умеренную боль пациенту.
Зачастую при излечении или стабилизации основного заболевания признаки лимфаденита тоже исчезают. Но иногда после нескольких обострений ткани лимфоузла разрастаются. Такой узел не болит, но увеличен. Из-за его поверхностного расположения пациенты часто самостоятельно обнаруживают изменение. Обычно они замечают, что под кожей на шее появился «перекатывающийся шарик». Это свойственно именно хроническому лимфадениту, так как лимфатический узел не сращён с окружающими тканями.
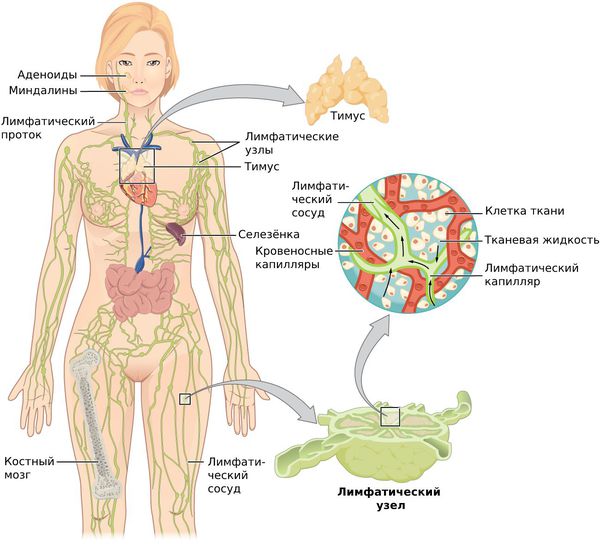
Патогенез шейного лимфаденита
Лимфатическая система — это сеть органов, сосудов и лимфатических узлов, расположенных по всему телу.
Функции лимфатической системы:
При воспалительных процессах, чаще гнойных, лимфа (бесцветная жидкость с большим количеством лимфоцитов) с бактериями и токсинами из очага поражения поступает в лимфатические узлы — небольшие структуры, которые фильтруют лимфатическую жидкость. Проходя сквозь них, лимфа обогащается лимфоцитами и антителами и очищается от инородных частиц: микробных тел, погибших и опухолевидных клеток, пылевых частиц. Они задерживаются и уничтожаются в лимфоузлах.
Проще говоря, лимфатические узлы выступают барьером, который не даёт инфекции распространяться по организму. Однако при слабом иммунитете и высокой патогенности микробов узел инфицируется и воспаляется. Он увеличивается и становится болезненным, но окружающие ткани в патологический процесс ещё не вовлечены. Затем воспаление нарастает, поражаются близлежащие ткани и симптомы интоксикации становятся более выраженными.
В дальнейшем лимфатический узел нагнаивается. Сперва гной находится внутри него и за пределы капсулы не распространяется. Без лечения пациент чувствует себя всё хуже, гноя в лимфатическом узле становится больше, затем капсула разрывается и гнойное содержимое проникает в окружающие ткани.
Классификация и стадии развития шейного лимфаденита
По типу возбудителя
Неспецифические (клиническая картина не зависит от возбудителя):
Специфические (лимфаденит сопровождает основное заболевание, его течение напрямую зависит от возбудителя):
По типу течения заболевания
По локализации входных ворот инфекции
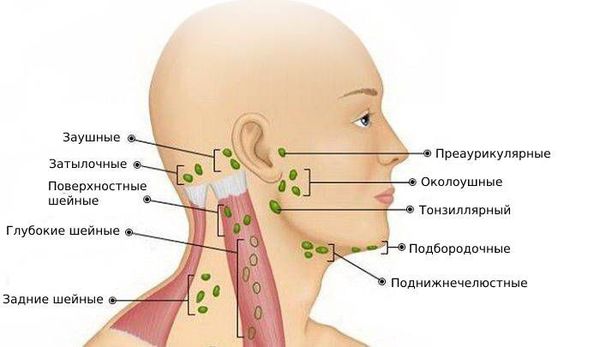
По расположению лимфоузлов
Стадии развития заболевания
На начальных стадиях ткани лимфатического узла могут либо полностью восстановиться, либо заболевание переходит в тяжёлую стадию или хроническую форму. Это зависит от характера и агрессивности возбудителя, состояния иммунитета и оказанной медицинской помощи.
При хроническом течении лимфаденита изменяется структура лимфатического узла, лимфоидная ткань разрастается, могут появиться очаги распада и некроза. В таком состоянии узел может находиться много лет, но при этом не беспокоить. Однако при снижении защитных сил организма хроническое воспаление может обостриться и возникнет гнойный процесс.
Осложнения шейного лимфаденита
При своевременном обращении к врачу неспецифический шейный лимфаденит полностью обратим. Если же визит к доктору откладывать, заниматься самолечением или игнорировать проблему, то часто развиваются осложнения.
Одно из них — аденофлегмона, или гнойное воспаление жировой клетчатки, окружающей поражённый лимфоузел. Симптомы аденофлегмоны:
Общее состояние пациента тяжёлое, ему требуется неотложная медицинская помощь.
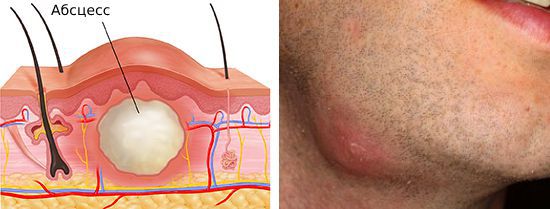
Более редкое осложнение — нагноение лимфатического узла с образованием абсцесса или флегмоны. Флегмона — острое разлитое гнойное воспаление клетчаточных пространств. В отличие от абсцесса она не имеет чётких границ.
Активное распространение инфекции в организме может приводить к тяжёлому общему осложнению — сепсису, при котором возбудитель попадает в кровь и может поразить любой орган. При сниженном иммунитете организм не справляется с инфекцией и пациент может погибнуть.
Если организм ослаблен и не может противостоять нагноению лимфатического узла, но ему удаётся не дать инфекции распространиться по организму, то очаг воспаления и здоровых тканей разграничивается. В результате образуется капсула, внутри которой накапливается гной. Со временем гноя становится больше, капсула разрывается и образуется свищевой ход, через который гной выходит наружу. Сформировавшийся свищевой ход после опорожнения абсцесса длительно заживает, и в итоге образуется грубая рубцовая ткань.
При абсцедирующем лимфадените и аденофлегмоне часто развивается тромбофлебит — опасное заболевание, при котором венозная стенка воспаляется, а в просвете сосуда образуется тромб. На фоне тромбофлебита может развиться другое серьёзное заболевание — энцефалит, или воспаление тканей головного мозга.
Диагностика шейного лимфаденита
Диагностические мероприятия при шейном лимфадените можно разделить на клинические, аппаратные и лабораторные.
Клиническое обследование
Сбор жалоб: пациент обычно отмечает боли в области поражённого лимфатического узла, признаки общей интоксикации организма и симптомы основного заболевания.
Изучение анамнеза: врач выясняет интенсивность, характер течения и время появления симптомов. Также он узнаёт о социально-бытовых условиях жизни пациента, иммунном статусе, наличии хронических и вирусных заболеваний.
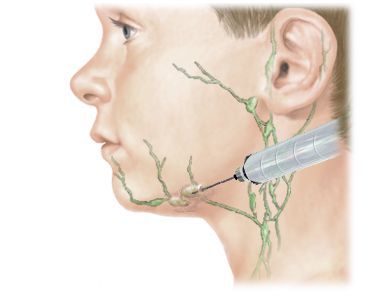
Клинический осмотр: оценивается симметричность лица и шеи, наличие отёчности и покраснения. Все шейные лимфатические узлы ощупываются с обеих сторон. Если выявлен изменённый лимфоузел, то врач описывает его форму, консистенцию, размер, поверхность, расположение, болезненность, подвижность при попытках смещения и состояние симметричного лимфоузла.
Все лимфатические узлы подразделяются на два вида:
Шейные лимфоузлы в основном относятся к поверхностным, лишь некоторые из них расположены под мышцами. Поверхностное расположение облегчает диагностику — зачастую воспалённый узел визуально заметен без дополнительных методов.
Аппаратные методы
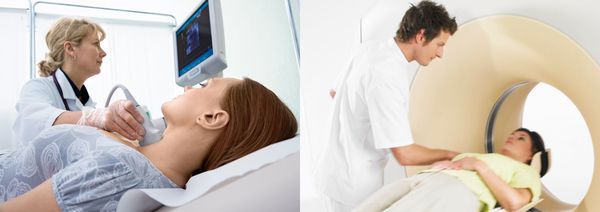
К ним относятся ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Ультразвуковая диагностика основана на способности звуковых волн отражаться от разных структур организма.
На УЗИ выявляют:
Метод компьютерной томографии использует рентгеновское излучение. При помощи аппарата КТ делаются послойные снимки, а компьютерная программа собирает их в трёхмерное изображение.
Компьютерная томография позволяет:
При проведении КТ черепа можно выявить причины заболевания, например воспаление в области внутреннего уха, в тканях, окружающих зуб, и в полости верхнечелюстной пазухи.
МРТ схожа с КТ, однако точнее и безопаснее, так как проводится без рентгеновского излучения.
Лабораторные методы
Дифференциальная диагностика
Лечение шейного лимфаденита
Устранение первичного очага инфекции
К шейному лимфадениту часто приводит острый или обострившийся периодонтит и осложнения запущенного кариеса, например острый гнойный периостит.
Если зуб можно сохранить, то корневые каналы очищают и пломбируют. Если восстановить зуб невозможно, то его удаляют. При сформировавшемся гнойном очаге больной зуб лечат или удаляют, абсцесс вскрывают. Если шейный лимфаденит развился из-за заболевания ЛОР-органов, также следует устранить очаг острого воспаления.
Медикаментозная терапия
Физиотерапевтическое лечение
Физиотерапевтические методы применяют в России для уменьшения сроков медикаментозного лечения, однако научно обоснованных доказательств их эффективности недостаточно.
Хирургическое вмешательство
Вскрытие гнойного очага показано при гнойной форме лимфаденита и аденофлегмоне. В зависимости от размеров очага операция проводится под местной или общей анестезией. При хирургическом вмешательстве гнойное содержимое и ткани распавшегося лимфатического узла удаляются.
После хирургической обработки в рану помещают дренаж, который обеспечивает отток гноя и не даёт краям раны срастаться. Затем рану обрабатывают, обновляют её края и ушивают.
Дезинтоксикационная терапия
Диета
Рекомендовано сбалансировано питаться и потреблять достаточно витаминов, макро- и микроэлементов.
Особенности лечения лимфаденита
Лечение шейного лимфаденита напрямую зависит от стадии и формы заболевания.
При остром серозном лимфадените особое внимание уделяется первичному очагу воспаления: воспалительным заболеваниям зубов, полости рта и ЛОР-органов. Если первичный воспалительный процесс остановить на ранних стадиях, то симптомы острого серозного лимфаденита также становятся менее выраженными.
При развитии гнойной формы устраняют первичный очаг, вскрывают гнойник и удаляют ткани распавшегося лимфоузла. Пациент обычно находится в больнице под круглосуточным наблюдением. Проводятся ежедневные перевязки, назначают антибактериальную, противовоспалительную, антигистаминную и дезинтоксикационную терапию.
При хроническом гиперпластическом лимфадените поражённый лимфатический узел удаляют, лечение также проводится в больнице. Фрагменты тканей отправляют в лабораторию, обрабатывают и исследуют под микроскопом. Эта процедура позволяет исключить онкологическое заболевание и предупредить его развитие.
Прогноз. Профилактика
Прогноз благоприятный, если своевременно обратиться к врачу. Раннее лечение поможет предотвратить необратимые изменения лимфатического узла и сохранить его функции.
Для профилактики шейных лимфаденитов нужно раз в полгода посещать стоматолога.
Другие профилактические меры помогут укрепить иммунную систему и не допустить заражения.
Острые тонзиллофарингиты — взгляд инфекциониста
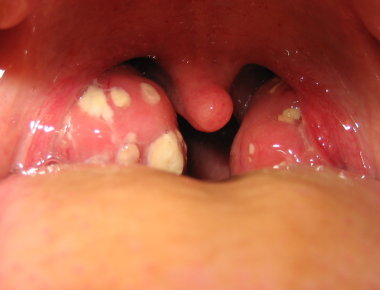
Рассмотрены подходы к терапии острых тонзиллофарингитов в зависимости от этиологии заболевания. Уделено внимание местным средствам лечения острых тонзиллофарингитов. Приведены клинические случаи.
Approaches to the therapy of acute tonsillopharyngitis, depending on the etiology of the disease, were considered. Special attention was paid to topical remedies for treatment of acute tonsillopharyngitis. Clinical cases were given.
Острые инфекции верхних дыхательных путей относятся к наиболее распространенным инфекционным заболеваниям человека. В 2017 г. общая заболеваемость острыми респираторными инфекциями (ОРИ) составила 21738,0 случаев заболевания на 100 тысяч человек, что на 0,2% больше, чем по данным за 2016 г. При этом 73,1% среди всех зарегистрированных случаев ОРИ приходится на детей в возрасте до 17 лет, у которых регистрируется 81056,75 случая на 100 тысяч населения — на каждые 5 детей приходится 4 случая заболевания [1].
Одним из ведущих клинических проявлений ОРИ является развитие воспалительного процесса в тканях глотки и миндалин, что в медицинской литературе описывается терминами «острый фарингит» и «тонзиллит». Общность этиологии и клинических проявлений острых тонзиллита и фарингита позволяет объединить оба термина в один — «острый тонзиллофарингит», который в настоящее время становится наиболее часто используемым в медицинском сообществе, несмотря на его отсутствие в Международной классификации болезней 10-го пересмотра (МКБ-10). Он более точно отражает распространенность воспалительных изменений глоточного кольца [2]. В этой связи согласно МКБ-10 классифицировать диагнозы острых тонзиллита и фарингита можно следующим образом:
В обсуждаемой в настоящее время Международной классификации болезней 11-го пересмотра сохраняется дифференциация диагнозов на острые тонзиллит и фарингит [4].
Наиболее частыми этиологическими факторами острых тонзиллофарингитов являются респираторные вирусы (аденовирус, вирус парагриппа, респираторно-синтициальный вирус, риновирус), вирусы герпеса (Эпштейна–Барр (ВЭБ), цитомегаловирус), энтеровирусы (вирусы Коксаки). К значимым бактериальным возбудителям относится бета-гемолитический стрептококк группы А (БГСА). Однако определенное место в этиологической структуре острых тонзиллофарингитов занимают стрептококки других групп (С, G), пневмококк, Mycoplasma pneumonia и Chlamydophila pneumoniae [5].
Фарингоскопическая классификация острых тонзиллофарингитов Б. С. Преображенского сохраняет свою актуальность при описании status loсalis и включает в себя катаральную, фолликулярную, лакунарную, фибринозную, герпетическую, флегмонозную (интратонзиллярный абсцесс), язвенно-некротическую и смешанную формы [6].
Острые тонзиллофарингиты могут быть самостоятельным заболеванием (первичные) или клиническим проявлением других заболеваний — инфекционных (скарлатина, дифтерия и т. д.), гематологических (агранулоцитоз, гемобластоз) [7, 8].
Общность клинических проявлений острых тонзиллофарингитов различной этиологии (боль в горле, лихорадка, симптомы интоксикации, реакция регионарных лимфатических узлов) в дебюте заболевания нередко создает определенные диагностические трудности. Данный факт наглядно демонстрирует клинический пример 1.
Клинический пример 1
Пациентка (В.О.В., 16 лет) поступила в инфекционное отделение 31 июля 2016 г. с направляющим диагнозом «острый тонзиллит неуточненный, левосторонний подчелюстной лимфаденит» и жалобами на повышение температуры тела, боль в горле, вялость, слабость.
Anamnesis morbi. Острое начало заболевания за сутки до поступления в стационар с повышения температуры до 39,6 °С, появления вялости, слабости, болей в горле, отека подкожно-жировой клетчатки лица и шеи слева.
Status praesens. Состояние при поступлении тяжелое. Выраженный интоксикационный синдром. Температура тела 39,1 °С. Выраженный двухсторонний отек лица и шеи, безболезненный при пальпации, тестоватой консистенции, в течение 2 суток спустившийся на верхнюю часть грудной клетки. Тоны сердца несколько приглушены, ритмичные. ЧСС 94 уд./мин, АД 110/60 мм рт. ст. В легких дыхание везикулярное, проводится во все отделы. Хрипов нет. ЧДД 20 в минуту. Живот мягкий, доступен глубокой пальпации, безболезненный. Печень у края реберной дуги по среднеключичной линии, безболезненная. Селезенка не пальпируется. Моча светлая. Стул в отделении оформленный.
Status localis. Односторонние налеты на миндалинах пленчатого характера серовато-белесоватого цвета, при отделении не дающие кровоточащую поверхность, клинические признаки острого фарингита (рис. 1). Гипертрофический гингивит (рис. 2).
Лабораторное обследование при поступлении: гемоглобин 159 г/л, лейкоциты 16,4 × 10 9 /мл, лейкоцитарная формула: метамиелоциты 1%, п/я 21%, с/я 60%, моноциты 2%, лимфоциты 15%, эозинофилы 1%, СОЭ 24 мм/час.
Детальный анализ эпидемиологического анамнеза — пациент доставлен из очага массового падежа скота (олени), за 3–5 дней до заболевания со слов больной «вытягивала зубами жилы» из туши погибшего животного с целью приготовления нитей для шитья, а также проведенная этиологическая диагностика (исключение таких инфекционных заболеваний, как дифтерия, туляремия, обнаружение методом ПЦР антигена Bacillus anthracis (мазок со слизистых полости рта)) позволили поставить диагноз: «сибирская язва, орофарингеальная форма, тяжелая форма».
Наиболее часто этиологическими факторами острых тонзиллофарингитов являются вирусы: вирус Эпштейна–Барр, респираторно-синцитиальный вирус, вирусы Коксаки, аденовирусы, герпесвирусы [9].
Клиническая картина вирусных острых тонзиллофарингитов характеризуется непатогномоничными общими симптомами: лихорадка (от субфебрильной до гипертермии), интоксикационным синдромом (общая слабость, головная боль, снижение аппетита и др.), болью в горле, увеличением шейных лимфоузлов. В status localis отмечаются гиперемия зева, отечность миндалин. Отличительными особенностями клинической картины острых тонзиллофарингитов вирусной этиологии является наличие катарального синдрома, конъюнктивита и катаральный характер налетов на миндалинах [10].
ВЭБ-инфекция является одной из наиболее значимых в этиологической структуре острых тонзиллофарингитов, особенно у детей и лиц молодого возраста. Особенности клинических проявлений данной инфекции наглядно демонстрирует клинический пример 2.
Клинический пример 2
Пациент (В.А.А., 6 лет, пол мужской) поступает с жалобами на повышение температуры тела до 39,8 °С, боль в горле и при глотании, слабость, выраженное затруднение носового дыхания. На фоне лихорадки отмечались кратковременные судороги, сопровождавшиеся развитием спутанного сознания.
Anamnesis vitae. Ребенок от первой беременности, протекавшей без патологии. Первых срочных родов. Родился доношенный массой тела 3150 г. Грудное вскармливание продолжалось до 8 месяцев. Отклонений в темпах роста и развития зафиксировано не было. Перенесенные заболевания: острые респираторные инфекции (2–3 раза в год). На учете у специалистов не состоит.
Anamnesis morbi. Заболел остро за сутки до поступления с появления слабости, снижения аппетита, повышения температуры тела до 38,0 °С. В течение суток лихорадка возросла, снижалась незначительно при назначении НПВС, присоединились боли в горле, затруднение носового дыхания. Осмотрен участковым врачом, обнаружены налеты на миндалинах фибринового характера, выраженная лимфаденопатия шейных лимфоузлов, увеличение подмышечных и паховых лимфоузлов. На догоспитальном этапе назначен амоксициллин с клавулановой кислотой. Доставлен в стационар в связи с развитием фебрильных судорог.
Status praesens. Состояние ребенка при поступлении средней тяжести. Отмечается выраженная слабость, вялость. Температура тела 39,5 °С, ЧСС 118 уд./мин, АД 100/60 мм рт. ст., ЧДД 24 в минуту. Кожные покровы умеренной бледности, влажность удовлетворительная, сыпи нет. Носовое дыхание значительно затруднено, отделяемого из носа нет. Зев гиперемирован, миндалины увеличены, смыкаются, налеты нитевидные фибриновые. Лимфоузлы подчелюстные, передние шейные, подмышечные, паховые увеличены. Тоны сердца ясные, ритмичные. В легких дыхание проводится во все отделы. Хрипов нет. Живот мягкий, доступен глубокой пальпации, болезненный в мезогастрии. Печень у края реберной дуги по среднеключичной линии, безболезненная. Селезенка не пальпируется. Моча светлая. Стул в отделении однократно, оформленный.
Лабораторная этиологическая диагностика. ПЦР (кровь, мазок из ротоглотки) — обнаружены ВЭБ и вирус герпеса человека (ВГЧ) VI типа.
Диагноз: сочетанные ВЭБ и ВГЧ VI инфекции.
При Эпштейна–Барр острых тонзиллофарингитах, как и при тонзиллофарингитах другой этиологии, отмечается острое начало, фебрильная лихорадка, выраженный интоксикационный синдром. Отличительными особенностями являются наличие затруднения носового дыхания без отделяемого из носовых ходов за счет отека лимфоидной ткани, увеличение всех групп шейных лимфоузлов, поверхностный фибриновый налет на миндалинах, гепатоспленомегалия (которая развивается постепенно и в первые сутки заболевания может не определяться). При лабораторном обследовании могут быть лейкоцитоз или лейкопения, характерны лимфоцитоз, моноцитоз, однако наличие атипичных мононуклеаров диагностируется только у 83% больных и также может не определяться в дебюте инфекции. В приведенном выше клиническом примере участковым врачом в дебюте инфекции не было учтено наличие у пациента выраженной заложенности носа без отделяемого, лимфаденопатии и характерных изменений миндалин, что привело к необоснованному назначению антибактериальной терапии. Развитие у пациента судорожного синдрома можно объяснить сочетанным течением инфекций — ВЭБ и ВГЧ VI [11].
Энтеровирусные инфекции нередко становятся причиной обращения к врачу с жалобами на боли в горле, что требует проведения дифференциальной диагностики с острыми тонзиллофарингитами другой этиологии. Для энтеровирусной инфекции характерны острый подъем температуры тела до 39 °С и более, наличие дисфагии, болей в горле, повышенной саливации и поражение ЖКТ (боли в животе, тошнота, рвота, диарея). В status localis отмечаются характерные изменения — герпангина — проявляющиеся высыпаниями на передних дужках неба, миндалинах, язычке и задней стенке глотки в виде мелких папул 1–2 мм с красным венчиком, трансформирующиеся в несливающиеся между собой везикулы с прозрачным содержимым, которые в течение 24–48 ч вскрываются с образованием эрозий. Данная инфекция более характерна для детей раннего возраста [12].
Наличие сыпи на коже и слизистых оболочках у пациента требует исключения таких инфекционных заболеваний, как корь, скарлатина, краснуха, при которых одним из клинических проявлений является острый тонзиллофарингит [13].
Среди бактериальных инфекций в этиологии острых тонзиллофарингитов наиболее значимыми являются вызванные БГСА [2].
Клиническими особенностями БГСА острого тонзиллофарингита (БГСА-ТФ) являются острое начало с лихорадкой и головной болью, выраженная боль в горле, яркая гиперемия миндалин и задней стенки глотки, на миндалинах отмечаются гнойные налеты на фоне отечности миндалин и язычка. Не характерны для данной инфекции наличие ринита, кашля, симптомов ларингита, конъюнктивита, стоматита, диареи [10].
Верификация БГСА-ТФ важна в дебюте инфекции, так как диктует необходимость решения вопроса назначения системной антибактериальной терапии, важность своевременного назначения которой демонстрирует клинический пример 3.
Клинический пример 3
Пациент (4 года, пол женский) поступает с жалобами на гиперкинезы, статокоординационные нарушения.
Anamnesis vitae. Ребенок от первой беременности, протекавшей без патологии. Первых срочных родов. Родилась доношенной. Искусственное вскармливание с возраста 1 месяц (адаптированная молочная смесь). Рост и развитие соответствовали возрасту. На учете у специалистов не состоит.
Anamnesis morbi. Со слов родителей, за 3 недели до появления настоящих жалоб ребенок перенес острый тонзиллофарингит. За медицинской помощью не обращались. Этиологическая диагностика не осуществлялась. Системная антибактериальная терапия не проводилась. В лечении использовались средства фитотерапии и симптоматические лекарственные средства.
Status praesens. Состояние ребенка при поступлении средней тяжести. Отмечаются умеренные слабость, вялость. Температура тела 37,0 °С, ЧСС 100 уд./мин, АД 90/60 мм рт. ст, ЧДД 24 в минуту. Кожные покровы обычного цвета, влажность удовлетворительная, сыпи нет. Носовое дыхание свободное, отделяемого из носа нет. Миндалины не увеличены, налетов нет. Видимые слизистые полости рта без патологии. Язык: чистый, налетов нет. Лимфоузлы подчелюстные незначительно увеличены, безболезненны при пальпации, не спаяны между собой и окружающими тканями; передние шейные, подмышечные, паховые лимфоузлы не увеличены. Тоны сердца ясные, звучные, ритмичные. В легких дыхание везикулярное, проводится во все отделы, хрипов нет. Живот мягкий, доступен глубокой пальпации, безболезненный. Печень не увеличена, безболезненная при пальпации. Селезенка не пальпируется. У ребенка отмечается избыточная масса тела (87-й процентиль). Моча светлая. Стул оформленный (со слов родителей).
В неврологическом статусе: сознание ясное. Менингеальные симптомы отсутствуют. При одевании, приеме пищи, игре и ходьбе у ребенка отмечаются хаотичные, непроизвольные, не стереотипные, нерегулярные, быстрые движения, захватывающие преимущественно проксимальные отделы конечностей, затрудняющие координацию действий пациента, усиливающиеся во время эмоционального напряжения. Неустойчивость в пробе Ромберга. Выполнение пальце-носовой и пяточно-коленной проб затруднено из-за гиперкинезов. Болевая, температурная, тактильная, проприоцептивная чувствительность не нарушена. Рефлексы снижены и неравномерны, наблюдается положительный симптом Гордона-2 (при вызывании коленного рефлекса наблюдается более продолжительное, чем у здорового, разгибание голени).
Лабораторная диагностика: повышение титров антистрептолизина-О (280 ЕД/мл, норма до 100 ЕД/мл), СОЭ (22 мм/ч), С-реактивного белка (10 мг/л), лейкоцитоз (19 × 10 9 /л).
Диагноз: «Ревматическая хорея без вовлечения сердца (I02.9). Избыточная масса тела, конституционально-алиментарная форма».
Развитие постинфекционной ревматической хореи у данного пациента было связано с отсутствием этиотропной терапии острого тонзиллофарингита, вызванного БГСА, что подчеркивает значимость ранней диагностики данной инфекции.
В этой связи можно использовать клинические и лабораторные методы верификации диагноза. Клинически ранее широко использовалась таблица Centor [14], однако ввиду низкой специфичности и чувствительности в настоящее время международным сообществом рекомендованы критерии W. J. McIsaac [15]. Согласно данной шкале оценивается наличие любого из следующих критериев:
Наличие каждого из симптомов соответствует 1 баллу, 3 и более баллов свидетельствуют о высокой вероятности БГС-ТФ. По мнению ряда авторов данная шкала у взрослых пациентов может помочь в принятии решения о назначении противомикробных препаратов, но не помогает в диагностике БГС-ТФ [2]. В этой связи актуальным для практического врача является возможность проведения лабораторной диагностики у постели больного, что можно реализовать с помощью стрептотеста [16].
При наличии локализованного безболезненного эрозивного образования, имеющего гладкую блестящую поверхность, ярко-красную окраску, округлую или овальную форму с невыраженным уплотнением у основания, необходимо исключать первичный период сифилиса. Лихорадочная реакция, интоксикационный синдром и реакция регионарных лимфатических узлов у таких больных могут отсутствовать.
Несмотря на то, что в 2017 г. в Российской Федерации случаев дифтерии зарегистрировано не было [1], рассматривая дифференциальную диагностику острых тонзиллофарингитов, необходимо исключать данную инфекцию, особенно учитывая текущую эпидемиологическую ситуацию в ряде стран [17]. Для дифтерии характерна лихорадка, выраженные симптомы интоксикации, наличие тахикардии, боль в горле при глотании. При осмотре определяются запах ацетона изо рта, значительное увеличение шейных лимфоузлов и отек подкожной клетчатки шеи. Миндалины гиперемированы, отечны, покрыты сероватыми, сливными, плохо снимающимися налетами, которые распространяются на небные дужки и мягкое небо, а при удалении оставляют кровоточащую поверхность [18].
При развитии острого тонзиллофарингита чрезвычайно важно провести дифференциальный диагноз между бактериальной, в первую очередь стрептококковой, и вирусной инфекцией. В случае развития последней системная антибактериальная терапия не показана, а при бактериальных тонзиллитах вопрос назначения антибактериальных препаратов решается индивидуально, в зависимости от вероятности риска инфекции, вызванной БГСА. В случае доказанной или с высокой долей вероятности подозреваемой стрептококковой этиологии острого тонзиллофарингита у детей необходимо назначать системную антибактериальную терапию [19].
Рекомендации Национального института охраны здоровья и совершенствования медицинской помощи Великобритании (National Institute of Health and Care Excellence, NICE) включают в себя показания к назначению антибактериальных препаратов в случае развития системной бактериальной инфекции, при наличии осложнений (перитонзиллярный абсцесс), а также в случае наличия сопутствующих заболеваний, повышающих риск развития осложнений [20].
Антибиотиками первого ряда при острых тонзиллофарингитах являются β-лактамные антибиотики: пенициллины и цефалоспорины, так как отличаются высокой чувствительностью к ним БГСА и отсутствием резистентности (табл.) [21].
В настоящее время БГСА являются этиологической причиной острых тонзиллофарингитов от 5% до 15% во взрослой популяции и 20–30% — у детей [22]. В большинстве случаев наблюдается острый тонзиллофарингит не-БГСА-этиологии. Наиболее распространенной является вирусная этиология острого тонзиллофарингита, по данным ряда авторов она составляет от 70% до 90% [23–26].
Зачастую врачи общей практики, терапевты, педиатры назначают системные антибиотики широкого спектра еще до получения результатов бактериологического исследования. На практике такая гипердиагностика приводит к избыточному назначению антибиотиков — до 98% случаев (!) [27].
Следует особо подчеркнуть, что назначение антибактериальных препаратов требует рационального подхода и обязательного проведения дифференциальной диагностики. Неадекватно подобранная терапия острого инфекционно-воспалительного процесса респираторного тракта приводит к дисбиозу верхних дыхательных путей, нарушению колонизационной резистентности биотопа, а в результате — к подавлению топического иммунитета, хронизации тонзиллитов и фарингитов, появлению очень трудных для лечения форм заболеваний [28]. Необоснованное применение системных антимикробных препаратов способствует развитию токсико-аллергических реакций, в частности при ВЭБ-инфекции, обусловливает рост числа антибиотикорезистентных штаммов и их распространение в популяции. Назначение системных антибиотиков всегда должно быть клинически оправданным и ограничено строгими медицинскими показаниями [29].
В случаях нестрептококковой этиологии острого тонзиллофарингита, а также при БГСА-инфекционных процессах комплексно с системной антибактериальной терапией возможно топическое применение антимикробных препаратов. Целью местной терапии является быстрое уменьшение выраженности болевого синдрома и других воспалительных явлений, а также профилактика вторичного инфицирования поврежденной слизистой оболочки.
В этой связи оправдано применение местной терапии в виде антисептических и антибактериальных средств для топического применения в полости рта и глотке [30].
Препараты для местной антимикробной терапии представлены на российском рынке в достаточно большом количестве и различных фармакологических формах (таблетки и леденцы для рассасывания, спреи, растворы для обработки слизистых).
Главными требованиями к наносимым на слизистую оболочку препаратам являются:
Действующими веществами в данных препаратах являются различные антисептические средства (грамицидин С, хлоргексидин, гексетидин, бензидамин, тимол и его производные, спирты, препараты йода и др.), в том числе в сочетании с местными анестетиками (лидокаин, тетракаин, ментол), препараты на основе растительного сырья (экстракт ромашки и др.), а также содержащие факторы неспецифической противоинфекционной защиты (лизоцим) и бактериальные лизаты. Каждая из лекарственных форм имеет свою терапевтическую нишу, однако практическому врачу необходимо учитывать токсичность некоторых соединений (например, хлоргексидина), что диктует необходимость активного контроля схем применения препаратов пациентами [31]. Также при выборе местной терапии необходимо учитывать риски развития аллергических реакций (препараты на основе растительного сырья и продуктов пчеловодства), раздражающего действия (средства, содержащие йод) [32, 33].
Значимым для практического здравоохранения является наличие у местных средств лечения острых тонзиллофарингитов бактерицидного действия и влияния на биопленки микроорганизмов. Одними из средств, отвечающих всем требованиям, предъявляемым к наносимым на слизистую оболочку препаратам, и эффективно справляющихся с микроорганизмами в составе биопленок, являются препараты серии Граммидин: Граммидин нео, Граммидин детский, Граммидин нео с анестетиком, Граммидин спрей и Граммидин спрей детский.
Действующими веществами являются грамицидин C и цетилпиридиния хлорид. Грамицидин С является пептидным антибиотиком тиротрициновой группы. Он был выделен в 1942 г. Г. Ф. Гаузе и М. Г. Бражниковой из штамма Bacillus brevis. Отличительной особенностью грамицидина С является циклическая структура белка, содержащая пять различных аминокислот. Спектр противомикробной активности включает грамположительные бактерии, в том числе стрептококки и стафилококки, некоторые грамотрицательные бактерии, грибковую микрофлору, а также возбудителей анаэробной инфекции. Микроорганизмы не развивают устойчивость к данному антибиотику [34, 35]. Механизм антибактериального действия грамицидина С заключается в образовании сети каналов в липидном бислое мембраны, что повышает проницаемость мембран микробной клетки и в конечном итоге приводит к ее гибели [36, 37].
Входящий в состав Граммидина цетилперидиния хлорид представляет собой катионовый сурфактант, оказывающий дестабилизирующее действие на мембраны микробной клетки. Для него доказано выраженное дестабилизирующее действие на биопленки патогенных микроорганизмов, что потенциирует антибактериальное действие грамицидина C. В исследованиях было показано, что обработка биопленки раствором цетилперидиния хлорида в концентрациях 0,05–0,5% приводит к гибели 90% бактерий и уменьшению толщины биопленки на 34,5–43,0% [38]. В Граммидин нео с анестетиком входит анестетик местного действия — оксибупрокаина гидрохлорид.
Таким образом, острые тонзиллофарингиты требуют от врача исключения целого спектра инфекционных заболеваний и дифференцированного в зависимости от этиологии подхода к терапии.
Литература
А. А. Плоскирева, доктор медицинских наук, профессор
ФБУН ЦНИИЭ Роспотребнадзора, Москва
Острые тонзиллофарингиты – взгляд инфекциониста/ А. А. Плоскирева
Для цитирования: Лечащий врач № 10/2018; Номера страниц в выпуске: 7-12
Теги: глотка, миндалины, воспаление, инфекция

.png)
_575.gif)