Что понижает фосфор в крови
Гипофосфатемия
Гипофосфатемия – это патологическое состояние, характеризующееся снижением концентрации в плазме крови неорганического фосфора ниже 0,9 ммоль/л. Причин гипофосфатемии может быть множество: недостаточное поступление с пищей, заболевания почек, околощитовидных желез и т.д. Основные клинические проявления включают мышечную слабость, вплоть до паралича, и расстройства высшей нервной деятельности в виде заторможенности, сонливости. Диагноз устанавливается на основании определения уровня фосфатов в крови. В качестве лечения проводится восполнение дефицита фосфатов и терапия основного заболевания.
Гипофосфатемия
Фосфор (P) является внутриклеточным анионом. Наряду с кальцием, P составляет минеральную основу костной ткани, необходим для синтеза молекул АТФ (главного «энергоносителя»), а также выполняет важную роль в поддержании кислотно-щелочного равновесия крови. В организм человека фосфор поступает с пищей. Его суточная потребность равняется 1000-1200 мг. Гипофосфатемия отмечается у 2% больных, находящихся в стационаре. Среди госпитализированных пациентов, страдающих алкоголизмом, это состояние встречается чаще (у 10%).
Причины гипофосфатемии
Гипофосфатемия, особенно, клинически значимая, в большинстве случаев развивается вследствие влияния множества факторов, т.е. является полиэтиологичной. Ниже представлены причины гиперфосфатемии, сгруппированные по механизму действия на различные этапы фосфорного обмена:
К более редким причинам гипофосфатемии можно отнести:
Патогенез
Падение концентрации неорганических фосфатов приводит к снижению образования молекул АТФ, в результате чего возникает гипоэнергетическое состояние. Наиболее неблагоприятный эффект это оказывает на органы с высокой энергетической потребностью – центральную нервную систему, скелетные мышцы и миокард. Гипофосфатемия вызывает стремительную деминерализацию костей, дисфункцию остеобластов.
При низком содержании P истощаются запасы 2,3-дифосфоглицерата в эритроцитах, из-за этого повышается сродство гемоглобина к кислороду и затруднение его передачи клеткам и тканям. Также вследствие дефицита внутриклеточного АТФ ухудшается пластичность эритроцитов, они становятся более чувствительными к повреждениям в капиллярном русле и могут подвергнуться гемолизу. При крайне выраженной гипофосфатемии происходит дисфункция тромбоцитов и лейкоцитов.
Классификация
По степени выраженности различают 2 вида гипофосфатемии:
По скорости развития различают острую и хроническую гипофосфатемию. Степень выраженности и острота состояния имеют важное значение для дифференциальной диагностики этиологического фактора.
Симптомы гипофосфатемии
Клиническая картина зависит от времени наступления и степени выраженности истощения запасов P в организме. Медленно развивающаяся хроническая гипофосфатемия зачастую протекает абсолютно бессимптомно. Иногда таких пациентов может беспокоить незначительная мышечная слабость, проявляющаяся при выполнении физических нагрузок.
При длительном течении могут присоединиться ноющие боли в костях. Яркая симптоматика присуща остро возникшей тяжелой гипофосфатемии. Мышечная слабость более выражена, даже обычные движения, такие как ходьба, затруднены. Из-за слабости диафрагмы наступает гипервентиляция (одышка), в дыхании начинает участвовать вспомогательная мускулатура.
Появляются расстройства ЦНС – заторможенность, сонливость, ухудшение концентрации внимания. У некоторых больных наблюдаются моторные дисфункции – нарушение координации движения, походки, тремор рук. Острые психические эпизоды у больных хроническим алкоголизмом (бред, слуховые, зрительные галлюцинации) напоминают таковые при алкогольном абстинентном синдроме.
Осложнения
Тяжелая острая гипофосфатемия вызывает большое число неблагоприятных последствий. Выраженное ослабление скелетной мускулатуры особенно пагубно сказывается на дыхании, у части больных развивается острая дыхательная недостаточность. Также вследствие миопатии затрудняется глотание, что увеличивает риск аспирационной пневмонии. Повышается судорожная активность головного мозга, возможны эпилептоподобные припадки.
Усугубляется нарушение сознания, вплоть до супора и впадения в коматозное состояние. Значительное снижение сократительной способности миокарда приводит к острой или застойной сердечной недостаточности. В редких случаях возможен рабдомиолиз. При хронической гипофосфатемии происходит остеомаляция, из-за чего часто возникает искривление костей, деформации конечностей и позвоночника, случаются патологические переломы.
Диагностика
Так как гипофосфатемия имеет широкий спектр этиологических факторов, то курацией пациентов с данным расстройством занимаются врачи различных специальностей. Чаще такие больные находятся под наблюдением нефрологов, эндокринологов, реаниматологов. Концентрация фосфора исследуется в сыворотке при биохимическом анализе.
Заподозрить данное состояние можно при общем осмотре пациента (О- или Х-образное искривление конечностей, гипервентиляция, ослабленный тонус мышц). Также на основе физикальных данных иногда удается предположить причину развития гипофосфатемии (гиперемия и телеангиэктазии на лице, желтушность кожи, слизистых, увеличение размеров печени при хроническом алкоголизме; кахексичный внешний вид при гиперпаратиреозе, особенно эктопическом).
Помощь в установлении причины оказывают анамнестические данные: прием лекарственных препаратов (диуретиков, антацидов), перенесенные хирургические операции. Для подтверждения диагноза и определения этиологического фактора назначается следующее обследование:
Лечение гипофосфатемии
Пациенты с умеренной бессимптомной формой этого состояния или с незначительными клиническими признаками могут проходить лечение амбулаторно. Больные с тяжелой острой гипофосфатемией подлежат обязательной госпитализации в стационар. ЛС, вызывающие снижение в крови уровня фосфатов, должны быть немедленно отменены и заменены на альтернативные препараты.
В терапии данного расстройства преследуют 2 главные цели: лечение основного заболевания, на фоне которого развилась гипофосфатемия (удаление паращитовидных желез при гиперпаратиреозе, коррекция алкалоза, назначение бикарбонатов и синдроме Фанкони и пр.) и восполнение фосфатного дефицита. Для выполнения последнего существуют следующие меры:
Прогноз и профилактика
Умеренная гипофосфатемия имеет благоприятный прогноз и никак не влияет на продолжительность жизни человека. Тяжелая и остро возникшая гипофосфатемия нередко может привести к летальному исходу. Нередко она определяет исход у больных, которые находятся в критическом состоянии. Чаще всего причиной смерти становятся дыхательная недостаточность вследствие паралича диафрагмы, сердечная недостаточность, нарушения ритма сердца, кома.
Первичная профилактика сводится к своевременной диагностике и лечению тех заболеваний и состояний, которые могут послужить фоном для развития гипофосфатемии. Также для предупреждения данного расстройства, рекомендуется регулярный мониторинг концентрации P у пациентов с хронической почечной недостаточностью, находящихся на заместительной почечной терапии (гемодиализ), и принимающих фосфатбиндеры.
Что понижает фосфор в крови
Фосфор – жизненно важный для человека микроэлемент, являющийся основной составляющей всех клеток организма. Он участвует в большинстве обменных процессов организма и необходим для формирования тканей (особенно нервной и костной).
Inorganic Phosphate, Phosphorus, Serum P, PO4, Phosphate.
Колориметрия с молибдатом аммония.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к иследованию?
Не принимать пищу в течение 2-3 часов перед исследованием, можно пить чистую негазированную воду.
Общая информация об исследовании
Фосфор – это минерал, находящийся в организме в виде органических и неорганических соединений. Термины «фосфор» и «фосфаты» взаимозаменяемы, когда говорится о проверке уровня вещества в организме, однако стоит учитывать, что подсчитывается количество неорганического фосфата.
Фосфор необходим организму для производства энергии, выполнения функций мышечной и нервной системы, а также для роста костей. Фосфаты, являясь своеобразным буфером, играют важную роль в поддержании кислотно-щелочного баланса.
Фосфор попадает в организм с пищей. Находясь в составе многих продуктов питания, он достаточно быстро всасывается в тонком кишечнике. Около 70-80 % фосфора в организме связано с кальцием, формируя каркас костей и зубов, 10 % находится в мышцах и около 1 % в нервной ткани. Оставшаяся часть содержится во всех клетках организма в качестве запаса энергии. В норме около 1 % всего фосфора находится в крови. Многие продукты питания (фасоль, горошек, орехи, злаки, растительные масла, яйца, говядина, курица, рыба) содержат значительное количество фосфатов. Стабильная концентрация фосфора поддерживается регуляцией процессов всасывания в кишечнике и выделения в почках. К тому же уровень фосфатов зависит от количества паратиреоидного гормона, кальция и витамина D.
К недостатку фосфора (гипофосфатемии) приводят расстройства кислотно-щелочного баланса, неполноценность питания, мальабсорбция, гиперкальциемия и нарушения, влияющие на процессы выделения в почках. Причиной избытка фосфора (гиперфосфатемии) может быть чрезмерное поступление минерала с пищей, гипокальциемия и поражение почек.
У людей с умеренным дефицитом этого минерала симптомы его недостаточности могут не проявляться. О сильной нехватке фосфора говорит мышечная слабость и спутанность сознания. Интересно, что признаки избытка фосфора похожи на симптомы недостаточности кальция: мышечные судороги, оцепенение, потеря сознания.
Фосфорный и кальциевый обмены тесно взаимосвязаны: при понижении концентрации кальция уровень фосфора повышается, повышенная концентрация одного электролита в плазме ведет к усиленному выделению почками с мочой другого. Многие факторы, увеличивающие содержание кальция, снижают уровень фосфора.
Для чего используется исследование?
Для диагностики различных патологических состояний, вызывающих нарушения фосфорно-кальциевого обмена, и контроля за их лечением (совместно с проверкой уровня кальция, паратиреоидного гормона и/или витамина D).
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Низкий уровень фосфора может быть вызван:
Высокий уровень фосфора (гиперфосфатемия) чаще всего связан с нарушением функции почек и уремией. Его причинами могут быть:
Что может влиять на результат?
Кто назначает исследование?
Терапевт, уролог, нефролог, эндокринолог, гастроэнтеролог, диетолог, гинеколог, педиатр.
Оценка приверженности диетическим ограничениям фосфатов в коррекции гиперфосфатемии у диализных больных

Оценена приверженность к низкофосфатной диете в повседневной жизни диализных больных. В исследование включено 102 пациента, находящихся на заместительной почечной терапии программным гемодиализом. По данным анкетирования проведен анализ соблюдения низкофо
Abstract. Hyperphosphatemia is an important and almost inevitable consequence of pronounced reduction of renal function. Epidemiological data clearly indicate that exceeding of recommended phosphate level in the blood is associated with increased morbidity and lethality. By this reason, hyperphosphatemia correction is the most important objective of therapy for dialysis patients. The adherence to a low-phosphate diet in the daily life of dialysis patients was evaluated. The study included 102 patients on renal replacement therapy with programmed hemodialysis. All the patients included in the study have listened to the course of lectures “Mineral bone disorders in patients on replacement renal therapy, and possibilities of low-phosphate diet as the first method of hyperphosphatemia correction. Attending physicians also regularly instructed patients on necessity of keeping diet which limits the products with high content of phosphorus in hyperphosphatemia. By the results of the survey, analysis of adherence to a low-phosphate diet by patients was performed. According to the data, hyperphosphatemia is observed in 45 (44.1%) patients, in 51 (50%) the phosphorus level was in the target range and in 6 (5.9%) phosphorus levels were found to be reduced. The assessment of phosphorus indicators was carried out depending on the methods of correction of hyperphosphatemia. The main causes of non-compliance of patients with low phosphate diets were identified. It was revealed that patients on renal replacement therapy with programmed hemodialysis do not stick to the low-phosphate diet to full extent.
Резюме. Гиперфосфатемия – важное и почти неизбежное следствие выраженного снижения функции почек. Эпидемиологические данные с очевидностью указывают на то, что превышение рекомендуемого уровня фосфатов в крови ассоциировано с повышенной заболеваемостью и летальностью. По этой причине коррекция гиперфосфатемии является важнейшей задачей терапии у пациентов на диализе.
Оценена приверженность к низкофосфатной диете в повседневной жизни диализных больных. В исследование включено 102 пациента, находящихся на заместительной почечной терапии программным гемодиализом. Все больные, участвующие в исследовании, прослушали курс лекций «Минерально-костные нарушения у пациентов, находящихся на заместительной почечной терапии, и возможности низкофосфатной диеты в качестве первого метода коррекции гиперфосфатемии». Также с пациентами регулярно проводились беседы лечащими врачами о необходимости соблюдения диеты с ограничением продуктов с высоким содержанием фосфора при гиперфосфатемии. По данным анкетирования проведен анализ соблюдения низкофосфатной диеты пациентами. Согласно полученным данным, у 45 (44,1%) обследуемых пациентов наблюдается гиперфосфатемия, у 51 (50%) – уровень фосфора находится в целевом диапазоне и у 6 (5,9%) выявлено снижение уровня фосфора. Проведена оценка показателей фосфора в зависимости от методов коррекции гиперфосфатемии.
По данным анкетирования проведен анализ соблюдения низкофосфатной диеты пациентами. Выявлены основные причины несоблюдения низкофосфатной диеты пациентами. Установлено, что пациенты, находящиеся на заместительной почечной терапии программным гемодиализом, не соблюдают низкофосфатную диету в полном объеме.
Нарушения минерального и костного метаболизма широко распространены у больных с хроническими заболеваниями почек (ХЗП). Большой объем данных указывает на то, что эти нарушения ассоциируются с увеличением заболеваемости и смертности [1].
Эта патология значимо ухудшает прогноз и встречается практически у всех больных в терминальной стадии. При хронической почечной недостаточности нарушаются все звенья регуляции фосфорно-кальциевого обмена, что в итоге вызывает не только минеральные, но и костные изменения и отложение депозитов фосфата кальция в различных органах и тканях. Максимальной выраженности минерально-костные нарушения достигают у больных на заместительной почечной терапии [2].
Важнейшей задачей терапии у пациентов на диализе является коррекция гиперфосфатемии. Фосфор в крови представлен двумя фракциями: органический (70%), содержащийся в эритроцитах, и неорганический фосфат (Pi), 80% которого при нормальных значениях pH представляет собой двухвалентный фосфат, а 20% — одновалентный. Не связанная с белком фильтруемая фракция Pi (85%) выводится из организма почками. Снижение скорости клубочковой фильтрации вызывает задержку Pi в организме и развитие гиперфосфатемии [2]. Также повышенная секреция паратиреоидного гормона (ПТГ) на фоне гипокальциемии приводит к стимуляции остеокластов, в результате чего высвобождается кальций и фосфор из кости во внеклеточную жидкость и дополнительно возрастает сывороточная концентрация фосфора.
Гиперфосфатемия — важное и почти неизбежное следствие выраженного снижения функции почек. Хотя проспективных исследований, демонстрирующих достоверное влияние снижения фосфатов на исходы лечения, не проводилось, эпидемиологические данные с очевидностью указывают на то, что превышение рекомендуемого уровня фосфатов в крови ассоциировано с повышенной заболеваемостью и летальностью. В большинстве крупных обсервационных исследований возрастание рисков начиналось при уровне фосфора, превышающем 1,6–1,8 ммоль/л [3]. Например, в исследовании G. Block у 40 538 американцев, находящихся на лечении гемодиализом, выявлена U-образная связь между исходным уровнем фосфора в сыворотке крови и риском смерти от любых причин. Увеличение уровня фосфора в сыворотке крови на 1 мг/дл сопровождалось повышением риска смерти от сердечно-сосудистых и любых других причин на 9% и 4% соответственно [4].
Самое серьезное осложнение гиперфосфатемии — кальцификация сосудов и сердца. Кальцификация сосудов может происходить в области как внутренней, так и средней (мышечной) оболочки артерий. В первом случае она способствует ускоренному развитию атеросклеротического процесса, который лежит в основе развития ишемической болезни сердца, инфаркта миокарда и инсульта. Во втором случае кальцификация повышает ригидность стенок артерий, вызывает увеличение скорости пульсовой волны и пульсового давления и в конечном итоге приводит к гипертрофии левого желудочка и сердечной недостаточности, а также способствует развитию коронарной недостаточности [3].
Доступные доказательства подтверждают зависимость между отклонениями уровня сывороточного фосфора в большую или меньшую сторону от границ нормального диапазона и неблагоприятными исходами, включая смертность. Следовательно, необходимо предупреждать гиперфосфатемию и поддерживать уровень фосфора сыворотки крови в пределах нормы [1].
Коррекция гиперфосфатемии требует, как правило, использования трех методов: ограничения фосфатов, интенсификации диализа, применения фосфат-связывающих препаратов [2].
Выбору продуктов питания с меньшим содержанием фосфатов следует уделить первостепенное внимание (табл.). Основные источники фосфатов — мясо, колбасные изделия, полуфабрикаты, молочные продукты (особенно молоко, сыр), бобовые, цельнозерновой хлеб. Кроме того, замороженные рыба, мясо, птица перед заморозкой обрабатываются фосфорными добавками для предотвращения потери белка при размораживании. Также фосфатов много в выпечке. Из напитков — больше всего фосфатов в коле. Еще одним существенным источником поступления фосфора в организм являются пищевые добавки, содержащие фосфаты, которые придают пище дополнительные вкусовые качества, сохраняют ее свежесть в течение длительного времени и включаются в состав самых разнообразных ежедневно потребляемых продуктов [10]. Однако у больных с ХЗП, получающих диализное лечение, необходимо ограничивать потребление фосфора, в то же время сохраняя адекватное потребление белка, что на практике очень непросто. Ввиду этого ограничения уровень потребляемого фосфора должен быть настолько низким, насколько это возможно при адекватном потреблении белка. Приемлемого уровня фосфора можно достичь, если на каждый 1 грамм потребляемого белка будет приходиться 10–12 мг фосфата. Среднее же количество фосфора на грамм белка варьирует от 12 до 16 мг. Поэтому, чтобы значимо ограничивать фосфор, следует рекомендовать источники белка с наименьшим количеством фосфора [1]. Так, например, фрукты и овощи содержат следы фосфатов. В таблице приведены примеры продуктов для включения в низкофосфатную диету.
Эффективность диетического ограничения фосфатов для контроля гиперфосфатемии при ХЗП была проанализирована в 19 исследованиях, включавших в общей сложности 2476 больных. Несмотря на относительно большое количество проспективных рандомизированных исследований, оценивающих ограничение фосфора в диете, в большинстве из них использовались диеты с ограничением белка и лишь косвенно ограничивалось потребление фосфора. Большая часть данных трудна для интерпретации также и потому, что в большинстве сообщений представлен анализ на основании «предписанной диеты», а не реально «потребляемой диеты» [1].
Это определило цель нашего исследования: оценить приверженность к низкофосфатной диете в повседневной жизни диализных больных.
Материалы и методы исследования
Представлены результаты обследования 102 пациентов в возрасте от 31 года до 80 лет. Из них 61 (59,8%) женщина и 41 (40,2%) мужчина. Средний возраст составил 60,5 [49,0; 67,0] лет. Средняя продолжительность диализной терапии — 12,0 [7,0; 17,0] месяцев. Гемодиализ проводился по стандартной схеме.
Критерии включения: пациенты, находящиеся на заместительной почечной терапии программным гемодиализом. Критерии исключения: пациенты, получающие терапию программным гемодиализом более 12 часов в неделю; нерегулярность посещения процедур гемодиализа пациентами, беременность, отказ пациента заполнять анкету.
Все больные, участвующие в исследовании, прослушали курс лекций «Минерально-костные нарушения у пациентов, находящихся на заместительной почечной терапии, и возможности низкофосфатной диеты в качестве первого метода коррекции гиперфосфатемии». Также с пациентами регулярно проводились беседы лечащими врачами о необходимости соблюдения диеты с ограничением продуктов с высоким содержанием фосфора при гиперфосфатемии.
Для данного исследования была составлена анкета. Все пациенты, участвующие в исследовании, самостоятельно заполнили эту анкету. Один из вопросов анкетирования — соблюдение низкофосфатной диеты в течение последних трех месяцев. Больным предлагалось выбрать ответ: соблюдал — не соблюдал. При несоблюдении низкофосфатной диеты пациенты указывали соответствующие причины. Также у каждого из них оценивалась терапия фосфат-связывающими препаратами.
В. С. Соснина 1
С. В. Мальчикова, доктор медицинских наук, профессор
ФГБОУ ВО Кировский ГМУ Минздрава России, Киров
Оценка приверженности диетическим ограничениям фосфатов в коррекции гиперфосфатемии у диализных больных/ В. С. Соснина, С. В. Мальчикова
Для цитирования: Лечащий врач № 6/2020; Номера страниц в выпуске: 48-51
Теги: гиперфосфатемия, гемодиализ, показатели фосфора, питание
Что такое гиперпаратиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., терапевта со стажем в 27 лет.
Определение болезни. Причины заболевания
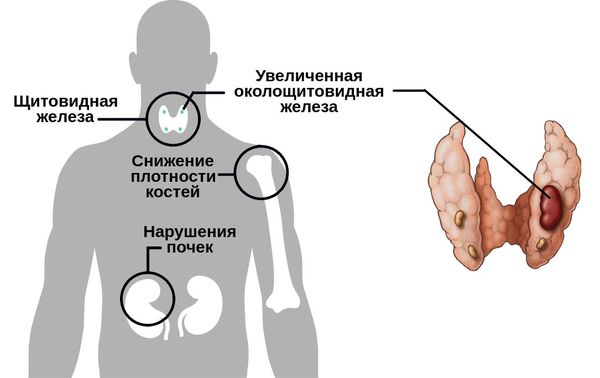
Гиперпаратиреоз — это эндокринное заболевание, развивающееся при чрезмерном количестве паратиреоидного гормона (паратгормона) в организме, который выделяется околощитовидными железами.
Существуют разные формы данного нарушения.
Первичный гиперпаратиреоз помимо нарушения околощитовидных желёз и избыточного выделения паратиреоидного гормона сопровождается верхне-нормальным или повышенным содержанием кальция в крови. Среди эндокринных заболеваний он встречается довольно часто: по распространённости эта форма гиперпаратиреоза находится на третьем месте после сахарного диабета и патологий щитовидной железы.
Ежегодная заболеваемость первичной формой составляет около 0,4–18,8% случаев на 10000 человек, а после 55 лет — до 2% случаев. [6] [12] У женщин эта патология возникает чаще, чем у мужчин — примерно 3:1. Преобладающее число случаев первичного гиперпаратиреоза у женщин приходится на первое десятилетия после менопаузы.
Первичный гиперпаратиреоз может быть как самостоятельным заболеванием, так и сочетаться с другими наследственными болезнями эндокринной системы. [1] [12] Он проявляется многосимптомным поражением различных органов и систем, что приводит к значительному снижению качества жизни с последующей инвалидизацией, а также к риску преждевременной смерти.
Причины возникновения связаны с развитием в одной или нескольких околощитовидных железах таких патологий, как:
В 5% случаев на возникновение первичного гиперпаратиреоза влияет наследственность.
При вторичном гиперпаратиреозе кроме общих клинических признаков заболевания отличается снижением кальция и повышением фосфора в крови. Эта форма болезни обычно развивается как реакция компенсации и сочетает в себе усиленный синтез паратгормона и изменения в паращитовидных железах. Как правило, обнаруживается при синдроме недостаточного всасывания кальция в тонком кишечнике, дефиците витамина D и хронической почечной недостаточности.
Третичный гиперпаратиреоз развивается в случае аденомы околощитовидной железы и повышенном выделении паратгормона в условиях длительного вторичного гиперпаратиреоза.
Псевдогиперпаратиреоз развиваться п ри других злокачественных опухолях, которые способны продуцировать вещество, похожее на паратгормон.
Симптомы гиперпаратиреоза
Гиперпаратиреоз протекает длительно и бессимптомно и может быть выявлен случайно во время обследования по поводу другого заболевания.
У пациентов с гиперпарат иреозом одновременно возникают симптомы поражения различных органов и систем: язва желудка, остеопорозные проявления, мочекаменная и желчнокаменная болезни и другие. При пальпации шеи в зоне паращитовидных желёз можно нащупать достаточно большую «аденому».
Развивается быстрая утомляемость при физической повседневной нагрузке, мышечная слабость, ноющая головная боль, затруднение при ходьбе (особенно во время подъёма по лестнице или при преодолении больших расстояний), формируется как бы переваливающаяся походка.
У большинства людей с гиперпаратиреозом нарушено восприятие и память, они эмоционально неуравновешенны, тревожны, депрессивны.
При опросе пациенты с подозрением на нарушение функции околощитовидных желёз обычно жалуются на:
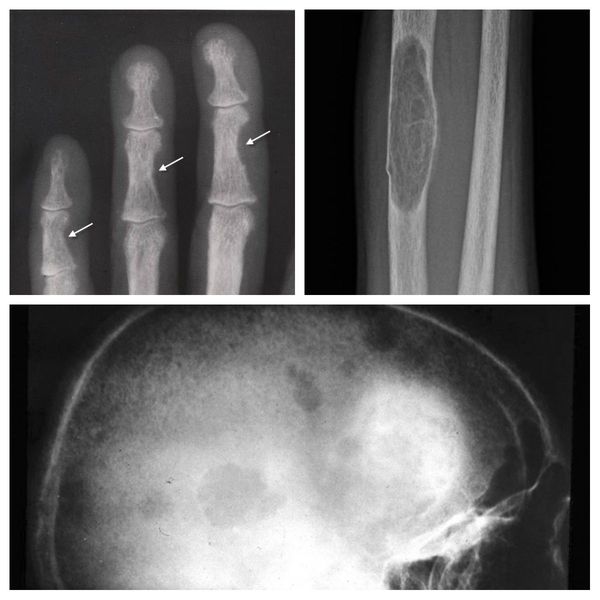
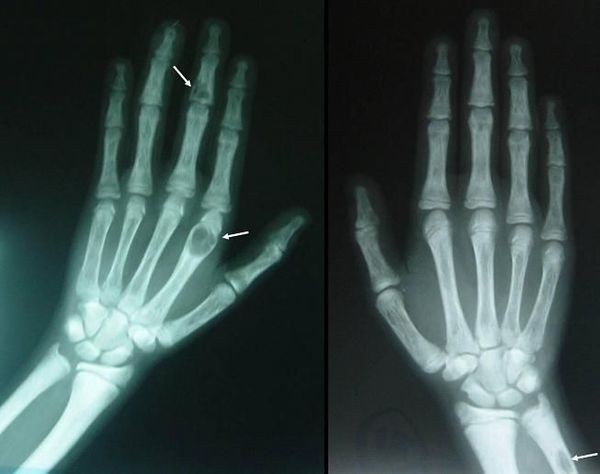
Если патологический процесс в костях продолжает развиваться, это может стать причиной расшатывания и выпадения здоровых зубов, а также деформации костей скелета, в связи с которой пациенты становятся ниже ростом. Возникающие переломы очень медленно восстанавливаются, часто с деформациями р ук и ног и образованием непрочных суставов. На конечностях появляются кальцинаты — результат отложения солей.
У женщин с повышенной функцией щитовидной железы в менопаузе риск костных осложнений возрастает.
В большинстве случаев первые проявления гиперпаратиреоза сопровождаются:
При развитии поражения сосудов в виде кальциноза и склероза нарушается питание тканей и органов, а повышенный уровень кальция в крови способствует развитию и ухудшению ишемической болезни сердца.
Гиперпаратиреоз с нехарактерными симптомами и постепенным началом часто сопровождается:
Патогенез гиперпаратиреоза
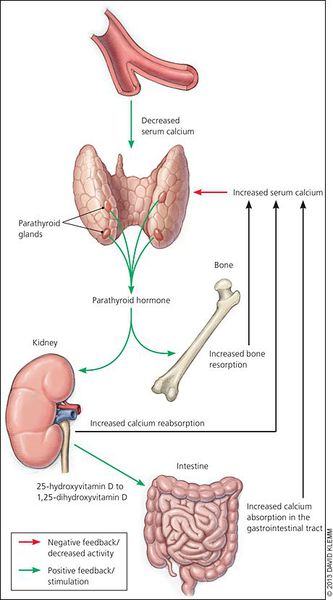
Кальций является важным компонентом, который влияет на прочность костей и обменные процессы в организме. В норме уровень кальция, а также фосфора поддерживает паратгормон, выделяемый околощитовидными железами.
При аденоме или ином нарушении этих желёз взаимосвязь кальция и паратгормона нарушается: если раньше повышенное содержания кальция сдерживало уровень паратгормона, то теперь развивается дефект рецепторов, чувствительных к кальцию, которые расположены на поверхности главных клеток паращитовидных желёз.
В связи с этим в организме происходит ряд нарушений:
При избытке паратгормона усиливается выведение из костной ткани кальция и фосфора. Клинически это проявляется изменениями в костях: их искривлением и размягчением, возникновением переломов. При этом уровень кальция в костях снижается, а его уровень в крови заметно увеличивается, т. е. возникает гиперкальциемия. Она проявляется мышечной слабостью, избыточным выделением минералов с мочой при усиленном мочеиспускании и постоянной жаждой, что приводит к почечнокаменной болезни и нефрокальцинозу — накоплению и отложению солей кальция в главной ткани почек. Также избыток кальция в крови становится причиной нарушения тонуса сосудов и возникновения артериальной гипертензии. [1] [12]
У пациентов с первичным гиперпаратиреозом часто наблюдается острая нехватка витамина D, а после оперативного лечения заболевания повышается вероятность развития синдрома голодных костей — последствия гиперкальциемии. [15]
Классификация и стадии развития гиперпаратиреоза
Как уже говорилось, бывает первичный, вторичный и третичный гиперпаратиреоз. При этом первичную форму заболевания разделяют на три вида:
Согласно МКБ 10, выделяют четыре формы заболевания:
Другая классификация гиперпаратиреоза, опубликованная в 2014 году, по степени выраженности симптомов разделяет заболевание на три формы:
В зависимости от того, какие именно органы или системы поражены, выделяют:
Осложнения гиперпаратиреоза
Длительное течение заболевания сказывается на формировании костей. Так, н а поздних стадиях вовремя не диагностированного гиперпаратиреоза наблюдаются:
Самое тяжёлое осложнение гиперпаратиреоза — гиперкальциемический криз. Он возникает внезапно после резкого повышения уровня кальция в крови до 3,5-5 ммоль/л (в норме этот показатель составляет 2,15-2,50 ммоль/л). [17] Проявляется резким обострением всех симптомов гиперпаратиреоза.
Пусковые механизмы осложнения — острые инфекционные заболевания (чаще всего ОРВИ), внезапный перелом, длительный постельный режим, беременность, бесконтрольный приём препаратов, содержащих кальций и витамин D, а также тиазидных мочегонных средств.
Риск возникновения криза зависит от того, насколько повышен уровень кальция в крови. [17]



.gif)