Что приготовить при гастрите ребенку
Диета, которую необходимо соблюдать при остром гастрите
Гастрит является достаточно распространённым заболеванием. Многие люди неправильно питаются, ведут нездоровый образ жизни и злоупотребляют фаст-фудом. Обыкновенный гастрит не очень долго лечится, а острый – достаточно продолжительное время. Во время лечения острого гастрита, необходимо соблюдать специальную диету, в чем она заключается, разберем далее.
Принципы лечебной диеты
Чтобы лечение проходило без особых проблем, нужно соблюдать определённую диету. Еду необходимо варить, запекать без корочки или готовить на пару. Также нужно кушать меньше соли, которая способствует раздражению слизистой желудка. Без диеты лечение будет бесполезным.
При острой форме гастрита нужно питаться 5-6 раз в день. Диетологи установили, что еда, которую нужно употреблять в течение суток, должна иметь калорийность не меньше 2800 калорий, максимум – 3000 калорий.
Также необходимо исключить очень холодные и горячие блюда. Нельзя употреблять в пищу острые и копчёные блюда.
Виды правильного питания
Существует 2 типа острого гастрита:
При такой форме заболевания назначается «Диета №2». Это значит, что питание необходимо делать полноценным. Оно должно содержать в себе много витаминов, аминокислот и всё, что требуется организму. При диете №2 необходимо питаться до пяти раз в сутки. Порции должны быть небольшими, чтобы не создавать дополнительную нагрузку на желудок и ЖКТ в целом. Также в рационе должны быть продукты, стимулирующие выработку специальных ферментов, которые участвуют в переваривании пищи. Например, овощи и мясо, в которых содержатся животные и растительные жиры. Суточная норма потребления калорий при такой диете – около 3000 килокалорий.
При такой форме заболевания нужно исключить из питания все жирные, копчёные, солёные продукты, а также жареное и сладкое. Это делается для того, чтобы не перегружать желудок. Сократится выделение желудочного сока. Еда должна быть кашицеобразной, жидкой. Также запрещается употребление напитков, которые содержат кислоты и алкоголь. Запрещается кушать консервированную пищу.
Что можно есть при острой форме гастрита
Продукты, запрещённые к употреблению
Закуски (паштет из печени, отварной язык и т.д.)
Супы, сваренные на крутом бульоне
Сладкие фрукты, ягоды
Крупы и каши (геркулес, рис, овсяная каша)
Жирная молочная продукция
Напитки (какао, кофе с молоком, чай с молоком, некрепкий чай)
Сладости (шоколад, булочки)
Яйца (сваренные всмятку или омлет)
Суп (на овощном отваре или молочный)
Очень жирные сорта мяса
Мучные изделия (мука только высшего или 1-го сорта)
Пряности и соусы, которые не являются острыми и кислыми (фруктовые, молочно-фруктовые)
Нежирные молочные продукты
Острые и кислые пряности (и соусы). Также нельзя есть кислые овощи
Примерный рацион на неделю
Пудинг из манки, немного разбавленный сок, пшеничный хлеб из муки высшего сорта (или 1-го) с добавлением неострого сыра
Бутерброд из докторской колбасы, зефир, чай
Лёгкий салат из сладких фруктов, чёрный чай с натуральным мёдом
Запечённое яблоко с мёдом, чёрный чай
Молочная каша, некрепкое кофе с молоком
Пюре из цветной капусты, говяжьи котлеты (нежирные)
Молочный суп с лапшой, овощной салат и чай с молоком
Рисовая каша с отварной рыбой. Чёрный или зелёный чай с натуральным мёдом
Овсяная каша на молоке и фруктовое желе
Стакан компота, запечённая рыба и суп-лапша (приготовленная на курином бульоне)
Стакан нежирного кефира
Рецепты блюд при остром гастрите
Суп-пюре молочно-рисовый
Кисель
Запеканка из творога
Обычно запеканку едят на завтрак. Чтобы порадовать себя (и свой желудок) с утра, приготовьте это очень простое блюдо.
Неплохим дополнением к этому блюду будут ягоды (свежие), мёд или сметана.
Каждый человек может получить такое заболевание, как гастрит. При этом приходится соблюдать правильные диеты, кушать строго по расписанию. Чаще всего к гастриту приводит неправильное питание (и нездоровый образ жизни). Увлечение фаст-фудом – до добра не доведёт. Питайтесь правильно, ведите правильный и здоровый образ жизни. Это поможет сохранить здоровье на долгие годы.
Правильно составленная диета при гастрите – залог выздоровления
Помимо лекарственных средств для лечения гастрита широко применяется специальная диета. Поскольку гастрит – заболевание одного из органов пищеварительной системы, то правильному питанию отводится ведущая роль в купировании симптомов этой патологии и предупреждении рецидивов болезни. Что можно есть при гастрите желудка?
О заболевании
Гастрит — воспаление стенок желудка.
Гастрит – воспаление стенок желудка. Его разновидности, так же как и причины возникновения, достаточно разнообразны, и в каждом конкретном случае применяется различная тактика лечения и особая диета.
Существует острая и хроническая форма гастрита. Симптомы острого гастрита проявляются острой болью в эпигастральной области, тошнотой, рвотой, метеоризмом и изжогой.
Хронический гастрит может существовать в течение многих лет, практически не проявляясь значительными симптомами. Больного могут изредка беспокоить незначительные боли или нарушения пищеварения.
Также существуют катаральная, аллергическая, аутоиммунная, флегмонозная, эрозивная формы гастрита. В зависимости от продуцирования желудочного сока различают гастрит с повышенной и пониженной кислотностью.
Основные принципы питания при гастрите
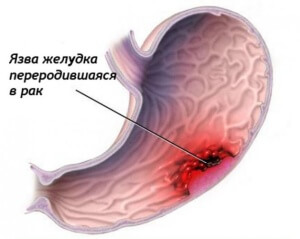
При не правильном питании при гастрите может возникнуть язва желудка.
Питание при желудочно-кишечных заболеваниях призвано минимизировать проявления болезни, помочь лекарственным средствам показать свою наибольшую эффективность, обеспечить человека необходимым количеством энергии.
Если компоненты пищи человека, больного гастритом, не будут сбалансированы по количеству жиров, белков и углеводов, болезнь станет развиваться дальше, возникнут осложнения (язва желудка, предраковые состояния). Основные принципы питания больных гастритом:
Питание при гастрите с повышенной кислотностью
При гастрите в пищу можно употреблять блюда приготовленные на пару.
Главная задача диеты при этом виде гастрита – не стимулировать избыточное выделение соляной кислоты и пищеварительных ферментов, которые раздражают стенки желудка и вызывают сильные боли и изжогу между приемами пищи.
Под строгим запретом такие продукты, как наваристые супы, продукты быстрого приготовления. Вкусовые рецепторы под их воздействием чрезмерно стимулируются и продуцируют избыток желудочного сока.
Можно готовить супы на овощных бульонах, паровые блюда из нежирных сортов мяса и рыбы, нейтральные гарниры из протертых тушеных овощей или каш, сладкие ягоды или фрукты, сухарики или галеты, молочные или кисломолочные напитки или творог. Рекомендуемые продукты:
Питание при гастрите с пониженной кислотностью
Кисломолочные продукты отлично подойдут при гастрите с пониженной кислотностью.
При этой разновидности гастрита пища не переваривается полностью, потому что не хватает пищеварительных ферментов, недостаточно вырабатывается соляной кислоты.
Продукты при подобной диете должны стимулировать выработку желудочного сока. На пищевые рецепторы, запускающие этот механизм, действуют такие продукты и блюда:
Для стимуляции выделения ферментов следует тщательно пережевывать пищу.
Напитки и водный режим
При первых признаках гастрита нужно отказаться от еды в первые сутки.
При первых признаках гастрита лучше в первые сутки ничего не есть. Но ограничивать в питье больного гастритом было бы неправильно.
Рекомендуется пить воду или минеральную воду без газа. Так же подойдет охлажденный не крепкий чай. В последующем при повышенной кислотности нужно пить воду за 15-20 минут перед приемом пищи.
Невозможно обойтись в диетическом питании без молочных продуктов. Одним из ценных напитков является кефир, содержащий аминокислоты и микроэлементы.
Лактоза, благотворно действующая на систему пищеварения и на нервную систему, небольшое содержание молочного жира, делают кефир напитком, рекомендуемым для приема перед сном или во время ужина.
Молоко, особенно домашнее, лучше при гастрите употреблять в разбавленном виде, лучше добавлять его в чай. Несомненная польза и первое место среди молочных продуктов, полезных при гастрите, у козьего молока. Оно рекомендуется для нейтрализации слишком большого уровня соляной кислоты, для заживления дефектов слизистой оболочки, против такого симптома гастрита, как вздутие или метеоризм.
Можно применять курс лечения козьим молоком, длящийся 21 день. Для этого следует выпить натощак, утром и вечером, по стакану сырого козьего молока. Делают это не торопясь, маленькими глотками. В течение дня выпивается еще два стакана.
Соки – продукт исключительно полезный при гастрите с различными видами кислотности. При ее пониженном уровне помогают расщеплять белки сок ананаса (2 стакана в сутки), сок подорожника, сок из корней аира (по 1 ч. л.).
С такими же целями применяются яблочный, вишневый, черносмородиновый соки. Они не только стимулируют пищеварение, но и помогают устранять из желудка патогенные микроорганизмы. Сок такого незаслуженно забытого корнеплода, как репа, прекрасно обезболивает проявления гастрита.
Диета при обострении
Диета при гастрите состоит из дробного питания по 6-8 раз в день.
Острый гастрит требует бережного отношения к возможностям воспаленной слизистой желудка. Все, что требуется от пищи в период обострения – не раздражать слизистую оболочку и содержать достаточное количество калорий для поддержания энергетики.
Чтобы снять напряжение, вызванное большими объемами пищи, при обострении гастрита требуется перейти на дробное питание по 6-8 раз в день. Порции еды при этом должны быть минимальными.
Начинают введение пищи со слизистых рисовых супов, все компоненты которых должны быть в протертом виде. К ним можно присоединить вермишелевые супы-пюре, молочные рисовые супы. Через пару дней больной в состоянии употреблять протертые овощи, жидкую манную, гречневую, рисовую кашу.
Все они не должны содержать большого количества соли. Категорически запрещается во время обострения гастрита пища, раздражающая желудок и требующая для переваривания значительного количества желудочного сока. К ним относятся такие продукты:
Если не придерживаться этих ограничений, можно настолько усилить выработку желудочного сока, что воспалительный процесс вместо уменьшения, наоборот, станет еще больше прогрессировать. Заменой вредным продуктам станут паровые котлеты и фрикадельки, свежие молочные нежирные продукты, блюда из яиц.
В качестве напитков разрешены кисели, разведенные водой фруктовые свежевыжатые соки, некрепкий чай с медом.
Правильное питание при гастрите – залог скорейшего выздоровления. Диета, применяемая при различных видах гастрита, поможет избежать рецидивов, снизить проявление обострений, не допустить прогрессирования болезни.
При составлении оптимального рациона питания следует посоветоваться с врачом-диетологом, соблюдать его рекомендации. Правильный режим питания, полный отказ от вредных продуктов повысит эффективность лечебной диеты.
Диета при гастродуодените: меню для взрослых и детей
Здоровый желудок определяет общее положительное состояние организма. Здесь происходят процессы переработки пищи для дальнейшего её усвоения остальными органами. Нарушение работы желудка приводит как к внешним, так и внутренним негативным изменениям.
Гастродуоденит — заболевание ЖКТ, характеризующееся воспалением нижней части желудка и верхнего отдела двенадцатиперстной кишки. Под воздействием негативных факторов нарушается работа системы регуляции секреции, что приводит к чрезмерной активности желудочного сока и к попаданию в полость желудка желчи. Под воздействием этих агрессивных химических веществ происходит раздражение и воспаление его слизистой.
В запущенной фазе поражаются соседние органы: поджелудочная железа и желчевыводящие пути. Без надлежащего лечения может развиться язва желудка или злокачественное новообразование.
В системе лечебных мер при гастродуодените особое место занимает диета. Систематическое правильное и сбалансированное питание помогает справиться с неприятными симптомами заболевания и полностью устраняет его причину – воспаление.
Причины возникновения гастродуоденита
Неправильное питание может вызвать появление гастродуоденита.
Заболевание может возникнуть под действием как внешних, так и внутренних факторов. Внешние факторы:
Причины возникновения детского гастродуоденита:
Виды и симптомы заболевания
Гастродуоденит причиняет острую боль.
Симптомы: острая боль в районе живота (на голодный желудок или в течение 2-х часов после приема пищи), нарушение стула (понос, запор), изжога, вздутие, отрыжка, тошнота; быстрая утомляемость, потеря аппетита, головокружение.
При этом начальный период заболевания может проходить без ярко выраженных признаков.
Симптоматика схожая со многими заболеваниями ЖКТ. Точный диагноз поставит врач-гастроэнтеролог по результатам медицинского обследования: биопсии слизистой желудка, эзофагогастродуоденоскопии, pH-метрии желудка.
Лечение гастродуоденита
Для острой фазы течения болезни применяется комплексный подход в лечении: прием медикаментозных препаратов и соблюдение строгой диеты (в особых случаях рекомендован постельный режим). При хронической фазе – эффективным способом лечения является диетическое питание.
В качестве поддерживающей терапии используются народные средства.
Диетическое питание при гастродуодените
Диетическое питание — лучшее лечение при гастродуодените.
Еда должна быть полезной и не нагружать больной орган излишней работой по её перевариванию. Основные правила приема пищи:
Продукты для диетического питания
Манная каша — лучший продукт для диетического питания.
При повышенной кислотности: сухарики, черствый серый и белый хлеб, молочные и кисломолочные продукты (сыр, творог, кефир), макаронные изделия из твердых сортов пшеницы.
Мясо нежирных сортов (крольчатина, говядина, индюшатина), крупы. Термически обработанные овощи и фрукты, яйца (всмятку), оливковое, подсолнечное, льняное, сливочное масло.
При пониженной кислотности (дополнительно к вышеперечисленным продуктам): сырые овощи, мясные, грибные и рыбные бульоны, шоколад в небольших количествах.
Первое место в диетическом меню занимают каши: манная, овсяная, рисовая. Естественная слизь данного продукта обволакивает стенки желудка и защищает воспаленный орган от воздействия соляной кислоты.
На втором – крупяные и овощные супы, супы-пюре и бульоны, с мелкорублеными или перетертыми ингредиентами. Нежирное мясо, вареная морская рыба, тушеные овощи. Из напитков: кисель, мусс, кефир, молоко, настой шиповника.
Выбор того или иного продукта для диетического меню зависит от вида и стадии заболевания.
При поверхностном гастродуодените ограничения касаются слишком твердой и тяжелой пищи, полуфабрикатов. В меню вводится мясо нежирных сортов, морепродукты, рыба, молочные продукты, богатые белком. Допускаются сырые овощи и фрукты.
При эрозивном типе заболевания в меню включаются жидкие (полужидкие) блюда со слизистой консистенцией. Пища должна быть особенно мягкой для исключения излишней нагрузки на поврежденный и воспаленный желудок.
При остром течении болезни рекомендовано на 2-3 дня полностью перейти на настои из лекарственных трав. Далее постепенно вводить жидкую и измельченную пищу.
Запрещенные продукты при гастродуодените: сдоба, свежий хлеб, соль, специи, жареное, мучное, сладкое, овощи (белая капуста, огурцы, редис, лук, редька) алкоголь, кофе, чай, газированные напитки, свинина, консервы.
Детское питание при гастродуодените
Для лечения гастродуоденита нужно соблюдать норму потребления молока.
Диета для больного ребенка формируется в зависимости от возрастных особенностей организма.
Диета для грудничка
Диета для детей от года
Продукты, разрешенные к применению: бананы, мясо нежирных сортов, гречневая, пшенная, манная каши, яблочное, грушевое пюре; свежие овощи, коричневый рис, вода, муссы, молочный кисель.
Запрещенные продукты: чай, жирное молоко и мясо, жареное и острое, газированные напитки и соки, желатин, чипсы, готовые сухарики, колбасные изделия. Примерное детское меню на день:
Какой должна быть диета при гастродуодените, узнаете из видеосюжета:
Народные средства для лечения гастродуоденита
Капустный сок — народное средство в борьбе с гастродуоденитом.
В комплексе с диетой используют народные средства. Хорошо помогают справиться с воспалением и неприятными симптомами.
Профилактика гастродуоденита
Добившись облегчения состояния, важно не допустить возвращения болезни. Для этого нужно придерживаться несложных правил:
Гастродуоденит обязательно нужно лечить, чтобы предотвратить серьезные осложнения. Правильное и полезное питание – эффективное средство для лечения и профилактики заболевания у детей и взрослых.
Диета при гастрите у детей, меню питания при лечении
Сегодня все чаще регистрируются случаи развития гастрита у детей. Доказано, что заболевание прогрессирует из-за нездорового питания (чипсы, сухарики, фастфуды) и негативных эмоций, которые могут возникать в связи с трудностями в школе или детском саду.
Чаще всего гастрит встречается у школьников из-за нехватки времени на еду и отдых. Диета при гастрите ребенку назначается в качестве основного лечения заболевания. Родителям необходимо контролировать качество продуктов и объем порций.
Принципы составления рациона
Перед тем как приступить к соблюдению правильного питания при гастрите, каждый родитель должен выучить основные правила лечебной диеты. Благодаря этим рекомендациям можно устранить симптомы болезни и улучшить работу желудка.
Главные правила диеты:
Кроме этого, не стоит злоупотреблять сладостями. Несмотря на то, что многие детки сладкоежки, сладости необходимо ограничивать.
Запрещенные и разрешенные продукты при гастрите
Диета должна быть сбалансированной и содержать пищу, не раздражающую слизистой желудка. Существует перечень продуктов, которые нужно обязательно исключить из детского меню. Это позволит снять воспаление с органа и наладить его работу.
Ниже приведена таблица, в которой описаны запрещенные и разрешенные продукты при гастрите.
Целебная диета для желудка обеспечит вкусные и разнообразные блюда. Другие члены семьи также могут присоединиться к такому столу, так ребенку будет легче воспринять новое питание. Список разрешенных продуктов позволит родителям экспериментировать над созданием меню.
Детское диетическое меню на неделю при гастрите
Утром после просыпания дайте ребенку выпить травяного чая пить и не зовите его сразу есть. Пусть сначала съест печеное яблочко и минут через 30 приступает к завтраку. Как уже говорилось, питаться нужно 5-7 раз в день в одно и то же время.
Порции должны быть небольшими, важно следить, чтобы малыш не переедал. Диета при гастрите ребенку должна соблюдаться строго. Рассмотрим приблизительное меню на неделю.
Понедельник
Вторник
Среда
Четверг
Пятница
Суббота
Воскресенье
Время указано примерное. Каждая семья живет по своему режиму. Главное в диете придерживаться одного правила – время приема пищи должно проходить в одно и то же время. Желудок к этому быстро привыкает и начинает выделять желудочный сок для переваривания. Если надолго задержать обед или ужин, симптомы гастрита могут несколько ухудшиться.
Питание по предложенному меню в первую неделю поможет составить рацион на последующие дни лечения. Если возникнут затруднения, лучше обратиться к опытному диетологу. На ночь не стоит кормить ребенка, будет достаточно стакана теплой жидкости (в ночное время желудок должен отдыхать).
Общие советы
Чтобы избежать осложнения болезни, кроме диеты, следует придерживаться несколько правил:
Многие даже не догадываются как передается гастрит, и не могут обезопасить себя и своих детей, продолжая кормить детей не здоровой пищей, которая может спровоцировать острый гастрит или привести к его —хронической форме—. Так же, часто встречающийся среди школьников и студентов – гастрит на нервной почве, которого можно избежать создав благотворную психологическую атмосферу вокруг себя и своих родных.
Гастрит – это заболевание, которое приносит дискомфорт и болезненность в области живота. Во время лечения важно постараться проводить больше времени с ребенком, увлекая его интересными занятиями. Это поможет отвлечься от симптомов недуга. Как составить диету ребенку при гастрите: общие рекомендации Ссылка на основную публикацию
Правильное питание детей при гастрите — что можно и чего нельзя?
Гастрит – заболевание желудочно-кишечного тракта, которое встречается как у взрослых, так и у детей. При внутреннем воспалительном процессе органа пищеварения ребёнку следует не только соблюдать медикаментозную терапию, но и придерживаться правильного питания для снятия неприятных симптоматических признаков и во избежание рецидива заболевания.
Причины возникновения гастрита
Воспаление слизистой оболочки желудка у ребёнка связано с внешними и внутренними причинами:
Несоблюдение пищевого режима происходит в период перехода ребёнка в детский сад или образовательное учреждение, когда родители теряют контроль за качеством, количеством употребляемой еды.
При появлении первых симптоматических признаков у детей (боли в области эпигастрии, тошноты, рвоты, метеоризма, вздутия, нестабильного характера стула, слабости, недомогания) следует незамедлительно обратиться за помощью к специалисту для проведения полной диагностики. Обследование позволит определить степень, форму заболевания.
Принципы правильного питания
Для лечения заболеваний желудочно-кишечного тракта необходимо организовать здоровое питание у детей. Диета при разной форме гастрита у ребёнка должна быть сбалансированной, разнообразной, включающей продукты с необходимым количеством жиров, белков, углеводов.
Существуют принципы диетотерапии, позволяющие организовать правильное питание у детей:
Меню при гастрите должно состоять из разрешённых продуктов: рисовой, перловой, гречневой, геркулесовой, манной каши, овощей (кабачков, моркови, свёклы, цветной капусты, картофеля), кисломолочных продуктов, лёгких бульонов, нежирных сортов мяса или рыбы, приготовленных на пару.
Из меню на каждый день необходимо исключить:
Кормить ребёнка нужно свежей, термически обработанной пищей. Продукты должны легко, быстро усваиваться, не повреждать воспалённые участки стенок желудка.
Детям при обнаружении гастрита обязательно нужно заниматься спортом, выполнять физические упражнения для быстрого переваривания продуктов питания, активизации обмена веществ в организме.
Особенности правильного питания
Диета при наличии гастрита у детей зависит от формы заболевания органа пищеварения. При каждой разновидности воспалительного процесса, отличающейся очагом распространения, степенью тяжести повреждений, питание имеет особенности.
Острый гастрит
Острая форма воспаления слизистой оболочки органа пищеварения возникает в результате неправильного питания, употребления некачественных, несвежих продуктов. Обострение сопровождается болевыми синдромами, тошнотой.
При остром гастрите нужно максимально снизить нагрузку на воспалённые участки слизистой оболочки желудка. В период обострения рекомендуется отказаться от приёма пищи. Но это правило не должно касаться малышей, которым еда необходима для полноценного роста, развития.
Отказ от употребления продуктов питания в первые часы позволит избежать механических повреждений желудка, а как следствие – поспособствует естественному восстановлению воспалённого эпителия.
При обострении гастрита полезно употреблять много жидкости в разном виде, кроме газированных, алкогольных напитков.
Острая форма заболевания сопровождается тошнотой, выделением рвотных масс, что приводит к обезвоживанию организма.
Для поддержания водного баланса следует пить кипячёную воду, чай, травяные отвары, компоты, кисель. Детям необходимо давать специальные растворы во избежание вымывания солей из организма.
Через 24 часа после обострения можно кушать жидкую пищу: овощные, нежирные бульоны в измельчённом или перетёртом виде, ягодные, травяные отвары. Меню для детей с острым гастритом должно включать продукты, состоящие из белков.
После устранения симптоматических признаков через несколько дней рекомендуется придерживаться стола номер 5 или стола 1: можно приготовить блюда на молоке (каши), отварное или приготовленное на пару мясо, рыбу, омлеты, кисель, травяной отвар.
Хронический гастрит
У ребёнка дошкольного, школьного возраста хронический гастрит встречается чаще, чем у другой категории детей. Симптоматическими признаками заболевания являются:
При хронической форме заболевания наблюдается нестабильный уровень соляной кислоты, пепсина, интоксикация организма вследствие усиленной всасывательной способности при повреждённой оболочке желудка. Для составления примерного меню нужно учитывать особенности протекания гастрита, который характеризуется повышенной или пониженной секрецией.
Диета предусматривает включение блюд для повышения выработки соляной кислоты. К запрещённым продуктам при заболевании с низким уровнем кислотности относятся:
При пониженной кислотности можно употреблять овощные, мясные (из постных сортов) бульоны, кислые и сладкие ягоды, творог, каши на молоке, какао. Хронический гастрит наблюдается осенью или весной. Во избежание возможных сезонных обострений рекомендуется соблюдать профилактику в виде организации правильного питания.
При гастрите с повышенной кислотностью ребёнок должен питаться не менее 6 раз за сутки. Частый приём пищи не способствует обильному выделению соляной кислоты, которая раздражает повреждённые стенки органа пищеварения. При гастрите такой формы нужно правильно питаться, поэтому в рационе должны отсутствовать:
Блюда должны быть в виде пюре, протёртые или измельчённые. Рекомендуется употреблять только варёные, пареные продукты.
При повышенном уровне кислоты желательно включать в меню молоко, творог, яйца, сметану, сливки.
Продукты должны быть насыщены белками, жирами, а блюда, содержащие большой процент углеводов, употреблять не рекомендуется. При приготовлении блюд следует ограничить добавление соли, приправ, специй.
Диету при повышенной кислотности желательно соблюдать на протяжении нескольких недель. Через 2 недели постепенно можно вводить хлеб из пшеницы, сырые фрукты, снижать объем употребления молочных продуктов.
Для профилактики при хроническом гастрите рекомендуется придерживаться правильного питания на протяжении нескольких месяцев, постепенно включая твёрдую пищу, хлебобулочные изделия, овощи, фрукты.
Рацион
Что давать ребёнку при болезни желудка или двенадцатипёрстной кишки, волнует каждого родителя. Для этого нужно составить меню, чтобы знать, что приготовить на завтрак, обед, ужин на неделю с рецептами.
Завтрак
Утром едят омлет, приготовленный на пару, яйцо или молочную кашу при низком уровне секреции. В качестве напитка можно употребить некрепкий чай с добавлением молока, сливок. На десерт при желании рекомендуется съесть сухарик, кусок чёрствого хлеба с добавлением несладкого фруктового, ягодного джема.
Днём можно есть второй завтрак, например, запечённые фрукты, печенье, желе, а через несколько часов скушать обед. Он должен состоять из овощного или нежирного бульона, паровых котлет с гарниров из варёных овощей, круп, молочные каши.
Перекус
На полдник можно отдать предпочтение напиткам, например, травяным отварам, киселю, чаю с сухариком, а также творогу с добавлением сухофруктов или несладкого джема.
Вечером стоит употребить каши, варёное яйцо, мясо или рыбу нежирных сортов, приготовленных на пару или запечённых в духовке. За несколько часов до сна можно выпить молоко, кисель, чай с добавлением мёда.
При обнаружении воспалённых участков слизистой оболочки желудка лечить гастрит необходимо начинать с правильного питания. Для детей разработаны специальные правила диетотерапии, позволяющие правильно и сбалансировано есть без вреда для здоровья.
Существует меню (стол 5,1), в которое включены полезные продукты, необходимые для полноценного роста и развития. Соблюдение диеты позволит избежать рецидива заболевания желудочно-кишечного тракта у маленьких детей и подростков.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рекомендуем: Что такое атрофический антральный гастрит и как его лечить?
Особенности диеты у детей при гастрите

Перед родителями встает сложная задача. Ведь если диетические блюда будут вызывать у ребенка отторжение и стрессовые реакции, то это только усугубит проблему.
А между тем статистика указывает на широкую распространенность ювенильного (детского) гастрита.
Среди всех заболеваний желудочно-кишечного тракта хронический гастродуоденит составляет 45% у младших школьников, 73% у учащихся средних классов и 65% у подростков.
При этом снижение процента заболеваемости среди школьников старшей возрастной группы связано с трансформацией воспалительного процесса в язвенную болезнь.
Что можно ребенку при воспалении желудка?
Значимых различий в диетических рекомендациях для детей и взрослых нет. Основные принципы рационального питания остаются прежними, но дополняются некоторыми нюансами:
Питание для 4-6 лет

После завершения острейшей стадии болезни рекомендуется диета №1б. Основные принципы питания (измельченная теплая щадящая пища) остаются прежними, немного расширяется рацион, повышается общая энергетическая ценность блюд. Эта диета является более полноценной, сбалансированной, поэтому ее при необходимости можно соблюдать до полутора месяцев.
После наступления ремиссии маленького пациента постепенно переводят на стол №1 при гиперацидном гастрите. Допустимо уменьшить частоту приемов пищи, повысить калорийность блюд.
Уже нет необходимости все измельчать до состояния пюре, а мясо подавать только в виде фарша. Тем не менее, нужно объяснить малышу необходимость тщательно пережевывать пищу и не торопиться во время еды.
Запрещены продукты, стимулирующие желудочную секрецию (большинство сырых овощей, фруктов, шоколад, какао, копчености).
Если кислотность желудочного сока снижена (что в юном возрасте встречается достаточно редко), то целесообразно перевести малыша на стол №2, который предполагает употребление более легких, быстроусвояемых продуктов (овощей без грубой клетчатки, нежирного мяса и рыбы).
Совет от опытных родителей. Объяснять детишкам важность лечебного питания лучше в игровой форме. Например, можно сочинить и разыграть сказку о больном желудке, которому плохо, когда в гости приходят шоколадные конфеты или пирожные. А потом показать, как желудок радуется встрече с молоком, картошкой, яблоком.
Суточная калорийность диеты №1 для детей 4-6 лет при гастрите составляет 2084 ккал, содержание белков – 71 г, жиров – 75 г, углеводов – 281 г.
Питание для 7-10 лет

Проблема заключается именно в организации диетического питания в условиях образовательного учреждения. В каждом конкретном случае вопрос решается индивидуально.
Возможно приготовление школьнику блюд соответствующего диетического стола непосредственно в учебном заведении. Для этого обычно требуется заключение педиатра или гастроэнтеролога с соответствующими рекомендациями. Иногда родители готовят школьные обеды дома.
Все зависит от условий питания в школе. В любом случае нужно давать с собой ребенку на перекус диетическое печенье, пирожки, мармеладки. Питаться при гастрите нужно чаще, а продукты, купленные в школьном буфете, как правило, не соответствуют принципам лечебного питания.
Энергетическая ценность на сутки для детей 7-10 лет: 2343 ккал, белков – 82 г, жиров – 87 г, углеводов – 335 г.
Питание для 11-15 лет

Очень важно, чтобы подросток не чувствовал себя ущемленным из-за необходимости соблюдать диету. Например, можно готовить домашние чипсы без вредных добавок, нарядные, вкусные фруктово-овощные коктейли, а гамбургеры заменить бутербродами из подсушенного хлеба с диетическими ингредиентами.
Суточная калорийность для детей от 11 до 15 лет, страдающих гастритом, должна соответствовать 2800 ккал, содержание белков – 96 г, жиров – 98 г, углеводов – 384 г.
Коротко о разрешенных продуктах
Еще раз более подробно остановимся на том, что можно, а что нельзя есть при ювенильном гастрите.
Разрешены:
Запрещены:
Примеры составления меню
Рассмотрим несколько вариантов меню на день для детей разных возрастов.
Для 5 лет
Для 10 лет
Для 13 лет
Все вкусное – детям
Предлагаем вашему вниманию рецепты из детского меню, которые могут прийтись по вкусу малышам и подросткам.
Совет. Для детей младшего возраста особое внимание уделяйте красивому оформлению блюд: украшайте зеленью, вырезайте фигурки из овощей, рисуйте на бутербродах смешные рожицы.
Тилапия под картофельной шубой
Понадобится:
Приготовление:
Натуральные картофельные чипсы
Ингредиенты:
План действий:
Когда у ребенка проблемы со здоровьем, родителям важно не только соблюсти все рекомендации по лечению и изменению образа жизни, но и позаботиться об эмоциональном состоянии сына или дочки. Чтобы необходимость соблюдать диету не отразилась негативно на психологическом статусе ребенка, важно научиться вкусно готовить разрешенные блюда и аппетитно их преподносить.
Диета для ребенка при гастрите: питание столов №1-2
Многие болезни в современном мире “помолодели”, в том числе и гастрит – воспаление слизистой оболочки желудка. Но в лечении заболеваний ЖКТ у ребенка есть свои важные нюансы, в частности, касающиеся питания.
В чем причина возникновения этого недуга еще в детском возрасте? Провоцирующие моменты:
С этими неблагоприятными факторами ребенок встречается с началом обучения в школе, когда нарушаются общий и пищевой режимы, а родители уже не в состоянии контролировать рацион своего ненаглядного чада, как прежде.
Решающую роль могут сыграть:
Острая или хроническая форма?
Диагноз «гастрит» объединяет разные по течению заболевания: в острой либо хронической форме.
Острый гастрит проявляется внезапным ухудшением самочувствия ребенка, сопровождается повторной или многократной рвотой, болями в желудке, возможным повышением температуры, потерей аппетита, слабостью. Диагноз родителей – «что-то съел», отчасти верный.
«Что-то» может оказаться доброкачественной, но не подходящей по возрасту или объему пищей, содержащей болезнетворные микроорганизмы или пищевые токсины. Разумный подход родителей к лечению поможет ребенку навсегда избавиться от болезни.
А своевременное обращение к врачу, соблюдение сроков и объемов терапии гарантирует быстрое выздоровление без перехода в хроническое течение.
Хронический гастрит – это постоянная смена фаз выздоровлений и обострений. Цель лечения – сделать периоды угасания симптомов болезни (ремиссии) более продолжительными, а обострения (рецидивы) свести к минимуму.
Нарушение кислотообразующей функции
При хроническом течении проявления болезни не ограничиваются воспалительными изменениями слизистой, также выявляются нарушения со стороны кислотообразующей функции желудка.
Отсюда и появилась классификация гастритов по степени кислотности:
Ребенку младшего школьного возраста довольно трудно описать свои ощущения. Из жалоб обращает на себя внимание одна – «болит живот». Какая это боль: ноющая, локальная, разлитая, распирающая, оценить сложно. Боли упорно возникают через 2-3 часа после еды в сопровождении тошноты, отрыжки, а иногда и рвоты.
Опытный врач до проведения обследования может заподозрить, какой гастрит у ребенка: с повышенной или пониженной кислотностью.
Для гиперацидного гастрита типичны боли натощак и после приема жирной и жареной пищи, кислых и острых продуктов. Аппетит сохранен, но у ребенка появляется чрезмерная раздражительность, изжога, кислая отрыжка, наблюдается тенденция к запорам.
При гипоацидном гастрите ухудшается аппетит, регулярно после еды появляется боль, ребенка беспокоит тошнота, изредка рвота, чувство тяжести в животе, отрыжка с неприятным запахом тухлого яйца, периодическое послабление стула, повышенная утомляемость.
Обследование помогает выявить кислотность желудочного сока и степень повреждения слизистой оболочки. Что делать дальше? Лечить! И если врач берет на себя ответственность за медикаментозную терапию, то на плечи родителей возлагается обязанность обеспечить ребенка специальным диетическим питанием.
Диетические столы по Певзнеру
Продолжительное соблюдение ребенком диеты часто вызывает тревогу у родителей. Чем кормить, как готовить, какие продукты категорически запрещены к употреблению? Придумывать ничего не надо.
Все по полочкам, а вернее – по диетическим столам, давно разложил Мануил Певзнер.
Выдающийся российский врач разработал 15 уникальных диетических столов для каждого заболевания органов пищеварения с учетом фазы болезни, течения и нарушения кислотообразующей функции.
Более 100 лет его трудами с благодарностью пользуются врачи и пациенты.
Для диетотерапии гастрита предназначены диетические столы № 1, 1а, 1б, 2:
Основные принципы
Цель диетических столов – свести к минимуму дальнейшее раздражение слизистой желудка и уменьшить нагрузку на его секреторные функции. “Пища должна быть щадящей – термически, механически и химически”, – эту фразу как постулат неоднократно повторяют диетологи и педиатры при назначении лечения. Другими словами:
На фоне лечения необходимо строгое соблюдение режима дня с полноценным ночным отдыхом, 6-ти разовым питанием строго по часам (каждый день в одно и то же время) и благоприятная психологическая атмосфера во время еды.
При острой форме гастрита
При остром гастрите назначается самый строгий стол № 1а. В течение 2-3 суток ребенок получает 6 раз в день небольшие по объему порции пищи. Калорийность такой лечебной диеты не превышает 2000-2200 ккал в день. Это достигается за счет снижения в рационе количества углеводов, жиров и частично – белков.
Из меню исключаются овощи и фрукты в натуральном виде, кисломолочные продукты, мучные изделия, пряности, соусы, специи, кофе и газированные напитки.
К детскому столу подаются паровые блюда, или приготовленные способом варки с ограничением соли:
Пример меню при диете № 1а
По мере угасания острой симптоматики ассортимент блюд расширяется с переходом на стол № 1б.
На этапе нестойкого выздоровления
Диетические блюда стола № 1б способствуют дальнейшей нормализации слизистой желудка, и назначаются на срок 5-7 дней. Из рациона исключаются кислые продукты (маринады, фрукты и ягоды), наваристые бульоны и белокочанная капуста – сильнейший стимулятор секреции желудочного сока.
Еда готовится жидкой и кашицеобразной консистенции на пару или способом отваривания. В перечне блюд появляются паровые котлеты, пшеничные сухари, а вместо слизистых супов подаются протертые. Энергетическая ценность несколько снижена за счет ограничения на углеводы, но при этом практически соответствует норме в 2600 ккал.
Пример меню при диете № 1б
При хроническом гастрите
Следующий этап диетотерапии – стол № 1, который содержит физиологическую норму жиров, белков и углеводов. Его калорийность составляет 2800 ккал, а блюда оказывают умеренное щадящее действие на слизистую оболочку желудка. Режим питания остается прежним – до 5-6 раз в день с интервалами 3-4 часа в течение 4-6 недель и более.
Стол № 1 не исключает тушеные и запеченные блюда.
Ассортимент продуктов в меню расширяется подсушенным белым хлебом, вермишелью из твердых сортов пшеницы, галетами, некислым кефиром, творогом и простоквашей, сметанными соусами, отварными или приготовленными на пару блюдами из рыбы и мяса (филе, котлеты и биточки), печеными фруктами. Раз в неделю разрешается домашняя выпечка – пирожки с вареньем или мясной начинкой.
Пример меню при диете № 1
При гастрите с пониженной кислотностью
Диетический стол № 2 по Певзнеру предназначен для решения двух задач – оградить слизистую желудка от агрессивного воздействия пищи и стимулировать секрецию желудочного сока. Суточная калорийность 3000-3100 ккал рассчитана на 5-разовый прием пищи.
В меню допускается присутствие «крепких» нежирных бульонов с экстрактивными веществами, ягод и фруктов с кисло-сладким вкусом, цветной и белокочанной капусты, кисломолочных продуктов, цитрусовых, какао. Расширен перечень способов приготовления – разрешены жареные без панировки блюда.
Пример меню при диете № 2Хронические гастриты имеют тенденцию к сезонным обострениям. Без ощутимой погрешности в питании у ребенка осенью и весной могут отмечаться рецидивы заболевания.
Чтобы их предупредить, проводятся 3-4 недельные профилактические курсы диетотерапии (соответствующие форме гастрита) в осенне-весенний период.
У детей хронический гастрит обычно протекает с сохранением нормальной кислотности или с ее повышением.
Поэтому чаще всего в диетической терапии используется стол № 1 по Певзнеру, меню на неделю для которого можно составить примерно так: