Что принимать при тошноте и рвоте при коронавирусе
Тошнота и рвота при коронавирусе
Важное о коронавирусе
При второй волне КОВИД-19 преимущественно наблюдается поражение ЖКТ. На фоне типичных симптомов патологии появляется тошнота, которая иногда сочетается со рвотой.
Интоксикация при коронавирусе
Примерно на 3-4 день после заражения у человека появляются симптомы интоксикации:
Есть ли тошнота при коронавирусе
Тошнота – реакция организма на коронавирус. Ее появление обусловлено тем, что рецептор ангиотензин-конвертирующего фермента, являющийся “точкой входа” коронавируса в организм, встречается и в желудочно-кишечном тракте.
Выраженность желудочно-кишечных симптомов чаще всего коррелирует с тяжестью COVID-19: чем тяжелее протекает коронавирусная инфекция, тем ярче проявляются симптомы поражения ЖКТ.
У детей
Тошнота у детей провоцируется высокой температурой и интоксикацией организма.
Маленьких детей может тошнить при кашле: при сильном приступе спазмируются брюшные мышцы. Кашлевой и рвотный центры у них находятся рядом, поэтому тошнота часто сопровождается рвотой.
У взрослых
У взрослых тошнота часто возникает на фоне патологий ЖКТ.
В группе риска находятся люди с хроническим:
Кишечная симптоматика у них протекает ярче и серьезнее.
Не менее неблагоприятным фоном для прогрессирования coronavirus являются функциональные расстройства и воспалительные заболевания кишечника.
Может ли быть рвота при коронавирусе
Рвота при КОВИД19 в 90% случаев появляется при поражении пищеварительного тракта.
Также ее провокатором может стать сильная интоксикация, развивающаяся в ответ на разрушительное действие вируса.
Частота рвоты
У детей рвота возникает после каждого приступа кашля.
У взрослых рвота (при тяжелом протекании болезней желудка, кишечника или печени) может возникать после каждого приема пищи.
Причины рвоты
Ее появление обусловлено активным размножением возбудителя коронавирусной инфекции в эпителиальных клетках тонкого кишечника.
При появлении воспалительного процесса рецепторы, которые принимают участие в рефлекторной рвоте, раздражаются.
Если COVID-19 начинается с тошноты и рвоты, а затем к этим признакам присоединяется респираторная симптоматика, то восстановление ЖКТ после коронавируса затягивается. В каловых массах вирус находят еще достаточно долго.
После кашля
Позывы провоцируются приступами тяжелого надсадного кашля, который обычно не сопровождается отделением мокроты.
Такой кашель облегчения не приносит. Результат: опорожнение желудка.
При температуре
Появление рвоты обусловлено агрессивным развитием воспалительного процесса, и связанным с этим самоотравлением организма.
В группе риска находятся подростки и дети.
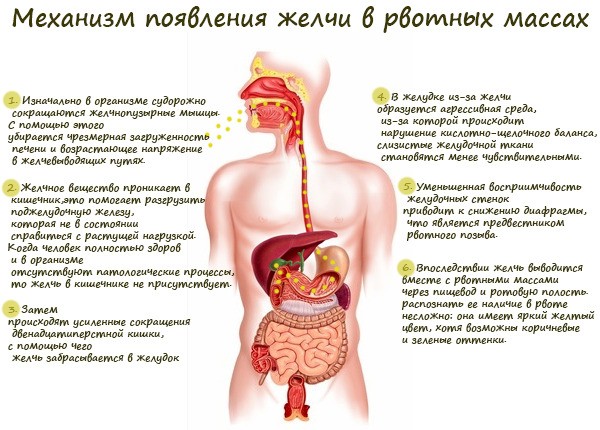
Если с желчью
Провокаторами такой рвоты являются хронические заболевания печени и желчевыводящей системы.
Механизм появления желчи во рвоте:
Присутствующая в рвоте желчь имеет желтый (иногда – зеленый или коричневый) оттенок.
Опасность для людей с гастроэнтерологическими заболеваниями
На фоне сочетания тошноты, рвоты и диареи ухудшается всасываемость лекарственных препаратов. Цепочка, приводящая к тяжелым последствиям, выглядит так:
Если коронавирусный гастроэнтерит протекает тяжело, на фоне потерь жидкости возникает обезвоживание.
Кровь сгущается: это приводит к повышению риска закупоривания сосудов тромбами. Работа сердца нарушается, возрастает вероятность инсульта и инфаркта.
Как отличить от других заболеваний
Коронавирус можно спутать с кишечным гриппом и с обострением хронической патологии пищеварительной системы.
При КОВИД-19 появляются следующие симптомы:
Именно эти признаки отличают коронавирус от других патологий.
Как снять интоксикацию при коронавирусе
Интоксикация снимается при помощи препаратов. Дополнительно больной обязуется придерживаться диеты, и соблюдать питьевой режим.
Лекарственные средства
Если больного тошнит и рвет, ему назначаются препараты:
При сильной рвоте однократно применяется Церукал. Болезненные ощущения и спазмы в кишечнике снимаются Но-Шпой.
Для восстановления клеток печени и улучшения состава желчи рекомендуется принимать гепатопротекторы. Дополнительно следует пить пробиотики и метабиотики: они способствуют улучшению микрофлоры. В результате нормализуется состояние иммунной системы, восстанавливается слизистая кишечника.
Препараты цинка сопутствуют восстановлению желудочно-кишечного тракта и предотвращают риск проникновения вируса в клетки. Омега-3 усиливает иммунитет, и уменьшает интенсивность воспалительного процесса. Аминокислота L-глютамин помогает успокоить нервную систему.
Народные средства
Если присутствует легкая тошнота, можно выпить чашку зеленого чая. Пить напиток нужно небольшими глотками.
Если тошнота при КОВИД спровоцирована заболеванием желудка, рекомендуется заварить 1 ч.л. семян укропа в 1 стакане кипятка. Пить укропную воду нужно в течение дня, небольшими глотками.
Если приступы тошноты наблюдаются часто, нужно:
Чтобы остановить рвотный процесс, нужно исключить прием пищи и пить воду (небольшими дозами, медленно). После каждого приступа необходимо обтирать лицо полотенцем, смоченным в прохладной воде.
Диета
Питание должно быть щадящим. Не рекомендуется употреблять в пищу сладкое и сахар. В рацион следует включить продукты с большей пищевой ценностью: он должен быть сбалансированным и разнообразным.
Даже если не ощущается вкус, принимать пищу требуется небольшими порциями. Если есть не хочется, заставлять себя не нужно.
Питьевой режим
Пить желательно кипяченую теплую воду. Оптимальный суточный объем – 400-700 мл. Пить воду нужно небольшими порциями, в течение дня.
Если тошнота сочетается с повышенной температурой и рвотой, рекомендуется в час выпивать по ½ стакана теплой воды. Температура воды при этом не должна быть выше температуры тела.
Помимо воды можно пить некрепкий чай, компоты, морсы.
Постельный режим
Соблюдать постельный режим нужно в том случае, если тошнота и рвота сопровождаются повышенной температурой, кашлем и слабостью.
Не следует лежать постоянно в одном и том же положении. Время от времени необходимо изменять позицию, выбирая ту, в которой можно свободно дышать.
Спать можно в любом положении: на боку, или на спине.
Если состояние не тяжелое (температура не повышена, голова не кружится, человек может самостоятельно дышать), то “вылеживать” КОВИД-19 не стоит.
Гигиена больного при COVID-19
Правила личной гигиены:
Тошнота и рвота после коронавируса
Неприятное состояние вызывается последствиями заболевания: коронавирусная инфекция негативно влияет на состояние желудка и пищевода.
Профилактика тошноты и рвоты
В целях профилактики тошноты и рвоты следует включить в рацион кисломолочную продукцию и пищевые волокна. Уровень легкоусвояемых углеводов необходимо снизить.
Советы врачей при интоксикации из-за коронавируса
Исключите бесконтрольный прием лекарственных препаратов. Особенно это касается антибиотиков. Эти препараты должны помогать в тяжелых случаях: без них не выживет больной, находящийся на искусственной вентиляции легких.
Придерживайтесь следующих советов:
Отзывы переболевших коронавирусом с тошнотой и рвотой
В моем случае КОВИД усугубил протекание гастрита, который меня в принципе особо не беспокоил. Тошнило, мутило, иногда рвало. И все это – на фоне лихорадки. Когда поправился, радовался, что без последствий. Но буквально вчера ночью набросился на торт, который купили ребенку. С детства сладкое не люблю, но ел его, буквально трясясь. С тех пор приступы жора нападали на меня еще дважды: один раз я не донес до дома купленные в кулинарии вареные окорочка. Отвернуло от алкоголя и от сигарет: даже запаха не выношу. Однажды преследовала вонь немытой пепельницы, хотя никого курящего не было рядом на расстоянии гектара. Хоть какой-то плюс от этого КОВИДа.
Сергей, 38 лет
Меня тошнило на фоне кашля. Не рвало, но мутило так сильно, что почти ничего не ела. После коронавируса нарушился сон. Интересно, что примерно к 22:00 начинаю как будто обледеневать изнутри. Не помогают ни шерстяные носки, ни несколько одеял: холод идет из кишечника. Пока не знаю, что делать, а врачи только руками разводят.
Елена, 42 года
Меня продолжает мутить даже после того, как переболела. Периодически возвращаются одышка и тахикардия, хотя после болезни прошло уже больше 2 месяцев. Врач говорит, что пройдет, а когда спрашиваю, отчего это, только руками разводит.
Галина, 34 года
Я сам врач. У меня симптоматика по линии ЖКТ сочеталась с типичными ковидными признаками. После болезни прошло уже больше месяца: до сих пор по вечерам субфебрильная температура, одышка при нормальной сатурации и сильная слабость. Соображаю туго, ночью уснуть могу только под тремя одеялами, а потом просыпаюсь в поту. Сама болезнь реально странная: я никогда так не болел, это не характерно для меня.
Евгений, 45 лет
Коронавирусная инфекция бьет по всем органам и системам. Тошнота, сопровождающаяся рвотой, обычно возникает у людей с патологиями ЖКТ в анамнезе. Лечение в этом случае направлено не только на подавление КОВИД, но и на устранение основного заболевания.
Видео о тошноте и рвоте при коронавирусе
Структура статьи
Хотя новая коронавирусная инфекция (COVID-19) наиболее тяжело поражает легкие, сейчас хорошо известно, что эта инфекция характеризуется высокой активностью воспаления, поражением кровеносных сосудов с образованием в них тромбов и поражением различных органов и систем организма.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом гастроэнтерологом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах.
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Последствия COVID-19 у больных с заболеваниями органами пищеварения
Перенесенная тяжелая инфекция может привести к обострению и декомпенсации хронического заболевания печени, особенно на стадии цирроза печени. Редко наблюдается тяжелая реакция на применяемые препараты для лечения COVID-19 в виде лекарственного гепатита. Такое заболевание может развиться и у пациентов с прежде здоровой печенью. Еще реже вирус и лекарства могут спровоцировать развитие впервые аутоиммунного заболевания печени.
Поэтому все пациенты, перенесшие COVID-19, должны контролировать биохимический анализ крови после разрешения инфекции и при сохранении отклонений в биохимических показателях обратиться к врачу-гепатологу.
Поэтому во всех случаях развития после COVID-19 болей в животе, изжоги, тошноты, диареи и вздутия кишечника следует обратиться к врачу гастроэнтерологу и провести полное обследование для уточнения причины и проведения соответствующего лечения.
Питание при COVID-19

COVID-19 часто сопровождается нарушениями пищеварения, приводя к дефициту жизненно-важных веществ. Для восполнения недостатка нутриентов, укрепления иммунитета и более быстрого восстановления рекомендуется нутритивная поддержка сипинговыми смесями.
Новая коронавирусная инфекция, ставшая причиной глобальной пандемии 2019 года, продолжает вызывать активный интерес международного научного и медицинского сообщества. Широко изучаются как особенности патогенеза этого заболевания, так и возможные методы терапии, немедикаментозной поддержки и реабилитации тяжелых пациентов.
Вирус SARS-CoV-2 поражает все органы и системы организма. Известно, что наиболее распространенными клиническими проявлениями являются лихорадка, кашель и одышка. Однако до 10% пациентов обнаруживает и желудочно-кишечные симптомы, включая диарею, тошноту и рвоту. Поражение новой инфекцией пищеварительного транспортного конвейера, через который организм получает жизненно необходимые нутриенты, энергетические, пластические, регуляторные вещества, заставляет самым внимательным образом отнестись к аспекту питания при COVID-19. На сегодняшний день необходимость этапной нутритивной поддержки, которая будет сопровождать пациентов с коронавирусной инфекцией от отделения реанимации и интенсивной терапии до общей палаты и даже до домашней реабилитации, уже не вызывает сомнений.
Воздействие SARS-CoV-2 на желудочно-кишечный тракт
Проникая через слизистую оболочку носа, гортани и бронхиального дерева в периферическую кровь, вирус SARS-CoV-2 поражает целевые органы: легкие, пищеварительный тракт, сердце, почки, клетки которых экспрессируют ангиотензинпревращающий фермент 2 (АПФ-2, ACE2). Большой S-белок коронавируса связывается с ACE2 на инфицированных клетках, в результате чего комплекс SARS-CoV-2/ACE2 беспрепятственно проникает в цитоплазму. После высвобождения вирусной РНК, с нее транслируются два полипротеина, структурные протеины, и начинается репликация вирусного генома.
Альвеолярные эпителиальные клетки и эпителиальные клети тонкого кишечника, развивающиеся из одного эмбрионального листка, отличатся высоким уровнем экспрессии ACE2. Это объясняет не только причину преимущественного поражения нижних дыхательных путей при COVID-19, но и довольно высокую частоту возникновения абдоминального и диспептического синдромов.
Уязвимость желудочно-кишечного тракта также может быть связана с тем, что коронавирус нового типа использует в качестве входных ворот в слизистые не только дыхательных путей, но и пищеварительной системы. Последние исследования показывают, что вирус попадает в организм и выделяется из него через ЖКТ. Согласно некоторым данным, у больных с гастроэнтеральными симптомами РНК SARS-CoV-2 выявлялась в кале более чем в 52% случаев, и у пациентов без гастроэнтеральных жалоб – в 39%.
На данный момент предполагается, что поражение пищеварительной системы вирусом COVID-19 может быть обусловлено сразу несколькими причинами, включая:
Немаловажно, что нарушение функций ЖКТ утяжеляет общее состояние и дополнительно способствует прогрессированию респираторных симптомов, что в свою очередь усугубляет патологические процессы в кишечнике.
Гастроэнтеральные симптомы при COVID-19
Результаты обследования группы больных с COVID-19, имевших гастроэнтеральные симптомы, показали, что самой частой жалобой была диарея (24,2%), за которой следовала анорексия (17,9%) и тошнота (17,9%). Авторы исследования, тем не менее, обратили внимание, что чаще всего диарея развивалась уже во время госпитализации и потенциально могла быть обусловлена применением антибиотиков.
Интересно, что наличие гастроэнтеральных симптомов достоверно коррелирует с тяжестью состояния пациентов. Так, при оценке течения заболевания 74 больных с COVID-19, имевших гастроэнтеральные жалобы, было показано, что тяжелые и критические формы встречались достоверно чаще (22,97% и 31,08% соответственно), чем у пациентов, у которых эти симптомы отсутствовали (8,14% и 20,45% соответственно). У больных с COVID-19 с желудочно-кишечными симптомами также чаще отмечались лихорадка, общая слабость, одышка и головная боль.
Таким образом, наличие гастроэнтеральных жалоб можно считать настораживающим признаком. Пациенты их предъявляющие требуют повышенного внимания и назначения дополнительных исследований на предмет изучения желудочно-кишечных функций. По некоторым данным, из-за отсутствия аппетита, тошноты и других гастроэнтеральных симптомов пациенты с COVID-19 могут терять 5-10 кг веса, и из-за резкого дефицита нутриентов, в первую очередь протеинов, быстро восстановить функции иммунной, нейроэндокринной и собственно пищеварительной системы проблематично.
С целью восполнения недостающих жизненно-важных веществ и укрепления местного и общего иммунитета целесообразно назначение адекватного лечебно-профилактического питания, содержащего сбалансированное количество легкодоступного протеина, триглицеридов, витаминов и микроэлементов.
Этапная нутритивная поддержка при COVID-19
Коронавирусная инфекция в большинстве (81%) случаев протекает в нетяжелой или неосложненной форме. Однако у 14% пациентов развиваются серьезные состояния, которые требуют дыхательной поддержки, и в 5% случаев требуется лечение в отделении реанимации и интенсивной терапии.
Нутритивная поддержка у тяжелых пациентов с выраженной интоксикацией, резким снижением аппетита, нарушением функции внешнего дыхания, дисфагией и другими симптомами, начинается непосредственно в отделении реанимации. Больному на фоне терапии может назначаться энтеральное питание с использованием метаболически направленных смесей, при выборе которых необходимо учитывать степень скомпрометированности различных органов и систем.
После компенсации патологического процесса пациент переводится на стандартные сбалансированные смеси, а потом на щадящий вариант диеты, в которой используется принцип химического, механического и температурного щажения при приготовлении и подаче блюд. Нутритивная поддержка сипинговыми смесями рассматривается и как необходимая мера при домашней реабилитации после перенесенной инфекции больных, особенно пожилого и старческого возраста.
Питание у пациентов с COVID-19 на ИВЛ
Искусственная вентиляция легких (ИВЛ), полностью или частично замещающая спонтанное дыхание, –одна из самых частых мер в терапии дыхательной недостаточности у пациентов с COVID-19 в тяжелом состоянии.
Современные клинические рекомендации предписывают раннее начало энтерального питания при отсутствии критических изменений гемодинамики – в течение 24-48 часов после поступления в ОРИТ. Доказано, что ранняя нутритивная поддержка способствует снижению уровня смертности у пациентов в критическом состоянии, находящихся на ИВЛ, а также уменьшает число инфекционных осложнений и продолжительность пребывания в стационаре.
Энтеральный путь введения без сомнения является наиболее физиологичным, и до тех пор, пока не будут использованы все стратегии для оптимизации энтерального питания, парентеральный метод применять не стоит. Тем не менее, возможности использования энтерального питания у тяжелых пациентов с COVID-19 зачастую ограничены в связи с их положение на животе. В таком случае питание сначала вводится парентерально, но по мере возможности сразу сменяется зондовым.
Зондовое питание пациентов с COVID-19
Для определения потребности в калориях у пациентов на ИВЛ сегодня используются непрямая калориметрия или различные прогностические формулы. Необходимо учитывать, что для этой категории больных состав и качество получаемых нутриентов имеют огромное значение. Учитывая уязвимое и часто скомпрометированное состояние желудочно-кишечного тракта при COVID-19, требуемые калории должны поступать в организм в наиболее легкодоступном виде, и их усвоение не должно требовать дополнительных энергозатрат. Количество поступающего протеина должно компенсировать потерю белка при катаболических процессах: существующие клинические руководства предписывают начинать с 1,2 – 2 г/кг/сутки.
Оптимальные продукты для зондового питания:
Немаловажно, что все указанные смеси подходят не только для зондового, но и для перорального питания.
Питание после отлучения от ИВЛ
После того, как пациент снимается с искусственной вентиляции легких, рекомендуется провести логопедическую оценку его способности к глотанию, а, следовательно, к самостоятельному пероральному питанию. Специалист должен определить тип подходящей больному консистенции пищи и необходимость использования загустителей для введения жидкостей. Перспективным продуктом является универсальный загуститель для еды и напитков Nestle Resource Thicken Up Clear, который используется для диагностики дисфагии, оценки степени выраженности нарушений и облегчения питания для пациентов с дисфагией.
Питание при неинвазивной вентиляции и дыхательной поддержке
Пациентам с неинвазивной дыхательной поддержкой для обеспечения клинического выздоровления также необходима метаболическая стабильность и адекватный статус питания. В этих случаях важно оценивать адекватность перорального приема пищи индивидуальным нуждам больных и при необходимости использовать сбалансированные сипинговые смеси для нутритивной поддержки.
Дополнительное сипинговое питание Nestle Resource с повышенным содержанием белка (9г/100 мл) и полным набором эссенциальных микро- и макронутриентов поддерживает оптимальную скорость восстановления иммунной системы и регенерации тканей после инфекционного процесса. Широкая линейка продуктов – Nestle Resource 2.0+fibre, Resource 2.0, Resource Protein, Resource diabet plus – дает возможность подобрать смесь под индивидуальные энергетические и питательные нужды и учесть потенциальное наличие коморбидных патологий, например, диабета или нарушения толерантности к глюкозе.
Питание при COVID-19 после ОРИТ
По мере восстановления пациента, после купирования основных гастроэнтеральных симптомов, диареи, тошноты, болей, можно постепенно переводить его на щадящую диету, предпочтительно не отказываясь и от поддержки сипинговым питанием Resource Nestle. При комплектовании индивидуального рациона следует учитывать энерготраты больного, его состояние и коэффициент активности.
Основные принципы диеты у пациентов с COVID-19
Профилактическая нутритивная поддержка
Эпидемические исследования, проведенные сотрудниками института питания РАМН в различных регионах России, показали, что до 80% населения нашей страны испытывают дефицит тех или иных микро- или макронутриентов. Безусловно, это не может не сказываться на состоянии иммунитета, рисках инфекционных заболеваний и сроках реабилитации после них.
Для восполнения имеющихся дефицитов, а также для восстановления нарушенной под действием экопатогенов и стресса функции адаптационных регулирующих механизмов организма, требуется повышенная обеспеченность эссенциальными нутриентами. Этого, однако, невозможно достичь только за счет стандартных рационов питания, не превышая их разумных объемов. Ключом к решению этого вопроса, по мнению специалистов, является регулярное включение в рацион специализированных функциональных пищевых продуктов и функциональных напитков, примером которых являются, в частности, сипинговые смеси Resource Nestle.
В заключение
Нарушение пищеварения – один из самых распространенных симптомов нового коронавируса, наряду с респираторными проявлениями. Пациентам с COVID-19 на всех стадиях лечения необходимо обеспечить полноценное питание, которое не только восполнит дефицит жизненно необходимых нутриентов и станет полноценным источником энергии для восстановления, но и будет максимально безопасным и легко усвояемым для скомпрометированной пищеварительной системы. Продукты Nestle для зондового и перорального питания, подходящие для каждого этапа терапии – от ИВЛ в условиях реанимации до амбулаторной реабилитации, оптимально способствует компенсации нужд пациентов с коронавирусной инфекцией. Специализированные смеси обладают сбалансированным составом аминокислот, жиров, витаминов и микроэлементов и усваиваются при минимальных ферментных и энергетических тратах.